-
Medical journals
- Career
Low-grade papilárny adenóm zo saccus endolymphaticus – kazuistika
Authors: Piatková A. 1,2,3; K. Obtulovičová 1; Kališ A. 3,4; Sičák M. 1
Authors‘ workplace: Klinika otorinolaryngológie a chirurgie hlavy a krku, ÚVN SNP – FN Ružomberok 1; Lekárska fakulta SZU v Bratislave 2; Katolícka univerzita v Ružomberku 3; Oddelenie patológie, ÚVN SNP – FN Ružomberok 4
Published in: Otorinolaryngol Foniatr, 71, 2022, No. 3, pp. 156-161.
Category: Case Reports
doi: https://doi.org/10.48095/ccorl2022156Overview
Autori prezentujú kazuistiku 38-ročnej pacientky, ktorá prichádza na kliniku otorinolaryngológie a chirurgie hlavy a krku v Ružomberku pre 18 mesiacov trvajúce vertigo, pravostranný tinitus, percepčnú poruchu sluchu a parézu tvárového nervu. Bol diagnostikovaný tumor spánkovej kosti o veľkosti 8 mm lokalizovaný v oblasti laterálneho, zadného polkruhovitého kanálika a vestibula, ktorý bol peroperačne identifikovaný ako extrémne vzácny low-grade agresívny adenokarcinóm saccus endolymphaticus. V kazuistike autori rozoberajú anatómiu, diagnostiku, CT a MR snímky, zvolený operačný postup, následnú dispenzarizáciu pacientky a prehľad príslušnej literatúry.
Klíčová slova:
papilárny adenokarcinóm – Heffnerov tumor – saccus endolymphaticus
Úvod
Low-grade papilárny adenóm saccus endolymphaticus, Heffnerov tumor, low-grade adenokarcinóm saccus endolymhaticus – sú všetko názvy pre zriedkavý tumor, ktorý bol po prvýkrát popísaný v roku 1984. Bol nájdený pri dekompresii saccus endolymphaticus pri Meniérovej chorobe. Tumor bol najskôr považovaný za papilóm chorioidálneho plexu, no pri bližšom skúmaní – vzhľadom k jeho extradurálnemu uloženiu – a po dôkladnom histologickom vyšetrení bol preklasifikovaný ako tumor vyrastajúci zo saccus endolymphaticus [1, 2].
Tumor saccus endolymphaticus sa môže vyskytovať jednostranne, obojstranne alebo v rámci von Hippel-Lindauovho syndrómu. Von Hippel-Lindauov syndróm je autozomálne dominantné dedičné ochorenie, ktoré sa vyskytuje u 1/ 39 000 ľudí. Dochádza k mutácii VHL génu a u pacienta sa vyskytujú benígne a malígne tumory, ako sú angiofibrómy, hemangioblastómy v sietnici a mozočku. Časté sú aj feochromocytómy a fibrómy kože. Tiež je riziko vzniku renálneho karcinómu a tumoru saccus endolymphaticus. Tumor saccus endolymphaticus sa vyskytuje u 10 % pacientov s VHL syndrómom a u 30 % pacientov sa tumor vyskytuje obojstranne (70 % pacientov má jednostranný nález) [3, 4].
Tumor saccus endolyphaticus bol klasifikovaný v roku 1984 Heffnerom ako low-grade papilárny adenokarcinóm [1]. Neskôr bol premenovaný na papilárny adenóm pre malý metastatický potenciál a histologické znaky (minimálna mitotická aktivita, ľahký bunkový polymorfizmus). Je však lokálne deštruktívny [2]. Môže sa šíriť laterálnym smerom, kedy postihuje stredné ucho a vonkajší zvukovod transmastoidálnou cestou, mediálnym smerom cez duru až do PCU a foramen jugulare a smerom nahor do oblasti strednej jamy lebky či petrokliválnej oblasti.
Histopatologicky ide o tumor papilárneho adenocystického charakteru s fibróznou strómou (často s glandulárnou štruktúrou podobnou folikulám štítnej žľazy). Papilárna architektúra so zmiešanými bunkami vytvárajú epitelovú vrstvu (obr. 1). Táto je zle demarkovaná od strómy. Je prítomná bohatá subepiteliálna vaskularizácia, siderofágy, cholesterolové kryštály a zápalové bunky. Aj tieto bunky sa môžu podieľať na kostnej deštrukcii a okrem toho aj porucha ventilácie pri obštrukcii petróznej pneumatizácie. Makroskopicky je tumor krehký, prekrvený a má polypoidný vzhľad [5].
Image 1. Tumor saccus endolymhaticus: a) negatívne cytokeratíny CK20, 100×, b) pozitívna EMA, 100×, c) pozitívne cytokeratíny AE1–3, 100×, d) rez z parafínového bločku – materiál z peroperačnej biopsie, HE, 50×.
Fig. 1. Tumor saccus endolymphaticus: a) negative cytokeratins CK20, 100×, b) positive EMA, 100×, c) positive cytokeratins AE1–3, 100×, d) section from paraffin block – material from perioperative biopsy, HE, 50×.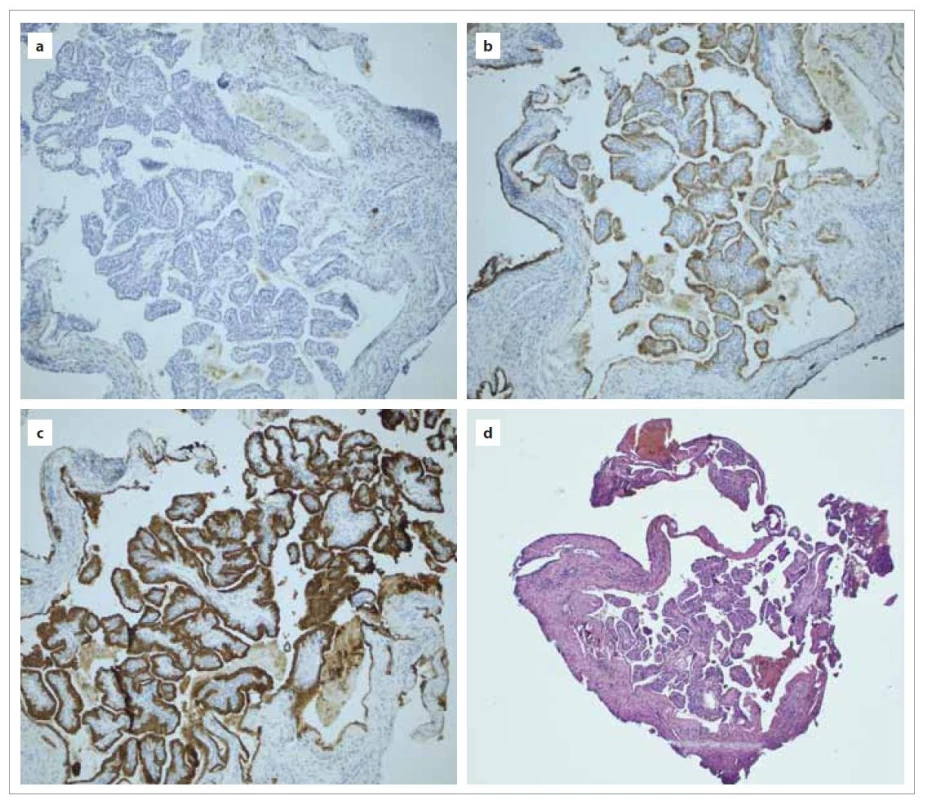
Klinicky sa tumor prejavuje v závislosti od veľkosti a smeru šírenia. Rozlišujeme dve základné formy:
1. otologickú – prejavuje sa fl uktuujúcou senzorineurálnou poruchou sluchu, ktorá môže napodobňovať Ménièrovu chorobu. Pacienti môžu pociťovať vertigo, tinitus a môže sa u nich vyskytnúť strata vestibulárnej funkcie – ataxia. Pri postihnutí stredného a vonkajšieho ucha môže imponovať až ako obraz chronickej stredoušnej otitídy.
2. intrakraniálnu – pri prerastaní cez duru mater bázy lebky sa môžu objaviť príznaky postihnutia hlavových nervov, príznaky z postihnutia bulbus v. jugularis internae. Príznaky sú často prítomné dlhé roky pred objavením lézie, kedže ide o pomaly rastúci tumor.
3. forma sa označuje ako GIANT forma tumoru – keď ide o kombináciu oboch predchádzajúcich foriem [1, 6, 7].
Vyšetrenie zobrazovacími technikami nie je špecifické – odhaľuje sa tumorózna lézia s ojedinelými kalcifikáciami, lokalizovaná medzi sinus sigmoideus, labyrintom vnútorného ucha a vnútorným zvukovodom. V HRCT obraze sa zobrazuje retrolabyrintová lézia s deštrukciou kosti a prerastanie do priľahlých štruktúr supra-, infralabyrintovým smerom a aj smerom do processus mastoideus. Kochlea a bubienková dutina zvyčajne nebývajú postihnuté. Pri MR vyšetrení v T1 aj T2 vážení sú prítomné hyperintenzívne cystické ložiská. Možné intraparenchymatózne krvácanie vytvára obraz nehomogénnej lézie (obr. 2) [2, 8, 9].
Image 2. HRCT zobrazenie tumoru: a) tumor labyrintu vnútorného ucha (žltá šípka označuje tumor), b) uzurácia vestibula a zavzatie n. VII (modrá šípka), c) MR obraz tumoru (zelená šípka).
Fig. 2. HRCT tumor imaging: a) inner ear labyrinth tumor (yellow arrow indicates tumor), b) vestibular occlusion and n. VII uptake (blue arrow), c) MR image of tumor (green arrow).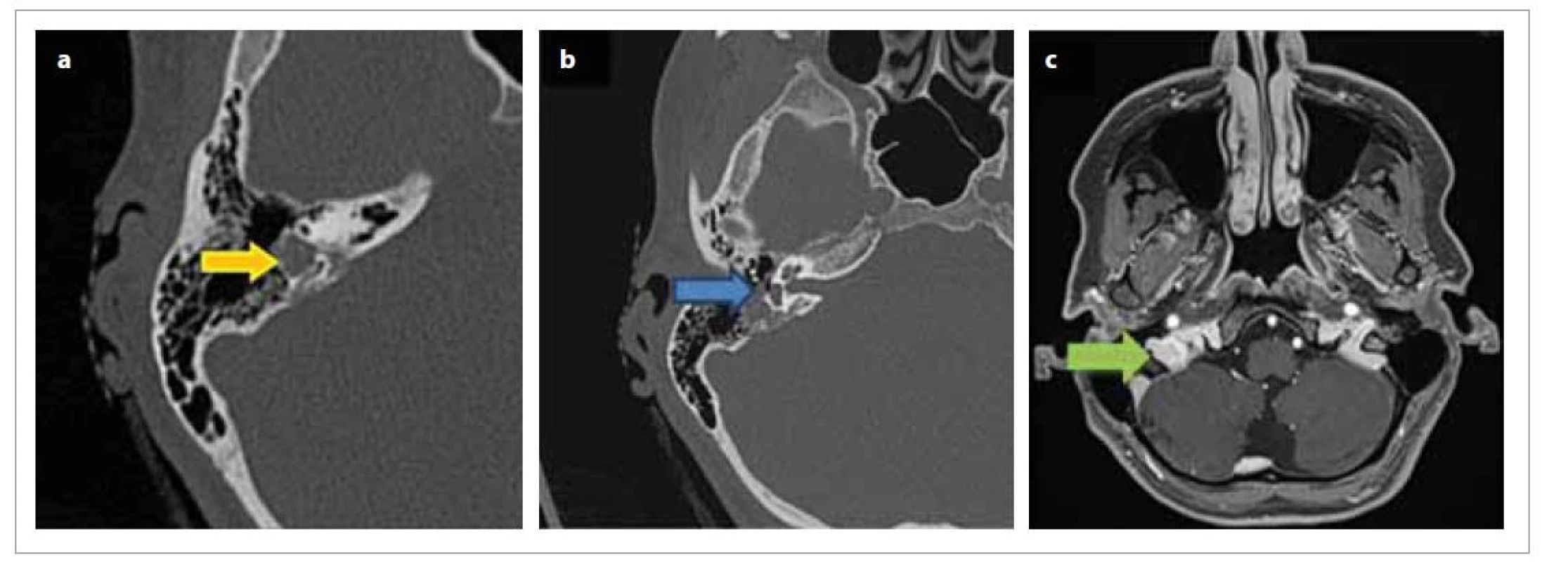
Metódou voľby je chirurgická liečba s kompletným odstránením tumoru s bezpečnou hranicou. Prístup závisí od sluchu pacienta. Možný je transpetrózny prístup – dovoľuje odstránenie lézie aj z oblasti PCU s predoperačnou embolizáciou alebo retrolabyrintový prístup pri normosluchu na postihnutom uchu. Pri pokročilejšom štádiu (pri šírení tumoru do labyrintu) je vhodný translabyrintický a transotický prístup. V literatúre sa okrem chirurgickej liečby uvádza aj rádioterapia – v prípade ponechania rezidua, nedostatočnej chirurgickej liečbe, záchranná liečba pre väčšie nádory, kde je chirurgická terapia riskantná, respektíve ako paliatívna terapia u polymorbídnych pacientov [1, 7, 10]. Preferované metódy sú frakciovaná rádioterapia alebo rádiochirurgická ablácia ELST gamanožom. Pri rádioterapii však treba počítať s postradiačnou parézou n. VII.
Kazuistika
38-ročná pacientka prichádza na našu kliniku v marci 2020 pre rok a pol trvajúci tinitus vpravo, ktorý má posledné 2 mesiace pulzný charakter a je trvalý. V júli 2019 trpela náhlymi vestibulárnymi príznakmi, opakovane kolabovala, pociťovala prudké rotačné závraty aj so zvracaním a nauzeou. Udáva zhoršený sluch vpravo, audiometricky zhodnotená ľahká percepčná porucha sluchu pantonálne (obr. 3). Následne sa v priebehu 2 týždňov pridružuje kompletná paréza n. VII vpravo (obr. 4). Pacientka sa od roku 2005 lieči na roztrúsenú sklerózu a od roku 2010 aj organickú afektívnu poruchu.
Image 3. Audiometrické vyšetrenie pacientky – ľahká percepčná porucha sluchu vpravo.
Fig. 3. Audiometric examination – mild perceptual hearing loss on the right.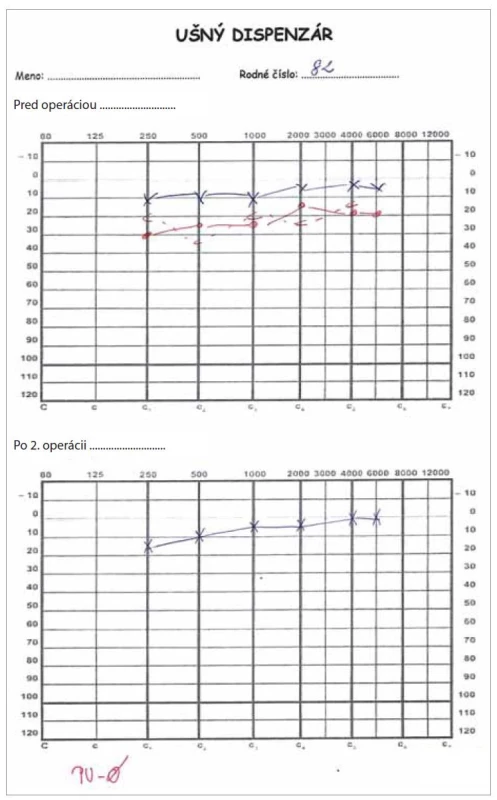
Image 4. Zobrazenie predoperačnej parézy tvárového nervu vpravo.
Fig. 4. Imaging of the preoperative paresis of the facial nerveon the right.
Na HRCT spánkovej kosti sa zobrazuje mäkkotkanivové ložisko veľkosti 8 mm v oblasti zadného tympana, s deštrukciou vestibula a nediferencovateľným laterálnym kanálom. MR vyšetrenie potvrdzuje korelujúci nález, kde v hmotách tumoru je možné diferencovať laterálny kanál. Záver zobrazovacích vyšetrení je tumor stredného ucha vpravo s intralabyrintickým šírením. Pre podozrenie na tumor bola indikovaná bezodkladná chirurgická liečba.
Pacientka podstúpila transmastoidálnu resekciu tumoru labyrintu vpravo s denudáciou tvárového nervu a neuromonitoringom. Počas operácie je vizualizovaný bordovočervený krvácavý tumor deštruujúci vestibulum, laterálny a zadný kanálik a plošne kosť v oblasti ohybu a kraniálneho úseku mastoidálneho segmentu tvárového nervu. Tumor sme za kontroly hemostázy postupne odstránili a otvorený labyrint sme plombovali tukom a tkanivovým lepidlom. Peroperačne bol n. VII stimulovateľný len v kaudálnom úseku mastoidálneho segmentu. Na záver sme operačnú dutinu vyplnili tukom z podbrušia. V peroperačnej biopsii patológ suponuje benígny tumor s papilárnymi štruktúrami. V definitívnej histológii sa potvrdil „agressive papillary tumor from endolymphatic sac“.
Mesiac po operácii dochádza k miernemu zlepšeniu funkcie tvárového nervu (House-Brackmann skóre V) a úprave závratov. Pacientka je odoslaná na kontrolné MR vyšetrenie. Pre nález suspektného drobného rezidua nad a dorzálne od sin. sigmoideus, plošne naliehajúceho na mediálnu stenu pyramídy bola vykonaná revízna operácia – subtotálna petrosektómia. V definitívnej histológii reziduálny tumor potvrdený nebol.
U pacientky sme doplnili genetické vyšetrenie. Nebol identifikovaný žiadny patogénny variant génu VHL, a teda von Hippelov-Lindauov syndróm potvrdený nebol. U pacientky bol realizovaný onkologický skríning za účelom vylúčenia vzdialených metastáz. Tento bol negatívny.
Pacientka je dispenzarizovaná na našej klinike s postupnou úpravou funkcie tvárového nervu (House-Brackmann skóre III). Kontrolné zobrazovacie vyšetrenie magnetickou rezonanciou 6 mesiacov po revíznej operácii je negatívne v zmysle recidívy tumoru (obr. 5). Pacientka je na základe odporučenia onkologickej komisie bez následnej adjuvantnej onkologickej liečby.
Image 5. Kontrolné CT a MR vyšetrenie po subtotálnej petrosektómii – žltá šípka ukazuje trepanačnú dutinu obliterovanú tukom.
Fig. 5. Control CT and MRI after subtotal petrosectomy – yellow arrow shows trepanation cavity obliterated with fat.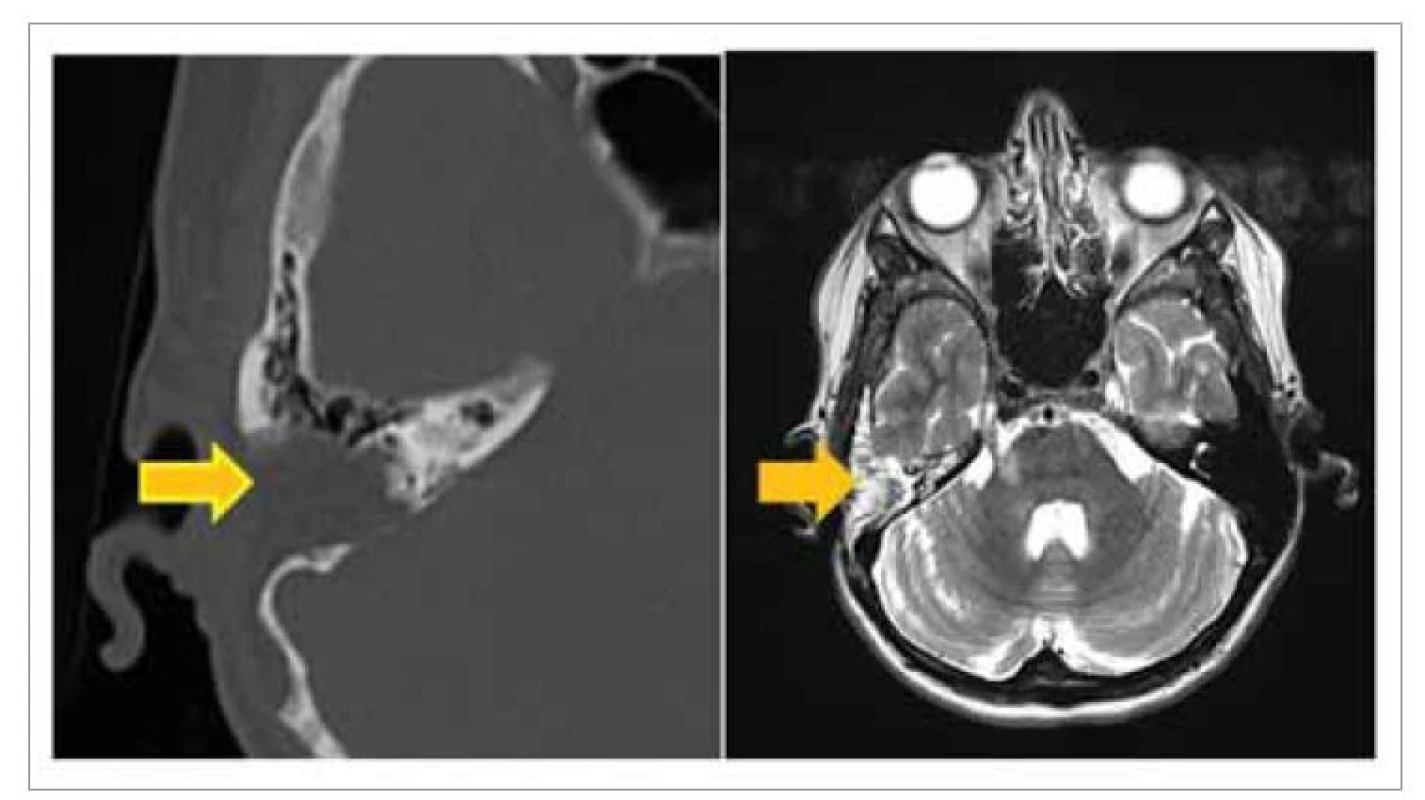
Diskusia
Tumory spánkovej kosti sú vzácne. Histologicky ide o heterogénnu skupinu ochorení. V diferenciálnej diagnostike musíme myslieť na tumory vnútorného ucha, temporálneho úseku tvárového nervu a procesy postihujúce pyramídu. Najčastejšie uvažujeme nad tumormi spánkovej kosti ako vestibulárny schwan - nóm, schwannóm n. VII, tympanojugulárny paraganglióm, hemangióm, chondroblastóm a karcinómy spánkovej kosti. Histologická diferenciálna diagnostika zahrňuje aj metastázy karcinómu štítnej žľazy a obličiek, papilárne meningeómy a papilómy chorioidálneho plexu [5, 10]. Klinická symptomatológia odráža lokalizáciu a postihnutie jednotlivých štruktúr spánkovej kosti. Na možnosť nádorového ochorenia poukáže predovšetkým klinická symptomatológia, dysfunkcia hlavových nervov a združovanie symptómov z postihnutia stredného a vnútorného ucha.
Pre stanovenie diagnózy a plánovanie terapeutického postupu sú kľúčové zobrazovacie metódy, audiometrické, neurootologické a neurofyziologické vyšetrenia [6]. Štandardne dopĺňame MR vyšetrenie v rámci diferenciálnej diagnostiky závratov, jednostranného tinitu a asymetrickej poruchy sluchu.
Frekventnejšie a presnejšie zobrazenie výrazne zvýšilo záchyt tumorov endolymfatického saku a to aj vo včasných štádiách a predklinicky [11].
Už v roku 1984 Hassard poukázal na možnosť bujnenia buniek sliznice saccus endolymphaticus. Prvý súbor 7 pacientov prezentoval Li v roku 1993, kedy ešte neboli známe postupy k stanoveniu diagnózy [2]. V štúdii autorov Diaz et al. z roku 2007 bolo identifikovaných 134 tumorov spánkovej kosti z rokov 1994–2005. Najviac zastúpené boli glomus tympanicum tumory v počte 105. Iba 3 tumory vyrastali zo saccus endolymphaticus. U jedného pacienta sa potvrdila mutácia VHL. Všetci traja podstúpili adjuvantnú rádioterapiu pre ponechané reziduum [10].
Hansen et Luxford v roku 2004 spracovali súbor 14 pacientov. Porovnali ho s ďalšími 7 štúdiami s ohľadom na vek a pohlavie pacientov. Vek pacientov bol rôznorodý v rozmedzí 11–75 rokov. Významne, s dvojtretinovým zastúpením dominovali ženy [12]. Feghali et al. publikovali 3 prípady žien [5]. Benecke et al. publikovali 5 prípadov, z toho 4 boli ženy [13]. Hansen a Luxford publikovali 14 prípadov, z toho 10 bolo žien [12]. Rozdiel v pohlaví sa v svetovej literatúre popisuje 2 : 1 [7,10].
Vielsmeier popisuje výskyt tumoru endolymfatického saku u 12-ročného chlapca s pantonálnou senzorineurálnou poruchou sluchu na pravom uchu trvajúcou asi 6 týždňov. Nádor bol resekovaný transmastoidálnym prístupom spolu s bočným listom dury v spolupráci s neurochirurgami [14].
V literatúre sa ako najčastejší príznak popisuje zhoršenie sluchu a závraty. Bambakidis et al. zhodnotili súbor 149 pacientov s tumorom endolymfatického saku v kontexte von Hippelovho - Lindauovho ochorenia. V súbore 103 HLD negatívnych pacientov bol stredný vek 52,5 roka, pomer žien k mužom bol 1 : 1 a bilaterálny tumor bol nájdený v 1 %. Naproti tomu u pacientov s potvrdeným von Hippelovým-Lindauovým ochorením bol stredný vek nižší – 31,3 rokov, pomer žien k mužom bol 2 : 1, s výrazne vyšším výskytom obojstranného tumoru, a to u 28 % pacientov. Z hľadiska symptomatológie bola prítomná porucha sluchu (100 % u pacientov s VHL vs. 97 % bez VHL), paréza n. VII (38 % vs. 49 %) a tinitus a vertigo (41 % vs. 60 %). Naša pacientka bola 38-ročná žena, u ktorej nebola potvrdená genetická etiológia. U pacientov s von Hippelovým - Lindauovým ochorením bol zaznamenaný signifikantne nižší grading v porovnaní s geneticky nepodmieneným tumorom endolymfatického saku (grade I 40 %, vs. 25 %, grade II 50 % vs. 58 %, grade III 8 %, vs. 14 %, grade IV 2 % vs. 4 %; p < 0,05). Grading je určovaný lokalizáciou a extenziou tumoru [11].
V štúdii Diaz et al. popisujú skupinu pacientov, u ktorých zvolili sluch zachovávajúci operačný prístup, najčastejšie retrolabyrintický s inkompletnou resekciou tumoru a následnou rádioterapiou. U 9 pacientov z 15 sa vyskytla neskorá paréza tvárového nervu, u 3 sa tumor rozšíril do stredného ucha a u jedného pacienta sa vyskytol hydrocefalus. U 6 pacientov zo 7 bola nutná resekcia alebo transpozícia tvárového nervu – čo výrazne zhoršilo kvalitu života [10]. Na našej klinike sme sa stretli s tumorom endolymfatického saku prvýkrát. Riešili sme ho chirurgicky v dvoch krokoch pre suspektné reziduum, ktoré sa ale histologicky nepotvrdilo. Zvolili sme transmastoidálnu resekciu tumoru, kedy sme odstránili tumor deštruujúci laterálny kanálik, zadný kanálik a vestibulum. Labyrint sme plombovali tukom, napriek tomu sa sluch pooperačne výrazne zhoršil na úroveň praktickej hluchoty. Celistvosť tvárového nervu sa u pacientky podarilo zachovať ako pri primárnej operácii, tak pri revízii s následnou postupnou reštitúciou jeho funkcie.
Adenokarcinóm endolymfatického saku je low-grade tumor s malým potenciálom k metastázovaniu. Vo svetovej literatúre sú popisované 2 prípady po subtotálnej resekcii tumoru. Prvý prípad bol popísaný v roku 2002, metastáza sa vyskytla v mostomozočkovom uhle, no mimo pôvodného miesta resekcie. Druhý prípad je z roku 2005, kedy sa u pacienta vyskytli metastázy v chrbtici po subtotálnej resekcii a troch kúrach stereotaktickej rádioterapie [7].
U pacientov je indikovaná totálna resekcia tumoru, ktorá je z hľadiska lokálnej kontroly a v kontexte možného neskorého metastázovania najbezpečnejšou alternatívou. To bol dôvod doporučenia revíznej chirurgickej resekcie pre MR nález suspektnej recidívy tumoru onkokomisiou a tiež realizácie štandardného celotelového onkologického skríningu.
Záver
Tumor saccus endolymphaticus je zriedkavý lokálne agresívny tumor spánkovej kosti s jedinečnou histogenézou. Podľa lokalizácie sa prejavuje hlavne otologickými príznakmi. Pri prerastaní môže byť prítomná aj paréza tvárového nervu, vnútroušná porucha sluchu a závraty rôznej intenzity. Príznaky ochorenia sa začnú prejavovať až v neskoršom štádiu, kedy je lézia rozšírená už do viacerých oblastí. Liečba tumoru je primárne chirurgická. Pri rozsiahlych tumoroch, reziduách alebo u pacientov s KI k operácii sa zvažuje rádioterapia. Je nutný staging ochorenia za účelom vylúčenia vzdialených metastáz, aj keď sú extrémne zriedkavé. Pacienta treba dlhodobo dispenzarizovať a indikovať kontrolné zobrazovacie vyšetrenia. Prognóza ochorenia je dobrá pri včasnej diagnostike a kompletnej resekcii tumoru. Kvalita života pacienta závisí od zachovania funkcie tvárového nervu a sluchu.
Prehlásenie o strete záujmov
Autori práce deklarujú, že v súvislosti s témou, vznikom a publikáciou tohto článku nie je žiadny konflikt záujmov a publikácia nebola podporená žiadnou farmaceutickou firmou.
ORCID autorov
K. Obtulovičová ORCID 0000-0001-7825-6901.
Prijaté k recenzii: 20. 4. 2021
Prijaté do tlače: 9. 6. 2021
MUDr. Aneta Piatková
Klinika otorinolaryngológie a chirurgie
hlavy a krku
ÚVN SNP Ružomberok – FN
Ul. generála Miloša Vesela 21
034 01 Ružomberok
Sources
1. Heffner DK. Low-grade adenocarcinoma of probable endolymphatic sac origin A clinicopathologic study of 20 cases. Cancer 1989; 64(11): 2292–2302. Doi: 10.1002/ 1097-0142(19891201) 64 : 11<2292::aid-cncr2820641119>3.0.co;2-#.
2. Li JC, Brackmann DE, Lo WW et al. Reclassification of aggressive adenomatous mastoid neoplasms as endolymphatic sac tumors. Laryngoscope 1993; 103(12): 1342–1348. Doi: 10.1288/ 00005537-199312000-00004.
3. Kim HJ, Butman JA, Brewer C et al. Tumors of the endolymphatic sac in patients with von Hippel-Lindau disease: implications for their natural history, diagnosis, and treatment. J Neurosurg 2005; 102(3): 503–512. Doi: 10.3171/ jns.2005.102.3.0503.
4. Tibbs RE Jr, Bowles AP Jr, Raila FA et al. Should endolymphatic sac tumors be considered part of the von Hippel-Lindau complex? Pathology case report. Neurosurgery 1997; 40(4): 848–855; discussion 855. Doi: 10.1097/ 00006123-199704000-00040.
5. Feghali JG, Levin RJ, Llena J et al. Aggressive papillary tumors of the endolymphatic sac: clinical and tissue culture characteristics. Am J Otol 1995; 16(6): 778–782.
6. Krempaská S, Bohuš P, Kaliarik L et al. Tumor saccus endolymphaticus. Otorinolaryngol Foniatr 2007; 56(2): 99–104.
7. Bambakidis NC, Rodrigue T, Megerian CA et al. Endolymphatic sac tumor metastatic to the spine. Case report. J Neurosurg Spine 2005; 3(1): 68–70. Doi: 10.3171/ spi.2005.3.1. 0068.
8. Lo WW, Applegate LJ, Carberry JN et al. Endolymphatic sac tumors: radiologic appearance. Radiology 1993; 189(1): 199–204. Doi: 10.1148/ radiology.189.1.8372194.
9. Roche PH, Dufour H, Figarella-Branger D et al. Endolymphatic sac tumors: report of three cases. Neurosurgery 1998; 42(4): 927–932. Doi: 10.1097/ 00006123-199804000-00139.
10. Diaz RC, Amjad EH, Sargent EW et al. Tumors and pseudotumors of the endolymphatic sac. Skull Base 2007; 17(6): 379–393. Doi: 10.1055/ s-2007-991116.
11. Bambakidis NC, Megerian CA, Ratcheson RA. Diff erential grading of endolymphatic sac tumor extension by virtue of von Hippel-Lindau disease status. Otol Neurotol 2004; 25(5): 773–781. Doi: 10.1097/ 00129492-200409000 - 00021.
12. Hansen MR, Luxford WM. Surgical outcomes in patients with endolymphatic sac tumors. Laryngoscope 2004; 114(8): 1470–1474. Doi: 10.1097/ 00005537-200408000-00028.
13. Benecke JE Jr, Noel FL, Carberry JN et al. Adenomatous tumors of the middle ear and mastoid. Am J Otol 1990; 11(1): 20–26.
14. Vielsmeier V, Kwok P, Jakob M et al. Tumour of the endolymphatic sac in a 12-year-old child. HHO 2011; 59(5): 529–532. Doi: 10.1007/ s00106-010-2228-1.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2022 Issue 3-
All articles in this issue
- Přínos vysokofrekvenční tónové audiometrie – retrospektivní studie
- Diagnostika a léčba krčního emfyzému
- Zkušenosti s awake kraniotomií ve FN Ostrava z pohledu klinického logopeda
- Výsledky liečby porúch čuchu po ochorení covid-19 pomocou čuchového tréningu
- Low-grade papilárny adenóm zo saccus endolymphaticus – kazuistika
- Atrezie okrouhlého okénka – kazuistika
- Izolovaný mykotický zánět klínové dutiny – kazuistika
- 85 let od vzniku primariátu ORL oddělení a 20 let Kliniky ORL a chirurgie hlavy a krku v Pardubicích
- 9. Česko-Slovenský kongres otorinolaryngologie a chirurgie hlavy a krku, 8.–10. 6. 2022, Brno
- 10. mezioborové sympozium Komplexní vyšetření u náhlých a neodkladných ORL stavů v ambulantní i klinické praxi – akutní stavy v rinologii, Hradec Králové, 22.–23. dubna 2022
- Studijní pobyt – ORL klinika Klagenfurt (Korutany, Rakousko)
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Izolovaný mykotický zánět klínové dutiny – kazuistika
- Diagnostika a léčba krčního emfyzému
- Výsledky liečby porúch čuchu po ochorení covid-19 pomocou čuchového tréningu
- Zkušenosti s awake kraniotomií ve FN Ostrava z pohledu klinického logopeda
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

