-
Medical journals
- Career
Návrh podpory racionální volby antibiotik praktickým lékařům ze strany zdravotních pojišťoven
: Prokeš Michal 1; Jindrák Vlastimil 2
: Infopharm a. s., Praha 1; Nemocnice Na Homolce, Praha 2
: Reviz. posud. Lék., 15, 2012, č. 1, s. 5-12
: Original Papers
Příliš časté předepisování antibiotik v ambulantní praxi v mnoha zemích světa významně zvýšilo rezistenci mikrobů vůči antibiotikům u ambulantně léčených bakteriálních infekcí. Také v České republice proto čím dál tím více potřebujeme optimalizovat preskripci antibiotik v ambulantní praxi. Na základě zahraničních zkušeností s intervencemi snižujícími neadekvátní preskripci ATB v této práci navrhujeme metodu, která by poskytla předepisujícím lékařům rozbory preskripce, které jsou jedním ze základních kamenů podpory správné preskripce ATB.
Klíčová slova:
preskripce antibiotik – rozbory preskripce – audit preskripceÚvod
Každý ví, že příliš častá preskripce i nesprávná volba antibiotik zvyšují rezistenci mikrobů vůči těmto léčivům. Každá země světa se potýká s tímto problémem. Tam, kde se systematická podpora racionální (účelné) preskripce stala běžnou praxí, úspěšně zadržují vznik rezistence (např. Skandinávie), jinde za nepřiměřenou léčbu platí dvakrát: Jednak při úhradě zbytečně drahého antibiotika, a jednak později, kdy vznik rezistence přinutí lékaře nasazovat antibiotika „rezervní“, která jsou několikanásobně dražší. Tento článek navazuje na nedávno otištěnou práci obecně popisující účelnou farmakoterapii [1]. Kromě základních informací o problematice antibiotik je prezentován návrh metodiky, kterou by zdravotní pojišťovny mohly používat při rozborech preskripce, které by předepisujícím lékařům sloužily jako zpětná vazba pro jejich rozhodování o volbě ATB.
Současná situace v ČR
Náklady na ATB v ČR v roce 2010 činily 2,7 miliardy Kč (SÚKL) a spotřeba ATB činila zhruba 19 denních definovaných dávek (DDD) na 1000 obyvatel a den (DID). Země s nejnižší spotřebou ATB v Evropě je Nizozemí, kde spotřeba je zhruba 10 DID, a naopak Řecko, kde tato hodnota činí přes 31 DID.
Důvodem zásadní odlišnosti je, že na rozdíl od Řecka v Nizozemí již desítky let existuje systematická podpora účelné farmakoterapie včetně oficiálního metodického a finančního zajištění („kroužky účelné farmakoterapie“). V Řecku jsou z velké části antibiotika předepisována nesprávně a zbytečně a pojišťovny je zbytečně platí. Podobně tomu je i v Portugalsku, Itálii a Francii, čemuž také odpovídají vysoká čísla rezistence mikrobů na ATB v těchto zemích. Česko evidentně stojí na „rozcestí“ mezi těmito extrémy a závisí jen na nás, kterým směrem se bude situace dále vyvíjet.
Podle našich [2] i zahraničních zjištění jsou ATB předepisována příliš často, neboť jsou předepisována i u infekcí, které nejsou vyvolány patogeny citlivými na ATB, a to typicky u respiračních infekcí virového původu. Dalším negativním jevem je nesprávná volba ATB, neboť v praxi jsou v řadě zemí upřednostňována širokospektrá ATB a makrolidy u infekcí, které jsou vyvolány viry nebo kmeny citlivými na ATB s úzkým spektrem, jako je V-PNC. Typickým příkladem je terapie tonzilofaryngitid širokospektrými peniciliny (aminopeniciliny), chráněnými aminopeniciliny, makrolidy nebo cefalosporiny [2]. Takové počínání vede jednak k rozšiřování antimikrobiální rezistence [3], a jednak k neodůvodněnému vynakládání vysokých nákladů z veřejného zdravotního pojištění. Graf 1 ukazuje vývoj spotřeb hlavních skupin ATB v ČR (SÚKL), graf 2 vývoj nákladů na hlavní skupiny ATB a graf 3 rozdíly spotřeb ATB v ČR a ve Švédsku, které může sloužit jako příklad racionální skladby předepisovaných ATB.
1. Spotřeba hlavních skupin ATB v ČR 
2. Náklady na hlavní skupiny ATB v ČR 
Zatímto graf 1 představuje na první pohled nepřehlednou směs čar, graf 2 zřetelně ukazuje, že zdaleka nejnákladnější skupiny ATB v ČR jsou chráněné peniciliny, cefalosporiny a makrolidy. Zpětným pohledem na graf 1 zjistíme, že spotřeby těchto lékových skupin narůstají. Vysoká nákladovost je způsobena jednak vysokou spotřebou těchto léků a dále tím, že tyto léky jsou dražší a mají vyšší úhradu: Zatímco balení určené pro sedmidenní léčbu širokospektrým penicilinem u dospělého je hrazeno ve výši 65,19 až 75, - Kč a balení PNC s úzkým spektrem 70–110, - Kč (podle dávkování), srovnatelné balení chráněného penicilinu je hrazeno ve výši 224,20, - Kč a klarithromycinu (nejčastěji užívaný makrolid) ve výši 164,83, - Kč, přičemž užití takových drahých přípravků ve značném množství případů nepřináší pacientům žádný prospěch.
Na otázku, zda je reálné v 21. století klást důraz na užívání „obyčejného“ V-penicilinu, odpoví graf 3, který srovnává spotřebu jednotlivých skupin ATB v ČR a ve Švédsku. Graf 3 jasně ukazuje, že spotřeba dražších ATB je v ČR zbytečně vysoká, přičemž makrolidy, chinolony a cefalosporiny významně zvyšující rezistenci mikrobů na antibiotika jsou předepisována ve Švédsku podstatně méně. Tyto údaje ukazují, že je možno preskripci ATB v naší zemi změnit, přičemž taková změna by přinesla lepší péči pacientům a zároveň výrazné úspory zdravotním pojišťovnám, přímého i nepřímého charakteru. Protože ambulantní sektor se na spotřebě ATB podílí zhruba 90 %, je třeba ovlivnit především ambulantní lékaře.
3. Srovnání spotřeb ATB v roce 2010 v ČR a ve Švédsku (DDD/1000obyvatel/den) 
Vzhledem k tomu, že nárůst rezistence mikrobů na ATB představuje celosvětový problém, vydala Rada EU již před deseti lety Doporučení rady EU 2002/77/ES, o obezřetném používání antimikrobiálních látek v lékařství, a posléze Ministerstvo zdravotnictví ČR ustanovilo Národní antibiotický program (dále NAP). Cílem NAP [4] je zajištění dlouhodobě dostupné, účinné, bezpečné a nákladově efektivní antibiotické léčby pacientů s infekčními onemocnění. Akční plán pro roky 2011–2013 je vyvěšen na webu Státního zdravotního ústavu [5]. Mezi institucemi, které by na implementaci NAP měly spolupracovat, jsou mimo jiné zmíněny zdravotní pojišťovny, profesní organizace lékařů a odborné společnosti J. E. Purkyně spolu se Subkomisí pro antibiotickou politiku ČLS JEP (SKAP). V letech 2009–2011 byly uskutečněny tyto aktivity, které mají snížit neracionální užívání a preskripci ATB:
- Opakovaný audit preskripce ATB u vybrané skupiny praktických lékařů pro děti a dorost – Jindrák et al., 2008 [2]
- Publikování detailní informace o problematice ATB v celostátně distribuovaném Bulletinu Sdružení praktických lékařů ČR
- Výstava v Národním muzeu o významu ATB rezistence a negativním vlivu neracionálního užívání ATB s několika doprovodnými semináři v průběhu roku 2011
- Každoroční pořádání tzv. „antibiotických dnů“ na celonárodní úrovni
- Řada relací v TV a novinových článků
Z grafu 1 je zřejmé, že se v ČR zatím nepodařilo zvrátit nepříznivý vývoj ve spotřebě ATB v ČR. Výše zmíněné metody zřejmě nejsou dostatečně účinné, proto jsme provedli rešerši zahraniční literatury za účelem zjištění, jakým způsobem je podpora racionální preskripce antibiotik ve světě prováděna a s jakou účinností [6]. Stručný přehled metod jsme doplnili o informace čerpané ze souhrnných prací autorů – Ranji et al., 2008 [7] a Raebel M. A., 2005 [8].
Metody sloužící k racionalizaci preskripce ATB
Od počátku 90. let minulého století je podpora racionální farmakoterapie považována za důležitou metodu sloužící ke zvyšování kvality a hospodárnosti zdravotní péče [9, 10]. Základem podpory správné preskripce ATB je tvorba a implementace národních guidelines vytvořených pro léčbu infekčních onemocnění s ohledem na:
- účinnost léčby (respektive s ohledem na citlivost nejčastějších patogenů na ATB),
- prevenci vzniku antimikrobiální rezistence a
- hospodárnost terapie.
Metody popisované a zkoumané v odborné literatuře:
- Edukace lékařů
- Poskytování tištěných materiálů nebo vystavení takových materiálů na webu je účinné, pouze pokud jsou použity ještě další metody.
- Edukační semináře pro předepisujcí lékaře nebo pro lékaře, kteří ovlivňují preskripci v určitém regionu.
- Poskytování zpětné vazby lékařům prostřednictvím rozborů preskripce, kdy četnost a struktura preskripce ATB individuálních lékařů je porovnána s průměrnou preskripcí lékařů téže odbornosti a s dikcí guidelines.
- Audit preskripce individuálního lékaře
- Lékař si sám provádí sledování frekvence ATB preskripce a její struktury a podle předem připravené šablony založené na znění národních guidelines vyhodnocuje její opodstatněnost.
- Provádí se „academic detailing“, kdy jiný lékař (nebo v USA i lékárník) provede rozbor preskripce a pak s určitým lékařem zjišťují, nakolik byla ATB předepsána v souladu s guidelines. Tuto metodu je možno použít pouze pro vybrané lékaře z důvodů časové náročnosti.
- Národní kampaň cílená na pacienty, která šíří osvětu ohledně racionálního používání antibiotik. Je třeba, aby byla současně prováděna televizí, denním tiskem, rozhlasem a dalšími médii.
- Poskytování tištěných materiálů pacientům (či rodičům dětských pacientů), které jsou volně dostupné v čekárnách lékaře, nebo předávání takových materiálů se slovním doprovodem zdravotníky příslušným pacientům.
- Méně obvyklé nebo nově testované metody
- Počítačový program podporující správné rozhodování při indikování terapie ATB, který je buď zabudovaný přímo v PC, na kterém vede lékař dokumentaci, nebo on-line způsobem.
- Interaktivní výuka lékaře v komunikačních schopnostech včetně umění říci „ne“ (např. Švýcarsko).
- Odložená preskripce, kdy poučený pacient obdrží recept na ATB s tím, že v době vystavení receptu ATB sice nejsou indikována, ale pacient je začne užívat, pokud dojde ke zhoršení určitých symptomů (respektive pokud se zlepšení nedostaví v určitém termínu). Úspěch této metody byl zaznamenán ve Velké Británii a v Austrálii.
- Finanční zainteresovanost pacientů na správném užívání ATB (některé HMO organizace v USA).
Ze zahraniční literatury je zřejmé, že úspěch podpory správného předepisování ATB je podmíněn současným ovlivnění jak lékaře, tak i pacientů a kombinací jednotlivých metod podporujících racionální preskripci ATB.
Na základě zahraničních údajů a zkušeností v ČR bylo možno vydat doporučení, aby byl systém podpory správné preskripce ATB u lékařů založen na čtyřech základních pilířích:
- Vypracování národních guidelines pro předepisování ATB v indikacích, kde se tato léčiva používají nejčastěji, tedy pro respirační infekce a infekce urogenitální. Toto již bylo v ČR učiněno a guidelines jsou volně dostupná na webových stránkách České lékařské společnosti JEP [11].
- Implementace guidelines, která spočívá nejen v doručení potřebné informace lékařům, ale též v uvedení těchto znalostí do skutečného života. Pro správnou implementaci je třeba provést edukační semináře v příslušných regionech s tím, že lékařům bude předána tištěná informace a rozbor jejich preskripce (viz bod 3). Nesmíme zapomínat na odbornou stránku a pozvat příslušné specialisty na infekční onemocnění a rezistenci mikrobů. S výhodou je možno využít antibiotických středisek, kterých je v ČR zhruba čtyřicet.
- Rozbory preskripce jednotlivých lékařů, které jim poskytnou zpětnou vazbu a srovnání jak s jinými lékaři, tak i s dikcí guidelines. S výhodou je možno pro rychlý přehled použít i speciální indikátory správné preskripce, které se v některých zemích používají, např. podíl chráněných penicilinů, makrolidů a cefalosporinů na celkové preskripci ATB.
- Audit preskripce u vybraných lékařů ve smyslu academic detailing, jejichž preskripce se významně liší od průměru ve smyslu neracionálního předepisování ATB. Výsledky auditů slouží nejen příslušným lékařům, ale i tvůrcům systému ke zdokonalení jednotlivých kroků 1–3.
Ekonomická rozvaha
Jak bylo výše zmíněno, teoretická úspora při 100% plnění guidelines by činila 1 miliardu Kč pro všechny zdravotní pojišťovny v ČR. Ve skutečnosti lze očekávat změnu ve výši 10–20 % (viz zahraniční studie zmíněné výše). Aby byl projekt finančně neutrální, musely by náklady na tento projekt činit řádově 100 milionů Kč (10 % z jedné miliardy). Ve skutečnosti lze očekávat náklady o jeden řád nižší, proto je evidentní, že vynaložené peníze se zdravotním pojišťovnám v brzké době vrátí a že bude dosaženo výrazných úspor, přičemž tyto úspory budou adresné a zřetelné (pokles spotřeby dražších antibiotik a určitý vzestup spotřeby méně drahých antibiotik).
Metodika rozboru preskripce ATB pro praktické lékaře
Účelem rozboru preskripce je:
- Identifikovat lékaře s atypickou preskripcí podezřelou na:
- příliš časté předepisování ATB,
- nesprávnou volbu ATB skupiny.
- Podat lékařům zpětnou vazbu s ohledem na průměrnou preskripci a na dikci guidelines, přičemž tyto aktivity budou cíleny na lékaře s atypickou preskripcí.
- Příprava na audit lékařů s atypickou preskripcí.
Zpětnou vazbu lékařů je třeba doplnit odbornými informacemi, které pocházejí z důvěryhodných zdrojů a které budou provázeny informací o rezistenci mikroorganismů na antibiotika v ČR, se zohledněním zvláštností příslušného regionu.
Rozbor je určen pro předepisující lékaře, proto musí být jednoduchý, dostatečně přehledný a srozumitelný. Detailnější rozbor je třeba poskytnout teprve dodatečně na vyžádání (např. rozlišení základních věkových kategorií pacientů). Je třeba si uvědomit, že u praktických lékařů (na rozdíl od jiných odborností) neznáme diagnózu, pro kterou byla ATB předepsána, a ani neznáme počet pacientů, kteří byli vyšetřeni pro onemocnění, kde připadá v úvahu léčba ATB. V zahraničí si s podobnými nepřesnostmi dokáží poradit.
Víme, že ATB jsou předepsána většinou pro respirační onemocnění (nejméně 70 % ambulantní spotřeby). Přitom nejčastěji se chybuje právě při léčbě těchto onemocnění. Rozdíl mezi dikcí guidelines a skutečností je tak velký, že jej nelze vysvětlit odbornými argumenty (viz graf 3 – rozdíl mezi Švédskem a ČR), a to ani u lékaře, který předepisuje průměrně dobře.
Indikátory správné preskripce je třeba řádně vysvětlit a interpretovat s rozvahou, je třeba důsledně pátrat po možném vlivu matoucích faktorů. Získané podezření na suboptimální preskripci by mělo být ověřeno auditem u vybraných lékařů.
Přípravné práce
- Stanovíme časové období.
- Informace čerpáme z dávek dokladů léčivých přípravků předepsaných na recept.
- Ke kódům léčivých přípravků přiřadíme ATC a následně vybereme k dalšímu zpracování všechny přípravky, jejichž ATC začíná na J01.
Ke každému IČP (pracoviště lékaře) přiřadíme všechny vybrané přípravky (jejichž ATC začíná na J01), a to tyto položky:
- a) základní položky – sedmimístný ATC kód, počet balení, úhrada z veřejného zdravotního pojištění (UHR1), počet ODTD v balení (není-li určeno, tak DDD);
- b) doplňující položky potřebné pro podrobnější rozbor a eventuální provedení auditu – název přípravku, doplněk názvu, datum realizace receptu, rodné číslo (jednak ke zjištění věku pacienta a jednak pro přípravu auditu, kdy k němu informatik připojí jméno pacienta).
Na základě těchto dat lze vypočítat procentní zastoupení jednotlivých skupin ATB v preskripci konkrétního lékaře. Neodlišíme však, zda dotyčný lékař (obecně) předepisuje ATB častěji než jiní nebo méně často než jeho kolegové, což je informace neméně důležitá. Abychom tedy získali obecnou kvantitativní informaci o preskripci ATB, je třeba zjištěná čísla u jednotlivých lékařů přepočítat na určitou veličinu, která nám bude sloužit jako denominátor (čitatel).
Ideálním čitatelem by byl počet osob, které byly u dotyčného lékaře ošetřeny s určitou diagnózou. Tyto informace můžeme získat s určitou námahou (avšak nikoliv se 100% validitou), např. u ORL lékaře, kde diagnózy získáme z účtů za provedené výkony klinických vyšetření, což nám umožní zjistit počty i strukturu ATB předepsaných pro tonzilitidy, tracheidity, sinusitidy atd. Praktičtí lékaři však klinická vyšetření nevykazují, a tak musíme přepočítat spotřebu antibiotik na jiný obecný ukazatel, kdy spotřebu ATB lze přepočítat snad nejlépe na 1000 registrovaných pojištěnců (nejlépe medián daného období). Matoucím faktorem je počet neregistrovaných pojištěnců, kteří byli u daného praktického lékaře ošetřeni a registrovaní pacienti, kteří vyhledají příslušné ošetření rovnou u ambulantního specialisty. Je vhodné s informatikem dohodnout, zda a jakým způsobem by bylo možno vliv těchto matoucích faktorů snížit.
Extrakce a setřídění dat
Z uvedených údajů vytvoříme tabulku 1, kde bude prováděn součet pro jednotlivé ATC skupiny v příslušných parametrech, a to pro všechna sledovaná IČP dohromady (souhrnná statistika preskripce) a jednak pro jednotlivé IČP zvláště. Základní informací je počet receptů na ATB příslušné skupiny a náklady zdravotní pojišťovny. Jednotlivým IČP pak bude zaslána jejich statistika preskripce a souhrnná statistika preskripce.
1. Tabulka obsahující základní údaje o preskripci nejdůležitějších skupin antibiotik 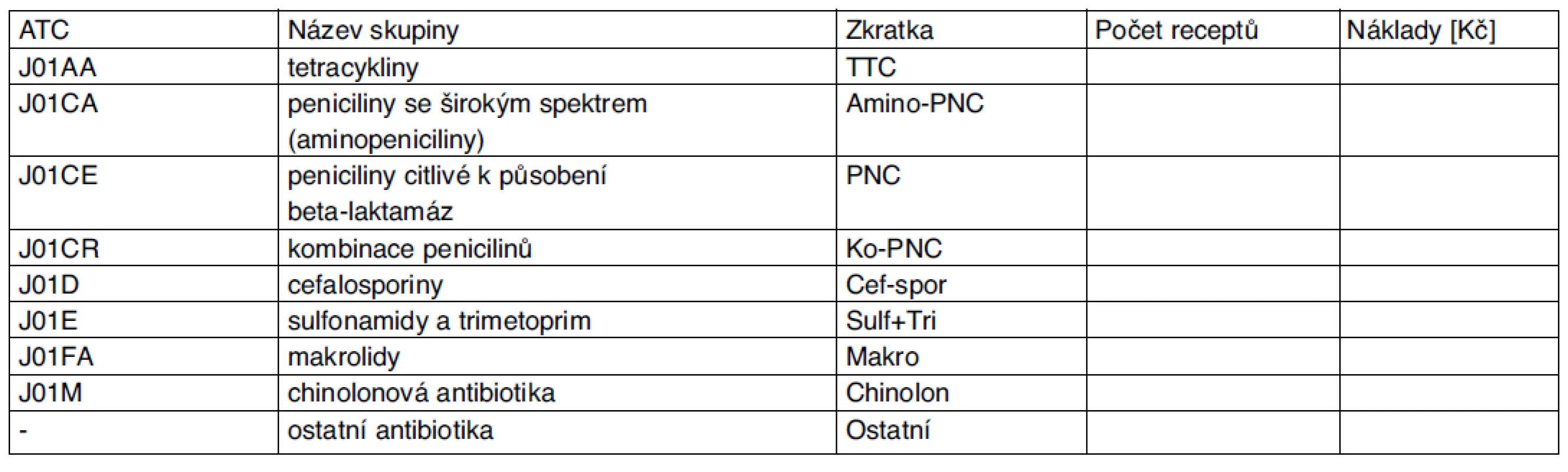
Poznámka: Název skupiny je do jisté míry zjednodušením pro běžnou ambulantní praxi, nezohledňuje některá vzácná antibiotika. Do záznamu „ostatní antibiotika“ je třeba sečíst všechny léky, jejichž ATC kód začíná na J01, ale nezapadá do skupin uvedených ve zmíněné tabulce. Vyžádá-li si to lékař nebo skupina lékařů, je možno setřídění provést ještě s následujícími skupinami – tabulka 2.
2. Další skupiny antibiotik, které by mohly být důležité pro některé odbornosti a lékaře 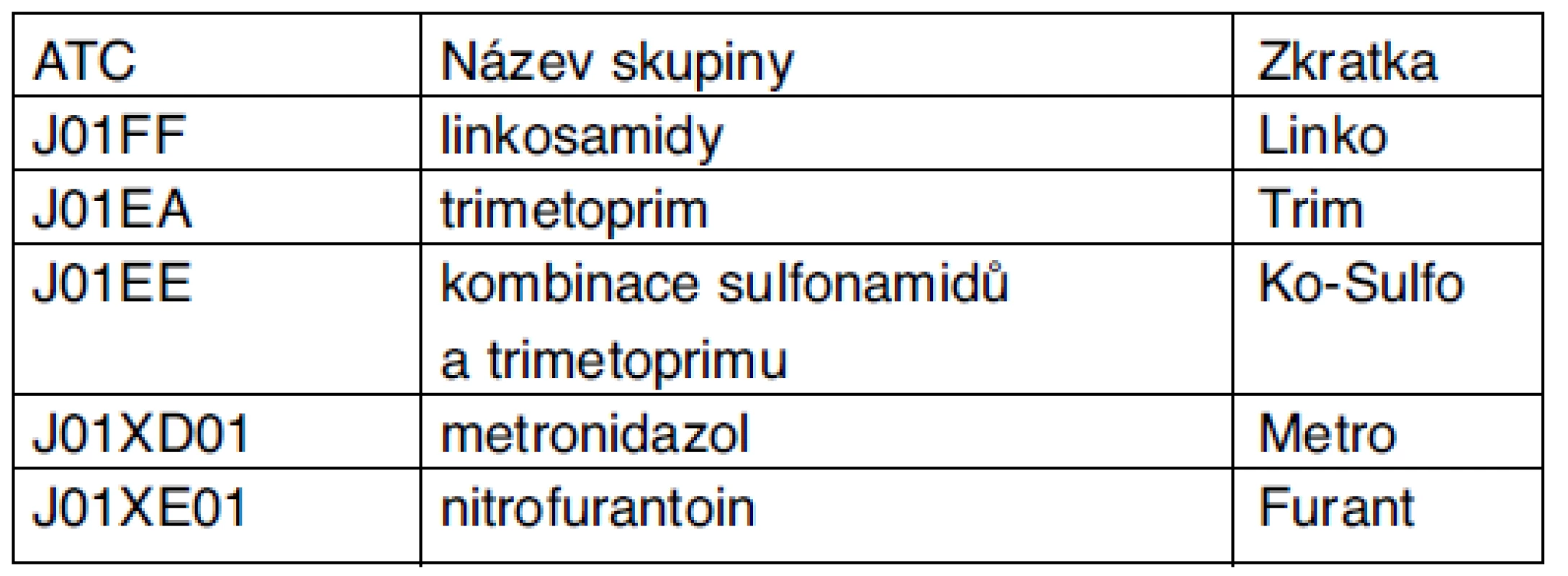
Při tomto třídění je skupina J01E rozdělena na dvě podskupiny a ze skupiny „ostatní“ jsou vyčleněny linkosamidy, metronidazol a nitrofurantoin.
Následně zvolíme vhodného čitatele (denominátor) a provedeme příslušné přepočty.
Prezentace dat lékařům
Lékařům je možno poskytnout informaci v tabulkové formě, kdy srovnáváme preskripci konkrétního lékaře (v tabulce a grafu fiktivní „lékař A“) s průměrnou preskripci všech sledovaných IČP (tab. 3).
3. Rozbor preskripce ATB: Počet preskripcí na 1000 pojištěnců v roce 2011 (fiktivní data) 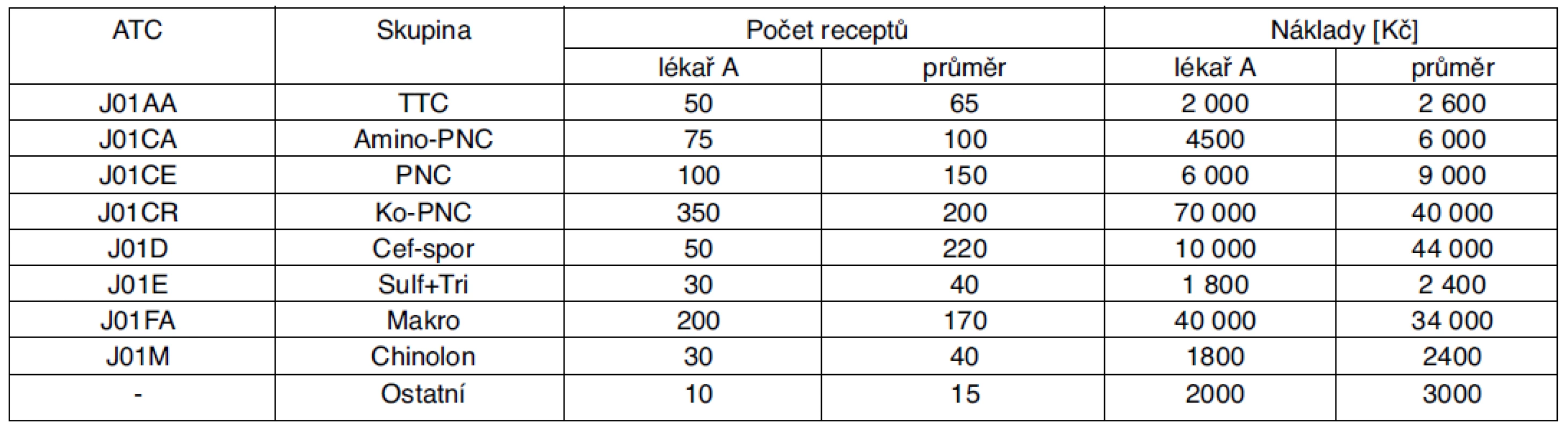
Je třeba podat alespoň základní charakteristiky sledovaného souboru pacientů, kterým bylo ve sledovaném období předepsáno alespoň jedno ATB, nejlépe medián věku a průměr věku.
Údaje z tabulek je pro větši srozumitelnost vhodné prezentovat graficky podobně jako je uvedena spotřeba ATB v ČR a ve Švédsku (viz graf 3).
Možnosti podrobnějšího rozboru preskripce
Při výpočtech průměrných spotřeb skupiny lékařů počítat s kvartily a místo sloupcového grafu použít pro danou skupinu lékařů graf krabicový s tím, že pozice konkrétního lékaře bude znázorněna hvězdičkou (takto prezentuje spotřeby ATB např. Zaměstnanecká pojišťovna Škoda).
Bylo by možné použít statistickou metodu DU90, respektive DU70, pokud ovšem lékaři porozumí, v čem spočívá a jak mají údaje interpretovat (pro začátečníky by to byl oříšek).
Používat indikátory správné preskripce, např. poměr širokospektrých ATB k ATB s úzkým spektrem, aminopenicilinů ke ko-PNC, apod.
Vytvářet časové řady spotřeb vybraných skupin ATB konkrétního lékaře při srovnání s průměrem ve skupině lékařů. Toto má smysl při opakovaném rozboru preskripce.
Provést odděleně rozbor pro jednotlivé věkové skupiny pacientů.
Vlivem věku na volbu jednotlivých ATB skupin se zabývá práce Prokeš et al., 2006 [12]. Je třeba upozornit, že při příliš podrobném členění podle věku (např. při vytváření kohort po 5 letech věku) bychom však získali nepřehledné množství dat, která budou vycházet z příliš malého počtu pacientů v jednotlivých kohortách. Navrhujeme následující členění:
- Praktičtí lékaři pro děti a dorost na pacienty 1–4 roky, 5–14 let, 15–19 let a 20 a více let.
- Praktičtí lékaři pro dospělé: do 19 let, 20–59 let a 60 a více let.
Interpretace dat
Interpretace dat by měla probíhat na semináři s jednotlivými skupinami praktických lékařů, nejlépe na okresní úrovni, aby pracovníci pojišťoven od lékařů získali zpětnou vazbu, která je nezbytná pro vzájemné porozumění a další práci na rozborech preskripce.
Vzhledem k tomu, že ATB jsou předepisována nejméně v 70 % pro respirační infekce, a proto, že odchylka od optimálního předepisování je v řádu desítek i stovek procent, není pro interpretaci nezbytné znát kód diagnózy. Chráněné peniciliny, cefalosporiny ani makrolidy (tedy vesměs drahé léky) podle guidelines nemají být lékem první volby u většiny respiračních ani jiných infekcí u většiny pacientů, a přesto je řada lékařů předepisuje nejčastěji. Diagnóza je nezbytná pro provádění auditů, které by měly navazovat na rozbory preskripce u vybraných lékařů.
Obdobně lze postupovat při rozboru preskripce jiných odborností, např. ORL. V tom případě by bylo možno k předpisu ATB většinou identifikovat i lékařský výkon a tedy i diagnózu, což by poněkud zvýšilo přesnost, a tedy i důvěryhodnost předkládaných dat. Lze ovšem předpokládat, že ORL lékaři zpravidla nebudou předepisovat ATB pro uroinfekce a urologové ATB pro tonzilitidy.
Audit preskripce
Na rozbor preskripce by měl být u části lékařů proveden audit, který by potvrdil (nebo vyvrátil) předpoklady vyslovené na základě hrubých preskripčních dat. Během auditu je u konkrétních pacientů podle dokumentace kontrolováno, zda bylo postupováno podle guidelines, nebo zda se vyskytly okolnosti, které použití guidelines znemožňovaly (např. výskyt mikrobiálního původce s atypickou rezistencí na ATB, alergie pacienta na ATB první volby apod.).
Audit je možno provádět zásadně dvojím způsobem:
- Osobně během návštěvy ordinace, kdy lékaře v ordinaci navštíví odborník a spolu s příslušným lékařem podle dokumentace odhadují správnost preskripce ATB u jednotlivých pacientů. V tomto článku popisujeme tento způsob auditu.
- Po internetu, kdy samotní lékaři po určité období vyplňují krátký dotazník u všech pacientů s určitým onemocněním. Ovšem i při provádění auditů po internetu je třeba jednotlivé lékaře odborně vést a osobně s nimi metodiku auditu probrat a prodiskutovat, aby lékaři získali potřebné řemeslné dovednosti potřebné zejména při interpretaci nalezených rozdílů (ani truhlář nemůže získat potřebnou zručnost při zacházení s nástroji čistě po internetu).
Audit prováděný v ordinaci lékaře se nejčastěji uskutečňuje tak, že v dokumentaci hledáme u jednotlivých případů preskripce oporu pro odůvodnění účelnosti této preskripce, přičemž výsledek zaznamenáme do předem připraveného dokumentu („sjetiny“), který podle našeho návodu sestavil informatik (např. do podobného záznamu jako je tabulka 4). Diagnózu, laboratorní vyšetření, hodnocení a poznámku doplníme až v ordinaci lékaře. S trochou dobré vůle nám může informatik předvyplnit i položku „laboratorní vyšetření“, když předem definujeme kódy vyšetření, které nás zajímají (jistě to bude vyšetření na kultivaci a citlivost mikrobů, CRP, KO + dif apod.). V tabulce 4 uvádíme předtištěné údaje klasickým fontem a údaje doplněné ručně kurzivou.
4. Základní údaje připravené pro audit preskripce antibiotik určitého lékaře 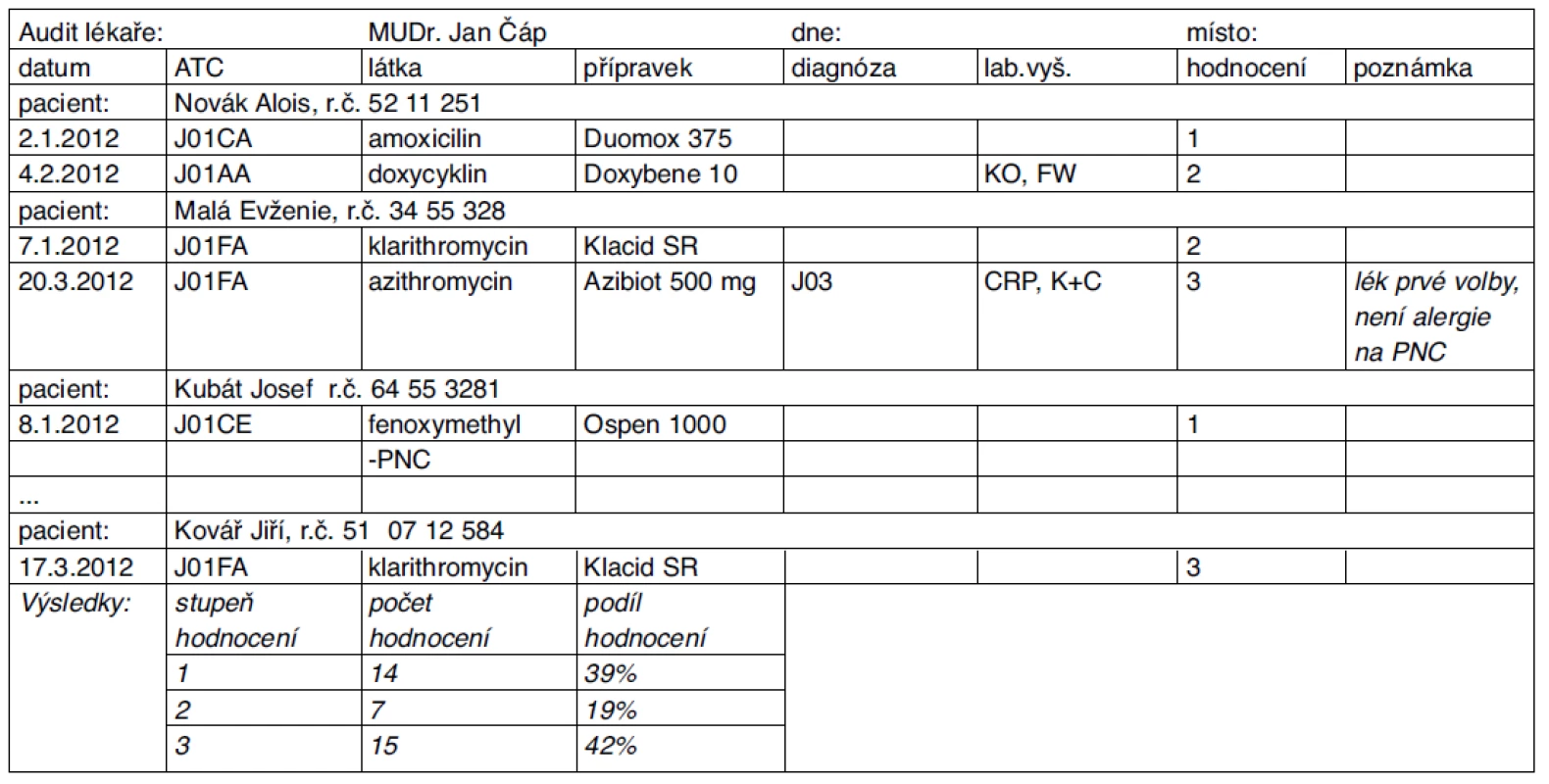
Na návštěvu lékaře je třeba si vzít s sebou i guidelines, podle kterých bude účelnost preskripce hodnocena, do záznamu o auditu pak poznamenáme, podle které guidelines je audit prováděn. S výhodou je možno využít doporučené postupy stažené z webových stránek odborné společnosti J. E. Purkyně [10].
Navrhujeme následující standardizované hodnocení jednotlivých případů preskripce ATB:
- Výběr i dávkování ATB jsou odůvodněny klinickým a eventuálně i laboratorním a mikrobiologickým vyšetřením.
- Výběr i dávkování ATB jsou částečně odůvodněny údaji uvedenými v dokumentaci.
- Pro výběr ATB nebylo v dokumentaci zjištěno dostatečné odůvodnění.
Závěr auditu (vzor)
Celkem bylo hodnoceno 36 pacientů. Průměrný stupeň hodnocení je 2,03.
Závěr
Uvedený návrh je čerpán ze zkušeností osobních i ze zahraničních. Tak jako každou práci je i podporu účelné farmakoterapie provádět řádně, i když si činnost vyžádá určitý čas a erudici. Je třeba si uvědomit, že výše popsaný rozbor preskripce je jen jednou z podmínek úspěchu při podpoře správné preskripce ATB, dalšími podmínkami jsou: poskytování odborných informací o rezistenci důležitých patogenů na antibiotika a citlivá implementace guidelines a v neposlední řadě důsledné ovlivňování pacientů. Domníváme se, že je třeba, aby zdravotní pojišťovny při podpoře účelné farmakoterapie úzce spolupracovaly nejen s příslušnými odborníky, ale též s příslušnými profesními sdruženími lékařů, jimž lékařů důvěřují a která mají se vzděláváním lékařů dlouhodobé zkušenosti.
Adresa pro korespondenci:
MUDr. Michal Prokeš
INFOPHARM, a. s.
Hvožďanská 3
148 00 Praha 4
e-mail: prokes@drugagency.cz
Sources
1. Prokeš, M., Vitásek, Z.: Podpora účelné farmakoterapie a zdravotní pojišťovny: teorie a praxe. Reviz. posud Lék., 2011, 14, 4, s. 147–153.
2. Jindrák, V., Marek, J., Vaniš, V. et al. Improvements in antibiotic prescribing by community paediatricians in the Czech Republic. Eurosurveillance, 2008, 13, 46, p. 17–21.
3. Goosens, H., Ferech, M., Vander Stichele, R. et al. Outpatient antibiotic use in Europe and association with reistatnce: a cross-national database study. Lancet, 2005, 365, p. 579–587.
4. Národní antibiotický program. Věstník MZ ČR z roku 2009, částka 9, s. 5–9. Dostupné na www: http://www.mzcr.cz/Legislativa/dokumenty/vestnik-c_3698_1779_11.html
5. http://www.szu.cz/tema/prevence/akcni-plan-nap
6. http://www.drugagency.cz/prezentace.php?id=22
7. Ranji, S. R., Steinman, M. A., Shojania, K. G. et al. Interventions to reduce unnecessary antibiotic prescribing. A systematic review and quantitative analysis. Med. Care, 2008, Aug, 46, 8, p. 847–862.
8. Raebel, M. A. Interventions to improve treatment of respiratory infections in ambulatory managed-care patients. The Annals of Pharmacotherapy, 2005, 39, p. 699–405.
9. Bennett, S., Quick, J. D., Velásquez, G. Public-private roles in the pharmaceutical sector. Implications for equitable access and rational drug use. World Health Organisation Geneva 1997.
10. Dumoulin, J., Kaddar, M., Velásquez, G. Guide to drug financing mechanisms. World Health Organisation Geneva 1998.
11. Doporučený postup pro antibiotickou léčbu komunitních respiračních infekcí v primární péči a Doporučený postup pro antibiotickou léčbu komunitních infekcí ledvin a močových cest v primární péči. Dostupné na www:
http://www.cls.cz/dalsi-odborne-projekty
12. Prokeš, M., Němec, O. Předepisování antibiotik v jednotlivých věkových kohortách pojištěnců VZP. Listy rev. Lék. 2006, 10, 4, s. 49–52.
Labels
Medical assessment Occupational medicine
Article was published inMedical Revision

2012 Issue 1-
All articles in this issue
- A proposal of rational antibiotic selection support to family physicians by health insurance companies
- Children palsy in the social welfare system
- New examination and therapeutic procedures in multiple sclerosis and their importance for the activity of advisory physicians in the controlling the evaluation of temporary incapacity of work or invalidity
- Drug regulation in Europe at the time of crisis
- Medical Revision
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Children palsy in the social welfare system
- New examination and therapeutic procedures in multiple sclerosis and their importance for the activity of advisory physicians in the controlling the evaluation of temporary incapacity of work or invalidity
- A proposal of rational antibiotic selection support to family physicians by health insurance companies
- Drug regulation in Europe at the time of crisis
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

