-
Medical journals
- Career
Monitorování jodového zásobení novorozenecké populace v Česku: alarmující výsledky za rok 2020
Authors: Martin Světnička 1,2; Monika Hedelová 3; Hana Vinohradská 4; Eva El-Lababidi 1,2
Authors‘ workplace: Klinika dětí a dorostu 3. LF UK a FN Královské Vinohrady, Praha 1; Centrum pro výzkum výživy, metabolismu a diabetu 3. LF UK v Praze 2; Laboratoř novorozeneckého screeningu, Klinika dětí a dorostu 3. LF UK a FN Královské Vinohrady, Praha 3; Laboratoř novorozeneckého screeningu, Oddělení dětské hematologie a biochemie FN Brno 4
Published in: Čas. Lék. čes. 2021; 160: 233-236
Category: Review Article
Overview
Díky komplexním a dlouhodobým preventivním opatřením se Česko v roce 2004 zařadilo mezi země s vyřešením jodového deficitu na všech populačních úrovních. Citlivým ukazatelem zásobení obyvatelstva jodem, který lze využít také k monitorování úspěšnosti profylaktických programů, jsou hodnoty TSH zjištěné při celoplošném novorozeneckém screeningu vrozené hypotyreózy. Aktuální výsledky neonatálního TSH však ukazují, že novorozenci a těhotné ženy nadále představují velmi rizikové skupiny a jejich jodová saturace je hraniční. V posledních letech v celkovém hodnocení pro oblast Čech již stoupl počet novorozenců s TSH 5–15 mIU/l nad 3 %, tj. do pásma lehkého deficitu (za rok 2019 Čechy 3,8 %, Morava 2,8 %, za rok 2020 Čechy 4,7 %, Morava 2,9 %). Pro některé podoblasti jsou hodnoty ještě podstatně vyšší, což lze vztahovat např. k sociální skladbě obyvatel. Důsledkem může být nejen vyřazení Česka ze seznamu zemí s vyřešením jodového deficitu, ale zejména negativní vliv na kognitivní vývoj nastupující generace. Proto je zcela nezbytné zintenzivnit celoplošnou intervenci jak u odborné, tak i laické veřejnosti. V tomto ohledu je klíčové dodržování plošné suplementace u těhotných a kojících žen 150–200 μg jodidu nad rámec běžného příjmu potravou.
Klíčová slova:
novorozenecký screening – preventivní opatření – jodový deficit – neonatální TSH – poruchy mentálního vývoje – jodová suplementace těhotných
VÝZNAM ADEKVÁTNÍ JODOVÉ SATURACE TĚHOTNÝCH A NOVOROZENCŮ
Pokud se jedná o zásobení jodem, těhotné a kojící ženy tvoří rizikovou skupinu. V tomto období jsou z uvedeného hlediska na organismus matky kladeny zvýšené nároky, protože na adekvátní saturaci jodem je zcela závislý i vyvíjející se plod a následně novorozenec a kojenec, a to po celou dobu, kdy je vyživován mateřským mlékem (1).
Vzhledem k nezastupitelnosti tyreoidálních hormonů pro vývoj mozku je nejkritičtějším období od II. trimestru těhotenství až do 3 let života dítěte. U těžkého jodového deficitu během gravidity a v době laktace dochází u matky, plodu a novorozence ke snížené tvorbě tyreoidálních hormonů. Těžší hypotyroxinémie in utero, která není ani částečně kompenzovaná transplacentárním přenosem maternálních hormonů štítné žlázy a pokračuje postnatálně, může vést až k těžkému ireverzibilnímu postižení, tzv. endemickému kretenismu. U nás se naštěstí od první poloviny 20. století již nevyskytuje. Nicméně i střední a lehký deficit jodu má významný dopad na průběh těhotenství, vývoj plodu, novorozence a kojence (tab. 1).
Table 1. Spektrum chorob z nedostatku jodu (IDD) u dětí a dospívajících (7) 
Lehký jodový deficit patří mezi nejčastější preventabilní příčiny zhoršení kognitivních funkcí celých populací (2).
HODNOCENÍ JODOVÉ SATURACE TĚHOTNÝCH A NOVOROZENCŮ
Při posuzování zásobení jodem v populaci lze využít různé prostředky, nejčastěji hodnocení velikosti štítné žlázy, nejlépe ultrazvukem, a stanovení mediánu jodurií. V zemích se zavedeným celoplošným novorozeneckým screeningem vrozené hypotyreózy se osvědčuje pro zjištění saturace tohoto mikronutrientu u novorozenců, a tím i jejich matek v těhotenství, na populační úrovni využít hladiny tyreotropin stimulujícího hormonu (TSH) stanovené ze suché krevní kapky odebrané v 48.–72. hodině po porodu (1). Výhodu představuje využití výsledků novorozeneckého screeningu bez dalších přídatných nákladů. Neonatální TSH je velmi citlivým indikátorem stavu jodového zásobení, a to vzhledem k malému obsahu jodu ve štítné žláze plodu a novorozence, ale jeho rychlému obratu. I mírný nedostatek jodu u těhotné ženy může způsobit tranzientní hypotyreózu nebo hypertyreotropinémii novorozence. Za normální zásobení jodem považujeme mírně zvýšené neonatální hladiny TSH, tj. koncentraci TSH 5–15 mIU/l, u méně než 3 % novorozenecké populace (tab. 2) (1).
Table 2. Hodnocení stupně jodového deficitu v populaci podle hodnot neonatálního TSH 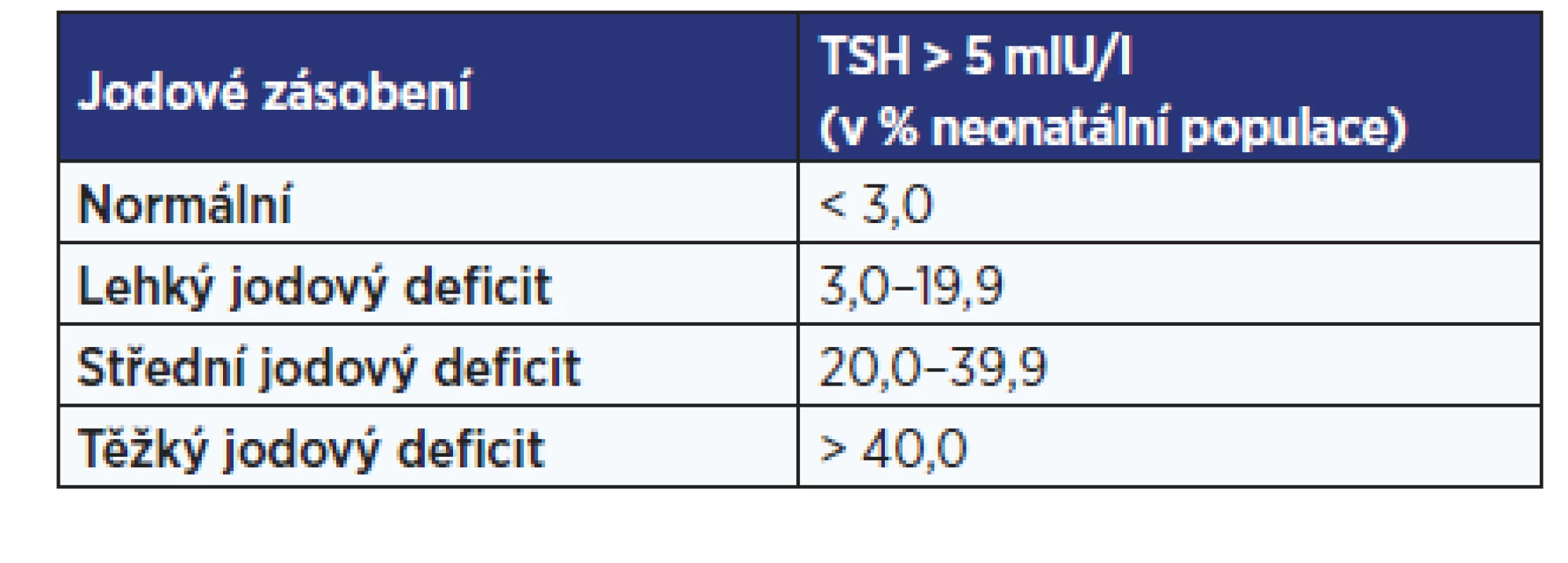
(dle: WHO, ICCIDD, UNICEF, 1994) Sledování jodového zásobení novorozenců prostřednictvím neonatálního TSH ze suché krevní kapky odebrané v rámci screeningu kongenitální hypotyreózy (SKH) bylo v Česku prováděno z iniciativy prof. MUDr. Olgy Hníkové, CSc., od roku 1996. V důsledku komplexních a dlouhodobých preventivních opatření včetně plošné jodace kuchyňské soli a její využívání v potravinářském průmyslu, obohacení produktů kojenecké a batolecí výživy a suplementace gravidních a kojících žen, se Česko v roce 2004 zařadilo mezi země s vyřešeným jodovým deficitem na všech úrovních populace, včetně novorozenců a těhotných. Od roku 2006 do konce září 2009 potvrzovaly výsledky z obou screeningových center stabilní stav odpovídající normálnímu jodovému zásobení (3).
AKTUÁLNÍ VÝSLEDKY MONITOROVÁNÍ JODOVÉHO ZÁSOBENÍ NOVOROZENCŮ A TĚHOTNÝCH
Současné údaje získané na základě monitorování novorozeneckých hodnot TSH (jako markeru jodové saturace novorozenců, a tím těhotných žen), který z vlastní iniciativy opět zpracovaly laboratoře novorozeneckého screeningu ve Fakultní nemocnici Královské Vinohrady v Praze za oblast Čech a ve Fakultní nemocnici Brno za oblast Moravy, nejsou příznivé. Data analyzovaná za poslední dva roky (tj. 2019 a 2020) poukazují na narůstající procentuální zastoupení novorozenců se zvýšením TSH, což odráží jejich suboptimální jodovou saturaci jako důsledek nedostatečného zásobení jodem u (tab. 3, obr. 1).
Table 3. Procentuální zastoupení novorozenců s TSH 5–15 mIU/l pro jednotlivé oblasti Čech a Moravy v roce 2020 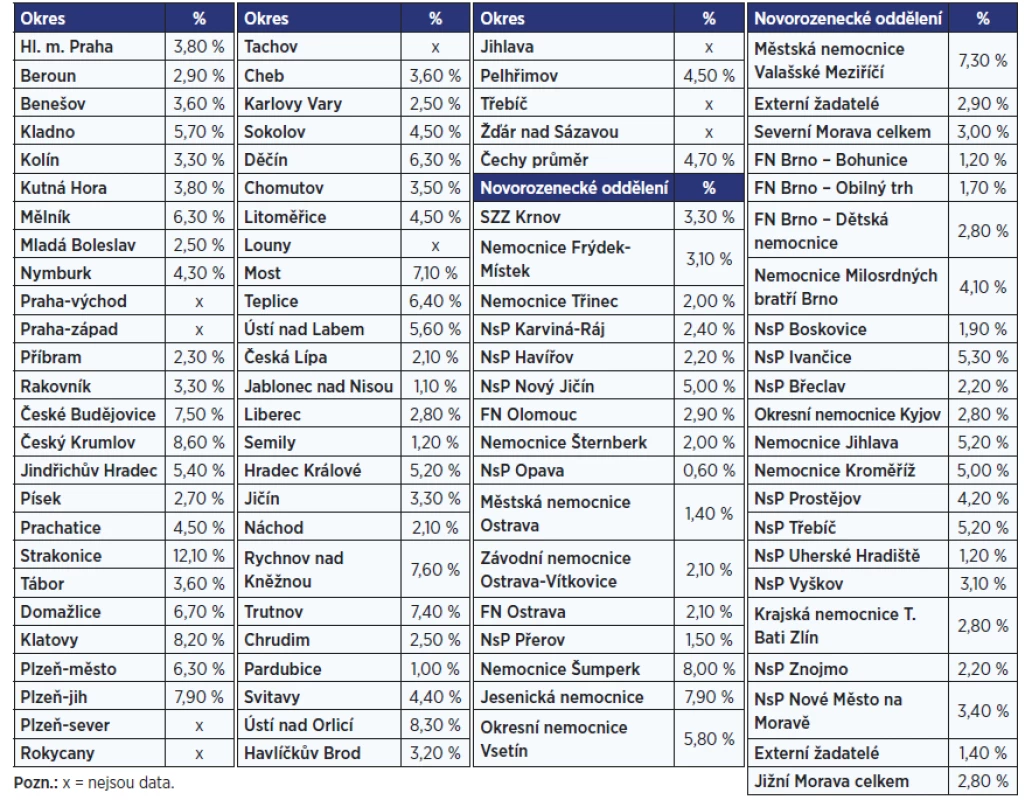
Image 1. Procentuální zastoupení novorozenců s TSH 5–15 mIU/l pro jednotlivé oblasti Čech a Moravy v roce 2020 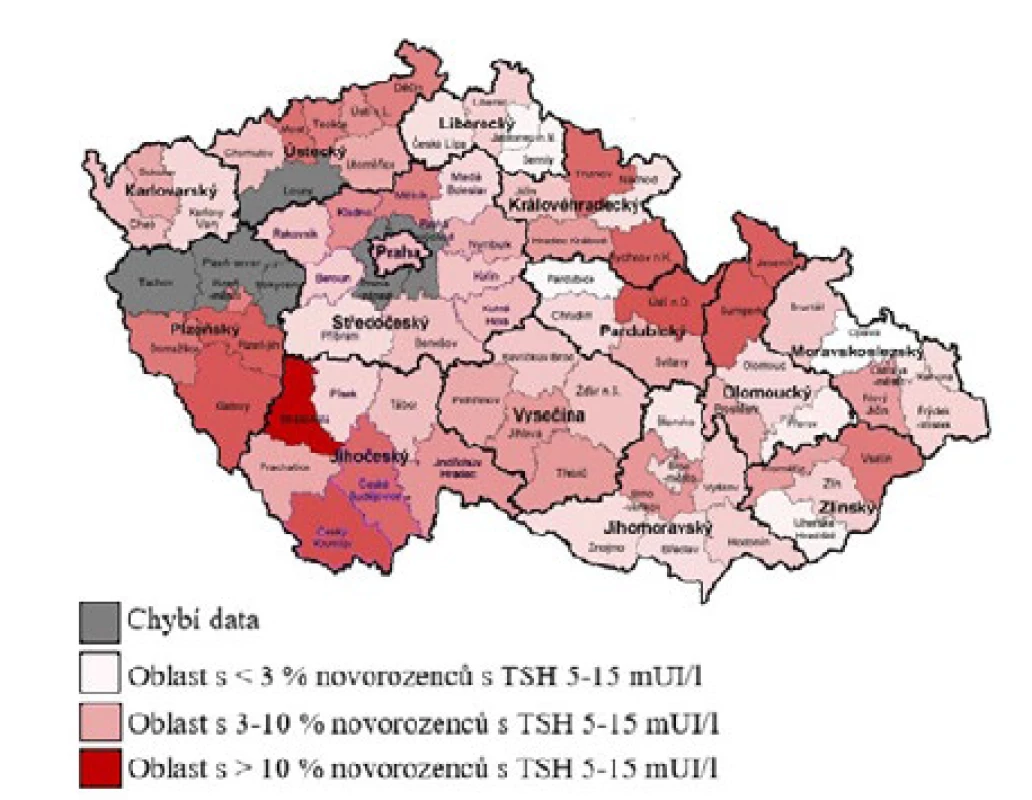
Pro oblast Čech bylo v roce 2019 pozorováno zvětšení podílu novorozenců s neonatálním TSH v pásmu 10–15 mIU/l na 3,8 %, s maximem 10,7 % v okrese Trutnov. Za rok 2020 bohužel došlo k dalšímu vzestupu, až na 4,7 % novorozenců se zvýšeným TSH, s maximem 12,1 % v okrese Strakonice. Výrazně lepších celkových výsledků dosahuje Morava, kdy v letech 2019–2020 nebyla překročena hranice 3 % novorozenců se zvýšeným TSH, nicméně i zde se řada okresů nachází již nad hranicí pro jodový deficit.
Jako možná příčina nárůstu procentuálního zastoupení novorozenců se zvýšenou hladinou TSH byl zvažován vyšší podíl nedonošených novorozených dětí, u nichž částečně fyziologicky dochází k jejich tranzientní elevaci. Dále se diskutovalo o vyšší koncentraci perinatologických center ve výše zmíněných lokalitách. Pilotní analýza však tyto souvislosti zatím neprokázala (nepublikovaná data).
PŘÍČINY A MOŽNÉ DŮSLEDKY ZHORŠUJÍCÍ SE SATURACE JODEM U NOVOROZENCŮ A TĚHOTNÝCH ŽEN
Výsledky ze SKH za rok 2019 a 2020 upozorňují na horšící se situaci jodového zásobení novorozenců. V některých regionech jsou výsledky až alarmující, zejména v jihočeském, plzeňském a královéhradeckém (tab. 3, obr. 1). Vzhledem k tomu, že plod a novorozenec jsou zcela závislí na adekvátním přísunu zmíněného mikroelementu od matky, údaje reflektují významně se horšící stav jodové saturace těhotných žen. Důvodem je jistě nejen nedostatečná konzumace potravin obsahujících jod v běžné stravě, ale zejména skutečnost, že těhotné a kojící ženy vůbec neužívají přípravky s obsahem jodu, případně je užívají jen nepravidelně, krátkodobě či v nedostatečném množství, a nedodržují doporučení České endokrinologické společností ČLS JEP (4). Je otázkou, zda ztrácí efekt osvěta těhotných a kojících matek nebo jim suplementace jodem nad rámec běžného příjmu potravou není vůbec doporučována, případně nejsou-li od užívání zejména komplexních přípravků s minerály a vitaminy pro těhotné odrazovány. Vysvětlením významného rozdílu mezi regiony může být demografické složení obyvatelstva ve smyslu jeho odlišné sociální skladby, a tím jiných socio-ekonomických podmínek.
Hlavní rizika nedostatečného zásobení jodem u těhotných a novorozenců jasně ukazuje tab. 1. Přestože v současné době se pohybujeme „jen“ v oblasti tzv. lehkého jodového deficitu, důsledky a dopady déletrvající nepříznivé situace jsou pro jednotlivce i celou populaci zřejmé. Hrozí ztráta statusu země s vyřešeným jodovým deficitem, ale především nevratné následky nejen na kognitivních schopnostech naší budoucí generace.
INTERVENCE A MOŽNÉ ŘEŠENÍ NEPŘÍZNIVÉ SITUACE
U všech gravidních a kojících žen, kromě těch, které aktuálně mají hypertyreózu, se doporučuje plošná suplementace elementárním jodem v dávce 150–200 µg denně nad rámec běžného příjmu v potravě (4). Toho lze dosáhnout přípravky s přesně definovaným obsahem dotčeného mikronutrientu (tablety s jodem, potravinové doplňky s minerály a vitaminy pro těhotné). Nadměrný přísun (> 500 µg denně) je nežádoucí zejména z důvodu hrozící hypotyreózy plodu (4). Česká endokrinologická společnost ČLS JEP ve svých aktuálních odborných pokynech z roku 2018 takto jednoznačně navyšuje doporučenou suplementaci oproti původním 100 µg (5). Pokud by byly důsledně dodržovány, optimální jodová saturace těhotných a novorozenců by byla zajištěna. Je nutné rozklíčovat, na které úrovni není doporučení realizováno, a i podle toho cílit intervenci na laickou, ale i odbornou veřejnost.
V současné době byly výsledky předány Mezirezortní komisi pro řešení jodového deficitu při Státním zdravotním ústavu k nastavení účinné intervence. Bude důležité mimo jiné změnit komunikační strategii, která by měla probíhat aktivně zejména přes spádové gynekology a praktické lékaře. Vhodná je také spolupráce s neonatology a praktickými lékaři pro děti a dorost k zajištění dostatečné suplementace i v době kojení. Zároveň je potřebné zaměřit se na nové komunikační kanály směřující k laické veřejnosti, jež nám poskytují například internet a na něm sociální sítě nebo jiná informační elektronická média. Laickou veřejnost je nezbytně nutné edukovat nejen o nutnosti adekvátní suplementace, ale také o konzumaci běžných potravin bohatých na jod. U těhotných a kojících žen lze za jeho vhodné zdroje považovat mléko, mléčné výrobky, vejce, jodizovanou sůl a týdně dvě porce některých mořských ryb (např. konzervovaný nízkotučný tuňák, losos, treska, sumec nebo mořské plody). Nevhodné jsou mořské řasy, nadměrný příjem minerálních vod s vysokým obsahem jodu a ty mořské ryby, u nichž je zvýšené riziko kumulace těžkých kovů, především hliníku (např. žralok, mečoun, makrela královská, ryby z čeledi štíhlicovitých) (6).
ZÁVĚR
Pro monitorování saturace jodem v populaci novorozenců, a tím i těhotných, představuje využití hodnot neonatálního TSH z novorozeneckého SKH ideální metodu, která je organizačně i ekonomicky nenáročná (3). Česko je nuceno poprvé od roku 2004 opět řešit hrozící deficit dotčeného mikronutrientu u nejrizikovějších skupin, které tvoří gravidní a kojící matky a novorozenci.
Dopady na populaci mohou být velmi závažné. Dlouhodobější suboptimální jodová saturace těchto skupin povede k snížení kognitivních funkcí a schopností budoucí generace a zhoršení nejen ve školních dovednostech. Česko by mohlo být vyřazeno ze seznamu zemí s vyřešeným jodovým deficitem na všech populačních úrovních.
Orgány veřejného zdravotnictví musejí urgentně přehodnotit své stanovisko a změnit osvětovou činnost, aby každá těhotná a kojící matka nad rámec běžné konzumace jodu v potravě přijímala denně dalších 150–200 µg tak, aby celková denní dávka dosahovala alespoň 250 µg a současně nepřekročila 500 µg (4). Má-li být intervence účinná, musí cílit již na období těhotenství nebo ještě lépe prekoncepčně, její uplatňování až v porodnicích nebo v období kojení nestačí.
Poděkování
Podpořeno Progres Q36 (3. LF UK), Univerzita Karlova v Praze.
Čestné prohlášení
Autoři prohlašují, že v souvislosti s tématem, vznikem a publikací tohoto článku nejsou ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Adresa pro korespondenci:
MUDr. Martin Světnička
Klinika dětí a dorostu 3. LF UK a FNKV
Šrobárova 1150/50, 100 34 Praha 10
e-mail: martin.svetnicka@fnkv.cz
Sources
- WHO. Assessment of iodine deficiency disorders and monitoring their elimination. WHO, 2014.
- Creswell J, Eastman MBZ. Iodine deficiency disorder. JK Pract. 2001; 8 : 190–192.
- Hníková O, Vinohradská H, Dejmek P, Al Taji E. Dlouhodobé zkušenosti z monitorování jodového zásobení novorozenecké populace v České republice. Česko-slovenská pediatrie 2014; 69 : 228–233.
- Jiskra J, Límanová Z. Doporučení pro prevenci, časný záchyt a léčbu tyreopatií v těhotenství 2018. Česká endokrinologická společnost ČLS JEP, 2018.
- Horáček J, Jiskra J, Límanová Z a kol. Doporučení pro diagnostiku a léčbu onemocnění štítné žlázy v těhotenství a pro ženy s poruchou fertility. Vnitřní lékařství 2013; 59 : 909–931.
- HSPH. Fish: Friend or Foe? The Nutrition Source. Harvard T.H. Chan School of Public Health, 2021. Dostupné na: www.hsph.harvard.edu/nutritionsource/fish
- WHO, UNICEF, ICCIDD. Assessment of iodine deficiency disorders and monitoring their elimination. WHO, 2007. Dostupné na: https://apps.who.int/iris/bitstream/handle/10665/43781/9789241595827_eng.pdf
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

2021 Issue 6-
All articles in this issue
- ÚVODEM
- Jod a zdraví v Česku
- Čtvrtstoletí práce Meziresortní komise pro řešení jodového deficitu
- Problematika jodu u předčasně narozených novorozenců
- Monitorování jodového zásobení novorozenecké populace v Česku: alarmující výsledky za rok 2020
- Problematika jodového zásobení u dětí na veganské stravě
- Ryby – zdroj jodu, ale i dalších chemických látek
- Suplementy s obsahem jodu volně dostupné na českém trhu
- Jan Evangelista Purkyně a Napoleon Bonaparte
- Česká farmacie 150 let pod křídly odborné společnosti
- 100 let Sexuologického ústavu Univerzity Karlovy v Praze
- Léčba obezity – přehledně a prakticky
- Význam jodu v graviditě – klinický pohled
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Léčba obezity – přehledně a prakticky
- Suplementy s obsahem jodu volně dostupné na českém trhu
- Ryby – zdroj jodu, ale i dalších chemických látek
- Význam jodu v graviditě – klinický pohled
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

