-
Medical journals
- Career
Konzervativní léčba diabetické mikroangiopatie a makroangiopatie
: A. Šmahelová
: Univerzita Karlova v Praze, LF a FN Hradec Králové, Centrum a subkatedra diabetologie, Klinika gerontologická a metabolická
: Čas. Lék. čes. 2009; 148: 72-77
: Review Article
Cévní komplikace jsou dnes nejčastějšími a zároveň nejzávažnějšími komplikacemi diabetu 1. i 2. typu. Projevům diabetické mikroangiopatie a makroangiopatie je proto dnes věnována velká pozornost nejen ve výzkumu jejich patogeneze, ale i ve stále větším počtu klinických studií, prokazujících významný efekt konzervativní léčby těchto cévních onemocnění. Týká se to především mikroalbuminurie a proteinurie jako projevů diabetické nefropatie, které jsou významně ovlivnitelné antihypertenzivy a fibráty a diabetické retinopatie, významně ovlivnitelné fibráty. V léčbě diabetické makroangiopatie je zásadní důsledná léčba hypertenze i dyslipidémie, nejlépe kombinací hypolipidemik. I při volbě antidiabetik by měly být zvažovány jejich cévní efekty. Na cévní stěnu a projevy cévních onemocnění prokazatelně působí tzv. inzulínové senzitizéry, deriváty sulfonylurey a metformin. Ve vývoji jsou i další léky ovlivňující cévní diabetické komplikace. Již dnes by ale měl každý lékař v prevenci i léčbě cévních komplikací diabetu volit adekvátní léčbu antihypertenzivy, hypolipidemiky i antidiabetiky.
Klíčová slova:
mikroangiopatie, makroangiopatie, cévní choroby, komplikace diabetu, diabetická neuropatie, diabetické retinopatie.Úvod
Až tři čtvrtiny příčin úmrtí u diabetiků představují kardiovaskulární onemocnění (1). Proto je dnes diabetes mellitus vnímán nejen jako metabolické, ale i jako kardiovaskulární onemocnění (2, 3). Cukrovku přitom provázejí dva typy cévních onenocnění, tzv. diabetická makroangiopatie a diabetická mikroangiopatie. Jako makroangiopatii označujeme rozvoj aterosklerózy u diabetiků. Diabetická mikroangiopatie je tzv. specifickou komplikací a podílí se na rozvoji diabetické nefropatie, retinopatie i neuropatie.
Toto sdělení není zaměřené na patogenezi cévních komplikací diabetu, ale na klinicky významný fenomén – možnosti konzervativní léčby diabetického postižení cév. Stručně jen konstatuji, že projevy diabetické mikroangiopatie souvisí především s hyperglykémií, ale také s dalšími složkami metabolického syndromu – jako např. s hypertenzí (4, 5) (obr. 1).
1. Výskyt infarktu myokardu a mikrovaskulárních příhod v závislosti na systolickém krevním tlaku (STK) a glykovaném hemoglobinu (HbA1c) ve studii UKPDS 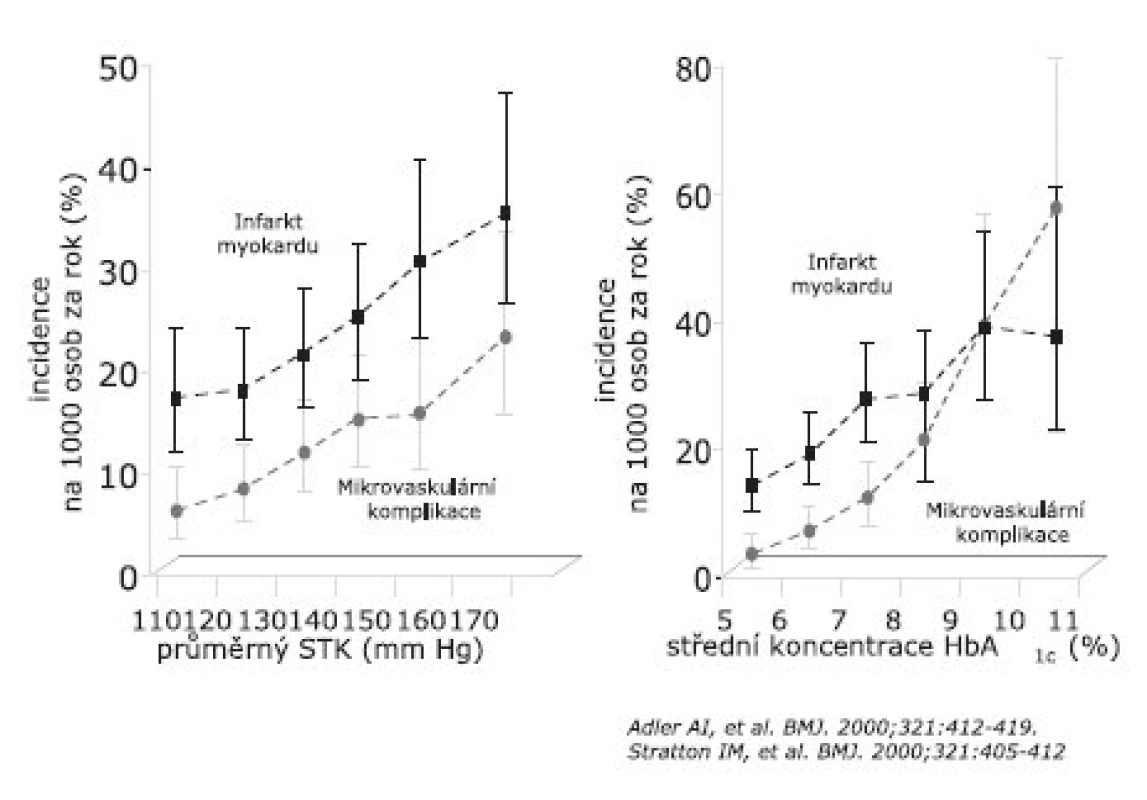
Rovněž projevy diabetické makroangiopatie, reprezentované na obrázku 1 výskytem infarktu myokardu, souvisejí s hyperglykémií; závislost však není tak přesvědčivá. Výrazně aterogenním faktorem je již samotná diagnóza diabetu. Kardiovaskulární riziko diabetika je až čtyřikrát větší než riziko jedince s dalšími rizikovými faktory aterosklerózy (hypercholesterolémie, dyslipidémie, kouření) (6).
V léčbě cévních komplikací diabetu se uplatňuje řada technologických postupů od laserové terapie retinopatie, přes dialyzační léčbu až po katetrizační a chirurgickou léčbu komplikací aterosklerózy (obr. 2). To svědčí o tom, že dnes léčíme až pozdní ireverzibilní projevy onemocnění. V konzervativní léčbě cévních komplikací diabetu se uplatňují léky klasické – antidiabetika, hypolipidemika, antihypertenziva, antiagregancia. V klinickém využití i vývoji jsou i další skupiny léků, např. pro léčbu retinopatie či neuropatie. Konzervativní postupy mohou být na rozdíl od aplikace technologií zaměřeny na časnější fáze onemocnění – tedy na jejich primární i sekundární prevenci.
2. Laserová terapie retinopatie ve studii FIELD Fenobibrate – fenofibrát, Cumulative risk – kumulaticní riziko, Years from randomisation – roky od randomizace 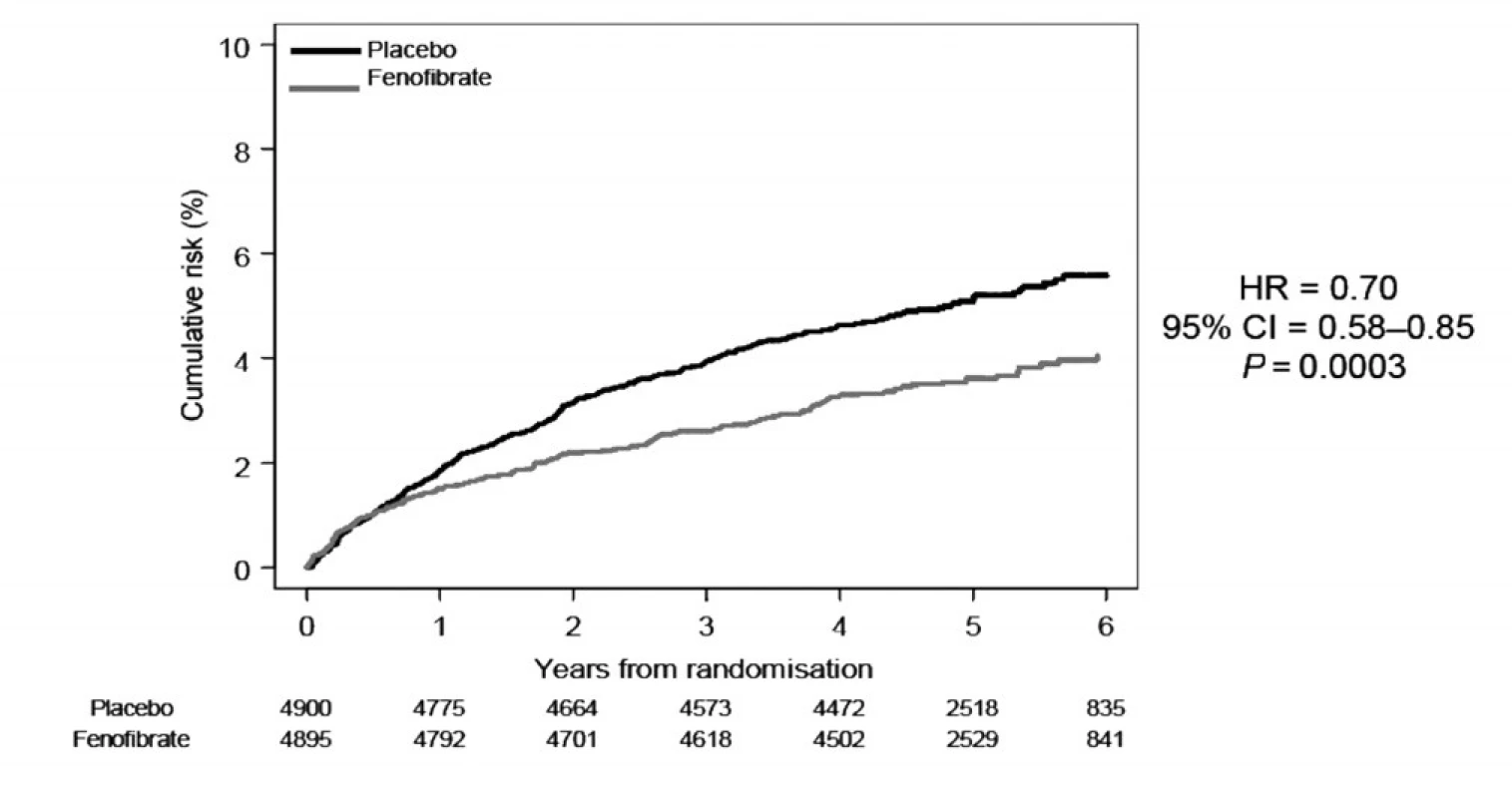
Antihypertenziva a cévní komplikace diabetu
Léčba hypertenze je jedním z nejvýznamnějších opatření v léčbě diabetu. Tato léčba se u diabetika 1. a 2. typu liší dnes málo. Ještě nedávno se uvádělo, že u diabetika 1.typu je vhodné začít léčbu ACE inhibitory a u diabetika 2. typu AT1 blokátory. Dnes je toto tvrzení již překonáno a u diabetiků 2. typu jsou oba postupy možné.
Dosud nejvýznamnější studie v léčbě diabetu 2. typu – UKPDS (United Kingdom Prospective Diabetes Study) dokonce ukázala, že korekce vyššího krevního tlaku je významnější než korekce hyperglykémie (4). Ve studii UKPDS byla u diabetiků 2. typu srovnána skupina se snížením krevního tlaku na 144/82 mm Hg se skupinou s krevním tlakem 154/87 mm Hg (tab. 1). Léčba hypertenze má u diabetiků 2. typu významnější efekt na mikrovaskulární než makrovaskulární komplikace. Korekce krevního tlaku ACE inhibitory a AT1-blokátory brání progresi albuminurie. Léčba ACE inhibitory výrazně snižuje i projevy diabetické retinopatie (přehled studií např. 7, 8).
1. Vliv změny krevního tlaku na vývoj komplikací ve studii UKPDS 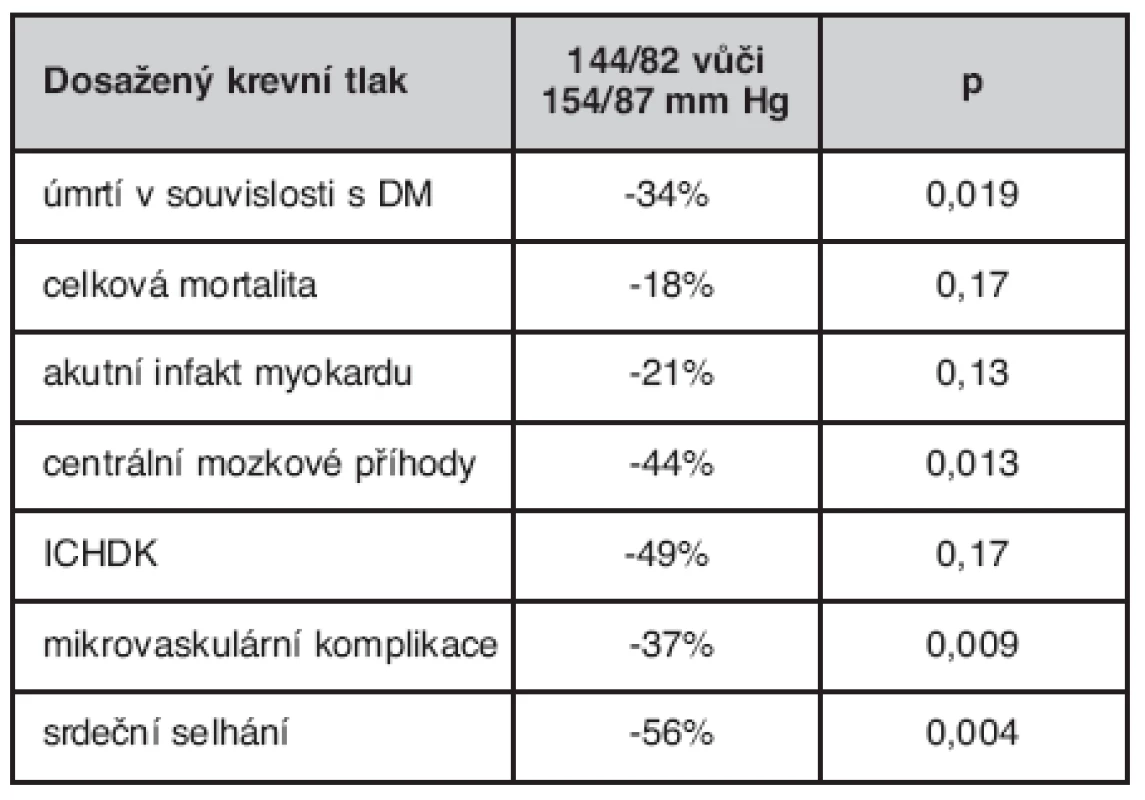
Efekt ACE inhibitorů v prevenci mikroalbuminurie a při zabránění rozvoje diabetické nefropatie u normoalbuminurických a normotenzních pacientů s diabetem 1. typu potvrzuje například podání lisinoprilu ve studii EUCLID již z roku 1997. V sekundární prevenci bylo u diabetiků 1. typu s mikroalbuminurií provedeno mnoho studií. Například v metaanalýze, provedené Diabetic Nephropathy Trialist Group, je při léčbě ACE inhibitory regrese mikroalbuminurie třikrát častější než po placebu a progrese do proteinurie třikrát vzácnější než po placebu. Jiné skupiny antihypertenziv nemají tento antiproteinurický efekt a nesnižují intraglomerulární tlak. U diabetiků 1. typu jsou tedy ACE inhibitory jednoznačně lékem volby v prevenci a léčbě proteinurie u pacientů s hypertenzí i bez hypertenze.
Studie BENEDICT prokázala efekt kombinace trandolaprilu a verapamilu na regresi mikroalbuminurie u diabetiků 2.typu. U podobné skupiny pacientů ve studii HOPE byl prokázán efekt ramiprilu na redukci progrese mikroalbuminurie do proteinurie a současně i na sníženou kardiovaskulární mortalitu a morbiditu. Problémem progrese mikroalbuminurie do renální insuficience se u diabetiků 2. typu zabývala například studie RENAAL, která prokázala významný efekt losartanu na tento parametr (podrobně v 7). Recentně bylo prokázáno, že již lehká hypertenze typu hypertenze bílého pláště je ve vývoji mikrovaskulárních komplikací diabetu významná (9).
Rozvoj retinopatie může být příznivě ovlivněn ACE inhibitory. Vliv ACE inhibitoru lisinoprilu na progresi nefropatie u diabetiků 1. typu ve studii EUCLID byl již zmíněn (10). Diabetici neměli hypertenzi a byli normoalbuminuričtí (85 % z nich), nebo měli mikroalbuminurii. Léčba lisinoprilem snížila významně také rozvoj retinopatie.
Hypolipidemika a cévní komplikace diabetu
Celá řada studií s hypolipidemiky u diabetiků ukázala pokles kardiovaskulární mortality nebo morbidity. Výsledky velké klinické studie CARDS (Collaborative Atorvastatin Diabetes Study), která sledovala efekt atorvastatinu v primární prevenci kardiovaskulárních onemocnění speciálně u diabetiků vedly k významnému rozšíření léčby statiny u diabetiků a ke snížení cílových hodnot lipidového spektra (11). Snížení výskytu kardiovaskulárních příhod dokonce o 37 % při léčbě atorvastatinem je v této studii spojeno se snížením průměrných hodnot LDL cholesterolu z 3,0 na 2,0 mmol/l (což je na hranici rozmezí dnes deklarovaného pásma normálních hodnot).
V primární prevenci jsou dnes cílové hodnoty LDL cholesterolu u diabetiků pod 2,5 mmol/l a v sekundární prevenci po prodělané kardiovaskulární příhodě pod 1,8mmol/l. Dokonce se diskutuje o podávání statinu všem diabetikům 2. typu. Podobně výrazné efekty ukazují i výsledky dalších studií s hypolipidemiky. Pokles kardiovaskulární morbidity, resp. mortality u diabetiků je úměrný poklesu LDL cholesterolu a vzestupu HDL cholesterolu, jak bylo potvrzeno v již desítkách studií (přehled např. 12).
Léčba hypolipidemiky vede tedy k signifikantní redukci rizika vyplývajícího z diabetické makroangiopatie. Avšak ani při léčbě statinem není diabetik zcela bez kardiovaskulárního rizika, zůstává tzv. reziduální riziko, jež je nejlépe ovlivnitelné kombinací hypolidemik, např. kombinací statinu s fibráty.
V nedávné době byl překvapivě zjištěn efekt hypolipidemik na diabetickou mikroangiopatii, a to dokonce na několik projevů. Studie FIELD primárně s diabetiky (13) léčenými fenofibrátem prokázala snížení mikroalbuminurie (tab. 2, 3) a zpomalení progrese mikroalbuminurie do makroalbuminurie o 30 %. Hypolipidemika mohou mít tedy podobně jako antihypertenziva určitý antiproteinurický účinek.
2. Změny proteinurie při léčbě fenofibrátem ve studii FIELD 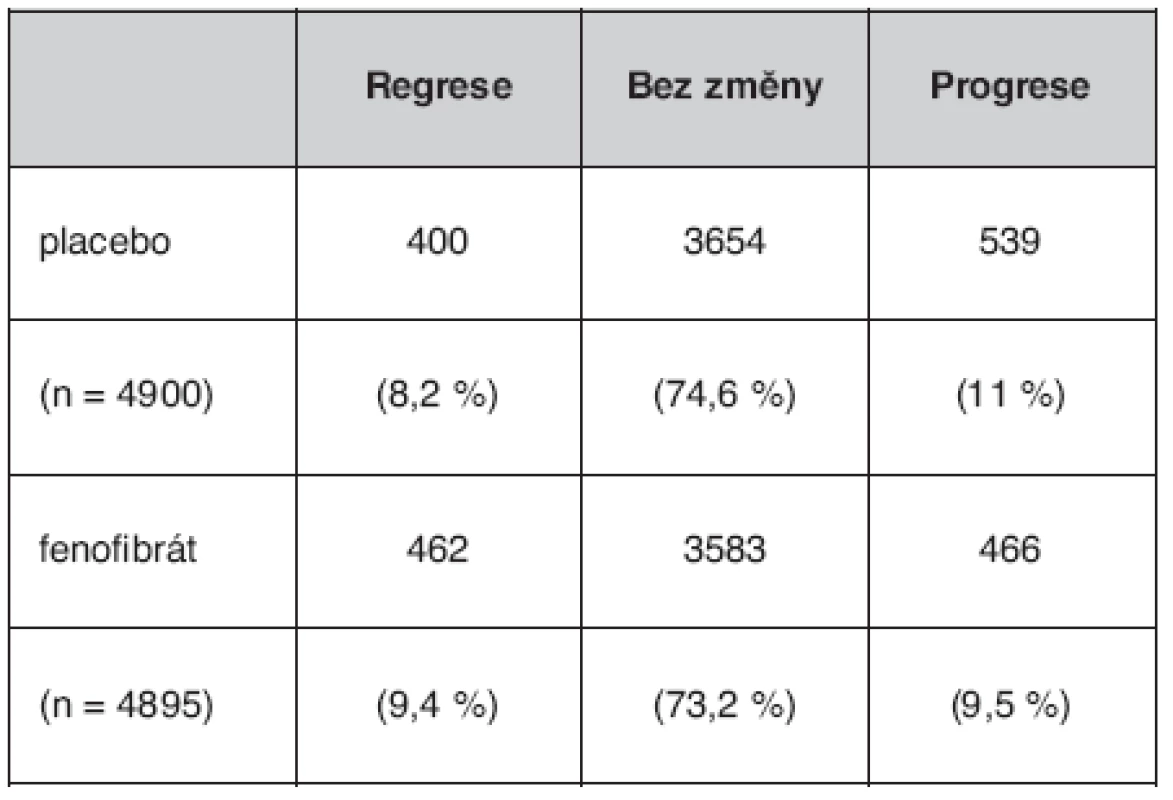
Mann-Whitneyův test: p = 0,002 3. Redukce počtu amputací končetin při léčbě fenofibrátem u diabetiků (FIELD Study) 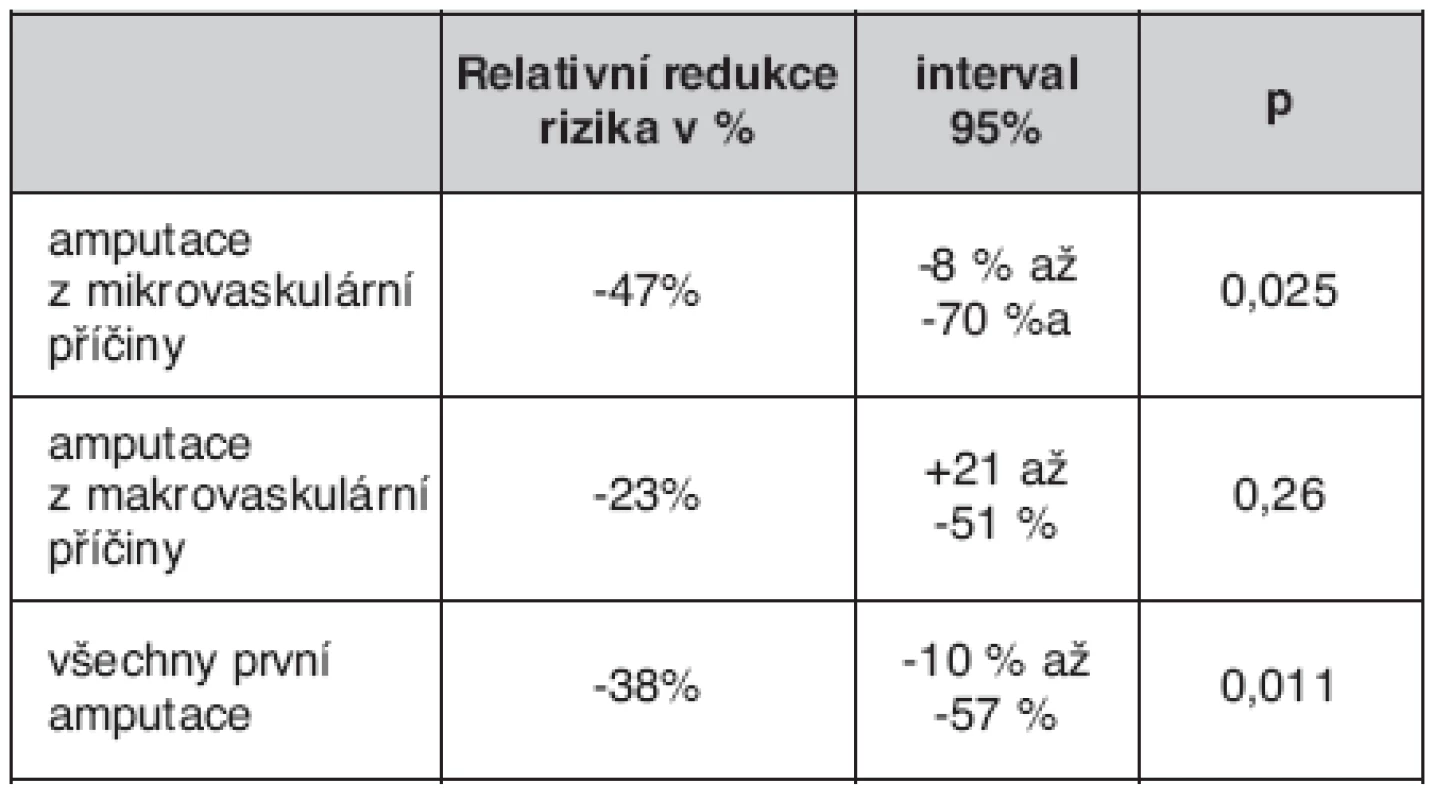
Již před více než třiceti lety byly prováděny menší studie s klofibrátem, ve kterých bylo zjištěno průkazné zlepšení zvětšování nebo závažnosti exsudátů na sítnici a zlepšení hemoragií (14). Klofibrát výrazně omezil tvorbu, zvětšování a závažnost exsudátů při diabetické retinopatii. Neměl žádný vliv na proliferativní složku. Studie tehdy zahrnovaly jen malý počet pacientů. Nedávno zveřejněné závěry studie FIELD však ukázaly, že při léčbě fenofibrátem došlo k signifikantnímu potlačení rozvoje diabetické retinopatie a snížení potřeby laserové koagulační léčby (5,2 % vs. 3,6%, p = 0,0003). Potvrdily se tak výsledky starých pozorování (15) a při léčbě fenofibrátem klesla významně (o30%) i potřeba laserové léčby diabetické retinopatie.
Douglesova metaanalýza (16) hodnotila vliv statinů na albuminurii v patnácti studiích. Studie se netýkají specificky diabetiků, ale lze uzavřít, že statiny mají pravděpodobně mírný potenciál snižovat mikroalbuminurii a větší potenciál snižovat výraznější albuminurii. Sám autor doporučuje ještě ověřit tato fakta na rozsáhlejších studiích. Léčba simvastatinem v malé klinické studii u diabetiků 1. typu neměla žádný vliv na průběh retinopatie (17). Ve velkých studiích se statiny u diabetiků bylo zařazeno velké procento pacientů s retinopatií a výsledky metaanalýz v této oblasti nebyly nikdy publikovány. Přímý efekt statinů na diabetickou retinopatii není tedy pravděpodobný. Statiny mohou mít ale vliv i na další komplikace diabetické retinopatie. V retrospektivní analýze (18) provedené britskou Klinikou pro diabetické oční komplikace byly hledány faktory, které ovlivňují výskyt krvácení do sklivce. Byl prokázán signifikantní pokles rizika u pacientů léčených statiny. Rozsáhlejší sledování vlivu hypolipidemik na diabetickou retinopatii však může přinést ještě mnohá překvapení.
Statiny zůstávají hlavním lékem diabetické dyslipidémie. Minimálně u pacientů s retinopatií a nefropatií by měla být dnes více indikována i kombinační léčba s fibráty. V poslední době byl prokázán efekt fenofibrátu na mikroangiopatickou složku syndromu diabetické nohy. V další analýze studie FIELD, prezentované na Evropském diabetologickém kongresu v Římě v září 2008, přednesl Colman výsledky, publikované zatím pouze v abstraktu (19). Bylo prokázáno významné snížení počtu amputací dolních končetin právě u těch forem ischemické choroby dolních končetin, kde převládá mikroangiopatické postižení. Při postižení větších cév fenofibrát tento efekt neměl.
Antidiabetika a cévní komplikace diabetu
V léčbě diabetických cévních komplikací mají důležité místo i perorální antidiabetika. Jejich antihyperglykemický efekt vede samozřejmě ke snížení výskytu mikrovaskulárních komplikací (důkazy přinesla např. studie UKPDS) (5).
Antidiabetika však mohou působit na cévní stěnu i přímo. Přímé cévní efekty inzulínových senzitizérů jsou prokázány jak na karotidy, tak na koronární aterosklerózu, a to u pioglitazonu (Studie PERISCOPE-20, CHICAGO 21) i rosiglitazonu (studie APPROACH-22). Efekt antidiabetik na cévní stěnu může být velmi komplexní. Nejsilnější je pravděpodobně u metforminu, glimepiridu a gliklazidu (23, 24). Deriváty sulfonylurey snižují pravděpodobně i mortalitu při infarktu myokardu (25). Antiagregační efekt antidiabetik sulfonylureového typu je in vitro přítomen například u glibenclamidu, gliklazidu, nejsilněji u glimepiridu (26).
Důležité je sledování výskytu kardiovaskulárních příhod při klinických studiích s antidiabetiky. V letech 2002–2005 proběhla multicentrická studie s pioglitazonem PROactive (27), do které bylo zařazeno 5238 diabetiků 2. typu ve věku 35–75 let s anamnézou závažného makrovaskulárního postižení, kteří byli dosud léčeni dietou, perorálním antidiabetiky nebo inzulínem. Pacienti byli randomizováni do skupiny užívající placebo a do skupiny užívající pioglitazon. Zhodnocení primárního cíle ukázalo, že výskyt veškerých kardiovaskulárních příhod poklesl o 10 % (p = 0,095). Současně se statisticky významně snížila o 16 % celková mortalita, výskyt nefatálního infarktu myokardu a cévní mozkové příhody (p = 0,027).
Statisticky významně (p < 0,0001) se snížila průměrná hodnota glykovaného hemoglobinu (o 0,5 %) a potřeba inzulínu (o 53 %). Hodnoty HDL cholesterolu stouply o 8,9% (p < 0,0001) a snížila se hladina triglyceridů (o 13,2 %, p < 0,0001). Hodnota LDL cholesterolu se mírně zvýšila (o 2,3 %, p = 0,033), ale současně klesl poměr LDL/HDL cholesterolu o 5,3 % (p < 0,0001). Tento velmi významný efekt na dyslipidémii je přičítán tomu, že pioglitazon současně s ovlivněním gama receptoru mírně účinkuje i na receptor alfa. Průměrný systolický krevní tlak klesl o 3 mm Hg (p = 0,003), hmotnost se zvýšila v průměru o 4 kg (p < 0,0001).
Výskyt nežádoucích příhod se nezvýšil, ale zvýšil se výskyt srdečního selhání (o 42 %), výskyt otoků (o 64 %) a hmotnost stoupla o 4 kg.
Do využití inzulínových senzitizérů v léčbě a prevenci kardiovaskulárních komplikací diabetu však vnesla nejasnost metaanalýza Nissenova (28). V květnu 2007 časopis New England Journal of Medicine uveřejnil Nissenovu metaanalýzu studií s rosiglitazonem, v níž prezentoval zvýšený výskyt infarktu myokardu a úmrtí z kardiovaskulárních příčin u pacientů léčených rosiglitazonem. Nález vyvolal rozsáhlou diskuzi. Léky však byly ponechány na trhu jak americkou FDA (Food and Drug Administration), tak i evropskou EMEA (European Medicines Agency) a naším SÚKL (Státní ústav pro kontrolu léčiv). Pozitivní efekty inzulínových senzitizérů nad riziky nepochybně převažují.
Retrospektivní Nissenova metaanalýza zahrnula 40 malých a 2 velké klinické studie DREAM a ADOPT a srovnávala je s kontrolní skupinou, která byla léčena jinými léky než rosiglitazonem. V rosiglitazonové skupině bylo popsáno 86 případů infarktu myokardu ve srovnání se 72 případy u kontrolní skupiny, dále 39 úmrtí z kardiovaskulárních příčin ve srovnání s 22 u kontrol. Míra pravděpodobnosti infarktu po terapii rosiglitazonem byla stanovena 1,43 (1,03–1,98, p = 0,03) a riziko kardiovaskulárního úmrtí 1,64 (0,98–2,74, p = 0,06). Míra pravděpodobnosti úmrtí ze všech příčin byla 1,18 (0,89–1,55, p = 0,24).
Po zveřejnění těchto výsledků svědčících proti užívání rosiglitazonu byla publikována předběžná analýza probíhající studie RECORD (Rosiglitazone Evaluated for Cardiac Outcomesand Regulation of Glycaemia in Diabetes) (29). Jedná se o velkou, randomizovanou studii, jejímž cílem je zjistit bezpečnost léčby rosiglitazonem v kombinaci se sulfonylureou nebo metforminem. Předběžná zpráva zahrnuje data 4447 účastníků sledovaných průměrně 3,75 let, přičemž zjištěné riziko kardiovaskulárního úmrtí je 0,83 (0,5–1,36, p = 0,46), riziko infarktu myokardu 1,17 (0,75–1,82, p = 0,5) a riziko kardiálního selhání 2,24 (1,27–3,97, p = 0,006). Tyto výsledky tedy nepotvrdily kardiotoxické vlivy rosiglitazonu. Benefity z podání tohoto léků pravděpodobně převažují. Po publikovaných ananalýzách pak i EMEA v lednu 2008 upravila kontraindikace podání rosiglitazonu (tab. 4).
4. Upravené kontraindikace rosiglitazonu (EMEA leden 2008) 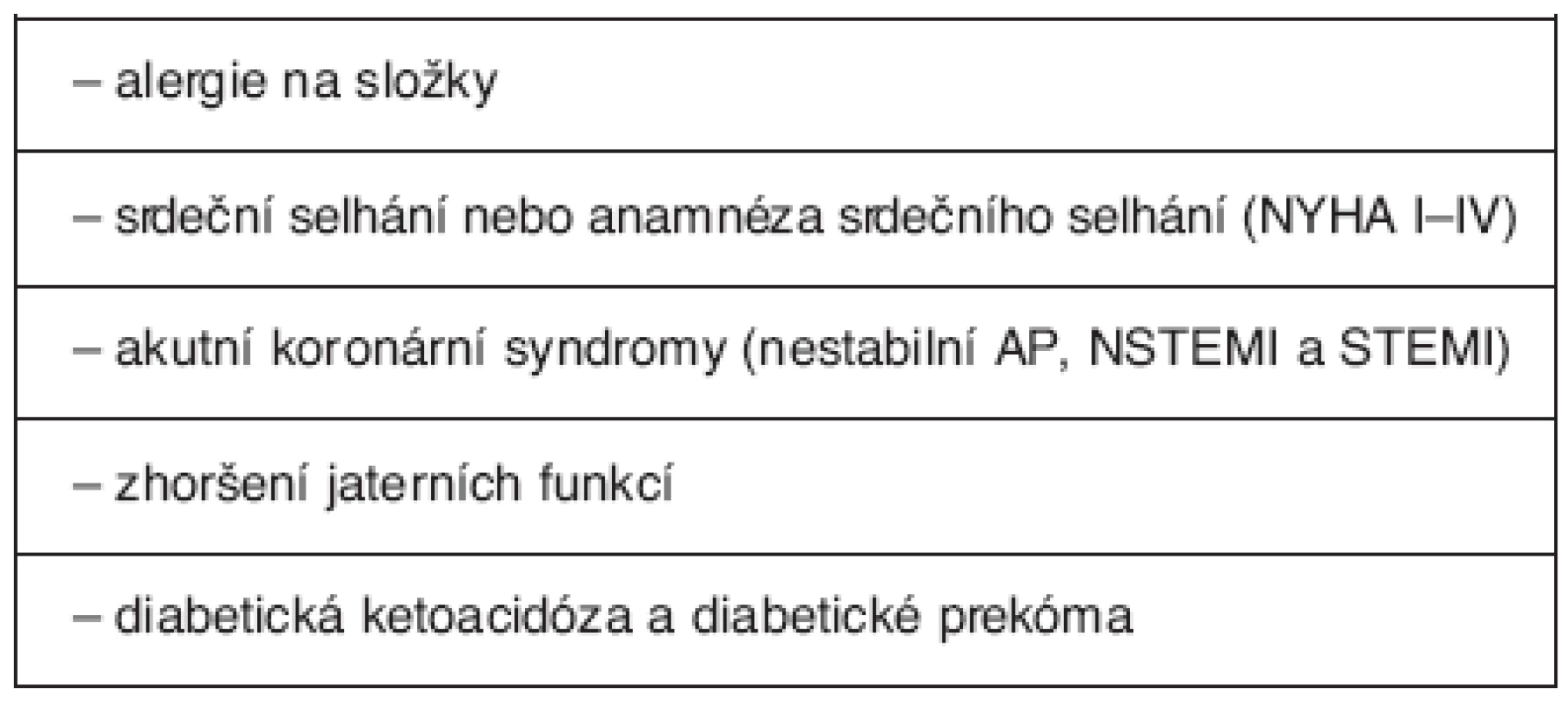
Vývoj inzulínových senzitizérů pokračuje a již v prosinci 2007 oznámila agentura Reuters, že firma Servier má k dispozici PPAR gama senzitizér, který nezvyšuje hmotnost a má kromě antidiabetického i výrazné antiaterogenní působení. Ve vývoji jsou ale další desítky léků této skupiny.
Další léky a cévní komplikace diabetu
V současné době probíhá intenzivní výzkum a získávání zkušeností s novými skupinami léků v léčbě a prevenci cévních komplikací diabetu. Přesvědčivý důkaz o efektu antiagregancia – kyseliny acetylosalicylové – na cévní komplikace u diabetu nebyl nalezen (30, 31). Studie Early Treatment Diabetic Retinopathy Study (ETDRS) sledovala, zda-li by mohla denní dávka 650 mg acylpyrinu zpomalit progresi retinopatie, nebyl však zjištěn žádný efekt na retinopatii (32). Rovněž nebylo doloženo, že calcium dobesilat ovlivňuje reálně fragilitu kapilár a cévní permeabilitu a ani hemostyptika nejsou účinná v léčbě krvácení.
Hyperglykémie zvyšuje expresi izoenzymů proteinkinázy C (PKC). Její izoforma se specificky uplatňuje u diabetické retinopatie a vede k ischémii, zvýšené permeabilitě a angiogenezi. Ruboxistaurin je perorálně účinný inhibitor beta izoformy PKC. Zdá se, že je dobře tolerován a normalizuje průtok v sítnici u pacientů s diabetickou retinopatií (33). Blokuje neovaskularizaci spojenou s ischémií sítnice a potlačuje efekty VEGF (vascular endothelial growth factor) na permeabilitu sítnice a růst endoteliálních buněk (34).
Vliv na proteinurii byl kromě studií s ACE inhibitory a AT1-blokátory prokázán i při podání betalytika karvedilolu (35). Třetí z diabetických specifických komplikací – neuropatie – má komplexní patogenezi a cévní příčiny se na jejím vzniku podílejí pravděpodobně méně. Přesto je třeba připomenout, že v poslední době máme i na toto dříve obtížně ovlivnitelné onemocnění účinné léky, např. pregabalin (36). Ke konzervativní léčbě cévních komplikací diabetu patří i dietoterapie, která má zásadní místo v léčbě hypertenze, diabetu i aterosklerózy. Nízkocholesterolová dieta má u diabetiků malý efekt, neboť u nich převažuje endogenní tvorba cholesterolu nad jeho absorpcí – i to je důvod pro časnou léčbu statinem (37).
Závěr
Diabetes je dnes pokládán, jak již bylo uvedeno, za cévní onemocnění, neboť postižení cév u této nemoci významně ovlivňuje prognózu. Recentně vydaná monografie Kardiovaskulární diabetologie (2) shrnuje podrobně patogenezi cévních komplikací diabetu a markery edoteliální dysfunkce a vliv jednotlivých složek metabolického syndromu u diabetika na cévní postižení.
Při důsledné léčbě cévních komplikací diabetu je dnes vždy třeba komplexně zvážit efekty běžně užívaných léků – antidiabetik, antihypertenziv, hypolipidemik a dalších. Překvapivě silný potenciál v léčbě i prevenci cévních onemocnění u diabetu mají i léky starší, např. fibráty či ACE inhibitory. Přesto se na jejich indikaci stále zapomíná. Také při volbě antiadiabetika je důležité přihlížet k jejich efektům na cévy. Nezpochybnitelné cévní efekty mají například metformin, inzulínové senzitizéry a novější deriváty sulfonylurey.
Není pochyb o tom, že obecně přijatý optimální rámec léčby určitého onemocnění, vycházející z jasných důkazů experimentálních, ale i klinických, je pro lékařskou praxi nutný. Tento rámec, tzv. guideline, určený pro diagnostický či terapeutický postup určitého onemocnění, je však nezbytné modifikovat podle individuální situace pacienta. Toto individuální přizpůsobení obecného doporučení nebývá vždy uplatněno a přitom je nejdůležitější. Poměrně často však nejsou v praxi prováděna ani některá základní obecně přijatá pravidla těchto schémat, která jsou nezbytným základem další lékařské rozvahy. To platí i pro léčbu diabetu 2. typu a jeho komplikací.
Adresa pro korespondenci:
doc. MUDr. Alena Šmahelová, Ph.D.
Klinika gerontologická a metabolická LF UK a FN
Centrum a subkatedra diabetologie
Sokolská 581, 500 05 Hradec Králové
e-mail: smahelov@lfhk.cuni.cz
Sources
1. Geiss LS, et al. In national diabetes data group. Diabetes in America. Bethesda: National Institute of Health 1995; 233–257.
2. Fisman EZ, Tenenbaum A, et al. Cardiovascular diabetology. Advances in cardiology Basel: Karger 2008; 45.
3. Svačina Š, et al. Cévní komplikace diabetu. Praha: Galén 2005.
4. Adler AI, et al. Association of systolic blood pressure with macrovascular and microvascular complications of type 2 diabetes (UKPDS 36): prospective observational study. BMJ 2000; 12 : 412–419.
5. Stratton IM, et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000; 12 : 405–412.
6. Stamler J, et al. Diabetes, other risk factors, and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial. Diabetes Care 1993; 16 : 434–444.
7. Svačina Š. Hypertenze při obezitě a diabetu. Praha: Triton 2007.
8. Šmahelová A. Farmakoterapie diabetické retinopatie. Vnitř Lék 2007; 53 : 512–520.
9. Kramer CK, et al. Impact of white-coat hypertension on microvascular complications in type 2 diabetes. Diabetes Care 2008; 31 : 2233–2237.
10. Chatuverdi N, Sjoelie AK, et al. Effect of lisinopril on progression of retinopathy in normotensive people with type 1 diabetes. The EUCLID Study Group. EURODIAB Controlled Trial of Lisinoperil in Insulin – Dependent Diabetes Mellitus. Lancet 1998; 35 : 28–31.
11. Colhoun HM, Betteridge DJ, Durrington PN, et al. CARDS investigators. Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicentre randomised placebo-controlled trial. Lancet 2004; 364 : 685–696.
12. Wierzbicki AS. Fibrates after the FIELD study: Some answers, more questions. Diab Vasc Dis Res 2006; 3 : 166–171.
13. Keech AC, et al. Effects of long-term fenofibrate therapy on cardiovascular events in 9795 people with type 2 diabetes mellitus (the FIELD study): randomised controlled trial. Lancet 2005; 366 : 1849–1861.
14. Duncan LJP, Cullen JF, Ireland JT, et al. A three-year trial of atromid therapy in exsudative diabetic retinopathy. Diabetes 1968; 17 : 458–467.
15. Keech AC, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet 2007; 370 : 1687–1697.
16. Douglas K, et al. Meta-analysis: the effect of statins on albuminuria. Ann Intern Med 2006; 145 : 117–124.
17. Fried LF, et al. Lipid modulation in insulin dependent diabetes mellitus: effect on microvascular outcomes. Journal of Diabetes and its Complications 2001; 15 : 113–119.
18. Banerjee S, et al. Does cardiovascular therapy affect the onset and recurrence of preretinal and vitreous haemorrhage in diabetic eye disease? Eye 2004; 18 : 821–825.
19. Colman P, Rajamani K, Li L-P, et al. Benefits of long-term fenofibrate therapy on amputations in type 2 diabetes mellitus in the FIELD trial. On behalf of the FIELD study investigators, c/o NHMRC Clinical Trials Centre, University of Sydney, Sydney,Australia.http://www.fieldstudy.info/investigators/EASD2008_abstracts.asp
20. Nissen SE, et al. Comparison of pioglitazone vs glimepiride on progression of coronary atherosclerosis in patients with type 2 diabetes: the PERISCOPE randomized controlled trial. JAMA 2008; 299 : 1561–1573.
21. Mazzone T, et al. Effect f pioglitazone compared with glimepiride on carotid intima-media thickness in type 2 diabetes: a randomized trial. JAMA 2006; 296 : 2572–2581.
22. Ratner RE, et al. Assessment on the Prevention of Progression by Rosiglitazone on Atherosclerosis in diabetes patients with Cardiovascular History (APPROACH): Study design and baseline characteristics. Am Heart J 2008; 156 : 1074–1079.
23. Shakuto S, Oshima K, Tsuchiya E. Glimepiride exhibits prophylactic effect on atherosclerosis in cholesterol-fed rabbits. Atherosclerosis 2005; 182 : 209–217.
24. Katakami N, et al. Metformin or gliclazide, rather than glibenclamide, attenuate progression of carotid intima-media thickness in subjects with type 2 diabetes. Diabetologia 2004; 47 : 1906–1913.
25. Danchin N, et al. Role of previous treatment with sulfonylureas in diabetic patients with acute myocardial infarction: results from a nationwide French registry. Diabetes Metab Res Rev 2005; 21 : 143–149.
26. Siluk D, Kaliszan R, Haber P, et al. Antiaggregatory activity of hypoglycaemic sulphonylureas. Diabetologia 2002; 45 : 1034–1037.
27. Dormandy JA, et al. Secondary prevention of macrovascular events in patients with type 2 diabetes in the PROactive Study (PROspective pioglitAzone Clinical Trial In macro Vascular Events): a randomised controlled trial. Lancet 2005; 366 : 1279–1289.
28. Nissen SE, Wolski K. Effect of rosiglitazone on the risk of myocardial infarction and death from cardiovascular causes. N Engl J Med 2007; 356 : 2457–2471.
29. Home PD, Jones NP, Pocock SJ, et al. and RECORD Study Group. Rosiglitazone RECORD study: glucose control outcomes at 18 months. Diabet Med 2007; 24 : 626–634.
30. Belch J, et al. The prevention of progression of arterial disease and diabetes (POPADAD) trial: factorial randomised placebo controlled trial of aspirin and antioxidants in patients with diabetes and asymptomatic peripheral arterial disease. BMJ 2008; 337: a1840.
31. Ogawa H, et al. Low-dose aspirin for primary prevention of atherosclerotic events in patients with type 2 diabetes: a randomized controlled trial. JAMA 2008; 300 : 2134–2141.
32. Fong DS, Aiello L, Gardner TW, et al. and Klein R for the American Diabetes Association. Retinopathy in Diabetes. Diabetes Care 2004; 27: S84–S87.
33. Donnelly R, Idris I, Forrester JV. Protein kinase C inhibition and diabetic retinopathy: a shot in the dark at translational research. Br J Ophthalmol 2004; 88 : 145–151.
34. Danis RP, Bingaman DP, Jirousek M, Yang Y. Inhibition of intraocular neovascularization caused by retinal ischemia in pigs by PKCbeta inhibition with LY333531. Invest Ophthalmol Vis Sci 1998; 39 : 171–179.
35. Bakris GL, et al. Differential effects of beta-blockers on albuminuria in patients with type 2 diabetes. Hypertension 2005; 46 : 1309–1315.
36. Hurley RW, et al. Pregabalin as a treatment for painful diabetic peripheral neuropathy: a meta-analysis. Reg Anesth Pain Med 2008; 33 : 389–394.
37. Šmahelová A, et al. Effect of atorvastatin on non-cholesterol sterols in patients with type 2 diabetes mellitus and cardiovascular disease. Pharmacol Res 2005; 51 : 31–36.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Direct-to-consumer genetic testing also in our country
- Contemporary methods in the treatment of chronic pulmonary hypertension
- Hypertension in pregnancy
- Conservative treatment of diabetic microangiopathy and macroangiopathy
- Abdominal obesity
- The thyroid gland-running the show behind the scenes – 1.rst part
- Molecular biology and immunopathogenetic mechanisms of sepsis
- Double-balloon enteroscopy
- Winners over addictions (9 types)
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Hypertension in pregnancy
- Abdominal obesity
- Conservative treatment of diabetic microangiopathy and macroangiopathy
- Double-balloon enteroscopy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

