-
Medical journals
- Career
Inhalační glukokortikoidy v terapii covidu-19
Authors: Milan Sova 1,2; Ondřej Zela 3
Authors‘ workplace: Klinika nemocí plicních a tuberkulózy, Fakultní nemocnice Brno 1; Klinika plicních nemocí a tuberkulózy, Fakultní nemocnice Olomouc 2; Interní oddělení Nemocnice ve Frýdku-Místku 3
Published in: Vnitř Lék 2021; 67(6): 328-329
Category: Main Topic
Overview
Pandemie covidu-19 představuje významnou zátěž pro jednotlivé zdravotnické systémy. Zejména se jedná o nutnost hospitalizace velkého počtu pacientů, což je nebezpečné zejména v zemích s méně rozvinutou zdravotnickou infrastrukturou. Proto je v současné době věnována pozornost vývoji terapeutických postupů, které by riziko přechodu do těžších stadií onemocnění snižovaly. Jedním z možných kandidátů je terapie inhalačními glukokortikoidy. V tomto přehledném článku je největší pozornost věnována výsledkům studie STOIC, která je dosud největší publikovanou randomizovanou studií zabývající se vlivem terapie inhalačními glukokortikoidy na riziko hospitalizace v důsledku covidu-19.
Klíčová slova:
glukokortikoidy – COVID-19
Úvod
Pandemie covidu-19 představuje významnou zátěž pro jednotlivé zdravotnické systémy všech zemí světa. Od výskytu prvních případů v Číně (1) dochází k postupnému zlepšení diagnostiky a hlavně terapie tohoto onemocnění.
Počátek tohoto onemocnění je většinou mírný, což představuje potenciální terapeutické okno, kdy je možné zasáhnout do patofyziologického děje a tím zlepšit prognózu pacientů (2). Nejvíce se diskutuje o roli takzvané cytokinové bouře a nejpoužívanějším přístupem v terapii je imunosuprese či imunomodulace. Během uplynulých měsíců byla publikována celá řada studií, které se zabývaly terapií jednotlivými molekulami. Byly to léky z různých skupin imunosupresiv či protilátek. Ale nejekonomičtější se zdá být použití glukokortikoidů, které jsou ekonomicky dostupné a široce používané. Cílem tohoto článku je přinést aktuální informace o terapii glukokortikoidy u pacientů s covidem-19.
Systémová terapie glukokortikoidy
Již od publikace prvních kazuistik pacientů s covidem-19 probíhala diskuze, zda tyto pacienty pomocí systémového podání glukokortikoidů léčit, či nikoli. Vzhledem k absenci primárních zkušeností s tímto onemocněním bylo nejdříve nutné přihlédnout k dosavadním zkušenostem s touto léčbou u ostatních virových infekcí/pneumonií. Co se týká influenzy či předchozích infekcí koronaviry, jako je SARS či MERS, máme k dispozici poměrně konfliktní výsledky, které použití glukokortikoidů u pacientů nepodporují (3).
V rámci terapie covidu-19 se vstupně objevila série kazuistik a malých souborů, která prokazovala, že u pacientů léčených systémovými glukokortikoidy dochází ke snížení mortality (4).
Jednou z průlomových studií byla RECOVERY, která prokázala, že u pacientů se středně těžkým a těžkým průběhem covidu-19 dochází ke zlepšení mortality a morbidity (5). Následně se tato terapie stala součástí jednotlivých doporučených postupů terapie covidu-19. Další významnou studií, která byla publikována, je studie CoDEX (6). Do této randomizované, multicentrické studie bylo zařazeno 299 pacientů a primárním cílem byl rozdíl v počtu dnů bez nutnosti invazivní ventilace mezi skupinou léčenou dexametazonem a skupinou „standardní terapie“, která glukokortikoidy neobsahovala. Studie vyšla pozitivně pro dexametazon, jehož podání významně (p = 0,04) snižovalo riziko progrese onemocnění a nutnosti mechanické ventilace. Otázkou je, jaký léčebný režim zvolit u pacientů s lehkým průběhem covidu-19 s cílem snížení rizika přechodu onemocnění do těžších forem. Jedním z možných přístupů je použití inhalačních glukokortikoidů.
Inhalační glukokortikoidy v terapii covidu-19
Již z prvních reportů o covidu-19 z Itálie (2) a USA (7) bylo zřejmé, že pacienti s astma bronchiale jsou ve skupině hospitalizovaných pacientů zastoupeni méně často, než bychom očekávali. Jedním z možných vysvětlení bylo použití inhalačních glukokortikoidů u těchto pacientů (astma bronchiale nebo chronická obstrukční plicní nemoc). Efekt můžeme in vitro vysvětlit redukcí replikace SARS-CoV-2 v buňkách pod vlivem inhalačních glukokortikoidů (8) a downregulací exprese genů pro ACE2 a TMPRSS2, které jsou kritické pro vstup viru do buňky (9). Dosud největší randomizovanou studií terapie covidu-19 pomocí inhalačních glukokortikoidů je studie STOIC (10).
Studie STOIC byla designovaná jako randomizovaná, nezaslepená, paralelně uspořádaná studie fáze 2. Použitým inhalačním glukokortikoidem byl budesonid v dávce 1 600 μg/den (rozděleno do dvou dávek). Zařazeno bylo celkem 146 pacientů a tito byli rozděleni do dvou ramen podle statutu léčby. Jednalo se o pacienty během prvních 7 dní klinických příznaků. Primárním cílem byla nutnost hospitalizace či návštěvy pohotovosti. U ITT populace bylo primárního cíle (tedy hospitalizace) dosaženo u 15 % pacientů bez léčby a u pouze 3 % pacientů léčených budesonidem (relativní redukce 91 %, p = 0,009). Na obrázku 1 je uveden čas do udávaného vymizení příznaků u obou skupin pacientů.
Image 1. Čas do primárního uzdravení per protocol population. Dle Ramakrishnan et al. (10) 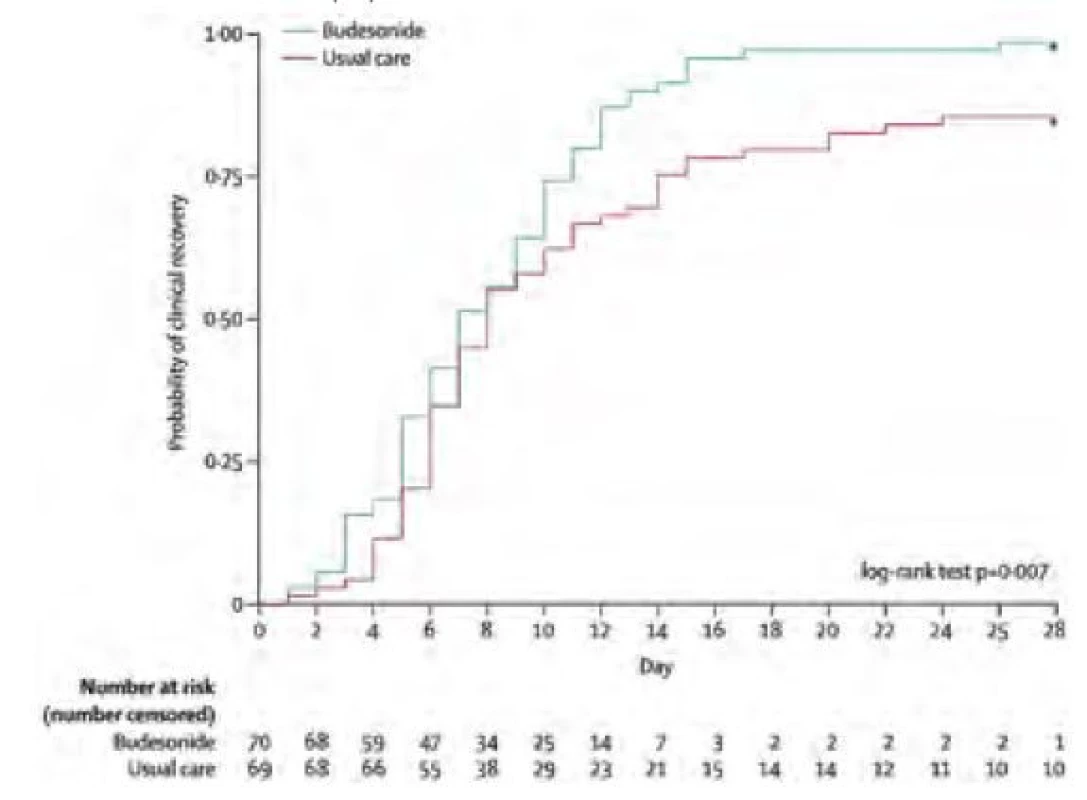
Bezpečnostní profil budesonidu se nevymykal dosavadním zkušenostem a závažnější nežádoucí účinky terapie se neobjevily.
Limitací studie je její nezaslepený design a druhou pak její předčasné ukončení, které bylo způsobeno organizačně technickými aspekty organizace klinických hodnocení v Británii v době jednotlivých protiepidemických opatření.
Data z této studie vypadají impresivně, zejména vzhledem k významně pozitivnímu bezpečnostnímu profilu inhalačních glukokortikoidů a poměru rizika/přínosů. Na druhou stranu je vhodná jistá opatrnost. V budoucnu očekáváme data z dalších studií, které by měly zpřesnit počáteční poznatky o účinnosti inhalačních glukokortikoidů.
Diskutována je také potenciální zaměnitelnost jednotlivých molekul inhalačních glukokortikoidů. Dostupná data pro ostatní zástupce zatím nejsou, nicméně vzhledem k dosavadním zkušenostem s touto léčbou u pacientů s astma bronchiale a chronické obstrukční plicní nemoci nepředpokládáme významné rozdíly.
Závěr
Dle dostupných dat, zejména ze studie STOIC, se zdá terapie inhalačními glukokortikoidy vysoce efektivní u pacientů v časných stadiích covidu-19 s významným potenciálem ve smyslu redukce progrese onemocnění.
Podpořeno MZ ČR – RVO (FNOL, 00098892).
KORESPONDENČNÍ ADRESA AUTORA:
doc. MUDr. Milan Sova, Ph.D.
Klinika nemocí plicních a tuberkulózy, Fakultní nemocnice Brno Jihlavská 340/20, 625 00 Brno
Cit. zkr: Vnitř Lék 2021; 67(6): 328–329
Článek přijat redakcí: 19. 7. 2021
Článek přijat po recenzích k publikaci: 10. 9. 2021
Sources
1. Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020; 395(10223): 497–506.
2. Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. 2020; 382(18): 1708–20.
3. Arabi YM, Mandourah Y, Al-Hameed F, Sindi AA, Almekhlafi GA, Hussein MA, et al. Corticosteroid Therapy for Critically Ill Patients with Middle East Respiratory Syndrome. Am J Respir Crit Care Med. 2018; 197(6): 757–67.
4. Siemieniuk RA, Bartoszko JJ, Ge L, Zeraatkar D, Izcovich A, Kum E, et al. Drug treatments for covid-19: living systematic review and network meta-analysis. Bmj. 2020;370:m2980.
5. Horby P, Lim WS, Emberson J, Mafham M, Bell J, Linsell L et al. Effect of Dexamethasone in Hospitalized Patients with COVID-19 – Preliminary Report. medRxiv. 2020 : 2020.06.22.20137273.
6. Tomazini BM, Maia IS, Cavalcanti AB, Berwanger O, Rosa RG, Veiga VC et al. Effect of Dexamethasone on Days Alive and Ventilator-Free in Patients With Moderate or Severe Acute Respiratory Distress Syndrome and COVID-19: The CoDEX Randomized Clinical Trial. JAMA. 2020; 324(13): 1307–16.
7. Kalyanaraman Marcello R, Dolle J, Grami S, Adule R, Li Z, Tatem K, et al. Characteristics and outcomes of COVID-19 patients in New York City's public hospital system. PLoS One. 2020; 15(12): e0243027.
8. Matsuyama S, Kawase M, Nao N, Shirato K, Ujike M, Kamitani W, et al. The Inhaled Steroid Ciclesonide Blocks SARS-CoV-2 RNA Replication by Targeting the Viral Replication-Transcription Complex in Cultured Cells. J Virol. 2020; 95(1).
9. Peters MC, Sajuthi S, Deford P, Christenson S, Rios CL, Montgomery MT, et al. COVID - -19-related Genes in Sputum Cells in Asthma. Relationship to Demographic Features and Corticosteroids. Am J Respir Crit Care Med. 2020; 202(1): 83–90.
10. Ramakrishnan S, Nicolau DV, Jr., Langford B, Mahdi M, Jeffers H, Mwasuku C, et al. Inhaled budesonide in the treatment of early COVID-19 (STOIC): a phase 2, open-label, randomised controlled trial. Lancet Respir Med. 2021; 9(7): 763–72.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2021 Issue 6-
All articles in this issue
- HLAVNÍ TÉMA – PNEUMOLOGIE
- Respirační insuficience, chronická hyperkapnie a domácí neinvazivní ventilace z pohledu pneumologa
- Inhalační glukokortikoidy v terapii covidu-19
- Nintedanib v terapii intersticiálních plicních procesů u systémových onemocnění pojiva
- Metabolický syndrom u pacientů po prodělané protinádorové terapii
- Hereditární hemoragická teleangiektázie (syndrom Osler-Weber-Rendu) Díl I. Patofyziologie, klinické příznaky a doporučený skrínink cévních malformací
- Špičkové technologie v medicíně – vliv nastavení hodnot alarmů u systémů pro kontinuální monitoraci glykemie na metabolickou kompenzaci u diabetiků 1. typu: systematické review
- FDG-PET/CT dokumentované vymizení nekrobiotického xantogranulomu při potlačení tvorby monoklonálního imunoglobulinu bortezomibem, lenalidomidem a dexametazonem Popis případu a přehled literatury o léčbě nekrobiotického xantogranulomu
- Lokalizované formy plicní amyloidózy
- Screening gestačního diabetes mellitus
- Proč stále nedosahujeme cílových hodnot krevního tlaku
- Aktuální témata kardiovaskulární prevence
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Lokalizované formy plicní amyloidózy
- Respirační insuficience, chronická hyperkapnie a domácí neinvazivní ventilace z pohledu pneumologa
- Hereditární hemoragická teleangiektázie (syndrom Osler-Weber-Rendu) Díl I. Patofyziologie, klinické příznaky a doporučený skrínink cévních malformací
- Screening gestačního diabetes mellitus
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

