-
Medical journals
- Career
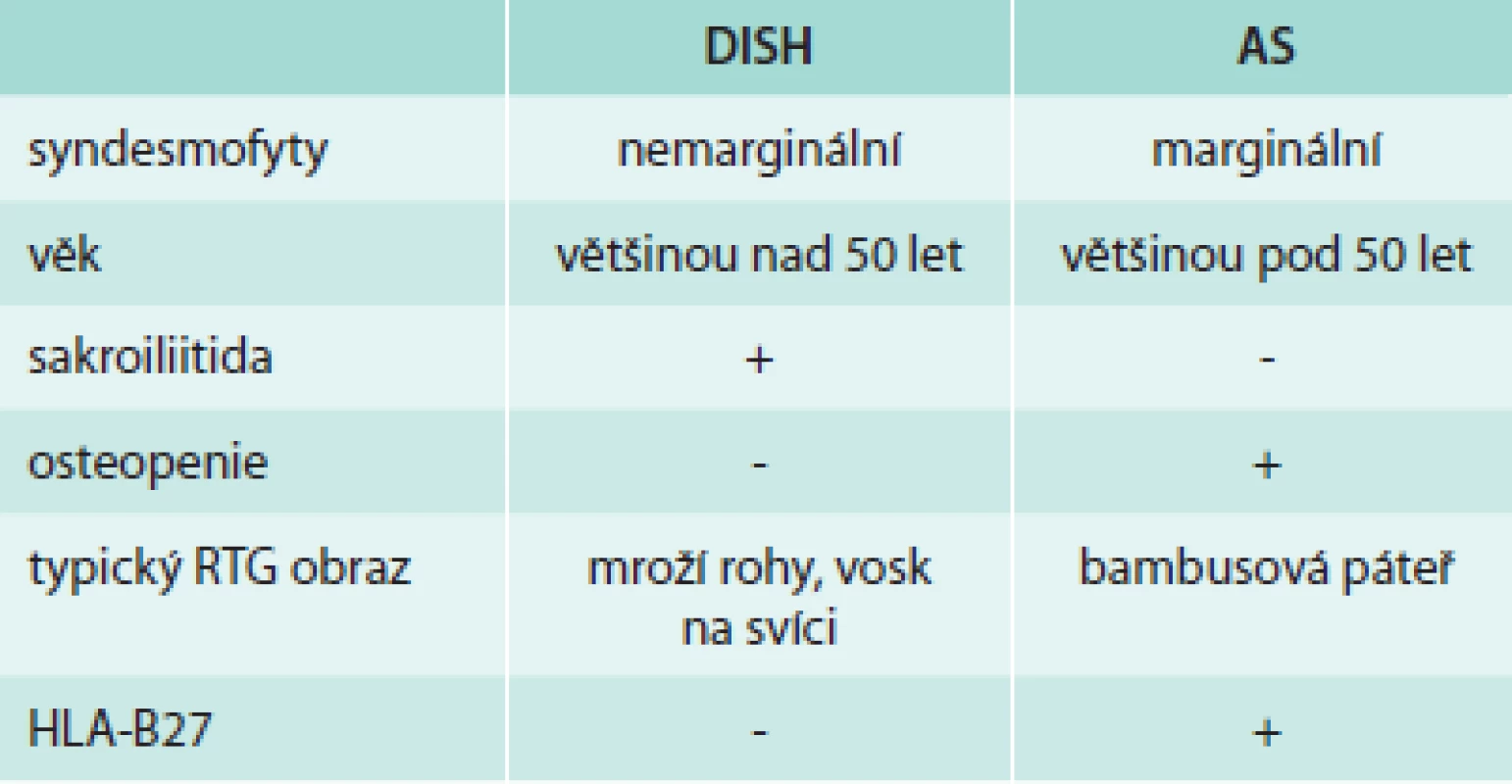
Difuzní idiopatická skeletární hyperostóza
Authors: Michal Scheinost 1; Kristýna Němejcová 2; Adam Pudlač 3; Tereza Budková 4; Denisa Janíčková Žďárská 1
Authors‘ workplace: Interní klinika 2. LF UK a FN Motol Praha, přednosta prof. MUDr. Milan Kvapil, CSc., MBA 1; Ústav patologie 1. LF UK a VFN Praha, přednosta doc. MUDr. Pavel Dundr, Ph. D. 2; Radiodiagnostická klinika 1. LF UK a VFN Praha, přednosta prof. MUDr. Jan Daneš, CSc. 3; Fyzioterapie a léčebná rehabilitace Vršovické zdravotní a. s., Praha, přednosta prof. PaedDr. Pavel Kolář, Ph. D. 4
Published in: Vnitř Lék 2014; 60(5-6): 442-447
Category: Review
Overview
Difuzní idiopatická skeletální hyperostóza je progresivní nezánětlivé onemocnění skeletu a entezí, které snižuje kvalitu života a omezuje soběstačnost nemocných. Informovanost lékařů o tomto onemocnění je navzdory významné prevalenci dosud malá, a proto často dochází k chybnému stanovení diagnózy. Terapeutický postup je od onemocnění s podobnou symptomatologií odlišný, a proto je důležité povědomí o této nemoci zvýšit.
Klíčová slova:
difuzní idiopatická skeletální hyperostóza – entezopatie – rigidita páteřeÚvod
Difuzní idiopatická skeletální hyperostóza (DISH), známá také jako Forestierova choroba a ankylozující hyperostóza, je systémové nezánětlivé onemocnění pohybového aparátu. Onemocnění způsobuje osifikaci a kalcifikaci páteřních ligament a enteze (místo úponu ligament na kloub). Ačkoliv bylo onemocnění popsáno až v roce 1950 v práci Forestiera a Rotése-Querola, nejde o civilizační chorobu [1]. Stopy DISH byly nalezeny i na skeletech dinosaurů [2].
Zpočátku byla choroba chápána pouze jako onemocnění páteře (ankylozující hyperostóza, ankylozující spondylóza), a až po průkazu postižení enteze osifikující entezopatií byl přijat název DISH [3].
Prevalence
Prevalence DISH je závislá na věku a pohlaví. Onemocnění je častější u mužů v poměru 2–4 : 1. Vznik onemocnění je raritní před 40. rokem a vzácné před 50. rokem (tab. 1) [4]. S přibývajícím věkem se prevalence významně zvyšuje a ve vyšším věku se podle jednotlivých studií pohybuje mezi 7–28 % [5–7].
Table 1. Prevalence DISH. Upraveno podle [4] ![Prevalence DISH. Upraveno podle [4]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/f4ecf442d85f19c65609a45135f6550e.png)
Etiologie
Příčina abnormální osteoblastické aktivity a diferenciace u DISH dosud není objasněna. Na vzniku onemocnění se pravděpodobně podílí mechanické, metabolické, hormonální a genetické vlivy.
Mnoho studií se věnovalo koincidenci metabolického syndromu a DISH, která je nejlépe názorná u indiánů rodu Pima, u kterých je nejvyšší prevalence metabolického syndromu [8–10]. Prevalence DISH je u indiánů Pima téměř 50%. U pacientů s metabolickým syndromem nebo inzulinovou rezistencí dochází ke zvýšené produkci růstových faktorů, které nemusí být primárně zapojeny do regulace kostního metabolizmu [11].
Tyto faktory stimulují novotvorbu kostní tkáně v oblasti enteze – insulin like growth factor 1 (IGF1), růstový hormon, interleukin 1 (IL1), tumor-nekrotizující faktor (TNF). IGF1 stimuluje replikaci fibroblastů a osteoblastů, v osteoblastech zvyšuje aktivitu alkalické fosfatázy a transkripci kolagenu typu II [12].
Růstový hormon aktivuje lokální produkci IGF1 chondrocyty a osteoblasty. TNF a IL1 stimuluje osteoblasty k produkci proteináz, které způsobují odbourávání matrix pojivové tkáně [13].
Nabízí se otázka, proč při uvedené osteoblastické stimulaci dochází k projevům onemocnění jen v určitých místech. Jde pravděpodobně o místa se zvýšeným prokrvením, které je esenciální pro osifikaci.
Dalším spojením mezi metabolickým syndromem a DISH může být endotelová dysfunkce a zvýšená agregace trombocytů, která je pro pacienty s dyslipidemií, arteriální hypertenzí, obezitou, diabetes mellitus a inzulinovou rezistencí typická. Vyplavování růstových faktorů trombocytů působí proliferačně na osteoblasty. Trombocyty produkují transforming growth factor-1β a growth factor-BB, které mohou zvyšovat produkci nuclear factor κ B (NFκB) v buňkách ligament, a tím ovlivňovat diferenciaci mezenchymových buněk osteoblastickým směrem s následnou kostní proliferací [14].
Ve srovnání se zdravými kontrolami byla u pacientů s DISH prokázána signifikantně vyšší koncentrace matrix Gla proteinu, který inhibicí osteoformačního faktoru – bone morphogenetic protein 2 (BMP2) tlumí kostní mineralizaci. Matrix Gla protein tedy zastává dosud neznámou úlohu v patogenezi DISH a mohl být markerem osteologických onemocnění typu DISH [15].
Další studie se zabývají korelací vzniku DISH a mechanickými faktory. Souvislost mezi těžkou prací a výskytem DISH nebyla prokázána [16]. Naproti tomu zjištění, že kostěné návalky jsou signifikantně výraznější na pravé části hrudní páteře, zatímco u pacientů s dextrokardií je tomu opačně, ukazují závislost i na mechanických faktorech.
Vzhledem k familiárnímu výskytu DISH se v etiopatogeneze předpokládá genetický vliv.
Dosud nebyla prokázána souvislost v rámci HLA systému. Na japonské populaci byla prokázána souvislost mezi polymorfizmem genu pro kolagen 6 COL6A1 na 21. chromozomu a osifikací zadního podélného ligamenta (OPLL), tedy onemocněním velmi podobném DISH.
Byla provedena analýza genotypu COL6A1 a studie alelických asociací u českých pacientů (Revmatologický ústav, Praha) a japonských pacientů (Institute of Medical Science, University of Tokyo) s DISH. Asociace alel s DISH byla prokázána u japonské populace, u české populace rozdíl nebyl statisticky významný [17–19].
Tyto výsledky napovídají, že úloha COL6A1 se může v různých populacích lišit a vliv mohou mít i jiné genetické faktory a faktory zevního prostředí.
Souvislost mezi dlouhodobým nadbytkem vitaminu A a kostní hyperostózou je dobře znám. Terapie deriváty vitaminu A v dermatologii je asociována s hyperostotickými změnami páteře.
Klinický obraz
DISH může probíhat zcela asymptomaticky a diagnostikován může být pouze jako vedlejší nález při diagnostice, např. traumatického postižení skeletu, nebo může významně snižovat kvalitu života. I asymptomatický průběh DISH má klinický význam. Při traumatu mívají pacienti s DISH významně závažnější postižení. I lehké trauma jako např. pád při synkopě může být spojeno s vážným neurologickým deficitem [20,21].
Obtíže při DISH lze dělit na spinální, které jsou velmi časté, a vzácnější extraspinální. Postižení jednotlivých etáží páteře DISH se podle studií velmi různí. Nejvyšší incidence je ale převážně udávána na přechodu hrudní a bederní páteře, jejíž bolest udává až 80 % pacientů. Bolest a ztuhlost páteře má velmi často zánětlivý charakter, tedy zhoršení bolestí v klidu, typicky ve 2. polovině noci, a zlepšení při rozcvičení. Postupem času se k bolesti přidává omezení pohyblivosti páteře. Vzácnější symptomy spojené s postižením páteře jsou dysfagie, odynofagie, syndrom dolní duté žíly, aspirační pneumonie, stridor, otalgie, syndrom spánkové apnoe a kompresivní míšní syndromy [22–24].
Extraspinální projevy DISH vyplývají z entezopatií s následnou kostní novotvorbou, která se projeví bolestí a ztuhlostí nejčastěji velkých kloubů, patní kosti, oblasti lokte, Achillovy šlachy [25].
U pacientů s DISH častěji bývá přítomna osteoartróza v lokalizacích, které jsou u obecné populace vzácnější, jako např. metakarpofalangeální, loketní a ramenní klouby [26–30]. DISH je spojován s vyšším výskytem pooperačních periartikulárních osifikací. Při fyzikálním vyšetření zjistíme zhoršenou pohyblivost páteře, zejména laterální flexi.
Diagnostika DISH
DISH diagnostikujeme na podkladě RTG nálezů a klinického obrazu. Na skiagramu páteře jsou přítomny splývající osifikace a kalcifikace na anterolaterální straně nejméně 4 sousedících obratlových těl. Výška disků zůstává zachována. Do RTG obrazu DISH nepatří kostní ankylóza apofyzárních kloubů, eroze ani obraz typický pro sakroiliitidu.
Laboratorní diagnostika včetně stanovení přítomnosti HLA-B27 není přínosná [31]. U pacientů s vícečetnou entezopatií, u kterých doplníme RTG snímek páteře s typickým obrazem, není problémem stanovit diagnózu. Ne vždy je však obraz onemocnění typický a spinální postižení může dlouhodobě probíhat asymptomaticky. DISH s absencí spinálního postižení je velmi vzácná. Nejčastěji je spinální postižení přítomno na hrudní páteři, proto by skiagram hrudní páteře v diagnostice DISH neměl chybět.
Důležité je na diagnózu DISH pomyslet. Skiagram páteře a bolestivých oblastí bychom měli provést pacientům, kteří si stěžují na symptomy spojené s DISH.
Charakteristika DISH
- vznik onemocnění po 40. roce
- častý symptomatický průběh
- bolesti hrudní a bederní páteře, často zánětlivý charakter bolesti
- omezení pohyblivosti páteře
- entezopatické bolesti úponů pánve, kolenních kloubů, lokte, Achillovy šlachy
- bolestivá ostruha (pata, loket, čéška)
- dysfagie při kompresi jícnu velkými ventrálními osteofyty krčních obratlů
- neurologické komplikace při míšní kompresi se senzoricko-motorickým výpadkem
- rekurující tendinitida Achillovy šlachy
- rekurující burzitida (nejčastěji subakromiální)
K usnadnění RTG diagnostiky byla Resnickem sestavena klasifikační kritéria, která se věnují pouze RTG postižení páteře a nezohledňují extraspinální projevy DISH [32]. Spinální i extraspinální projevy DISH jsou zohledněny v Utsingerových klasifikačních kritériích [33]. Extraspinální projevy DISH jsou často přítomny symetricky.
Resnikova klasifikační kritéria
- Splývající osifikace a kalcifikace na anterolaterální straně nejméně 4 sousedících obratlových těl s přítomností anebo chyběním lokalizovaných zahrocených výrůstků na příslušném spojení mezi obratlem a diskem
- Relativní zachování výšky disků v postiženém úseku páteře a nepřítomnost rozsáhlých RTG projevů „degenerativní“ diskopatie včetně vakuového fenoménu a vertebrální marginální sklerózy
- Nepřítomnost kostní ankylózy apofyzárních kloubů a erozí, sklerózy nebo intraartikulární kostní fúze kloubů sakroiliakálních.
Utsingerova klasifikační kritéria
- Splývající osifikace na anterolaterální straně nejméně 4 sousedících obratlových těl, zejména v torakolumbální oblasti. Osifikace začíná jemnými pásy kostní hmoty, která se vyvíjí v široké hrbolaté pilíře.
- Splývající osifikace na anterolaterální straně nejméně 2 sousedících obratlových těl.
- Symetrické a periferní entezopatie paty, čéšky nebo lokte s novotvorbou kosti, která má dobře vymezený kortikální okraj.
Vylučující kritéria
- Abnormální výšku disku
- Kostní ankylóza apofyzárních kloubů
Definitivní diagnóza – kritérium 1
Pravděpodobná diagnóza – kritérium 2 a 3
V roce 2012 byl proveden neúspěšný pokus o renovaci klasifikačních kritérií. Z původně navržených 63 kritérií bylo do dalšího výběru schváleno 30 kritérií, která byla zaslána 39 revmatologickým a ortopedickým specialistům. Pouze 2 kritéria byla schválena s 95% shodou [34].
Pokud na podkladě prostého RTG snímku není možné s určitostí diagnózu postavit, lze doplnit vyšetření výpočetní tomografií (CT) s vyšší senzitivitou a specificitou.
Při anamnéze i malého traumatu a bolesti krční páteře je třeba doplnit vyšetření CT nebo magnetickou rezonancí (MRI) k vyloučení skryté zlomeniny.
Diferenciální diagnostika DISH
Podobné RTG nálezy i klinické projevy včetně entezitid mohou vést k záměně pacienta s DISH a pacienta s ankylozující spondylitidou (AS). Přesto není velký problém tato dvě onemocnění od sebe odlišit (tab. 2). Osifikace zadního podélného ligamenta (OPLL) je příbuzné onemocnění pravděpodobně i se společnou etiologií, které je možná pouze variantou DISH. Toto onemocnění se vyskytuje zejména u asijské populace, kde je na prvním místě v incidenci cervikální myelopatie.
Terapie
Neexistuje kauzální terapie DISH. Péče o pacienty s DISH je založena na symptomatické terapii bolesti, odstraňování komplikací a zejména rehabilitaci. Terapie bolesti se neliší od terapie osteoartrózy, tedy v první volbě se užívá paracetamol a při nedostatečném efektu následně opiáty. Nesteroidní antiflogistika se používají k léčbě bolesti i DISH jako lék druhé volby při selhání analgetik, respektují se přitom rizikové faktory NSA toxicity, především gastrotoxicita a kardiotoxicita.
Zásadní úlohu v terapii zastává rehabilitace, která bude probrána samostatně.
U pacientů s DISH dbáme na korekci metabolických poruch, redukci váhy a zvýšení kondice aerobním cvičením, zejména plaváním.
V případě velkých návalků způsobujících dysfagii či míšní útlak je nutné operovat.
Lokální terapie ostruh a entezopatií je v kompetenci ortopeda.
Rehabilitace DISH
Rehabilitace je nejdůležitějším terapeutickým opatřením. Cílem rehabilitace je zabránit vzniku či zhoršení funkčního deficitu, minimalizovat bolest způsobenou zhoršenou pohyblivostí až úplnou rigiditou zejména hrudní páteře. Oblasti páteře sousedící s méně pohyblivým či plně rigidním úsekem páteře se stávají hypermobilní, svaly se v tomto úseku nepřiměřeně namáhají a dochází ke vzniku bolestivých svalových spazmů. Nociceptivní dráždění a rigidita úseků páteře má vliv na všechny pohybové stereotypy, které se patologicky mění a způsobují snížení pohyblivost a blokády v jiných pohybových segmentech.
Rehabilitace se zaměřuje na zapojení hlubokého stabilizačního svalstva. K tomu slouží speciální cviky vycházející z vývojové kineziologie (prof. Kolář), Vojtova metoda, senzomotorika aj. Spazmy povrchových svalů se uvolňují manuálně měkkými technikami, elektroléčbou, ultrazvukem, interferenčními proudy, teplými koupelemi, diatermií apod. Provádí se mobilizace zablokovaných segmentů páteře. Na zpomalení růstu hyperostotických návalků radonovými koupelemi se specializují lázně Jáchymov.
Pro účinnou rehabilitaci je důležitá včasná diagnostika DISH. Na rozdíl od spondylózy (která je velmi často s DISH radiology zaměňována) se u DISH nedoporučuje úsek hrudní páteře manipulovat. Je nutné si uvědomit, že oproti spondylóze je DISH progresivním onemocněním, takže je nutné zahájit rehabilitaci co nejdříve, a tím minimalizovat nežádoucí důsledky.
Oproti ankylozující spondylitidě, která je klinicky velmi podobným onemocněním, se nemusí fyzioterapie tolik zaměřovat na kořenové klouby a lze manipulovat sakroiliakální skloubení, které se u sakroilitidy u AS manipulovat ani mobilizovat příliš nedoporučuje. To je významné zejména, protože u DISH dochází často k blokádám sakroiliakálního skloubení.
Klasický režim cvičení AS (např. švihové pohyby) není u DISH zcela vhodný. U DISH, které na rozdíl od AS není zánětlivým onemocněním, nejsou kontraindikovány tepelné procedury.
Problémy v péči o pacienty s DISH
Největším problémem pacientů s DISH je velmi malá informovanost odborné veřejnosti o tomto onemocnění a častá záměna za jinou diagnózu. Jako u ostatních onemocnění platí pravidlo, že základem každé diagnostiky je na onemocnění pomyslet. To je problémem na straně kliniků i radiologů. Symptomy DISH nejsou samy o sobě specifické, a proto je onemocnění velmi často mylně zaměněno za deformační spondylózu, AS, nebo jsou pacienti vedeni pod obecnou diagnózou vertebrogenního algického syndromu. Není vzácné, že radiolog skiagram popíše pouze popisně a diagnózu DISH nestanoví nebo ji stanoví chybně, a to i v případě, pokud je v žádance cílený dotaz na DISH uveden. To je samozřejmě u onemocnění, které se v diagnostice opírá zejména o popis RTG snímku, velký problém, což potvrzuje i výrazná diskrepance mezi výše uvedenou prevalencí onemocnění a výskytem diagnózy DISH v závěrech lékařských zpráv našich pacientů (obr. 1–4).
Image 1. Lumbosakrální páteř – předozadní projekce 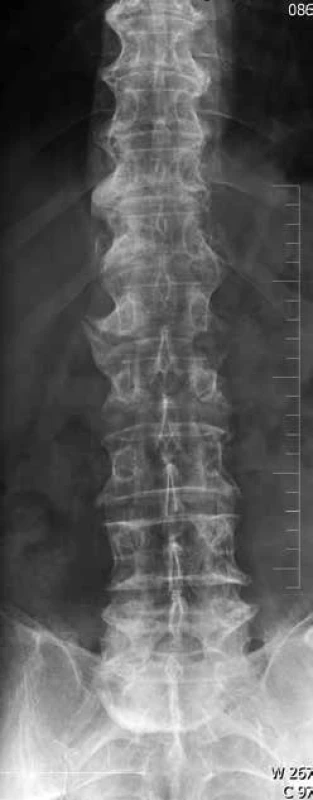
Výrazné hypertrofické osteofyty na L1,2 vpravo zobákovitého tvaru, zachovaná výše ploten. Dolní hrudní páteř: patrné přemosťující návalky převážně vpravo, plynule spojující více než 4 obratlová těla v jednom úseku páteře, tedy splněna RTG kritéria DISH, vlevo méně osteofytů, protože protektivně působí pulzace aorty. Při prvním RTG-popisu byly popsány pouze osteofyty horizontálních ploch hrudní páteře a výrazné okrajové osteofyty bederní páteře i přes dotaz na DISH v žádance. Image 2. Boční snímek lumbosakrální páteře 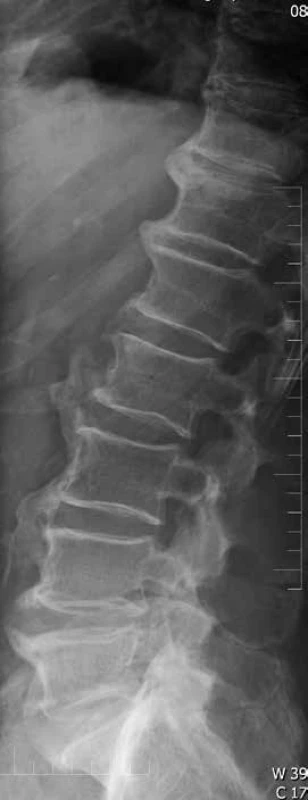
Ventrálně přemosťující hypertrofické osteofyty až bizardních tvarů při relativně zachované výši ploten. Image 3. Pata na pravé straně 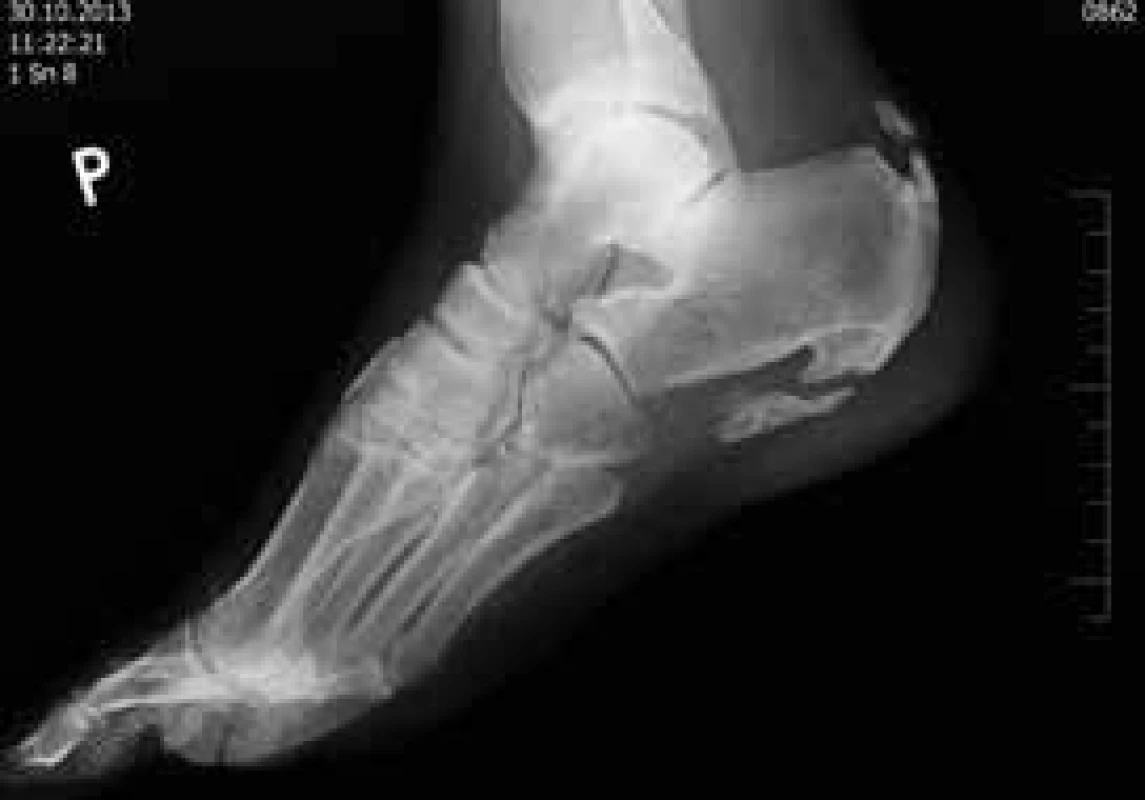
Calcar calcanei duplex, kalcifikace v průběhu plantární aponeurózy i Achillovy šlachy Image 4. Sakroiliakální skloubení – Barsonyho projekce 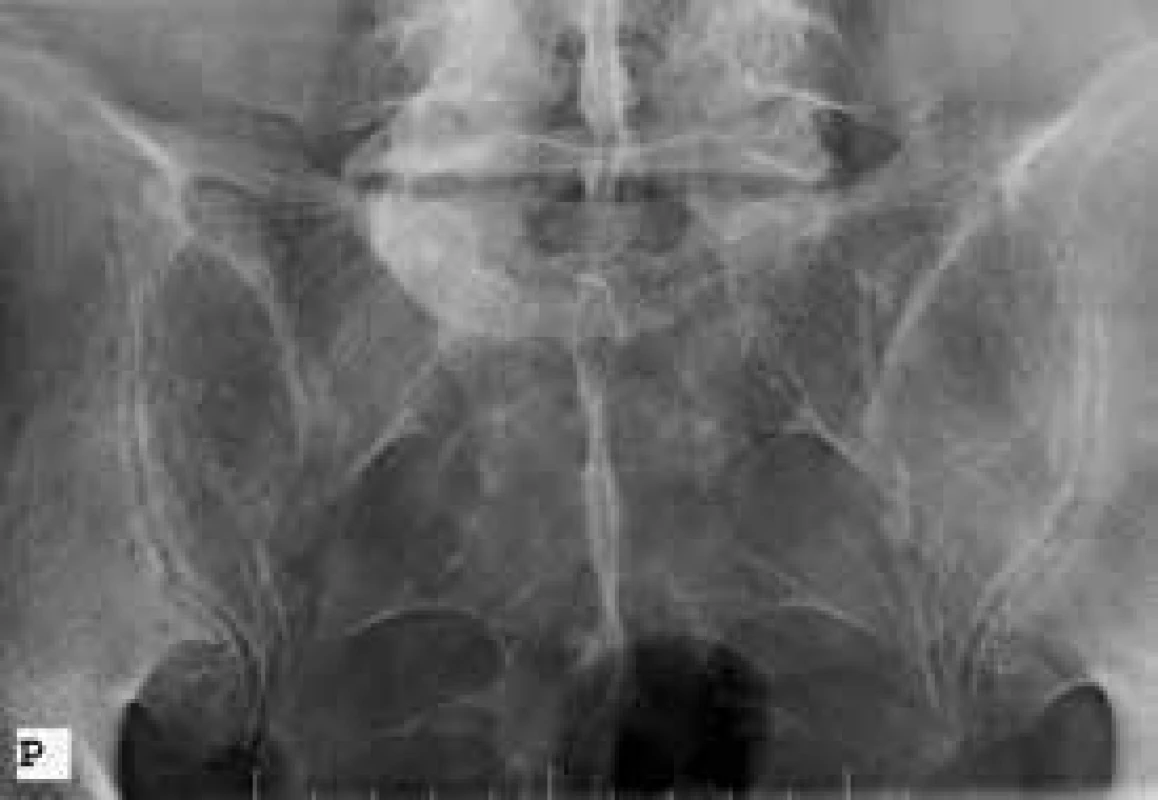
Štěrbiny jsou široké, ostře ohraničené tenkou kortikalis, uzurace nepřítomny. Díky tomu dochází u pacientů, u kterých se podaří diagnóza stanovit, k nežádoucí velké prodlevě před zahájením terapie.
Nabízí se otázka, proč je důležité diagnostikovat pacienty s DISH, když je terapie pouze symptomatická a účinná rehabilitace je obecně doporučována i při onemocněních, za které je DISH zaměněno. Odpovědí je několik.
Předpokládá se, že průběh onemocnění od počátečních symptomů do plně vyjádřeného onemocnění trvá minimálně 10 let a včasná diagnostika může zastavit progresi onemocnění, než se dostane do ireverzibilní fáze. Skupinová či individuální fyzioterapie indikována co nejdříve po objevení symptomů předchází omezení rozsahu pohyblivosti páteře a snížení kvality života a soběstačnosti.
Jak již bylo uvedeno, fyzioterapie DISH je velmi specifická a od ostatních onemocnění se postupy liší.
Identifikováním pacientů s DISH je možné předejít či minimalizovat komplikace spojené s DISH, jako je dysfagie, spinální stenózy, aspirační pneumonie, pooperační osifikace, obtížná intubace a gastroskopie, trauma skeletu neodpovídající vyvolávající síle apod. Vzhledem k tomu, že patofyziologie onemocnění je dosud neznámá, je vhodná přísná kompenzace metabolických poruch spojených s DISH (dyslipidemie, hyperinzulinemie, hyperurikemie) a korekce arteriální hypertenze.
Stanovit diagnózu DISH je pro pacienty užitečné i v tom, že osvětlí příčinu doprovodných symptomů a ušetří pacientům další zbytečný diagnostický program.
Závěr
DISH je velmi častým progresivním nezánětlivým onemocněním osového skeletu a periferních entezí, které patří díky nespecificitě symptomů k nejčastěji nediagnostikovaným onemocněním. Základním úkolem je zlepšit diagnostiku onemocnění, zejména zvýšením informovanosti lékařů i laiků o tomto onemocnění. Dále je třeba revidovat diagnostická kritéria, která jsou založena zejména na RTG nálezu na hrudní páteři. Díky tomu mohou unikat z diagnostiky pacienti bez postižení hrudní páteře. Zapotřebí je kromě rozšíření RTG kritérií o extratorakální segmenty i doplnění a zpřesnění klinických kritérií (kloubní či entezopatický vzorec apod). Bez toho nebude možné zlepšit diagnostiku a identifikaci pacientů v časné a reverzibilní fázi. Mylně diagnostikovaný pacient je často zbytečně léčen protizánětlivými léky s nežádoucími účinky a mylná diagnóza limituje efektivitu základního terapeutického opatření – fyzioterapie. Zvýšení zájmu o DISH by mohlo vést k poznání patofyziologie a získání kauzální terapie.
MUDr. Michal Scheinost
Michal.Scheinost@fnmotol.cz
Interní klinika 2. LF a FN Motol, Praha
www.fnmotol.cz
Doručeno do redakce: 14. 11. 2013
Přijato po recenzi: 6. 2. 2014
Sources
1. Forestier J, Rotes-Querol J. Senile ankylosing hyperostosis of the spine. Ann Rheum Dis 1950; 9(4): 321–330.
2. Rothschild BM. Diffuse idiopathic skeletal hyperostosis as reflected in the paleontologic record: dinosaurs and early mammals. Semin Arthritis Rheum 1987; 17(2): 119–125.
3. Utsinger PD. Diffuse idiopathic skeletal hyperostosis. Clin Rheum Dis 1985; 11(2): 325–351.
4. Julkunen H, Knekt P, Aromaa A. Spondylosis deformans and diffuse idiopathic skeletal hyperostosis (DISH) in Finland. Scand J Rheumatol 1981; 10(3): 193–203.
5. Weinfeld RM, Olson PN, Maki DD et al. The prevalence of diffuse idiopathic skeletal hyperostosis in two large American Midwest metropolitan hospital populations. Skeletal Radiol 1997; 26(4): 222–225.
6. Westerveld LA, van Ufford HM, Verlaan JJ et al. The prevalence of diffuse idiopathic skeletal hyperostosis in an outpatient population in The Netherlands. J Rheumatol 2008; 35(8): 1635–1638.
7. Rothschild BM. Diffuse idiopathic skeletal hyperostosis.Compr Ther. 1988; 14(2):65–69.
8. Spagnola AM, Bennett PH, Terasaki PI. Vertebral ankylosing hyperostosis (Forestier’s disease) and HLA antigens in Pima Indians. Arthritis Rheum 1978; 21(4): 467–472.
9. Sencan D, Elden H, Nacitarhan V et al. The prevalence of diffuse idiopathic skeletal hyperostosis in patients with diabetes mellitus. Rheumatol Int 2005; 25(7): 518–521.
10. Julkunen H, Heinonen OP, Pyörälä K. Hyperostosis of the spine in an adult population. Its relation to hyperglycaemia and obesity. Ann Rheum Dis 1971; 30(6): 605–612.
11. El Miedany YM, Wassif G, El Baddini M. Diffuse idiopathic skeletal hyperostosis (DISH): is it of vascular aetiology? Clin Exp Rheumatol 2000; 18(2): 193–200.
12. Vetter U, Zapf J, Heit W et al. Human fetal and adult chondrocytes. Effects of insulin-like growth factors I and II, insulin, and growth hormone on clonal growth. J Clin Invest 1986; 77(6): 1903–1908.
13. Nillsson A, Isgaard J, Lindahl A et al. Regulation by growth hormone of number of chondrocytes containing IGF-I in rat growth plate. Science 1986; 223(4763): 571–574.
14. Kosaka T, Imakiire A, Mizuno F et al. Activation of nuclear factor kappaB at the onset of ossification of the spinal ligaments. J Orthop Sci 2000; 5(6): 572–578.
15. Sarzi-Puttini P, Atzeni F New developments in our understanding of DISH (diffuse idiopathic skeletal hyperostosis). Curr Opin Rheumatol 2004; 16(3): 287–292.
16. Schlapbach P, Beyeler C, Gerber NJ et al. Diffuse idiopathic skeletal hyperostosis (DISH) of the spine: a cause of back pain? A controlled study. Br J Rheumatol 1989; 28(4): 299–303.
17. Pavelková A, Pavelka K. Diffuse idiopathic skeletal hyperostosis and its relation to metabolic parameters. Vnitř Lék 2006; 52(5): 477–480.
18. Havelka S, Veselá M, Pavelková A et al. Are DISH and OPLL genetically related? Ann Rheum Dis 2001; 60(9): 902–903.
19. Tsukahara S, Miyazawa N, Akagawa H. COL6A1, the Candidate Gene for Ossification of the Posterior Longitudinal Ligament, Is Associated With Diffuse Idiopathic Skeletal Hyperostosis in Japanese. Spine (Phila Pa 1976) 2005; 30(20): 2321–2324.
20. Gibson T, Schumacher HR. Ankylosing hyperostosis with cervical spinal cord compression. Rheumatol Rehabil 1976; 15(2): 67–70.
21. Mazières B. Diffuse idiopathic skeletal hyperostosis (Forestier-Rotes-Querol disease): what’s new? Joint Bone Spine 2013; 80(5): 466–470. doi: 10.1016/j.jbspin.2013.02.011.
22. Castellano DM, Sinacori JT, Karakla DW. Stridor and dysphagia in diffuse idiopathic skeletal hyperostosis (DISH). Laryngoscope 2006(2); 116 : 341–344.
23. Mader R. Clinical manifestations of diffuse idiopathic skeletal hyperostosis of the cervical spine. Semin Arthritis Rheum 2002; 32(2): 130–135.
24. Trojan DA, Pouchot J, Pokrupa R et al. Diagnosis and treatment of ossification of the posterior longitudinal ligament of the spine: report of eight cases and literature review. Am J Med 1992; 92(3): 296–306.
25. Mader R, Sarzi-Puttini P, Atzeni F. Extraspinal manifestations of diffuse idiopathic skeletal hyperostosis. Rheumatology 2009; 48(12): 1478–1481.
26. Littlejohn JO, Urowitz MB, Smythe HA et al. Radiographic features of the hand in diffuse idiopathic skeletal hyperostosis (DISH). Radiology 1981; 140(3): 623–629.
27. Beyeler C, Schlapbach P, Gerber NJ et al. Diffuse idiopathic skeletal hyperostosis (DISH) of the shoulder. A cause of shoulder pain? Br J Rheumatol 1990; 29(5): 349–353.
28. Utsinger PD, Resnick D, Shapiro R. Diffuse skeletal abnormalities in Forestier’s disease. Arch Intern Med 1976; 136(7): 763–768.
29. Resnick D, Shapiro RF, Weisner KB et al. Diffuse idiopathic skeletal hyperostosis (DISH). [Ankylosing hyperostosis of Forestier and Rote’s-Querol]. Semin Arthritis Rheum 1978; 7(3): 153–187.
30. Schlapbach P, Beyeler C, Gerber NJ et al. The prevalence of palpable finger joint nodules in diffuse idiopathic skeletal hyperostosis (DISH). A controlled study. Br J Rheumatol 1992; 31(8): 531–534.
31. Spagnola AM, Bennett PH, Terasaki PI. Vertebral ankylosing hyperostosis (Forestier’s disease) and HLA antigens in Pima Indians. Arthritis Rheum 1978; 21(4): 467–472.
32. Resnick D, Niwayama G. Radiographic and pathologic features of spinal involvement in diffuse idiopathic skeletal hyperostosis (DISH). Radiology 1976; 119(3): 559–568.
33. Utsinger PD. Diffuse idiopathic skeletal hyperostosis. Clin Rheum Dis 1985; 11(2): 325.
34. Mader R, Buskila D, Verlaan JJ et al. Developing new classification criteria for diffuse idiopathic skeletal hyperostosis: back to square one. Rheumatology (Oxford) 2013; 52(2): 326–330.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2014 Issue 5-6-
All articles in this issue
- Přínos natriuretických peptidů v současné klinické praxi
- Sentinelová uzlina pri malígnom melanóme
- Manažment angioedému. Odporúčania Angiologickej sekcie Slovenskej lekárskej komory (2013)
- PET-CT dokumentovaná kompletní 4letá remise Erdheimovy-Chesterovy nemoci po léčbě kladribinem
- Purple urine bag syndrome – raritní, ale nepřehlédnutelný příznak močové infekce
- Extraadrenálny paraganglióm
- Stillova nemoc dospělých – obtížná cesta k diagnóze přes horečku a výpotky nejasné etiologie
- Ruptura jater s hemoperitoneem jako vzácná komplikace kardiopulmonální resuscitace u mladé pacientky s akutním infarktem myokardu
- Near-infrared spectroscopy (NIRS), nová technika intrakoronárního zobrazení nestabilního koronárního plátu
- Erdheimova-Chesterova choroba – poddiagnostikovaná zriedkavá choroba? – editorial
- Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – editorial
- Přínos natriuretických peptidů v současné klinické praxi – editorial
- Sentinelová biopsie, stručný nástin problematiky – editorial
- Časování chirurgické a endoskopické terapie akutní biliární pankreatitidy v podmínkách terciární nemocnice v České republice
- Necílená biopsie pleury v diagnostice maligního pleurálního výpotku – naše zkušenosti za posledních 15 let
- Význam EKG u pacientov s resynchronizačnou liečbou
- Srdcové zlyhávanie – dá sa liečiť ovplyvnením kardiálneho metabolizmu?
- Difuzní idiopatická skeletární hyperostóza
- Proč a jak působí inzulinové přípravky na hmotnost
- Význam chuti v udržení homeostázy organizmu a patologický dopad vyrušení orocefalických reflexů ve vazbě na sladkou chuť v následku konzumace nekalorických sladidel
- Životní styl a riziko civilizačních nemocí
- Management chronických onemocnění v mezinárodním srovnání
- Rizikové faktory a prediktory progrese Barrettova jícnu do adenokarcinomu
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Stillova nemoc dospělých – obtížná cesta k diagnóze přes horečku a výpotky nejasné etiologie
- Purple urine bag syndrome – raritní, ale nepřehlédnutelný příznak močové infekce
- Difuzní idiopatická skeletární hyperostóza
- Sentinelová uzlina pri malígnom melanóme
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career