-
Medical journals
- Career
Trojkombinační léčba chronické hepatitidy C
Authors: P. Husa
Authors‘ workplace: Klinika infekčních chorob Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Petr Husa, CSc.
Published in: Vnitř Lék 2012; 58(7 a 8): 202-204
Category: 60th Birthday prof. MUDr. Miroslav Souček, CSc.
Overview
V roce 2011 došlo k zásadní změně v možnosti léčby chronické infekce virem hepatitidy C (HCV). Podstatou této změny je komerční dostupnost nových antivirových léků pro terapii chronické infekce HCV – telapreviru a bocepreviru – v kombinaci s pegylovaným interferonem (PEG-IFN) α a ribavirinem (RBV). Jak u pacientů dosud antivirově neléčených, naivních, tak u nemocných, u kterých klasická léčba PEG-IFN a RBV nevedla k trvalé eliminaci infekce HCV, je trojkombinační léčba významně účinnější než kombinace PEG-IFN a RBV. U naivních pacientů je trojkombinační léčba zhruba dvakrát účinnější než standardní léčba PEG-IFN a RBV. U pacientů již v minulosti léčených PEG-IFN a RBV je efekt trojkombinační léčby dokonce třikrát vyšší než při opakování léčby PEG-IFN a RBV.
Klíčová slova:
chronická hepatitida C – boceprevir – telaprevirVýznam virových hepatitid
Chronické hepatitidy B a C jsou v celosvětovém měřítku nejčastějšími příčinami jaterní cirhózy a hepatocelulárního karcinomu (HCC), které jsou zatíženy významnou mortalitou. Konečná stadia infekce virem hepatitidy B (HBV) a virem hepatitidy C (HCV) jsou nejčastějšími indikacemi pro transplantaci jater [1,2].
Počet hlášených případů virových hepatitid v ČR v posledních deseti letech je uveden v tab. 1. V letech 2008–2010 výrazně narostl počet hlášených případů hepatitidy A, ale v minulém roce již došlo k poklesu incidence tohoto onemocnění. Toto kolísání incidence je v posledních 20 letech pravidlem. Od počátku 21. století je množství hlášených případů akutní hepatitidy B velmi stabilní, výkyvy jsou jen minimální a lze pozorovat trvalý trend k poklesu případů tohoto závažného onemocnění. V případě hepatitidy C se hlásí jak akutní hepatitidy C, tak nově diagnostikované chronické hepatitidy C. Určitý nárůst případů nově rozpoznaných hepatitid C v letech 2006–2008 jde spíše na vrub opožděného hlášení již delší dobu známých případů chronických hepatitid C než skutečnému nárůstu incidence infekce virem hepatitidy C v ČR v těchto letech. To se potvrdilo v následujících třech letech, kdy je již jasně patrný pokles počtu nově poznaných infekcí HCV. Naplňují se tím předpoklady i z jiných rozvinutých států Evropy a Severní Ameriky, že počet nových případů v těchto oblastech již kulminoval a nyní se budeme potýkat především s důsledky dlouhodobé infekce HCV – jaterní cirhózou a HCC, kterých bude v následujících desetiletích významně přibývat. S akutní hepatitidou C se setkáváme poměrně vzácně a na toto onemocnění musíme v současnosti myslet téměř výhradně u aktivních injekčních uživatelů drog (IUD). Počet hlášených případů hepatitidy E v ČR od roku 1999 každý rok pozvolna narůstá (s výjimkou nejasného poklesu v roce 2010). Příčinou je pravděpodobně nejen nárůst počtu infikovaných osob, ale i fakt, že se na toto onemocnění začalo mezi lékaři více myslet a průkaz protilátek proti viru hepatitidy E (anti-HEV) se stal součástí diagnostických algoritmů zaměřených na určení příčiny akutních jaterních onemocnění.
Table 1. Počet hlášených případů virových hepatitid v České republice v letech 2002–2011 (dle Epidatu). 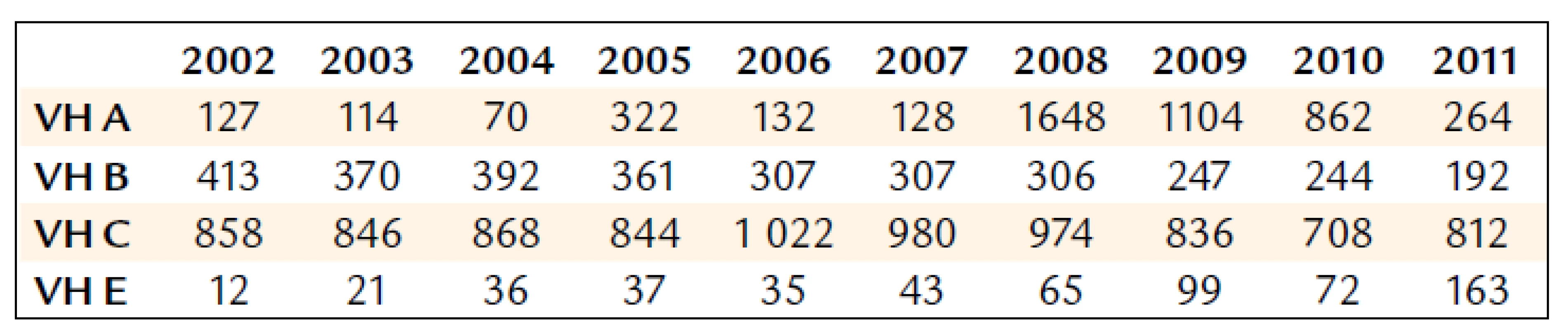
VH – virová hepatitida Zatímco v uplynulých 10 letech se terapeutické novinky týkaly zejména léčby chronické hepatitidy B a u chronické hepatitidy C se jednalo především o snahu o maximální využití potenciálu pegylovaného interferonu (PEG-IFN) α a ribavirinu (RBV), přinesl rok 2011 zásadní změnu v léčbě chronické infekce HCV.
Standardní léčba chronické hepatitidy C
Standardem léčby chronické hepatitidy C je v současné době v ČR stále kombinace PEG-IFN a RBV. Doporučená dávka PEG-IFN α-2a (Pegasys®, Hoffmann-La Roche) je 180 µg jednou týdně podkožně, u PEG-IFN α-2b (Pegintron®, Merck Sharp & Dohme Ltd.) je to 1,5 µg/kg tělesné hmotnosti jednou týdně podkožně. Ribavirin (Rebetol®, Merck Sharp & Dohme Ltd., Copegus®, Hoffmann-La Roche) je analogem guanozinu a zatím ne zcela jasným mechanizmem zvyšuje efekt IFNα. Nejčastěji se v literatuře hovoří o mutagenním účinku RBV, díky kterému se HCV stane citlivější na IFNα, nebo o imunomodulačním účinku. Denní dávka RBV je závislá na genotypu HCV a tělesné hmotnosti pacienta a pohybuje se v rozmezí 800–1 400 mg denně, vždy rozděleně do dvou dávek ve 12hodinových intervalech.
Kombinovanou léčbou PEG-IFN a RBV lze dosáhnout setrvalé virologické odpovědi (SVR) definované jako neprokazatelná HCV RNA v séru za 24 týdnů po skončení léčby metodou PCR v reálném čase, u 50–60 % nemocných infikovaných genotypem 1 viru (po 48 týdnech léčby) a 80–85 % pacientů nakažených genotypy 2 nebo 3 (po 24 týdnech léčby) [3].
Trojkombinační léčba chronické hepatitidy C
V rámci klinických studií různých fází je prověřována účinnost a bezpečnost specificky cílené antivirové terapie hepatitidy C, pomocí léků označovaných jako DAA (Direct-Acting Antiviral Agents) jak u pacientů dosud neléčených (naivních), tak u nemocných, u kterých předchozí léčba PEG-IFN a RBV nevedla k trvalé eradikaci infekce HCV. V rámci této léčby se podávají blokátory virových enzymů HCV, a to NS3/4 proteázové inhibitory, inhibitory NS5B polymerázy (nukleozidové, nukleotidové a nenukleozidové) a NS5A inhibitory.
Nejvíce zkušeností je zatím s inhibitory NS3/4A serinové proteázy, telaprevirem (TVR) a boceprevirem (BOC), které se staly v průběhu roku 2011 komerčně dostupné v USA a následně i v Evropské unii. Proteázové inhibitory přerušují štěpení polyproteinu HCV, a tím inhibují tvorbu proteinů potřebných pro replikaci HCV. Používají se zásadně v kombinaci s PEG-IFN a RBV. Tato trojkombinační léčba působí jednak přímo protivirově, jednak stimuluje hostitelskou imunitní reakci proti HCV.
Boceprevir (Victrelis®, Merck Sharp & Dohme Ltd.) byl testován ve studiích fáze III v kombinaci s PEG-IFN a RBV u naivních i dříve neúspěšně léčených pacientů infikovaných HCV, genotypem 1. Jednalo se o studii SPRINT-2 s pacienty naivními a studii RESPOND-2 s nemocnými, u kterých nedošlo po standardní léčbě PEG-IFN a RBV k trvalému vymizení virové replikace. V obou studiích byla léčba zahájena tzv. lead-in fází, ve které byla 4 týdny podávána dvojkombinace PEG--IFN a RBV. Od 5. týdne byl k těmto 2 lékům přidán BOC, a to vždy v jedné větvi studie po předem stanovenou dobu (44 týdnů) a ve 2. větvi byla délky léčby modifikována podle odpovědi na podávané léky – response-guided therapy. Kritériem pro zkrácení doby léčby na celkových 28 týdnů u naivních a 36 týdnů u již v minulosti léčených pacientů bylo dosažení rychlé virologické odpovědi – RVR – definované jako negativní HCV RNA v séru ve 4. týdnu trojkombinační léčby, tedy celkově 8. týdnu léčby. Ve studii SPRINT-2 dosáhlo SVR signifikantně více pacientů ve větvích s BOC než ve větvi kontrolní – u bělochů to bylo 67 %, resp. 68 vs 40 %, u černochů 42 %, resp. 53 vs 23 %. Ještě výraznější byl rozdíl ve prospěch trojkombinační léčby ve studii RESPOND-2 – 69 %, resp. 75 vs 29 % u relapserů a 40 %, resp. 52 vs 7 % u parciálních respondérů na předchozí léčbu PEG-IFN a RBV [4,5].
Telaprevir (Incivo®, Janssen-Cilag International N.V., Incivek®, Vertex Pharmaceuticals Incorporated) byl prověřován u naivních pacientů jednak ve studiích ADVANCE a ILLUMINATE. Studie REALIZE se týkala pacientů již v minulosti neúspěšně léčených PEG-IFN a RBV. Délka trojkombinační léčby byla 8–12 týdnů s následným podáváním PEG-IFN a RBV v délce 12–40 týdnů. Kritériem pro zkrácení léčby na celkových 24 týdnů bylo dosažení eRVR (Extended Rapid Virologic Response) definované jako nedetekovatelná HCV RNA v séru v týdnech 4 a 12 léčby. Této mimořádně příznivé a rychlé odpovědi na trojkombinační léčbu dosáhlo 57–58 % léčených pacientů. Pokud bylo dosaženo eRVR, byla úspěšnost 24týdenní a 48týdenní léčby srovnatelná – SVR 92 %, resp. 88 %.
Non-respondéři a relapseři na dvojkombinační léčbu PEG-IFN a RBV byli léčeni kombinací TVR + PEG-IFN ++ RBV ve studii REALIZE. Doba léčby TVR byla 12 týdnů, celková doba léčby 48 týdnů, z toho 36 týdnů dvojkombinační léčby PEG-IFN a RBV. Studie prokázala, že úvodní 4týdenní lead-in fáze, kdy je pacient léčen jen PEG-IFN a RBV, neovlivňuje dosažení SVR ani frekvenci relapsů. Toto je významný rozdíl mezi léčbou TVR a BOC.
Ve všech citovaných studiích s TVR bylo dosažení SVR statisticky významně častější ve větvích s trojkombinační léčbou než v kontrolní větvi, ve které byli nemocní léčeni standardně PEG-IFN a RBV (69–75 % vs 44 % u naivních pacientů, 83–88 % vs 24 % u relapserů a 29–33 % vs 5 % u non-respondérů) [6–8].
Boceprevir i telaprevir se podávají perorálně 3krát denně s jídlem. Určitou nevýhodou je velikost jednotlivých dávek léků – u bocepreviru jsou to 4 kapsle (800 mg) a u telapreviru 2 kapsle (750 mg).
Nežádoucí účinky provázející trojkombinační léčbu
Trojkombinační léčba (BOC nebo TVR + PEG-IFN + RBV) chronické infekce HCV má nejen významně vyšší účinnost než dosud standardní léčba dvojkombinační (PEG-IFN + RBV), ale je bohužel provázena i řadou nežádoucích účinků, které mohou ovlivňovat adherenci pacienta.
Ve všech klinických studiích s BOC se častěji v trojkombinačních větvích než v kontrolní dvojkombinační větvi objevovala anémie (49 vs 29 %). Předčasné ukončení léčby pro anémii však nebylo v trojkombinačních větvích významně častější než ve větvi kontrolní, konkrétně ve studii SPRINT-2 to byla 2 vs 1 %. I léčba TVR je provázena anémií, která byla v klinických studiích ve větvích s TVR častější než ve větvi kontrolní, např. ve studii ADVANCE to bylo 39 %, resp. 37 vs 19 %.
Jsou 3 možné přístupy k léčbě anémie provázející trojkombinační léčbu chronické infekce HCV:
- redukce dávky ribavirinu,
- podávání erytropoetinu,
- podávání krevních transfuzí.
Analýza výsledků registračních studií s BOC či TVR prokázala, že dosažení SVR není žádným z těchto postupů ovlivněno. Zásadou je však neredukovat dávku BOC či TVR, protože se tím zvyšuje nebezpečí vzniku rezistentních mutant HCV.
Dysgeusie (kovová či hořká pachuť v ústech) je častým nežádoucím účinkem při léčbě BOC. Ve studii SPRINT-2 se vyskytovala ve větvích s BOC v 37 %, resp. 43 %. Dysgeusie zhoršuje chuť k jídlu a podílí se na váhovém úbytku. Léčba není snadná – doporučuje se zejména častý příjem tekutin a rozdělení jídla do menších dávek podávaných častěji [4,5].
Ve studii ADVANCE byl v trojkombinačních větvích častější exantém (35 %, resp. 37 vs 24 %) a pruritus kůže (45 %, resp. 50 vs 36 %). Předčasně musela být léčba TVR kvůli exantému ukončena v 5 a 7 % případů. Obecně se udává, že exantém po TVR je ve více než 90 % případů mírný, ekzematózní a dobře reaguje na léčbu (kortikosteroidy topicky, lokálně nebo celkově antihistaminika, vyhnout se pobytu na slunci). Vyrážka po TVR nemá charakter alergického exantému a dosud se vyskytlo jen několik případů těžkých kožních reakcí (toxická epidermální nekrolýza, Stevens-Johnsův syndrom, generalizovaná bulózní erupce), ale i ty po vysazení léčby se zcela upravily. U těchto nejtěžších kožních projevů je nutné okamžitě vysadit TVR, PEG-IFN i RBV. V případě méně významných kožních manifestací se buď v léčbě za častějších kontrol pokračuje, nebo se vysadí TVR a pokud se do sedmi dní stav zcela nebo velmi výrazně neupraví, přeruší se i léčba RBV.
Anorektální syndrom se objevuje se většinou během prvních 2 týdnů léčby telaprevirem. Často bývá popisován jako anální pruritus, anorektální dyskomfort či hemoroidy. Týká se asi 25 % léčených a mechanizmus vzniku není jasný. Léčba je symptomatická:
- lokální anestetika (při pálení),
- steroidní masti (při svědění),
- systémová antihistaminika.
Léčba TVR může většinou pokračovat. Výrazné zlepšení nebo úplné vymizení je po skončení léčby TVR pravidlem [6–8].
Dostupnost trojkombinační léčby v ČR
Boceprevir ani telaprevir nejsou v současné době v ČR komerčně dostupné. Česká hepatologická společnost České lékařské společnosti J. E. Purkyně a Společnost infekčního lékařství České lékařské společnosti J. E. Purkyně podnikají od roku 2011 veškeré kroky nutné k tomu, aby v pokud možno nejkratší době byla tato virostatika v ČR dostupná. Jak dlouho budou v ČR trvat jednání o úhradě těchto nových léků, lze zatím jen těžko odhadnout. Podobně složitá jednání budou i o indikačních kritériích pro trojkombinační léčbu. Jde zejména o to, zda bude tato léčba nejprve určena jen pacientům, u kterých klasická léčba PEG-IFN a RBV nevedla k trvalé eliminaci infekce HCV, nebo bude dostupná i pro dosud neléčené, naivní pacienty. U pacientů z obou uvedených skupin je sice trojkombinační léčba významně účinnější než kombinace PEG-IFN a RBV, ale zásadní roli v rozhodovacím procesu bude hrát nárůst ekonomické náročnosti nové léčby oproti stávající [3].
prof. MUDr. Petr Husa, CSc.
www.fnbrno.cz
e-mail: phusa@fnbrno.cz
Doručeno do redakce: 30. 3. 2012
Sources
1. Urbánek P. Infekce virem hepatitidy C. Praha: Galén 2004.
2. Husa P. Virové hepatitidy. Praha: Galén 2005.
3. Urbánek P, Husa P, Galský J et al. Standardní diagnostický a terapeutický postup chronické infekce virem hepatitidy C (HCV). Doporučený postup České hepatologické společnosti a Společnosti infekčního lékařství ČLS JEP. In press 2012.
4. Poordad F, McCone J Jr, Bacon BR et al. SPRINT-2 Investigators. Boceprevir for untreated chronic HCV genotype 1 infection. N Engl J Med 2011; 364 : 1195–1206.
5. Bacon BR, Gordon SC, Lawitz E et al. HCV RESPOND-2 Investigators. Boceprevir for previously treated chronic HCV genotype 1 infection. N Engl J Med 2011; 364 : 1207–1217.
6. Jacobson IM, McHutchinson JG, Dusheiko G et al. ADVANCE Study Team. Telaprevir for previously untreated chronic hepatitis C virus infection. N Engl J Med 2011; 364 : 2405–2416.
7. Sherman KE, Flamm SL, Afdhal NH et al. Telaprevir in combination with peginterferon alfa 2a and ribavirin for 24 or 48 weeks in treatment-naive genotype 1 HCV patients who achieved an extended rapid virological response: final results of Phase 3 ILLUMINATE study. Hepatology 2010; 52 : 401A.
8. Zeuzem S, Andreone P, Pol S et al. REALIZE Study Team. Telaprevir for retreatment of HCV infection. N Engl J Med 2011; 364 : 2417–2428.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2012 Issue 7 a 8-
All articles in this issue
- Syndróm nepokojných nôh u dialyzovaných pacientov
- Antagonisty aldosterónu v liečbe chronického srdcového zlyhávania
- Manažment stabilnej anginy pectoris a iných foriem chronickej kardiovaskulárnej artériovej choroby
- Antiaterogénny účinok HDL subpopulácií u jedincov s novodiagnostikovanou končatinovocievnou artériovou chorobou
- Koncentrace sodíku v dialyzačním roztoku – důležitý, ale opomíjený parametr hemodialýzy u nemocných s chronickým selháním ledvin
- Oxidačný stres a antioxidačné systémy u hemodialyzovaných chorých
- Farmakogenetické aspekty liečby orálnymi antidiabetikami
- Refeeding syndrom u mladého pacienta s anxiózně-depresivní poruchou
- Detekce KRAS a jeho mutace v biopsii pokročilého kolorektálního karcinomu při koloskopii
- Tuhosť aorty zvyšuje centrálny aortový tlak u pacientov s hypertenziou
- Jak definovat osoby s vysokým rizikem pankreatického karcinomu
- Veľkosť LDL lipoproteínových partikúl u pacientov s náhlou mozgovocievnou príhodou
- Chronický zánět a metabolický syndrom
- Profylaxe a léčba antifosfolipidového syndromu – současné možnosti, úskalí a perspektivy do budoucna
- Pokrok v oblasti mnohočetného myelomu a vývoj souvisejícího laboratorního zázemí
- Jak v ambulantní péči neprošvihnout rozvíjející se kritické poruchy hemostázy
- Frekvence nových trombofilních mutací antitrombinu (SERPINC1) (IVS +141G>A), glykoproteinu GPVI (Ser219Pro) a cytochromu CYP4V2 (Lys259Gln) u zdravých osob středního věku v oblasti středních Čech
- Megakaryopoéza a geneze destiček
- Současné možnosti diagnostiky a léčby myelomové kostní nemoci v klinické praxi
- Změny kalcium-fosfátového metabolizmu při chronických nefropatiích
- Konečné stadium chronického onemocnění ledvin a metabolická acidóza
- Chronické ochorenie obličiek a vápniková homeostáza bunky
- Solit nebo nesolit při ledvinových chorobách? Ne více než quantum satis!
- Infarkt myokardu v mladom veku – naše výsledky a skúsenosti
- Vzťah mikroalbuminúrie a obezity u zdravých mladistvých – predbežné výsledky štúdie „Rešpekt pre zdravie“
- Kontrastová nefropatie a možnosti její prevence
- Terapeutický přístup ke krvácení v souvislosti se „starými“ a „novými“ antikoagulans
- Možnosti diagnostiky heparinem indukované trombocytopenie v České republice
- Získaná hemofilie A
- Vysokodávková léčba a přípravné režimy před transplantací krvetvorných buněk
- Trojkombinační léčba chronické hepatitidy C
- Požadavky na předoperační vyšetření z pohledu anesteziologa
- Fixní kombinace v léčbě hypertenze
- Farmakoterapie hypertenze po transplantaci srdce
- Snížení srdeční frekvence u srdečního selhání: změny funkce levé komory a kvalita života v podstudiích SHIFT
- Ischemické a neischemické příčiny elevace ST segmentu u pacientů s bolestí na hrudi: Systematický přehled literatury
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Infarkt myokardu v mladom veku – naše výsledky a skúsenosti
- Požadavky na předoperační vyšetření z pohledu anesteziologa
- Megakaryopoéza a geneze destiček
- Ischemické a neischemické příčiny elevace ST segmentu u pacientů s bolestí na hrudi: Systematický přehled literatury
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

