-
Medical journals
- Career
Infarkt myokardu v mladom veku – naše výsledky a skúsenosti
: I. Riečanský 1; J. Pacák 2; J. Péč 2; J. Melicherčík 3
: Katedra kardiológie a angiológie Lekárskej fakulty SZU, Kardiologická klinika Národného ústavu srdcových a cievnych chorôb Bratislava, Slovenská republika, prednosta prof. MUDr. Róbert Hatala, CSc. 1; Oddelenie intervenčnej kardiológie Kardiologickej kliniky Národného ústavu srdcových a cievnych chorôb Bratislava, Slovenská republika, vedúci lekár prim. MUDr. Viliam Fridrich, PhD. 2; Mediclin Herzzentrum, Klinik Fűr Innere Medizin und Kardiologie, Lahr/Baden, Deutsche Republik, Oberartzt doc. MUDr. Ján Melicherčík, PhD. 3
: Vnitř Lék 2012; 58(7 a 8): 75-82
: 80th Birthday MUDr. Miroslav Mydlík, DrSc.
Úvod:
Koronárna artériová choroba u mladých dospelých je významnou úlohou súčasnej kardiológie.Cieľ:
Prezentácia výsledkov, skúseností a názorov získaných pri dlhodobom skúmaní infarktu myokardu u mladých pacientov vo veku do 40 rokov.Metódy:
Vyšetrili a analyzovali sme 2 súbory pacientov – súbor I – 78 osôb (74 mužov, 4 ženy) hospitalizovaných pre akútny infarkt myokardu v pretrombotickom období sledovaných prospektívne po dobu 8 rokov (1984–1992), súbor II – 39 osôb (35 mužov, 4 ženy) hospitalizovaných v rokoch 2000–2010 (retrospektívne hodnotenie).Výsledky:
Pacientov s akútnym infarktom myokardu v mladom veku možno zhruba rozdeliť do 2 skupín so značným prekrývaním v patomechanizme: 1. skupina (okolo 25–30 %) s angiograficky normálnymi koronárnymi artériami alebo s unilokulárnou nesignifikantnou aterosklerotickou stenózou (< 50 %) s možnou trombotickou oklúziou jednej koronárnej artérie prináležiacej k infarktovému ložisku s podstatnou vazospastickou zložkou. Pacienti boli mladší (priemer 31,7 ± 3,7 roka), dominujúce rizikové faktory boli fajčenie, hyperlipidémia, excesívny fyzický a emocionálny stres. Priebeh choroby a prognóza boli priaznivé. 2. skupina (70–75 %) s predčasne akcelerovanou aterosklerózou (> 50 % zúženie až obštrukcia) na viacerých koronárnych artériách. Pacienti boli významne starší (priemer 35,8 ± 2,6 roka; < 0,001) so zlým aterosklerotickým rizikovým profilom, s horším klinickým priebehom a nepriaznivou dlhodobou prognózou.Záver:
Sledovanie pacientov s prekonaným infarktom myokardu v mladom veku poukazuje na veľkú úlohu aterosklerotických rizikových faktorov, hlavne fajčenia, hyperlipidémie, rodinnej anamnézy, A typu správania, hostility s účasťou nízkej vzdelanostnej úrovne, sociálnej nerovnosti, nezamestnanosti. Uplatniť sa môžu hyperkoagulačné stavy, traumy. Dominujú muži (90–95 %). Prognóza ďalej závisí od veku, rozsahu koronárnej sklerózy a reziduálnej funkcie srdca. Priebeh a obraz ochorenia sa v priebehu posledných 30 rokov prakticky nezmenil. Nevyhnutná je agresívna kontrola rizikových faktorov. Súčasnou požiadavkou je zároveň zhodnotiť dopad modernej terapeutickej stratégie na dlhodobé prežívanie mladých pacientov po prekonanom infarktu myokardu.Kľúčové slová:
koronárna artériová choroba – akútny infarkt myokardu u mladých ľudíÚvod
V roku 1942, na pôde spolku slovenských lekárov v Bratislave, predniesol prof. MUDr. Vladimír Haviar, náš učiteľ, vtedy asistent prof. MUDr. Jaroslava Sumbala na Propedeutickej klinike (neskôr II. interná klinika) Lekárskej fakulty Komenského univerzity Bratislava prednášku Infarkty myokardu v mladom veku, ktorú v rozšírenej prepracovanej verzii potom uverejnil v Bratislavských lekárskych listoch v roku 1946 [1]. Prof. Haviar už vtedy (v dobe II. svetovej vojny) vychádzajúc z preventívneho nazerania na kardiovaskulárne choroby preukázal, že infarkt myokardu (IM) u mladých mužov (vo veku 28–36 rokov) nemusí byť vždy podmienený aterosklerózou, že do popredia vystupujú aj iné príčiny: koronárny spazmus, zlá telesná a duševná hygiena, neúnosná psychická záťaž, dysfunkcia vegetatívneho nervstva, silné fajčenie, nadmerný príjem alkoholu, ale aj fokálna infekcia. Správnosť týchto predpokladov sa potvrdila o pár desaťročí neskôr. Medzníkom v riešení otázok IM v mladom veku bolo sympózium v Bad Krozingene v roku 1981 organizované prof. Roskammom. Sympózium zhrnulo vtedajší stav vedomostí a poukázalo na ďalšie cesty klinického výskumu pomocou moderných diagnostických metód [2]. Oprávnenosť študovania tejto problematiky potvrdili aj zistenia Kardiovaskulárneho programu na Slovensku, že v rokoch 1981–1985 prekonalo v 8 modelových okresoch akútny IM 9,4 % zárobkovo činných osôb vo veku do 40 rokov s mortalitou v tejto skupine 21/100 000 obyvateľov [3]. Prevalencia akútneho IM v skupine 30–34-ročných mužov v modelových okresoch SR v rokoch 1981–1989 bola 0,05 % a u 35–39-ročných 0,1 % [4].
Pred rozdelením Československa bolo v domácej odbornej tlači zverejnených okrem monografie [5] iba niekoľko pôvodných prác [6–9] o problematike IM u mladých ľudí. Posledne sa manifestácii ischemickej choroby srdca v tejto vekovej kategórii na stránkach tohto periodika venovali obšírnejšie brnenskí autori [10].
Výskyt IM v mladom veku do 40 rokov (podľa niektorých autorov do 45 rokov) nie je častý, no ani zanedbateľný. Jeho podiel medzi hospitalizovanými pacientmi s IM sa pohybuje od 2 % do 10–12 % so stúpajúcou tendenciou [11–14]. Problematika IM u mladých ľudí je stále aktuálna, vyžaduje si pozornosť tak z preventívneho hľadiska, ako aj vzhľadom na uplatnenie moderných terapeutických, hlavne revaskularizačných postupov.
Cieľ práce
Cieľom práce je podať ucelený pohľad na IM u mladých dospelých ľudí na základe vlastných výsledkov a skúseností získaných v priebehu 3 dekád pri sledovaní tejto zaujímavej klinickej entity s rôznorodou etiopatogenézou ischémie myokardu, v ktorej rozhodujúcou príčinou je predčasná ateroskleróza koronárnych artérií a konfrontovať tento pohľad s literárnymi poznatkami.
Obsahom práce sú výsledky prospektívnej štúdie realizovanej v období pred zavedením trombolytickej liečby, ktoré doposiaľ neboli súhrnne publikované. Na ne nadväzuje retrospektívna analýza súboru mladých hospitalizovaných pacientov s čerstvým akútnym IM v rokoch 2000–2010 v ére modernej reperfúznej liečby.
Súbor a metódy
Do prospektívnej štúdie (súbor I) sme zaradili 78 konzekutívnych pacientov vo veku do 40 rokov, ktorí boli hospitalizovaní na Kardiologickej klinike terajšieho Národného ústavu srdcových a cievnych chorôb v priemere 5,1 ± 2,7 mesiacov po prekonaní transmurálneho (Q) IM v rokoch 1982–1984 a potom ambulantne sledovaní 8 rokov (1984–1992). Toto prospektívne sledovanie sme začali krátko po dokončení pilotnej štúdie zahrňujúcej 25 mužov, ktorí vo veku 27–40 rokov prekonali IM. Publikované výsledky tejto počiatočnej retrospektívnej analýzy rozšírený prospektívne sledovaný súbor pri vstupnom vyšetrení plne potvrdili Melicherčík et al [15].
U všetkých pacientov sa robil podrobný anamnestický a následný laboratórny rozbor rizikových faktorov (RF) aterosklerózy, hemokoagulačné vyšetrenia, komplexné psychodiagnostické vyšetrenie. Súčasťou rutinnej batérie neinvazívnych metód bol záťažový EKG test na bicyklovom ergometri a echokardiografické vyšetrenie. Katetrizácia srdca pozostávala z koronárnej angiografie (v 4 projekciách) a ľavostrannej ventrikulografie (ejekčná frakcia ľavej komory sa vypočítala podľa Simpsonovho vzorca). V ambulantnom sledovaní sa ďalej podrobne hodnotil klinický stav a priebeh, prítomnosť RF, pracovná schopnosť, funkčná kapacita, medikamentózna a chirurgická liečba.
V prospektívnej štúdii sme podľa výsledkov koronárnej angiografie (AHA klasifikácia) rozdelili pacientov (74 mužov = 94,9 %, 4 ženy = 5,1 %, < 0,001; priemerný vek spolu 34,1 ± 3,7 roka) do 2 skupín – tab. 1.
1. Charakteristika pacientov prospektívne sledovaného súboru pacientov s prekonaným infarktom myokardu (IM) v mladom veku (n: 78) – súbor I. 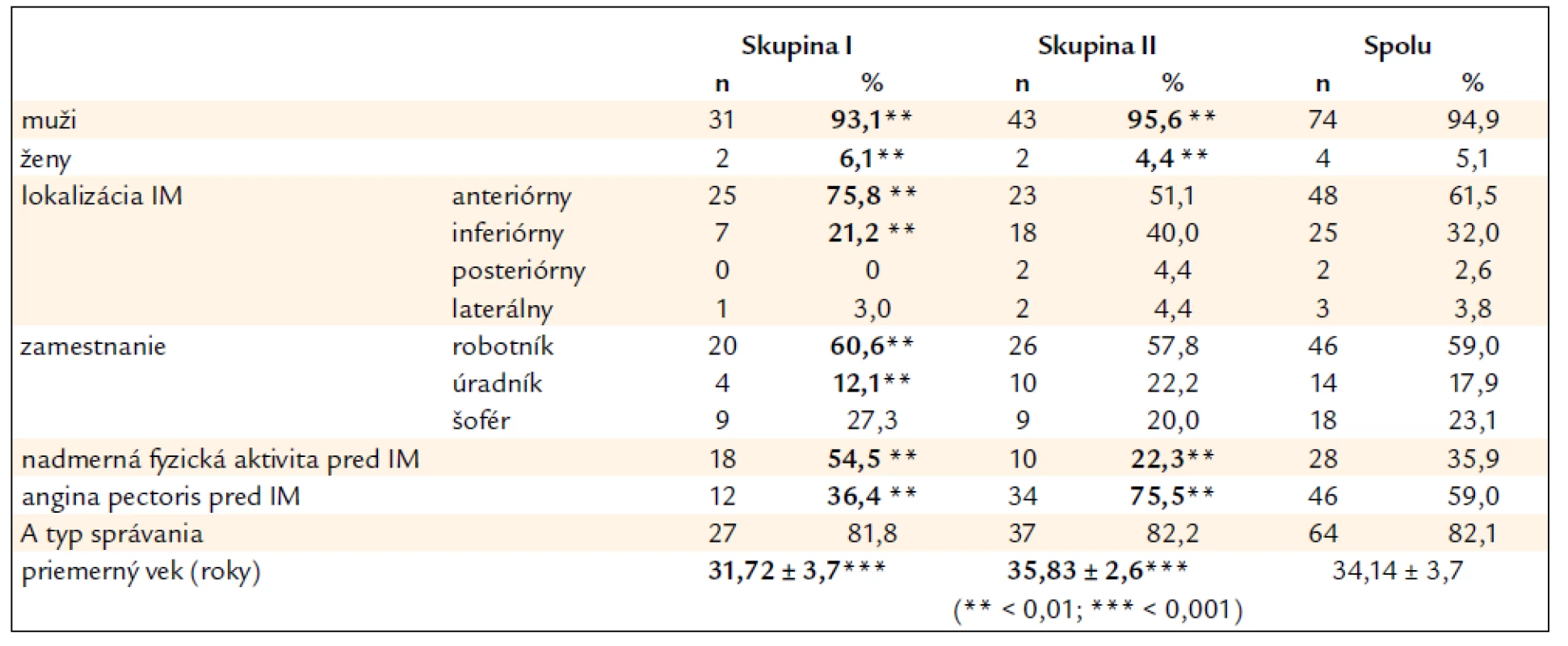
Skupina I – pacienti s normálnym koronárnym angiogramom alebo s nesignifikantnou (< 50%) aterosklerotickou stenózou Skupina II – pacienti s významnou (≥ 50%) aterosklerotickou koronárnou stenózou Prvú skupinu tvorilo 33 chorých (42,3 %) bez zrejmých znakov významnej koronárnej aterosklerózy (4 pacienti s anomáliami koronárnych artérií, 11 pacientov s normálnym koronarografickým nálezom a 18 pacientov s unilokulárnou stenózou (< 50 %), eventuálne možnou obštrukciou jednej koronárnej artérie vo vzťahu k infarktovému ložisku). Pacienti tejto skupiny boli mladší, prevažne pod 35 rokov (priemer 31,72 ± 3,7 roka). Väčšina z nich bola pred IM asymptomatická a po IM bola bez angina pectoris (AP). Infarkt myokardu bol významne viac lokalizovaný na prednej stene ľavej komory (ĽK) (25-krát) ako na spodnej stene (7-krát) (< 0,01). Väčšina probantov fyzicky ťažko pracovala – v zamestnaní aj vo voľnom čase (n: 20 = 60,6 %). Iba 4 probanti (12,1 %) mali administratívne zamestnanie (< 0,01). Deviati pacienti boli profesionálni šoféri.
Druhú skupinu tvorilo 45 pacientov (57,7 %; priemerný vek 35,8 ± 2,6) s prevahou multilokulárnej aterosklerózy na hlavných koronárnych artériách stenotizujúcou lúmen viac ako o 50 %, alebo s nálezom obštrukcie. Ložisková zmena bola lokalizovaná na prednej stene u 23 chorých, na spodnej, zadnej a laterálnej stene u 22 chorých. Pacienti z tejto skupiny (n: 10 = 22,3 %) vykonávali v porovnaní s pacientmi z prvej skupiny (n: 18 = 54,5 %) štatisticky významne menej nadmernú fyzickú prácu (< 0,01). Mali však signifikantne vyšší výskyt AP v predchorobí (< 0,01) a boli významne starší (< 0,001).
Čo sa týka RF aterosklerózy dominovalo v oboch skupinách fajčenie (91–95 %). Viac ako 20 cigariet/deň fajčila takmer polovica. Rozdiely vo výskyte hypercholesterolémie, hypertenzie (H), nadváhy a cukrovky boli štatisticky významné (< 0,01) v neprospech druhej skupiny, takže táto skupina chorých s multilokulárnou koronárnou aterosklerózou mala priemerný počet RF (3,78 ± 2,8 vs 2,24 ± 2,1) významne vyšší (< 0,001) (tab. 2).
2. Výskyt rizikových faktorov aterosklerózy – súbor I. 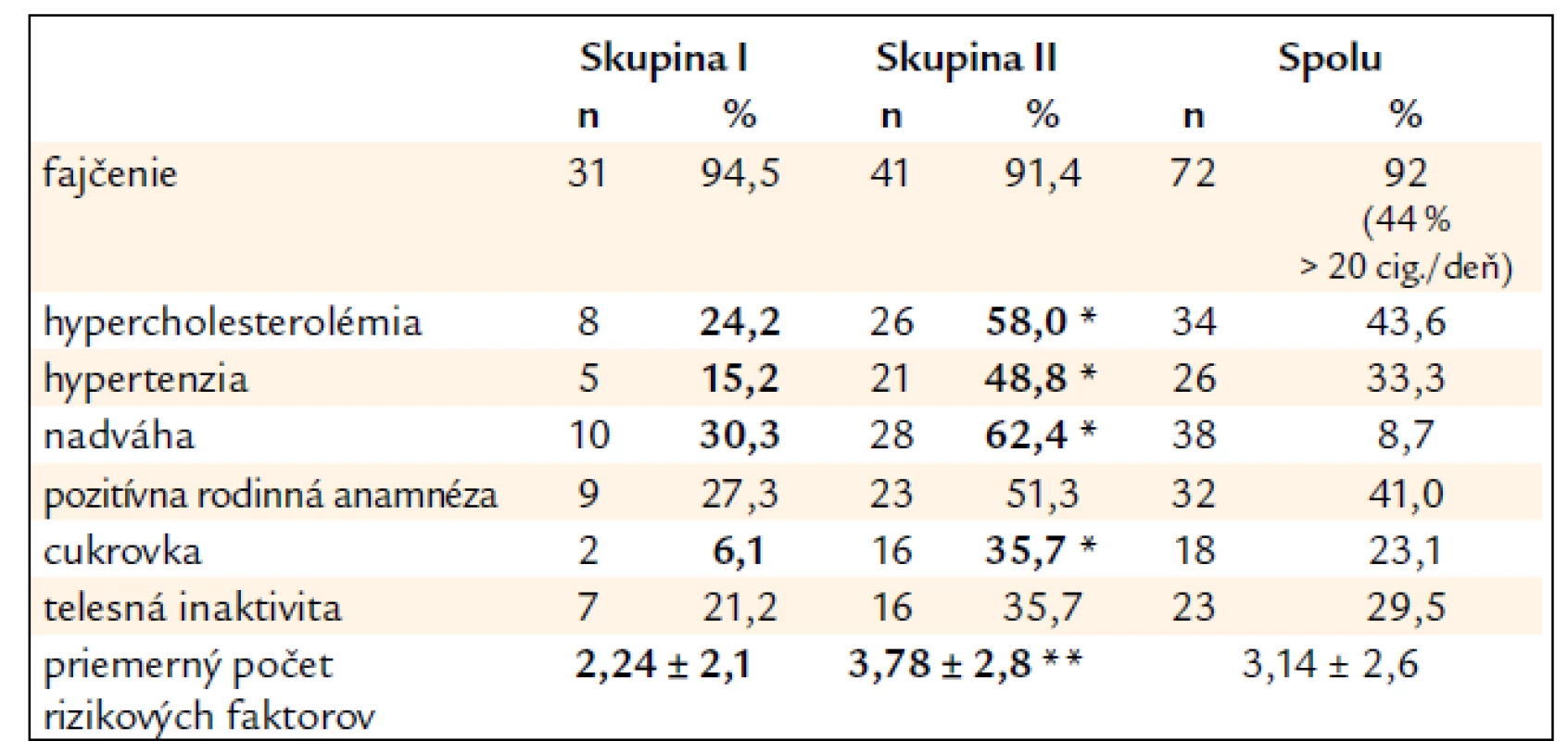
(*< 0,01; **< 0,001) Viac ako 80 % mladých pacientov s prekonaným IM malo A typ správania podľa Friedmana a Rosenmana bez signifikantnej diferencie medzi prvou (mladšou) a druhou (staršou) skupinou (tab. 1). Táto vysoká prevalencia A typu správania svedčí pre významnú úlohu stresu a typu správania v etiopatogenéze IM, a to najmä u mladých osôb. Štatisticky významne nižší bol výskyt X typu a B typu správania v porovnaní s A typom v oboch sledovaných skupinách (< 0,01).
Pri psychodiagnostickom vyšetrení sa okrem riadeného rozhovoru na určenie typu správania podľa Friedmana a Rosenmana použili nasledovné techniky: Jenkinsov dotazník aktivity – JAS, modifikácia Bortnerovej škály, Eysenckove dotazníky, Spielbergove dotazníky, Knoblochov dotazník neurotičnosti, Freibugský osobnostný dotazník, psychobiografický rozbor životopisu podľa Zikmunda a Ruttkaya-Nedeckého. Miera zhody medzi použitými technikami na určenie typu správania bola 0,70–0,85 (Pearsonov koeficient kontingencie). Takáto široká komparácia techník, ktorá je doposiaľ v našom písomníctve ojedinelá, odhalila mnohé rozdiely umožňujúce jemnejšiu diferenciáciu štruktúry osobnosti u pacientov s prekonaným IM v mladom veku:
- a) Freiburgský osobnostný dotazník je vhodnejší pre určovanie škály nervozity, agresivity, depresie, frustračnej tolerancie, extraverzie, dominancie a emocionálnej lability;
- b) pri použití Spielbergových škál anxiety mal celý súbor zvýšené hodnoty tak situačnej, ako aj konštitučnej anxiety (< 0,01);
- c) v anamnestickom rozbore životopisu podľa Zikmunda a Ruttkaya--Nedeckého sme zaznamenali zníženú funkčnú zdatnosť (< 0,001).
Pri vstupnom vyšetrení sa ďalej v skupine s viaccievnym postihnutím našli významne častejšie patologické zmeny ST segmentu pri záťažovom EKG teste (< 0,01). Ejekčná frakcia (EF) ĽK bola v porovnaní s normálnymi hodnotami významne znížená (< 0,05) a rovnako aj pracovná výkonnosť hodnotená toleranciou záťaže (watt) a ekvivalentom spotreby O2 (dvojitý produkt) (< 0,05).
Hemokoagulačné vyšetrenie, ktoré sa robilo pri prerušení antitrombotickej, eventuálne antikoagulačnej liečby, ukázalo, že iba 12 % pacientov z celého súboru malo normálny hemokoagulogram, v 50 % sa zistil hyperkoagulačný stav, znaky intravaskulárneho zrážania malo 35 % pacientov. Zistené zmeny sa dajú hodnotiť ako predtrombotický stav, ktorý môže poukazovať na nebezpečenstvo vzniku trombózy [16].
Na konci 8-ročného sledovania (vyšetrenia sa robili tiež po 1. a 5. roku) (tab. 3) sa výskyt AP podstatne nezmenil – zostal signifikantne vyšší v skupine s mnohopočetnou aterosklerózou (< 0,01). Väčšina jedincov z prvej skupiny, 23 z 33 (69,7 %) bola plne práceschopná, no v druhej skupine ich bolo iba 7 zo 45 (15,6 %) (< 0,01). Rovnaké rozloženie v oboch skupinách sme našli podľa NYHA klasifikácie (< 0,01). Zaznamenali sme ďalší pokles tolerancie pracovnej záťaže a dvojitého produktu v druhej skupine pacientov (< 0,01). Hodnoty EF v druhej skupine mali v priebehu 8 rokov klesajúcu tendenciu. Ročná mortalita v celom súbore 78 pa-cientov bola 1,76 %, keď ani jedno úmrtie sa nevyskytlo v prvej skupine a všetkých 11 úmrtí sme zaznamenali v skupine pacientov s multilokulárnou aterosklerózou, t.j. s viac cievnou koronárnou artériovou chrobou (KACH). Títo pacienti mali výrazne horšiu prognózu s ročnou mortalitou 3,06 % (obr. 1). Podobné výsledky boli aj pri sledovaní reinfarktov. Keď sa vyskytol jeden reinfarkt v prvej skupine u pacienta unilokulárnou stenózou na artérii prislúchajúcej k infarktu, v druhej skupine mali reinfarkt 12 pacienti (26,76 %), tzn. priemerne 3,34 IM na 1 rok.
1. Mortalita pacientov s infarktom myokardu (IM) v mladom veku v priebehu 8-ročného sledovania – súbor I. 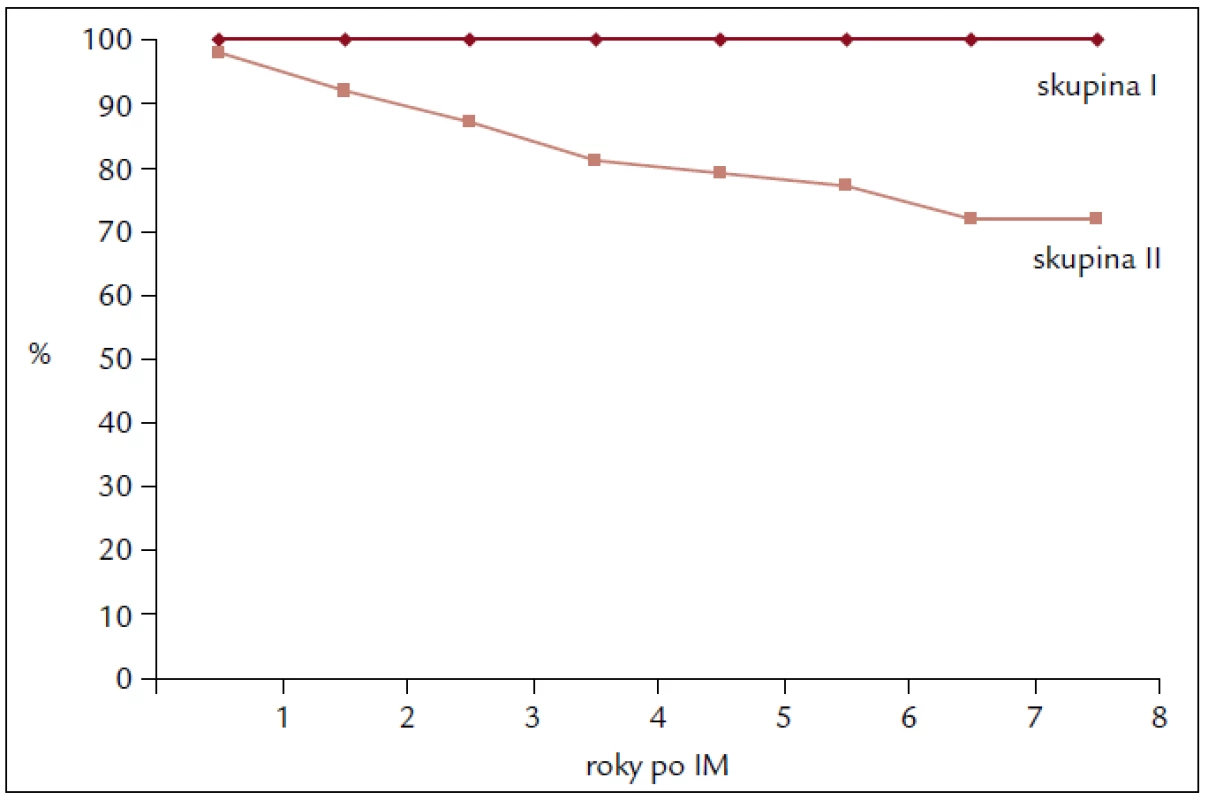
3. Klinická charakteristika pacientov – súbor I na konci 8-ročného prospektívneho sledovania. 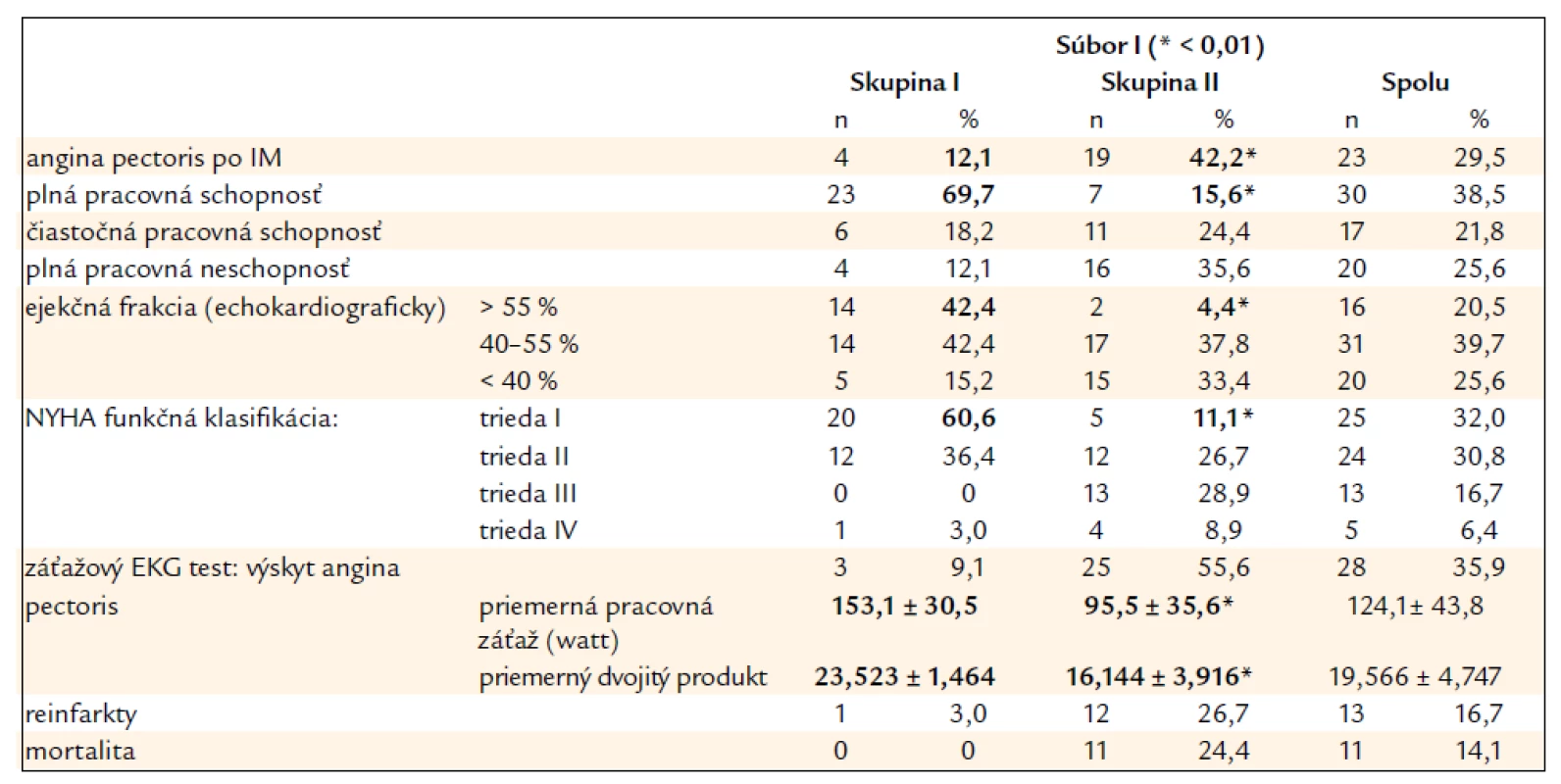
* (< 0,01) Základnú charakteristiku všetkých pacientov s akútnym IM v mladom veku hospitalizovaných na Oddelení akútnej kardiológie našej kliniky v rokoch 2000–2010 (n: 39) – súbor II – podáva tab. 4. Je zrejmé, že v porovnaní s predchádzajúcim súborom pacientov sa ich profil v priebehu temer 30 rokov nezmenil, až na zvýšené zastúpenie žien (5,1 % vs 10,3 %). Hrozivé je pretrvávanie fajčenia, alarmujúce zastúpenie metabolického syndrómu, nemeniace sa vysoké zastúpenie hyperlipoproteinémie, obezity, pribudol však veľký podiel mladých nezamestnaných (25,6 %). Čo sa týka klinického priebehu akútnej koronárnej príhody hemodynamický stav bol priaznivý: 27 pacientov (70,2 %) bolo podľa Killipovej-Kimballovej klasifikácie v triede I, 11 pacientov (28,6 %) v triedach II a III, iba 1 pacient bol v kardiogénnom šoku (trieda IV). Tejto klasifikácii odpovedá funkcia ĽK s priemernou EF 51,8 % (35–65 %). Lokalizácia IM sa nezmenila: u 25 pacientov (68 %) bola na prednej stene, 13 pacientov (33,3 %) malo inferiórny IM. Súčasné koagulačné abnormality sa detegovali 12-krát (30,7 %). Čísla v tab. 5 poukazujú na tendenciu zvyšovania závažnosti koronárnej aterosklerózy (signifikantné jednocievne až trojcievne postihnutie 57,6 % v 80. rokoch minulého storočia – súbor I voči 79,4 % v prvej dekáde tohto storočia – súbor II).
4. Charakteristika pacientov s prekonaným infarktom myokardu (IM) v mladom veku hospitalizovaných v rokoch 2000–2010 (n: 39) – súbor II. 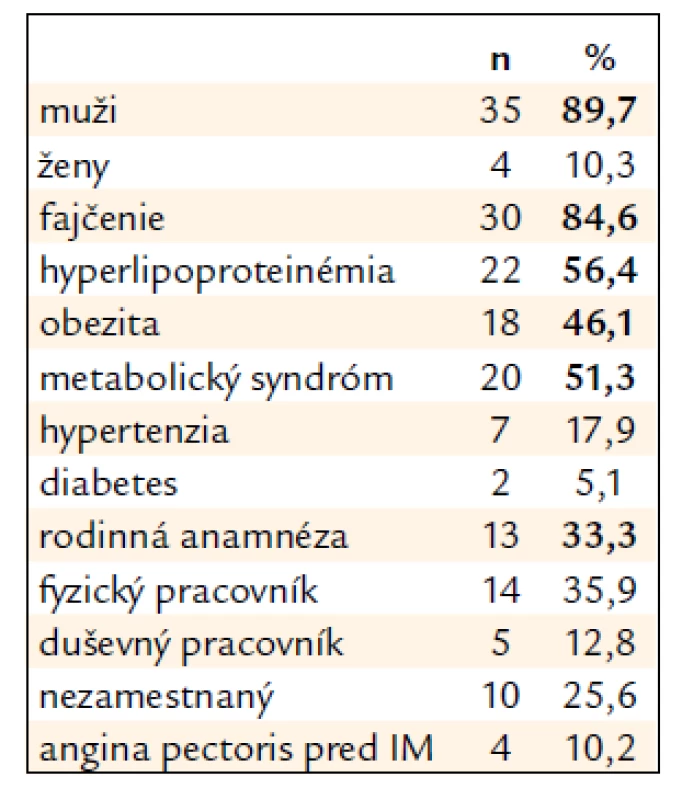
Vek (roky): priemer 33,0 ± 2,7; rozmedzie 21–40 5. Koronárna angiografia u pacientov s infarktom myokardu v mladom veku: súbor I a súbor II. 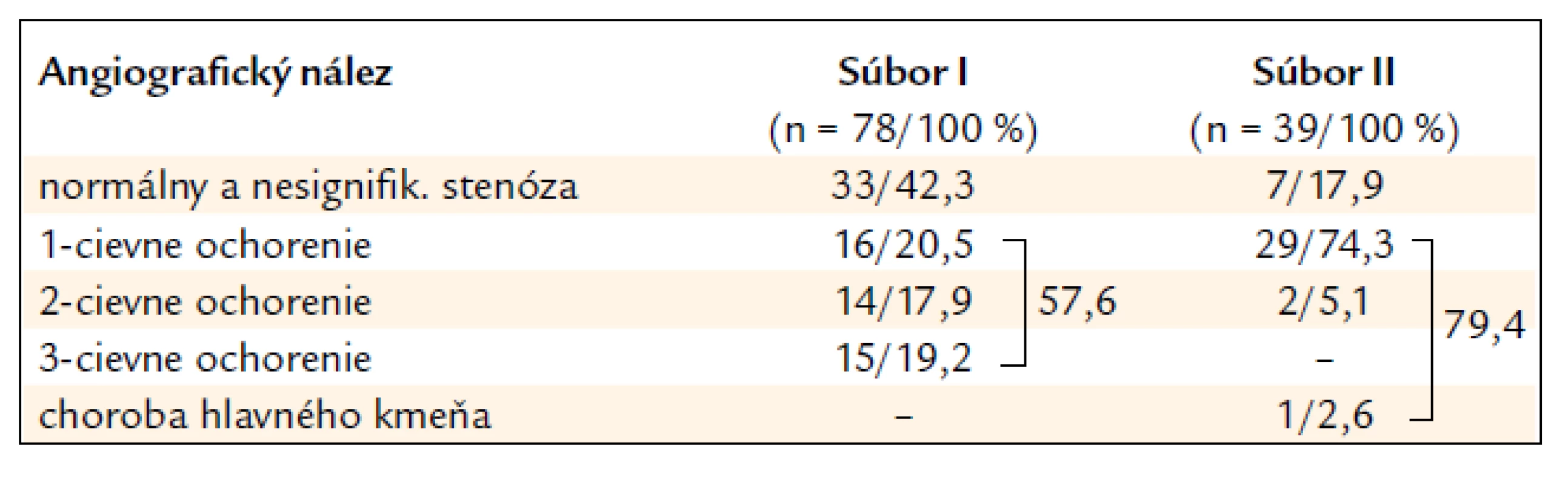
Nové postupy v reperfúznej liečbe IM predstavujú výrazný pokrok. Rýchle v priebehu niekoľkých rokov ustúpila trombolýza do pozadia a veľkú prevahu nadobudla perkutánna koronárna intervencia (PKI) s aplikáciou stentov, medzi ktorými už dominujú stenty povlečené liekmi (tab. 6).
6. Prehľad reperfúznej liečby – súbor II. 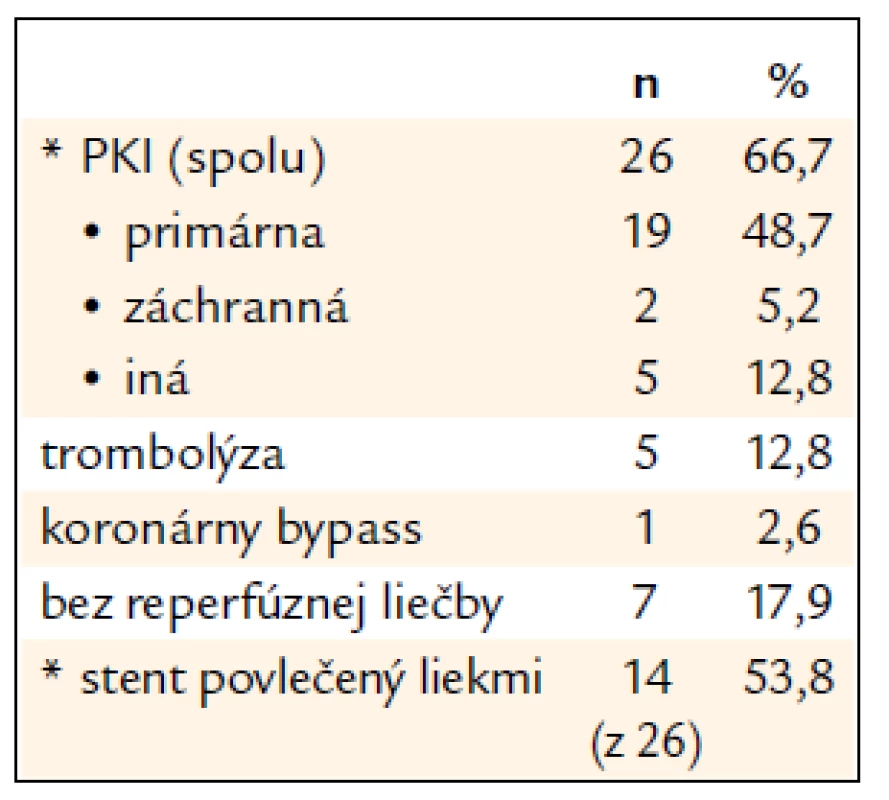
Priebeh ochorenia u 16 pacientov (31 %) sprevádzali závažné kardiovaskulárne komplikácie (zastavenie srdca, komorová tachykardia, torpídna fibrilácia predsiení, kardiogénny šok), ktoré boli úspešne zvládnuté (u 5 pacientov kardiopulmonálna resuscitácia), takže v priebehu hospitalizácie sme nezaznamenali nijaké úmrtie. Všetci pacienti absolvovali individuálne poradenstvo o správnom stravovaní a životospráve, o prerušení (zrieknutí) fajčenia a boli zaradení do ambulantného rehabilitačného programu.
Prehľad farmakologickej liečby pri prepustení ilustruje obr. 2. Úsilie sa vynaložilo na dosiahnutie optimálneho terapeutického režimu pri zohľadnení individuálnych rozdielov.
2. Farmakologická liečba pri ukončení hospitalizácie pacientov s infarktom myokardu v mladom veku – súbor II. 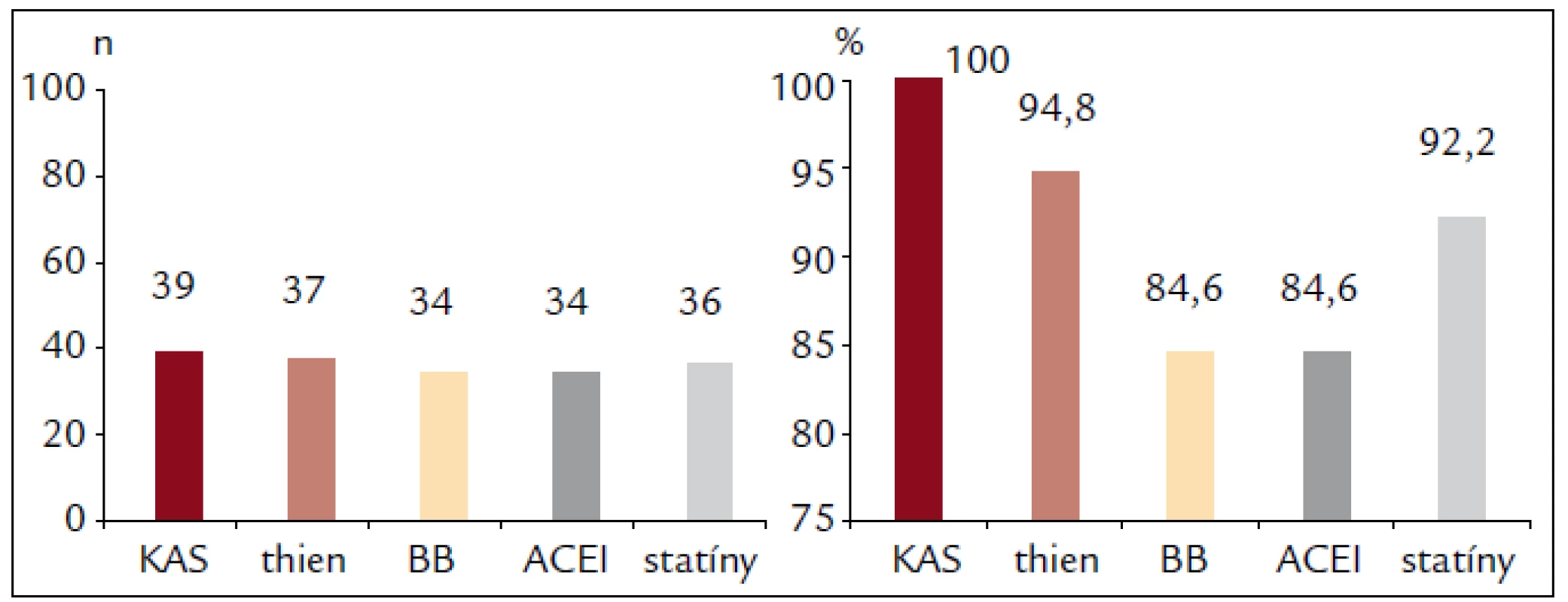
KAS – kyselina acetylsalicová, thien – thienopyridíny, BB – beta-blokátory, ACEI – ACE inhibítory (event. blokátory angiotenzínových receptorov).
Diskusia
Je všeobecná zhoda, že najčastejšou príčinou akútneho IM je u pacientov všetkých vekových skupín ruptúra aterosklerotického plaku. U mladých dospelých pacientov do 40–45 rokov približne 20 % IM nezapríčiňuje ateroskleróza [12]. Medzi neaterosklerotické etiopatogenetické faktory patria: embólia do koronárneho riečiska, hyperkoagulačné stavy, vrodené anomálie koronárnych artérií, spazmus koronárnych artérií (vrátane vyvolaného kokaínom, alkoholom), vaskulitídy, disekcia koronárnych artérií (hlavne u žien), tupé úrazy hrudníka, systémový zápal, špecifické infekčné agens [12,17–19].
Pri určovaní príčin postihnutia koronárneho riečiska by sa nemalo zabúdať, že definícia normality koronárnych artérií na základe angiografie je arbitrálna, že pri takto klasifikovaných artériách intravaskulárny ultrazvuk môže detekovať významné aterosklerotické plaky. K rozdielnym údajom o podiele normálnych (intaktných) koronárnych artérií prispievajú ďalej nejednotnosti v angiografickom hodnotení koronarografických nálezov. Za normálny nález sa považuje nielen neporušený priesvit artérie, ale aj obturácie menšie ako 30 %, eventuálne 50 % (teda hemodynamicky nezávažné), čo vysvetľuje kolísanie výskytu neprítomnosti koronárnej aterosklerózy („O-vessel disease“) od 8 % po 40 % u pacientov s IM v mladom veku. U našich pacientov sa výskyt normálne angiografického nálezu a nevýznamnej stenózy pohyboval od 17,9 % (súbor II) do 42,3 % (súbor I). Rozdiely sú tiež v definovaní vekovej hranice. Zimmerman et al [11] do skupiny mladých IM zaraďujú mužov ≤ 40 rokov a ženy ≤ 45 rokov, početní autori za hranicu považujú vek do 45 rokov, vo väčšine prác sa udáva vek do 40 rokov.
Naša štúdia, v zhode so staršími, a tiež nedávno publikovanými údajmi, potvrdila, že s veľkou prevahou u pacientov s IM v mladom veku sa uplatňujú aterosklerotické RF, že ich akumulácia vedie k rýchlej progresii aterosklerózy a negatívne ovplyvňuje dlhodobú prognózu. Z RF má dominantnú úlohu fajčenie [11,13,20–24]. Rizikovosť ťažkého fajčenia spolu s vykonávaním nadmernej fyzickej námahy v zhode s našimi nálezmi sa nedávno potvrdila [25,26]. Fajčenie nie je len aterosklerotickým RF, zároveň je faktorom zvýšeného rizika vzniku koronárnej trombózy v mladom veku [27,28]. Vo frekvencii výskytu sa hneď za fajčenie zaraďuje dyslipidémia. Konštantne sú zvýšené koncentrácie cholesterolu, LDL-CH, významný je pokles HDL-CH pravidelne sprevádzaný zvýšenými triglyceridmi. Vysoká hladina non-HDL-CH je vhodný prediktor akútneho IM u mladých ľudí [29–31]. Nebezpečná je najmä nízka hladina HDL-CH v kombinácii so silným fajčením [32]. Posledná správa poukazuje na zmeny v zastúpení HDL subpopulácií a na zvýšený oxidačný potenciál HDL, ktoré korelujú s vývojom akútneho IM u mladých pacientov [33].
Zhodne s literárnymi údajmi sme ukázali, že pozitívna rodinná anamnéza, nadváha a ešte viac obezita, patria medzi silné RF u mladých pacientov [24,34,35]. Hypertenzia a diabetes sú menej zastúpené, no výrazne sa uplatňujú v skupine mladých IM s viac cievnym postihnutím, ako je to vo vyšších vekových skupinách [7,12,22,34,35].
Zistili sme, že okrem opakovaného výskytu psychických záťažových situácií s prevládajúcou emocionálnou a agresívnou zložkou môže akcelerovať vývoj KACH u mladých ľudí [36,37] nižšia úroveň vzdelania, hostilita, zlé ekonomické pomery (nezamestnanosť), sociálna nerovnosť, čo súhlasí s nedávnymi literárnymi údajmi [38–40]. Nami odhalené osobnostné psychosociálne faktory KACH u pacientov v mladom dospelom veku zapadajú do kontextu súčasného výskumu i klinickej praxe v tejto oblasti a tesne súvisia s fajčením, alkoholizmom, drogami a nutričným deficitom.
Medzi nekonvenčnými RF sa opakovane našiel významný vzťah medzi mladými IM a zvýšenou koncentráciou homocysteinu [23,41] a medzi zvýšenou hladinou vitamínu D a zníženou hladinou osteokalcínu [42].
Trvale sa zdôrazňuje účasť endotelovej dysfunkcie vyvolanej početnými faktormi. Jej porucha predchádza nielen zjavnú koronárnu sklerózu, ale môže aj korelovať so závažnosťou aterosklerotickej obštrukcie koronárnych ciev [43,44]. Medzi familiárnymi faktormi sa hľadajú tie, ktoré sú geneticky determinované vrátane diabetu, porúch lipidového metabolizmu, trombotických porúch, behaviorálnej predispozícii k fajčeniu [45], rôzne polymorfizmy napr. v renínovom-angiotenzínovom-aldosterónovom systéme.
Mladý vek predpovedá dobrú krátkodobú až strednodobú prognózu u mladých osôb po prekonanom IM, menovite v prítomnosti normálnych koronárnych artérií a jedno-cievneho postihnutia pri zachovanej funkcii ľavej komory [7,10,45–48], avšak u pacientov s agresívnou aterosklerózou (zanedbanie sekundárnej prevencie, viac-cievne postihnutie, generalizovaná ateroskleróza, nízka EF) sa dlhodobá prognóza podstatne zhoršuje. Túto tendenciu naznačujú výsledky pri ukončení našej prospektívnej štúdie. V priebehu 15 rokov Fournier et al [49] udávajú celkovú mortalitu 25,5 % s priemerným odstupom od akútneho IM do smrti 8,6 ± 4 roky, Cole et al [21] mortalitu 30 %, u pacientov s opakovaným IM 45 % a u pacientov s EF pod 30 % až v 83 %; Awad--Elkarim et al [50] zistili, že počiatočný priaznivý priebeh po koronárnej príhode bol po 9 rokoch vystriedaný signifikantným zhoršením poukazujúcim na vyčerpanie liečebných možností. Tieto údaje (ale aj údaje ďalších autorov) akcentujú nutnosť skorej stratifikácie mladých pacientov po IM. Základom je koronárna angiografia, po nej starostlivá voľba vhodnej liečby a dlhodobá individualizovaná kontrola.
Hore uvedené štúdie majú limitáciu v tom, že väčšina sledovaných pacientov bola zozbieraná ešte v pretrombolytickej ére a pred zavedením perkutánnej koronárnej intervencie (PKI). Nepočetné práce na menšom počte mladých IM však ukazujú, že prognóza pacientov, ktorí podstúpili trombolytickú liečbu [48,51], ako aj PKI, ktorá sa uprednostňuje [52–55], je priaznivá. Zaujímavý je poznatok, že PKI u mladých pacientov treba doplniť implantovaním stentu i pri minimálnom reziduálnom zúžení, aby sa obmedzila restenóza, potreba následnej intervencie a hospitalizácie [52]. Revaskularizačné výkony (katetrizačné, chirurgické) sú bezpečné s minimálnymi komplikáciami a mortalitou, najmä dlhodobé výsledky koronárnych premostení sú lepšie ako u starších pacientov [19,21], čo je v súhlase s našimi pozorovaniami.
Hoci pri IM v mladom veku sa uplatňuje vysoká dominancia mužov, so zmenou životného štýlu mladých žien sa v poslednej ére zmenšujú pohlavné rozdiely vo výskyte IM [21,45,46], na čo poukazuje analýza nášho súboru z poslednej dekády. Je preto žiaduce zamerať sa na túto populačnú skupinu. Vzostup incidencie IM u mladých žien súvisí so zvýšenou frekvenciou RF, najmä fajčenia, ako dokumentuje nedávna kazuistika 23-ročnej pacientky [56], s malígnym vplyvom orálnych kontraceptív a v kombinácii s fajčením a so zatiaľ nekvalifikovaným pôsobením tehotenstva a peripartálneho obdobia.
Naše výsledky, ktoré sme získali pri sledovaní oboch súborov (spolu 117 jedincov), a dlhodobé skúsenosti dovoľujú uzavrieť, že pacienti s prekonaným IM v mladom veku sa dajú zhruba rozdeliť do 2 skupín (kategórií) s prekrývajúcimi sa odlišnosťami v patomechanizme.
Prvú skupinu tvorí približne 1/3 pacientov s normálnym angiogramom alebo s unilokulárnou nevýznamnou stenózou (< 50 %), eventuálne ojedinelou trombotickou oklúziou jednej koronárnej cievy prináležiacej (vzťahujúcej sa) k infarktovému ložisku. Chorí v tejto skupine sú mladší (väčšinou pod 35 rokov), prevažne asymptomatickí – bez AP, pred aj po IM. Predominantne majú IM lokalizovaný na prednej stene. Charakteristickým zistením je nedodržiavanie správneho životného štýlu, vykonávanie celodennej nadmernej fyzickej aktivity, ťažké fajčenie – táto kombinácia sa vyskytla v 54,5 % prípadov spolu s typom správania A. Následná dysfunkcia ĽK je ľahšieho stupňa, pacienti majú lepšiu funkčnú kapacitu a toleranciu námahy. Väčšina z nich je po príhode plne práceschopná. Pravdepodobnosť reinfarktov je nízka a celá skupina má dobrú dlhodobú prognózu. Akútny IM predstavuje skôr „nehodu“ v koronárnej cirkulácii ako chronické ochorenie. Pravdepodobné etiopatogenetické mechanizmy pôsobiace u týchto pacientov sú koronárny spazmus, trombóza, alebo ich kombinácia, ktoré sa môžu uplatniť na neporušenej cieve s dysfunkčným endotelom alebo na nesignifikantnom ateromatóznom vulnerabilnom plaku. Tento dej je vo vzťahu k náhlemu, resp. vystupňovanému fyzickému a emočnému stresu, čo vedie k následnému zvýšeniu šmykových síl. Nezanedbateľný je podiel genetickej predispozície. Akútne vzniknutá koronárna trombóza s následnou lýzou sa javí najpravdepodobnejšou príčinou akútneho IM. Zo zriedkavých príčin sme našli u 4 pacientov anomálie koronárnych artérií (lokalizácia IM odpovedala oblasti zásobovanej anomálnou artériou), u 11 pacientov bolo podozrenie na mechanické – traumatické poškodenie cievy pre anamnestický údaj úrazu v predchorobí: autohavária, úraz v práci, pri športe, často v spojení so zlomeninami rebier; na spoluúčasť upozorňuje nález porúch hemokoagulácie.
Druhá skupina: tvoria ju pacienti s predčasne akcelerovanou KACH s minimálnymi rozdielmi v lokalizácii závažného postihnutia hlavných koronárnych ciev. Sú starší (35–40 rokov) a majú vyšší počet klasických RF. Klinický priebeh ochorenia je závažnejší – znížená funkcia ĽK a AP pred aj po IM, nižšia funkčná kapacita a tolerancia námahy, pokles práceschopnosti. Pacienti majú horšiu dlhodobú prognózu (väčší počet reinfarktov, úmrtí), napriek chirurgickej a medikamentóznej liečbe. Všeobecne preventívna intervencia je menej účinná – sklon k jej podceňovaniu.
Súčasná moderná liečebná stratégia akútneho IM – reperfúzna liečba, nové farmaká – znamená veľký prínos, ale jej dlhodobý efekt u mladých dospelých s IM zatiaľ nie je známy. Pokles celkovej mortality na akútny IM sa za uplynulých 30 rokov podstatne znížil, no v posledných 2 dekádach sa spomalil. Odôvodnene to spôsobuje zvyšujúca sa prevalencia fajčenia, diabetu, hypertenzie a s nimi spojených komorbidít zaznamenaná už u mladých pacientov hospitalizovaných pre akútny IM [28,40]. Tieto RF sú modifikovateľné a ich účinok sa dá u ohrozených mladých jedincov zoslabiť [57]. Rozhodujúce je udržiavať už od detstva, cez skorú mladosť, do dospelosti zdravý životný štýl, ktorý je tesne spätý s nízkym kardiovaskulárnym rizikovým profilom ako základom zachovania zdravia do vysokého veku [58].
prof. MUDr. Igor Riečanský, CSc.
www.szu.sk
e-mail: riecansky.prof@gmail.com
Doručeno do redakce: 15. 6. 2012
Sources
1. Haviar V. Infarkty myokardu v mladom veku. Bratisl Lek Listy 1946; 26 : 1–11.
2. Roskamm H (ed.). Myocardial infarction at young age. Berlin-Heidelberg-New York: Springer-Verlag 1982 : 230 s.
3. Riečanský I, Melicherčík J, Kasper J et al. Myocardial infarction at young age. In: Nichaman MZ, Epstein FH (eds). CVD Epidem Newsletter Council on Epidemiology. Am Heart Assoc 1987; 42 : 107–109.
4. Riečanský I, Egnerová A. Kardiovaskulárny program na Slovensku v rokoch 1978–1989. Bratisl Lek Listy 1991; 92 : 203–218.
5. Dufek V. Infarkty myokardu u mladých lidí. Praha: Státní zdrav. nakladatelství 1957.
6. Šimon J, Sova J, Švojgrová M et al. Retrospective study of men who had under gone myocardial infarction at the age of 40 years or younger. Cor Vasa 1974; 16 : 91–102.
7. Vojáček J, Fabián J, Belán A. Infarkt myokardu u mužú do 40 let. Koronarografický nález a dlouhodobá prognoza. Čas Lék Čes 1986; 125 : 111–114.
8. Riečanský I, Melicherčík J, Kasper J et al. Myocardial infarction at young age. Czechoslov Med 1988; 11 : 123–130.
9. Vojtíšek P, Kos J. Čerstvý srdeční infarkt u osob mladších 50 let. Prakt Lék 1990; 70 : 51–53.
10. Toman O, Poloczek M, Pařenica J et al. Ischemická choroba srdeční s predčasnou manifestací u mladých pacientú. Vnitř Lék 2008; 54 : 810–816.
11. Zimmerman FN, Cameron A, Fischer LD. Myocardial infarction in young adults: Angiographic characterization, risk factors and prognosis (Coronary artery surgery study registry). J Am Coll Cardiol 1995; 26 : 654–661.
12. Choudhury L, Marsh JD. Myocardial infarction in young patients. Am J Med 1999; 107 : 254–261.
13. Doughty M, Mehta R, Bruckman D et al. Acute myocardial infarction in the young – The University of Michigan experience. Am Heart J 2002; 143 : 56–62.
14. Hoit BD, Gilpin EA, Henning H et al. Myocardial infarction in young patients: an analysis by age subsets. Circulation 1986; 74 : 712–721.
15. Melicherčík J, Riečanský I, Kasper J et al. Myocardial infarction at young age. Long-term follow-up study. Eur Heart J 1992; 13 : 280.
16. Bátorová A, Fillová A, Hrubišková K et al. Zmeny hemostázy pri srdcocievnych ochoreniach. Vnitř Lék 1986; 32 : 745–753.
17. Amman P, Marschall S, Kraus M et al. Characteristics and prognosis of myocardial infarction in patients with normal coronary arteries. Chest 2000; 117 : 333–338.
18. Osula S, Bell GM, Horning RS. Acute myocardial infarction in young adults: causes and management. Postgrad Med J 2002; 78 : 27–30.
19. Egred M, Viswanathan G, Davis GK. Myocardial infarction in young adults. Postgrad Med J 2005; 81 : 741–745.
20. Imazio M, Bobbio M, Bergerone S et al. Clinical and epidemiological characteristics of juvenile myocardial infarction in Italy: the GISSI experience. G Ital Cardiol 1998; 28 : 505–512.
21. Cole JH, Miller JI, Sperling LS et al. Long--term follow-up of coronary artery disease presenting in young adults. J Am Coll Cardiol 2003; 41 : 521–528.
22. Anderson RE, Pfeffer MA, Thune JJ et al. High-risk myocardial infarction in the young: the VALsartan in acute myocardial iNfarcTion (VALIANT) trial. Am Heart J 2008; 155 : 706–711.
23. Pineda J, Marin F, Marco P et al. The prognostic value of biomarkers after a premature myocardial infarction. In J Cardiol 2010; 143 : 249–254.
24. Chua SK, Hung HF, Shyu KG et al. Acute ST-elevation myocardial infarction in young patients: 115 years of experience in a single center. Clin Cardiol 2010; 33 : 140–148.
25. Oliveira A, Barros H, Maciel MJ et al. Tobacco smoking and acute myocardial infarction in young adults: A population - based case-control study. Preventive Medicine 2007; 44 : 311–316.
26. Rallidis LS, Lekakis J, Panagiotakos D et al. Long-term prognostic factors of young patients (≤ 35 years) having acute myocardial infarction: the detrimental role of continuation of smoking. Eur J Cardiovasc Prev Rehabil 2008; 15 : 567–571.
27. Barbash GI, White HD, Modan M et al. Acute myocardial infarction in the young – the role of smoking. Eur Heart J 1995; 16 : 313–316.
28. McManus DD, Piacentine SM, Lessard D et al. Thirty-Year (1975 to 2005) Trends in the incidence rates, clinical features, treatment practices, and short-term outcomes of patients < 55 years of age hospitalized with an initial acute myocardial infarction. Am J Cardiol 2011; 108 : 477–482.
29. Rallidis LS, Pitsavos Ch, Panagiotakos DB et al. Non-high density lipoprotein cholesterol is the best discriminator of myocardial infarction in young individuals. Atherosclerosis 2005; 179 : 305–309.
30. Wiesbauer F, Blessberger H, Azar D et al. Familial-combined hyperlipidaemia in very young myocardial infarction survivors (≤ 40 years of age). Eur Heart J 2009; 30 : 1073–1079.
31. Goliasch G, Oravec S, Blessberger H et al. Relative importance of different lipid risk factors for the development of myocardial infarction at a very young age (≤ 40 years of age). Eur J Clin Invest 2012; 42 : 631–636.
32. Panagiotakos DB, Loukianos SR, Pitsavos C et al. Cigarette smoking and myocardial infarction in young men and women: a case-control study. Int J Cardiol 2007; 116 : 371–375.
33. Kavo AE, Rallidis LS, Sakellaropoulus GC et al. Qualitative characteristics of HDL in young patients of an acute myocardial infarction. Atherosclerosis 2012; 220 : 257–264.
34. Jalowiec DA, Hill JA. Myocardial infarction in the young and in women. Cardiovasc Clin 1989; 20 : 1197–2006.
35. Pineda J, Marin F, Roldan V et al. Premature myocardial infarction: Clinical profile and angiographic findings. Int J Cardiol 2008; 126 : 127–129.
36. Zikmund V, Cagáň S, Riečanský I et al. Functional efficiency of the central nervous system and some personality characteristics in various age groups of patients with myocardial infarction. Activ Nerv Sup Praha 1982; 24 (Suppl 3): 168–172.
37. Breier P, Selko D, Zikmund V et al. Nervous and mental efficiency, neuroticism and type of behaviour in patients with CHD in various age groups. Activ Nerv Sup Praha 1983; 25 : 211–213.
38. Migliaresi P, Celentano A, Palmieri V et al. Knowledge of cardiovascular risk factors and awareness of non-pharmacological approach for risk prevention in young survivors of acute myocardial infarction. The cardiovascular risk prevention project “Help Your heart Stay Young”. Nutrition, Metabolism and Cardiovascular Diseases 2007; 17 : 468–472.
39. Iribarren C, Sidney S, Bild DE et al. Association of hostility with coronary artery calcification in young adults. JAMA 2000; 283 : 2546–2551.
40. O’Flaherty M, Bishop J, Redpath A et al. Coronary heart disease mortality among young adults in Scotland in relation to social inequalities: time trend study. BMJ 2009; 339 : 1–7.
41. Mattioli AV, Bonetti L, Zennaro M et al. Acute myocardial in young patients: nutritional status and biochemical factors. Int J Cardiol 2005; 101 : 185–190.
42. Goliasch G, Blessberger H, Azar D et al. Markers of bone metabolism in premature myocardial infarction (≤ 40 years of age). Bone 2011; 48 : 622–626.
43. Gaeta G, De Michele M, Cuomo S et al. Arterial abnormalities in the offspring of patients with premature myocardial infarction. N Engl J Med 2000; 343 : 840–846.
44. Chen SM, Tsai TH, Hang CL et al. Endothelial dysfunction in young patients with acute ST-elevation myocardial infarction. Heart Vessels 2011; 26 : 2–9.
45. Klein LW, Nathan S. Coronary artery disease in young adults. J Am Coll Cardiol 2003; 41 : 529–531.
46. Raymond R, Lynch J, Underwood D et al. Myocardial infarction and normal coronary arteriography: A 10 year clinical and risk analysis of 74 patients. J Am Coll Cardiol 1988; 11 : 471–477.
47. Fournier JA, Sánchez-Gonzáles A, Quero J et al. Normal angiogram after myocardial infarction in young patients: A prospective clinical-angiographic and long-term follow-up study. Int J Cardiol 1997; 60 : 281–287.
48. Füllhaas JU, Rickenbacher P, Pfisterer M et al. Long-Term Prognosis of Young Patients after myocardial infarction in the thrombolytic rra. Clin Cardiol 1997; 20 : 993–998.
49. Fournier JA, Cabezón S, Cayuela A et al. Long-term prognosis of patients having acute myocardial infarction when (≤ 40 years of age). Am J Cardiol 2004; 94 : 989–992.
50. Awad-Elkarim AA, Bagger JP, Albers CJ et al. A prospective study of long term prognosis in young myocardial infarction survivors: the prognostic value of angiography and exercise testing. Heart 2003; 89 : 843–847.
51. Chouhan L, Hajar HA, Pomposielo JC. Comparison of thrombolytic therapy for acute myocardial infarction in patients aged < 35 and > 55 years. Am J Cardiol 1993; 71 : 157–159.
52. Van’t Hof AWJ, De Boer MJ, Suryapranata H et al. Incidence and predictors of restenosis after succesful primary coronary angioplasty for acute myocardial infarction: The importance of age and procedural result. Am Heart J 1998; 136 : 518–527.
53. Shiraishi J, Shiraishi H, Hayashi H et al. Interventional treatment for very young adults with acute myocardial infarction. Int Heart J 2005; 46 : 1–12.
54. Kofflard MJ, De Jaegere PP, Van Domburg Ret al. Immediate and long-term clinical outcome of coronary angioplasty in patients aged 35 years or less. Br Heart J 1995; 73 : 82–86.
55. Mukherjee D, Hsu A, Moliterno DJ et al. Risk factors for premature coronary artery disease and determinants of adverse outcomes after revascularization in patients ≤ 40 years old. Am J Cardiol 2003; 92 : 1465–1467.
56. Kubrycht M, Křížová A, Varvařovský I et al. Akutní infarkt myokardu u mladé ženy. Cor Vasa 2009; 51 : 821–823.
57. Navas-Nacher EL, Colangelo L, Beam C et al. Risk factors for coronary heart disease in men 18 to 39 years of age. Ann Intern Med 2001; 134 : 433–439.
58. Liu K, Daviglus ML, Loria CM et al. Healthy lifestyle through young adulthood and the presence of low cardiovascular disease risk profile in middle age. The coronary artery risk development in (young) adults (CARDIA) study. Circulation 2012; 125 : 996–1004.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2012 Issue 7 a 8-
All articles in this issue
- The Restless Legs Syndrome in patients receiving hemodialysis treatment
- Aldosterone antagonists in chronic heart failure treatment
- Management of stable angina pectoris and of other chronic cardiovascular arterial diseases
- Antiatherogenic effect of HDL subpopulations in patients with newly diagnosed peripheral artery disease
- Sodium concentration in dialysate – an important but neglected parameter in haemodialysis of patients with chronic renal failure
- Oxidative stress and antioxidation systems in haemodialyzed patients
- Pharmacogenetic aspects of treatment with oral antidiabetics
- Refeeding syndrome in a young patient with the anxiety-depressive disorder
- Detecting KRAS and its mutations in biopsy of advanced colorectal carcinoma during colonoscopy
- Aortic stiffness increases central aortic pressure in patients with hypertension
- How to define people at a high risk of pancreatic cancer
- The size of LDL-lipoprotein particles among patient after acute stroke
- Chronic inflammation and the metabolic syndrome
- The prophylaxis and treatment of antiphospholipid syndrome – current options, difficulties and future perspectives
- Advancement in the area of multiple myeloma and development of connected laboratory background
- How to avoid the mistake in diagnosing incipient critical disorder of haemostasis in an out-patient clinic
- Frequencies of the new thrombophilic mutations of antithrombin (SERPINC1) (IVS +141G>A), glycoprotein GPVI (Ser219Pro) and cytochrome CYP4V2 (Lys259Gln) in healthy middle-aged people in Central Bohemia
- Megakaryopoesis and platelet genesis
- Temporary diagnostics and treatment of myeloma bone disease in clinical practice
- Changes to calcium-phosphate metabolism associated with chronic nephropathies
- End stage of chronic kidney disease and metabolic acidosis
- Chronic kidney disease and cellular calcium homeostasis
- To salt or not to salt in kidney diseases? Not more than quantum satis!
- Myocardial infarction the young – our results and experience
- An association between microalbuminuria and obesity in healthy adolescents – preliminary results from the “Respect for Health” study
- Contrast nephropathy and prevention
- Therapeutic approach to the bleeding in association with “old” and “new” anticoagulants
- Diagnosis of heparin-induced thrombocytopenia in the Czech Republic
- Acquired haemophilia A
- High dose treatments and preparatory regimens prior to haematopoietic stem cell transplantation
- Triple combination treatment of chronic hepatitis C
- An anaesthesiologist’s perspective on requirements for pre-surgery examinations
- Fixed combinations in the treatment of hypertension
- Farmacotherapy of hypertension after heart transplantation
- Effects of selective heart rate reduction with ivabradine on left ventricular remodelling and health related quality of life: results from the SHIFT substudies
- Ischemic and non-ischemic causes of ST-segment elevation in patients with chest pain: a systematic review of the literature
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Myocardial infarction the young – our results and experience
- An anaesthesiologist’s perspective on requirements for pre-surgery examinations
- Megakaryopoesis and platelet genesis
- Ischemic and non-ischemic causes of ST-segment elevation in patients with chest pain: a systematic review of the literature
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

