-
Medical journals
- Career
Krátkodobá prognóza a léčba pacientů hospitalizovaných pro akutní srdeční selhání v regionální nemocnici bez kardiocentra
Authors: K. Zeman 1; L. Pohludková 1; J. Špinar 2; Jiří Jarkovský 3; S. Littnerová 3; L. Dušek 3; R. Miklík 2; M. Felšöci 2; J. Pařenica 2
Authors‘ workplace: Interní oddělení Nemocnice ve Frýdku-Místku, p. o., Frýdek-Místek, prim. MUDr. Petr Vítek 1; Interní kardiologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jindřich Špinar, CSc., FESC 2; Institut biostatistiky a analýz Lékařské a Přírodovědecké fakulty MU Brno, ředitel doc. RNDr. Ladislav Dušek, Ph. D. 3
Published in: Vnitř Lék 2012; 58(4): 273-279
Category: Original Contributions
Overview
Východiska:
Srdeční selhání je syndrom s rostoucí prevalencí a nepříznivou prognózou. Cílem práce je popsat charakteristiku, etiologii, léčbu a krátkodobou prognózu konsekutivních pacientů hospitalizovaných pro akutní srdeční selhání v regionální nemocnici bez kardiocentra.Pacienti a metodika:
V období od ledna roku 2007 do května roku 2009 (tj. 29 měsíců) bylo hospitalizováno v Nemocnici ve Frýdku-Místku celkem 752 pacientů s diagnózou akutního srdečního selhání, 18 % z nich bylo v uvedeném období rehospitalizováno. Data byla sbírána lékaři do Národního registru akutního srdečního selhání AHEAD, systematické řazení pacientů se srdečním selháním bylo prováděno na základě Doporučení ČKS pro akutní srdeční selhání (2005). Statistickou analýzu provedl Institut biostatistiky a analýz MU Brno.Výsledky:
Akutní srdeční selhání (ASS) tvoří 9 % všech hospitalizací, což představuje přibližně 250 hospitalizací pro ASS na 100 000 obyvatel/rok. Medián doby hospitalizace byl 6,5 dne. O ASS vzniklé de novo se jednalo u 40,8 % pacientů. Nejčastějším syndromem srdečního selhání byla akutní dekompenzace srdečního selhání charakteru mírného selhání (57,7 %) a plicní edém (19,8 %). Dle provedených laboratorních vyšetření mělo ze souboru pacientů počínající renální insuficienci 35,6 %, anémii 39,9 %, glykemii při přijetí nad 10 mmol/l 29,5 % a hyponatremii < 135 mmol/l 19,1 %. Během hospitalizace došlo k významnému navýšení terapie srdečního selhání, při propuštění užívalo diuretika 91 % propuštěných pacientů, ACE inhibitory a/nebo AT2 blokátory 85,7 % a beta-blokátory 69,6 %. Celkem 30 % hospitalizovaných bylo při propuštění nesoběstačných. Celková 30denní mortalita byla 16,8 %. Pomocí univariantní logistické regrese byly určeny faktory nejvíce ovlivňující 30denní mortalitu: kardiogenní šok za hospitalizace, ženské pohlaví, věk nad 70 let, akutní koronární syndrom, hypotenze při přijetí, fibrilace síní, renální insuficience, chronická obstrukční plicní nemoc, anémie, hyperglykemie, hyponatremie a hyperkalemie.Závěr:
Práce přináší přehled a charakteristiku konsekutivních pacientů hospitalizovaných v regionální nemocnici pro akutní srdeční selhání. Identifikovali jsme faktory upozorňující na nepříznivou krátkodobou prognózu. Práce poukazuje i na problém sociální, až 30 % pacientů hospitalizovaných pro akutní srdeční selhání je při propuštění nesoběstačných.Klíčová slova:
akutní srdeční selhání – epidemiologie – prognóza – AHEADÚvod
Moderní terapeutické postupy výrazně zlepšují prognózu pacientů s akutními koronárními syndromy a kardiomyopatiemi. Zároveň výrazně narůstá počet pacientů se srdečním selháním. V Evropě je udávána prevalence mezi 2–3 % a významnou měrou se podílí na mortalitě a morbiditě zejména starší populace [1]. Diagnostické metody (včetně invazivních), revaskularizační a kardiochirurgická léčba, antiarytmická a resynchronizační terapie a nutnost opakovaných hospitalizací pacientů s tímto syndromem jsou velice nákladné a výrazně zatěžují lůžkový fond nemocnic [2]. Snaha o zkracování doby hospitalizace může vést k častějším rehospitalizacím a z dlouhodobého pohledu, bez zavedení komplexních ambulantních ošetřovatelských programů, nevede ke snížení ekonomických nákladů na léčbu [3]. K optimalizaci péče jsou nutné analýzy dat o těchto pacientech. Byly publikovány výsledky řady registrů akutního srdečního selhání (ADHERE, EHFS I, II, OPTIMIZE-HF, Aqua-finn, ALARM HF) [4–10]. V České republice byl v roce 2007 založen registr akutního srdečního selhání AHEAD (Acute HEart FAilure Database registry) [11,12]. Struktura databáze a systematické třídění pacientů je založeno na Doporučeních pro diagnostiku a léčbu akutního srdečního selhání České kardiologické společnosti [13]. Registr AHEAD zahrnuje jak pacienty hospitalizované v kardiocentrech (AHEAD Main), tak od roku 2009 i ve vybraných regionálních nemocnicích (AHEAD Network). Problémem registrů bývá neúplnost vkládaných dat všech konsekutivních pacientů. Cílem naší práce je analyzovat soubor konsekutivních pacientů hospitalizovaných pro akutní srdeční selhání v Nemocnici ve Frýdku-Místku, popsat diagnostické a terapeutické postupy, vyhodnotit jejich krátkodobou prognózu a faktory, které ji ovlivňují.
Pacienti a metodika
Nemocnice ve Frýdku-Místku je nemocnicí okresního typu bez kardiocentra se spádovou oblastí 160 000 obyvatel a ročně je zde hospitalizováno přes 21 000 nemocných. Na interním oddělení, které disponuje 99 akutními lůžky, z toho je 10 lůžek na jednotce intenzivní péče (JIP), je ročně hospitalizováno 4 300 pacientů, z toho na JIP 21 % pacientů. Kardiovaskulární onemocnění jsou příčinou 57 % hospitalizací.
Data o hospitalizacích byla zadávána do registru AHEAD poučenými lékaři. Databáze zahrnuje základní anamnestická data o dalších sledovaných onemocněních, vstupní a výstupní medikaci, biochemické parametry, EKG, echokardiografické parametry, invazivní procedury a terapii za hospitalizace. Data byla vkládána pod kódem přes webové stránky www.ahead.registry.cz. Informace o dlouhodobé mortalitě byly získány z databáze Ministerstva zdravotnictví ÚZIS. Protokol studie byl schválen multicentrickou Etickou komisí Fakultní nemocnice Brno.
Statistická analýza
Statistická analýza byla provedena na Institutu biostatistiky a analýz Lékařské a Přírodovědecké fakulty MU v Brně. Kategoriální data jsou popsána absolutním a relativním zastoupením kategorií, spojitá data mediánem doplněným o 5–95% kvantil.
Vztah mezi 30denní mortalitou a charakteristikami pacientů byl analyzován pomocí logistické regrese a popsán pomocí odds ratií doplněných o 95% interval spolehlivosti a testování statistické významnosti Wardovým testem.
Hodnota α < 0,05 byla využita jako hranice statistické významnosti ve všech testech. Statistická analýza byla provedena za použití softwaru SPSS 19.0.1 (IBM Corporation, 2010).
Výsledky
Od ledna roku 2007 do května roku 2009 (29 měsíců) bylo zaznamenáno celkem 947 hospitalizací pro akutní srdeční selhání. Jednalo se o 752 pacientů, přičemž 133 pacientů bylo v tomto období hospitalizováno opakovaně (2–7krát). Akutní srdeční selhání tvořilo 9 % všech hospitalizací. V daném regionu to představuje přibližně 250 hospitalizací pro akutní srdeční selhání za rok na 100 000 obyvatel.
Medián doby hospitalizace byl 6,5 dne (3,0–16).
Základní charakteristika pacientů podle etiologie srdečního selhání je uvedena v tab. 1 (vyhodnoceny jsou primohospitalizace v daném období u 752 pacientů).
Table 1. Základní charakteristika pacientů dle etiologie srdečního selhání. 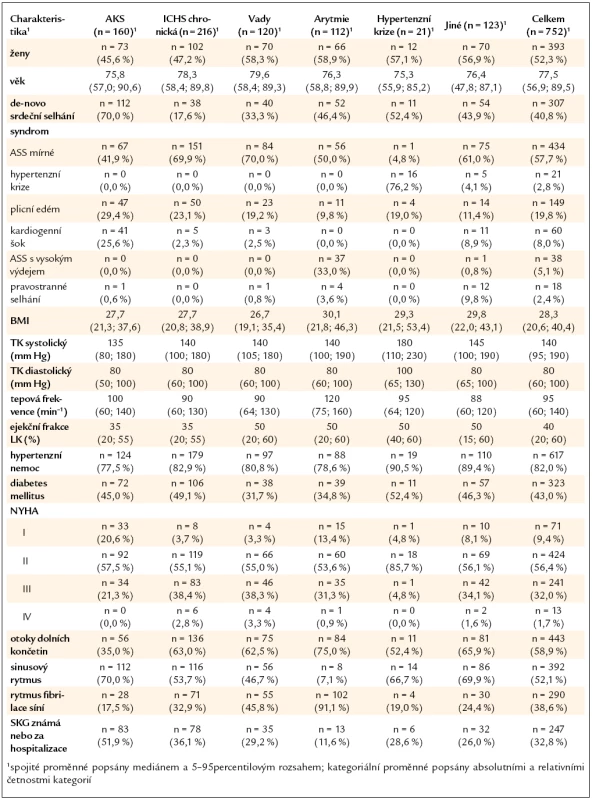
Ženy tvořily 52,3 % pacientů. Akutní dekompenzace známého srdečního selhání byla u 59,2 % pacientů. Nejčastějším syndromem srdečního selhání byla akutní dekompenzace srdečního selhání charakteru mírného selhání a plicní edém (tab. 1). Celkem 58,9 % pacientů mělo při přijetí otoky dolních končetin, sinusový rytmus byl pouze u 52,1 % pacientů a medián ejekční frakce levé komory byl u 40 %. Koronarografické vyšetření, které bylo prováděno v kardiocentrech, bylo provedeno nebo byl jeho výsledek znám z minulosti u 1/3 pacientů, nejčastěji u pacientů s akutním koronárním syndromem.
Celková 30denní mortalita byla 16,8 %, mortalita dle etiologie a dle syndromů ASS je znázorněna na obr. 1.
Image 1. Mortalita pacientů do 30. dne od přijetí dle syndromů a etiologií. 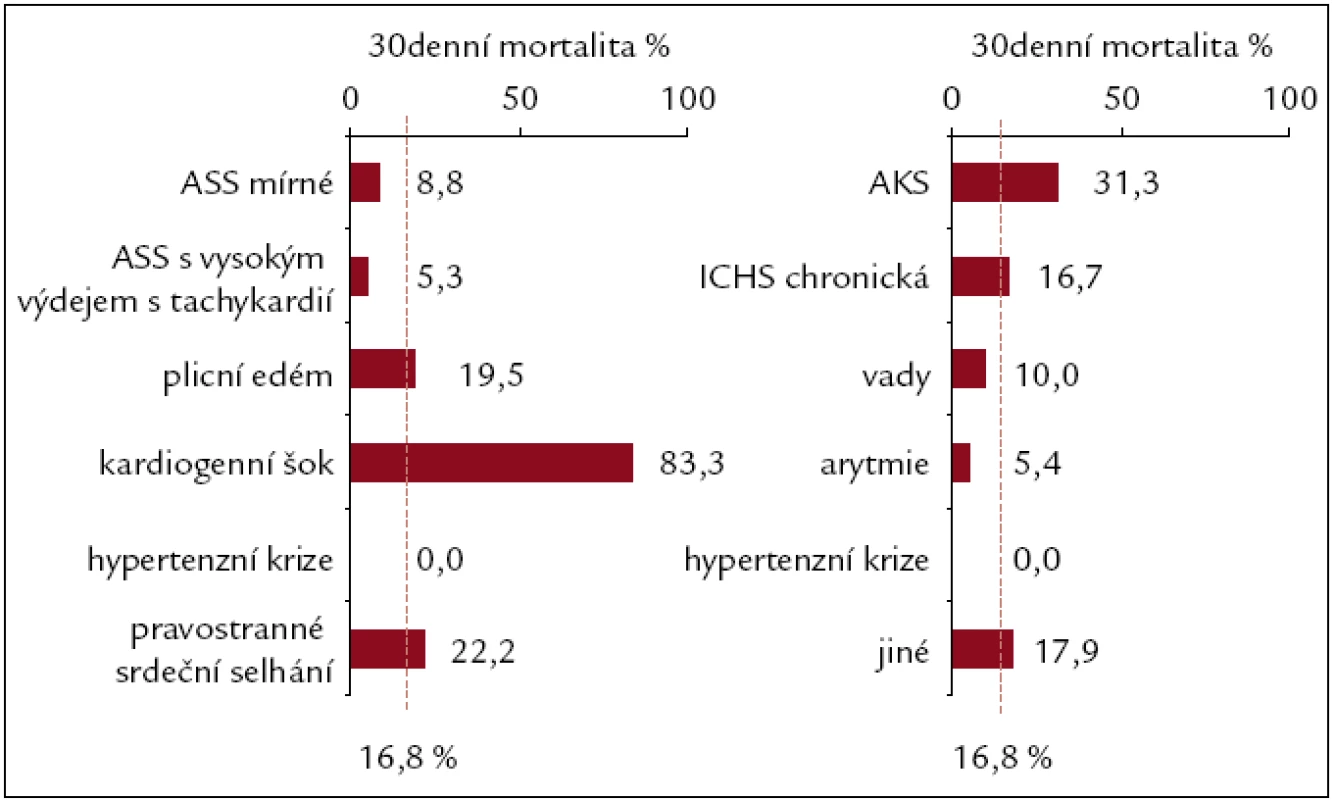
Rozdíl mezi hospitalizační mortalitou (14,4 %) a 30denní mortalitou (16,8 %) byl dán úmrtím pacientů (celkem 18) po propuštění, většinou z jiného hospitalizačního zařízení (LDN nebo plicní sanatorium – 28 %), nebo při rehospitalizaci do 30 dnů v Nemocnici ve Frýdku-Místku (39 %). Malá část vysoce rizikových pacientů s ICHS a srdeční vadou zemřela v kardiocentru. Čtvrtina propuštěných či přeložených pacientů zemřela na cévní mozkovou příhodu, 1/5 pacientů měla mimo srdečního selhání i malignitu, 1 z pacientů zemřel doma náhlou smrtí. Celkově se jednalo o starší pacienty, 68 % pacientů mělo věk nad 80 let.
V tab. 2 jsou uvedeny laboratorní výsledky. Vysoké procento pacientů mělo počínající renální insuficienci, anémii, zvýšenou glykemii při přijetí nad 10 mmol/l a sklon k hyponatremii.
Table 2. Laboratorní parametry pacientů. 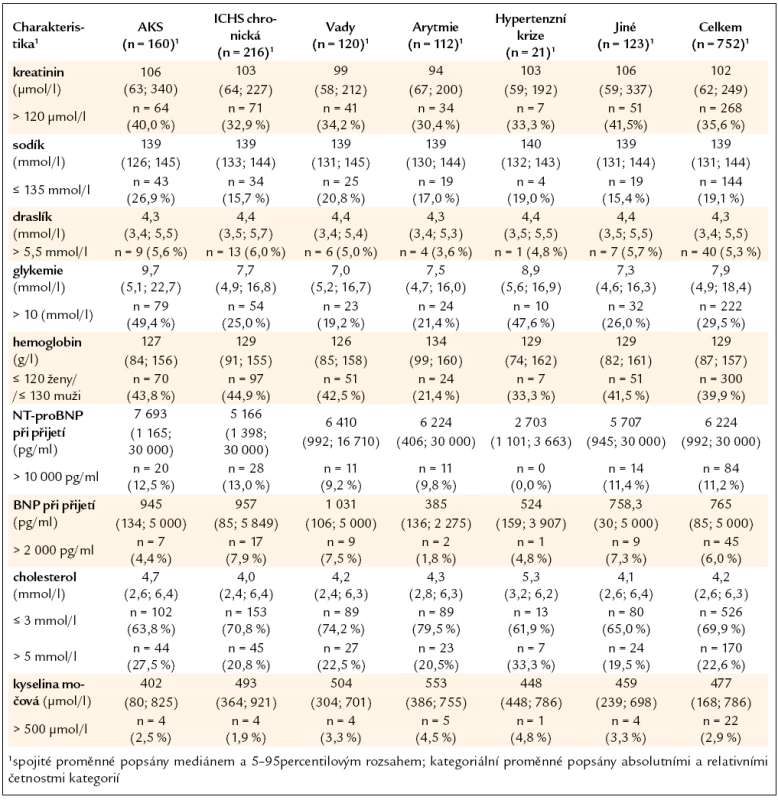
Medikace při přijetí a při propuštění je znázorněna v tab. 3. Během hospitalizace došlo k významnému navýšení terapie srdečního selhání, zejména diuretik, ACE inhibitorů a beta-blokátorů. Důvody nedoporučení dlouhodobého užívání ACEI a/nebo AT2 při propuštění byly následující: 25 % pacientů bylo oběhově nestabilních a bylo přeloženo do kardiocentra, 12 % mělo malignitu a byli vysoce polymorbidní, 8 % pacientů mělo renální insuficienci s kreatininem nad 200 µmol/l, 7 % pacientů mělo aortální stenózu, 7 % pacientů mělo hyperkalemii, 7 % pacientů mělo hypotenzi a 3 % pacientů netolerovalo ACEI i AT2 blokátory. 27 % pacientů nemělo zjevnou kontraindikaci užívání ACEI nebo AT2 (z celkového počtu se jednalo o 2,4 % pacientů). Důvody nedoporučení dlouhodobého užívání beta-blokátorů při propuštění byly následující: 25 % pacientů mělo astma bronchiale nebo CHOPN s výraznou spastickou složkou, 12 % pacientů mělo bradykardie, 6 % pacientů bylo oběhově nestabilních při překladu do kardiocentra, 1 % mělo hypotenzi, 45 % pacientů mělo vysoký věk a 11 % pacientů nemělo žádnou kontraindikaci.
Table 3. Medikace pacientů při přijetí a při propuštění. 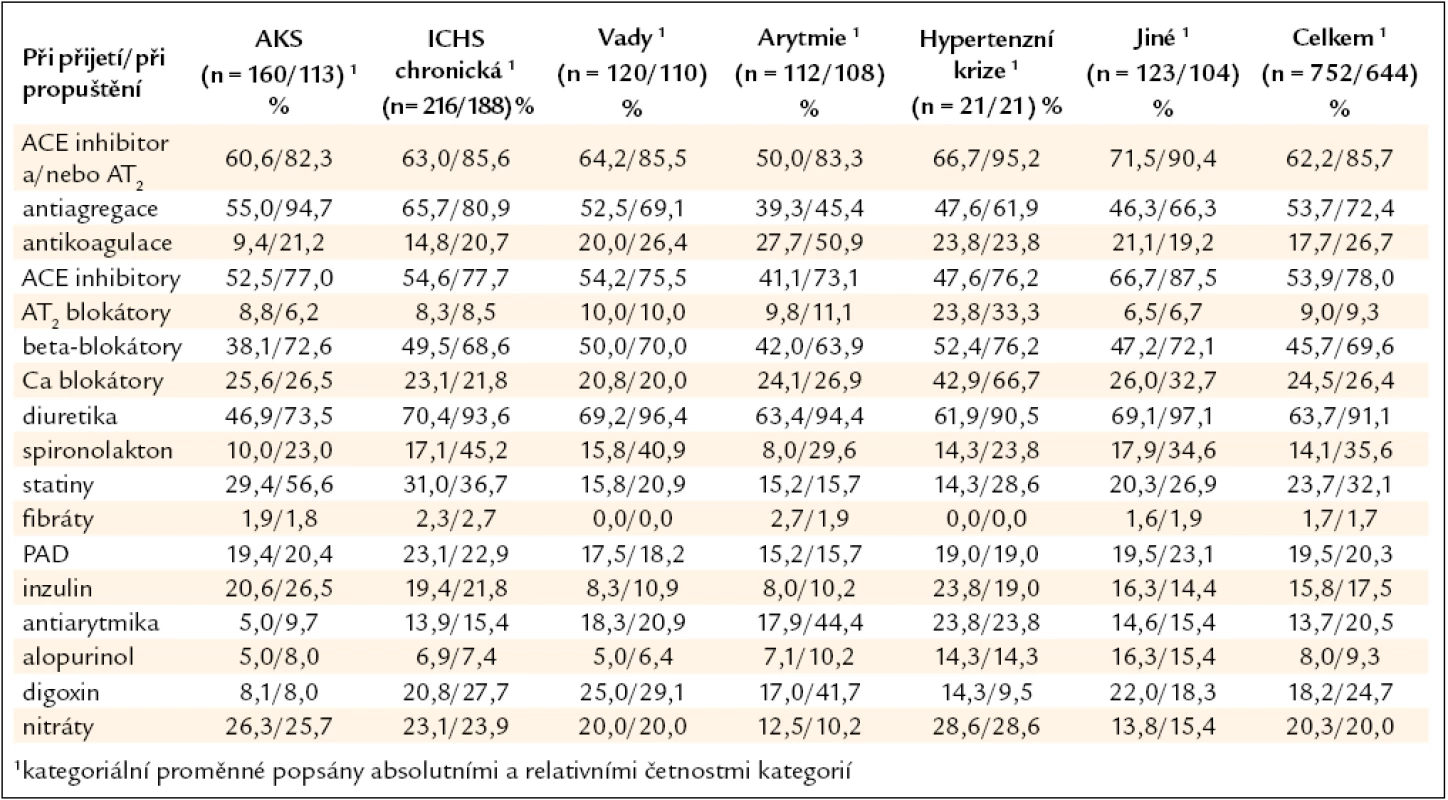
Z celkového počtu 752 primohospitalizací bylo 70 % pacientů propuštěno domů, 8,6 % pacientů přeloženo do kardiocentra a 5 % pacientů bylo umístěno do léčebny pro dlouhodobě nemocné. Celkem 30 % hospitalizovaných bylo při propuštění nesoběstačných.
Pomocí univariantní logistické regrese byly stanoveny faktory, které nejvíce ovlivňují krátkodobou mortalitu. Nejvyšší mortalitu měli pacienti v kardiogenním šoku. Dále měly vyšší riziko úmrtí za hospitalizace ženy (což bylo dáno jejich vyšším věkem), pacienti nad 70 let, hospitalizovaní pro akutní koronární syndrom, pacienti, kteří měli při přijetí hypotenzi (TK systolický pod 100 mm Hg nebo TK diastolický pod 60 mm Hg), pacienti s fibrilací síní, s renální insuficiencí, hyponatremií, hyperglykemií a anémií. Jako protektivní faktor se dle výsledků jeví předchozí léčba ACE inhibitory, beta-blokátory a statiny (tab. 4).
Table 4. Faktory ovlivňující 30denní mortalitu pacientů. 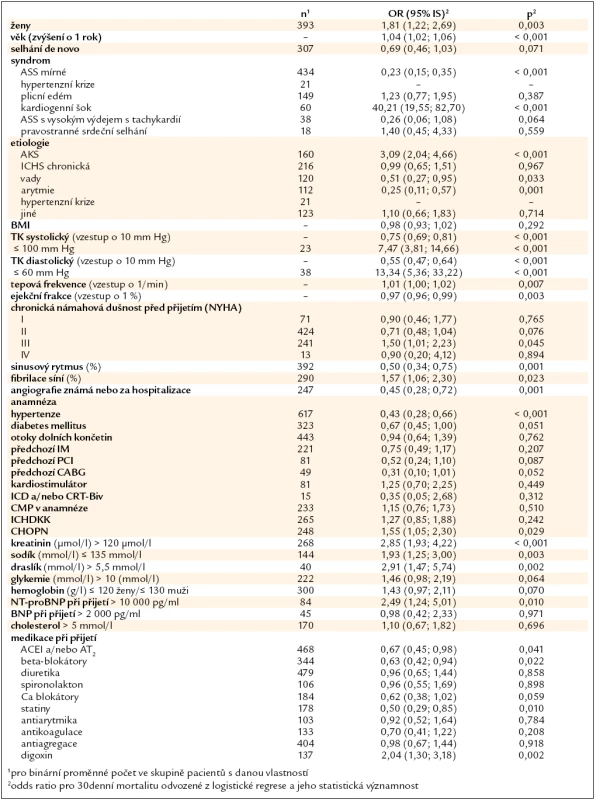
Diskuze
Díky rozdílným vstupním kritériím, metodikám zpracování a také vysokému podílu asymptomatické dysfunkce levé komory srdeční v populaci chybí i v současné době přesná data o prevalenci, incidenci a prognóze srdečního selhání. Z našich výsledků vyplývá, že srdeční selhání tvoří 9 % všech hospitalizací na všeobecném interním oddělení, ročně je to minimálně 250 hospitalizací na 100 000 obyvatel. Toto číslo může být o něco větší, protože část pacientů z našeho regionu se srdečním selhání při akutním koronárním syndromu s elevacemi ST je hospitalizována přímo v kardiocentrech. Prevalence srdečního selhání stoupá strmě s rostoucím věkem studované populace. Medián věku našeho souboru byl 77,5 roku, 70 % pacientů bylo starších 70 let a 40,1 % všech pacientů mělo více než 80 let. I zde je možné zkreslení a část mladších pacientů s akutním srdečním selháním může být hospitalizována přímo v kardiocentrech, aniž by byli hospitalizováni v místní nemocnici. Analýzy z poslední doby poukazují na progresivně se lepšící prognózu chronického srdečního selhání, ale průměrné přežívání po 1. hospitalizaci s akutním srdečním selháním zůstává stále velmi nepříznivé [14]. Potřeba hospitalizace pro srdeční selhání je důležitý nepříznivý prognostický faktor. Vysoké riziko úmrtí je zejména v 1. měsíci po propuštění a dále pak progresivně klesá [15]. Hospitalizační mortalita a délka hospitalizace se obecně, navzdory narůstající závažnosti srdečního selhání, snižují, 30denní mortalita však zůstává stejná. Se zkracující se délkou hospitalizace narůstá počet časných rehospitalizací [16]. V našem souboru byla hospitalizační mortalita 14,4 % a 30denní mortalita 16,8 %.
Prognosticky nepříznivé faktory jsou srovnatelné s jinými modely [10,11,17,18], obecně vychází jako nejvýznamnější faktory krátkodobé mortality (mimo kardiogenního šoku) věk nad 70 let i mírná renální insuficience s hodnotami kreatininu > 120 µmol/l, hyperglykemie > 10 mmol/l i mírná hyponatremie < 135 mmol/l a sklon k hypotenzi se systolickým TK při přijetí < 100 mm Hg.
Některé práce prokázaly protektivní vliv předchozí hypertenze u pacientů s akutním srdečním selháním, podobně jako v naší práci, jiné to nepotvrdily [19].
Ve srovnání s předchozími pracemi přinášíme soubor důsledně konsekutivních pacientů z nemocnice bez angiolinky. Je známo, že část pacientů hospitalizovaných pro srdeční selhání není při propuštění léčena ACEI nebo beta-blokátory a že tito pacienti mají horší prognózu. V naší práci přinášíme důvody, proč část pacientů z registrů nemá tyto léky v dlouhodobé medikaci. Zároveň upozorňujeme na důležitý sociální problém, a to že až 30 % propuštěných pacientů je nesoběstačných. I to může být jeden z důvodů vysokého počtu rehospitalizací.
Závěr
Byla potvrzena vysoká četnost hospitalizací pro srdeční selhání v naší nemocnici i nepříznivá prognóza tohoto syndromu. Nepříznivá prognóza souvisí s vysokým věkem a komorbiditami našich pacientů. Až 30 % pacientů hospitalizovaných pro akutní srdeční selhání je při propuštění nesoběstačných.
Práce byla podpořena grantem IGA 1A 9880-3.
MUDr. Mgr. Jiří Pařenica, Ph.D.
www.fnbrno.cz
e-mail: jiri.parenica@atlas.cz
Doručeno do redakce: 6. 12. 2011
Přijato po recenzi: 17. 1. 2012
Sources
1. Nieminen MS, Böhm M, Cowie MR et al. ESC Committe for Practice Guideline (CPG). Executive summary of the guidelines on the diagnosis and treatment of acute heart failure. Task Force on Acute Heart Failure of the European Society of Cardiology. Eur Heart J 2005; 26 : 384–416.
2. Ondrackova B, Miklik R, Parenica J et al. In hospital costs of acute heart failure patients in the Czech Republic. Cent Eur J Med 2009; 4 : 483–489.
3. Bueno H, Ross JS, Wang Y et al. Trends in Length of Stay and Short-term Outcomes Among Medicare Patients Hospitalized for Heart Failure, 1993–2006. JAMA 2010; 303 : 2141–2147.
4. Abraham WT, Adams KF, Fonarow GC et al. ADHERE Scientific Advisory Committee and Investigators; ADHERE Study Group. In-Hospital Mortality in Patients With Acute Decompensated Heart Failure Requiring Intravenous Vasoactive Medications: An Analysis From the Acute Decompensated Heart Failure National Registry (ADHERE). J Am Coll Cardiol 2005; 46 : 57–64.
5. Abraham WT, Fonarow GC, Albert NM et al. OPTIMIZE-HF Investigators and Coordinators. Predictors of In-Hospital Mortality in Patients Hospitalized for Heart Failure: Insights From the Organized Program to Initiate Lifesaving Treatment in Hospitalized Patients With Heart Failure (OPTIMIZE-HF). J Am Coll Cardiol 2008; 52 : 347–356.
6. Cleland JG, Swedberg K, Cohen-Solal A et al. The Euro Heart Failure Survey of The EUROHEART Survey Programme: A survey on the quality of care among patients with heart failure in Europe. The Study Group on Diagnosis of the Working Group on Heart Failure of the European Society of Cardiology. The Medicines Evaluation Group Centre for Health Economics University of York. Eur J Heart Fail 2000; 2 : 123–132.
7. Follath F, Delgado JF, Mebazaa A et al. Classifying patients with acute heart failure presentation, treatment and outcome. A nine country survey of acute heart failure management (ALARM--HF). Eur J Heart Fail 2008; 7 (Suppl): 64.
8. Nieminen MS, Brutsaert D, Dickstein K et al. EuroHeart Survey Investigators; Heart Failure Association, European Society of Cardiology. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J 2006; 27 : 2725–2736.
9. Siirilä-Waris K, Assus J, Melin J et al. Characteristics, outcomes, and predictors of 1-year mortality in patients hospitalized for acute heart failure. Eur Heart J 2006; 27 : 3011–3017.
10. Zannad F, Mebazaa A, Juillière Y et al. EFICA Investigators. Clinical profile, contemporary management and one-year mortality in patients with severe acute heart failure syndromes: The EFICA study. Eur J Heart Fail 2006; 8 : 697–705.
11. Spinar J, Ascherman M, Al Hiti L et al. Databáze akutního srdečního selhání na specializovaných kardiologických klinikách. Cor Vasa 2008; 50 : 12–21.
12. Spinar J, Spinarova L. Gender differences in the Acute Heart Failure Database Registry. US Cardiology 2009; 6 : 64–66.
13. Špinar J, Janský P, Kettner J et al. Doporučení pro diagnostiku a léčbu akutního srdečního selhání. Cor Vasa 2006; 48: K3–K 31.
14. Jhund PS, MacIntyre K, Simpson CR et al. Long-Term Trends in First Hospitalization for Heart Failure and Subsequent Survival Between 1986 and 2003: a population study of 5.1 million people. Circulation 2009; 119 : 515–523.
15. Solomon SD, Dobson J, Pocock S et al. Candesartan in Heart failure: Assessment of Reduction in Mortality and morbidity (CHARM) Investigators. Influence of Nonfatal Hospitalization for Heart Failure on Subsequent Mortality in Patients With Chronic Heart Failure. Circulation 2007; 116 : 1482–1487.
16. Curtis LH, Greiner MA, Hammill BG et al. Early and Long-term Outcomes of Heart Failure in Elderly Persons, 2001–2005. Arch Intern Med 2008; 168 : 2481–2488.
17. Harjola VP, Follath F, Nieminen MS et al. Characteristics, outcomes, and predictors of mortality at 3 months and 1 year in patients hospitalized for acute heart failure. Eur J Heart Fail 2010; 12 : 239–248.
18. Rosolova H, Cech J, Simon J et al. Short to long term mortality of patients hospitalised with heart failure in the Czech Republic. Report from the EuroHeart Failure Survey. Eur J Heart Fail 2005; 7 : 780–783.
19. Felšöci M, Pařenica J, Špinar J et al. Does previous hypertension affect outcome in acute heart failure? Eur J Intern Med 2011; 22 : 591–596.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2012 Issue 4-
All articles in this issue
- Elevace proteinu S-100B u pacientů s akutním koronárním syndromem po resuscitaci je prediktorem nepříznivé neurologické prognózy
- Krátkodobá prognóza a léčba pacientů hospitalizovaných pro akutní srdeční selhání v regionální nemocnici bez kardiocentra
- Stratifikace rizika u pacientů s Brugada syndromem
- Význam biomarkerů NGAL a cystatinu C u kardiovaskulárních onemocnění
- Nové poznatky v patogenezi Crohnovy choroby
- Lékové interakce u starších diabetiků
- Diabetes mellitus a demence
- Specifika diabetické edukace u dětí
- Blokáda receptoru pro interleukin-1 preparátem anakinra vedla u pacienta s Erdheimovou-Chesterovou nemocí k vymizení patologické únavy, k poklesu markerů zánětu a ústupu fibrózy v retroperitoneu – popis případu a přehled literárních údajů
- Akutní infarkt myokardu navozený požitím drogy pervitin
- Hypergastrinemie bez detekce gastrinomu
- Akutní intoxikace mědí při suicidiálním pokusu
- Skrytá cystická fibróza u nemocného se sarkoidózou
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Akutní infarkt myokardu navozený požitím drogy pervitin
- Význam biomarkerů NGAL a cystatinu C u kardiovaskulárních onemocnění
- Akutní intoxikace mědí při suicidiálním pokusu
- Nové poznatky v patogenezi Crohnovy choroby
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

