-
Medical journals
- Career
Endoskopická diagnostika a léčba biliárních komplikací po laparoskopické cholecystektomii
Authors: Bohuslav Kianička 1; Petr Dítě 2; I. Suškevič 3
Authors‘ workplace: Gastroenterologické oddělení FN u sv. Anny Brno, přednosta prim. MUDr. Bohuslav Kianička, Ph. D. 1; Interní gastroenterologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Petr Dítě, DrSc. 2; Klinika zobrazovacích metod Lékařské fakulty MU a FN u sv. Anny Brno, přednosta doc. MUDr. Petr Krupa, CSc. 3
Published in: Vnitř Lék 2007; 53(11): 1182-1189
Category: Original Contributions
Overview
Cíle práce:
hlavními sledovanými parametry této retrospektivní studie byly úspěšnost provedení diagnostické endoskopické retrográdní cholangiopankreatikografie (ERCP), schopnost ERCP přesně určit příčinu komplikací a určení efektivity a morbidity terapeutické ERCP.Materiál a metodika:
studium souboru trvalo 7 let (1/1997 – 12/2003). V práci bylo retrospektivně hodnoceno 92 pacientů, kteří podstoupili laparoskopickou cholecystektomii (LCE) a v pooperačním období se u nich objevily známky, které vedly k podezření na možnou biliární komplikaci (BK) po předchozí LCE, což bylo indikací k provedení ERCP.Výsledky:
diagnostická ERCP byla úspěšná u všech 92 pacientů (tedy ve 100 % případů). U 5 nemocných byl na ERC normální nález. U zbývajících 87 pacientů byl při ERC patologický nález ve smyslu některé z BK. U 59 nemocných byla nalezena choledocholitiáza, u 11 biliární leak z pahýlu cystiku, u 4 biliární leak z extrahepatálních žlučových cest, u 5 biliární stenóza v oblasti společného hepatiku a u 8 přerušení extrahepatálních žlučových cest. Jen diagnostická ERCP byla provedena u 10 pacientů z 87 a bezprostředně po stanovení diagnózy bylo všech těchto 10 pacientů řešeno chirurgicky. Po diagnostické ERCP byla endoskopická terapie realizována u 77 z 87 pacientů s prokázanou BK. Celkem u 73 pacientů z 87 (83,92 %) s BK po LCE byla terapeutická ERCP kompletně úspěšná, bez nutnosti použití dalších léčebných modalit, tedy chirurgického či transhepatálního přístupu.Závěry:
V našem souboru byla úspěšnost terapeutické ERCP 83,92 %. Morbidita v souvislosti s terapeutickou ERCP byla 3,9 %. ERCP se při řešení BK po LCE jeví jako vysoce efektivní diagnostická, a zejména pak terapeutická metoda.Klíčová slova:
ERCP - laparoskopická cholecystektomie - biliární komplikace - endoskopická léčbaÚvod
Laparoskopická chirurgie při řešení chorob žlučníku, samozřejmě kromě řady nesporných a všeobecně známých pozitiv, s sebou přinesla i nové problémy, mimo jiné v oblasti biliárního systému, na jejichž řešení se endoskopická retrográdní cholangiopankreatikografie (ERCP) úspěšně podílí. V této souvislosti je nutno zdůraznit nezbytnost interdisciplinárního přístupu, protože se v léčbě biliárních komplikací (BK) po laparoskopické cholecystektomii (LCE) uplatňují tyto přístupy [1]:
- chirurgický
- endoskopický - ERCP
- transhepatální - perkutánní transhepatální cholangiografie (PTC)
Dnes už to tedy není výhradně chirurg, který řeší tyto BK, ale v řadě případů také endoskopista, který prostřednictvím ERCP diagnostikuje a léčí BK po LCE (a v případě selhání endoskopického přístupu pak intervenční radiolog cestou PTC).
Za BK po LCE lze považovat [2]:
- reziduální konkrementy ve žlučovodech nedetekované v průběhu LCE
- únik žluči (biliární leak) pahýlem cystiku, způsobený jeho nedostatečným uzávěrem (blown cystic stump syndrome)
- únik žluči z ektopického žlučového vývodu většinou v oblasti lůžka žlučníku nebo akcesorního vývodu z pravého hepatiku
- malé poranění žlučovodu, které může vést k drobnému biliárnímu leaku nebo částečné stenóze
- rozsáhlá poranění žlučovodů vedoucí k masivnímu úniku žluče nebo vzniku těsné stenózy
- kompletní okluze žlučovodu (klipem)
- kompletní přerušení žlučovodu
V naší práci jsou hodnoceny postavení a význam endoskopického přístupu, tedy ERCP, v diagnostice a léčbě BK po LCE, kde tyto BK mohou být závažným problémem.
Soubor nemocných a metodika
Studium souboru pacientů na gastroenterologickém oddělení FN u sv. Anny Brno trvalo 7 let, a to od ledna roku 1997 do prosince roku 2003. Retrospektivně bylo hodnoceno 92 pacientů, kteří podstoupili LCE a v pooperačním období se u nich objevily známky klinické, laboratorní, sonografické nebo CT, které vedly k podezření na možnou BK po předchozí LCE, což bylo indikací k provedení ERCP. Pacienti odesílaní k ERCP byli většinou z různých chirurgických pracovišť. Údaje o pacientech před ERCP byly získávány z anamnézy, klinického vyšetření a zdravotnické dokumentace. Po ERCP byli pacienti sledováni buď na původních, tedy odesílajících pracovištích, nebo u nás ve fakultní nemocnici buď na I. chirurgické klinice nebo na II. interní klinice.
Za úspěch endoskopické léčby byly považovány tyto skutečnosti:
- u reziduální choledocholitiázy (CDL) kompletní extrakce konkrementů z hepatocholedochu,
- u biliárních stenóz dilatace stenózy spolu s vymizením laboratorních známek cholestázy
- u biliárního leaku z různých částí žlučového systému pak vymizení úniku žluči.
ERCP jsme prováděli standardním způsobem videolateroskopy Olympus TJF 130 a TJF 140. K premedikaci jsme většinou používali midazolam 2,5-7,5 mg a butylscopolamin 20-40 mg frakcionovaně intravenózně periferní kanylou, a při bolestivé reakci zejména při použití biliárního balonkového dilatátoru pak fentanyl 0,1 mg intravenózně.
K RTG zobrazení biliárního systému jsme používali ionizovanou jodovou kontrastní látku Telebrix N 300 a pro pacienty s pozitivní alergickou anamnézou neionizovanou jodovou kontrastní látku Omnipaque 300.
Endoskopická papilotomie (EPT) byla prováděna standardními pull type papilotomy. Jen výjimečně jsme byli nuceni před klasickou EPT přistoupit k precutu Vaterské papily (VP) některým z precutových papilotomů.
Konkrementy byly z hepatocholedochu extrahovány košíky Dormia nebo extrakčními balonky. V případě výskytu příliš objemného kamene jsme nejprve provedli jeho mechanickou litotrypsi.
K zevní drenáži žlučových cest byly používány nazobiliární drény (NBD) šíře 10 Frenchů.
Vnitřní drenáž žlučových cest byla realizována aplikací plastikových duodenobiliárních endoprotéz (DBE) šíře 10 Frenchů.
K dilataci biliárních stenóz byly použity balonkové hydrostatické biliární dilatátory o průměru 5 a 8 mm (firmyWilson Cook).
Hlavními sledovanými parametry této retrospektivní studie provedené na souboru 92 pacientů po LCE v 7letém období byly tyto:
- úspěšnost provedení diagnostické ERCP,
- určení efektivity a morbidity terapeutické ERCP.
Charakteristiku našeho souboru 92 pacientů po LCE uvádí tab. 1.
Table 1. Charakteristika souboru 92 pacientů s podezřením na biliární komplikace po laparoskopické cholecystektomii. 
Věkové rozmezí celého souboru 21–74 let Přehled indikací k ERCP je zachycen v tab. 2.
Table 2. Indikace ERCP u 92 pacientů s podezřením na biliární komplikace po laparoskopické cholecystektomii. 
Nejčastější indikací k ERCP byl syndrom cholestázy, který byl také převažujícím pozdním příznakem. Objevoval se s odstupem průměrně 54 dnů po LCE (v rozmezí 16-95 dnů po LCE).
V prvních pooperačních dnech bylo nejčastější indikací k ERCP podezření na biliární leak. 24 pacientů (tedy 26 % z celkového počtu 92) mělo provedeno ERCP do 5 dnů po LCE.
Výsledky
Diagnostická ERCP byla technicky úspěšná u všech 92 pacientů (tedy ve 100 % případů), kteří byli odesláni k provedení ERCP z důvodu podezření na BK po LCE.
5 pacientů (5,43 % z 92) mělo na ERC negativní nález, a biliární příčina potíží u nich tedy nebyla prokázána.
U ostatních 87 pacientů (94,57 % z 92) bylo podezření na BK potvrzeno. Bylo diagnostikováno celkem 93 BK po LCE u 87 nemocných.
ERCP diagnostiku BK po LCE ukazuje tab. 3.
Table 3. ERCP diagnostika biliárních komplikací u 92 pacientů po laparoskopické cholecystektomii. 
Jen diagnostická ERCP byla provedena u 10 pacientů z celkového počtu 87 (11,49 %) pacientů s prokázanou BK a bezprostředně po stanovení diagnózy bez pokusu o endoskopickou terapii bylo u všech těchto 10 pacientů se závažným poraněním biliárního systému se přistoupilo k chirurgickému řešení, a to biliodigestivní spojkou (tab. 4).
Table 4. Závažná poranění biliárního systému (stavy endoskopicky neřešitelné) u 10 pacientů s biliárními komplikacemi po laparoskopické cholecystektomii. 
Po diagnostické ERCP byla endoskopická terapie realizována u 77 z 87 pacientů (88,51 %) s prokázanou BK. Výsledky endoskopické terapie ukazuje tab. 5.
Table 5. Výsledky endoskopické terapie u 77 pacientů s biliárními komplikacemi po laparoskopické cholecystektomii. 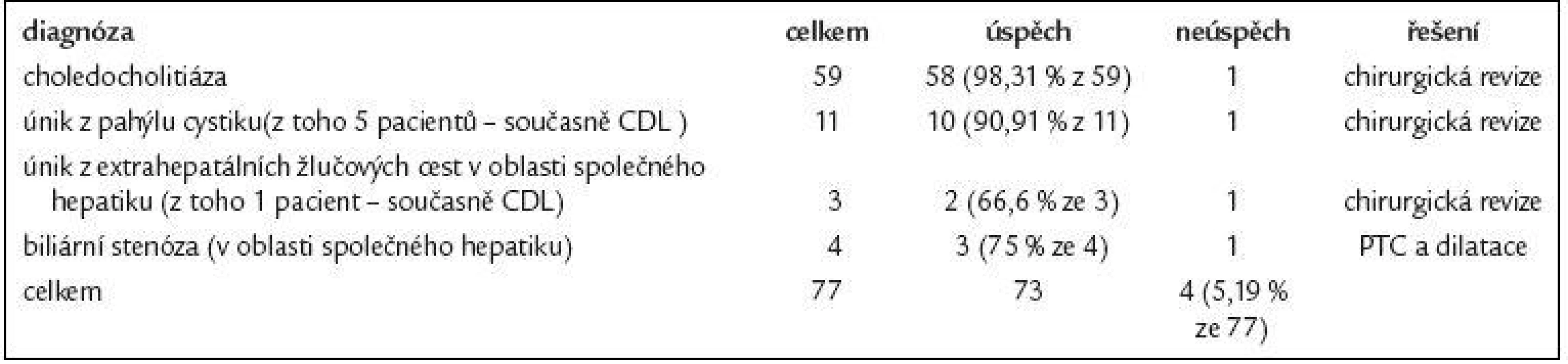
Ve 4 případech ze 77 (5,19 % z 77) byla terapeutická endoskopie neúspěšná (1krát při řešení CDL, 1krát při úniku žluči z pahýlu cystiku, 1krát při úniku žluči z hepatocholedochu a 1krát u biliární stenózy v oblasti společného hepatiku). Po selhání endoskopického přístupu byl stav řešen chirurgicky v těchto 3 případech - 1krát CDL, 1krát únik žluče z pahýlu cystiku a 1krát únik žluče z hepatocholedochu.
Transhepatální přístup (PTC a následné terapeutické výkony - perkutánní transhepatální drenáž a dilatace) byl realizován u 1 pacienta s biliární stenózou v oblasti společného hepatiku.
Celkem tedy u 73 pacientů z 87 (83,92 % z 87) s BK byla terapeutická ERCP kompletně úspěšná, bez nutnosti použití dalších léčebných modalit (tedy chirurgického a/nebo transhepatálního přístupu), tab. 6.
Table 6. Úspěšnost terapeutické ERCP u 87 pacientů s biliárními komplikacemi po laparoskopické cholecystektomii 
Endoskopická léčba byla vždy zahájena EPT.
Reziduální CDL byla vyřešena endoskopicky, tedy extrakcí konkrementů z hepatocholedochu do duodena pomocí košíku Dormia nebo balonkového extraktoru, a to u 58 z 59 nemocných (98,31 %), u nichž byla zbytková CDL jediným nálezem. U 1 pacienta předcházela endoskopické extrakci kamenů jejich mechanická litotrypse. Dále byla CDL endoskopicky odstraněna u 5 pacientů s únikem žluče z pahýlu cystiku a u 1 nemocného s únikem žluče z hepatocholedochu.
U naprosté většiny pacientů (u 10 z 11 pacientů - 90,91 %) se podařilo endoskopicky vyřešit únik žluče z pahýlu cystiku. U všech 11 pacientů byla úvodem provedena EPT, a u 5 z nich endoskopicky extrahována CDL. Dále pak u všech 11 byla transpapilárně zavedena biliární drenáž, a to u 10 pacientů plastikový duodenobiliární 10 Frenchový stent a u 1 nemocného s příznaky cholangoitidy NBD o síle 10 French.
Únik žluče z extrahepatálních žlučových cest se v našem souboru vyskytl u 4 nemocných, z nich se 1 pacient podrobil chirurgické revizi následně po diagnostické ERCP bez pokusu o endoskopické řešení. Ostatní 3 pacienti podstoupili endoskopickou terapii, která byla úspěšná u 2 z nich (tedy u 66,6 % ze 3). Při endoskopické terapii se prováděla vždy EPT, u 1 pacienta s CDL pak její endoskopická extrakce, a u všech těchto 3 pacientů se transpapilárně zaváděla biliární drenáž, a to u 2 pacientů plastový duodenobliární 10 Frenchový stent (z toho u 1 nemocného byly do hepatocholedochu aplikovány paralelně 2 duodenobiliární stenty), a 1 pacienta, při známkách cholangoitidy, 10 Frenchový NBD.
Biliární stenóza (v extrahepatálních žlučových cestách, a to v oblasti společného hepatiku) byla přítomna u 5 pacientů, a z toho u 1 nemocného byla po diagnostické ERCP, bez pokusu o endoskopickou terapii, provedena chirurgická revize (biliodigestivní spojka). U zbývajících 4 pacientů s biliární stenózou byla aplikována endoskopická terapie, která byla u 3 z nich úspěšná (tedy u 75 % ze 4). Úvodem endoskopické terapie byla vždy provedena krátká EPT, poté endoskopická dilatace biliární stenózy balonkovým dilatátorem a následně byla vždy založena do oblasti stenózy plastová 10 Frenchová DBE, a to nejprve jedna a v dalším sezení terapeutické ERCP pak 2 endoprotézy paralelně. V dalších sezeních endoskopické léčby se u 1 pacienta podařilo do hepatocholedochu, do oblasti biliární stenózy, zavést paralelně 3 endoprotézy, a u dalšího pacienta dokonce 4 endoprotézy. Tito 3 pacienti tedy byli, opakovaně v 3měsíčních intervalech, výše popsaným způsobem úspěšně endoskopicky léčeni, a to 1krát po dobu 6, 1krát po dobu 9 a 1krát po dobu 12 měsíců. Další sledování těchto 3 pacientů po ukončení úspěšné endoskopické léčby biliární stenózy bylo 15, 20 a 24 měsíců.
U 1 nemocného z těchto 4 nebyla endoskopická terapie biliární stenózy úspěšná, a proto byl u něj realizován transhepatální přístup (PTC - perkutánní transhepatální drenáž a dilatace).
Komplikace terapeutické ERCP v našem souboru 77 pacientů s BK po LCE, kteří prodělali endoskopickou léčbu, nebyly časté. U 2 pacientů ze 77 (2,6 % ze 77) nastalo mírné krvácení po EPT, které bylo v obou případech zvládnuto konvenčními metodami endoskopické hemostázy a nevyžádalo si krevní převody. Mírnou akutní pankreatitidu po EPT, která odezněla po 3 dnech na parenterálním příjmu, měl 1 pacient ze 77 (1,3 % z 77). Morbidita terapeutické ERCP tedy byla 3,9 % (3 ze 77 pacientů). Žádný pacient nezemřel bezprostředně v souvislosti s endoskopickým výkonem, takže bezprostřední mortalita po terapeutické ERCP v našem souboru byla nulová (tab. 7).
Table 7. Morbidita a bezprostřední mortalita terapeutické ERCP u 77 pacientů, kteří prodělali endoskopickou léčbu. 
Diskuse
LCE je metodou první volby v léčbě symptomatické cholecystolitiázy. Výhody tohoto miniinvazivního, tedy laparoskopického přístupu, oproti otevřené metodě, byly opakovaně publikovány a diskutovány [3,4]. Z výsledků randomizovaných studií je prokázáno, že LCE ve srovnání s klasickou cholecystektomií má kratší dobu hospitalizace, méně ovlivňuje imunologický stav, menší pooperační bolest, rychlejší návrat do normálního života, lepší kosmetický efekt [5]. Riziko LCE dnes zahrnuje zejména poranění žlučovodu. Incidence poranění žlučovodu je mírně vyšší u LCE než u laparotomické cholecystektomie a v současné době je uváděna v rozmezí 0,1-0,8 % [6,7].
Na tomto počtu se zejména podílí buď přímé bezprostřední peroperační poranění žlučových cest, nebo vznik pooperačních striktur žlučových cest (nejčastěji následkem přímého nebo nepřímého tepelného poškození žlučovodů a následné fibrotizace stěny) [8].
Příčinou je zejména malá zkušenost operatéra s laparoskopickou technikou a dále nejasné anatomické poměry způsobené především floridním zánětem, pozánětlivými změnami a krvácením. Frekvence poranění žlučových cest klesá se vzrůstající zkušeností operatéra.
I v současné době umožňuje nejlepší diagnostiku BK po LCE ERCP. Při selhání transpapilárního přístupu lze použít PTC. K diagnostice biliárních onemocnění jsou již k dispozici metody prakticky neinvazivní, které jsou navíc vysoce senzitivní a specifické. Jedná se o endoskopickou ultrasonografii (EUS) [9,10] a magnetickou rezonanční cholangiopankreatikografii (MRCP) [11]. Intraduktální sonografie (IDUS) v přímé návaznosti na diagnostickou ERCP zvyšuje parametry spolehlivosti v diferenciální diagnostice patologie žlučových cest [12]. V České republice jsou zatím relativními limitacemi pro rutinní zavedení těchto metod do širší klinické praxe poměrně vysoké náklady na přístrojové vybavení. Dále je nutno počítat s tím, že u EUS nelze postihnout celou problematiku BK po LCE, a u MRCP nelze zachytit dynamiku komplikace. U obou těchto metod je to nemožnost bezprostřední terapie. Je zřejmé, že zapojení EUS a MRCP do diagnostického procesu před vlastní léčbou zvyšuje ekonomické náklady [13]. Řada studií prokázala, že diagnostická přesnost EUS a MRCP u patologických procesů extrahepatálních žlučových cest je velmi vysoká (93 % a 91 %) a je srovnatelná s ERCP. Tyto studie neprokázaly signifikantní rozdíl v diagnostické přesnosti mezi EUS a MRCP [14-18]. Klíčovou výhodou ERCP, která je zlatým standardem v diagnostice biliárních onemocnění, je možnost endoskopické léčby současně s diagnostikou.
V našem souboru byla diagnostická ERCP úspěšná u všech 92 pacientů (tedy ve 100 %).
Podíl jen diagnostické ERCP, bez následné endoskopické léčby, byl v našem souboru pacientů s podezřením na BK po LCE, podobně jako u jiných autorů [2,19,20], poměrně nízký. V naší práci byla provedena pouze diagnostická ERCP u 16,3 % pacientů (15 z celkového počtu 92 pacientů). Tyto výsledky svědčí o racionální indikaci jak k diagnostické, tak i k terapeutické ERCP. Zřídka byla ERCP prováděna z důvodu upřesnění diagnózy před chirurgickou revizí u pacientů se závažným poraněním biliárního systému, tedy u stavů endoskopicky neřešitelných. Diagnostická ERCP však v těchto případech umožnila zvolit ten nejlepší možný chirurgický postup.
Za zmínku dále stojí vysoký podíl terapeutické ERCP u těchto nemocných. Podle našich zkušeností, srovnatelných s jinými studiemi [2,19-22], dosáhl podíl terapeutické ERCP v našem souboru 88,51 % (77 z 87 pacientů). Je proto nutné, aby ERCP prováděl erudovaný endoskopista, který je schopen zhodnotit a poté, pokud to nález na diagnostické ERC vyžaduje, též nabídnout veškeré možnosti endoskopické léčby (EPT, extrakce CDL, biliární drenáže a dilatace) v jedné době. Se zkušeností a kvalitou endoskopisty jde také ruku v ruce nízké procento neúspěšnosti endoskopické terapie a nízké procento komplikací, které jsou s terapeutickou ERCP vždy spojeny. Morbidita terapeutické ERCP je udávána v rozmezí 4-12 % [23]. V našem souboru pacientů byly komplikace terapeutické ERCP přítomny v 3,90 %.
Reziduální CDL byla nejčastějším nálezem v našem souboru - u 64, 13 % pacientů (59 pacientů z 92). Endoskopická léčba CDL je metodou první volby pro řešení reziduální CDL po klasické cholecystektomii, a stejně tak je tomu i po LCE. Úspěšnost endoskopické léčby CDL se pohybuje v rozmezí 80-94 % [24], a pokud se standardní extrakce konkrementů košíkem či balonkem rozšíří o další možnosti endoskopické léčby (mechanická litotrypse, elektrohydraulická litotrypse, laserová litotrypse, extrakorporální litotrypse rázovou vlnou), zvýší se úspěšnost až na 94-99 %. V našem souboru byla endoskopická léčba CDL úspěšná v 98,31 % (u 58 pacientů z 59), obr. 1, 2, 3, 4.
Image 1. ERC – mnohočetná choledocholitiáza je přítomna v dilatovaných extrahepatálních žlučových cestách a též na začátku intrahepatálních žlučových cest. 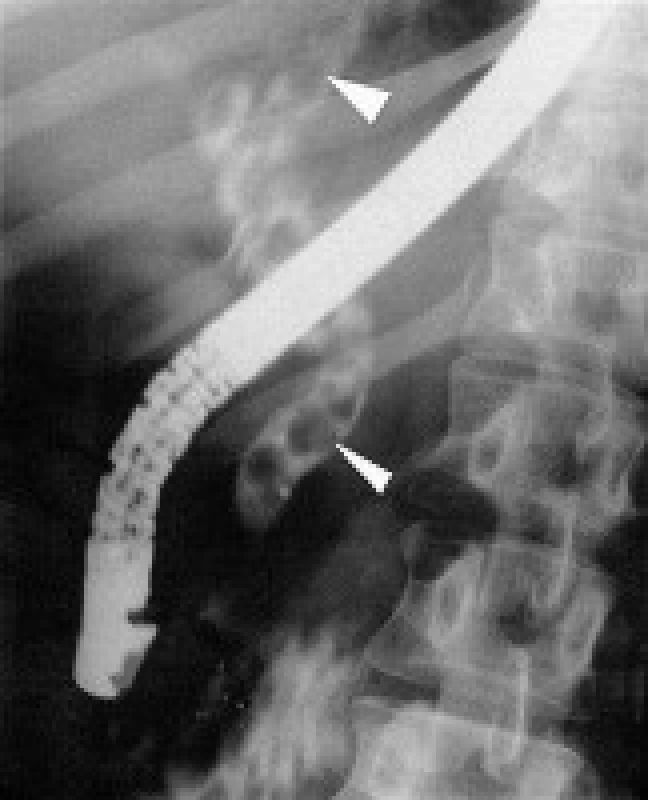
Image 2. ERC – u pacienta z obr. 1. Po mechanické litotrypsi a poté kompletní endoskopické extrakci choledocholitiázy jsou při kontrolní ERC žlučové cesty již volné. 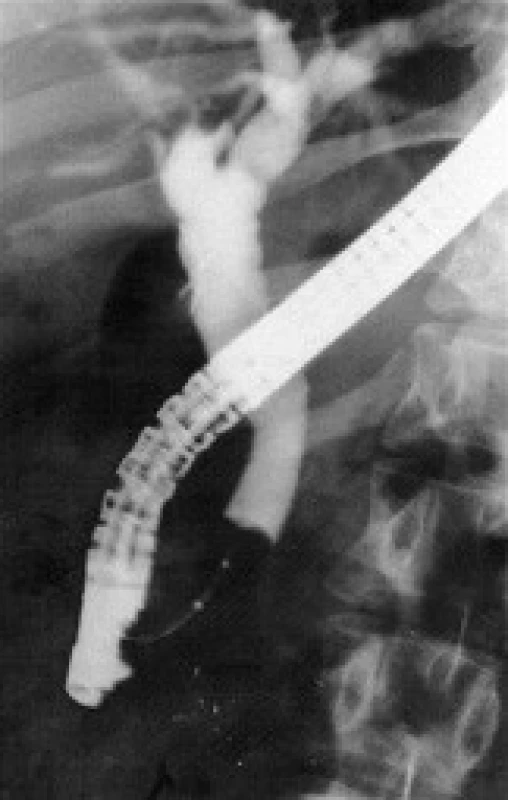
Image 3. ERCP – vícečetná objemná choledocholitiáza v mírně dilatovaných extrahepatálních žlučových cestách. 
Image 4. ERC. u pacienta z obr. 3 po provedení mechanické litotrypse a poté kompletní endoskopické extrakce choledocholitiázy do duodena jsou při kontrolní ERC žlučové cesty již zcela volné. 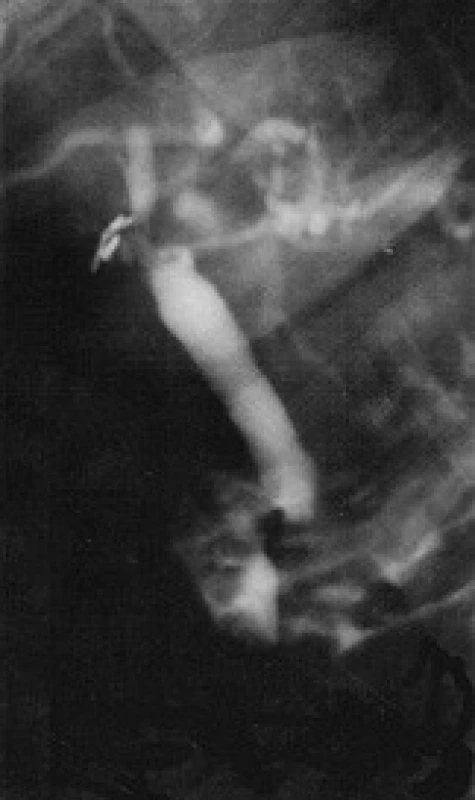
Druhou nejčastější BK po LCE byl únik žluči (biliární leak) z pahýlu cystiku do podjaterní krajiny - 11,95 % (11 pacientů z 92). Efektivita endoskopické léčby (která spočívá v zavedení plastové DBE na dobu 4-6 týdnů) u této komplikace je poměrně vysoká a přesahuje 80 % [2]. V našem souboru pacientů jsme endoskopickou léčbou dosáhli zhojení u 90,91 % (u 10 z 11) pacientů. V případě, že současně s únikem žluči z pahýlu cystiku byla zjištěna reziduální CDL (u 5 nemocných z 11), byla provedena endoskopická extrakce CDL. Následně pak byla u všech 11 pacientů transpapilárně zavedena biliární drenáž - a to u 1 pacienta NBD (10 Frenchová) a u 10 pacientů endoskopická duodenobiliární drenáž (EBD) - také 10 Frenchová.
Endoskopicky lze rovněž řešit únik žluče z nekompletního poranění extrahepatálních žlučových cest. Princip endoskopické léčby spočívá v odvedení toku žluče mimo místo úniku, takže poté může dojít ke spontánnímu zhojení. V těchto případech je nutné aplikovat dostatečně široký (tedy nejméně 10 Frenchový) plastový duodenobiliární stent (na dobu přibližně 2 měsíců), ev. zavést do hepatocholedochu 2 stenty paralelně, popřípadě s jejich periodickou výměnou, kvůli prevenci vzniku biliární stenózy. V našem souboru jsme začali aplikovat endoskopickou léčbu u 3 ze 4 takto postižených pacientů a u 2 z nich (tedy 66,6 % ze 3) jsme dosáhli zhojení biliárního leaku, bez vzniku stenózy. Podle některých autorů může být účinnost endoskopické léčby až 86 % [19,25].
Vyloženě mezioborovým problémem (endoskopista, chirurg, intervenční radiolog) je léčba benigních biliárních stenóz. Práce srovnávající dlouhodobý efekt endoskopické a chirurgické léčby nezjistily mezi těmito dvěma modalitami zásadnější rozdíl [26,27]. V našem souboru byla endoskopická léčba benigní biliární pooperační stenózy zahájena u 4 z 5 pacientů, a u 3 ze 4 (tedy 75 % ze 4) byla úspěšná (obr. 5, 6, 7, 8, 9, 10, 11, 12, 13). Podle některých prací může být endoskopická léčba efektivní v 61-82 % [26-28].
Image 5. ERC – poměrně těsná benigní biliární stenóza extrahepatálních žlučových cest v oblasti společného hepatiku, iatrogenní – po laparoskopické cholecystektomii. 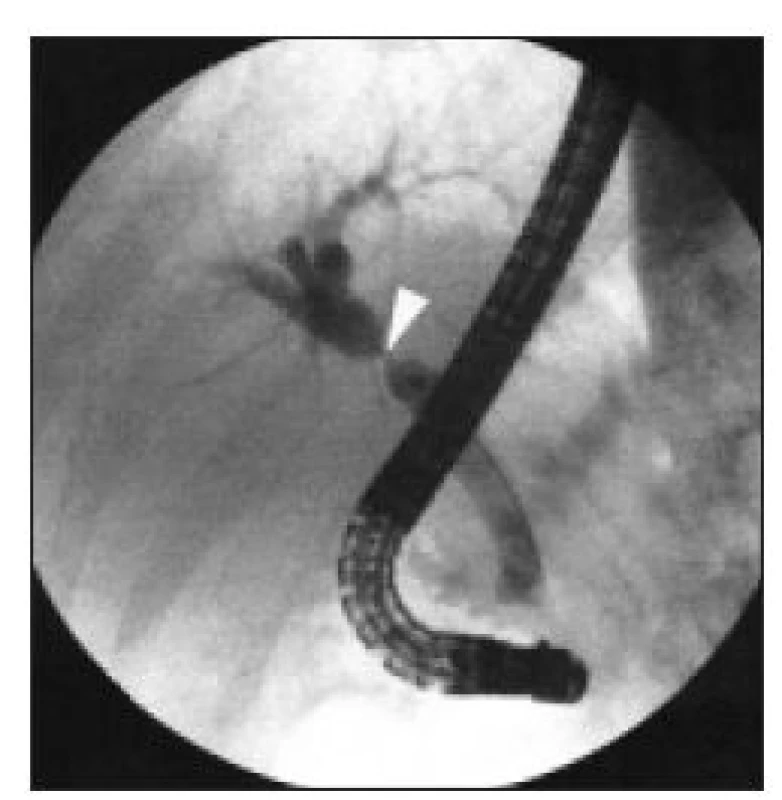
Image 6. ERC – pacient z obr. 5: kvůli těsné biliární stenóze v oblasti společného hepatiku jsme transpapilárně aplikovali do extrahepatálních žlučových cest plastový duodenobiliární stent šíře 10 Frenchů, který je správně usazen a stenózu kompletně překlenuje. 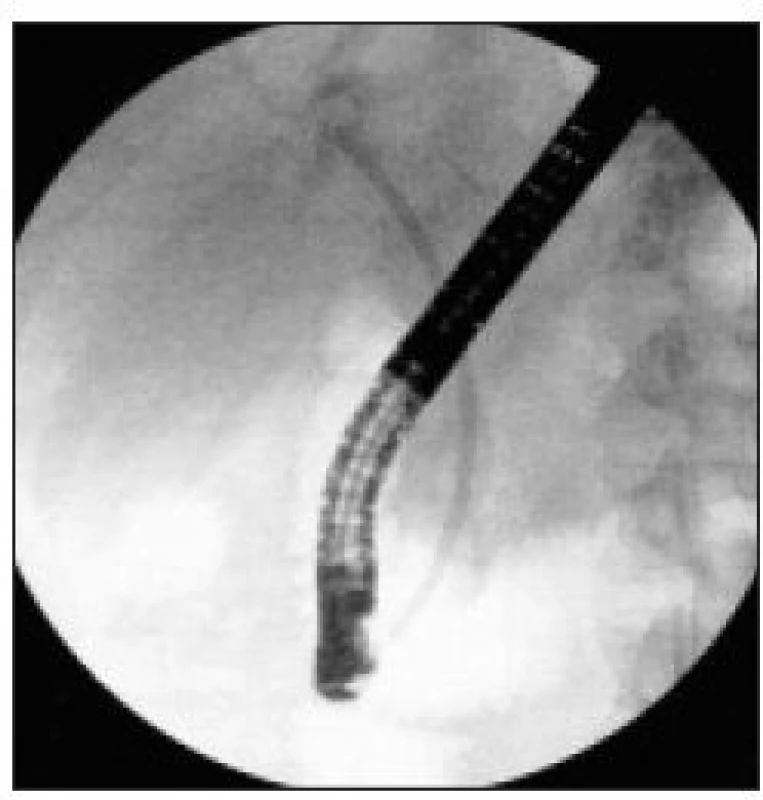
Image 7. ERC – pacient z obr. 5: do oblasti biliární stenózy v místě společného hepatiku byl transpapilárně zaveden balónkový dilatátor a poté byla dózovaným tlakem insuflovaného balonku postupně provedena balonková dilatace této biliární stenózy 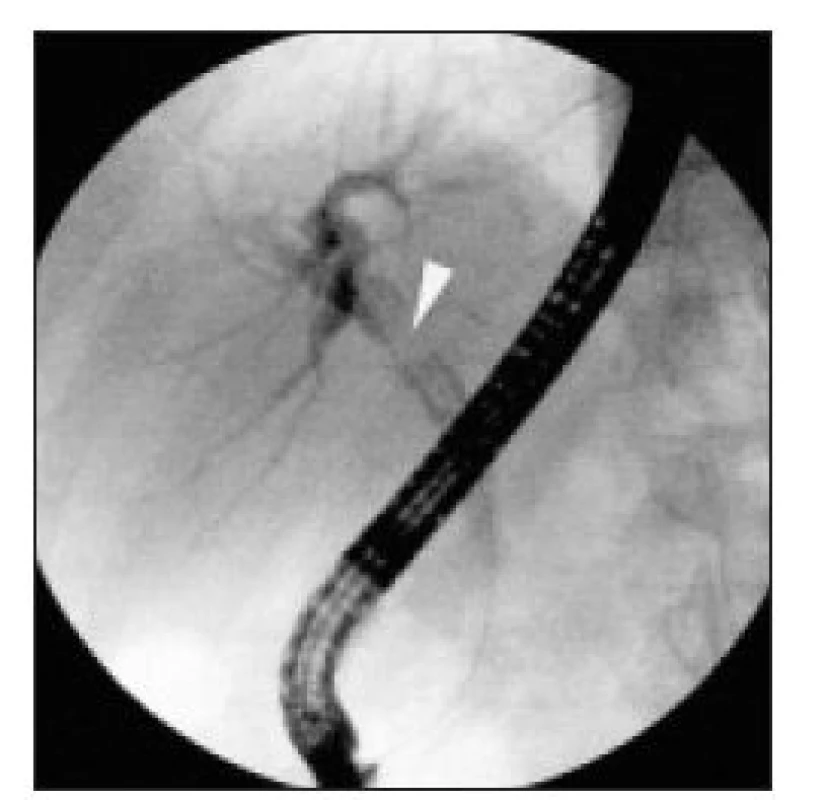
Image 8. ERC – u pacienta z obr. 5: při kontrolním ERCP jsme zavedli do extrahepatálních žlučových cest až 4 plastové 10 Frenchové duodenobiliární stenty současně, a to z důvodu většího dilatačního efektu. 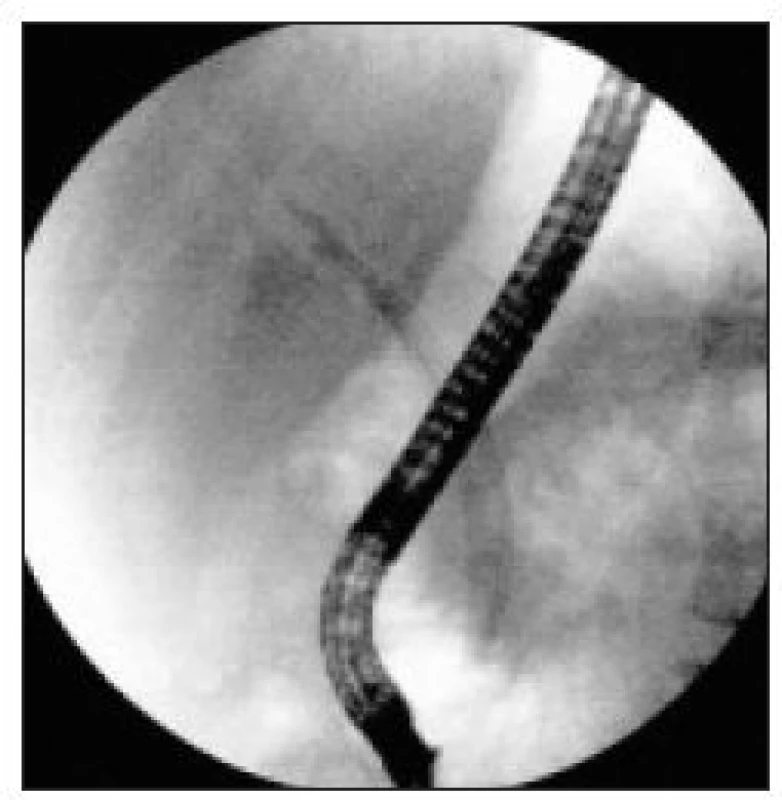
Image 9. ERC – pacient z obr. 5: kontrolní cholangiogram po úspěšné endoskopické léčbě, s výborným, optimálním efektem – nyní je v místě původní těsné biliární stenózy v oblasti společného hepatiku prakticky normální nález. 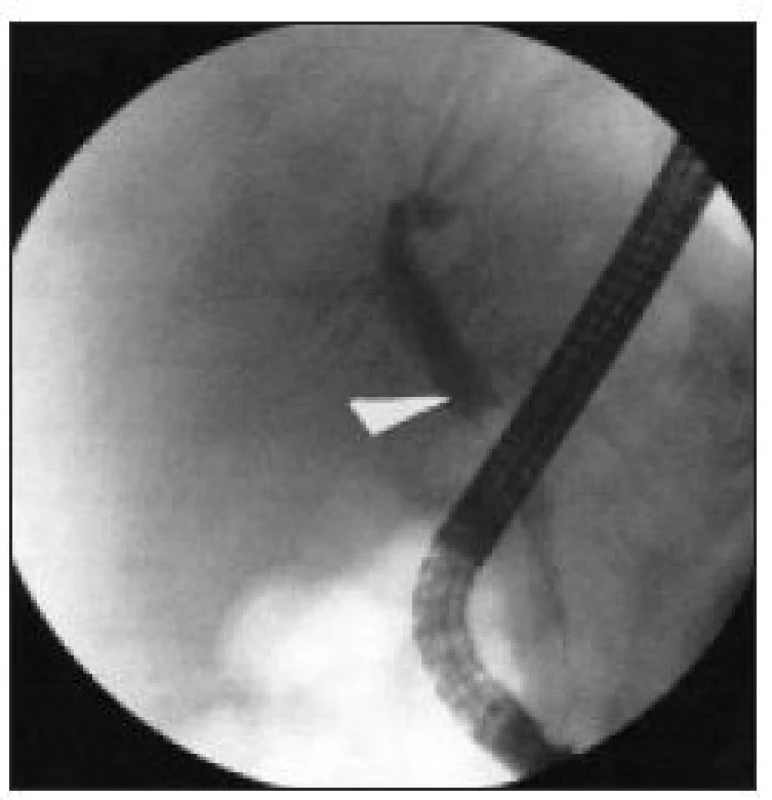
Image 10. ERC – těsná biliární stenóza extrahepatálních žlučových cest v oblasti společného hepatiku, benigní, iatrogenní – po laparoskopické cholecystektomii. 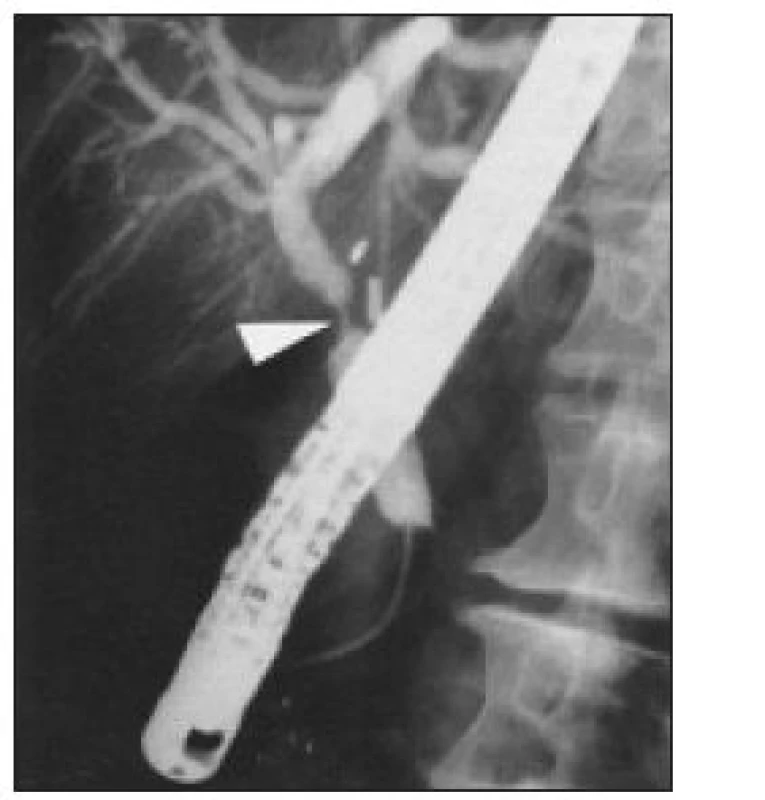
Image 11. ERC – u pacienta z obr. 10: pro těsnou biliární stenózu v místě společného hepatiku jsme transpapilárně zavedli do hepatocholedochu plastový 10 Frenchový duodenobiliární stent, který je ve správném postavení a kompletně přemosťuje stenózu. 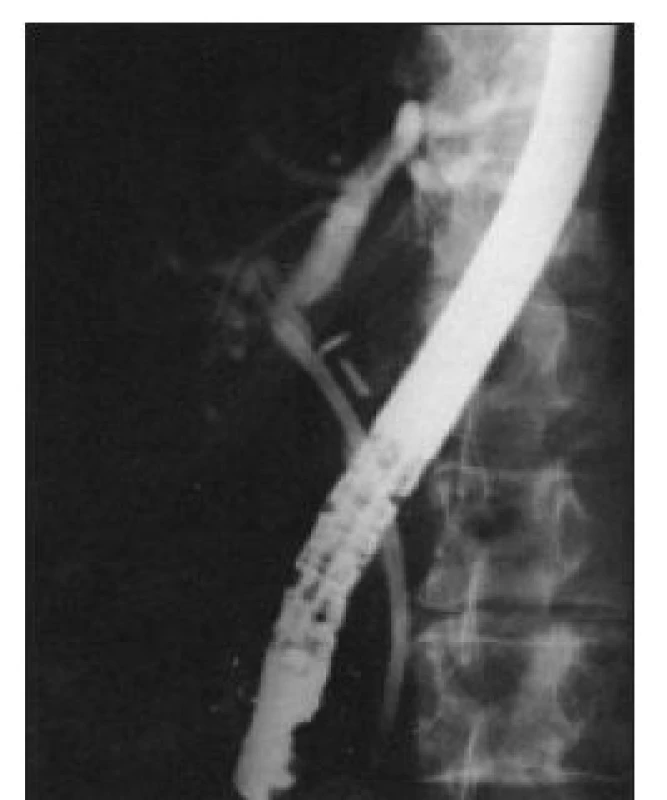
Image 12. ERC – u pacienta z obr. 10: kdy při ERC kontrolách byly postupně zavedeny do hepatocholedochu celkem 3 plastové 10 Frenchové duodenobiliární stenty současně, z důvodu většího dilatačního efektu. 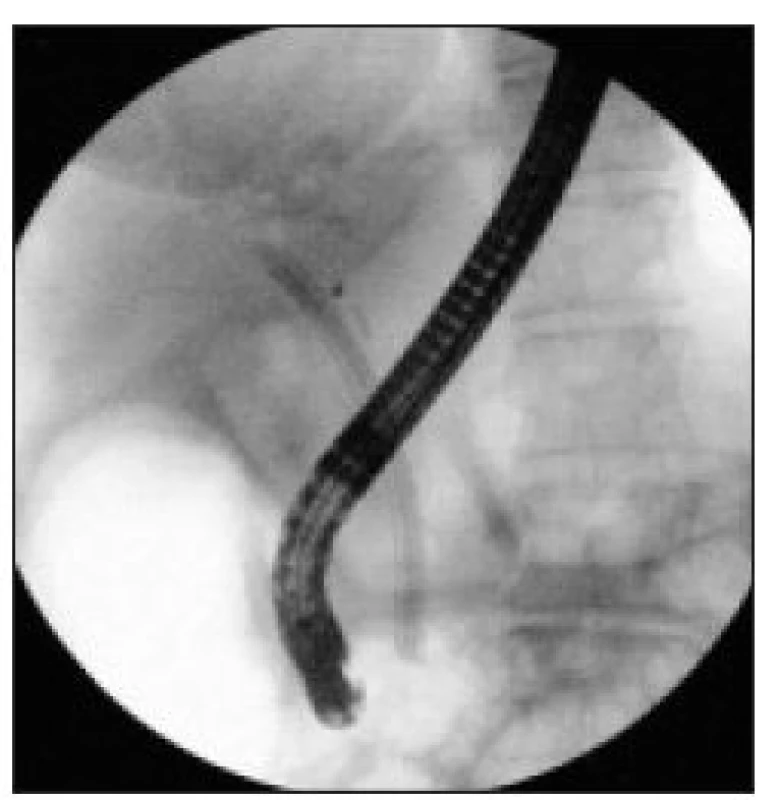
Image 13. ERC – u pacienta z obr. 10: kontrolní cholangiogram po velmi úspěšné endoskopické léčbě biliární stenózy (původně v oblasti společného hepatiku) – tato stenóza již prakticky není patrná. 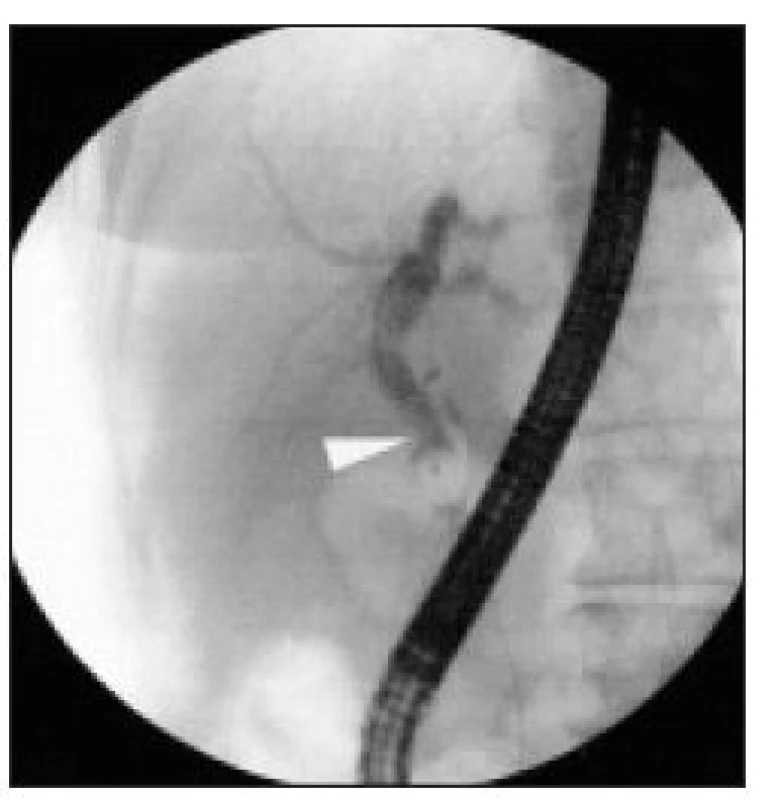
V naší vlastní studii jsme dosáhli poměrně vysoké úspěšnosti endoskopické terapie u pacientů s BK po LCE, kdy celkem u 73 pacientů z 87 (83,92 %) byla terapeutická ERCP kompletně úspěšná. Naše výsledky jsou srovnatelné s předními zahraničními i našimi endoskopickými pracovišti, která se danou problematikou zabývají. Kozarek dosáhl 86, 2 % úspěšnosti endoskopické léčby u pacientů s BK po LCE [19]. Vynikajících výsledků endoskopické léčby dosáhl Procházka, který má v České republice největší soubor endoskopicky ošetřených pacientů s BK po LCE [20]. Efektivitu endoskopické léčby v řešení úniku z pahýlu cystiku měl 96 %, úniku u nekompletního poranění žlučovodů 89 %, a v léčbě biliárních stenóz 80 %.
Závěr
ERCP je pro diagnostiku BK po LCE zcela zásadní.
V našem souboru byla úspěšnost zobrazení biliárního systému a diagnostiky BK vysoká, a to u všech 92 pacientů (tedy ve 100 % případů).
Endoskopická léčba je dostatečně efektivní a bezpečná u reziduální CDL, nekomplikovaného biliárního leaku z pahýlu cystiku nebo drobného poranění žlučovodu a u benigní biliární stenózy.
V našem souboru pacientů s BK po LCE byla úspěšnost terapeutické ERCP 83,92 % - u 73 pacientů z 87 byla endoskopická léčba kompletně úspěšná, bez nutnosti použití dalších léčebných modalit, tedy chirurgického nebo transhepatálního přístupu.
Endoskopicky nelze řešit závažná poranění biliárního systému - ta vyžadují chirurgické řešení, a to bezprostředně po jejich diagnostice pomocí ERCP, která však u těchto stavů umožnila zvolit ten nejlepší možný chirurgický postup.
ERCP se při řešení BK po LCE jeví jako vysoce efektivní diagnostická a zejména terapeutická metoda.
prim. MUDr. Bohuslav Kianička, Ph.D.
www.fnusa.cz
e-mail: bohuslav.kianicka@fnusa.cz
Sources
1. Král V, Procházka V, Kocher M et al. Dnešní možnosti nápravy poranění žlučových cest. Rozhl Chir 1996; 75 : 180-184.
2. Prat F, Pelletiere G, Ponchon T et al.What role can endoscopy play in the management of biliary complications after laparoscopic cholecystectomy? Endoscopy 1997; 29 : 341-348.
3. Gollan JL et al. National institutes of health consensus development conference statement on gallstones of laparoscopic cholecystectomy. Am J Surg 1993; 165 : 390-396.
4. Soper NJ, Stockmann PT, Dunnegan DL et al. Laparoscopic cholecystectomy - the new gold standard? Arch Surg 1992; 127 : 917-923.
5. Gurlich R, Maruna P, Lindner J et al. Hodnocení laparoskopické a laparotomické cholecystektomie srovnáním dynamiky proteinů akutní fáze. Rozhl Chir 1994; 73 : 214-217.
6. Satinský I, Posolda T. Laparoskopická cholecystektomie v České republice: národní studie. Rohl Chir 1995; 74 : 180-184.
7. Šváb J, Pešková M. Iatrogenní poškození žlučovodů při laparoskopické cholecystektomii. Rozhl Chir 1996; 75 : 41-46.
8. Gurlich R, Sixta B, Oliverius M. Plánované laparoskopické výkony v klinické praxi. Čas Lék Čes 2006; 145 : 195-200.
9. Novotný I. Endoskopická sonografie v diagnostice časné chronické pankreatitidy. Vnitř Lék 2000; 10 : 704-708.
10. Novotný I, Lata J. Chronická pankreatitida v EUS obraze - rozbor nově diagnostikovaných případů v průběhu 38 měsíců. Bratislavské lekárske listy 2000; 12 : 649-653.
11. Bret MP, Reinhold C. Magnetic resonance cholangiopankreatography. Endoscopy 1997; 29 : 472-486.
12. Novotný I. Intraduktální sonografie žlučových cest v diferenciální diagnostice nejasných stenóz extrahepatálních žlučovodů. Čes Slov Gastroent a Hepatol 2006; 2 : 97-102.
13. Prat F, Amougal G, Pelletier G et al. Prospective controlled study of endoscopic ultrasonography in patients with suspected common bile duct lithiasis. Lancet 1996; 347 : 75-79.
14. Ainsworth AP, Rafaelsen SR, Wamberg PA et al. Is there a difference in Diagnostic Accuracy and Clinical Impact between Endoscopic Ultrasonography and Magnetic Resonance Cholangiopankreatography? Endoscopy 2003; 35 : 1029-1032.
15. Scheiman J, Carlos R, Barnett J et al. Can endoscopic ultrasound or magnetic resonance cholangiopancreatography replace ERCP in patients with suspected biliary disease? A prospective trial and cost analysis. Am J Gastroenterol 2002; 96 : 2900-2904.
16. Ledinghen V, Lecesne R, Raymond J et al. Diagnosis of choledocholithiasis: EUS or magnetic resonance cholangiography? A prospective controlled study. Gastrointest Endosc 2002; 49 : 26-31.
17. Materne R, Van Beers B, Gigot J et al. Extrahepatic biliary obstruction: magnetic resonance imaging compared with endoscopic ultrasonography. Endoscopy 2002; 32 : 3-9.
18. Rosch T, Meining A, Fruhmorgen S et al. A prospective comparison of the diagnostic accuracy of ERCP, MRCP, CT, and EUS in biliary strictures. Gastrointest Endosc 2003; 55 : 870-876.
19. Kozarek RA, Ball TJ, Patterson DJ et al. Endoscopic treatment injury in the era of laparoscopic cholecystectomy. Gastrointest Endosc 1994; 40 : 10-16.
20. Procházka V, Konečný M, Král V et al. ERCP v diagnostice a léčbě biliárních komplikací laparoskopické cholecystektomie. Čes Slov Gastroent a Hepatol 1999; 53 : 140-144.
21. Kužela L, Oltman M, Šutka J et al. Prospective follow-up of patients with bile duct strictures secondary to laparoscopic cholecystectomy, treated endoscopically with multiple stents. Hepato-Gastroenterology 2005; 52 : 1357-1361.
22. Kužela L, Oltman M, Novotná T et al. Liečba benígnych stenóz žlčových ciest vzniknutých po cholecystektómii. Gastroenterol prax 2004; 3 : 94-97.
23. Cotton PB, Lehman G, Vennes J et al. Endoscopic sphincterotomy complications and their mamagement. An attempt at consensus. Gastrointest Endosc 1991; 37 : 383-393.
24. Esber EJ, Sherman S The interference of endoscopic retrograde cholangiopancreatography and laparoscopic cholecystectomy. Gastrointest Endosc Clin N Am 1996; 6 : 57-80.
25. Davids PHP, Rauws EAJ, Tytgat GNJ et al. Postoperative bile leakage: Endoscopic management. Gut 1992; 33 : 1118-1122.
26. Davids PHP, Tanka AKF, Rauws EA et al. Benign biliary strictures: Surgery or endoscopy? Ann Surg 1993; 217 : 237-243.
27. Geenen DJ, Hogan WJ, Geenen JE et al. Long-term follow-up in endoscopic therapy of benign bile duct strictures (abstract). Gastroenterology 1995; 108: A415.
28. Zádorová Z, Zavoral M, Frič P. Endoskopická léčba iatrogenních biliárních stenóz. Endoskopie 1996; 5 : 15-17.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2007 Issue 11-
All articles in this issue
- Diagnostický prínos použitia implantovaného slučkového rekordéra (Reveal Plus) u pacientov so synkopou nejasnej etiológie
- Dlouhodobé výsledky srdeční resynchronizační léčby u pacientů s těžkým srdečním selháním
- Využití stanovení glykogenfosforylázy BB v diagnostice algické formy akutních koronárních syndromů
- Bazický fibroblastový růstový faktor (bFGF) a cévní endotelový růstový faktor (VEGF) jsou zvýšeny v plazmě periferní krve nemocných s chronickou lymfocytární leukemií a klesají po intenzivní léčbě obsahující fludarabin
- Variabilita plazmatických hladin big endotelinu a NT-proBNP u nemocných se srdečním selháním v chronickém hemodialyzačním programu
- Endoskopická diagnostika a léčba biliárních komplikací po laparoskopické cholecystektomii
- Vliv obezity na genovou expresi adiponektinu a jeho receptorů v subkutánní tukové tkáni
- Rituximab (MabThera®) - nový biologický lék v terapii revmatoidní artritidy
- Syndrom horní duté žíly: definice, etiologie, fyziologie, symptomy, diagnostika a léčba
- Význam endoskopické cytoskopie u vyšetření trávicího traktu
-
Diagnostika a léčba chronické hepatitidy B
Doporučený postup České hepatologické společnosti České lékařské společnosti J. E. Purkyně a Společnosti infekčního lékařství České lékařské společnosti J.E. Purkyně
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Syndrom horní duté žíly: definice, etiologie, fyziologie, symptomy, diagnostika a léčba
- Rituximab (MabThera®) - nový biologický lék v terapii revmatoidní artritidy
- Diagnostický prínos použitia implantovaného slučkového rekordéra (Reveal Plus) u pacientov so synkopou nejasnej etiológie
- Endoskopická diagnostika a léčba biliárních komplikací po laparoskopické cholecystektomii
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

