-
Medical journals
- Career
Diagnostický prínos použitia implantovaného slučkového rekordéra (Reveal Plus) u pacientov so synkopou nejasnej etiológie
: P. Mitro; M. Szakács; J. Bodnár; G. Valočik; P. Kirsch; K. Mudráková
: III. interná klinika Lekárskej fakulty UPJŠ a FN L. Pasteura Košice, Slovenská republika, prednosta doc. MUDr. Peter Mitro, PhD.
: Vnitř Lék 2007; 53(11): 1147-1152
: Original Contributions
Cieľom práce bolo vyhodnotiť diagnostický prínos slučkového rekordéra (Reveal Plus, Medtronic) v diagnostike synkopálnych stavov, ktorých etiológia ostala nejasná napriek absolvovaniu kompletnej diagnostiky.
Pacienti a metodika:
U 25 pacientov s recidivujúcou synkopou (9 mužov, 16 žien, priemerný vek 59 ± 14 rokov), ktorí udávali 4 ± 2,7 epizódy synkopy (2-10 epizód) bol implantovaný slučkový rekordér. U všetkých pacientov bol pred implantáciou vykonaný kompletný diagnostický algoritmus vrátane head-up tilt testu, invazívneho elektrofyziologického vyšetrenia a neurologického vyšetrenia. Etiológia synkopy nebola týmito vyšetreniami objasnená.Výsledky:
Počas priemernej doby sledovanie 13 ± 8 mesiacov (1-24 mesiacov) došlo k recidíve synkopy u 10 pacientov, presynkopa bola zaznamenaná u 7 pacientov, palpitácie u 1 pacienta. 7 pacientov bolo počas sledovania asymptomatických. Symptomatická arytmia bola zachytená u 10 pacientov (40 %). Najčastejším nálezom bola bradyarytmia (6 pacientov - sinus arrest u 3 pacientov, závažná bradykardia u 2 pacientov, AV blokáda u 1 pacienta). Tachyarytmia bola príčinou symptómov u 4 pacientov (supraventrikulárna tachykardia u 3 pacientov, komorová bigemínia u 1 pacienta). U 5 pacientov (20 %) bola synkopa (presynkopa) pri absencii závažnej arytmie hodnotená ako vazovagálna.Záver:
Implantovateľný slučkový rekordér stanovil diagnózu u 15 z 25 pacientov (60 %) so synkopou neobjasnenou konvenčným testovaním a je vysoko prínosnou metodikou v diagnostike synkopálnych stavov.Kľúčové slová:
synkopa - diagnostika - implantovateľný slučkový rekordérÚvod
Etiologická diagnostika synkopy je základom adekvátnej terapie pacienta a je dôležitá z prognostického hľadiska. Napriek extenzívnej diagnostike ostáva asi u 16-20 % pacientov etiológia synkopy nejasná [10]. Aj keď je prognóza týchto pacientov podstatne lepšia ako u pacientov so synkopou kardiogénnou a arytmogénnou, je ročná mortalita u týchto pacientov mierne zvýšená (asi 6 percentná) [26]. Navyše u týchto pacientov sa pri známej nízkej senzitivite interiktálneho EEG záznamu často uvažuje o epileptogénnom mechanizme strát vedomia s následnou empirickou antiepileptickou terapiou. Významnú časť etiologicky nejasnej synkopy predstavuje arytmogénna synkopa, kedy vzhľadom na svoj prchavý charakter arytmiu nie je možné pri synkope alebo v postsynkopálnom období zachytiť.
V súčasnosti existujú dva prístupy k diagnostike arytmogénnej synkopy. Prvý prístup spočíva v dôkaze predispozície k arytmii, optimálnym spôsobom je invazívne elektrofyziologické vyšetrenie. Dôkaz predispozície k arytmii však nemusí nutne znamenať aj skutočný výskyt tejto arytmie pri spontánnej synkope.
Druhý spôsob spočíva v zachytení arytmie pri recidíve synkopy - teda korelácia symptómov z arytmiou. Tento spôsob je považovaný za zlatý štandard diagnostiky arytmogénnej synkopy. 24 hodinové ambulantné monitorovanie EKG podľa holterovského vyšetrenia umožňuje dokázať koreláciu symptómov pacienta s výskytom hemodynamicky významnej arytmie iba u 22-25 % prípadov [12,23]. Externý slučkový rekordér je zariadenie, ktoré ukladá do pamäti retrospektívne alebo prospektívne úseky EKG zaznamenané po aktivácii prístroja pacientom. Bola dokázaná jeho vyššia diagnostickú výťažnosť v porovnaní s holterovským monitorovaním EKG (56 % vs 22 %) [24]. Umožňuje dlhšiu dobu monitorovania (až 1 mesiac) , nevýhodou je diskomfort pacienta spojený s jeho nosením [22,27].
Implantovateľný slučkový rekordér (implantable loop recorder - ILR) je zariadenie implatované v lokálnej anestéze do podkožia ľavého prekordia. Umožňuje 18 mesačné monitorovanie a dosiahnutie vysokej kvality signálu s menším počtom artefaktov oproti transkutánne snímanému EKG signálu. Prístroj je schopný uložiť 42 minút EKG záznamu. Túto kapacitu je možné rozdeliť medzi pacientom aktivovaný záznam (pacient aktivuje rekordér pri presynkope alebo po znovuzískaní vedomia) a automatický záznam (aktivuje sa pri preddefinovanom type bradykardie alebo tachykardie). Vzhľadom na dlhú doba monitorovania sa korelácia arytmie so symptómami sa dosahuje až v 33-64 % prípadov.
Význam implantácie slučkového rekordéra spočíva v troch aspektoch:
- dokumentuje arytmiu pri symptómoch pacienta a tým potvrdzuje arytmogénnu príčinu synkopy,
- dokumentuje neprítomnosť arytmie pri synkope a tým arytmogénnu príčinu synkopy vylučuje,
- určuje terapeutickú stratégiu [8].
Multicentrická štúdia ISSUE (International Study on Syncope of Uncertain Etiology) navrhla klasifikovať EKG dokumentovanú spontánnu synkopu do 4 typov [5].
Aj keď súčasná generácia ILR nie je schopná monitorovať TK, na základe typického priebehu zmien pulzovej frekvencie možno pri neprítomnosti arytmie predpokladať vazovagálnu etiológiu synkopy. Navyše bola popísaná aj diagnostika epileptogénnych strát vedomia spočívajúca v zachytení konvulzívnej svalovej aktivity slučkovým rekordérom [14].
Súbor pacientov a metodika
V rokoch 2004 - 2005 bolo prospektívne vyšetrených 92 pacientov so synkopou, ktorí boli poukázaní na III. internú kliniku v Košiciach za účelom diagnostiky synkopy nejasnej etiológie.
Všetci pacienti absolvovali štandardný diagnostický algoritmus, ktorý zahŕňal anamnézu, fyzikálne vyšetrenie, 12 zvodové EKG, masáž karotického sínusu, echokardiografiu, transezofageálnu stimuláciu predsiení, 24 hodinové monitorovanie EKG podľa holterovského monitorovania, head-up tilt test a neurologické vyšetrenie. V prípade potreby boli vykonané tiež nasledujúce vyšetrenia: ergometria (pri námahovej synkope), invazívne elektrofyziologické vyšetrenie (u pacientov s prítomným organickým ochorením srdca a podozrením na arytmogénnu synkopu) a EEG (podľa odporučenia neurológa pri diferenciálnej diagnostike synkopy oproti epilepsii).
U 25 pacientov nebola diagnóza stanovená napriek absolvovaniu vyššie uvedeného diagnostického algoritmu. U všetkých bolo vykonané invazívne elektrofyziologické vyšetrenie, ktoré nepotvrdilo arytmogénnu etiológiu synkopy. Vzhľadom na prítomnosť organického ochorenia srdca alebo anamnestických údajov suspektných z arytmie bola u týchto pacientov naďalej predpokladaná arytmogénna príčina a bol u nich implantovaný slučkový rekordér (Reveal Plus, Medtronic, Minneapolis, USA).
Súbor tvorilo 25 pacientov s recidivujúcou synkopou (9 mužov, 16 žien, priemerný vek 59 ± 14 rokov), ktorí udávali 4 ± 2,7 epizódy synkopy (2-10 epizód). Organické ochorenie srdca bolo prítomné u 23 pacientov (koronárna choroba srdca u 19 pacientov, artériová hypertenzia u 20 pacientov, chlopňová chyba u 7 pacientov).
Slučkový rekordér bol implantovaný v ľavej parasternálnej lokalizácii v lokálnej anestéze. Dôraz bol kladený na vertikálnu orientáciu rekordéra a vytvorenie podkožného tunelu minimálnej veľkosti za účelom zabezpečenia dobrej kvality signálu a odstránenia pohybových artefaktov. Po implantácii boli parametre signálu nastavené za využitia „guided setup“ procedúry. Nastavenie parametrov bolo vykované v polohe ležiacej, na ľavom boku, sediacej polohe a postojačky. Pacient bol inštruovaný o spôsobe aktivácie rekordéra a situáciách, kedy ho má aktivovať. Prvé aktivácie pacientov boli uskutočnené pod dohľadom lekára. Rekordér bol nastavený na 5 automatických zápisov a 3 pacientom aktivované zápisy. Signál sa ukladal 8 minút pred aktiváciou a 2 minúty po aktivácii rekordéra. Pri automatickej aktivácii sa signál ukladal 1 minútu pred aktiváciou a 1 minútu po aktivácii.
Kontroly pacienta s interogáciou rekordéra prebiehali v intervale 3 mesiacov, pacient bol inštruovaný o nutnosti okamžitej kontroly po strate vedomia alebo po aktivácii rekordéra.
EKG dokumentovaná synkopa bola klasifikovaná podľa ISSUE klasifikácie [5].
Výsledky
Priemerná dĺžka sledovania bola 13 ± 8 mesiacov (1-24 mesiacov). Viac ako 10 mesiacov bolo sledovaných 5 pacientov, viac ako 20 mesiacov bolo sledovaných 6 pacientov. Symptómy recidivovali u 18 pacientov (72 %), 7 pacientov (28 %) ostalo počas sledovania asymptomatických. U asymptomatických pacientov neboli pri interogácii zachytené poruchy rytmu. Priemerný čas do recidívy symptómov bol 4,2 ± 3,7 mesiaca (1-13 mesiacov).
Synkopa recidivovala u 10 pacientov, presynkopa u 7 pacientov, palpitácie sa vyskytli u 1 pacienta. Dvaja pacienti so synkopou opakovane neaktivovali rekordér. Zlyhaná aktivácia spolu s oneskoreným príchodom na kontrolu neumožnili v týchto prípadoch stanoviť EKG diagnózu pri synkope (obr. 1).
1. Synkopa pri náhle vzniknutej AV blokáde a súčasnom poklese pulzovej frekvencie (ISSUE IB). 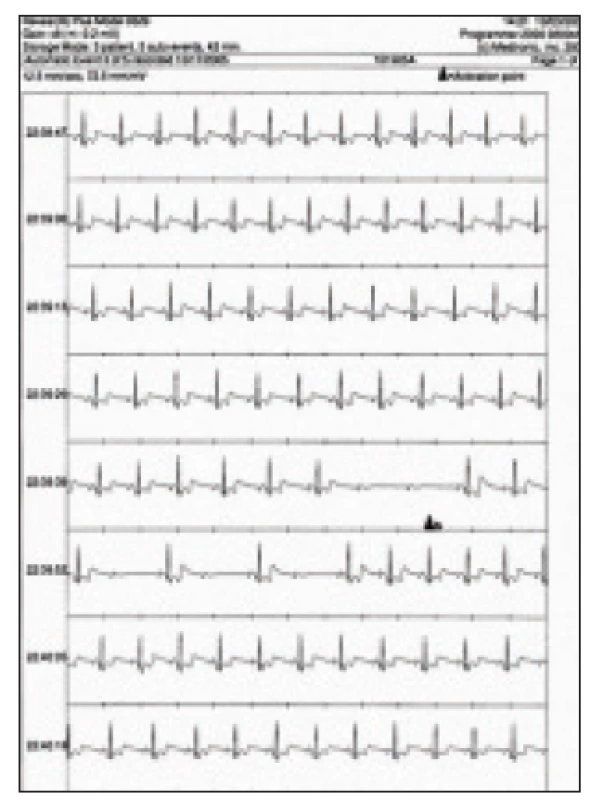
Symptomatická arytmia bola zachytená u 10 pacientov (60 %). Najčastejším nálezom bola bradyarytmia (6 pacientov - sinus arrest u 3 pacientov, závažná bradykardia u 2 pacientov, AV blokáda u 1 pacienta) (schéma). Od sinus arrest je potrebné odlíšiť typický artefakt, ktorý sa prejavuje „asystóliou“ po predošlom výraznom vychýlení izoelektrickej línie. Predpokladá sa, že vzniká prechodnou stratou kontaktu snímacej elektródy a tkanivom. Bol prítomný u 6 pacientov.
Schéma. Výsledky dlhodobého monitorovania po implantácii slučkového rekordéra. 
AV blokáda – atrioventrikulárna blokáda, VVS – vazovagálna synkopa, SVT – supraventrikulárna tachykardia Tachyarytmia bola príčinou symptómov u 4 pacientov. Supraventrikulárna tachykardia bola zachytená u 3 pacientov, komorová bigemínia u 1 pacienta (obr. 2).
2. Synkopa pri supraventrikulárnej tachykardii 180/min (ISSUE 2C). 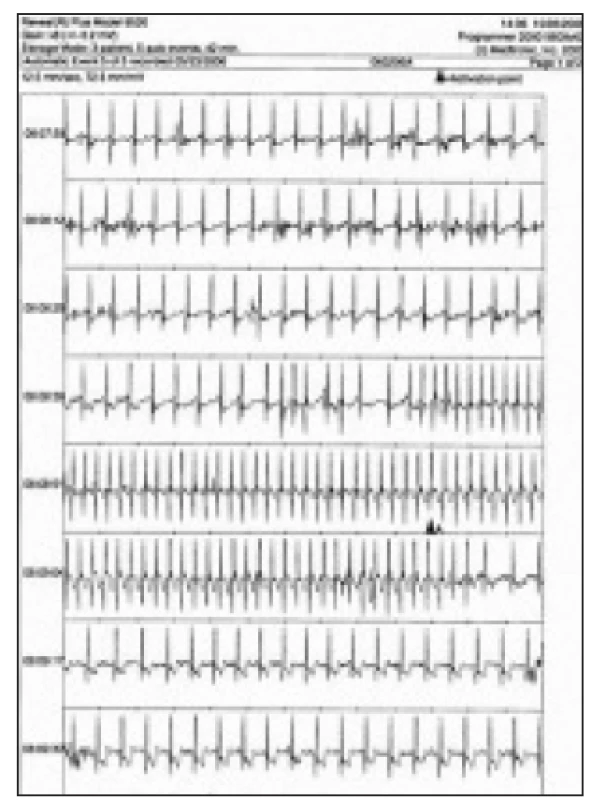
U pacienta s recidivujúcimi palpitáciami neboli prítomné poruchy rytmu.
U 5 pacientov bola synkopa (presynkopa) pri absencii závažnej arytmie hodnotená ako vazovagálna s ohľadom na charakteristickú zmenu SF pred vznikom synkopy. Zmena pulzovej frekvencie bola bifázická so vzostupom pred synkopou a následným poklesom.
Na základe výsledkov monitorovania bola aplikovaná terapia. Všetci pacienti s bradyarytmogénnou synkopou boli indikovaní na implantáciu kardiostimulátora. Pacientom s SVT bola navrhnutá ablácia, s ktorou nesúhlasili a boli liečení antiarytmikami, podobne ako pacient s komorovou bigemíniou. Pacienti s vazovagálnou synkopou boli liečení midodrinom. K recidívam synkopy došlo iba u 1 pacientky s vazovagálnou synkopou, kde sa liečba midodrinom ukázala byť málo účinná, došlo ale k výraznej redukcii frekvencie synkopálnych recidív. U ostatných pacientov synkopa nerecidivovala.
Diskusia
Implantovateľný slučkový rekordér (ILR) je určený predovšetkým pre pacientov s vysoko pravdepodobnou arytmogénnou synkopou, ktorá nebola dokázaná konvenčným diagnostickým testovaním. Prvotným predpokladom úspešnosti monitorovania je recidíva synkopy, teda implantácia ILR má byť realizovaná iba u pacientov s recidivujúcou synkopou. Ojedinelá epizóda synkopy nie je dôvodom k implantácii ILR, ani dôvodom k extenzívnemu vyšetrovaniu pacienta [9]. Monitorovacia stratégia pomocou ILR nie je vhodná ani u pacientov s vysokým rizikom malígnej komorovej dysrytmie (komorová tachykardia/komorová fibrilácia), pretože sa nepovažuje za bezpečnú pre pacienta.
Viaceré štúdie publikovali výsledky použitia ILR u pacientov so synkopou neobjasnenou konvenčným testovaním. Arytmogénna synkopa bola potvrdená u 23-53 % [3,15,17,21]. V našom súbore sme zistili 40% výskyt arytmogénnej synkopy, čo korešponduje s literárnymi údajmi. Multicentrická štúdia ISSUE (International Study on Syncope of Uncertain Etiology) ukázala, že pri implantácia ILR potvrdila AV blokádu u 17 z 22 prípadov predpokladanej bradykardickej synkopy neobjasnenej konvenčnou diagnostikou [7], zatiaľ čo pri predpokladanej tachykardickej príčine bola skutočná etiológia synkopy rozmanitá [18]. U pacientov s predpokladanou vazovagálnou synkopou bolo implantáciou ILR zistené, že výskyt bradykardie u spontánnej vazovagálnej synkopy je častejší ako u tilt testom indukovanej vazovagálnej synkopy [20].
Krahn dokázal vyššiu diagnostickú výťažnosť ILR oproti konvenčnej diagnostike synkopálnych stavov vrátane elektrofyziologického vyšetrenia (52 % vs 20 %) [16]. Vzniká teda otázka, či včasná implantácia ILR nie je oprávnená u všetkých pacientov. Farwell skúmal klinický význam včasnej implantácie ILR u neselektovanej anglickej populácie so synkopou v štúdii EaSyAS (Eastburne Syncope Assessment Study). Pacienti s recidivujúcou synkopou nejasnej etiológie boli po iniciálnom anamnestickom a klinickom zhodnotení randomizovaní do ramena s implantáciou ILR (103 pacientov) a do ramena s konvenčným testovaním (98 pacientov). Po priemernom čase sledovania 17 mesiacov bola diagnóza stanovená u 43 pacientov s ILR a iba u 7 pacientov v ramene s konvenčným testovaním. Je ale nutné uviesť, že s výnimkou jedného pacienta nebolo v konvenčnom ramene realizované elektofyziologické vyšetrenie. Čas do prvej epizódy synkopy sa u oboch ramien signifikantne nelíšil, čas do vzniku druhej synkopy bol ale významne kratší v ILR ramene. Výskyt druhej synkopy bol menej častý v ILR ramene (16 vs 23 pacientov). To poukazuje na skutočnosť, že pacienti v ILR ramene dostali včasnejšiu a adekvátnu terapiu. Kvalita života hodnotená dotazníkom SF12 bola po 18 mesiacoch lepšia v ILR ramene, čo pravdepodobne súviselo so znížením počtu recidív a adekvátnou terapiou. Celkové náklady na diagnostiku v oboch ramenách sa signifikantne nelíšili [13].
Solano porovnal diagnostickú výťažnosť ILR u synkopálnych pacientov s organickým ochorení srdca a bez organického ochorenia srdca (OOS). Táto sa signifikantne nelíšila (58 % vs 51 %), líšil sa iba zistený mechanizmus synkopy. V skupine pacientov s OOS bola najčastejším mechanizmom primárna arytmia: AV blokáda (34 %) a tachykardia (spolu predsieňové a komorové tachykardie - 13 %). Arytmia nebola prítomná iba u 5 % pacientov s recidivujúcou synkopou. V skupine pacientov bez OOS sa najčastejšie zistila neprítomnosť arytmie (17 %), sínusová bradykardia/sinus arrest (15 %) a AV blokáda (13 %), čo zodpovedá predpokladanej reflexnej etiológii synkopy u tejto skupiny pacientov [25]. Obidve vyššie uvedené štúdie podporujú význam včasnej implantácie ILR u neselektovanej populácie pacientov s recidivujúcou synkopou.
Ďalšou otvorenou otázkou je, či má implantácia ILR význam u pacientov s predpokladanou vazovagálnou etiológiou synkopy. V bežnej klinickej praxi je terapia pacientov s vazovagálnou synkopou (VVS) riadená predovšetkým na základe výsledkov head-up tilt testu (HUT). U pacientov s kardioinhibičným typom VVS je ako terapeutická alternatíva zvažovaná implantácia kardiostimulátora [19]. Účinnosť kardiostimulačnej terapie indikovanej podľa výsledkov HUT je však sporná, novšie štúdie nepotvrdili účinnosť kardiostimulačnej liečby u takto vybraných pacientov. Dôvodom je pravdepodobne skutočnosť, že neexistuje korelácia medzi typom vazovagálnej reakcie indukovanej pri HUT a typom hemodynamickej reakcie pri spontánnej VVS [11,20].
Štúdia ISSUE 2 skúmala účinnosť kardiostimulačnej terapie u pacientov s kardioinhibičnou VVS diagnostikovanou na základe implantácie ILR. Po 1 roku recidivovala synkopa u pacientov s ILR riadenou terapiou u 10 %, naproti tomu v skupine pacientov bez terapie u 41 %, čo predstavuje 80% redukciu relatívneho rizika [6]. Limitáciou štúdie bola neprítomnosť placeba. Tento nedostatok bude odstránený v plánovanej štúdii ISSUE 3, kde u pacientov s VVS a ILR dokumentovanou asystóliou bude implantovaný dvojdutinový kardiostimulátor v aktívnom ramene a vypnutý kardiostimulátor v placebovom ramene štúdie [4].
Na základe výsledkov štúdií sa teda ukazuje, že implantácia ILR je z diagnostického hľadiska vhodná nielen u pacientov s predpokladanou arytmogénnou synkopou, ale je vhodná aj u neselektovanej skupiny pacientov, kde v porovnaní s konvenčnou diagnostikou má vyššiu diagnostickú záchytnosť a vedie k redukcii nákladov (alebo minimálne nezvyšuje náklady na diagnostiku synkopálnych stavov). Z hľadiska selekcie adekvátnej terapia má implantácia ILR dokonca význam aj u pacientov s predpokladanou (alebo i dokázanou) VVS.
U dvoch našich pacientov (8 %) sme dokumentovali zlyhanie ILR diagnostiky pri anamnesticky popisovanej synkope. Príčinou tejto skutočnosti je fakt, že pacient pri synkope neaktivoval rekordér a súčasne sa po synkope nedostavil na kontrolu. V týchto situáciách väčšinou chýbal prípadný automatický záznam EKG, pretože došlo k jeho prepísaniu následnými automatickými aktiváciami rekordéra. V literatúre u zlyhanie aktivácie rekordéra popisuje v 9-20 % [7,16]. V štúdii EaSyAS sa zlyhanie aktivácie pri prvej synkopálnej epizóde vyskytlo u 37 % pacientov, avšak následne tento výskyt poklesol na 5 % [13].
Je preto nutné zdôrazniť význam pravidelných kontrol rekordéra. Okrem interogácie a eventuálnej úpravy autoaktivačných parametrov a parametrov signálu je nutná opakovaná edukácia pacienta. Táto sa týka správnej techniky aktivácie rekordéra a súčasne má byť pacient inštruovaný o nutnosti okamžitej kontroly po epizóde synkopy (aby sa zabránilo prípadnému prepisu záznamu pri automatickej aktivácii rekordéra).
Asi u tretiny pacientov v našej štúdii (8 z 25 pacientov) synkopa nerecidivovala. Podľa literárnych údajov nerecidivuje po implantácii ILR synkopa u 17-48 % pacientov [1,16,17]. Príčiny tohto zistenia môžu byť rôzne. Môže sa jednať o placebový efekt implantácie prístroja, ktorý u pacienta vyvoláva pocit, že je pod permanentnou kontrolou. Inou možnosťou je, že príčinou synkopy bola prechodná fyziologická odchýlka so spontánnou úpravou bez tendencie k ďalším recidívam. V určitých situáciách môže ísť aj o neochotu pacienta stanoviť definitívnu diagnózu synkopy a vylúčiť jej kardiogénnu príčinu zo špekulatívnych dôvodov.
Po negatívnom výsledku ILR monitorovania sa ďalšia implantácia slučkového rekordéra neodporúča, pretože pravdepodobnosť recidívy synkopy po 1 roku je malá [2].
Za limitáciu štúdie je možné považovať skutočnosť, že u 7 pacientov bola etiológia synkopy diagnostikovaná na základe EKG nálezu pri presynkope. Odporúčania ESC nepovažujú presynkopu za rovnocennú alternatívu synkopy. Jednoznačné je možné diagnózu stanoviť iba v prípade pacientskej aktivácie pred stratou vedomia (alebo po nej). Na druhej strane vymiznutie symptomatológie u týchto pacientov v našom súbore nepriamo (aj keď nie jednoznačne) potvrdzuje správnosť stanovenej diagnózy.
Záver
Implantovateľný slučkový rekordér stanovil diagnózu u 15 z 25 pacientov (60 %) so synkopou u pacientov s negatívnym výsledkom konvenčného diagnostického algoritmu zahŕňajúceho invazívne elektrofyziologické vyšetrenie.
V skupine pacientov s vysokou pravdepodobnosťou arytmogénnej synkopy bola táto potvrdená u 10 pacientov (40 %), vazovagálna etiológia synkopy bola zistená u 5 pacientov (20 %).
Terapia aplikovaná na základe výsledkov implantácie slučkového rekordéra bola účinná.
Implantovateľný slučkový rekordér je vysoko prínosnou metodikou v diagnostike synkopálnych stavov.
doc. MUDr. Peter Mitro, Ph.D.
www.fnlp.sk
e-mail : pmitro@lf.upjs.sk
Doručeno do redakce: 2. 4. 2007
Přijato po recenzi: 21. 5. 2007
Sources
1. Ashby DT, Cehic DA, Disney PJ et al. A retrospective case study to assess the value of the implantable loop recorder for the investigation of undiagnosed syncope. Pacing Clin Electrophysiol 2002; 25 : 1200-1205.
2. Assar MD, Krahn AD, Klein GJ et al. Optimal duration of monitoring in patients with unexplained syncope. Am J Cardiol 2003; 92 : 1231-1233.
3. Boersma L, Mont L, Sionis A et al. Value of the implantable loop recorder for the management of patients with unexplained syncope. Europace 2004; 6 : 70-76.
4. Brignole M International study on syncope of uncertain aetiology 3 (ISSUE 3): pacemaker therapy for patients with asystolic neurally-mediated syncope: rationale and study design. Europace 2007; 9 : 25-30.
5. Brignole M, Moya A, Menozzi C et al. Proposed electrocardiographic classification of spontaneous syncope documented by an implantable loop recorder. Europace 2005; 7 : 14-18.
6. Brignole M, Sutton R, Menozzi C et al. Early application of an implantable loop recorder allows effective specific therapy in patients with recurrent suspected neurally mediated syncope. Eur Heart J 2006; 27 : 1085-1092.
7. Brignole M, Menozzi C, Moya A et al. Mechanism of syncope in patients with bundle branch block and negative electrophysiological test. Circulation 2001; 104 : 2045-2050.
8. Brignole M, Menozzi C, Maggi R et al. The usage and diagnostic yield of the implantable loop-recorder in detection of the mechanism of syncope and in guiding effective antiarrhythmic therapy in older people. Europace 2005; 7 : 273-279.
9. Brignole M, Alboni P, Benditt DG et al. Guidelines on management (diagnosis and treatment) of syncope - update 2004. Europace 2004; 6 : 467-537.
10. Colivicchi F, Ammirati F, Melina D et al. Development and prospective validation of a risk stratification system for patients with syncope in the emergency department: the OESIL risk score. Eur Heart J 2003; 24 : 811-819.
11. Deharo JC, Jego C, Lanteaume A et al. An implantable loop recorder study of highly symptomatic vasovagal patients: the heart rhythm observed during a spontaneous syncope is identical to the recurrent syncope but not correlated with the head-up tilt test or adenosine triphosphate test. J Am Coll Cardiol 2006; 47 : 587-593.
12. Enseleit F, Duru F. Long-term continuous external electrocardiographic recording: a review. Europace 2006; 8 : 255-266.
13. Farwell DJ, Freemantle N, Sulke N. The clinical impact of implantable loop recorders in patients with syncope. Eur Heart J 2006; 27 : 351-356.
14. Ho RT, Wicks T, Wyeth D et al. Generalized tonic-clonic seizures detected by implantable loop recorder devices: diagnosing more than cardiac arrhythmias. Heart Rhythm 2006; 3 : 857-861.
15. Kovac J, Skehan JD. Long-term monitoring of patients with a syncope of obscure etiology with an implantable monitoring device. Vnitř Lék 2000; 46 : 328-331.
16. Krahn AD, Klein GJ, Yee R et al. Use of an extended monitoring strategy in patients with problematic syncope. Reveal Investigators. Circulation 1999; 99 : 406-410.
17. Krahn AD, Klein GJ, Fitzpatrick A et al. Predicting the outcome of patients with unexplained syncope undergoing prolonged monitoring. Pacing Clin Electrophysiol 2002; 25 : 37-41.
18. Menozzi C, Brignole M, Garcia-Civera R et al. Mechanism of syncope in patients with heart disease and negative electrophysiologic test. Circulation 2002; 105 : 2741-2745.
19. Mitro P. Therapy of vasovagal syncoope (cardiostimulation therapy). Vnitř Lék 2000; 46 : 869-873.
20. Moya A, Brignole M, Menozzi C et al. Mechanism of syncope in patients with isolated syncope and in patients with tilt-positive syncope. Circulation 2001; 104 : 1261-1267.
21. Nierop PR, van Mechelen R, van Elsacker A et al. Heart rhythm during syncope and presyncope: results of implantable loop recorders. Pacing Clin Electrophysiol 2000; 23 : 1532-1538.
22. Rockx MA, Hoch JS, Klein GJ et al. Is ambulatory monitoring for “community-acquired” syncope economically attractive? A cost-effectiveness analysis of a randomized trial of external loop recorders versus Holter monitoring. Am Heart J 2005; 150 : 1065.
23. Sarasin FP, Carballo D, Slama S et al. Usefulness of 24-h Holter monitoring in patients with unexplained syncope and a high likelihood of arrhythmias. Int J Cardiol 2005; 101 : 203-207.
24. Sivakumaran S, Krahn AD, Klein GJ et al. A prospective randomized comparison of loop recorders versus Holter monitors in patients with syncope or presyncope. Am J Med 2003; 115 : 1-5.
25. Solano A, Menozzi C, Maggi R et al. Incidence, diagnostic yield and safety of the implantable loop-recorder to detect the mechanism of syncope in patients with and without structural heart disease. Eur Heart J 2004; 25 : 1116-1119.
26. Soteriades ES, Evans JC, Larson MG et al. Incidence and prognosis of syncope. N Engl J Med 2002; 347 : 878-885.
27. Sovova E, Doupal V, Lukl J. Comparison of two types of devices for long-term Holter monitoring of the ECG in detection of heart arrhythmias. Vnitř Lék 2001; 47 : 670-673.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2007 Issue 11-
All articles in this issue
- Diagnostic benefit of the use of implanted loop recorder (Reveal Plus) for patients with syncope with unclear aetiology
- Long term results of cardiac resynchronisation therapy for patients with severe heart failure
- Utilisation of Glykogen Phosphorylase BB measurement in the diagnosis of acute coronary syndromes in the event of chest pain
- Basic fibroblast growth factor (bFGF) and vascular endothelial growth factor (VEGF) are elevated in peripheral blood plasma of patients with chronic lymphocytic leukemia and decrease after intensive fludarabine-based treatment
- Variability of plasmatic levels of big endothelin and NT-proBNP in patients with heart failure in a chronic haemodialysis programme
- Endoscopic diagnosis and treatment of biliary complications after laparoscopic cholecystectomy
- The influence of obesity on the gene expression of adiponectin and its receptor in subcutaneous adipose tissue
- Rituximab (MabThera®) – a new biological medicine in rheumatoid arthritis therapy
- Superior vena cava syndrome (definition, aetiology, physiology, symptoms, diagnosis and treatment)
- Endoscopic cytoscopy
-
Diagnostika a léčba chronické hepatitidy B
Doporučený postup České hepatologické společnosti České lékařské společnosti J. E. Purkyně a Společnosti infekčního lékařství České lékařské společnosti J.E. Purkyně
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Superior vena cava syndrome (definition, aetiology, physiology, symptoms, diagnosis and treatment)
- Rituximab (MabThera®) – a new biological medicine in rheumatoid arthritis therapy
- Diagnostic benefit of the use of implanted loop recorder (Reveal Plus) for patients with syncope with unclear aetiology
- Endoscopic diagnosis and treatment of biliary complications after laparoscopic cholecystectomy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

