-
Medical journals
- Career
Co by měl praktický lékař vědět o pitné vodě?
II. část: Zdravotní rizika spojená s vodou
Authors: H. Jeligová 1; V. Bencko 2; F. Kožíšek 1,3
Authors‘ workplace: Státní zdravotní ústav v Praze Ředitel: Ing. Jitka Sosnovcová 1; Ústav hygieny a epidemiologie 1. lékařské fakulty UK a VFN, Praha Přednosta: doc. MUDr. Milan Tuček, CSc. 2; Ústav obecné hygieny 3. LF UK, Praha Přednosta: prof. MUDr. Milena Černá, DrSc. 3
Published in: Prakt. Lék. 2010; 90(10): 582-588
Category: Reviews
Overview
Druhá část série článků věnovaných pitné vodě (I. část:
Praktický lékař č. 4, 2010) se zaměřuje na zdravotní rizika s ní souvisejícími. Praktický lékař je v ní upozorňován na onemocnění infekčního nebo toxického původu, která se mohou v souvislosti s expozicí pitné vodě v České republice vyskytnout, popř. která se mohou projevit u pacienta po návratu z exotických destinací. Zároveň je podána informace o možných chronických následcích této expozice. Ty jsou relativně vzácné a je možné je prokázat jen na úrovni populace za pomoci příslušných analytických epidemiologických metod. V běžné praxi obvykle nelze na individuální úrovni kauzální souvislosti prokázat, nicméně praktický lékař by měl být schopen zodpovědět pacientovi otázky týkající se míry takového rizika, protože se často jedná o riziko mediálně zveličované.Klíčová slova:
pitná voda, zdravotní rizika, infekční nemoci, toxické látky, chlor, ohrožené osoby.Úvod
Jak jsme již předeslali v první části (14) série našich příspěvků, která byla věnována významu vody a tekutin pro správnou hydrataci a prevenci řady zdravotních komplikací, hlavní účel tohoto sdělení je poukázat na situace, kdy by měl lékař i v tuzemských podmínkách myslet na pitnou vodu jako možnou příčinu související s onemocněním svých pacientů. I když situace v zásobování vodou v České republice je velmi uspokojivá a odpovídá standardům vyspělých zemí, přesto se může ojediněle vyskytnout poškození zdraví z této expozice nebo v souvislosti se stále častějšími pobyty našich občanů v exotických destinacích. Pro lékaře je pak důležité poznat co nejdříve potenciální zdroj nákazy/otravy, aby mohla být včas zahájena účinná terapie a současně provedena příslušná preventivní a nápravná (či v krajní nouzi represivní) opatření.
Pitná voda jako zdroj nebo cesta přenosu infekčních onemocnění
Přes velký pokrok v oblasti zabezpečení nezávadnosti pitné vody, který byl učiněn na přelomu 19.–20. století, stále dochází ke sporadickému a občas i epidemickému výskytu infekčních onemocnění, kdy pitná voda slouží jako zdroj nebo cesta přenosu infekčních agens (bakterie, viry, prvoci, paraziti), která se vyskytují u nemocných lidí a zvířat, ale i u klinicky zdánlivě zdravých jedinců (bacilonosiči). Děje se tak v případě, že dojde k mikrobiologickému znečištění pitné vody v jakékoli fázi její cesty od zdroje ke spotřebiteli. U podzemních vod, hlavně u malých a mělkých zdrojů (studní), se jedná především o kontaminaci z nesprávně odváděných domovních odpadních vod (septiky) a nesprávně ukládaných odpadů z chovu hospodářských zvířat.
U vod povrchových jsou příčinou znečištění odpadní vody ze živočišné výroby, splachy z pastvin, netěsnící žumpy a septiky a komunální odpadní vody včetně odpadních vod ze zdravotnických zařízení (16).
Mechanismus přenosu infekce, tedy cesta, kterou se dostane původce infekce k hostiteli, je různý. U pitné vody jsou nejdůležitější cesty
- fekálně orální (ingesce),
- přenos kontaktem (koupání, mytí, fyzický kontakt – styk s pokožkou či sliznicí),
- vzduchem (aerosol tvořící se ve sprchách, klimatizačních zařízeních apod.) či
- perkutánní infekce (nepoškozenou pokožkou nebo při zraněních).
Mikroorganismy způsobující infekční onemocnění jsou buď původu fekálního, které lidé a zvířata vylučují do vnějšího prostředí ve fekáliích (např. Salmonella, Shigella, patogenní E. coli, Vibrio cholerae, virus hepatitidy A a E, parazitičtí prvoci Cryptosporidium a Giardia), nebo nefekálního, což jsou mikroby běžně se v okolním prostředí vyskytující, které označujeme jako patogeny oportunní (např. Pseudomonas aeruginosa, netuberkulózní mykobakteria, Legionella sp.). Jejich pomnožení v pitné vodě závisí na mnoha faktorech, mezi jiným na
- velikosti a složení počátečního inokula,
- obsahu živin,
- teplotě vody,
- době zdržení vody v síti,
- materiálu rozvodů,
- koncentraci reziduálního dezinfekčního prostředku apod.
Table 1. Cesty přenosu patogenů spojených s vodou (upraveno podle WHO (28)), zde nejen pitnou, ale i rekreační 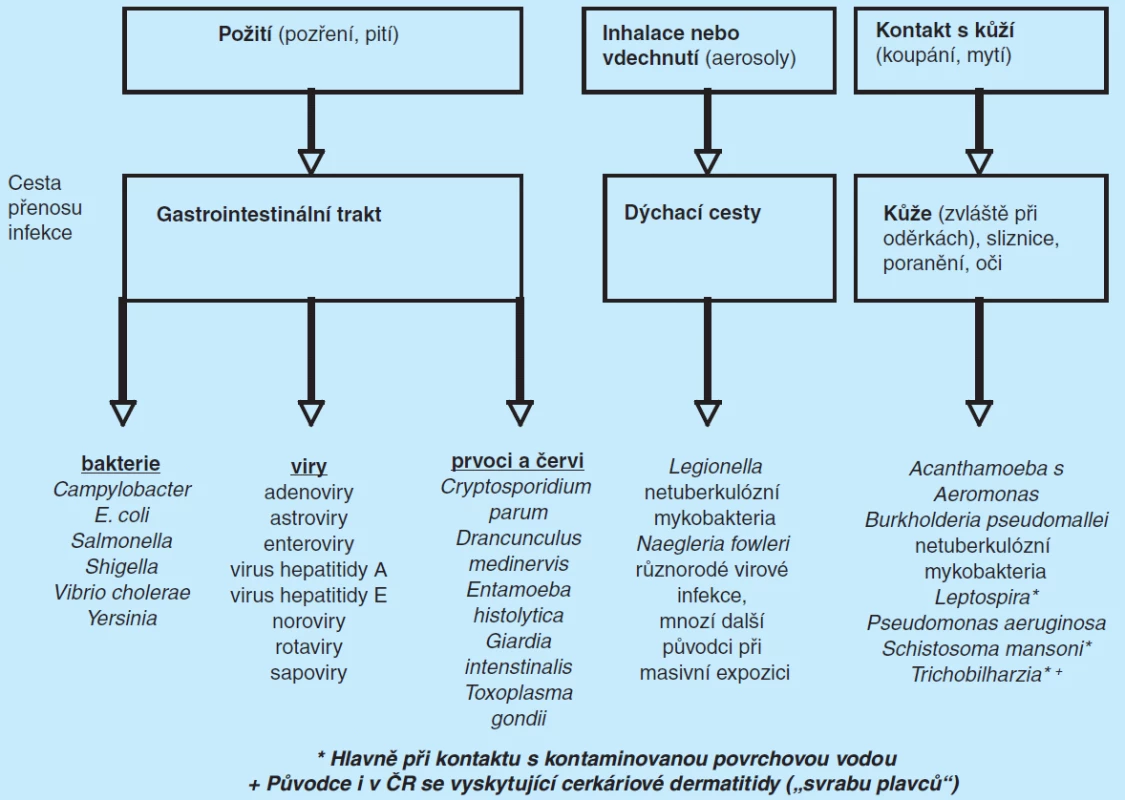
Vzhledem k množství mikroorganismů se budeme podrobněji věnovat těm, se kterými se v České republice setkáváme nejčastěji, nebo která mohou způsobit závažná onemocnění.
Infekční agens fekálního původu
Bakterie
Salmonely.
Jsou primárními střevními patogeny člověka i zvířat, rozlišuje se cca 1 200 sérotypů. Vyskytují se ve střevě člověka a zvířat, půdě, vodě odpadní i povrchové, odpadcích aj. Zmrazené přežívají měsíce, ve vodě za vhodných podmínek měsíce i roky. Jejich infekční dávka je vysoká – 106 (kromě S. typhi). Mezi nejznámější patří Salmonella enterica typhi a Salmonella typhimurium.
S. enterica typhi
je bakterie způsobující břišní tyfus, v minulosti nejčastější příčinu vodních epidemií. Ročně je ve světě hlášeno kolem 16 milionů případů, z toho 600 tisíc končících letálně. Nemoc začíná náhlým atakem horečky, bolestí břicha a hlavy, pokračuje celkovou schváceností, nevolností a průjmy s následnou dehydratací. Zdrojem nákazy může být pouze nemocný člověk nebo bacilonosič (dle údajů Očkovacího centra v Brně se bacilonosiči stává cca 3 až 5 % osob po prodělaném onemocnění).
S. typhimurium a další druhy (např. S. enteritidis)
jsou příčinou akutních průjmových onemocnění – salmonelóz. Vyznačují se krátkou inkubační dobou v délce 8–10 hod a explozivním charakterem epidemie, tj. během několika hodin onemocní většina nákaze exponovaných osob. V Evropě je patrný stoupající trend, voda však není hlavní cestou přenosu. Většinou kontaminuje potraviny, v nichž se pak salmonely pomnoží – je tedy považována za typickou alimentární infekci (5).
Campylobacter jejuni.
Častý patogen drůbeže a zvířat, který způsobuje onemocnění podobné salmonelóze, jehož výskyt je však podle současných odhadů asi 2x častější. Projevuje se průjmy (i krvavými), horečkou, bolestmi břicha a hlavy ad.
Shigella dysenteriae, S. flexneri, S. sonnei.
Způsobují vážné a vysoce nakažlivé onemocnění – bacilární úplavici. K nákaze stačí nízká infekční dávka, pouhých 100 buněk. Příznaky úplavice jsou bolesti břicha, křeče, ale především vodnaté průjmy s příměsí krve a hlenu vedoucí k dehydrataci. Zdrojem infekce je pouze nemocný člověk, hlavní cestou přenosu osobní kontakt, přenos pitnou vodou je však také dobře známý.
Vibrio cholerae.
Je původcem cholery. Jedná se o velice závažné, životu nebezpečné onemocnění. Bakterie se v tenkém střevě váží na enterocyty a produkují toxin choleratoxin, který je příčinou těžkých vodnatých až krvavých průjmů. V důsledku vysoké ztráty vody (až 25 l/den) a iontů (Cl, Na, K, HCO) dochází ke snížení krevního objemu a acidóze. Bez léčby může, zejména u dětí, dojít k úplnému vyčerpání draslíkových iontů, rozvrácení homeostázy a ke smrti.
Zdrojem infekce je nemocný člověk, přenos se děje alimentární cestou, fekáliemi kontaminovanou vodou či potravinami. Ročně se ve světě vyskytne asi 3 až 5 milionů případů a 100–120 tisíc úmrtí v důsledku tohoto onemocnění, především v rozvojových zemích v Asii, Africe a Jižní Americe (29). V ČR jsou evidovány pouze importované případy.
Escherichia coli.
Je součástí střevní mikroflóry lidí i zvířat, slouží jako indikátor fekálního znečištění pitné vody a většinou je nejen zcela neškodná, ale navíc se může podílet na tvorbě vitamínů B12 a K v GIT traktu svého hostitele.
Některé enteropatogenní kmeny však způsobují průjmy novorozenců, kojenců a dětí do 2 let věku. Klinický průběh bývá pozvolný, stolice vodnaté bez příměsi, žlutozelené, stříkavé, může dojít k dehydrataci. Jsou považovány za nebezpečnou nemocniční nákazu, zejména na novorozeneckých odděleních.
Příčinou epidemií z pitné vody se stal patogenní kmen E. coli O157:H7, který kromě krvavých průjmů může vyústit v hemolyticko-uremický syndrom (2 až 7 % případů), v některých případech končící smrtí v důsledku selhání ledvin. Mezi postiženými bývají často právě malé děti. Příkladem může být epidemie z pitné vody v kanadském městě Walkerton z r. 2000, při které došlo po silných deštích ke kontaminaci nedostatečně zabezpečeného podzemního zdroje splachem chlévské mrvy z okolních polí a zároveň zde selhal lidský faktor obsluhy úpravy vody.
Při epidemii, jejímž původcem byl vedle E. coli O157:H7 také Campylobacter jejuni, onemocnělo 2 300 osob (z 5 tisíců obyvatel městečka), z toho přes 70 muselo být hospitalizováno a 7 jich zemřelo. V důsledku této události se začalo s dlouhodobým sledováním cca 4 500 osob městečka. Letos byly publikovány výsledky této kohortové studie, z nichž vyplývá, že většina obyvatel (98 %) pila v době epidemie vodovodní vodu a přibližně 65 % z nich onemocnělo. Byla zjištěna závislost závažnosti průběhu onemocnění a následného výskytu „dráždivého tračníku“ (post-infectious irritable bowel syndrome PI-IBS) u dětí i dospělých; gastroenteritida může působit jako „spouštěč“ IBS. Dále byla zjištěna souvislost mezi průběhem onemocnění a rizikem rozvoje hypertenze a artritidy (20, 21, 26).
Viry
Viry hepatitidy A, E, F.
Jedná se o skupinu virů způsobujících hepatitidu. Ta může probíhat bezpříznakově nebo naopak s pestrými obtížemi (chřipkové, gastrointestinální či kloubní, ikterus), většinou ale nepřechází do chronického stadia. U hepatitidy typu E jsou ohroženy hlavně těhotné ženy ve 3. trimestru gravidity, onemocnění může v tomto případě končit letálně.
Zdrojem nákazy je i v tomto případě pouze nemocný člověk, k přenosu dochází fekálně-orální cestou buď přímo („nemoc špinavých rukou“), nebo nepřímo kontaminovanou vodou a potravinami.
Viry se vyznačují vyšší odolností vůči chemické dezinfekci a UV záření. Velmi odolný je virus hepatitidy A, vydrží několik hodin pobyt v prostředí s pH 1, týdny při pokojové teplotě a léta zmražený.
Epidemie hepatitid se vyskytují po celém světě včetně ČR, v posledních letech bylo u nás zaznamenáno několik epidemií hepatitid typu A z pitné vody.
Rotaviry
Hlavní virová příčina těžkých horečnatých průjmů u kojenců a malých dětí. Jsou známy teprve od 70. let 20. století, z vody jsou obtížně diagnostikovatelné a do statistik se dostávají nejčastěji jako „akutní infekční záněty GIT bez zjistitelného původce“. Vyznačují se vysokou nakažlivostí (udává se 10 virových částic jako infekční dávka). Rozhodujícím způsobem přenosu je přímý kontakt (fekálně-orální cesta), přenos je však možný i pitnou vodou.
Prvoci
Cryptosporidium.
Je prvok s vysoce odolným vývojovým stadiem – tzv. oocystami, které se často vyskytují v povrchových vodách, jsou rezistentní vůči chemické dezinfekci a pokud voda není důkladně filtrována (velikost pórů < 4 μm), mohou snadno pronikat i do vody pitné. Způsobuje průjmové onemocnění – kryptosporidiózu, která je dnes v USA a Velké Británii nejčastější příčinou epidemií z pitné i rekreační vody. Zdrojem onemocnění je člověk, přenos se děje pitnou i rekreační vodou.
Právě Cryptosporidium bylo původcem největší epidemie z pitné vody v historii moderního vodárenství, která proběhla v r. 1993 v USA ve městě Milwaukee. Obyvatelé města (1,6 mil.) byli zásobováni ze dvou úpraven upravujících vodu z jezera Michigan. V jedné z nich několik měsíců před událostí změnili technologii úpravy, čímž došlo ke snížení její účinnosti. Silné jarní deště pak zhoršily kvalitu vody a do upravené vody proniklo velké množství oocyst cryptosporidií. Onemocnělo 400 tisíc osob, 4 400 osob bylo hospitalizováno, 50–70 osob zemřelo (převážně osob postižených AIDS). Zajímavý je fakt, že epidemie byla odhalena až poté, co onemocnělo cca 200 tisíc osob.
Giardia intestinalis.
Způsobuje průjmové onemocnění (giardióza), navíc občas spojené s postižením jater. Odolným vývojovým stadiem je v tomto případě cysta, která se vyznačuje jen o málo nižší rezistencí k chemické dezinfekci než oocysty cryptosporidií, je však citlivá k UV záření. Nicméně nejlepším způsobem odstranění z pitné vody je taktéž filtrace (velikost pórů < 7 μm).
Infekční agens nefekálního původu – oportunní (podmíněné) patogeny
Legionella.
Je bakterie vyskytující se v nejrůznějším prostředí (v teplé vodě se může pomnožit do vysokých počtů), často inkorporuje do cyst améb. K přenosu dochází hlavně cestou inhalační (vdechnutí aerosolu při sprchování, ve vířivkách, v klimatizovaných prostorách), dále pak aspirací (při pití kontaminované vody dochází ke kolonizaci ústní sliznice). Riziko, že člověk onemocní, je závislé na predispozičních faktorech, virulenci, druhovém složení a denzitě legionel ve vodě, délce expozice ad. Způsobuje dva typy onemocnění:
- legionelózu. a
- Pontiackou horečku.
Legionelóza je vlastně těžká forma pneumonie. Příznaky:
- schvácenost,
- bolesti svalů a hlavy,
- febrilie,
- suchý neproduktivní kašel,
- průjem,
- zvracení.
Při komplikacích se objevují i příznaky postižení jater a ledvin – nastupují po 2–10 dnech. Pokud není onemocnění včas diagnostikováno a léčeno, může končit smrtelně. Attack rate (ukazatel vzplanutí) je < 1 %, ovšem průměrná letalita až 25 % (22)!
Legionela byla objevena v r. 1976, kdy zapříčinila epidemii ve Filadelfii v USA, při níž ze 450 účastníků sjezdu legionářů (odtud název) 221 onemocnělo a 34 zemřelo. V ČR se toto onemocnění pojí především s pacienty po transplantacích.
Pontiacká horečka je lehká forma onemocnění, které má inkubační dobu cca 36 hodin, trvá 2–5 dnů, vyznačuje se chřipkovými příznaky a spontánním vyléčením. Klinický obraz je vyvolán spíše reakcí organismu na inhalaci bakteriálního antigenu než invazí legionel.
Výskyt epidemií vodou přenosných chorob není omezen jen na rozvojové země, ale stále postihuje i země průmyslově vyspělé, s vysokým životním i hygienickým standardem, Českou republiku nevyjímaje. V ČR bylo v letech 1995–2005 zaznamenáno 27 epidemií a 1 489 hlášených případů onemocnění z pitné vody. Nejvíce případů bylo spojeno s akutní gastroenteritidou pravděpodobně infekčního původu (13 epidemií, 988 onemocnění), což znamená, že u poloviny epidemií nebyl přesný původce objasněn.
Z objasněných původců se jednalo
- v 5 případech o virovou hepatitidu A (263 onemocnění),
- ve 4 případech o bacilární úplavici (67 onemocnění),
- ve 3 případech o bakteriální infekce způsobené jiným mikroorganismem (Citrobacter, Klebsiella, E. coli O157, Campylobacter)
- po jednom případu salmonelózy a tularémie.
Co se týká struktury zdrojů pitné vody, pouze ve čtyřech případech byl příčinou epidemie veřejný vodovod, většinu měly na svědomí komerční (10 případů) a domovní (9 případů) studny (15).
Pitná voda jako zdroj expozice toxickým látkám
Koloběh vody na Zemi je otevřený a zranitelný systém, voda sama je výborné rozpouštědlo, a tak by nás nemělo překvapit, že i pitná voda může být znečištěna v průběhu své cesty „z přírody“ ke spotřebiteli, čili od zdroje až po kohoutek (1).
Za znečištění zdroje může někdy člověk (dusičnany, pesticidy ad.), jindy se jedná o přírodní výskyt některých látek, které se do vody dostávají z geologického podloží (např. arzén, fluoridy nebo obecně vyšší obsah všech rozpuštěných látek).
I v místě, kde se surová voda upravuje na vodu pitnou a její kvalita se zlepšuje, mohou být do vody vneseny nežádoucí látky. Mohou to být jednak samotné chemické látky používané k úpravě vody (například hliník z použitého koagulantu), ale především tzv. vedlejší produkty dezinfekce, které vznikají reakcí silného oxidačního (dezinfekčního) činidla s přírodními organickými či anorganickými látkami v surové vodě (například trihalogenmethany halogenované kyseliny octové či bromičnany) nebo rozpadem dezinfekčního činidla (např. chloritany).
K znečištění může dojít i při distribuci vody, a to především nevhodnými materiály, ze kterých může být v některých případech vyrobeno potrubí či jiné komponenty vodovodu. Pomineme-li korozi ocelového potrubí a „zaželezňování“ vody, které je však pro spotřebitele na první pohled díky zákalu a rezavé barvě patrné a velmi nepříjemné, mohou se do vody dostávat také olovo a měď. Olovo ze starých olověných přípojek a domovních rozvodů, popř. ze slitin typu mosazi nebo červeného bronzu, a měď tam, kde jsou nové měděné domovní rozvody a více korozivní voda. V obou těchto případech je však zvýšená koncentrace kovů problémem jednotlivých domů, nikoliv problémem plošným.
Teoreticky se v pitné vodě mohou vyskytnout stovky různých chemických kontaminant, ale v praxi se v našich podmínkách setkáváme s okruhem cca 10 látek, o kterých zde podrobněji referujeme. V praxi také jen výjimečně dochází k tomu, že by se u jedné vody našel zvýšený obsah více než jedné až dvou nežádoucích látek.
Dusičnany a dusitany.
Jejich zdravotní riziko spočívá v tom, že se v zažívacím traktu redukují na toxické dusitany. Ty v žaludku reagují se sekundárními aminy v potravě za vzniku tzv. N-nitroso sloučenin, které jsou podezřívány z karcinogenních účinků. Epidemiologicky se však zatím nepodařilo jednoznačně prokázat, že by vyšší obsah dusičnanů v pitné vodě způsoboval zhoubné nádory zažívacího traktu.
Dusitany
po vstřebání do krve způsobí přeměnu krevního barviva hemoglobinu na methemoglobin, jehož trojmocné železo nemá afinitu ke kyslíku. V důsledku toho dochází k hypoxii tkání a laktátové acidóze, což se v první fázi projeví cyanotickým zbarvením kůže, rtů a sliznic, při prohloubeném stavu bez včasné terapie (nitrožilní podání toluidinové modři) pak vnitřním dušením, poškozením funkcí mozku až selháním základních životních funkcí.
Methemoglobinémií (blue baby syndrome) jsou ohroženi především kojenci (zvláště do 3 měsíců věku), protože dosud nemají dostatečně vyvinutý mechanismus systému methemoglobin reduktázy přeměňující methemoglobin zpět na funkční hemoglobin. Navíc erytrocyty kojenců ještě obsahují nezanedbatelné množství fetálního hemoglobinu, který je snadno náchylný k oxidaci dvojmocného železa na trojmocné se všemi výše uvedenými důsledky (28, 11).
Od 60. let systematicky uplatňovaná primární prevence a osvěta ze strany hygieniků, pediatrů i neonatologů vedla u nás prakticky k vymizení kojenecké methemoglobinémie. V posledních letech jsou hlášeny jen ojedinělé případy, u kterých není zřejmé, zda vznikly v souvislosti s pitnou vodou (13). Nicméně ještě v roce 2008 došlo na Znojemsku k případu úmrtí na alimentární kojeneckou methemoglobinémii.
Dusičnany.
Expozice vysokému obsahu dusičnanů z vody má také strumigenní efekt a je též podezření, že má vliv na reprodukční funkce (zvýšená potratovost), zvyšuje incidenci diabetu typu I a je příčinou opakovaných akutních respiračních infekcí, ale tyto účinky se nepovažují za spolehlivě prokázané.
Olovo.
Ve zvýšeném množství se může v pitné vodě vyskytnout v objektech se starou vodovodní přípojkou nebo domovními rozvody z olověného potrubí. Odhadujeme, že dosud je v ČR asi 5 % takových domů (18). Nalézané zvýšené koncentrace nejsou již dnes takové, aby vyvolaly klinický obraz otravy olovem, jak ho známe z minulosti (bolesti břicha a kloubů, třes, anémie, zvýšený krevní tlak a známky poškození ledvin), ale stále jsou rizikové pro těhotné ženy a malé děti, protože zvýšená plumbémie vede k poškození vyvíjející se nervové tkáně s rizikem následných poruch inteligence a chování.
Měď.
Podobně jako olovo i měď se může v pitné vodě vyskytnout ve zvýšené míře pouze v objektech, které mají domovní rozvody z měděného potrubí a jsou současně zásobovány vodou agresivní vůči mědi. Na rozdíl od olova se však počet těchto objektů u nás postupně zvyšuje. Vyšší hodnoty mědi způsobují namodralou barvu a hořkou chuť vody a mohou dokonce způsobit bolest hlavy a břicha, zvracení či průjem a celkovou nevolnost. U malých dětí se zvláštní genetickou predispozicí mohou vysoké dávky mědi vyvolat zvláštní druh cirhózy (17). Na druhou stranu, určitý obsah mědi ve vodě má i pozitivní efekt – brání množení bakterií ve vodě a na stěnách potrubí.
Arzén.
Prvek, který se v některých oblastech dostává do vody ve zvýšeném množství vymýváním z geologického podloží. O jeho zdravotní nebezpečnosti se v posledních letech objevilo mnoho nových důkazů, takže jeho povolený obsah v pitné vodě byl, podobně jako u olova, zpřísněn. Způsobuje poškození kůže, cév a oběhového systému a zvyšuje riziko některých druhů rakoviny.
Arzén je i příčinou největší otravy z pitné vody v dějinách lidstva, ke které došlo v Bangladéši, kde byly po roce 1970 vybudovány tisíce vrtaných hlubokých studní jako náhrada za mikrobiologicky znečištěné mělké studny, ale nepočítalo se s vysokým přirozeným obsahem arzénu v podzemní vodě v koncentracích až jednotek mg/l. Tato voda zde způsobila a stále působí vážné zdravotní potíže téměř milionu obyvatel.
I v ČR jsou některé oblasti s přirozeně vyšším obsahem arzénu v podloží (Sedlčansko, Příbramsko, Říčansko, Náchodsko ad.), ale nemáme žádné důkazy, že by zdejší nejvyšší zjištěné koncentrace arzénu ve vodě – obvykle do 100 μg/l – způsobovaly zdravotní problémy.
Hliník.
Do pitné vody se dostává ve stopách především jako zbytek hlinitých koagulantů používaných při úpravě vody a nedokonale odfiltrovaných, ale může být i přírodního původu (vyluhování z půd a podloží). V koncentracích ve vodě se obvykle vyskytujících není akutně toxický, může však ovlivnit barvu vody a tím vyvolat stížnosti spotřebitelů. Poté, co bylo v 70. letech zjištěno, že vyšší obsah hliníku v dialyzačním roztoku (kam se dostával z pitné vody) způsobuje určité druhy demence u dialyzovaných pacientů (7), byly jednak stanoveny závazné požadavky na kvalitu těchto roztoků, a vedle toho zahájena diskuse o tom, zda také samotná expozice hliníku z pitné vody (orální cestou) může mít neurotoxický účinek při chronickém příjmu. Byla provedena řada epidemiologických studií a část z nich určitý vztah k některým neurodegenerativním onemocněním naznačuje. Ale uvážíme-li metodické nedostatky těchto studií a hlavně fakt, že pitná voda se na celkovém příjmu hliníku podílí méně než 5 %, nepovažuje žádná ze světových významných toxikologických komisí a zdravotních agentur tento vztah za prokázaný (28).
Pesticidy.
Představují širokou škálu různých chemických látek určených k hubení nežádoucí vegetace, hmyzu, plísní apod. Vzhledem k různé chemické povaze mezi nimi najdeme látky od vysoce toxických po prakticky netoxické a i jejich účinek na zdraví je podle toho velmi různorodý (poškození jater, ledvin nebo krvetvorby, karcinogenní účinky, narušení hormonálního a reprodukčního systému atd.).
Zatímco v počátcích byly pesticidní látky velmi perzistentní (DDT, heptachlor, lindan), nové generace pesticidů jsou již poměrně rychle odbouratelné a mnohem méně toxické. V ČR jsou v pitných vodách nalézány pesticidní látky poměrně vzácně, a pokud už, tak ve velmi nízkých koncentracích, které rozhodně nepředstavují zdravotní riziko.
Fluoridy.
Protože se v ČR přestala voda uměle fluoridovat již v r. 1993, jsou místní vyšší (nadlimitní) hodnoty ve studnách a třech vodovodech (v r. 2008) čistě přírodního původu. Vyšší hodnoty mohou být příčinou zubní fluorózy (skvrnitost zubů, která vzniká narušením skloviny). Ještě vyšší obsah pak může způsobit tzv. kostní fluorózu, která může mít až podobu vážných deformit kostí, ale takové koncentrace se v našich vodách nenacházejí.
Železo.
Běžná součást přírodních vod, ale jeho obsah v pitné vodě se může zvyšovat také korozí potrubí. Koncentrace 0,3 mg/l a vyšší mohou negativně ovlivnit organoleptické (senzorické) kvality vody (hořká svíravá chuť, žlutavá barva, rezavý sediment), barvit prádlo nebo vyvolávat zákal, ale zdravotní riziko při obsahu pod 1 mg/l nehrozí. Při vyšších koncentracích může v tkáních vyvolávat oxidační stres.
Mangan.
Má podobnou problematiku jako železo, též je častý společný výskyt – namísto rezavě však barví hnědočerně. Překročení limitní hodnoty, která je stanovena právě s ohledem na ovlivnění organoleptických vlastností, ještě nepředstavuje zdravotní riziko. Vysoké koncentrace (nad 0,5 mg/l) jsou podezřívány z vyvolání degenerativních změn na nervové soustavě (3).
Sírany.
Jsou přirozenou součástí všech vod. Vyšší koncentrace nad 400 mg/l mohou ovlivnit chuť vody a za současné přítomnosti hořčíku způsobit průjmy zvláště u přechodných spotřebitelů, kteří nejsou na daný zdroj vody adaptováni. Oblastí s tímto specifickým podložím však v ČR není mnoho a vysoké koncentrace schopné vyvolat zmíněné problémy jsou dnes především záležitostí některých domovních či komerčních studní, ale jen vzácně veřejného zásobování – v roce 2009 měly 4 vodovody výjimku na obsah síranů vyšší než 400 mg/l, s maximem 690 mg/l.
Rozpuštěné látky (celková mineralizace).
V přírodě se vyskytující voda, ať už podzemní či povrchová, která se používá jako voda pitná, není nikdy chemicky čistou sloučeninou H2O, ale jedná se o systém ve vodě rozpuštěných plynů a především minerálních a zčásti též organických látek přírodního původu. V závislosti na místních geologických podmínkách nalézáme vody velmi různého složení. Obvyklé hodnoty obsahu rozpuštěných látek se u pitné vody pohybují v řádu několika set mg/l (nejčastěji cca 200–400 mg/l).
Určitý obsah rozpuštěných látek v pitné vodě je důležitý jak z hlediska zdravotního, tak i chuťového. Rizika příliš nízké nebo naopak příliš vysoké mineralizace pitné vody byla probrána v předchozím sdělení série článků věnovaných této problematice (14)
Léčiva.
V poslední době bylo některými médii ve vztahu k pitné vodě zdůrazňováno riziko z přítomnosti stopových koncentrací zbytků léčiv, především těch hormonálně aktivních. I když nepovažujeme tuto věc za reálný problém, z důvodu značné publicity je potřeba se touto záležitostí zabývat.
Používané procesy čištění odpadních vod jsou schopny obvykle zachytit tyto látky pouze částečně, a tak se léčiva dostávají do povrchových vod. V několika případech v zahraničí, kdy vodárny používají jako zdroj surové vody dolní toky velkých řek, byla stopová množství léčiv kvantitativně stanovena i v pitné vodě (z cca 70 sledovaných látek jich bylo takto zjištěno asi 20), nicméně v naprosté většině dosud vyšetřených vzorků nebyly tyto látky nalezeny.
Dosud žádný z pokusů o hodnocení zdravotního rizika těchto nálezů, i když byl uvažován nejhorší možný expoziční scénář, nezjistil pro žádnou z hodnocených látek jakékoli zdravotní riziko. Například predikovaná nejhorší expozice dětí estrogenům z pitné vody je asi 150 x nižší než jejich expozice přírodním estrogenům z mléka (6). Pokud se jedná o problém, pak nikoliv hygienický, ale psychologický, který podněcují média tím, že dávají do souvislosti např. reálné nálezy ryb se změnou pohlaví vlivem expozice hormonálně aktivním látkám v řekách pod výpustí čistíren odpadních vod a potenciální expozici člověka z pitné vody, i když se jedná o nesrovnatelné expozice (8, 9).
Vedlejší produkty dezinfekce (VPD).
Jedná se o velkou skupinu látek – dosud bylo identifikováno více než 600 VPD – z nichž větší část se vyskytuje ve stopových množstvích, ale některé, např. trihalogenmethany (THM) nebo halooctové kyseliny, v dobře měřitelných koncentracích. U mnohých těchto látek existují laboratorní důkazy o jejich toxicitě a karcinogenitě, nicméně jak je tomu s účinkem na člověka, který je exponován – v porovnání s experimenty na zvířatech – relativně velmi nízké dávce, není dosud zcela jasné.
Závěrem kritického zhodnocení dosud publikovaných epidemiologických studií, provedených v rámci výzkumného projektu HIWATE (Health Impacts of long-term exposure to disinfection by-products in drinking WATEr), bylo konstatováno, že existuje dostatečný důkaz mezi expozicí vedlejším produktům chlorace (měřeným jako THM) a výskytem rakoviny močového měchýře; statisticky významný vztah byl ale potvrzen pouze u mužů – pro nejnižší kumulovanou expozici THM 15–50 mg vychází odds ratio 1,22 (95% CI 1,01 – 1,48), pro nejvyšší kumulovanou expozici THM > 1000 mg je odds ratio 1,50 (95% CI 1,22 – 1,85) (23, 24).
Důkazy pro jiné druhy nádorů, včetně dříve uváděného kolorektálního karcinomu, nejsou považovány za dostatečně průkazné. Také zhodnocení studií zkoumajících možné nepříznivé ovlivnění reprodukčních funkcí, o kterém se v souvislosti s expozicí VPD hovoří, potvrdilo určité důkazy pro souvislost mezi expozicí VPD a hypotrofií plodu (SGA), intrauterinní růstovou retardací (IUGR), méně pak mezi expozicí VPD a předčasným porodem, zatímco důkazy pro ostatní popisované projevy – např. nízká porodní váha, narození mrtvého plodu, vrozené vady nebo kvalita spermatu – byly shledány jako nekonzistentní a nepřesvědčivé. Některé práce potvrdily souvislost vzniku vrozených vad nervové či urogenitální soustavy, srdce aj. v závislosti na expozici VPD, jiné nikoliv (23, 24). Samotné mechanismy, jakými VPD způsobují nepříznivé zdravotní efekty, nejsou dosud zcela jasné.
V porovnání s jinými riziky z životního prostředí je však riziko z vedlejších produktů dezinfekce v pitné vodě relativně nízké, a situace v ČR poměrně příznivá, protože díky kvalitní úpravě povrchových vod a povoleným dávkám chloru jsou nalézané hodnoty THM výrazně pod povoleným limitem (limitní hodnota THM je 100 μg/l, průměrné nalézané koncentrace pak na úrovni 10 až 15 μg/l) (19).
Musí být ve vodě chlor?
Chlor začal být k dezinfekci vody používán na počátku 20. století (2) a spolu s dalšími opatřeními (filtrace vody, zavádění kanalizace a čištění odpadních vod) významně přispěl k redukci výskytu vodou přenosných chorob v první polovině 20. století. Většinou se dosud přidává do vody v takovém množství, aby jako tzv. zbytkový aktivní chlor pomáhal vodu chránit před sekundárním znečištěním ještě během distribuce potrubím. V ČR je povoleno, aby voda u spotřebitele obsahovala nejvýše 0,3 mg volného chloru na litr vody, ale přítomnost zbytkového chloru v distribuované vodě se legislativně nevyžaduje a reálné (průměrné) nálezy na konci sítě jsou u nás obvykle na hranici měřitelnosti (0,04 mg/l).
Přestože v blízkosti vodárny se někdy nalezne i vyšší hodnota do 1 mg/l, jedná se stále o koncentrace, které nepředstavují přímé zdravotní riziko. Mohou však nepříznivě ovlivnit chuť a pach vody, u citlivých osob též dráždit pokožku. Nepřímé riziko může spočívat ve vzniku vedlejších produktů chlorace (viz výše). Tyto nevýhody, spolu s odborným zpochybněním, že by hodnoty v desetinách mg/l mohly představovat efektivní bariéru případné výraznější sekundární kontaminaci, vedly v řadě zemí k přehodnocení způsobu použití chloru a změně strategie zajištění nezávadnosti vody, která již není na zbytkovém chloru v síti založena (4). Proto většina pitné vody v Německu, Nizozemí, Rakousku či Švýcarsku je dnes už distribuována bez chloru, což vede k větší spokojenosti tamních spotřebitelů i hygienických orgánů. Tento trend se začíná postupně objevovat i v ČR. Vodárny však musí mít v pohotovosti zařízení k dezinfekci distribuované vody pro případ nečekaného znečištění vody nebo zhoršené epidemické situace.
Akutní a chronické účinky
Účinek agens obsažených v pitné vodě se může projevit po různě dlouhé době expozice. Odezvu organismu, tj. onemocnění, můžeme očekávat buď velmi rychle (akutní účinek), nebo až za dlouhou dobu (účinek chronický) – podle toho, jaká závadná součást a v jaké koncentraci (respektive počtu/dávce) je ve vodě přítomna.
Tradičně platí, že mikroorganismy vyvolávají účinek akutní, kdežto chemické látky stojí za účinkem chronickým. Toto rozdělení však nelze aplikovat na všechny případy, mohou existovat i výjimky. Ačkoliv obvyklá doba od pozření vody do prvních projevů infekčního onemocnění se pohybuje v řádu hodin, maximálně několika dnů, existují případy, kdy je člověk vodě obsahující infekční agens exponován léta, ale k projevům onemocnění dojde pouze tehdy, oslabí-li se jeho imunitní systém.
Chemické látky se v pitné vodě obvykle vyskytují v koncentracích, které mohou u člověka vyvolat poškození zdraví až za několik měsíců, či spíše let pravidelné expozice. I zde však existují výjimky:
- vysoký obsah dusičnanů může u kojenců vyvolat methemoglobinémii během několika dnů,
- požití koncentrované síranohořečnaté vody způsobí průjem za několik hodin,
- vysoká koncentrace mědi (např. z nového měděného domovního rozvodu) vyvolá nevolnost a zvracení téměř okamžitě v řádu minut či několika málo hodin.
Podobný průběh lze očekávat i u různých havárií.
V některých případech je však možné se dlouhodobým požíváním jak mikrobiologicky, tak chemicky závadné vody na tuto vodu adaptovat. Například u konzumenta dojde následkem opakované expozice nízkému počtu některých patogenů k vytvoření specifické imunity, nebo opakované pití síranohořečnaté vody vede ke zvýšení prahu pro manifestaci projímavého účinku.
Zdravotní rizika z teplé vody
Pitná voda je v obytných budovách ohřívána a používána k různým hygienickým účelům. Používat teplou vodu k pití či vaření se nedoporučuje, i když by měla být zdravotně nezávadná. Její kvalita nemusí být srovnatelná s pitnou vodou, protože se do ní přidávají některé další chemické přípravky a vyšší teplota může vést k většímu vyluhování některých látek z potrubí a podporovat růst některých mikroorganismů.
Prokázané riziko je u teplé vody nikoliv z expozice ingescí, ale inhalací – vdechování aerosolu při sprchování v případech, kdy teplá voda obsahuje vysoké počty legionel či atypických mykobakterií, může zejména u osob s oslabenou imunitou způsobit zánět plic.
Po několika epidemiích legionelózy v tuzemských nemocnicích ve druhé polovině 90. let byly vydány nové hygienické předpisy, které donutily nemocnice a obdobná zdravotnická zařízení začít o rozvody teplé vody systematicky pečovat (27). Tím se sice problémům v nemocnicích daří do značné míry předcházet, ale problém se přesouvá jinam. Imunitně oslabený pacient je z nemocničního, po stránce legionel „sterilního“ prostředí propuštěn domů, kde se nakazí legionelózou z teplé vody, protože na obsah legionel v teplé vodě bytových domů se závazné předpisy nevztahují.
Zvláštní riziko z teplé vody představují některé typy améb (např. akantaméby), které mohou u osob používajících kontaktní čočky způsobit keratitidu, protože pronikají skrze drobné léze způsobené kontaktem čočky s rohovkou. Proto se také nedoporučuje omývat kontaktní čočky ve vodě z kohoutku (12).
Pitná voda a citlivé skupiny populace
Konzumace pitné vody přináší konzumentovi zdravotní prospěch, ale zároveň představuje, především pro některé skupiny obyvatel, i jisté zdravotní riziko. Tyto skupiny označujeme jako citlivé skupiny populace a řadíme sem
- malé děti,
- těhotné ženy, a
- osoby s imunodeficiencí.
U malých dětí je možnost nákazy či ohrožení chemickou látkou při požívání pitné vody mnohem vyšší než u normální dospělé populace. Důvodem je nedostatečně vyvinutý imunitní a enzymový systém, vyšší příjem vody v přepočtu na tělesnou hmotnost i vyšší zranitelnost vyvíjejících se tkání. Jako příklad mohou posloužit v textu již zmiňovaná methemoglobinémie, fluoróza, neuropsychická postižení u dětí konzumujících vodu s vysokým obsahem olova či některá infekční onemocnění.
Podobná je situace u těhotných žen, kde se jedná především o riziko poškození plodu např. olovem, dusičnany, případně některá infekční onemocnění, kdy je ohrožena i sama žena (hepatitida E).
Osoby se sníženou imunitou (např. pacienti s AIDS, po transplantacích, onkologičtí pacienti ad.) jsou mnohem vnímavější k veškerým infekčním chorobám, které u nich mají i daleko těžší průběh, v některých případech končící smrtí (legionelóza, kryptosporidióza, průjmy způsobené E. coli O157:H7 apod.).
Zvláštní citlivou skupinou jsou pak osoby, které konzumují větší objemy vody, než je obvyklé a dostávají tak do organismu s vodou i více toxických látek nebo větší infekční dávku. Takovými osobami mohou být např. někteří psychiatričtí pacienti s psychogenní polydipsií, kteří denně vypijí 5 až 10 i více litrů vody (10), zatímco limity toxických látek ve vodě vycházejí z předpokladu denní konzumace 2 litrů vody.
Při velké vodní epidemii giardiózy v Bergenu v roce 2004 byly zase nejpostiženější skupinou zdravé sportující ženy ve věku 20–29 let, jejichž příjem vody byl vyšší než u ostatních skupin obyvatel, čímž dostaly i největší infekční dávku (25).
Závěr
Kvalita pitné vody se v ČR za posledních 20–30 let významně zlepšila a dnes nepředstavuje vážný hygienický problém. Přesto může být v ojedinělých případech zdrojem onemocnění, a pro praktického lékaře je pak důležité myslet v těchto případech také na vodu jako jednu z jeho možných příčin. Tím máme na mysli akutní účinky, dále shrnuté, protože jen u těch lze v běžné lékařské praxi prokázat souvislost mezi onemocněním a expozicí rizikovému faktoru přítomnému ve vodě.
Voda může samozřejmě obsahovat i některé látky, které vyvolají poškození zdraví až při chronické expozici. Protože se však jedná o případy relativně vzácné, prokázat tento příčinný vztah lze jedině pomocí speciálních epidemiologických metod, a to (až na výjimky) na úrovni populace, nikoliv jednotlivce. V této situaci by měl být praktický lékař v ideálním případě schopen svému pacientu zodpovědět případnou otázku po závažnosti takového rizika.
V rámci každoroční zprávy o kvalitě pitné vody v ČR je též hodnoceno karcinogenní riziko z konzumace vody z veřejných vodovodů, které vychází ze zjištěných koncentrací 12-ti pravidelně monitorovaných organických látek, u kterých je tento účinek prokázán nebo předpokládán. Provedené výpočty ukazují, že konzumace pitné vody může teoreticky přispět k ročnímu zvýšení pravděpodobnosti vzniku nádorových onemocnění hodnotou přibližně 2x10-7, což znamená 2 dodatečné případy nádorových onemocnění na 10 milionů obyvatel (19).
Z akutních (infekčních) účinků připadá v úvahu gastroenteritida (především bacilární úplavice, virová hepatitida A a jiné virové průjmy) a legionelóza (především u imunosupresivních pacientů propuštěných do domácího ošetřování), méně často keratitida.
Z akutních (toxických) účinků připadá v úvahu kojenecká methemoglobinémie (jen u domovních studní), gastroenteritida (zvracení, průjem, bolest hlavy) z vysokého obsahu mědi (voda bývá hořká, může se vyskytnout u nového domovního potrubí z mědi či u nové lednice s funkcí chlazení vody napojené na vodovod) nebo z vyššího obsahu síranů a hořčíku (některé domovní studny, především na Jižní Moravě).
Podceňovat by se neměla neurotoxicita pro malé děti (staré domovní rozvody z olova).
V uvedených případech by dotaz na způsob zásobování pitnou vodou, popř. aktuální konzumaci vody z jiných zdrojů měl patřit k základním otázkám v rámci diferenciální diagnostiky a hledání příčin onemocnění.
Poděkování
Publikace byla zpracována v rámci projektu WaterRisk (MŠMT ČR; id. kód 2B06039).
MUDr. Hana Jeligová
Státní zdravotní ústav
Odbor hygieny životního prostředí
Šrobárova 48
100 42 Praha 10
Email: hjelig@szu.cz
Sources
1. Bencko, V. Does surface water treatment need special measures in the Czech Republic? In: Dura G. et al. (eds.) Management of Intentional and Accidental Water Pollution. NATO Security through Science Series. Springer 2006, p. 151-165.
2. Bencko, V. Sté výročí zahájení pravidelné dezinfekce pitné vody chlorem. Prakt. Lék. 2009, 89(3), s. 149-151.
3. Bencko, V., Cikrt, M. Mangan. In Bencko, V. a kol. Toxické kovy v životním a pracovním prostředí člověka. 2. vyd. Praha: Grada Publishing 1995, s. 167-176.
4. Bencko, V., Kožíšek, F. 100. výročí pravidelné dezinfekce pitné vody a její další vývoj. Hygiena 2009, 54(4), s. 130-135.
5. Bencko, V., Príkazská, M. Alimentární infekce a intoxikace bakteriálními toxiny. Prakt. Lék. 2010, 90(5), s. 274-279.
6. Caldwell, D.J., Mastrocco, F., Nowak, E. et al. An assessment of potential exposure and risk from estrogens in drinking water. Environ. Health Perspect. 2010, 118(3). p. 338-344.
7. Cikrt, M. Hliník. In: Bencko, V., Cikrt, M., Lenre, J. Toxické kovy v životním a pracovním prostředí člověka. 2. vyd. Praha: Grada Publishing 1995, s. 125-136.
8. De Rosa, C.T., Pohl, H.R., Bencko, V. et al. Zdravotní rizika xenobiotik ovlivňujících endokrinní systém. 1. Ekologické aspekty a mechanismus jejich působení. Prakt. Lék. 2001, 81(9), s. 490-494.
9. De Rosa, C.T., Pohl, H.R., Bencko, V. et al. Zdravotní rizika xenobiotik ovlivňujících endokrinní systém. 2. Důsledky pro zdraví člověka a strategie prevence. Prakt. Lék. 2001, 81(11), s. 619-623.
10. Chval, J. „Intoxikace vodou“ u psychiatrických pacientů. Psychiatr. prax. 2007, 2. s. 94–96.
11. Jabor, A. a kol. Vnitřní prostředí. 1. vyd. Praha: Grada Publishing 2008, s. 397-398.
12. Kilvington, S., Gray, T., Dart, J. et al. Acanthamoeba keratitis: the role of domestic tap water contamination in the United Kingdom. Invest. Ophthalmol. Vis. Sci. 2004, 45, p. 165-169.
13. Kožíšek, F. Je vodovodní voda vhodná pro přípravu kojenecké stravy? Prakt. Lék. 2007, 87(4), s. 224-227.
14. Kožíšek, F., Jeligová, H., Bencko, V. Co by měl praktický lékař vědět o pitné vodě? – I. část: Voda v podpoře zdraví. Prakt. Lék. 2010, 90(4), s. 212-218.
15. Kožíšek, F., Jeligová, H., Dvořáková, A. Epidemický výskyt vodou přenosných chorob v České republice za období 1995 až 2005. Epidemiol. Mikrobiol. Imunol. 2009, 58, s. 124-131.
16. Kožíšek, F., Kos, J., Pumann, P. Hygienické minimum pro pracovníky ve vodárenství. SOVAK ČR, Praha 2006.
17. Kožíšek, F., Melounová, R. Idiopatická toxikóza způsobená mědí: vzácné jaterní postižení raného dětského věku. Čes. slov. Pediatrie 2000, 55(4), s. 255-260.
18. Kožíšek, F., Nešpůrková, L., Gari, D.W. et al. Olovo a pitná voda: situace v České republice. Vodní hospodářství 2008, 58(1), s. 1-4.
19. Kratzer, K., Kožíšek, F. Zdravotní důsledky a rizika znečištění pitné vody. Zpráva o kvalitě pitné vody v ČR. Odborná zpráva za rok 2008. SZÚ, Praha 2009.
20. Marshall, J.K. Post-infectious irritable bowel syndrome following water contamination. Kidney Int. Suppl. 2009, 112, S42-43.
21. Marshall, J.K., Thabane, M., Garg, A.X. et al. Walkerton Health Study Investigators. Eight year prognosis of postinfectious irritable bowel syndrome following waterborne bacterial dysentery. Gut 2010, 59(5), p. 605-11.
22. Marston, B.J., Lipman, H.B., Breiman, R.F. Surveillance for Legionnaires` disease. Risk factors for morbidity and mortality. Arch. Intern. Med. 1994 14, 154(21), p. 2417-2422.
23. Nieuwenhuijsen, M.J., Smith, R., Golfinopoulos, S. et al. Health impacts of long-term exposure to disinfection by-products in drinking water in Europe: HIWATE. J. Wat. Health 2009, 7(2), p. 185-207.
24. Nieuwenhuijsen, M.J., Grellier, J., Smith, R. et al. The epidemiology and possible mechanisms disinfection by-products in drinking water. Phil. Trans R. Soc. A. 2009, 367, p. 4043-4076.
25. Nygård, K., Schimmer, B., Søbstad, Ø. et al. A large community outbreak of waterborne giardiasis - delayed detection in a non-endemic urban area. BMC Public Health 2006, 6, p. 141.
26. Thabane, M., Simunovic, M., Akhtar-Danesh, N. et al. An outbreak of acute bacterial gastroenteritis is associated with an increased incidence of irritable bowel syndrome in children. Am. J. Gastroenterol. 2010, 105(4), p. 933-939.
27. Vyhláška č. 252/2004 Sb., kterou se stanoví hygienické požadavky na pitnou a teplou vodu a četnost a rozsah kontroly pitné vody, v platném znění.
28. WHO. Guidelines for Drinking-Water Quality. 3rd edition. WHO, Ženeva 2004.
29. WHO. Cholera. Fact Sheet No. 107. WHO, Ženeva 2010.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2010 Issue 10-
All articles in this issue
- Burn-out syndrom u lékařů
- Měření kvality života odinných pečovatelů
- Některé speciální otázky týkající se používání institutu „dříve projevených přání pacienta“
- Profesionální uspokojení lékařů a sester ve všeobecných praxích
- Konzumace alkoholu a situace v České republice
- Adrenální karcinom – úskalí diagnostiky
- Současný pohled na diagnostiku a léčbu karcinomu slinivky břišní
-
Evoluce a evoluční teorie pro lékaře
X. Sebeuvědomování - Celoživotní vzdělávání všeobecných praktických lékařů v ČR a e-learning
-
Co by měl praktický lékař vědět o pitné vodě?
II. část: Zdravotní rizika spojená s vodou - Dušnost ve stáří podmíněná onemocněním plic
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Dušnost ve stáří podmíněná onemocněním plic
- Burn-out syndrom u lékařů
- Současný pohled na diagnostiku a léčbu karcinomu slinivky břišní
- Celoživotní vzdělávání všeobecných praktických lékařů v ČR a e-learning
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

