-
Medical journals
- Career
Echinokokóza s obrazem peritoneální karcinomatózy
Authors: Z. Gazurová; P. Kaščák
Authors‘ workplace: Gynekologicko pôrodnická klinika, Fakultná nemocnica Trenčín, Slovensko, přednosta a primář MUDr. P. Kaščák, PhD.
Published in: Ceska Gynekol 2020; 85(1): 35-40
Category: Case Report
Overview
Cíl práce: Popsat případ echinokokového onemocnění v gynekologické praxi a poukázat na úskalí jeho diagnostiky.
Typ studie: Kazuistika.
Název a sídlo pracoviště: Gynekologicko pôrodnická klinika, Fakultná nemocnica Trenčín, Slovensko.
Vlastní pozorování: Prezentován je případ imunosuprimované pacientky s karcinomatózou peritonea, mírnou elevací Ca 125 a zvýšeným CRP suponující nález gynekologické etiologie s histopatologickým výsledkem a závěrem parazitárního onemocnění – echinokokózy (hydatidózy).
Závěr: V diferenciální diagnostice peritoneální karcinomatózy a ascitu zvláště u imunosuprimovaných pacientek s pozitivní sociální anamnézou je třeba zvažovat i možnost raritních parazitárních onemocnění, jako je echinokokóza, která se svými projevy podobá maligním nádorům.
Klíčová slova:
peritoneální karcinomatóza – Ascites – Ca 125 – echinokokóza
ÚVOD
Echinokóza (synonymum hydatidóza) je závažné parazitární onemocnění, které se svými projevy podobá maligním nádorům [4]. Je způsobena larválními stadii tasemnic rodu Echinococcus. V České republice a na Slovensku se setkáváme se dvěma formami této infekce. cystická echinokokóza je vyvolána Echinococcus granulosus a v současnosti jsou diagnostikované především importované humánní infekce z jižní a východní Evropy, severní Ameriky, Středního východu a střední Asie. Alveolární echinokokóza způsobená Echinococcus multilocularis je endemická na našem území a v posledních letech zaznamenáváme v České republice a na Slovensku zvýšený počet případů [7, 10]. V České republice bylo v letech 2006–2015 evidováno 24 případů onemocnění parazity rodu Echinococcus. Většinou se však jednalo o cystickou formu echinokokózy způsobenou Echinococcus granulosus [4]. V přírodě se nákaza těchto zoonóz udržuje v charakteristických epidemiologických cyklech, definitivním hostitelem jsou psovité šelmy, mezihostiteli dobytek nebo hlodavci. Člověk představuje pouze příležitostného hostitele [3, 7, 10]. Vehikulem pro přenos nákazy jsou v Evropě lesní plody či houby kontaminované stolicí obsahující vajíčka parazita, která jsou vylučována liškami nebo psy. Hlavním zdrojem infekce u člověka je přímý styk se psy, případně kočkami, jež se mohou nakazit ve volné přírodě od hlodavců [7].
Prevalence Echinococcus multilocularis v liščí populaci se v ČR pohybuje mezi 12 až 62 % [4]. Obě infekce postihují především játra a jsou důležité při diferenciální diagnostice ložiskových jaterních lézí. U cystické echinokokózy bývají postižena játra v 60–70 %, plíce v 15–20 %, ostatní orgány vzácněji. U alveolární echinokokózy jsou játra postižena až v 98 % případů. Nákaza probíhá dlouho asymptomaticky nebo jsou přítomny pouze nespecifické příznaky, jako tlakové bolesti břicha, trávicí obtíže (nevolnost, nechutenství) a celková únava. Na infekci může upozornit mírné zvýšení jaterních enzymů nebo palpačně hmatná zvětšující se rezistence v pravém podžebří. Horečka nebývá přítomna.
Cystická echinokokóza je obvykle benigní onemocnění, které často nevyžaduje chirurgickou ani farmakologickou léčbu. Cysty mají charakteristický vzhled při zobrazovacích vyšetřeních, jsou dobře ohraničené vůči okolní jaterní tkáni fibrózní vrstvou a vyplněné tekutým obsahem s vícečetnými septy. Závažnou komplikaci představuje ruptura cysty s rizikem anafylaktického šoku a diseminace infekce. Jaterní alveolární echinokokóza je mnohem závažnější onemocnění, obvykle je diagnostikováno v pokročilé fázi a radikální eradikace celého parazita není technicky možná. Léze vrůstá do jaterní tkáně invazivně a není výrazněji ohraničená vůči okolnímu parenchymu. V centru parazitárních hmot vznikají nekrotická ložiska a kalcifikace [3, 7, 10]. Rychlost růstu ložisek závisí na imunitní odpovědi hostitele a pohybuje se kolem 1–5 cm za rok. Ložiska dosahují velikosti mezi 1–15 cm, vzácně byly popsány u člověka ložiska větší než 20 cm [3]. Růst je podobně jako u maligních nádorů invazivní a časem může dojít zejména u imunokompromitovaných jedinců k tvorbě vzdálených metastáz. Neléčená vede k úmrtí více než 90 % nakažených v časovém horizontu 10–15 let [4].
Diagnostika je založena na kombinaci epidemiologické a sociální anamnézy, klinických příznaků, laboratorních testů, specifických sérologických vyšetření metodami enzymové imunoeseje (ELISA), western blot (WB) a zobrazovacích metod (zejména ultrazvukové a CT vyšetření, MRI). PET/CT je metoda dobře použitelná pro sledování efektu terapie [3, 4]. Definitivní diagnostiku a odlišení druhu echinokoka potvrdí bioptické vyšetření [4].
Management léčby se může lišit, od expektačního postupu „watch and wait“ až po invazivní chirurgickou léčbu. Závisí na definitivních výsledcích bioptického vyšetření, klinickém stavu pacienta, stagingové a ultrazvukové klasifikaci hodnotící velikost a typ jednotlivých parazitárních cyst platných podle World Health Organization Informal Working Group on Echinococcosis (WHO-IWGE) [1].
Základem terapie je resekce ložiska. U cystické formy by operace měla být co nejméně radikální, naopak u alveolární echinokokózy, je-li operabilní, je nutné radikální odstranění všech ložisek [10]. Transplantace jater představuje alternativu v případě, kdy je resekční výkon kontraindikován (nejčastěji při invazi ložiska do jaterního hilu), ale jde o raritní případy [4]. Pro ilustraci, v Institutu klinické a experimentální medicíny (IKEM) byla v letech 1995 až 2017 transplantace jater pro alveolární echinokokózu provedena pouze u dvou pacientek. Obě jsou po transplantaci v klinicky dobrém stavu, bez známek rekurence onemocnění. Chirurgická intervence by měla být vždy doplněna dlouhodobou chemoterapií, která brání relapsu onemocnění. Samotná chemoterapie je užívána pouze u inoperabilních případů, kde byla kontraindikována transplantace. Pacienti, u kterých resekce není možná, užívají tuto léčbu doživotně. Chemoterapie je založena na použití širokospektrálních antiparazitik ze skupiny benzimidazolů. V praxi se používají mebendazol (Vermox) a albendazol (Zentel), jejichž účinnost je srovnatelná [3, 7, 10]. Abendazol není v ČR zatím registrován na rozdíl od Slovenska. U neresekabilních případů použití benzimidazolů výrazně zvyšuje desetileté přežití z méně než 10 % na 85–90 % a patnáctileté přežití z 0 % na 70 %. Tato léčba je velmi dobře tolerovaná. Mezi nežádoucí účinky patří neutropenie, alopecie a teratogenita, proto je nelze užívat v těhotenství [4]. Léčba pacientů by měla probíhat na specializovaných pracovištích se zkušenostmi v problematice těchto infekcí a erudovaných v náročné hepatální operativě.
VLASTNÍ POZOROVÁNÍ
Pacientka ve věku 56 let s náhodným nálezem ascitu a suspektní karcinomatózou popisovanou na MR vyšetření byla přijata na kliniku k diagnostické laparoskopii a histologickému vyšetření. Pacientka subjektivně udávala už tři týdny průjmovitou stolici a za poslední měsíc zhubla asi 5 kg, přičemž nechutenstvím netrpěla. Taktéž si stěžovala na spotting po koitu trvající asi jeden rok. Gynekologická anamnéza pacientky byla bez pozoruhodností; menopauza nastala od 53 let, bez komplikací, a v minulosti absolvovala dvě hysteroskopie s frakcionovanou kyretáží; první v perimenopauzálním období a druhou v postmenopauze pro suspektní sonografický nález a krvácení, v obou případech byl histologický nález negativní. Preventivní prohlídky u svého gynekologa absolvovala pravidelně, vždy s negativním nálezem. Z osobní anamnézy je nutno zmínit, že pacientka je dispenzarizována u revmatologa pro séropozitivní revmatoidní artritidu III. stupně a léčena biologickou léčbou od roku 2010. Při standardní preventivní prohlídce v září roku 2017 u ambulantního gynekologa byla na ultrazvukovém vyšetření zjištěna volná tekutina v dutině břišní, v okolí dělohy a cavum Douglasi, ostatní nález v malé pánvi byl v normě. Odebrané onkomarkery byly negativní až na nesignifikantní elevaci Ca 125 (47 kIU/l).
Na základě subjektivních obtíží pacientky a klinicky nejasného stavu byla v rámci diferenciální diagnostiky provedena další vyšetření. Gastroenterologické a kolonoskopické vyšetření bylo negativní. Na provedeném MR vyšetření břicha a malé pánve byl popsán ascites, nespecifické ložisko v oblasti VIII. segmentu jater velikosti do 5 cm (v diferenciální diagnóze granulom, kalcifikovaná cysta, metastáza), dvě drobné cysty v II. a VI. segmentu jater subkapsulárně velikosti 7 mm a 10 mm (obr. 1, 2), drobné kalcifikáty bránice a kupule jater taktéž nespecifické etiologie a možné šíření tumorózního procesu peritoneálně v. s. karcinomatóza (obr. 3). Pro upřesnění diagnózy bylo realizováno i PET/CT vyšetření trupu, které popisovalo zvýšený metabolismus glukózy v oblasti levých adnex, difuzně patologicky zvýšený metabolismus glukózy ventrálně pod břišní stěnou, perihepatálně a v terénu ascitu suponující karcinomatózu peritonea, hepatosplenomegalii a ascites. S těmito anamnestickými údaji a vyšetřeními byla pacientka začátkem listopadu roku 2017 přijata na naši kliniku. V laboratoři byla přítomná zvýšená hodnota CRP (40 mg/l), bez leukocytózy, a elevace jaterních enzymů AST a ALT (0,82 µkat/l, 1,63 µkat/l), ostatní parametry byly v mezích normy.
Image 1. MR vyšetření, šipky ukazují dvě neostře ohraničená ložiska v játrech a okolní ascites 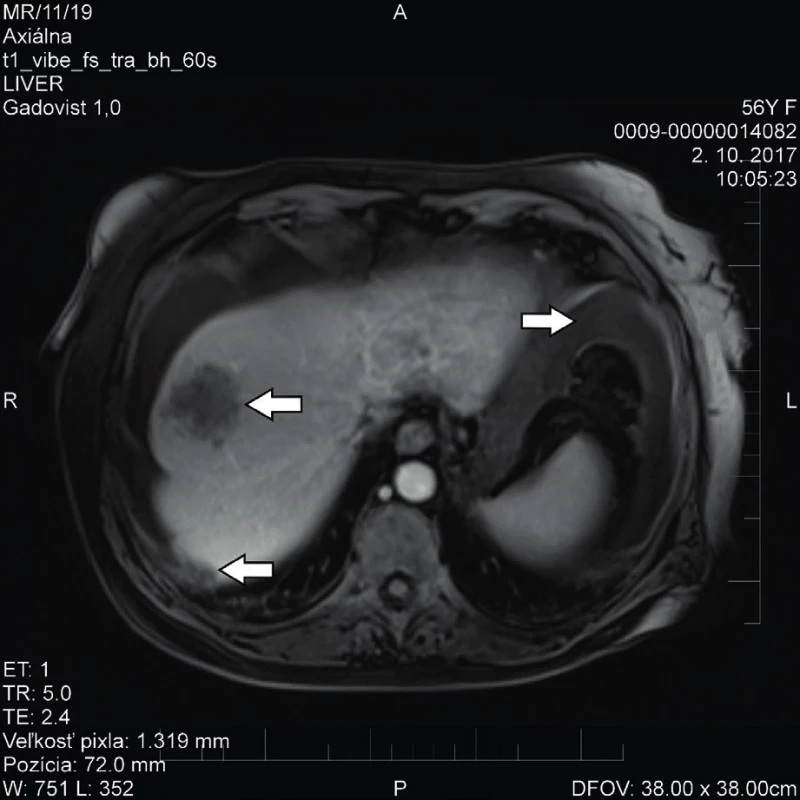
Image 2. MR vyšetření s ascitem a ložiskem v VIII. segmentu jater 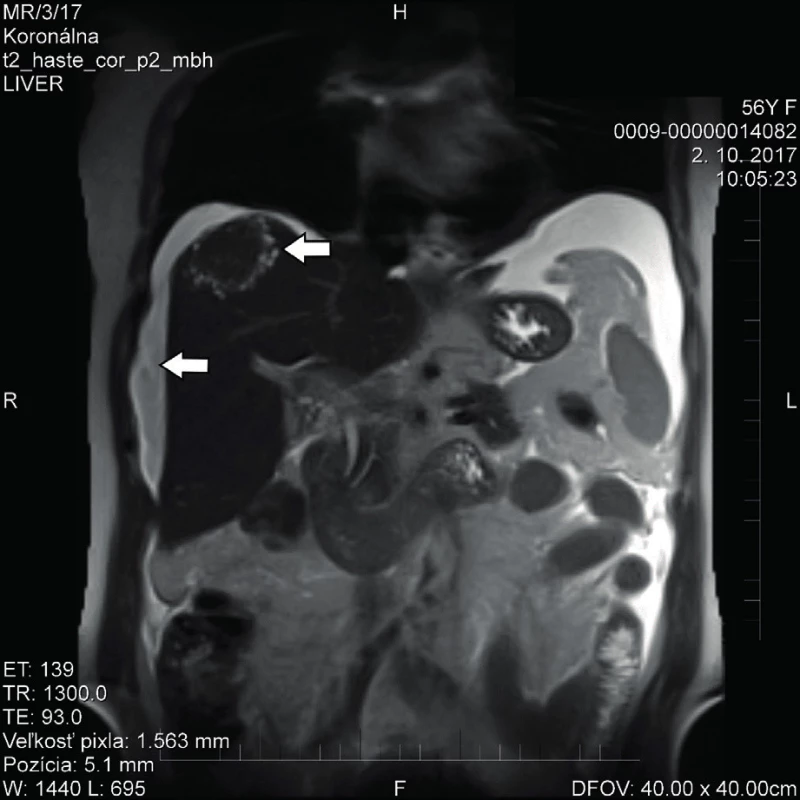
Image 3. MR vyšetření s karcinomatózou a ascitem 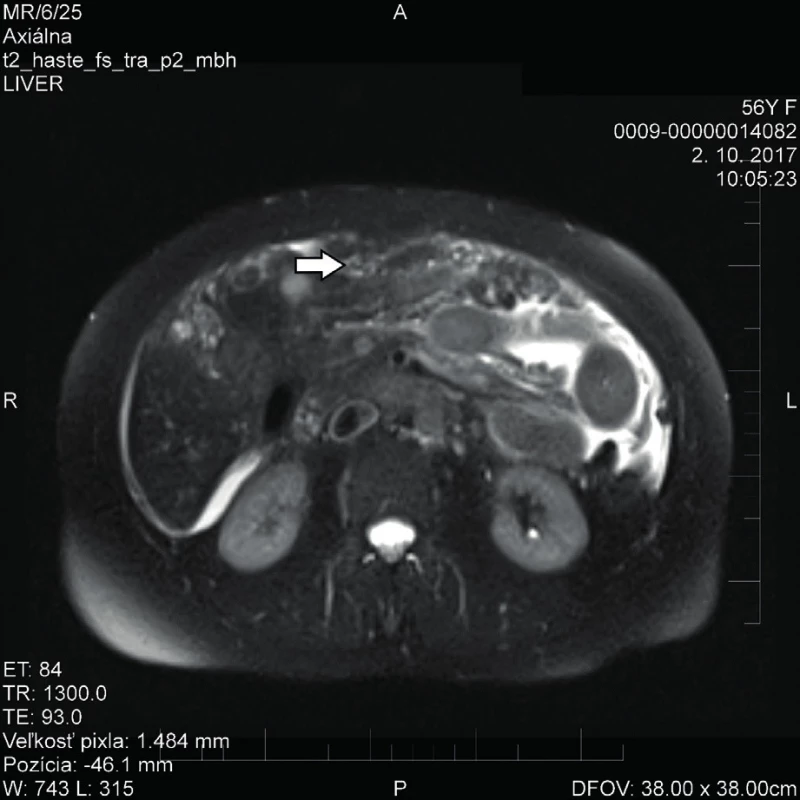
Při laparoskopické operaci jsme našli menší množství ascitu a na parietálním i viscerálním peritoneu kompletní miliární rozsev drobných bělavých popraškovitých v. s. metastatických ložisek. Kupule bránice byly oboustranně taktéž postiženy tímto rozsevem, stejně jako ligamentum falciforme hepatis, střevní kličky a závěsy i s postižením omenta. Origo metastatického rozsevu nám vzhledem k absenci nálezu primárního tumoru nebylo jasné, orgány malé pánve byly bez známek tumoru, normálního tvaru a velikosti, ale rovněž postižené stejným miliárním rozsevem. Vzhledem k suspektnímu nálezu jsme odebrali několik vzorků z peritonea na histologické vyšetření, ascites byl odpunktován a odeslán na cytologické vyšetření. Tím byl laparoskopický výkon ukončen a pacientka byla následující den v stabilizovaném stavu propuštěna domů.
Další postup a diferenciálně diagnostická rozvaha byly realizovány na podkladě histologického a cytologického vyšetření. V ascitu byla nalezena pouze smíšená reaktivní zánětlivá celulizace bez přítomnosti cytologicky maligních buněk. U odebraných vzorků z peritonea histopatolog popsal v řezech multilokulární pseudocystické formace tvořené eozinofilními lamelami, bez známek nádorového postižení. Popisovaný obraz svědčil pro parazitární onemocnění typu cystické echinokokózy (hydatidózy) bez známek neoplastického procesu (obr. 4, 5, 6). Na podkladě histologického výsledku byla dodatečně zjištěna a doplněna i pozitivní sociální anamnéza u pacientky; manžel je myslivec a s rodinou a dvěma psy bydlí na okraji menší vesnice u lesa. Podle údaje pacientky je v lokalitě jejího bydliště častý výskyt lišek.
Image 4. Histopatologie: lamelární struktura stěny echinokokové cysty; barvení HE, zvětšení 100krát 
Image 5. Histopatologie: lamelární struktura echinokokové cysty, vnitřní okraj cysty s dystrofickou kalcifikací; barvení HE, zvětšení 400krát 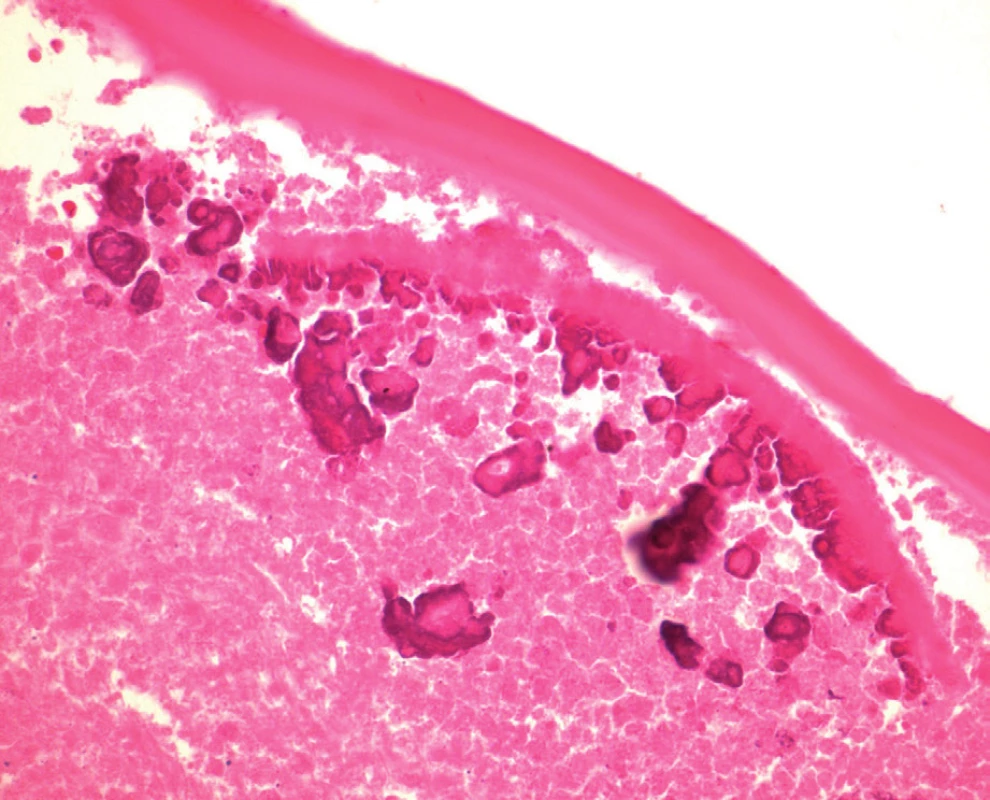
Image 6. Histopatologie: kolabovaná echinokoková cysta s demarkační linií fibroplastických změn, v okolí reziduální zánětlivá reakce; barvení HE, zvětšení 400krát 
Na základě výsledků a údajů byla pacientka k následnému sledování a léčbě předána do péče infektologické ambulance. Sérologická vyšetření verifikovala nákazu oběma druhy echinokokózy, Echinococcus granulosus 1 : 145 a Echinococcus multilocularis 1 : 196, a byla zahájena dostupná léčba chemoterapií abendazolem. Terapie byla na podkladě sérologických výsledků upravována. Při léčbě došlo k poklesu Ca 125 do úplné negativity, CRP se opakovaně pohyboval v pozitivních hodnotách, ale s poklesovou tendencí, tj. 30 až 20 mg/l, a hodnoty jaterních enzymů poklesly (AST 0,47 µkat/l, ALT 0,91 µkat/l). Při kontrolních MR vyšetřeních v červnu a v říjnu roku 2018 nedošlo k výraznější regresi či progresi nálezu v oblasti jater. Byly popisovány obdobné nespecifické ložiskové léze pravého laloku jater, bez podstatné změny velikosti a charakteru oproti předešlému MR vyšetření, a drobné cysty jater lokalizované subkapsulárně do maximální velikosti 10 mm (obr. 7). Vzhledem k sérologickým výsledkům a stacionárnímu nálezu MR vyšetření byla nasazena při posledním vyšetření v červnu roku 2019 opět chemoterapie abendazolem.
Image 7. Kontrolní MR vyšetření po léčbě s poměrně ostře ohraničenou ložiskovou lézí jater se známkami nekrózy, bez ascitu 
DISKUSE
U naší pacientky jsme v rámci diferenciální diagnostiky na podkladě přítomnosti ascitu a peroperačního nálezu uvažovali o maligním procesu v malé pánvi. Diagnóza echinokokózy může být díky její podobnosti s maligními nádory a raritnímu výskytu velice obtížná. Suspekci na maligní onemocnění podporoval i popis MR vyšetření potvrzující peritoneální karcinomatózu a nespecifická ložiska jater mohla být považována za metastatický rozsev onemocnění. I když v jednom z popisů padla okrajově zmínka o výrazně kalcifikované (echinokokové) cystě, nebyl tomu přikládán větší význam pro malé zkušenosti s tímto onemocněním a s jeho raritním výskytem.
Vznik ascitu může mít mnoho příčin, od peritonitidy, portální přetlak, přes onemocnění srdce až po maligní tumory. U případů ovariálních echinokokových cyst nalezených v literatuře nebyla o přítomnosti ascitu zmínka [5, 11, 12, 13]. Primární léze onemocnění je vždy popisována v játrech. Odtud je možné šíření hematogenní, lymfatickou cestou nebo per continuitatem [2]. Postižení malé pánve je většinou sekundární záležitostí vznikající při ruptuře primárních echinokokových cyst s rozsevem po peritoneu [9, 12, 13]. Obdobně jako u našeho případu, kdy u pacientky s rozsevem onemocnění po peritoneu a dutině břišní jsme nenalezli primární tumor. Při sekundárním postižení echinokokózou jsou nejčastěji zasaženy vnitřní pohlavní orgány (80 %) v sestupném pořadí ovaria, děloha a nejméně časté je postižení vejcovodů.
Primární pánevní echinokokóza je extrémně vzácná, incidence se pohybuje od 0,2 % do 0,9 %. Přesto byly popsány i případy primární echinokokózy v malé pánvi, konkrétně se jednalo většinou o ovariální cysty [5, 6, 12]. Hodnota CRP nebyla v dostupných kazuistikách zmiňována. Hladina CRP, jednoho z proteinů akutní fáze syntetizovaného v játrech, stoupá na podkladě nespecifické odpovědi organismu na infekční nebo neinfekční zánětlivý proces, v naší kazuistice možnou rupturu cysty a následný rozsev parazitárního onemocnění po peritoneu (v diferenciální diagnostice zvýšení CRP na vrub revmatoidní artritidy). V této souvislosti je přítomnost menšího množství ascitu na podkladě podráždění peritonea. Ca 125 jako nespecifický onkomarker karcinomu ovaria doprovází ascites a jeho nesignifikantní zvýšení nacházíme i u infekcí, endometriózy a mnoha negynekologických onemocnění. U gynekologických malignit je typické jeho mnohonásobné zvýšení, řádově ve stech až tisících jednotkách, což neodpovídalo našemu případu, kdy hodnota Ca 125 byla zvýšená jen lehce nad hranicí normy. Bohužel pro toto onemocnění neexistují žádné specifické příznaky a pacienti zůstávají dlouhá léta asymptomatičtí.
Problémem diferenciální diagnostiky je odlišení sekundárního nebo v raritním případě i primárního postižení oblasti malé pánve od gynekologických malignit či jiných ovariálních patologií a tumorů. Diagnóza je většinou stanovena na podkladě správné interpretace výsledků zobrazovacích metod (závisí na zkušenosti personálu a může být obtížná) histologie a především výsledků sérologických vyšetření. V neposlední řadě nesmíme opomenout epidemiologickou ani sociální anamnézu pacienta [13]. Ačkoli se toto onemocnění jeví benigněji než jiné gynekologické malignity, terapie může být dosti svízelná a zdlouhavá, ne-li doživotní. Neobjasněné zůstává, proč při tak relativně vysoké prevalenci infekce u lišek v endemických oblastech se setkáváme s tímto onemocněním u lidí poměrně vzácně [4]. Důvodem je zřejmě to, že se jedná o antropozoonózu, vůči které může být imunokompetentní jedinec rezistentní.
ZÁVĚR
Echinokokóza je stále velmi raritní parazitární onemocnění, ale neznamená to, že se s ní nemůžeme setkat v gynekologické praxi. Může představovat určitá úskalí v diagnostice, zejména pro svůj dlouhodobě bezpříznakový průběh a také podobnost s maligními onemocněními. Definitivní diagnóza je většinou stanovena až na podkladě sérologických výsledků.
MUDr. Zuzana Gazurová
Gynekologicko pôrodnická klinika FN
Legionárska 28
911 01 Trenčín
Slovensko
e-mail: z.gazurova@gmail.com
Sources
1. Abdulaziz, MA., Savio, J. Echinococcosus granulosus (hydatid cysts, echinococcosis). In NCBI Bookshelf. A service of the National Library of Medicine, National Institutes of Health. Treasure Island (FL): StatPearls Publishing, 2019 [online]. Dostupné z https://www.ncbi.nlm.nih.gov/books/NBK539751.
2. Abendstein, B., Zeimet, A., Rieger, M., et al. Alveolar echinococcosis with bulky peritoneal spread – a rare but important diagnosis in gynaecological practice. BJOG, 2000, 107(5), p. 695–697.
3. Eckert, J., Deplazes, P. Biological, epidemiological, and clinical aspects of echinococcosis, a zoonosis of increasing concern. Clin Microbiol Rev 2004, p. 107–135.
4. Husa, P. ml., Mihalčin, M., Husa, P. Alveolární echinokokóza – život ohrožující onemocnění. Klin Farmakol Farmacie, 2017, 31(1), s. 19–21.
5. Cheli, D., Methni, A., Gatri, C., et al. Pelvic hydatid (echinococcal) disease. Int J Gynaecol Obstet, 2010, 109(1), p. 45–48.
6. Khalid, S., Jamal, F., Rafat, D., et al. Coexistent borderline serous cystadenoma with multifocal hydatidosis in young female: lessons learnt. J Med Ultrasonic, 2016, 43(4), p. 553–556.
7. Kolářová, L., Stejskal, F. Hydatidóza cystická a alveolární (multilokulární). In Echinokokové infekce. Praha 4.3.2014: sborník příspěvků konference [online]. Dostupné z http://www.parazitologie.cz/akce/doc/sbornik/2014%20 seminar %20v%20LD_Hydatidoza.pdf.
8. Moazeni, M., Asadpour, M., Malekpour, SH. Influence of hydatid disease on pregnancy outcomes: an experimental study. J Obstet Gynaecol Res, 2018, 44(10), p. 1896–1901.
9. Selhi, PK., Grover, S., Narang, V., et al. Inoperative diagnosis of hydatid cyst of the ovary masquerading as tumor. Diagn Cytopathol, 2017, 45(3), p. 267–269.
10. Stejskal, F. Echinokokové infekce – vzácná postižení jater. Vnitřní Lék, 2015, 61(6), s. 509–510.
11. Tampakoudis, P., Assimakopoulos, E., Zafrakas, M., et al. Pelvic echinococcus mimicking multicystic ovary. Ultrasound Obstet Gynecol., 2003, 22(2), p. 196–198.
12. Uchikova, E., Pehlivanov, B., Uchikov, A., et al. A primary ovarian hydatid cyst. Aust N Z J Obstet Gynaecol., 2009, 49(4), p. 441–442.
13. Vural, M., Toy, H., Camuzcuoglu, H., Cece, H. Primary hydatid disease presenting as a pelvic mass. Gynaecology case report. J Obstet Gynaecol, 2010, 30(6), p. 637–639.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2020 Issue 1-
All articles in this issue
- Trendy v asistované reprodukci v datech Národního registru asistované reprodukce České republiky v letech 2007–2017
- Transabdominální punkce folikulů v IVF cyklu u pacientky po transpozici ovarií
- Bilaterální tubární gravidita
- Trombotické mikroangiopatie a těhotenství
- Závažná trombotická mikroangiopatie provázená rupturou jater a multiorgánovým selháním ve 26. týdnu těhotenství
- Echinokokóza s obrazem peritoneální karcinomatózy
- Lactobacillus crispatus dominantní vaginální mikrobiota v těhotenství
- Prenatální, perinatální a neonatální faktory a jejich vliv na školní úspěšnost u dětí mladšího školního věku
- Neinvazivní prenatální testy: jejich přínos a limity
- Je možná prevence ovariálního karcinomu?
- Sledovanie spokojnosti hospitalizovaných pacientiek na II. GPK LFUK pomocou štandardizovaného dotazníka, analýza možností na zlepšenie
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Trombotické mikroangiopatie a těhotenství
- Lactobacillus crispatus dominantní vaginální mikrobiota v těhotenství
- Neinvazivní prenatální testy: jejich přínos a limity
- Je možná prevence ovariálního karcinomu?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

