-
Medical journals
- Career
Význam TDM metotrexátu při terapii psoriázy
Authors: J. Chládek
Authors‘ workplace: Ústav farmakologie, LF UK v Hradci Králové
Published in: Kardiol Rev Int Med 2015, 17(1): 92-95
Category: Internal Medicine
Overview
Metotrexát (MTX) je konvenční imunosupresivum první volby k perorální farmakoterapii středně těžké a těžké ložiskové psoriázy. Léčba je komfortní a cenově výhodná. Zlepšuje stav kůže hodnocený pomocí skóre PASI o 50 % nebo více až u 75 % nemocných. Vysoká interindividuální variabilita farmakokinetiky je jednou z hlavních příčin nedostatečného účinku nebo předčasného ukončení terapie z důvodu nežádoucích účinků MTX. Přehledová práce kriticky posuzuje výhody terapeutického monitorování MTX (TDM) jako prostředku personalizace farmakoterapie psoriázy. Prospektivní klinické studie odhalily vztah mezi farmakokinetikou a účinkem MTX. Byl navržen a ověřen postup TDM, který zlepšil výsledky iniciální fáze léčby (indukce remise). Kromě dávkování MTX byla individualizována i suplementace kyselinou listovou, ke které bylo přistupováno pouze u nemocných s prokázaným deficitem folátů při léčbě MTX.
Klíčová slova:
metotrexát – psoriáza – terapeutické monitorování léčivÚvod
Metotrexát (MTX) je analog kyseliny listové. Jedná se o léčivo ze skupiny antimetabolitů, do které se kromě MTX a jiných antagonistů kyseliny listové (antifolátů) řadí antagonisté purinů a pyrimidinů. Do klinické praxe byl MTX zaveden v 50. letech minulého století jako cytostatikum. V protinádorové farmakoterapii se podává různými cestami ve velmi širokém dávkovém rozmezí. Mezi indikace patří akutní lymfoblastická leukemie, nehodgkinský lymfom, osteosarkom, karcinom prsu, invazivní tumor močového měchýře, choriokarcinom a nádory v oblasti hlavy a krku. Neméně důležitá je druhá indikační oblast. Protizánětlivé a imunosupresivní účinky MTX se využívají při farmakoterapii autoimunitních onemocnění, jako jsou revmatoidní artritida u dospělých pacientů, juvenilní idiopatická artritida, středně těžká a těžká psoriáza a psoriatická artritida, Crohnova nemoc, sarkoidóza, vaskulitidy aj.Práce podává základní informace z vybraných oblastí preklinické a klinické farmakologie MTX. V další části je uveden a stručně komentován soubor klinických studií organizovaných Ústavem farmakologie a Klinikou nemocí kožních a pohlavních LF a FN v Hradci Králové. V neposlední řadě práce kriticky posuzuje možné výhody terapeutického monitorování MTX (TDM) jako prostředku personalizace farmakoterapie psoriázy.
Farmakokinetika a farmakodynamika MTX
MTX je slabá dikarboxylová kyselina. V krvi a většině tělních tekutin je přítomný jako aniont a jeho rozpustnost v tucích je nízká. Na bílkoviny plazmy vázaná frakce MTX činí přibližně 50 %. Po perorálním podání nízkých dávek (< 30 mg/ m2) je absorpce léčiva rychlá (maximální plazmatická koncentrace za 1 – 2 hod). Absolutní biologická dostupnost dosahuje průměrně 70 – 80 %, je ale interindividuálně velmi variabilní (30 – 90 %) jako důsledek saturace nosičového transportu v tenkém střevě [1]. V případě nedostatečného účinku, dávek nad 25 mg a gastrointestinálních nežádoucích účinků (nevolnost, bolest břicha, zvracení, průjem) se preferuje intramuskulární nebo subkutánní podání, které charakterizuje vyšší a méně variabilní absolutní biologická dostupnost [2]. Distribuční objem odpovídá objemu celkové tělesné vody (0,4 – 0,8 l/ kg). Dokládá intracelulární distribuci, která je podmínkou terapeutického účinku MTX [3]. Na transmembránovém transportu MTX a jeho metabolitů se podílejí přenašeč redukovaných folátů (RFC ‑ 1 – reduced folate carrier; SLC19A1) a v menší míře i folátové receptory [4]. Transport z buňky je zprostředkován kromě RFC ‑ 1 i transportními systémy závislými na ATP zahrnujícími proteiny spojené s vícečetnou rezistencí (multidrug‑resistance proteins – MRP 1 – 5, ABCC 1 – 5) a BCRP protein (ABCG2) [5]. Méně než 10 % z biologicky dostupné dávky MTX je oxidováno aldehyd oxidázou na neúčinný metabolit 7 - hydroxy MTX. Mateřská látka i metabolit jsou podobně jako foláty biotransformovány na polyglutamáty (MTXPG), které jsou farmakologicky aktivní a dosahují nejvyšších koncentrací v játrech, ledvinách a slezině. V buňkách jsou zadržovány po dobu několika týdnů. Proto je možné podávat léčivo jednou týdně, i když průměrný biologický poločas eliminace MTX je v rozmezí 5 – 8 hod. Eliminace MTX probíhá z 80 – 90 % renálně a podílí se na ní glomerulární filtrace a koncentračně závislá tubulární sekrece a reabsorpce. Jaterní extrakce, hepatobiliární transport a enterohepatální cirkulace mají větší význam pro eliminaci 7 – hydroxy MTX než MTX [6].
MTX a MTXPG ovlivňují celou řadu biochemických pochodů. Inhibují dihydrofolát reduktázu, a tím dochází k úbytku redukovaných folátů účastnících se biochemických reakcí přenosu jednouhlíkových skupin. Snížená metylace homocysteinu na methionin má za následek pokles tvorby polyaminů (spermidin a spermin) a nárůst koncentrace homocysteinu. Inhibice thymidylát syntetázy vede k redukci tvorby deoxythymidin monofosfátu a snížení replikace DNA. Účinkem MTXPG dochází také k zásahu do syntézy purinů a zvýšení koncentrace adenozinu, protože je inhibován enzym 5 - aminoimidazol ‑ 4 - karboxamid transformyláza. Není jednoznačně objasněno, který z výše uvedených molekulárních mechanizmů má hlavní význam pro rozvoj imunosupresivního působení MTX. Některé studie zdůrazňují úlohu adenozinu a jeho imunosupresivního účinku zprostředkovaného vazbou na receptor zahrnujícího zvýšenou syntézu protizánětlivých cytokinů (IL‑10) a sníženou syntézu prozánětlivých transkripčních faktorů (např. NF ‑ κB), cytokinů (TNF‑α) a adhezivních molekul [7].
Klinická farmakologie MTX v léčbě psoriázy
Psoriáza je chronické autoimunitní onemocnění s kožními projevy, při kterém aktivace Langerhansových buněk a T lymfocytů vede ke zvýšené přítomností a aktivaci neutrofilů a lymfocytů, indukci prozánětlivých cytokinů a chemokinů, proliferaci keratinocytů a hypervaskularizaci postižené kůže. V různých formách a tíži postihuje 2 – 3 % populace [8]. Středně těžká a těžká psoriáza (30 % případů) vyžaduje celkovou imunosupresivní léčbu, ve které má MTX pozici léku první volby. Podává se jednou týdně perorálně v nízkých dávkách do 25 mg jako bolus nebo rozděleně do třech dávek po 12 hod. Farmakoterapie MTX zlepšuje až u 75 % nemocných stav kůže o 50 % a více, je komfortní a cenově velmi výhodná. Nicméně se musí předčasně ukončit až u 30 % nemocných z důvodu nežádoucích účinků (hepatotoxicita, útlum krvetvorby) nebo netolerance MTX (nauzea, únava, bolest břicha a hlavy, průjem). Po selhání léčby MTX je zahajováno podávání biologických léčiv inhibujících TNF‑alfa nebo IL‑12/ 23.
Za nedostatečný účinek nebo zvýšené riziko nežádoucích účinků jsou do značné míry zodpovědné velké interindividuální rozdíly ve farmakokinetice MTX. Vliv farmakokinetiky na výsledky léčby a možný přínos farmakokineticky řízeného dávkování MTX byl na našich pracovištích hodnocen v několika prospektivních studiích. Po perorálním podání dávky 15 mg se interindividuální variabilita v absorpci a eliminaci léčiva projevovala až pětinásobnými rozdíly v plazmatických koncentracích MTX a souvisejících farmakokinetických charakteristikách, tj. v hodnotách maximální koncentrace a plochy pod křivkou koncentrace ‑ čas (AUC) [9]. Originálním zjištěním byla těsná korelace mezi AUC v prvním týdnu a výsledky léčby za tři měsíce od zahájení farmakoterapie. Větší hodnotě AUC odpovídal větší procentuální pokles skóre postižení kůže PASI (The Psoriasis Area and Severity Index). Vztah mezi farmakokinetikou a farmakodynamikou umožnil definovat terapeutické rozmezí pro AUC spojené s vysokou pravděpodobností remise onemocnění (obr. 1). Jiným zajímavým poznatkem bylo, že se MTXPG postupně kumulují v erytrocytech a kinetika nárůstu koncentrací má časovou souvislost s farmakodynamikou, tj. zlepšením na škále PASI. Oba děje charakterizoval průměrný poločas čtyři týdny (obr. 2). Ustálené koncentrace MTXPG v erytrocytech po 13 týdnech korelovaly se zlepšením PASI vyjádřeným v procentech hodnoty skóre před léčbou.
Image 1. Vztah mezi plochou pod křivkou plazmatických koncentrací metotrexátu (AUC) vyšetřenou v prvním týdnu a tíží psoriázy hodnocenou po třech měsících léčby pomocí skóre PASI (The Psoriasis Area and Severity Index) a vyjádřenou v procentech hodnoty skóre před léčbou. 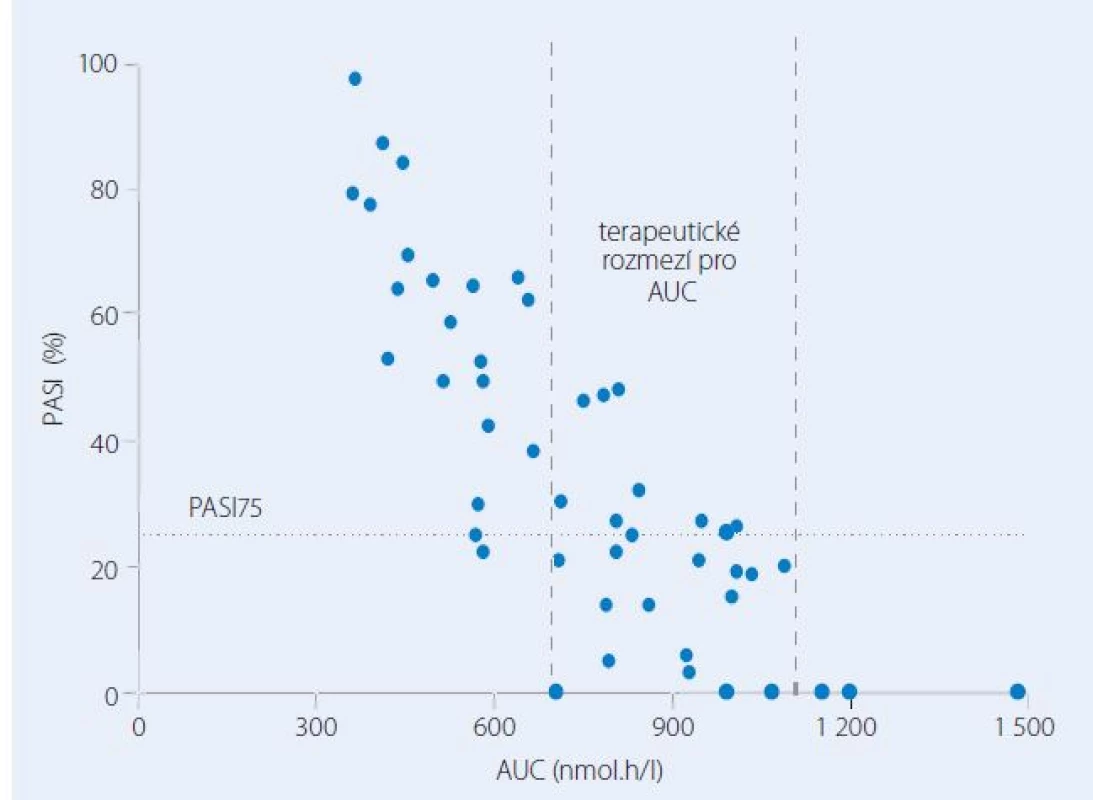
Image 2. Průměrné hodnoty koncentrace polyglutamátů methotrexátu v erytrocytech (MTXPG, A) a skóre tíže psoriázy PASI v průběhu léčby metotrexátem. Nárůst koncentrace MTXPG a pokles PASI probíhal podle kinetiky prvního řádu s poločasem 4 týdny. 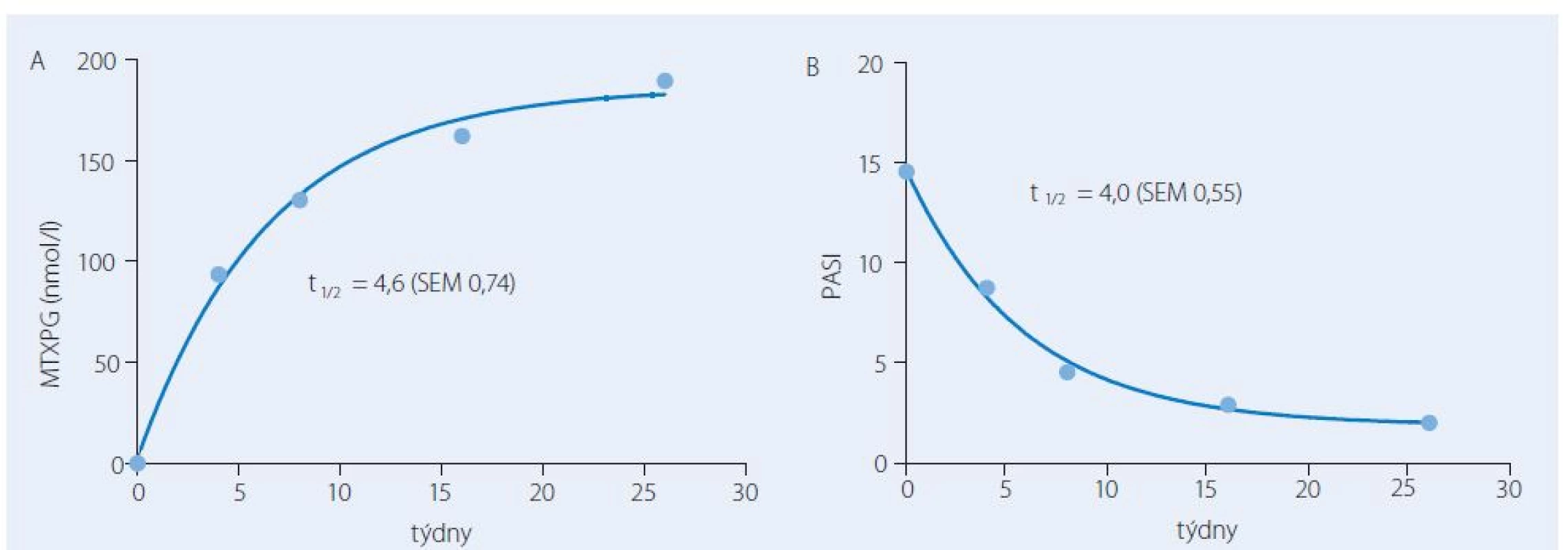
SEM – standardní chyba průměru TDM metotrexátu při terapii psoriázy
Další studie se zaměřily na TDM a individualizaci dávkování spočívající v podání testovací dávky 10 mg MTX p.o. a výpočtu AUC v intervalu 0 – 8 hod po podání pomocí koncentrací v časech 1 hod, 4 hod a 8 hod. Dávka byla upravena tak, aby plocha AUC byla v terapeutickém rozmezí. Ve dvou studiích bylo zaznamenáno u nemocných se středně těžkou a těžkou ložiskovou psoriázou průměrné zlepšení PASI o 67 % a 83 %. Ke zlepšení o 50 % nebo většímu (kritérium PASI50) došlo u 85 % nemocných [10,11]. Současná doporučení European Academy of Dermatovenereology navrhují iniciální dávku 5 – 10 mg MTX a její rychlé zvyšování na udržovací dávku v rozmezí 5 – 30 mg/ týden [12]. Z přehledu kontrolovaných studií je patrné, že výsledky takto vedené léčby byly ve většině studií horší než naše zkušenosti s individualizovaným dávkováním (tab. 1).
Table 1. Přehled randomizovaných kontrolovaných studií hodnotících účinek metotrexátu (MTX) v léčbě středně těžké a těžké ložiskové psoriázy. 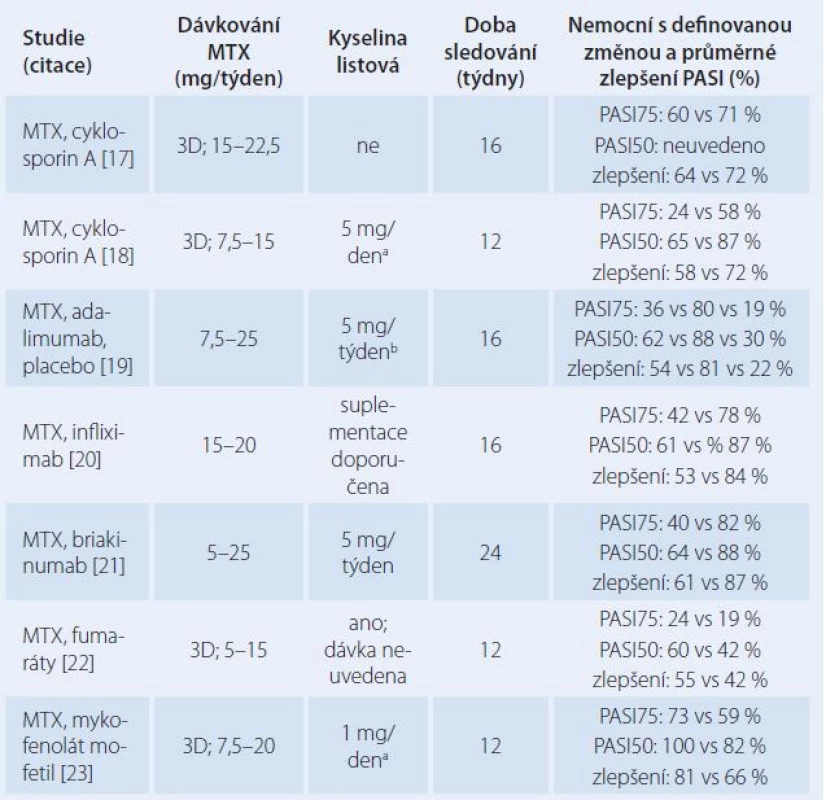
MTX – metotrexát, 3D – týdenní dávka byla rozdělena do 3 dávek po 12 hod, a – s výjimkou dne podání MTX, b – přibližná dávka v potravinovém doplňku, PASI75, PASI50 – zlepšení skóre PASI o 75 % a 50 % oproti stavu před léčbou Podle závěrů většiny studií zaměřených na farmakoterapii revmatoidní artritidy MTX snižuje současná suplementace kyselinou listovou výskyt změn v krevním obraze, nežádoucí účinky v gastrointestinálním traktu a hepatotoxicitu MTX, aniž by ovlivňovala terapeutický účinek [13]. První randomizovaná dvojitě slepá placebem kontrolovaná studie naopak doložila, že u nemocných s psoriázou dlouhodobě užívajících MTX vede zahájení suplementace kyselinou listovou (5 mg/ den) ke zhoršení PASI [14]. Naše zkušenosti ukazují, že kyselina listová v dávce 20 mg/ týden podstatně zhoršuje výsledky léčby také v iniciální fázi indukce remise. V randomizované zkřížené studii bylo pozorováno zlepšení PASI po 16 týdnech o 83 % v rameni studie A s monoterapií MTX a 42 % v rameni B s kombinací MTX a kyselina listová. Po vysazení suplemetace v rameni A v 17. týdnu dosáhlo za dalších 16 týdnů zlepšení PASI o 60 % [11]. Podle těchto zjištění je neracionální zahajovat léčbu kombinací MTX a kyselina listová, pokud není koncentrace folátů v krvi nízká již před léčbou. V další studii současně využívající TDM a selektivní suplementaci kyselinou listovou pouze u nemocných s deficitem folátů byla střední hodnota relativního zlepšení PASI 91 % a četnost zlepšení o 75 % nebo většího (PASI75) 76 %. [15]. To jsou výsledky srovnatelné s léčbou psoriázy biologickými léčivy. Podle recentního celosvětového přehledu jsou postupy vedení léčby značně nejednotné, v používaných týdenních dávkách MTX a kyseliny listové existují překvapivě velké rozdíly a není mezi nimi žádná korelace [16]. I v tomto ohledu má současná farmakoterapeutická praxe léčby psoriázy MTX patrně co zlepšovat.
Závěrem je možné konstatovat, že TDM MTX a racionální postup při suplementaci kyselinou listovou může zlepšit výsledky úvodní fáze léčby středně těžké a těžké ložiskové psoriázy perorálním MTX. Nadějné výsledky z dosavadních studií je nutné posuzovat jako hypotézy generující a vyžadující přímé srovnání s jinými současnými postupy léčby psoriázy ve velkých kontrolovaných studiích.
Finančně podpořeno grantem Prvouk 37/ 05 MŠMT ČR.
Doručeno do redakce: 15. 1. 2015
Přijato po recenzi: 26. 1. 2015
doc. Ing. Jaroslav Chládek, Ph.D.
web.lfhk.cuni.cz/ farmakol
chladekj@lfhk.cuni.cz
Sources
1. Grim J, Chládek J, Martínková J. Pharmacokinetics and pharmacodynamics of methotrexate in non‑neoplastic diseases. Clin Pharmacokinet 2003; 42 : 139 – 151.
2. van Roon EN, van de Laar MA. Methotrexate bioavailability. Clin Exp Rheumatol 2010; 28 (Suppl 5): S27 – S32.
3. de Beaumais TA, Jacqz ‑ Aigrain E. Intracellular disposition of methotrexate in acute lymphoblastic leukemia in children. Curr Drug Metab 2012; 13 : 822 – 834.
4. Matherly LH, Wilson MR, Hou Z. The major facilitative folate transporters solute carrier 19A1 and solute carrier 46A1: biology and role in antifolate chemotherapy of cancer. Drug Metab Dispos 2014; 42 : 632 – 649. doi: 10.1124/ dmd.113.055723.
5. Visentin M, Zhao R, Goldman ID. The antifolates. Hematol Oncol Clin North Am 2012; 26 : 629 – 648. doi: 10.1016/ j.hoc.2012.02.002.
6. Petros WP, Evans WE. Anticancer drugs. In: Burton ME, Evans WE, Shaw LM et al (eds). Applied pharmacokinetics and pharmacodynamics: principles of therapeutic drug monitoring, Baltimore, Philadelphia: Lippincott Williams & Wilkins 2005 : 617 – 632.
7. Shen S, O'Brien T, Yap LM et al. The use of methotrexate in dermatology: a review. Australas J Dermatol 2012; 5 : 1 – 18. doi: 10.1111/ j.1440 ‑ 0960.2011.00839.x.
8. Griffiths CE, Barker JN. Pathogenesis and clinical features of psoriasis. Lancet 2007; 370 : 263 – 271.
9. Chladek J, Grim J, Martinkova J et al. Low‑dose methotrexate pharmacokinetics and pharmacodynamics in the therapy of severe psoriasis. Basic Clin Pharmacol Toxicol 2005; 96 : 247 – 248.
10. Hroch M, Chladek J, Simkova M et al. A pilot study of pharmacokinetically guided dosing of oral methotrexate in the initial phase of psoriasis treatment. J Eur Acad Dermatol Venereol 2008; 22 : 19 – 24.
11. Chládek J, Simková M, Vanecková J et al. The effect of folic acid supplementation on the pharmacokinetics and pharmacodynamics of oral methotrexate during the remission ‑ induction period of treatment for moderate ‑ to ‑ severe plaque psoriasis. Eur J Clin Pharmacol 2008; 64 : 347 – 355.
12. Pathirana D, Ormerod AD, Saiag P et al. European S3 – guidelines on the systemic treatment of psoriasis vulgaris. J Eur Acad Dermatol Venereol 2009; 23 (Suppl 2): 1 – 70. doi: 10.1111/ j.1468 ‑ 3083.2009.03389.x.
13. Prey P, Paul C. Effect of folic or folinic acid supplementation on methotrexate‑associated safety and efficacy in inflammatory disease: a systematic review. Br J Dermatol 2009; 160 : 622 – 628. doi: 10.1111/ j.1365 ‑ 2133.2008.08876.x.
14. Salim A, Tan E, Ilchyshyn A et al. Folic acid supplementation during treatment of psoriasis with methotrexate: a randomized, double‑blind, placebo ‑ controlled trial. Br J Dermatol 2006; 154 : 1169 – 1174.
15. Chládek J, Šimková M, Vaněčková J et al. Individualizovaná farmakoterapie ložiskové psoriázy perorálním metotrexátem: fikce nebo reálná možnost? Československá dermatologie 2012; 87 : 221 – 228.
16. Gyulai R, Bagot M, Griffiths CE et al. Current practice of methotrexate use for psoriasis: results of a worldwide survey among dermatologists. J Eur Acad Dermatol Venereol 2014; 29 : 224 – 231. doi: 10.1111/ jdv.12495.
17. Heydendael VM, Spuls PI, Opmeer BC et al. Methotrexate versus cyclosporine in moderate ‑ to ‑ severe chronic plaque psoriasis Methotrexate versus cyclosporine in moderate ‑ to ‑ severe chronic plaque psoriasis. N Engl J Med 2003; 349 : 658 – 665.
18. Flytström I, Stenberg B, Svensson A et al. Methotrexate vs. ciclosporin in psoriasis: effectiveness, quality of life and safety. A randomized controlled trial. Br J Dermatol 2008; 158 : 116 – 121.
19. Saurat JH, Stingl G, Dubertret L et al. Efficacy and safety results from the randomized controlled comparative study of adalimumab vs. methotrexate vs. placebo in patients with psoriasis (CHAMPION). Br J Dermatol 2008; 158 : 558 – 566.
20. Barker J, Hoffmann M, Wozel G et al. Efficacy and safety of infliximab vs. methotrexate in patients with moderate ‑ to ‑ severe plaque psoriasis: results of an open ‑ label, active ‑ controlled, randomized trial (RESTORE1). Br J Dermatol 2011; 165 : 1109 – 1117. doi: 10.1111/ j.1365 ‑ 2133.2011.10615.x.
21. Reich K, Langley RG, Papp KA et al. A 52‑week trial comparing briakinumab with methotrexate in patients with psoriasis. N Engl J Med 2011; 365 : 1586 – 1596. doi: 10.1056/ NEJMoa1010858.
22. Fallah Arani S, Neumann H, Hop WC et al. Fumarates vs. methotrexate in moderate to severe chronic plaque psoriasis: a multicentre prospective randomized controlled clinical trial. Br J Dermatol 2011; 164 : 855 – 861. doi: 10.1111/ j.1365 ‑ 2133.2010.10195.x.
23. Akhyani M, Chams ‑ Davatchi C, Hemami MR et al. Efficacy and safety of mycophenolate mofetil vs. methotrexate for the treatment of chronic plaque psoriasis. J Eur Acad Dermatol Venereol 2010; 24 : 1447 – 1451. doi: 10.1111/ j.1468 ‑ 3083.2010.03667.x.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2015 Issue 1-
All articles in this issue
- Patofyziologie a diagnóza obstrukce u hypertrofické kardiomyopatie
- Vyšetření cerebrovaskulární rezervy u asymptomatických pacientů s významnou stenózou vnitřní karotické tepny
- Genetika kardiomyopatií
- Katetrizační léčba chronické stabilní ischemické choroby srdeční v současnosti
- Katetrizační uzávěr foramen ovale patens u potápěčů
- Katetrizační léčba fibrilace síní
- Srdeční resynchronizační terapie – kdy a u koho ji v současnosti indikovat?
- Není perikarditida jako perikarditida – kazuistika
- Studie Pegasus – duální antiagregace (ASA + ticagrelor) dlouhodobě po infarktu myokardu
- TDM antibiotik v klinické praxi
- TDM digoxinu v klinické praxi
- Lékové interakce a současná klinická praxe
- Přímá perorální antikoagulancia – perspektivy terapeutického monitorování
- Klinická farmakologie antirevmatik
- Specifika klinických hodnocení léčiv časných fází I a II
- Význam TDM metotrexátu při terapii psoriázy
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- TDM digoxinu v klinické praxi
- Lékové interakce a současná klinická praxe
- Srdeční resynchronizační terapie – kdy a u koho ji v současnosti indikovat?
- TDM antibiotik v klinické praxi
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

