-
Medical journals
- Career
Renální denervace a její postavení v léčbě rezistentní hypertenze
Authors: P. Vysočanová
Published in: Kardiol Rev Int Med 2012, 14(3): 207-210
Category:
Overview
Hypertenze je významný zdravotní problém postihující přibližně 35 % dospělé populace. U části nemocných je obtížné dosáhnout kontroly krevního tlaku i při použití kombinační léčby. Hypertenze je definována jako rezistentní, pokud nelze dosáhnout cílových hodnot krevního tlaku ani při použití trojkombinace antihypertenziv včetně diuretika. Léčba hypertenze rezistentní k terapii zahrnuje změny životního stylu, vyloučení exogenních faktorů zvyšujících krevní tlak, došetření sekundární etiologie hypertenze a použití maximálně tolerovaných dávek kombinace antihypertenziv. Zvyšující se znalosti o patofyziologii hypertenze umožnily rozvoj nových invazivních metod léčby vysokého krevního tlaku. Renální denervace je katetrizační metoda, při které dochází k radiofrekvenční ablaci sympatických nervových vláken kolem renálních tepen. První klinické zkušenosti ukazují slibný a dlouhotrvající pokles krevního tlaku po renální denervaci. Přesto je renální denervace stále spíše experimentální metodou používanou pouze ve specializovaných centrech.
Klíčová slova:
rezistentní hypertenze – renální denervace – léčbaÚvod
Hypertenze je nejrozšířenější kardiovaskulární onemocnění současnosti, kterým trpí kolem 35 % dospělé populace rozvinutých zemí. I přes velký rozmach farmakoterapie hypertenze v posledních 40 letech, je vysoký krevní tlak dobře kontrolován jen u 40 % léčených hypertoniků (graf 1) [1]. Nedostatečná kontrola krevního tlaku vede k poškození cílových orgánů a zvyšuje riziko kardiovaskulárních onemocnění [2]. Příčiny neúspěchu v léčbě jsou různé, např. nedostatečně využívaná nebo nevhodná kombinační terapie, nedodržování režimových opatření (hl. redukce nadměrného přívodu soli), nedošetřená sekundární příčina hypertenze a hlavně nedostatečná adherence k léčbě (graf 2). O hypertenzi rezistentní k léčbě hovoříme tehdy, pokud nedosáhneme kontroly TK ani při použití trojkombinace antihypertenziv, včetně diuretika, v patřičné dávce. Údaje o výskytu rezistentní hypertenze se značně liší, podle španělského registru se vyskytuje až u 15 % léčených hypertoniků [3]. Ve specializovaných hypertenzních či nefrologických poradnách je prevalence rezistentní hypertenze ještě výrazně vyšší (v naší poradně pro léčbu hypertenze až u 37 % sledovaných pacientů).
Graph 1. Kontrola TK v Evropě. Modifikováno podle [1,22]. ![Kontrola TK v Evropě. Modifikováno podle [1,22].](https://pl-master.mdcdn.cz/media/image/f108e4d5b4aae99c90e587c363ad5437.png?version=1537797582)
Graph 2. Použití kombinační léčby v léčbě hypertenze v ČR. Upraveno podle [23]. ![Použití kombinační léčby v léčbě hypertenze v ČR. Upraveno podle [23].](https://pl-master.mdcdn.cz/media/image/742b420c7eb309e34bd4a58504de3166.png?version=1537794626)
Rezistentní hypertenze
Vzhledem k tomu, že se zvyšující se hodnotou TK lineárně stoupá riziko všech kardiovaskulárních příhod, je potřeba podniknout vše dostupné ke snížení krevního tlaku k cílovým hodnotám i u pacientů s rezistentní hypertenzí [4]. Rezistentní hypertenze nemusí vždy automaticky znamenat, že se jedná o nekontrolovanou hypertenzi [5]. Prvním krokem před dalším navýšením léčby by mělo být vyloučení tzv. pseudorezistence. Nejdříve je nutné změřit hodnoty krevního tlaku standardizovaným způsobem za použití adekvátně velké manžety (až u 32 % dospělých hypertoniků je potřeba větší velikost manžety) [6,7]. Již použití nedostatečně velké manžety vede k měření falešně vyšších hodnot TK až o 10,0/8,0 mmHg [8]. Dále ověříme nedostatečnou kontrolu krevního tlaku nejlépe pomocí ambulantního monitorování krevního tlaku (AMTK). Mezi rezistentními hypertoniky se vyskytuje až ve 37 % fenomén bílého pláště, a jeho vyloučení je tedy pro další vyšetřovací algoritmus zásadní [3]. Vzácnou příčinou pseudorezistence, především u starších pacientů, je výrazná kalcifikace tepen paže, která znemožňuje plnou kompresi manžetou při měření TK (Oslerův příznak).
Optimalizace léčby
Neprávem opomíjené, a u pacientů nepopulární, je dodržování režimových opatření. Na prvním místě je to nadměrný příjem soli (NaCl), který může být až 6–10krát větší, než je doporučený. U senzitivních jedinců (u rezistentních hypertoniků až v 90 %) vede různými mechanizmy k výraznému zvýšení TK. Krevní tlak může zvýšit také nadměrný příjem alkoholu, některé návykové látky, ale i excesivní příjem kofeinu (hl. ve formě populárních energetických nápojů). Omezení příjmu soli, nadměrného příjmu alkoholu (více než tři drinky denně), redukce hmotnosti a pravidelná fyzická aktivita vedou k výraznému snížení krevního tlaku, až o 22,7/9,1 mmHg [9].
V dalším kroku je potřeba u každého pacienta optimalizovat farmakoterapii [10]. Častým nedostatkem bývá chybějící diuretikum, dále použití nedostatečné dávky či nevhodné léčebné kombinace antihypertenziv (např. léky stejné lékové skupiny). Nezbytností je věnovat dostatek pozornosti i farmakoterapii přidružených onemocnění (např. kortikoidy, hormonální antikoncepce či nesteroidní antiflogistika). Nesmí se opomenout ani možnost užívání léků bez předpisu lékaře – na bázi volně prodejných léků (např. NSA, ale i nosní kapky se sympatikomimetiky). Ovlivnění této medikace je někdy nemožné (např. kortikoterapie), často obtížné pro malou ochotu pacientů změnit životní styl, ale někdy i pro nedostatečnou mezioborovou spolupráci. Nejčastějším důvodem selhání farmakoterapie je nedostatečná adherence pacienta k léčbě [11]. Až 40 % nově diagnostikovaných hypertoniků přestane léky užívat v průběhu prvního roku od diagnózy. Také u pacientů s rezistentní hypertenzí musíme počítat s non-compliance k léčbě. Vliv mohou mít nežádoucí účinky podávané farmakoterapie, špatná tolerance poklesů krevního tlaku, nedostatečné poučení pacienta o nezbytnosti trvalé léčby, ale počítat musíme i s účelovým jednáním. Zde nám, kromě opakovaného poučení o riziku přerušení léčby, výběru dobře tolerovaných antihypertenziv, může pomoci maximální zjednodušení terapie – léky užívané pouze jednou denně, využití fixních kombinací. Tam, kde se kontrola TK nezlepší, je vhodná některá metoda k ověření compliance – počítání předepsaných tablet a event. verifikace užívání předepsané medikace stanovením hladiny daného léku v séru, případně jeho přítomností v moči [12].
Pokud výše uvedená opatření nevedou ke zlepšení kontroly hypertenze, je potřeba vyloučit případnou sekundární etiologii hypertenze. Již ze základního biochemického vyšetření a vyšetření moči můžeme rozpoznat většinu renoparenchymatózních onemocnění. Ultrazvukové, event. angiografické diagnostické metody (CT, NMR, DSA) jsou vhodné k vyšetření možné renovaskulární příčiny. Nezbytné je rovněž pomýšlet na endokrinologickou příčinu – primární hyperaldosteronizmus se vyskytuje asi u 11 % rezistentních hypertoniků [13], méně často pak třeba feochromocytom, Cushingův syndrom nebo tyreopatie. Zvláště u nemocných s elevací TK v nočních hodinách je třeba myslet i na existenci syndromu obstrukční spánkové apnoe (vyšetřit lze ve spánkové laboratoři či pomocí ApneaLinku).
Pokud se nám nepodaří dosáhnout cílových hodnot TK žádným z výše uvedených kroků, jedná se o tzv. „pravou“ rezistenci k léčbě. Podle literárních údajů i našich zkušeností se vyskytuje u méně než 5 % hypertoniků [14], což je výrazný rozdíl proti španělskému registru, právě díky uplatnění komplexního přístupu k terapii hypertenze. Také pro tyto nemocné se otevírají nové možnosti ke zlepšení kontroly TK v renální denervaci (RDN) – v invazivní katetrizační metodě ovlivňující vedení v sympatických nervových pleteních lokalizovaných ve stěnách renálních tepen.
Hypertenze a sympatický nervový systém
Ledviny a sympatický nervový systém hrají v patofyziologii hypertenze velkou roli [15,16]. Sympatický nervový systém zodpovídá převážně za rychlou regulaci krevního tlaku, ale působí i na systém renin-angiotenzin, který se uplatňuje spíše v dlouhodobé kontrole TK. Zvýšený tonus sympatiku zvyšuje produkci angiotenzinu II jak na systémové, tak tkáňové úrovni. Krátkodobé zvýšení sympatického tonu je výhodné v zátěžových situacích. Zvyšuje tlak, srdeční frekvenci, zlepšuje prokrvení orgánů, zvyšuje glykogenolýzu a lipolýzu, v ledvinách stimuluje tvorbu reninu a zvyšuje reabsorpci sodíku. Chronicky zvýšená aktivita sympatického systému má však trvalé negativní důsledky nejen v hypertenzi, vazokonstrikci, ale i v hypertrofii levé komory, zvýšení inzulinové rezistence, trombogenního efektu, vede k retenci sodíku, a tím ke zvýšení plazmatického objemu. Sympatický nervový systém v ledvinách je tvořen vlákny eferentními, která zprostředkují efekt v ledvině, a vlákny aferentními, která naopak vedou impulzy z ledvin do hypotalamu a významným způsobem zvyšují aktivitu centrálního sympatiku. Při renální denervaci dochází k přerušení jak eferentních, tak aferentních nervových vláken. Denervace tak vede ke snížení noradrenalinu v ledvinách, což se projeví snížením tvorby reninu a zvýšením průtoku renální tepnou. Snížením aferentních impulzů vedoucích z ledvin do CNS dochází k poklesu celkového tonu sympatiku.
Renální denervace
První pokusy o renální denervaci vedené terapeutickou nouzí v léčbě maligní hypertenze proběhly chirurgickou cestou již ve 40. letech minulého století [17]. Metoda byla velmi úspěšná z pohledu léčby hypertenze – systolický krevní tlak klesal až o 30 mmHg, diastolický o 20 mmHg. Byla však zatížena vysokými operačními komplikacemi a četnými nežádoucími účinky, které přetrvávaly i dlouho po výkonu (posturální hypotenze, tachykardie, dušnost, sexuální dysfunkce). S nástupem účinné farmakoterapie pak byla chirurgická léčba odsunuta do pozadí. Novodobě renální denervaci nechirurgickou technikou poprvé představil dr. Schlaich z Melbourne v roce 2009 jako technicky snadnou metodu bez závažných nežádoucích účinků s významným efektem na zlepšení kontroly TK [18]. V témže roce byla publikována i první prospektivní studie Simplicity HTN 1, jejímž cílem bylo zejména ověření bezpečnosti a potvrzení účinnosti. Průměrný pokles TK byl o 24/11 mmHg za rok a o 32/14 mmHg za dva roky. Vyskytla se jediná vážná komplikace – disekce renální tepny řešená PTA + stent [19]. Po této studii následovala již první randomizovaná studie Simplicity HTN 2 s rezistentními hypertoniky, u nichž nebyl krevní tlak dostatečně kontrolován farmakoterapií. Zařazeno bylo 106 pacientů s průměrným vstupním TK 178/97 mmHg, kteří užívali průměrně 5,2 antihypertenziv. Před randomizací bylo u všech provedeno angiografické vyšetření renálních tepen (CT, NMR, event. DSA) a byli vyloučeni pacienti s nevhodnou anatomií nebo stenózou renální tepny. Výsledek potvrdil statisticky významný pokles TK v intervenované skupině (32/12 mmHg oproti 1/0 mmHg v kontrolní skupině léčené nadále farmakoterapií) [20]. V současné době probíhá studie Simplicity HTN 3, která je rovněž prospektivní, randomizovaná a v níž navíc kontrolní skupina podstupuje katetrizaci bez provedení denervace („sham procedure“).
Technicky není provedení samotné denervace komplikovaným výkonem. Provádí se za hospitalizace, na katetrizačním sále, vstupem z arteria femoralis u analgosedovaného pacienta (technika shodná s koronarografií či PCI). Následně je nástřikem provedena přehledná angiografie s cílem zobrazit obě renální tepny a event. další přídatné tepny. Tepna, ve které může být výkon proveden, musí být min. 20 mm dlouhá a o průměru 4 mm. Pokud jsou tyto podmínky splněny, následuje samotná aplikace radiofrekvenčního proudu pomocí speciálního katetru Simplicity (obr. 1). V každé renální tepně je optimálně provedeno 4–6 lézí, nejméně 5 mm od sebe vzdálených, aplikovaných spirálovitě (k zabránění vzniku významného spazmu renální tepny). Na závěr je proveden kontrolní nástřik renálních tepen. Po výkonu následuje zvyklý klidový režim s ohledem na vpich v a. femoralis a následující den je pacient propuštěn. Odchází zpravidla s původně nastavenou antihypertenzní medikacií. Velkou výhodou této metody je, že tlak klesá postupně v průběhu několika měsíců, a proto je pokles TK pacienty většinou dobře tolerován, bez nutnosti zasahovat do stávající léčby.
Image 1. Místo aplikace radiofrekvenčního proudu v renální tepně (Medtronic, Česká republika). 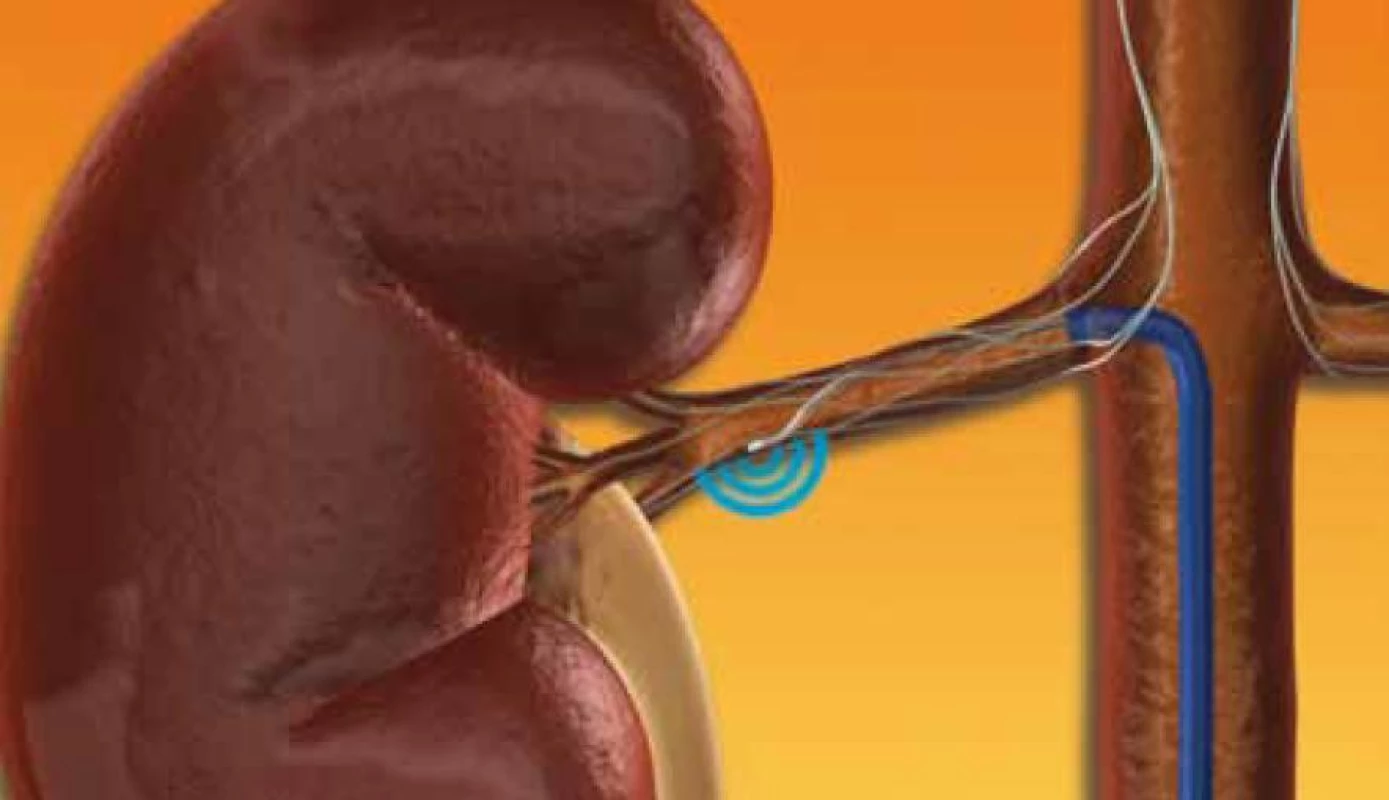
Při indikaci výkonu se v současné době držíme kritérií ze studií Simplicity HTN 1, 2, která jsou shrnuta ve společném Odborném stanovisku ČKS a ČSH [21]. Nemocného s nekontrolovanou rezistentní hypertenzí (podle definice) by měl k výkonu indikovat lékař se zkušeností s komplexní diagnostikou a léčbou arteriální hypertenze. Před výkonem je nezbytné provedení AMTK a dále vhodné metody k potvrzení adherence k léčbě. Pacient by měl být sledován min. šest měsíců a jeho TKS v ordinaci by měl být ≥ 160 mmHg, průměrný TK při AMTK ≥ 140 mmHg. Dalšími kritérii jsou věk 18–85 let, hemodynamická stabilita a glomerulární filtrace ≥ 1,0 ml/s. Kontraindikacemi výkonu jsou sekundární hypertenze, anamnéza cévní mozkové příhody či infarktu v posledních šesti měsících, významná chlopenní vada, stav po implantaci ICD, diabetes 1. typu, morbidní obezita (BMI ≥ 35), renální insuficience a přítomnost jiné nemoci výrazně ovlivňující délku života. Výkon rovněž nelze provést u nemocných s nepříznivou morfologií některé renální tepny (přítomnost stenóz, masivních kalcifikací, stav po předchozí PTA, tepna krátká či užší než 4 mm).
Závěr
Přesto že první zkušenosti s RDN vypadají nadějně – výkon je dobře tolerován, s výrazným vlivem na TK a s minimem komplikací – je při indikování tohoto zákroku potřeba brát v úvahu i možná úskalí. Jedná se o zákrok trvalé povahy, kdy dochází trvale k porušení sympatické inervace v oblasti ledvin, a tím je významně ovlivněn renin-angiotenzinový systém. V tuto dobu známe pouze data ohledně poklesu TK a chybí nám údaje o vlivu na morbiditu a mortalitu. Rovněž není jasný dlouhodobý efekt na pokles TK, protože dosud nejdelší publikované sledování trvalo dva roky. Odpovědi na řadu otázek nám přinese zřejmě již blízká budoucnost, protože v současné době probíhá celá řada studí (vč. Simplicity HTN 3), která by mohla většinu otázek objasnit. V tuto dobu je u nás provedení výkonu vázáno výhradně na kardiovaskulární centra splňující kritéria uvedená v Odborném stanovisku ČKS a ČSH. Optimálně by měl být každý pacient před výkonem kompletně vyšetřen na pracovišti zabývajícím se diagnostikou a léčbou hypertenze (tab. 1).
Table 1. Centra pro léčbu hypertenze v České republice. 
Doručeno do redakce 20. 8. 2012
Přijato po recenzi 3. 9. 2012
MUDr. Petra Vysočanová
Interní kardiologická klinika
LF MU a FN Brno-Bohunice
vysocanova@seznam.cz
Sources
1. Cifkova R, Skodova Z, Bruthans J et al. Longitudinal trends in cardiovascular mortality and blood pressure levels, prevalence, awareness, treatment, and control of hypertension in the Czech population from 1985 to 2007/2008. J Hypertens 2010; 28 : 2196–2203.
2. Lewington S, Clarke R, Qizilbash N et al. Prospective Study Collaboration. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one milion adults in 61 prospective studies. Lancet 2002; 360 : 1903–1913.
3. de la Sierra A, Segura J, Banegas JR et al. Clinical features of 8,295 patients with resistant hypertension classified on the basis of ambulatory blood pressure monitoring. Hypertension 2011; 57 : 892–902.
4. Lloyd-Jones DM, Evans JC, Larson MG et al. Treatment and control of hypertension in the community: a prospective analysis. Hypertension 2002; 40 : 640–646.
5. Calhoun DA, Jones D, Textor S et al. Resistant hypertension: diagnosis, evaluation, and treatment: a scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation 2008; 117: e510–e526.
6. Pickering TG, Hall JE, Appel LJ et al. Recommendations for blood pressure measurement in humans and experimental animals: part 1: blood pressure measurement in humans: a statement for professionals from the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research. Circulation 2005; 111 : 697–716.
7. Farsky S, Benova K, Krausova D et al. Clinical blood pressure measurement verification when comparing a Tensoval duo control device with a mercury sphygmomanometer in patients suffering from atrial fibrillation. Blood Press Monit 2011; 16 : 252–257.
8. Bovet P, Hungerbuhler P, Quilindo J et al. Systematic difference between blood pressure readings caused by cuff type. Hypertension 1994; 24 : 786–792.
9. Pimenta E, Gaddam KK, Oparil S et al. Effects of dietary sodium reduction on blood pressure in subjects with resistant hypertension: results from randomized trial. Hypertension 2009; 54 : 475–481.
10. Pimenta E, Calhoun DA. Treatment of resistant hypertension. J Hypertens 2010; 28 : 2194–2195.
11. Park J, Campese V. Clinical characteristic of resistant hypertension: the importance of compliance and the role of diagnostic evaluation in delineating pathogenesis. J Clin Hypertens 2007; 9 (Suppl 1): 7–12.
12. Štrajch B, Chytil L, Kurcová I et al. Jak posoudit non-compliance k farmakoterapii u těžké rezistentní hypertenze? Cor Vasa 2011; 53 : 429–432.
13. Rossi GP, Bernini G, Caliumi C et al. A prospective study of the prevalence of primary aldosteronism in 1,125 hypertensive patients. J Am Coll Cardiol 2006; 48 : 2293–2300.
14. Garg JP, Elliott WJ, Folker A et al. Resistant hypertension revisited: a comparison of two university--based cohorts. Am J Hypertens 2005; 18 : 619–626.
15. Sobotka PA, Mahfoud F, Schlaich MP et al. Sympatho-renal axis in chronic disease. Clin Res Cardiol 2011; 100 : 1049–1057.
16. DiBona GF, Kopp UC. Neural control of renal function. Physiol Rev 1997; 77 : 75–197.
17. Hoobler SW, Manning JT, Paine WG et al. The effects of splanchnicectomy on the blood pressure in hypertension: a controlled study. Circulation 1951; 4 : 173–183.
18. Schlaich MP, Sobotka PA, Krum H et al. Renal sympathetic-nerve ablation for uncontrolled hypertension. N Engl J Med 2009; 361 : 932–934.
19. Simplicity HTN-1 Investigators. Catheter-based renal sympathetic denervation for resistant hypertension: durability of blood pressure reduction out to 24 months. Hypertension 2011; 57 : 911–917.
20. Esler MD, Krum H, Sobotka PA et al. Simplicity HTN-2 Investigators. Renal sympathetic denervation in patients with treatment-resistant hypertension: a randomised controlled trial. Lancet 2010; 376 : 1903–1909.
21. Widimský P, Filipovský J, Widimský J et al. Expert consensus statement of the Czech Society of Cardiology and the Czech Society of Hypertension on catheter-based sympathetic renal denervation procedures in the Czech Republic. Cor Vasa 2012; 54: e108–e112.
22. Wolf-Maier K, Cooper RS, Kramer H et al. Hypertension treatment and control in five European countries, Canada and the United States. Hypertension 2004; 43 : 10–17.
23. Widimský J, Sachová M, Lánská V. Profil rizikových faktorů vybraného souboru hypertoniků v ordinacích praktických lékařů a účinnost a snášenlivost léčebné strategie s použitím rilmenidinu. Výsledky 2. a 3. fáze průzkumu DRIVE. Prakt Lék 2005; 85 : 261–267.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2012 Issue 3-
All articles in this issue
- Antidiabetika a kardiovaskulární riziko – dříve a nyní
- Význam stanovení apolipoproteinů B a A-1 pro klinickou praxi
- Reziduální vaskulární riziko a možnosti jeho ovlivnění
- Zítřky lipidy modifikující terapie – jaké budou?
- Náhlá smrt v kardiologii
- Hypertriglyceridemie a kardiovaskulární riziko
- Troponin jako prognostický rizikový faktor u pacientů hospitalizovaných pro akutní dekompenzaci chronického systolického srdečního selhání
- Léčba levosimendanem: up-date 2012
- Ticagrelor u pacientů s akutním koronárním syndromem
-
Antitrombotica v prevenci cévní mozkové příhody
1. část – Význam protidestičkové léčby - Renální denervace a její postavení v léčbě rezistentní hypertenze
- Mitrální stenóza v terminální fázi – kazuistika
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Význam stanovení apolipoproteinů B a A-1 pro klinickou praxi
- Ticagrelor u pacientů s akutním koronárním syndromem
- Hypertriglyceridemie a kardiovaskulární riziko
- Troponin jako prognostický rizikový faktor u pacientů hospitalizovaných pro akutní dekompenzaci chronického systolického srdečního selhání
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

