-
Medical journals
- Career
Anesteziologické možnosti ovlivnění přehlednosti operačního pole při endonazální chirurgii
Authors: M. Parma 1; J. Lubojacký 2,3; M. Frelich 1,4; V. Vodička 1; H. Straková 1; Petr Matoušek 2,3; O. Jor 1,4
Authors‘ workplace: Klinika anesteziologie, resuscitace a intenzivní medicíny, Fakultní nemocnice Ostrava 1; Klinika otorinolaryngologie a chirurgie hlavy a krku, Fakultní nemocnice Ostrava 2; Katedra kraniofaciálních oborů, Lékařská fakulta, Ostravská univerzita, Ostrava 3; Katedra intenzivní medicíny, urgentní medicíny a forenzních oborů, Lékařská fakulta, Ostravská univerzita, Ostrava 4
Published in: Anest. intenziv. Med., 33, 2022, č. 1, s. 45-50
Category: Review Article
Overview
Endoskopická endonazální chirurgie se zabývá operacemi nosu a paranazálních dutin. Nos a paranazální dutiny jsou bohatě cévně zásobené, slizniční krvácení je proto časté a výrazně zhoršuje přehlednost operačního pole. Operatér pracuje ve velmi stísněných prostorech, kde i minimální krvácení může výrazně zhoršit orientaci v nosní dutině. Špatná přehlednost v operované oblasti vede ke ztížení operace, zvyšuje riziko komplikací a prodlužuje délku výkonu. Cílem této přehledové práce je poskytnout ucelený pohled na možnosti ovlivnění míry krvácení, a tím i přehlednosti operačního pole anesteziologem.
Klíčová slova:
FESS – funkční endoskopická chirurgie – kontrola krvácení – přehlednost operačního pole – kontrolovaná hypotenze
Úvod
Endoskopická endonazální chirurgie se zabývá operacemi nosu a paranazálních dutin. Operatér pracuje pomocí speciálních nástrojů a endoskopické kamery skrze nosní dírky v nosní dutině. Tyto operační přístupy nabízí výborný kosmetický efekt, zkrácené pooperační hojení, a s tím spojenou krátkou dobu hospitalizace. Endonazální operace se staly zlatým standardem léčby onemocnění nosní dutiny, paranazálních dutin a báze lební [1]. Mezi nejčastější indikace endonazální chirurgie patří chronické záněty, dále trauma, nádory, vrozené vady a další.
Nos a paranazální dutiny jsou bohatě cévně zásobené. Slizniční krvácení je proto časté a výrazně zhoršuje přehled v operované oblasti. Nejčastěji se jedná o kombinaci kapilárního a žilního krvácení. Operatér pracuje ve velmi stísněných prostorech, kde i minimální krvácení může zhoršit orientaci v nosní dutině, rozdíl mezi přehledným a nepřehledným operačním polem zobrazuje obrázek 1 a 2.
Image 1. Nepřehledné operační pole zalité krví, střední skořepa (hvězda), pravá nosní dutina, endoskopický pohled 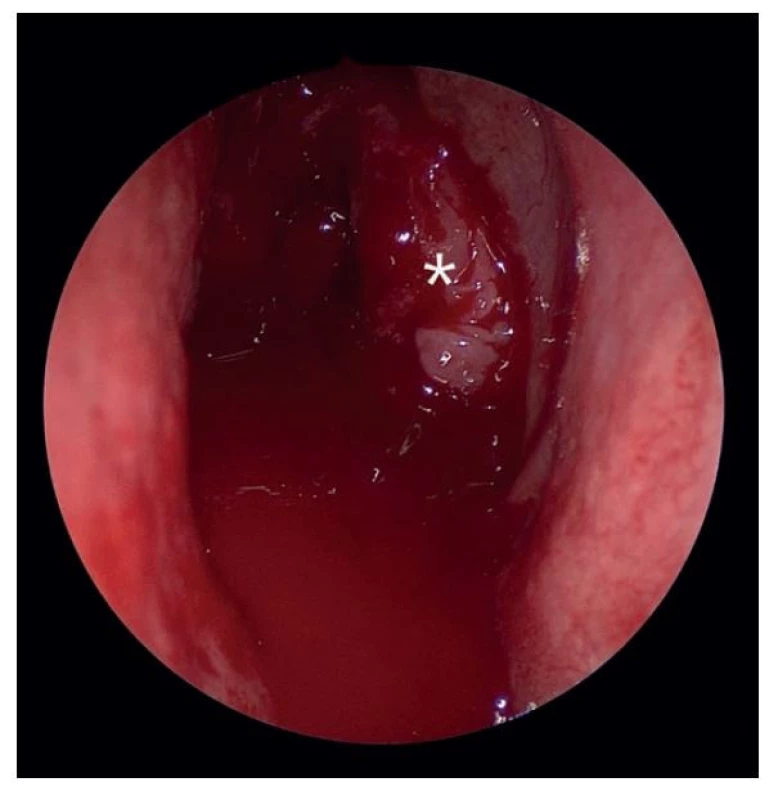
Image 2. Přehledné operační pole, čichové sklípky (hvězda), levá nosní dutina, endoskopický pohled 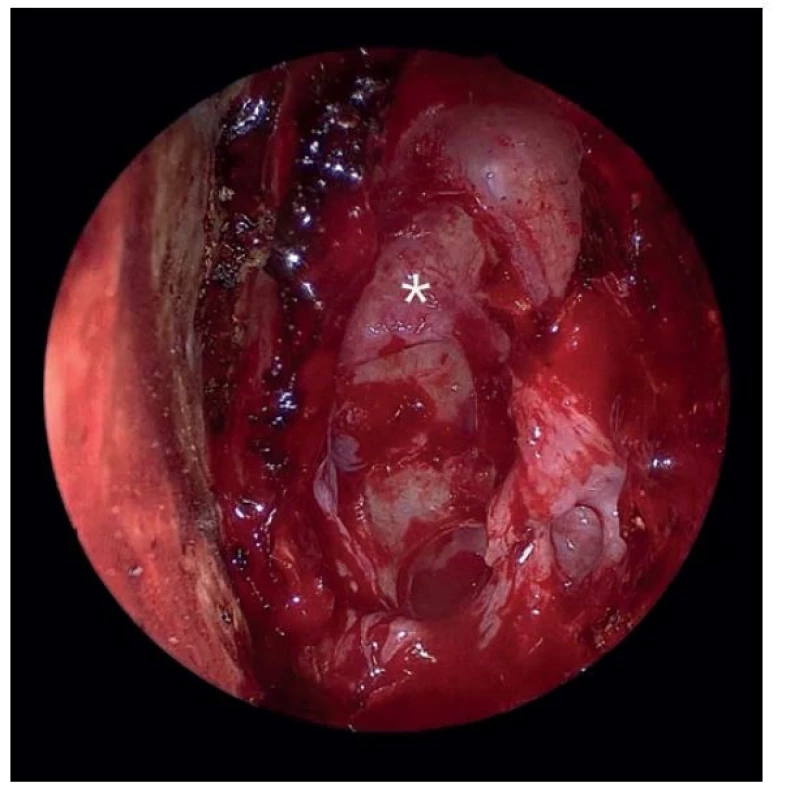
Špatná přehlednost v operované oblasti výrazně zvyšuje riziko komplikací a prodlužuje dobu výkonu [2]. Komplikace endonazálních operací se dělí na nosní, orbitální a intrakraniální. K závažným nosním komplikacím patří hlavně tepenné krvácení při poranění a. sphenopalatina nebo a. carotis interna. Očnice je od nosní dutiny oddělena pouze velmi tenkou kostěnou lamelou – lamina papyracea, při jejímž poškození může dojít ke vzniku retrobulbárního hematomu, poškození okohybných svalů, bulbu či optického nervu s následnou slepotou. Intrakraniální komplikace vznikají při poranění baze lební a dury, a patří zde zejména likvorea, vzácněji rozvoj meningitidy či mozkového abscesu v pooperačním období [1, 2].
Dobrá přehlednost operačního pole a orientačních anatomických struktur (dolní a střední skořepa, horní okraj choany a další) je pro bezpečnost těchto výkonu naprosto klíčová a přímo souvisí s výsledkem těchto operací [2]. V posledních letech roste význam anesteziologa u kontroly krvácení. Spolupráce anesteziologa a chirurga je nutná.
Mezi běžně známé možnosti snížení slizničního krvácení patří:
kontrolovaná hypotenze
hemostyptika
poloha pacienta
volba anesteziologické techniky
topická anemizace
Cílem této narativní review je poskytnout ucelený přehled možností ovlivnění slizničního krvácení a přehlednosti operačního pole anesteziologem. Chirurgické techniky k ovlivnění slizničního krvácení nejsou zahrnuty.
Metodika
Pro získaní prací zabývajících se problematikou byla použita databáze PubMed/Medline (https://www.ncbi.nlm.nih.gov/pubmed), za použití těchto vyhledávacích algoritmů:
Bleeding control in endonasal surgery[Title/Abstract] Filters: Czech, English
Hemostasis“[Title/Abstract] AND „endonasal surgery“[Title/Abstract] Filters: Czech, English
Anesthesia“[Title/Abstract] AND „endonasal surgery“[Title/Abstract] Filters: Czech, English
Controlled hypotension“[Title/Abstract] AND „endonasal surgery“[Title/Abstract] Filters: Czech, English
Zahrnuty byly jen práce v českém a anglickém jazyce. Dalším zdrojem prací byly literární odkazy již vybraných pracích.
Výsledky
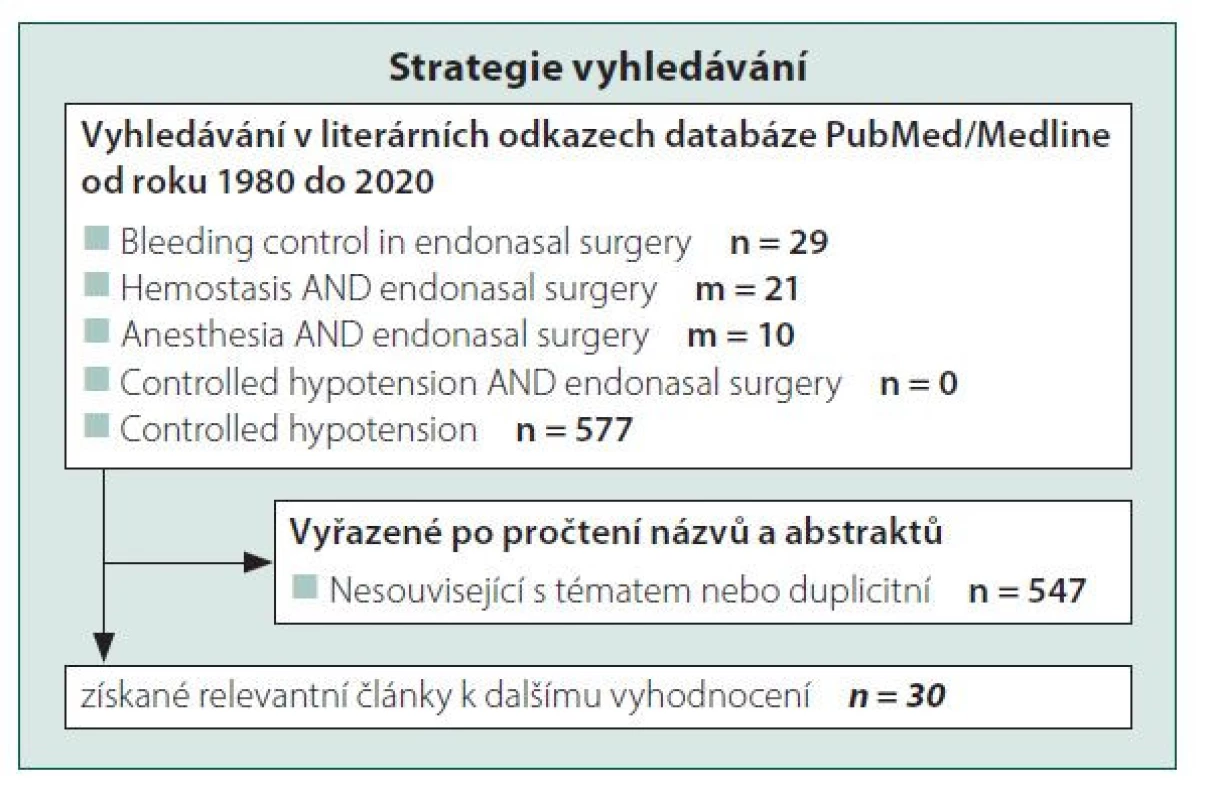
Průběh a počty zařazených prací zobrazuje obrázek 3 (flow chart).
Vzhledem k nalezení 0 prací s využitím vyhledávacího řetězce (Controlled hypotension“[Title/Abstract] AND „endonasal surgery“[Title/Abstract] Filters: Czech, English), byl pro další vyhledávání proveden méně specifický řetězec (Controlled hypotension[Title/Abstract] Filters: Czech, English). Následně byly prohlédnuty reference v jednotlivých publikacích.
Diskuze
Anesteziolog hraje v perioperačním managementu kontroly krvácení, a tím přehlednosti operačního pole, zásadní roli.
Kontrolovaná hypotenze
Koncept kontrolované hypotenze byl poprvé popsán již v roce 1956 [3]. Jedná se o specifickou anesteziologickou techniku, která redukuje krevní ztráty. Její indikací jsou operace, které by jinak byly neproveditelné nebo obtížně proveditelné (kardiovaskulární, cerebrovaskulární, maxilofaciální, endonazální a další) [4]. V případě endonazální chirurgie je cílem snížit průtok cévním zásobením nosu a paranazálních dutin, a tím snížit krvácení do operačního pole.
Řízená hypotenze je definována jako cílený pokles systolického krevního tlaku (STK) na hodnoty 80–90 mmHg, redukce středního arteriálního tlaku (MAP) na 50–65 mmHg nebo snížení o 30 % výchozí hodnoty (MAP) [5].
Intraoperační krvácení lze definovat jako množství krve, které se objeví v operačním poli v daném čase, vyjádřené matematicky jako průtok. Průtok je definován jako objem krve, který proteče cévou za určitý čas. Průtok má ale také souvislost s tlakem a vaskulárním odporem. Pokud klesá tlak a vaskulární odpor zůstává stejný nebo se zvyšuje, jako u vazokonstrikce, pak průtok klesá. Na druhé straně, pokud klesá tlak i vaskulární odpor, u vazodilatace pak průtok zůstává konstantní nebo se mění jen málo. Výsledek hypotenze tedy závisí i na změně vaskulární rezistence. Přehlednost operačního pole při endonazální chirurgii lze kvantifikovat skórovacím systémem dle Boezaarta [6].
Table 1. Klasifikační systém přehlednosti operačního pole Boezaarta 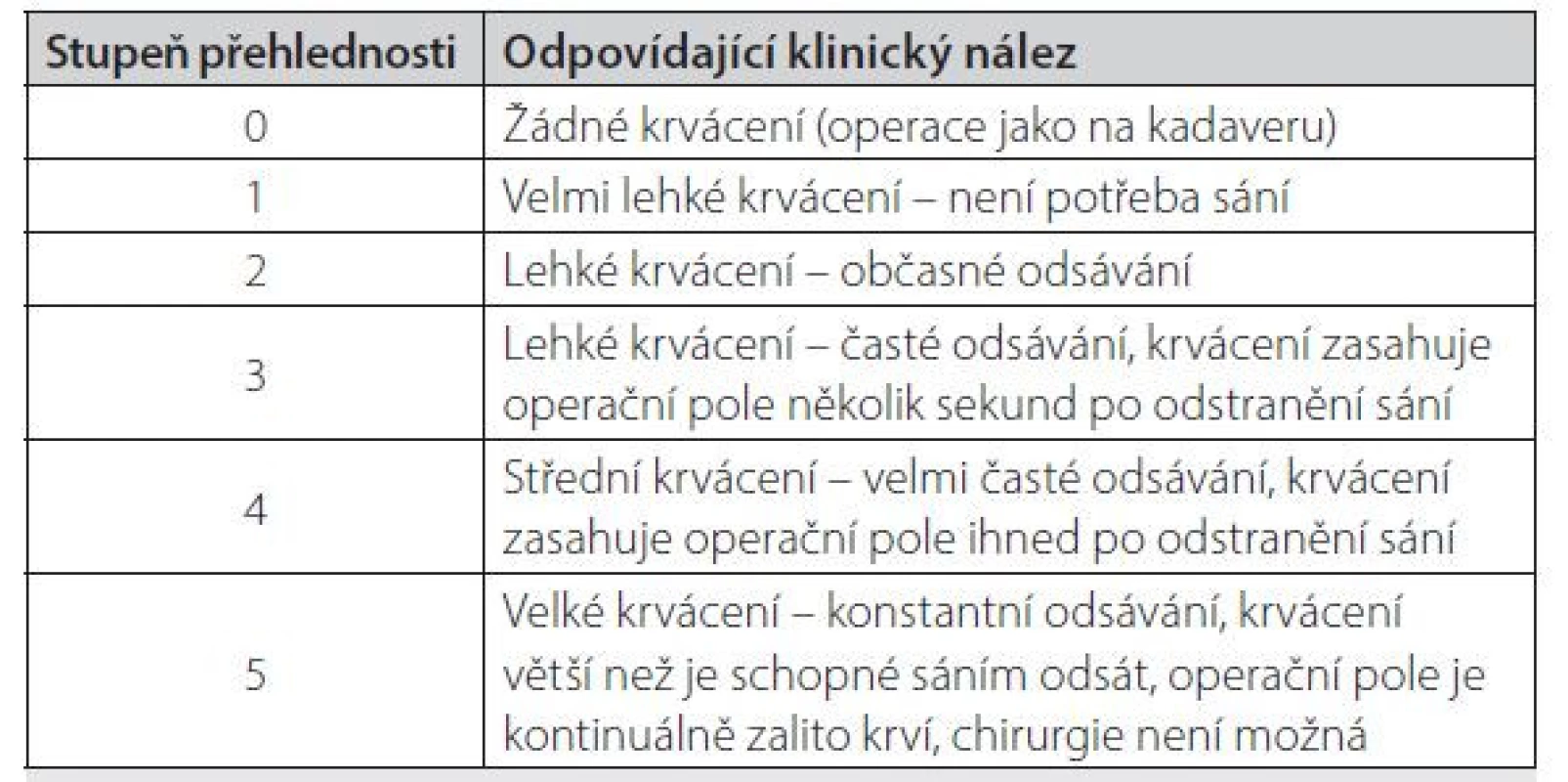
Boezaart AP, van der Merwe J, Coetzee A. Comparison of sodium nitroprusside and esmolol-induced controlled hypotension for functional endoscopic sinus Sumery. Can J Anaesth 1995 Cílem této práce není detailní popis fungovaní makro a mikrocirkulace, pro přehlednost možných intervencí je však nutno základy zmínit. MAP je dán srdečním výdejem (CO) a systémovou vaskulární rezistencí (SVR), kde MAP = CO x SVR. CO lze také definovat jako tepový objem (stroke volume – SV) x tepová frekvence (HR). SV je dán velikostí žilního návratu a afterloadem a je rovněž ovlivněn kontraktilitou myokardu. Anesteziolog je tedy schopen snížit MAP změnou srdečního výdeje, snížením žilního návratu a srdeční frekvence nebo snížením systémové vaskulární rezistence.
HR je důležitou proměnnou zejména pro žilní a kapilární krvácení. Nair et al. uvádí, že optimálního operační pole u FESS bylo dosaženo, když HR byla < 60 tepů/min. [7]. Inhalační anestetika snižují SVR v závislosti na koncentraci. Pokles SVR však vede k aktivaci baroreceptorového reflexu a výsledkem nemusí být pokles MAP [8]. Podobně propofol má vazodilatační účinek závislý na koncentraci a navíc snižuje aktivitu mozkového kmene a baroreflexu, čímž nezvyšuje HR [9]. Opioidy ve vyšších dávkách také mají hypotenzní účinek [10]. Remifentanil je ultrakrátce působící agonista opioidních receptorů s krátkým poločasem rozpadu, který způsobuje hypotenzi a bradykardii bez vazodilatace. Navíc je dobře titrovatelný [11].
Mezi často používané léky pro kontrolovanou hypotenzi patří nitráty, betablokátory a gangliové blokátory [5, 6, 12, 13]. Nitráty jsou přímé vazodilatátory, které rychle snižují TK, a zároveň dochází k rychlému obnovení na normální hodnoty po vysazení – tzv. evanescentní působení.
Nitroprusid byl populární vazodilatátor vzhledem k rychlému nástupu účinku a krátkému poločasu rozpadu. Nevýhody jsou reflexní tachykardie, rebound hypertenze, zhoršení hypoxické plicní vazokonstrikce a potenciál toxicity kyanidů při vysokých dávkách [14]. Nitroglyrecin dilatuje žilní kapacitní cévy, což způsobuje pokles žilního návratu, zmenšuje objem cév a srdeční výdej [5].
Esmolol je kardioselektivní beta1 blokátor s rychlým nástupem a krátkým poločasem rozpadu okolo 9 minut. Snadno se titruje, snižuje HR a je efektivní u cílené hypotenze. Má minimální vedlejší účinky a žádnou známou toxicitu. Ve srovnání s nitroprusidem poskytuje lepší kontrolu MAP, menší krevní ztrátu i lepší přehlednost operačního pole [13].
Labetalol má selektivní alfa1 a neselektivní beta1 a beta2 adrenergní účinky. Prostřednictvím těchto vazeb snižuje TK poklesem systémové vaskulární rezistence (alfa1), avšak reflexní tachykardie způsobená účinkem vazodilatace je zeslabena současnou blokádou beta receptorů.
Klonidin je centrální agonista alfa2 adrenoreceptorů. Lze jej využít jak v premedikaci, tak kontrolované hypotenzi během anestezie. Významný je jeho synergický účinek s ostatními farmaky používanými k celkové anestezii (CA). Snižuje spotřebu opioidů i minimální alveolární koncentraci inhalačních anestetik. Má také částečný antiemetický účinek [7].
Dexmedetomidin vykazuje ještě mnohem specifičtější afinitu k alfa2 adrenoreceptorům, a to 8x více než klonidin. Jeho užití ke kontrolované hypotenzi je poměrně bezpečné. Podle některých studií snižuje intraoperační krvácení a zlepšuje přehlednost operačního pole u FESS, a to bez závažných hemodynamických změn či nežádoucích účinků. Nevýhodou je jeho cenová náročnost [31]. Podle nedávné studie je dexmedethonidin vhodnější variantou kontrolované hypotenze a poskytuje lepší přehlednost operačního pole u FESS než labetalol [32].
Desmopresin je syntetickým analogem antidiuretického hormonu, který se používá k snížení krvácení u pacientů s prodlouženou krvácivostí. Kromě účinků na hemostázu způsobuje také hypotenzi, nicméně mechanismus tohoto účinku není dosud jasný. Podle již proběhlých studií vedlo podání desmopresinu k významnému snížení intraoperačních ztrát u některých operací v čelistní chirurgii a neurochirurgii. Studie hodnotící vliv předoperačně podávaného desmopresinu prokázala jeho nezávislý efekt na kvalitu operačního pole a krevní ztráty u FESS [33].
Magnezium zlepšuje přehlednost operačního pole, snižuje krevní ztrátu a zkracuje dobu trvání endoskopických výkonů paranasálních dutin. Výhodou je, že potencuje účinky opioidů [15].
Trimethaphan je gangliový blokátor, který indukuje hypotenzi blokádou sympatických ganglií, a tím způsobuje vazodilataci. Nežádoucím účinkem je uvolňování histaminu s rizikem vzniku bronchospazmu, a také tachyfylaxe [16].
Rizika kontrolované hypotenze
Hlavním rizikem hypotenze během anestezie je hypoperfuze koncových orgánů, která může představovat vznik fatálních perioperačních komplikací [15, 17–19]. Studie cílené striktně na kontrolovanou hypotenzi podporují bezpečnost této techniky. Nicméně studie zaměřené na intraoperační hypotenzi, která nevznikla „cíleně“ upozorňují na výrazná rizika. Monk et al. ve své retrospektivní studii prokázali, že snížení systolického krevního tlaku pod 67 mmHg na dobu delší než 8,2 minuty či střední arteriální tlak pod 49 mmHg na déle než 3,9 minut nebo střední arteriální tlak menší o 50 % původní hodnoty na déle než 5 minut je spojen se zvýšeným rizikem 30denní mortality [20]. Aronson et al. zkoumali 7 500 pacientů, kteří podstoupili koronární bypass. V jejich analýze byla prokázána závislost mezi počtem epizod STK mimo 105–130 mmHg a 30denní mortalitou [21]. Mascha et al. analyzovali 104 tisíc pacientů podstupujících nekardiochirurgický operační výkon. Výsledkem práce byl nelineární vztah mezi variabilitou MAP a 30denní mortalitou [22]. Wesselink et al. ve své systematické review popisuje asociaci mezi zvýšeným rizikem poškození koncových orgánů a době delší než 10 min hodnotou MAP < 80 mmHg. Při MAP < 70 mmHg je dokonce riziko i při kratší expozici (< 10 min). Zvýšení rizika je rovněž způsobeno dobou trvání pro MAP < 65–60 mmHg. Izolovaná hodnota MAP pod 55–50 mmHg se zdá být také riziková [23]. Bijker et al. svou prací dokázali signifikantně rostoucí riziko perioperační cévní příhody v závislosti na délce intervalu, kdy je pokles MAP o 30 % menší oproti hodnotě před úvodem do anestezie. Z toho vyplývá doporučení o nepodceňování poklesu tlaku po úvodu do celkové anestezie zejména u pacientů, kteří již mají cerebrovaskulární onemocnění. U těchto pacientů je třeba přísně dodržovat normotenzi až lehkou hypertenzi stejně jako u pacientů se stenózou karotid [24]. Van Waes et al. ve své práci zjistili, že snížení MAP o 40 % a více oproti tlaku před úvodem do anestezie v délce nad 30 minut je nezávislým rizikovým faktorem vzniku MINS u pacientů podstupujících cévní výkon. Jeli pokles MAP o 30 % a více po dobu 5–10 minut, riziko MINS vzroste až pětkrát [25]. Sun et al. ve své retrospektivní studii na 5 127 pacientech zjistili, že při poklesu MAP pod 60 mmHg po dobu delší než 20 minut či při poklesu MAP pod 50 mmHg po dobu delší než 10 minut, je riziko pooperačního poškození ledvin výrazně vyšší [26].
Hemostyptika
Kyselina tranexamová má antifibrinolytický účinek prostřednictvím reverzibilní blokády na místa vázajících lyzin na molekulách plazminogenu. Bylo prokázáno, že u endoskopických operací dutin, podaný topicky či per os, zlepšuje přehlednost operačního pole a snižuje krevní ztrátu. Intravenózně podaný snižuje krvácení a zlepšuje operační pole i bez podání lokálních vazokonstriktorů [27].
Poloha pacienta
K jednoduchým opatřením patří zvednutí hlavy o 10–15°. To vede ke zvýšení žilního návratu do srdce gravitací, a tím snížení žilní kongesce v horní části těla. Tato poloha prokazatelně snižuje ztrátu krve a zlepšuje podmínky u endoskopických operací dutin. Potenciálními komplikacemi této metody jsou mozková hypoperfuze a vzduchová embolie. Zvýšení polohy hlavy snižuje arteriální tlak ve zvýšené části zhruba o 2 mmHg na každých 2,5 cm nad srdeční úrovní.
Volba anesteziologické techniky
Samotná volba anestetické techniky může mít zásadní vliv na přehlednost operačního pole. Výsledky starších studií byly nesourodé. V recentní metaanalýze se prokázalo, že totální intravenózní anestezie s remifentanilem vedla k menší krevní ztrátě a lepší přehlednosti operačního pole než správně doplňované anestezie s inhalačními anestetiky (IA). Nutno je zmínit, že tento rozdíl byl přítomný pouze při použití remifentanilu. Pokud byl použit jiný opioid, rozdíl nebyl signifikatní [28].
Umělá plicní ventilace má rušivý hemodynamický účinek kvůli vysokým nitrohrudním tlakům a sníženému žilnímu návratu do srdce, což vede ke sníženému oběhu v horní části těla, což přináší vyšší riziko peroperačního krvácení. Naopak ve studiích bylo prokázáno, že vysokofrekvenční trysková ventilace vede k významně nižší celkové průměrné ztrátě krve a kvalita operačního pole je naopak významně vyšší. Tento typ však u FESS není praktický [29]. Spontánní ventilace se nedoporučuje u operací hlavy a krku, protože vzniknuvší hyperkapnie podpoří mikrovaskulární a slizniční krvácení vlivem periferní vazodilatace způsobené CO2. Některé studie ale naznačují, že mírná hypokapnie či hyperkapnie nemají významný vliv na ztrátu krve a kvalitu operačního pole u endoskopických výkonů[29].
Studie také naznačují preferenci laryngeální masky (LMA) oproti orotracheální intubaci (OTI) na vliv operačního krvácení. LMA byla spojena s lepší kvalitou operačního pole a statisticky sníženou celkovou ztrátou krve v prvních 15 minutách zákroku. LMA vedla i ke snížení HR a MAP což koreluje s lepší kvalitou operačního pole ve stejném čase. Pravděpodobným vysvětlením je snížená sympatická stimulace hrtanu spojená se zavedením LMA ve srovnání s OTI [30]. Je nutno zdůraznit, že endonazální výkony mohou být provázeny větším krvácením, které může být komplikováno následnou aspirací, proti které laryngeální maska nemusí spolehlivě chránit.
Kortikoidy – v místě operační rány vzniká otok, vazodilatace vlivem zánětlivých mediátorů, které tam migrují. Předoperačně podávané kortikoidy mají protizánětlivý a antiedematózní účinek, což vede k širšímu nosnímu koridoru a zlepšuje přehlednost operačního pole. Nedávná studie zjistila, že kortikosteroidy výrazně zlepšily hemostázu v operačním poli a zkrátily dobu operace u pacientů s chronickou polypoidní rhinosinusitidou [29].
Naše zkušenosti – z pohledu anesteziologa
Ve Fakultní nemocnici Ostrava je poskytována anesteziologická péče pro delikátní endonazální výkony specializovaným týmem tvořeným 5 anesteziology, kteří se v pravidelném intervalu střídají. Výkony jsou plánovány vždy dopředu a na konkrétní den (úterý). Anesteziologický management určuje protokol.
Jsme si vědomi rizika kontrolované hypotenze, proto je vždy u konkrétního pacienta zvažován risk/benefit. Předem vyřazení ze studie jsou pacienti s koagulopatiemi, antikoagulační či antiagregační terapií, pacienti s malignitou či CMP v anamnéze, těhotné ženy a pacienti s ASA III a více. Během CA používáme rozšířený monitoring (neinvazivní krevní tlak, HR, saturaci hemoglobinu kyslíkem, kapnografii, hloubku celkové anestezie pomocí bispektrálního indexu, saturaci kyslíku v čelním mozkovém laloku pomoci NIRS – near infrared spectroscopy, pravidelné odběry na acidobazickou rovnováhu) a všechny hodnoty zaznamenáváme každých 5 minut společně s hodnocením operačního pole chirurgem.
Anestezie je vedena nejčastěji jako totální intravenózní v kombinaci remifentanilu a propofolu s využitím metody target control infusion (TCI). Alternativně používáme balancovanou anestezii s desfluranem a TCI remifentanilem. Dýchací cesty jsou zajištěny endotracheální intubací a tamponádou hypofaryngu. Řízená ventilace je samozřejmostí. Ke kontrolované hypotenzi přistupujeme, pokud na Boezaartově stupnici operatér udává hodnoty > 3. V případě nižších hodnot krevní tlak neovlivňujeme. Kontrolovanou hypotenzi ukončujeme, pokud hodnota NIRS náhle poklesne o 20 %.
Na dospávacím pokoji jsou pacienti standardně monitorováni. Před propuštěním z dospávacího pokoje je pacient zkontrolován anesteziologem a je proveden screening na případnou kognitivní dysfunkci (clock test).
Tento protokol je používán od roku 2019 a nezaznamenali jsme žádné komplikace kontrolované hypotenze. Všechny postupy zpětně vyhodnocujeme.
Naše zkušenosti – z pohledu operatéra
Endoskopická endonazální chirurgie hraje nezastupitelnou roli v léčbě zánětlivých procesů v dutině nosní a paranazálních dutinách. Poměrně složitá anatomie, blízkost významných struktur a značná variabilita vývoje dutin vyžaduje precizní orientaci v operované oblasti. Možnosti ovlivnění krvácení chirurgem jsou omezené, kromě šetrné chirurgické techniky je nejčastěji používána topická anemizace nosní sliznice vazokonstrikčními látkami (adrenalin 1 : 1 000–1 : 10 000, kokain), výplachy nosu teplou vodou (37 °C) a bipolární koagulace. Hlavní roli při snížení krvácení hraje správná anesteziologická technika. Řízená hypotenze a dostatečná hloubka anestezie jsou zásadní pro přehlednost operačního pole, a tím i úspěšné a bezpečné provedení operace.
Závěr
Endonázalní chirurgie představuje oblast, kde je dokonalá spolupráce anesteziologa a operatéra nezbytná. Kromě běžné anesteziologické problematiky zahrnuje kontrolu krvácení a přehlednosti operačního pole. Ke zlepšení této přehlednosti lze využít výše zmíněné techniky, je však vždy nutno u konkrétního pacienta zvážit benefity a rizika pro pacienta a postupovat striktně individuálně. Kontrolovaná hypotenze je nejdiskutabilnější technikou, která může mít fatální následky pro pacienta.
PROHLÁŠENÍ AUTORŮ: Prohlášení o původnosti: Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média. Střet zájmů: Autor prohlašuje, že nemá střet zájmů v souvislosti s tématem práce. Podíl autorů: Všichni autoři rukopis četli, souhlasí s jeho zněním a zasláním do redakce časopisu Anesteziologie a intenzivní medicína. MP – tvorba rukopisu, rešerše literatury, poskytování anesteziologické péče pro endonazální chirurgii, PM – připomínkování rukopisu, expertní názor z pohledu operatéra, JL – připomínkování rukopisu, rešerše literatury, expertní názor z pohledu operatéra, MF, VV, HS – připomínkování rukopisu, poskytování anesteziologické péče pro endonazální chirurgii, OJ – design projektu, rešerše literatury, připomínkování rukopisu, poskytování anesteziologické péče pro endonazální chirurgii. Financování: Podpořeno grantem Ministerstva Zdravotnictví, Česká republika – conceptual development of research organization RVO‑FNOs/2019, Česká republika.
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Ondřej Jor, Ph.D.
Článek přijat redakcí: 14. 10. 2021; Článek přijat k tisku: 30. 11. 2021
Cit. zkr: Anest intenziv Med. 2022;33(1):45-50
Sources
1. Rahman T, Alam MM, Ahmed S, Karim MA, Rahman M, Wahiduzzaman M. Outcome of Endoscopic Sinus Surgery in the Treatment of Chronic Rhinosinusitis. Mymensingh Med J. 2016 Apr;25(2):261-270. PMID: 27277358.
2. Humphreys IM, Hwang PH. Avoiding Complications in Endoscopic Sinus Surgery. Otolaryngol Clin North Am. 2015 Oct;48(5):871–881. doi: 10.1016/j.otc.2015. 05. 013. Epub 2015 Jun 24. PMID: 26117296.
3. DITZLER JW, ECKENHOFF JE. A comparison of blood loss and operative time in certain surgical procedures completed with and without controlled hypotension. Ann Surg. 1956 Mar;143(3):289-293. doi: 10.1097/00000658-195603000-00001. PMID: 13303061; PMCID: PMC1465113.
4. Petrozza PH. Induced hypotension. Int Anesthesiol Clin. 1990 Fall;28(4):223–229. doi: 10.1097/00004311-199002840-00008. PMID: 2228278.
5. Abdelgalel EF. Controlled hypotensive anesthesia for endoscopic endonasal repair of cerebrospinal fluid rhinorrhea: A comparison between clevidipine and esmolol: Randomized controlled study. Egyptian Journal of Anaesthesia. 2018,34(1),1-7.
6. Boezaart AP, van der Merwe J, Coetzee A. Comparison of sodium nitroprusside - and esmolol ‑ induced controlled hypotension for functional endoscopic sinus surgery. Can J Anaesth. 1995 May;42(5 Pt 1):373-376. doi: 10.1007/BF03015479. PMID: 7614641.
7. Puthenveettil N, Rajan S, Kumar L, Nair SG. A comparison of effects of oral premedication with clonidine and metoprolol on intraoperative hemodynamics and surgical conditions during functional endoscopic sinus surgery. Anesth Essays Res. 2013 Sep–Dec;7(3): 371-375. doi: 10.4103/0259-1162.123244. PMID: 25885986; PMCID: PMC4173566.
8. Sanders JS, Mark AL, Ferguson DW. Importance of aortic baroreflex in regulation of sympathetic responses during hypotension. Evidence from direct sympathetic nerve recordings in humans. Circulation. 1989 Jan;79(1):83-92. doi: 10.1161/01.cir.79. 1. 83. PMID: 2910547.
9. Sellgren J, Ejnell H, Elam M, Pontén J, Wallin BG. Sympathetic muscle nerve activity, peripheral blood flows, and baroreceptor reflexes in humans during propofol anesthesia and surgery. Anesthesiology. 1994 Mar;80(3):534-544. doi: 10.1097/00000542-199403000-00009. PMID: 8141450.
10. Reich DL, Hossain S, Krol M, Baez B, Patel P, Bernstein A, Bodian CA. Predictors of hypotension after induction of general anesthesia. Anesth Analg. 2005 Sep;101(3):622-628. doi: 10.1213/01.ANE.0000175214.38450. 91. PMID: 16115962.
11. Degoute CS, Ray MJ, Manchon M, Dubreuil C, Banssillon V. Remifentanil and controlled hypotension; comparison with nitroprusside or esmolol during tympanoplasty. Can J Anaesth. 2001 Jan;48(1):20-7. doi: 10.1007/BF03019809. PMID: 11212044.
12. Mengistu AM, Wolf MW, Boldt J, Röhm KD, Suttner SW, Piper SN. Influence of controlled hypotension using esmolol and sodium nitroprusside on natriuretic peptides in patients undergoing endonasal sinus surgery. Eur J Anaesthesiol. 2007 Jun;24(6):529-534. doi: 10.1017/S0265021506002286. Epub 2007 Jan 23. Retraction in: Eur J Anaesthesiol. 2011 Jun;28(6):468. PMID: 17241506.
13. Blau WS, Kafer ER, Anderson JA. Esmolol is more effective than sodium nitroprusside in reducing blood loss during orthognathic surgery. Anesth Analg. 1992 Aug;75(2):172-178. doi: 10.1213/00000539-199208000-00004. PMID: 1352949.
14. Jacobi KE, Böhm BE, Rickauer AJ, Jacobi C, Hemmerling TM. Moderate controlled hypotension with sodium nitroprusside does not improve surgical conditions or decrease blood loss in endoscopic sinus surgery. J Clin Anesth. 2000 May;12(3):202-207. doi: 10.1016/s0952-8180(00)00145-8. PMID: 10869918.
15. Elsharnouby NM, Elsharnouby MM. Magnesium sulphate as a technique of hypotensive anaesthesia. Br J Anaesth. 2006 Jun;96(6):727-731. doi: 10.1093/bja/ael085. Epub 2006 May 2. PMID: 16670112.
16. Behnia R, Martin A, Koushanpour E, Brunner EA. Trimethaphan‑induced hypotension: effect on renal function. Can Anaesth Soc J. 1982 Nov;29(6):581-586. doi: 10.1007/BF03007745. PMID: 7139398.
17. Lang B, Zhang L, Lin Y, Zhang W, Li FS, Chen S. Comparison of effects and safety in providing controlled hypotension during surgery between dexmedetomidine and magnesium sulphate: A meta‑analysis of randomized controlled trials. PLoS One. 2020 Jan 8;15(1):e0227410. doi: 10.1371/journal.pone.0227410. PMID: 31914454; PMCID: PMC6949117.
18. Praveen K, Narayanan V, Muthusekhar MR, Baig MF. Hypotensive anaesthesia and blood loss in orthognathic surgery: a clinical study. Br J Oral Maxillofac Surg. 2001 Apr;39(2): 138-140. doi: 10.1054/bjom.2000.0593. PMID: 11286449.
19. Miłoński J, Zielińska‑Bliźniewska H, Golusiński W, Urbaniak J, Sobański R, Olszewski J. Effects of three different types of anaesthesia on perioperative bleeding control in functional endoscopic sinus surgery. Eur Arch Otorhinolaryngol. 2013 Jul;270(7):2045-2050. doi: 10.1007/s00405-012-2311-1. Epub 2012 Dec 22. PMID: 23263204; PMCID: PMC3669505.
20. Monk TG, Bronsert MR, Henderson WG, Mangione MP, Sum‑Ping ST, Bentt DR, Nguyen JD, Richman JS, Meguid RA, Hammermeister KE. Association between Intraoperative Hypotension and Hypertension and 30-day Postoperative Mortality in Noncardiac Surgery. Anesthesiology. 2015 Aug;123(2):307–319. doi: 10.1097/ALN.0000000000000756. Erratum in: Anesthesiology. 2016 Mar;124(3):741-742. PMID: 26083768.
21. Aronson S, Stafford‑Smith M, Phillips‑Bute B, Shaw A, Gaca J, Newman M; Cardiothoracic Anesthesiology Research Endeavors. Intraoperative systolic blood pressure variability predicts 30-day mortality in aortocoronary bypass surgery patients. Anesthesiology. 2010 Aug;113(2):305-312. doi: 10.1097/ALN.0b013e3181e07ee9. PMID: 20571360.
22. Mascha EJ, Yang D, Weiss S, Sessler DI. Intraoperative Mean Arterial Pressure Variability and 30-day Mortality in Patients Having Noncardiac Surgery. Anesthesiology. 2015 Jul;123(1):79-91. doi: 10.1097/ALN.0000000000000686. PMID: 25929547.
23. Wesselink EM, Kappen TH, Torn HM, Slooter AJC, van Klei WA. Intraoperative hypotension and the risk of postoperative adverse outcomes: a systematic review. Br J Anaesth. 2018 Oct;121(4):706-721. doi: 10.1016/j.bja.2018. 04. 036. Epub 2018 Jun 20. PMID: 30236233.
24. Bijker JB, Persoon S, Peelen LM, Moons KG, Kalkman CJ, Kappelle LJ, van Klei WA. Intraoperative hypotension and perioperative ischemic stroke after general surgery: a nested case‑control study. Anesthesiology. 2012 Mar;116(3):658–664. doi: 10.1097/ALN.0b013e3182472320. PMID: 22277949.
25. van Waes JA, van Klei WA, Wijeysundera DN, van Wolfswinkel L, Lindsay TF, Beattie WS. Association between Intraoperative Hypotension and Myocardial Injury after Vascular Surgery. Anesthesiology. 2016 Jan;124(1):35-44. doi: 10.1097/ALN.0000000000000922. PMID: 26540148.
26. Sun LY, Wijeysundera DN, Tait GA, Beattie WS. Association of intraoperative hypotension with acute kidney injury after elective noncardiac surgery. Anesthesiology. 2015 Sep;123(3):515-523. doi: 10.1097/ALN.0000000000000765. PMID: 26181335.
27. Ping WD, Zhao QM, Sun HF, Lu HS, Li F. Role of tranexamic acid in nasal surgery: A systemic review and meta‑analysis of randomized control trial. Medicine (Baltimore). 2019 Apr;98(16):e15202. doi: 10.1097/MD.0000000000015202. PMID: 31008946; PMCID: PMC6494350.
28. Moffatt DC, McQuitty RA, Wright AE, Kamucheka TS, Haider AL, Chaaban MR. Evaluating the Role of Anesthesia on Intraoperative Blood Loss and Visibility during Endoscopic Sinus Surgery: A Meta‑analysis. Am J Rhinol Allergy. 2021 Sep;35(5):674-684. doi: 10.1177/1945892421989155. Epub 2021 Jan 21. PMID: 33478255.
29. Thongrong C, Kasemsiri P, Carrau RL, Bergese SD. Control of bleeding in endoscopic skull base surgery: current concepts to improve hemostasis. ISRN Surg. 2013 Jun 13;2013 : 191543. doi: 10.1155/2013/191543. PMID: 23844295; PMCID: PMC3697291.
30. Sia DI, Chalmers A, Singh V, Malhotra R, Selva D. General anaesthetic considerations for haemostasis in orbital surgery. Orbit. 2014 Feb;33(1):5-12. doi: 10.3109/01676830.2013.842250. Epub 2013 Oct 21. PMID: 24144180.
31. Parvizi A, Haddadi S, Faghih Habibi A, Nemati S, Akhtar N, Ramezani H. Dexmedetomidine Efficacy in Quality of Surgical Field During Endoscopic Sinus Surgery. Iran J Otorhinolaryngol. 2019 Sep;31(106):281-288. PMID: 31598495; PMCID: PMC6764817.
32. J N S, Kumar S, Vijay T. To Compare the Efficacy of Dexmedetomidine Versus Labetalol in Providing Controlled Hypotension in Functional Endoscopic Sinus Surgery. Anesth Pain Med. 2021 Feb 16;11(1):e108915. doi: 10.5812/aapm.108915. PMID: 34221935; PMCID: PMC8241463.
33. Shao H, Kuang LT, Hou WJ, Zhang T. Effect of desmopressin administration on intraoperative blood loss and quality of the surgical field during functional endoscopic sinus surgery: a randomized, clinical trial. BMC Anesthesiol. 2015 Apr 17;15 : 53. doi: 10.1186/s12871-015-0034-8. PMID: 25895497; PMCID: PMC4404629.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2022 Issue 1-
All articles in this issue
- ČSARIM v roce 2022 – krátké ohlédnutí zpět a pohled dopředu
- Česká intenzivní medicína – výhledy do budoucnosti
- Praxe podávání systémových kortikosteroidů kriticky nemocným pacientům s covidem-19 v České republice – dotazníkový průzkum (studie ASAP‑ C)
- Základní autorskoprávní aspekty v kontextu lékařských publikací
- Nové supraglotické pomůcky v klinické praxi
- Principy systémové bezopioidní anestezie a pooperační analgezie, naše zkušenosti u bariatrických chirurgických výkonů
- Heparinem indukovaná trombocytopenie v perioperačním období
- Význam střevní mikrobioty u kriticky nemocných pacientů a možnosti jejího ovlivnění
- Perioperační neurokognitivní porucha – advanced narrative review
- Anesteziologické možnosti ovlivnění přehlednosti operačního pole při endonazální chirurgii
- Tracheální intubace při vědomí u dospělých za použití různých optických technik – přehledný článek a metaanalýza
- Deficit butyrylcholinesterázy aneb „Pamatuji si na intubaci“
- Botulotoxin A pro bederní sympatickou blokádu při syndromu regionální chronické bolesti
- Kombinace „hypertonický roztok NaCl a furosemid“ v léčbě srdečního selhání – 20 let od konceptu k účinné (ale stále možná opomíjené) klinické intervenci
- Předoperační POCT ultrazvuk významně zpřesňuje zhodnocení křehkosti a pooperační perspektívy
- K článku: Prevence venózní tromboembolie u pacientů v intenzivní péči
- Funkční kvalita života po zresuscitované nitronemocniční srdeční zástavě
- Odpověď autorů K článku: Prevence venózní tromboembolie u pacientů v intenzivní péči
- Doporučení Evropské kardiologické společnosti (ESC) pro diagnostiku a léčbu akutního a chronického srdečního selhání z roku 2021
- Desatero přikázání pro léčbu srdečního selhání podle ESC 2021
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Principy systémové bezopioidní anestezie a pooperační analgezie, naše zkušenosti u bariatrických chirurgických výkonů
- Deficit butyrylcholinesterázy aneb „Pamatuji si na intubaci“
- Nové supraglotické pomůcky v klinické praxi
- Význam střevní mikrobioty u kriticky nemocných pacientů a možnosti jejího ovlivnění
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career