-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Věnujeme medikaci seniorů dostatečnou péči? (Případ Domova Vlčí mák ÚVN Praha)
Do we care enough about the medication in the elderly? (Case of the geriatric care facility at Military University Hospital Prague)
Objective: The aim of this paper is a complex evaluation of client’s medication in the geriatric care facility Domov Vlčí mák (DVM) with regard to the most common drug related risk factors in elderly. The paper shows ways of identification, resolution and prevention of drug related problems from the perspective of a clinical pharmacist.
Methods: The medication was evaluated in 74 DVM clients. The sample consisted of 45 women (61 %) and 29 men (39 %) with an average age of 90 years. The project took place in the period from April to June 2020. Patient’s pharmacotherapy was graded as low, medium or high risk in accordance with the methodology and concept of clinical pharmaceutical care in the Czech Republic developed by the Czech Professional Society of Clinical Pharmacy ČLS JEP. For all clients, medication was also assessed in terms of the risk of falls.
Results: There was a total of 62 (84 %) high, 4 (5 %) medium and 8 (11 %) low risk clients. A plan for medication adjustments was proposed for a total of 67 clients in the form of pharmacotherapeutic recommendations. A total of 170 drug related problems was identified and pharmacotherapeutic intervention was performed. The most common problem (in 42 % of cases) was a missing drug in terms of effective therapy. Medication discontinuation was recommended in 33 % of cases, mainly due to the risk of side effects, missing indications or drug necessity. Inadequate dosing was found in 15 % of cases, usually it was recommended to reduce the dose to the so-called “senior dose”. In 6 % of cases laboratory testing was indicated and in 4 % of cases timing of the drug administration was changed.
Conclusion: Identified drug related problems did not represent major errors that could endanger the quality or safety of the healthcare provided. One of the reasons for the good outcome is an established multidisciplinary cooperation in this facility.
Keywords:
clinical pharmacist – elderly – multidisciplinary cooperation – polypharmacy – drug related problems
Autoři: Veronika Krejčí 1; Irena Murínová 1,2; Jana Mohoutová 1; Petra Staňková 1
Působiště autorů: Oddělení klinické farmacie, Ústřední vojenská nemocnice – Vojenská fakultní nemocnice Praha 1; Ústav aplikované farmacie, Farmaceutická fakulta, Masarykova univerzita, Brno 2
Vyšlo v časopise: Vnitř Lék 2021; 67(E-5): 17-22
Kategorie: Původní práce
Souhrn
Cíl: Komplexní zhodnocení medikací z pohledu klinického farmaceuta u klientů sociálně pobytového zařízení Domov Vlčí mák (DVM) s ohledem na zvláštnosti farmakoterapie ve stáří. Na základě vyhodnocení získaných dat dále odhalit případné lékové problémy a navrhnout konkrétní řešení jak na individuální, tak na systémové úrovni.
Soubor klientů a metoda: Medikace byla zhodnocena u 74 klientů DVM. Sledovaný soubor tvořilo 45 žen (61 %) a 29 mužů (39 %) průměrného věku 90 let. Projekt se uskutečnil v období od dubna do června 2020. Určení míry rizikovosti medikace bylo provedeno v souladu s metodikou a koncepcí klinickofarmaceutické péče v ČR vypracované Českou odbornou společností klinické farmacie ČLS JEP. U všech klientů byla medikace zároveň posuzována i z hlediska rizika pádu.
Výsledky: Klientů ve stupni rizika 3 bylo celkem 62 (84 %), ve stupni 2 celkem 4 (5 %) a s nízkým stupněm 1 celkem 8 (11 %). Stanovení plánu racionalizace farmakoterapie bylo provedeno celkem u 67 klientů formou farmakoterapeutického doporučení. Celkem bylo odhaleno 170 lékových problémů, u kterých byla provedena farmakoterapeutická intervence. Nejčastěji se doporučení týkala nasazení chybějícího léčiva do medikace z hlediska účelné terapie (42 % případů), ve 33 % bylo doporučeno vysazení léčiva převážně z důvodu rizika nežádoucího účinku, chybějící indikace nebo zbytnosti léčiva. Neadekvátnost dávky byla shledána v 15 % případů, nejčastěji byla doporučována redukce dávky na tzv. „seniorskou“. V 6 % případů bylo vhodné doplnit laboratorní vyšetření (např. stanovení renálních parametrů) a ve 4 % případů byla doporučena změna času podání léčiva.
Závěr: Řešené lékové problémy nepředstavovaly zásadní pochybení, která by mohla ohrozit klienty kvalitou či bezpečností poskytované péče. Jedním z důvodů pozitivních výstupů je fungující multidisciplinární spolupráce v tomto zařízení.
Klíčová slova:
senior – klinický farmaceut – multidisciplinární spolupráce – polyfarmakoterapie – lékové problémy
Úvod
V současné době vzrůstá význam geriatrických aspektů účelné farmakoterapie. V obecném přístupu k seniorské tematice došlo pod tlakem demografických změn a v souvislosti se setrvalým zlepšováním zdravotního a funkčního stavu nově stárnoucích lidí k významnému posunu. Zvýrazňuje se heterogenita kalendářního stáří a přistoupilo se také k oddělení „zdravého, aktivního a úspěšného stáří“ od „stáří vetchého“, obvykle multimorbidního a funkčně závislého. V medicínské praxi se tak do značné míry oddělila oborová problematika „zdatného seniora“ jako „staršího dospělého“ od problematiky geriatrické křehkosti (frailty) (1). Pro účely tohoto článku bude seniorem myšlen křehký geriatrický pacient na nízké úrovni potenciálu zdraví (zdatnosti, odolnosti, adaptability), v režimu omezené soběstačnosti na zdravotně sociálním pomezí.
Mezi zvláštnosti farmakoterapie ve stáří patří především:
polymorbidita a s ní související polyfarmakoterapie a lékové interakce,
významné změny farmakokinetiky a farmakodynamiky léků,
velmi časté či specificky modifikované nežádoucí účinky léků, na které by se obligátně mělo pomýšlet, které by měly být monitorovány a kterým by se mělo předcházet,
identifikování léčiv obecně nevhodných u křehkých geriatrických pacientů, která by neměla být vůbec podávána, kromě zvláště odůvodněných případů.
Z běžných léků se závažné nežádoucí účinky často vyskytují např. u neuroleptik, benzodiazepinů a hypnotik (útlum, pády, zmatenost), u nesteroidních antirevmatik (krvácení do trávicího traktu, zmatenost), anticholinergních léků (deliria, poruchy paměti), antihypertenziv (nestabilita, pády). Komplexní negativní účinek vykazují diuretika (instabilita, pády, inkontinence, dehydratace, poruchy vnitřního prostředí). Je nutné zdůraznit, že nejde o vyřazení těchto nesporně účinných farmak z léčení křehkých seniorů, ale o pečlivé zvažování indikace, dávky a doby podávání s aktivním monitorováním nežádoucích účinků (2).
Farmakoterapie u seniorů se liší i kvalitativně. Často převládá léčba symptomů, ne příčiny. Zvláště důležitá je ve stáří individualizace léčby a schopnost posoudit pacienta jako celek, určit jeho priority a perspektivu. Geriatričtí pacienti jsou často léčeni nevhodně – nevhodnými léky, v nevhodných dávkách i kombinacích. Nebezpečný je i schematismus při aplikování guidelines pro léčbu jednotlivých chorob na multimorbidní křehké geriatrické pacienty, s nimiž většina velkých klinických studií, vytvářejících „evidence-based medicine“, vůbec nepracuje. Farmakoterapie křehkých seniorů by měla být jednoduchá, individuální a účelná. Hodnocení optimálnosti preskripce ve smyslu racionální indikace, prevence duplicity, dávkování, počtu a kompatibility léků je obecný požadavek na léčbu pacientů každého věku. Ve stáří nabývá zvláštního významu vzhledem k polypragmazii.
Práce, které v poslední době hodnotily kvalitu a úroveň farmakoterapie u klientů domovů pro seniory v ČR, přinesly varující výsledky. Jedna studie, zaměřená na farmakoterapii v domovech pro seniory v oblasti Prahy a Středočeského kraje, potvrdila vysoký výskyt léčiv potenciálně nevhodných ve stáří a rovněž vysoký výskyt potenciálních lékových interakcí (3). Další studie se zabývala mapováním problematiky farmakoterapie v domovech pro seniory v různých regionech ČR (4). Z výsledků vyplynulo, že problémem farmakoterapie v ústavní péči je mj. polypragmazie, podávání neadekvátních dávek léčiv nebo naopak chybění léčiv, která jsou při dané diagnóze jasně indikovaná a pro prognózu pacienta zásadní. Další studie, která hodnotila farmakoterapie u klientů náhodně zvolených domovů důchodců v Brně, došla k závěru, že největším problémem je polypragmazie, která byla nalezena u 92 % klientů (5).
Bylo tak vhodné zmapovat reálnou situaci v užívání léků i v našem zařízení Domov Vlčí mák (DVM) (6).
DVM je sociální pobytové zařízení, které je součástí Ústřední vojenské nemocnice – Vojenské fakultní nemocnice Praha a nachází se v jejím areálu. Zahrnuje 2 typy sociálních pobytových služeb: Domov se zvláštním režimem, ve kterém jsou klienti nad 65 let s diagnózou demence, a Domov pro seniory, ve kterém jsou klienti se sníženou soběstačností. Pravidelné lékařské vyšetření je prováděno obvykle jednou měsíčně, případně častěji, vyžaduje-li to klinický stav klientů. Léky, pokud jsou indikovány ošetřujícím lékařem, jsou podávány v rámci poskytované zdravotní péče zdravotnickým personálem.
Soubor klientů a metodika
Projekt se uskutečnil v období od dubna do června 2020, kdy byla komplexně zhodnocena medikace u jednotlivých klientů s ohledem na jejich aktuální zdravotní stav. Lékaři a střední zdravotnický personál byli s projektem předem seznámeni a uvítali ho.
Úskalím při realizaci projektu byla mimořádná epidemiologická situace (covid-19), během které byl omezen přístup na oddělení a kontakt s klienty DVM. Z tohoto důvodu byla převážná většina dat čerpána z nemocničního informačního systému (NIS).
Komplexní zhodnocení rizikovosti medikace proběhlo celkem u 74 klientů sociálního zařízení DVM, jednalo se o všechny klienty, nebyla použita žádná vylučovací kritéria, z toho bylo 30 klientů Domova se zvláštním režimem a 44 klientů Domova pro seniory. Sledovaný soubor tvořilo 45 žen (61 %) a 29 mužů (39 %) průměrného věku 90 let (viz Tab. 1).
Tab. 1. Rozložení souboru klientů se zastoupením mužů a žen v jednotlivých věkových skupinách 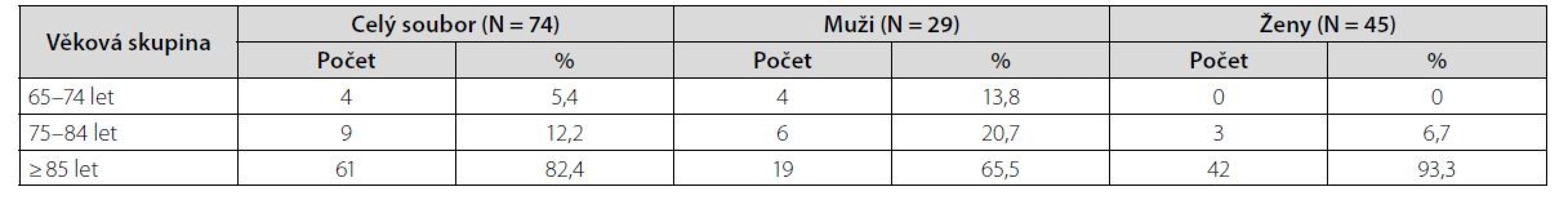
Určení míry rizikovosti medikace klientů DVM bylo provedeno v souladu s metodikou a koncepcí klinickofarmaceutické péče v ČR vypracované Českou odbornou společností klinické farmacie ČLS JEP (7, 8) s cílem eliminace nedostatků v chronické medikaci, a dále s cílem identifikace rizikových faktorů, které mohou být příčinou současných lékových problémů. U všech klientů byla medikace zároveň posuzována i z hlediska rizika pádu.
Míra rizikovosti klientů byla stanovená na stupnici 1 až 3 podle následujících kritérií (9):
stupeň rizikovosti 1 – klienti v nízkém riziku výskytu lékového problému, kteří neměli identifikován žádný z rizikových faktorů ani žádné z rizikových léčiv a zhodnocená aktuální medikace nevyžadovala stanovení plánu racionalizace farmakoterapie klinickým farmaceutem,
stupeň rizikovosti 2 – klienti ve středním riziku výskytu lékového problému, u kterých byl identifikován jeden nebo více rizikových faktorů či rizikových léčiv, ale z kontextu dokumentace jasně vyplynulo, že aktuální medikace nevyžaduje změny vzhledem ke stavu klienta,
stupeň rizikovosti 3 – znamená vysoké riziko výskytu lékového problému, u klienta byl identifikován jeden nebo více rizikových faktorů nebo léčiv a/nebo zhodnocená aktuální medikace ukazuje na nutnost řešení zjištěného problému.
Při revizi medikací se kliničtí farmaceuti zaměřili mj. na nejčastěji se vyskytující lékové problémy u seniorů, jako je polyfarmakoterapie, zbytná medikace, role preventivních léků, léčba neklidu u seniora, specifika léčby bolesti, léčiva nevhodná ve stáří (STOPP/START kritéria, Beersova kritéria) (10, 11), adekvátnost dávky a lékové formy pro seniora, dávkování léčiv s ohledem na stav eliminačních orgánů a rovněž na léky, které při revizi seniorských medikací často chybí, i přesto, že jsou potenciálně indikované s ohledem na zdravotní stav pacienta (tzv. START kritéria) (10).
Výsledná farmakoterapeutická doporučení (FTD) byla dokumentována v NIS a v klinickofarmaceutickém softwaru ClinicPharm, který usnadnil následnou statistickou analýzu získaných dat.
Zjištěné lékové problémy vyžadující komplexní řešení byly prezentovány ošetřujícím lékařům v rámci semináře a byly prodiskutovány možné způsoby implementace změn do systému péče o klienty DVM.
Výsledky
Klientů ve stupni rizika 3 bylo celkem 62 (84 %), ve stupni 2 celkem 4 (5 %) a s nízkým stupněm 1 celkem 8 (11 %) (Tab. 2).
Tab. 2. Stupně rizikovosti při komplexním hodnocení medikací (100 % = 74) 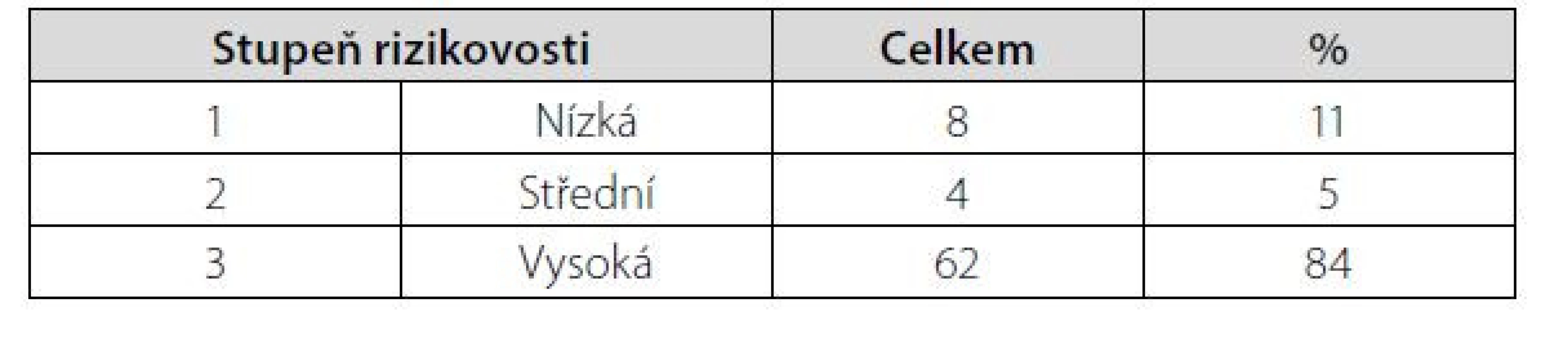
Stanovení plánu racionalizace farmakoterapie bylo provedeno celkem u 66 klientů (89 %) formou FTD, což odpovídá souboru klientů s medikací ve stupni rizika 3 a 2. Medikace 8 klientů (11 %) nevyžadovala stanovení plánu racionalizace farmakoterapie a byla vyhodnocena jako medikace s nízkým stupněm rizikovosti 1.
Celkem bylo odhaleno 170 lékových problémů, u kterých byla provedena farmakoterapeutická intervence. Nejčastěji se doporučení týkala nasazení chybějícího léčiva do medikace z hlediska účelné terapie (42 % případů), ve 33 % bylo doporučeno vysazení léčiva převážně z důvodu rizika nežádoucího účinku, chybějící indikace nebo zbytnosti léčiva. Neadekvátnost dávky byla shledána v 15 % případů, nejčastěji byla doporučována redukce dávky na tzv. „seniorskou“. V 6 % případů bylo vhodné doplnit laboratorní vyšetření a ve 4 % případů byla doporučena změna času podání léčiva (viz graf 1).
Graf 1. Analýza odhalených lékových problémů (N = 170) 
Nejvíce nalezených lékových problémů se týkalo substituce vitaminu D (29 %). Byla shledána jeho nedostatečná substituce u křehkých institucionalizovaných seniorů a jeho absence u pacientů s diagnostikovanou osteoporózou. Dále byla řešena volba neadekvátní formy vitaminu D u pacientů s chronickou renální insuficiencí.
Další skupinou léčiv s vysokou četností FTD (12 %) byly inhibitory protonové pumpy (IPP). Problém se týkal nejasné indikace pro jejich dlouhodobé podávání nebo překročení doporučené denní dávky pro terapii VCHGD u seniora.
Optimalizace léčby bolesti u křehkých seniorů s ohledem na jejich přidružená onemocnění byla doporučena v 11 %. Jednalo se mj. o nevhodné chronické podávání nesteroidních antiflogistik (NSA) u hypertoniků, pacientů s městnavým srdečním selháním, s chronickým renálním selháním. Dále chronické podávání karbamazepinu v indikaci léčby neuropatické bolesti při dostupnosti bezpečnějších a vhodnějších variant a optimalizace režimu podávání analgetik a jejich kombinace (tzv. „opioid šetřící efekt“ paracetamolu a metamizolu).
U skupiny léčiv ovlivňujících CNS (hypnotika, antipsychotika, antidepresiva atd.) byl v 11 % případů stanoven plán racionalizace farmakoterapie. U této rozmanité skupiny se jednalo spíše o racionalizaci a individualizaci jednotlivých medikací, žádný komplexnější problém nebyl nalezen.
V řadě případů byla objevena nedostatečná suplementace vápníku (9 %). Buď vápník nebyl podáván vůbec, i přesto, že jeho podávání by bylo vhodné z hlediska účelné terapie, nebo byla doporučena optimalizace času pro jeho podávání vzhledem k metabolismu vápníku v těle v závislosti na cirkadiánních rytmech.
U heterogenní skupiny léčiv ovlivňujících kardiovaskulární systém (antihypertenziva, diuretika atd.) byl zásah klinického farmaceuta v 9 % případů. Většinou se jednalo o individuální doporučení. Např. zbytnost statinu v případech, kdy se z dostupné dokumentace nepodařilo zjistit důvod pro jeho podávání, neracionální volba antihypertenziv nebo jejich kombinace, doporučení monitoringu plazmatické hladiny digoxinu vzhledem k předpokládanému poklesu funkce eliminačních orgánů a riziku jeho kumulace ad.
Doporučení k antiagregační terapii bylo provedeno v 5 % případů. Jednalo se o případy, kdy se z dostupné dokumentace klienta nepodařilo zjistit indikaci pro podávání kyseliny acetylsalicylové, její zbytnost, případně volbu její enterosolventní formy s rizikem nedostatečné klinické účinnosti. Dále byla řešena potenciální léková interakce klopidogrelu s omeprazolem z důvodu rizika snížení jeho antiagregační účinnosti apod.
Ve skupině antihistaminik byla doporučena úprava medikace ve 4 % případů. Nejčastějším problémem bylo jejich dlouhodobé podávání bez jasné indikace, volba sedativního antihistaminika s anticholinergním efektem u klientů s demencí či překročení doporučené denní dávky antihistaminik při chronickém podávání. U klientů s renální insuficiencí byla doporučena redukce dávky nebo volba jiné molekuly s odlišnou cestou eliminace.
Další zaznamenávané lékové problémy (např. duplicity, načasování podávání léčiv, neadekvátnost dávek léčiv vzhledem k funkci eliminačních orgánů ad.) se vyskytovaly pouze okrajově, v řádu jednotek klientů, s minimálním dopadem na jejich bezpečnost či účinnost terapie.
Při hodnocení medikací z hlediska rizika pádu se ukázalo, že i přesto, že pády jsou v tomto sociálním zařízení poměrně časté, dle statistiky nežádoucích událostí ÚVN činí v průměru přibližně 1 nahlášený pád za 2 dny, naprostá většina medikací byla při posuzování této problematiky vyhodnocena jako nízce riziková. Pády z polékových příčin jsou zde spíše vzácné.
Souhrnný přehled nejčastějších farmakoterapeutických doporučení ve vztahu ke skupině léčiv je uveden v grafu 2.
Graf 2. Nejčastější farmakoterapeutická doporučení ve vztahu ke skupině léčiv (N = 153) 
Diskuze
Po vyhodnocení výsledků projektu vzešlo několik oblastí farmakoterapie, ve kterých by bylo vhodné nastavit v DVM systémové řešení.
První oblastí je plošná suplementace vitaminu D u křehkých institucionalizovaných seniorů, která se jeví jako velmi přínosná vzhledem k jeho častému deficitu a pozitivním účinkům ve stáří. Jeho podáváním lze prevenovat např. řešení fraktur po pádu osteoporotického a sarkopenického pacienta, oddálení fyzické závislosti a zachování soběstačnosti. Z hlediska účelné farmakoterapie je suplementace vitaminu D součástí doporučených intervencí při řešení geriatrické křehkosti.
Laboratorním ukazatelem stavu zásob vitaminu D je měření koncentrace celkového 25-OH vitaminu D v krvi. Doporučované hladiny 25-OH vitaminu D se pohybují v rozmezí 50–250 nmol/l. Preferovaná je hladina nad 75 nmol/l, hladina nižší je považována za insuficienci vitaminu D. Podle studie byly průměrné koncentrace 74 nmol/l 25-OH vitaminu D asociované se snížením rizika zlomenin krčku femuru (12). Od zavedení rutinního vyšetření sérové hladiny vitaminu D se objevují zprávy o velmi nízké hladině vitaminu D u většiny populace středního zeměpisného pásu bez ohledu na kontinent. Například v Evropě mají obyvatelé sociálních a zdravotnických zařízení pro seniory nižší sérové koncentrace 25-OH vitaminu D (9–37 nmol/l) (13). Podle další studie byla pouze u šestiny nemocných sledovaného souboru zjištěna sérová hladina vitaminu D přesahující dolní hranici normy 50 nmol/l. Dvě třetiny probandů sledovaného souboru nedosahovali sérové hladiny vitaminu D nutné pro dostatečnou kostní remodelaci – 37,5 nmol/l (14). Monitorování hladin vitaminu D u klientů DVM je prováděno v současné době pouze výběrově. Rutinní monitorování je výhodné, ale není nezbytné. Vzhledem k častému deficitu vitaminu D v seniorské populaci je předávkování při suplementaci vitaminem D v doporučených dávkách velmi málo pravděpodobné.
Odlišná situace je u klientů se závažnou renální insuficiencí podstupujících pravidelnou hemodialýzu. Koncentrace metabolitů vitaminu D jsou u dialyzovaných pacientů výrazně sníženy a jejich suplementace se zdá být v podstatě žádoucí. Na druhou stranu je při podávání vitaminu D třeba velká opatrnost, neboť je prokázáno, že se zvyšuje kalcemie i fosfatemie, a tímto mechanismem se mohou u hemodialyzovaných pacientů akcentovat kardiovaskulární komplikace (kalcifikace cév aj.), nehledě na skutečnost, že stoupající koncentrace fosforu je nezávislým rizikovým faktorem mortality dialyzovaných pacientů. Proto by u této skupiny pacientů měla být suplementace vitaminu D individualizována a pečlivě zvažována.
Další snahou je racionalizovat nastavení suplementace vápníku. Ve stáří má metabolismus vápníku mnoho „nástrah“, které je nutno překonat k jeho patřičnému vstřebání. Celková absorpce vápníku se snižuje s věkem a je rovněž ovlivněna rozvojem hypoaž achlorhydrie. Ve stáří chybí schopnost metabolické adaptace na snížený přívod vápníku dietou. Udržení normálních koncentrací vápníku v séru je výsledkem řady vzájemně souvisejících procesů, k nimž patří zmíněné snížené vstřebávání vápníku ze střeva, kostní metabolismus a vylučování v ledvinách. Pro všechny tyto procesy má zásadní význam rovněž vitamin D. Podle současných doporučení je optimální přívod vápníku pro dospělé muže i ženy nad 65 let 1 500 mg na den. Hlavním zdrojem vápníku pro organismus jsou mléčné výrobky. Suplementace vápníku je nutná u osob, které nemohou nebo nechtějí přijímat dostatečné množství vápníku v potravě. Denní příjem vápníku je vhodné rozdělit alespoň do dvou dávek, přičemž jednotlivá dávka nemá překročit 500 mg elementárního vápníku. Je vhodné jednu dávku vápníku podat večer před spaním, aby se snížil vrchol noční osteoresorpce (1, 15).
U seniorů by se měla věnovat pozornost dostatečnému přísunu vápníku i vitaminu D, což je podmínkou pro udržení kostní hmoty i ve vyšším věku. Nejde-li dosáhnout adekvátní příjem stravou, je možností nasazení farmakologické suplementace. Jedná se o léčiva velmi levná, která však mohou významně ovlivnit prognózu pacienta a preventovat další komplikace.
Problematickou skupinou léčiv se ukázala být především skupina IPP. Podle STOPP kritérií by IPP neměly být podávány u seniorů v plné dávce pro léčbu VCHGD déle než 8 týdnů. Doporučuje se vysazení, nebo v případě nutnosti chronického podávání užívat nižší, tzv. „seniorské“ dávky vzhledem ke snížené aciditě žaludku vlivem stárnutí (10). Důvodem jsou rizika vyplývající z jejich dlouhodobého podávání ve vysokých dávkách u seniorů, která vedou prokazatelně k malabsorpci vitaminu B12, železa, vápníku a rizika následně plynoucí z jejich nedostatku jako anémie, osteoporóza apod. Při dlouhodobém podávání IPP je vyšší riziko infekce GIT (mj. vyvolané Clostridium difficile).
S lékaři byl diskutován problém adherence seniorů k vysazení IPP, případně ke snížení dávky, která je např. u omeprazolu výrazně finančně nákladnější (10 mg síla není hrazená z veřejného zdravotního pojištění na rozdíl od 20 mg). Jako možné řešení se nabízí switch na pantoprazol v seniorské dávce 20 mg, který je hrazen ze zdravotního pojištění, pokud s tím senior souhlasí. Pokud klient trvá na omeprazolu, lze využít možnosti intermitentního podávání síly 20 mg pouze v případě potřeby.
Další oblastí je volba vhodné analgetické medikace a zhodnocení poměru risk/benefit podávání NSA. Podávání NSA ve stáří vyžaduje obecně vyšší opatrnost. Je třeba vzít v úvahu změny farmakokinetiky NSA a potenciální orgánovou toxicitu, která je s věkem výrazně zvýšená. Z pohledu významu orgánové toxicity NSA jde především o gastrointestinální toxicitu (gastropatie, enteropatie, kolopatie), kardiovaskulární toxicitu (akcelerace hypertenze, dekompenzace městnavého srdečního selhání) a renální toxicitu (retence sodíku, vody, pokles glomerulární filtrace). Z hlediska gastrointestinální toxicity je třeba podávat NSA pouze v jednoznačné indikaci po minimální nutnou dobu a v co nejnižší účinné dávce (16). Preferujeme NSA s nízkým ulcerogenním potenciálem a krátkým biologickým poločasem, který není významně ovlivněn věkem (např. ibuprofen). U rizikových nemocných je vhodné zvážit podání IPP po dobu léčby NSA.
Často diskutovaným tématem je terapie neklidu u seniora. Počet klientů s demencí, kteří žijí v ústavních zařízeních sociálních služeb, se významně zvyšuje. Přes tuto skutečnost je dosud relativně málo známo o zdravotním stavu a stavu poskytování péče této skupině klientů. Například ve studii DEMDATA byly shromážděny údaje o zdravotním stavu a péči o lidi s demencí žijící v institucích typu domovy pro seniory v ČR. Studie zjistila, že v mezinárodním srovnání je v českých zařízeních pro seniory preskripce antipsychotik stále poměrně vysoká. Podle této práce je pravděpodobné, že vyšší preskripce antipsychotik je v českých domovech pro seniory způsobena poměrně častým předepisováním tiapridu, který je relativně dobře dostupný a je podáván i pro svůj mírný hypnotický a anxiolytický efekt (17). V terapii neklidu u klientů DVM nebyly nalezeny problémy vyžadující komplexní řešení. Preskripce antipsychotik byla vyhodnocena jako racionální. Tato skupina léčiv není z našeho pohledu nadužívána, terapie neklidu v DVM je řešena individuálně na základě doporučení psychiatra, který pravidelně dochází k vybraným klientům přibližně jednou za 3 měsíce, v případě akutní potřeby kdykoliv.
V rámci našeho projektu nebyly nalezeny problémy, které se často vyskytují v medikaci seniorů jako polypragmazie, vysoký výskyt léčiv nevhodných ve stáří či potenciální lékové interakce a které byly diskutovány v dříve publikovaných pracích (3–5). Naše studie ukázala, že farmakoterapie je v sociálním zařízení DVM nastavená na dobré úrovni. Nebyly nalezeny zásadnější lékové problémy nebo léková pochybení. Jednalo se spíše o individualizaci lékových režimů vzhledem ke komorbiditám a potřebám konkrétních klientů. Důvodem takto pozitivních výstupů může být i dlouhodobá spolupráce ošetřujících lékařů DVM s klinickými farmaceuty v rámci poskytování péče pacientům na standardních lůžkách ÚVN. Do budoucna je v plánu zajištění systematické komplexní klinickofarmaceutické péče klientům tohoto zařízení, které by mělo přinést další benefity.
Závěr
Množství farmakologických i nefarmakologických faktorů, které ovlivňují výsledný efekt farmakoterapie ve stáří, klade vysoké nároky nejen na erudici, ale také na čas předepisujícího lékaře. Multidisciplinární spolupráce, proaktivní přístup, pravidelné přehodnocování farmakoterapie a aktualizace farmakologických anamnéz v kontextu klinického stavu seniora s ohledem na účinnost a bezpečnost by měla zajistit komplexní péči a optimální farmakoterapii.
Výsledky z prezentovaného projektu ukazují, že medikace seniorů v zařízení sociálních služeb může být při dobře fungující multidisciplinární spolupráci nastavená racionálně. Další nezastupitelný benefit přináší pohled na medikaci ze strany klinického farmaceuta se znalostí farmakokinetiky a farmakodynamiky jednotlivých léčiv a jejich změn ve stáří.
KORESPONDENČNÍ ADRESA AUTORA:
PharmDr. Veronika Krejčí
Oddělení klinické farmacie, Ústřední vojenská nemocnice – Vojenská fakultní nemocnice U Vojenské nemocnice 1 200, 169 02 Praha 6
Cit. zkr: Vnitř Lék 2021; 67(e5): e17–e22
Článek přijat redakcí: 17. 2. 2021
Článek přijat po recenzích k publikaci: 8. 7. 2021
Zdroje
1. Marek J et al. Markova farmakoterapie vnitřních nemocí. 5. vydání, Grada Publishing: 2019. ISBN 978-80-247-5078-1.
2. Zrubáková K, Krajčík Š. Farmakoterapie v geriatrii. Grada Publishing: 2016. ISBN 978 - 80-247-5229-7.
3. Kalafutová S, Šulcová H, Jurášková et al. Farmakoterapie seniorů v domovech důchodců. Geri a Gero 2014; 3(2): 65–70.
4. Halačová M, Plechatá I, Sadilová K et al. Farmakoterapie v domovech pro seniory. Dostupné z www: https://www.pruvodcepacienta.cz/download/co-delame/timeline-detail/ farmakoterapie-v-domovech-pro-seniory_9.pdf.
5. Bartošíková L, Nečas J, Bartošík T et al. Zhodnocení farmakoterapie u geriatrických pacientů ve vybraných domovech důchodců v regionu Brno. Čes Slov Farm 2008; 57(4): 181–186.
6. Dostupné z www: https://www.uvn.cz/cs/domov-vlci-mak-uvod.
7. Gregorová J, Langmaierová K et al. Metodika I: Práce na oddělení klinické farmacie, optimalizace farmakoterpie pacienta. AMCA: Praha, 2013, ISBN 978-80-905449-1-8.
8. Gregorová J, Langmaierová K et al. Klinickofarmaceutická péče v České republice: Popis aktuálního stavu a stanovení cílů. Maxdorf: Praha, 2019 : 31–34, ISBN 978 - 80-7345-622-1.
9. Dostupné z www: https://www.coskf.cz/deni-v-oboru/vykazy-vykony.
10. O´Mahony D et al. STOPP/START criteria for potentially inappropriate medications/potential prescribing omissions in older people: origin and progress. Expert Rev Clin Pharmacol. 2020; 13(1): 15–22.
11. American Geriatrics Society 2019 Updated AGS Beers Criteria® for Potentially Inappropriate Medication Use in Older Adults, J Am Geriatr Soc. 2019; 67(4): 674–694.
12. Slíva J. Vliv suplementace kalciem a vitaminem D na kostní denzitu, na riziko osteoporotických fraktur a na výskyt pádů u seniorů. Medicína po promoci, 2016; 17(2): 151–152.
13. Bischoff-Ferrari HA, Giovannucci E, Willett WC, Ditrich T, Dawson-Hughes B. Estimation of optimal serum concentrations of 25-hydroxyvitamin D for multiple health outcomes. Am J Clin Nutr 2006; 84 : 18–28.
14. Matějovská Kubešová H, Matějovský J, Bielaková K. Může sérová hladina vitaminu D ovlivnit délku hospitalizace seniora? Geri a Gero 2016; 5(4): 181–189.
15. Bretšnajdrová M, Terrichová M, Závodný P. Kalcium a vitamin D u seniorů. Med. praxi 2011; 8(4): 163–166.
16. Topinková E. Racionální farmakoterapie ve stáří. Geriatrie pro praxi Praha: Galén, 2005 : 13–19.
17. Šteffl M, Beránková A, Holmerová I et al. Preskripce antipsychotik v českých ústavních zařízeních sociálních služeb pro seniory – výsledky studie DEMDATA, Geri a Gero 2018; 7(3): 106–109.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2021 Číslo E-5- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Retrospektivní analýza výskytu plicní embolie v CT obraze u pacientů s pozitivní hodnotou D-dimerů
- Věnujeme medikaci seniorů dostatečnou péči? (Případ Domova Vlčí mák ÚVN Praha)
- Mortalita pacientů s covidem-19 na JIP – naše zkušenosti
- D-laktátová acidóza – zriedkavá komplikácia syndrómu krátkeho čreva
- Whippleova nemoc – systémová choroba s gastrointestinálními projevy
- K životnímu jubileu prof. MUDr. Lenky Špinarové, Ph.D., FESC
- Preleukemické fúzne gény typické pre akútnu myeloidnú leukémiu
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- D-laktátová acidóza – zriedkavá komplikácia syndrómu krátkeho čreva
- Věnujeme medikaci seniorů dostatečnou péči? (Případ Domova Vlčí mák ÚVN Praha)
- Whippleova nemoc – systémová choroba s gastrointestinálními projevy
- Mortalita pacientů s covidem-19 na JIP – naše zkušenosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



