-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Endovenózní laserová ablace vena saphena − střednědobé výsledky potvrzují trvalý uzávěr a možnost ošetřit více lézí během jednoho zákroku
Endovenous laser ablation of saphenous vein – mid-term results confirm permanent closure and possibility to treat more lesions in one procedure
Introduction: Endovenous Laser Ablation (EVLA) is a common alternative to surgical treatment of varicose veins. The aim of our study was to demonstrate that laser occlusion is durable, that we can treat all patients in a one day setting, even with veins >10mm in diameter, and that multiple EVLAs can be done at the same time.
Methods: In the period from 1/2017 to 12/2019 EVLA was performed in a total of 1551 consecutive patients with varicose veins and ultrasonographically documented venous reflux. The mid-term results were evaluated in a group of patients operated from 1/2017 to 6/2017 (316 pts.). We compared a risk group that consisted of patients with veins >10mm in diameter (40 pts.) with a control group (the remaining 276 pts.). Patients with veins >10mm are traditionally considered as candidates for conventional surgery.
Results: The catheter-based method enabled us to perform more ablations in one procedure. In 2019 we performed 1.44 EVLA procedures per patient. There was only one postoperative follow-up visit, indicating an uncomplicated postoperative course, in 87.5% of patients of the risk group. In the control group 100% of patients had only one follow-up visit including ultrasound examination, showing an uncomplicated postoperative course (p<0.001). There was no difference in the incidence of complications. Ultrasonographic follow-up was performed in the risk group. Veins larger in diameter revealed complete disintegration early, but at the end of the follow-up period (mean 33±6 months) they disappeared completely.
Conclusion: The study showed good mid-term results of EVLA of the saphenous vein in the outpatient setting and the feasibility of performing multiple ablations in a non-selected group of patients using local anaesthesia. Laser destruction of the vein was shown to be permanent. Perfect familiarity with the diagnostic procedure using ultrasonography and early patient follow-up are required to achieve reproducibility.
Keywords:
endovenous laser ablation – chronic venous insufficiency – mid-term results
Autoři: T. Honěk; J. Honěk; V. Horváth; M. Šlais; M. Vítovec; O. Stehno; P. Šedivý; T. Kneifl; V. Fabián; P. Šebesta
Působiště autorů: Elektrotechnická fakulta, ČVUT, Praha ; Avicena-chirurgie s. r. o., Nemocnice Malvazinky, Praha
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 7, s. 299-303.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2020.99.7.299–303Souhrn
Úvod: Endovenózní laserová ablace (EVLA) je běžně užívaná alternativa chirurgické léčby varixů. Účelem sdělení je potvrdit trvalost uzávěru a prokázat, že lze všechny pacienty i s žilním segmentem nad 10 mm operovat ambulantně a provést více EVLA najednou.
Metody: V období od 1/2017 do 12/2019 byla provedena EVLA celkem u 1551 neselektovaných pacientů s křečovými žilami a sonograficky prokázanou insuficiencí povrchových žil dolních končetin. K zjištění střednědobých výsledků jsme vybrali pacienty operované v období 1/2017 až 6/2017 (316 pacientů). K ověření výsledku operace jsme vybrali rizikovou skupinu pacientů s žilním segmentem průměru >10 mm (40 pacientů). Tyto pacienty považuje dosud řada odborníků za kandidáty klasické chirurgické metody. Kontrolní skupinou s žilním segmentem <10 mm bylo zbylých 276 pacientů operovaných ve stejném období.
Výsledky: Katetrizační metoda umožnila provést více ablací během jednoho výkonu. V roce 2019 byl počet výkonů na pacienta 1,44. V rizikové skupině mělo jednu pooperační kontrolu (hladký průběh, bez větší lokální reakce) 87,5 % pacientů. V kontrolní skupině mělo 100 % pacientů hladký pooperační průběh a jen jednu kontrolu včetně ultrasonografického vyšetření (p<0,001). Výskyt sledovaných pooperačních komplikací byl v obou skupinách srovnatelný. Sonograficky byl zkoumán uzávěr v rizikové skupině. Žíly byly dobře koagulovány, se známkou dezintegrace peroperačně, ale při poslední kontrole (střední doba sledování 33±6 měsíců) nebyla již žíla patrná.
Závěr: Studie prokázala příznivé střednědobé výsledky ambulantně prováděné EVLA vena saphena. Potvrdila se proveditelnost více výkonů najednou v neselektovaném souboru pacientů s užitím lokální anestezie. Bylo prokázáno, že destrukce žíly laserem je trvalá. Podmínkou reprodukovatelnosti je dokonalá znalost UZ diagnostiky a časná kontrola pacientů.
Klíčová slova:
chronická žilní insuficience – endovenózní laserová ablace – střednědobé výsledky
Úvod
Žilní hypertenze dolních končetin s rozvojem varixů je velmi časté onemocnění, snižuje kvalitu života, zvyšuje náklady našeho zdravotnického systému i systému sociálního zabezpečení. U nejtěžší formy žilní hypertenze, u bércového vředu, můžeme kvalitu života srovnat s kardiálním selháním [1−3]. Obecně lze říci, že ve spektru chirurgické léčby jsou minimálně invazivní metody bezpečné, mají srovnatelnou účinnost a méně komplikací než klasická chirurgická terapie, snižují zdravotní a sociální náklady [3−19]. V současnosti není všeobecně přijímáno, že všichni pacienti s velkými primárními varixy a s insuficientní vena saphena průměru nad 10 mm jsou vhodní pro katetrizační léčbu, jak to naznačovaly časné výsledky naší pilotní studie [27]. Cílem naší práce je doložit, že můžeme neselektované pacienty operovat ambulantně katetrizační metodou a provést ablaci všech postižených žilních segmentů během jedné operace (saphena magna i parva, velké větve, popřípadě oboustranně). To je jednoznačná výhoda proti klasické operaci v celkové anestezii.
Metody
V období od 1/2017 do 12/2019 byla provedena EVLA celkem u 1551 neselektovaných pacientů. Operace byla vždy provedena ambulantně, v lokální anestezii. Seldingerovou technikou, pod ultrazvukovou kontrolou, bylo zavedeno žilním katétrem laserové skleněné světlovodné vlákno. Koagulace insuficientního žilního segmentu byla provedena pomocí diodového laseru 1470 nm (Velas 2, Wu-chan, Čína). Při perioperační sonografii vidíme během koagulace dezintegraci žíly, která je vyprázdněna (bez krve) a obklopena chladným anestetikem. O metodě jsme podrobně referovali v naší pilotní studii [27]. Pacienti byli prospektivně zařazeni do naší elektronické databáze. K zjištění střednědobých výsledků jsme vybrali pacienty operované v období 1/2017 až 6/2017 (316 pacientů). Předpokládáme, že pacienti, kteří mohou komunikovat se svým operatérem mobilním telefonem, mají adherenci k pracovišti. Proto můžeme monitorovat všechny komplikace a další výkony. Srovnali jsme rizikovou skupinu pacientů, kteří měli intervenovaný žilní segment průměru více než 10 mm (40 pacientů). Kontrolní skupinu tvořil zbytek 276 pacientů s průměrem 10 mm a méně operovaných ve stejném období. Pro zhodnocení střednědobých výsledků jsme retrospektivně hodnotili počet ambulantních kontrol, komplikací a dalších procedur. Prospektivně jsme provedli kontrolu u rizikové skupiny včetně sonografického vyšetření. Koagulační uzávěr byl hodnocen jako 1, byla-li úplná absence axiální žíly v junkci s hlubokou žilou, jako 2, pokud byl volný proximální úsek k první větvi (např. vena epigastrica), jako 3, pokud byl uzávěr jen ve středním úseku, nebo jako 4 − rekanalizace.
Hodnoty spojitých proměnných jsou uváděny jako průměr +/ - směrodatná odchylka. K testování normality byl použit Shapiro-Wilk test. Kategorické proměnné byly srovnány pomocí Chí kvadrát testu, spojité proměnné pomocí Studentova T testu. Hodnota p<0,05 byla považována za statisticky významnou. Statistické zpracování bylo provedeno v programu Graph Pad Prism 6 (Graphpad, La Jola, CA, USA).
Výsledky
Ve sledovaném období jsme zaznamenali vzestupný trend vícečetných operací. Počet výkonů na jednoho pacienta 1,25 v roce 2017, 1,26 v roce 2018 a 1,44 v roce 2019 (Graf 1).
Graf 1. Operace 2017−2019
Srovnání počtu operovaných pacientů a počtu výkonů v letech 2017–2019. EVLA – endovenózní laserová ablace
Graph 1: Operations 2017−2019
Comparison of the number of procedures per year for 2017−2019. EVLA – endovenous laser ablation
Pro střednědobé sledování jsme vybrali 316 pacientů operovaných mezi 1/2017 a 6/2017. Charakteristika souboru je uvedena v Tab. 1. Z elektronické databáze jsme zjistili, že všichni pacienti, u kterých bylo z nějakých důvodů třeba provést více kontrol (zpravidla v týdenním odstupu), byli v rizikové skupině s žílou většího průměru. V kontrolní skupině (s žilou <10 mm) mělo jednu kontrolu včetně kontrolní sonografie intervenovaného žilního segmentu 100 % pacientů a v rizikové skupině (s žilou >10 mm) 82,5 % (p<0,001). Více kontrol mělo sedm pacientů. Jedna pacientka měla teplem indukovanou trombózu proximálního konce safény (EHIT) s prolapsem do vena femoralis. Po týdnu léčby nízkomolekulárním heparinem regredovala trombóza dokonale. Další pacient byl reintervenován pro recidivu vena saphena anterior accessoria, která odstupovala nad koagulačním uzávěrem. Třetí pacient měl rekanalizaci vena saphena magna, zatím bez symptomů a recidivy varixů. Zbylí čtyři pacienti měli bolestivou reakci v místě koagulace. Po lokální léčbě došlo do sedmi dnů ke zlepšení.
Tab. 1. Charakteristika souboru
Tab. 1: Baseline characteristics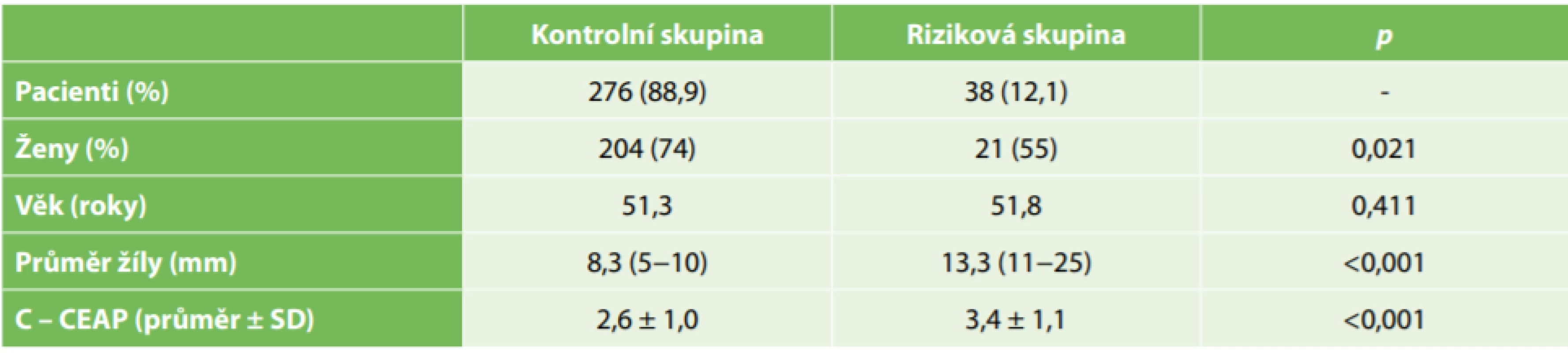
Vysvětlivky: CEAP – klinicko-etiologicko-anatomicko-patofyziologická klasifikace, C – klinické skóre, SD – směrodatná odchylka
Legend: CEAP – clinical-etiological-anatomical-pathophysiological classification; C – clinical score; SD – standard deviationU 38 pacientů rizikové skupiny s žílou průměru >10 mm byla provedena ultrasonografická kontrola (střední doba sledování 33±6 měsíců). Při hodnocení rozsahu koagulace jsme zjistili anatomickou koagulaci u 28 pacientů (stupeň 1), stupeň 2 koagulaci až k první větvi u 5 pacientů, stupeň 3 koagulace pouze ve středním úseku u 2 pacientů a 4 (bez uzávěru) u jednoho již zmíněného pacienta. Počet rekanalizací 1/38 (2,63 %). Dva pacienti byli ztraceni ze sledování.
S paresteziemi způsobenými poraněním n. saphenus nebo n. fibularis jsme se v našem souboru nesetkali. Výskyt sledovaných pooperačních komplikací a nutnost reoperace byl v obou skupinách srovnatelný. Výsledky jsou shrnuty v Tab. 2.
Tab. 2. Výsledky endovenózní laserové ablace
Tab. 2: Results of endovenous laser ablation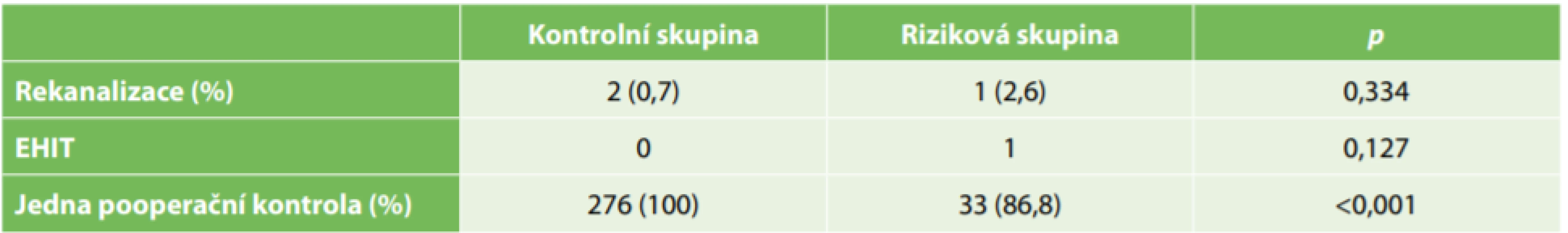
Vysvětlivky: EVLA – endovenózní laserová ablace, EHIT – Přerůstání trombózy do safénofemorální junkce (endovenous heat induced thrombosis)
Legend: EVLA – endovenous laser ablation; EHIT – endovenous heat-induced thrombosis (thrombus extending into the saphenofemoral junction)Diskuze
Katetrizační metoda léčby varixů umožňuje ambulantní léčbu. Zavaděč pro laserové vlákno je tenčí než pro alternativní radiofrekvenční metodu. Laserem můžeme koagulovat více žil najednou a zároveň i kratší úseky (u radiofrekvenční ablace je doporučeno minimálně 5 cm). Z řečeného vyplývá, že laserová ablace je ekonomičtější.
Řada dříve publikovaných studií prokázala non-inferioritu EVLA při srovnání se zlatým standardem – chirurgickou vysokou ligaturou a strippingem [20−24]. Naše první pilotní studie byla zaměřena na krátkodobé výsledky EVLA. Byla pozorována nízká incidence selhání uzávěru a málo komplikací během léčby [27]. Výsledky jsou srovnatelné s dříve publikovanými daty [17−24]. Řada termálních metod limituje užití větším průměrem žíly. Naše data nenaznačují, že by selhání uzávěru žíly bylo ovlivněno jejím větším průměrem. To je v souhlase s literaturou [25,27]. Střednědobé výsledky potvrzují, že větší průměr nezvyšuje riziko neúspěchu ablace, ale ukazuje na význam časné pooperační kontroly pro diagnostiku komplikací. Jediná rekanalizace v rizikové skupině byla u pacientky s povrchním průběhem safény a krátkým segmentem koagulace, měla technické rezervy. Přerůstání trombózy do safénofemorální junkce (endovenous heat induced thrombosis – EHIT) v 0,3 % odpovídá incidenci známé z literatury [26,27]. Menší komplikace jako bolestivost v průběhu žíly, hematomy a zarudnutí jsou po provedení EVLA dosti běžné (odhadem asi 20 %), ale jistě ne tak závažné, jak je známe z klasické chirurgické léčby. V naší sestavě střednědobých výsledků se vyskytly jen v rizikové skupině žil většího průměru u 12,5 % pacientů. Úpravami protokolu ve smyslu vícečetné koagulace a správného umístění hrotu laserového vlákna jsme postupně zlepšovali výsledky. Recidiva insuficience z vena saphena accessoria anterior nebo stehenního perforátoru distálně vzniká po každé metodě. Je to vlastně nepravá (anatomická) recidiva vznikající těsně v blízkosti uzávěru. Můžeme ji předejít precizní koagulací od kolene až k junkci vena saphena.
Fyzikální vlastnosti laserového záření se mění v závislosti na vlnové délce a výkonu laserového generátoru. Mohou značně ovlivnit účinnost EVLA. Zdá se, že užití laseru delší vlnové délky vede k redukci některých nežádoucích účinků metody, zejména díky menší penetraci a lepší absorpci ve vodě. Účinnost jednotlivých typů laseru byla přitom ve studiích obdobná včetně naší studie [23,28]. Další zvyšování vlnové délky diodových laserů snad povedou ke zmenšení lokální reakce. Obr. 1 naznačuje rozdíl mezi generátory DL 1470 a DL 1940 při záběru termokamerou. Biologickou účinnost nového generátoru a různé typy světlovodů vždy ověřujeme v experimentu v naší laboratoři na Katedře fyziky, FEL, ČVUT.
Obr. 1. Absorpce laserového paprsku na hrotu světlovodu v želatině termokamerou – srovnání DL 1470 a 1940 nm V experimentu je patrná menší penetrace laserového paprsku DL 1940 nm (dolní).
Fig. 1: Absorption of laser beam in jelly visualized by thermal camera – comparison of DL 1470 and 1940 nm A lower penetration level of the 1940nm laser (DL) was demonstarted in the experiment (lower beam).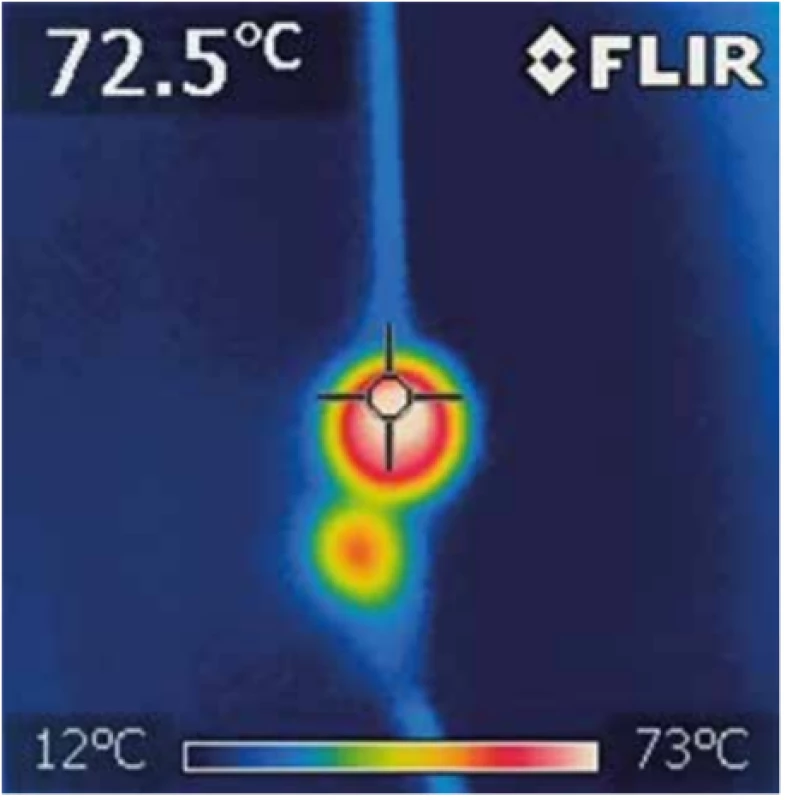
Z katetrizační metody profitují i nemocní s nadváhou, diabetem nebo jinými komorbiditami. Mnohým pacientům s otevřeným bércovým vředem lze při prokázání žilní regurgitace snadno pomoci. Zde zatím multioborová spolupráce selhává. V naší sestavě jsme nikoho nevyloučili. Naopak několik pacientů bylo jinde odmítnuto, nebo v případě vředu opakovaně neúspěšně operováno. Žilní bolesti byly u pacienta s letitým bércovým vředem interpretovány jako klaudikační (na renomovaném pracovišti). Perimaleolární edém pravděpodobně znemožnil palpaci pulzace. Klasická metoda při správné aplikaci má podobné výsledky, ale je bez peroperační sonografické kontroly a bez koagulace, a proto zpravidla v celkové anestezii a za hospitalizace.
Limitací studie je její unicentrický design, kontrolní ultrasonografické vyšetření nebylo na konci studie prováděno u nerizikové skupiny. U této skupiny však bylo u všech pacientů dosaženo kompletního uzávěru již na první kontrole (ultrasonograficky ověřeno).
Závěr
Studie prokázala příznivé střednědobé výsledky ambulantně prováděné endovenózní laserové ablace vena saphena. Trvalost destrukce žíly je vysoká a srovnatelná v obou skupinách. Časná kontrola včetně ultrazvukového vyšetření odhalí i jen sporadicky se vyskytující komplikace, které lze konzervativně léčit. Vícečetné pooperační kontroly byly jen v rizikové skupině s žílou průměru nad 10 mm. Dobré výsledky koagulace i v této skupině naznačují, že i tito pacienti jsou indikováni ke katetrizační léčbě. Potvrdila se proveditelnost více výkonů najednou při operaci v lokální tumescentní anestezii v neselektovaném souboru.
Výzkum byl podpořen Prvním nadačním fondem na podporu biomedicínského výzkumu.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
doc. MUDr. Tomáš Honěk,
Avicena-chirurgie s.r.o.
Na Struze 6
110 00 Praha 1
e-mail: tomas.honek.cz@gmail.com
Zdroje
- Piazza G. Varicose veins. Circulation 2014;130 : 582−587. doi:10.1161/CIRCULATIONAHA.113.008331.
- Evans CJ, Fowkes FG, Ruckley CV, et al. Prevalence of varicose veins and chronic venous insufficiency in men and women in the general population: Edinburgh Vein Study. J Epidemiol Community Health 1999;53 : 149−153.
- Tassie E, Scotland G, Brittenden J, et al. Cost-effectiveness of ultrasound-guided foam sclerotherapy, endovenous laser ablation or surgery as treatment for primary varicose veins from the randomized CLASS trial. Br J Surg. 2014;101 : 1532−1540. doi:10.1002/bjs.9595.
- Critchley G, Handa A, Maw A, et al. Complications of varicose vein surgery. Ann R Coll Surg Engl. 1997;79 : 105−110.
- Siribumrungwong B, Noorit P, Wilasrusmee C, et al. A systematic review and meta-analysis of randomised controlled trials comparing endovenous ablation and surgical intervention in patients with varicose vein. Eur J Vasc Endovasc Surg. 2012;44 : 214−223. doi:10.1016/j.ejvs.2012.05.017.
- Miller GV, Lewis WG, Sainsbury JR, et al. Morbidity of varicose vein surgery: auditing the benefit of changing clinical practice. Ann R Coll Surg Engl. 1996;78,345−349.
- Bootun R, Lane TR, Davies AH. A comparison of thermal and non-thermal ablation. Reviews in Vascular Medicine 2016;4 : 1–8. doi:10.1016/j.rvm.2016.02.001.
- Elias S. Minimally invasive vein surgery: latest options for vein disease. Mt Sinai J Med. 2010;77 : 270−278. doi:10.1002/msj.20186.
- Brittenden J, Cotton SC, Elders A, et al. A randomized trial comparing treatments for varicose veins. N Engl J Med. 2014;371 : 1218−1227. doi:10.1056/NEJMoa1400781.
- Morrison N, Gibson K, McEnroe S, et al. Randomized trial comparing cyanoacrylate embolization and radiofrequency ablation for incompetent great saphenous veins (VeClose). J Vasc Surg. 2015;61 : 985−994. doi:10.1016/j.jvs.2014.11.071.
- Rasmussen LH, Bjoern L, Lawaetz M, et al. Randomised clinical trial comparing endovenous laser ablation with stripping of the great saphenous vein: clinical outcome and recurrence after 2 years. Eur J Vasc Endovasc Surg. 2010;39 : 630e5. doi:10.1016/j.ejvs.2009.11.040.
- Darwood RJ, Theivacumar N, Dellagrammaticas D, et al. Randomized clinical trial comparing endovenous laser ablation with surgery for the treatment of primary great saphenous varicose veins. Br J Surg. 2008;95 : 294e−301. doi:10.1002/bjs.6101.
- Carradice D, Mekako AI, Mazari FAK, et al. Randomized clinical trial of endovenous laser ablation compared with conventional surgery for great saphenous varicose veins. Br J Surg. 2011;98 : 501−e10. doi:10.1002/bjs.7394.
- Christenson JT, Gueddi S, Gemayel G, et al. Prospective randomized trial comparing endovenous laser ablation and surgery for treatment of primary great saphenous varicose veins with a 2-year follow-up. J Vasc Surg. 2010;52 : 1234−e41. doi:10.1016/j.jvs.2010.06.104.
- Rasmussen LH, Lawaetz M, Bjoern L, et al. Randomized clinical trial comparing endovenous laser ablation, radiofrequency ablation, foam sclerotherapy and surgical stripping for great saphenous varicose veins. Br J Surg. 2011;98 : 1079−1087. doi:10.1002/bjs.7555.
- Biemans AA, Kockaert M, Akkersdijk GP, et al. Comparing endovenous laser ablation, foam sclerotherapy, and conventional surgery for great saphenous varicose veins. J Vasc Surg. 2013;58 : 727−734. doi:10.1016/j.jvs.2012.12.074.
- Carradice D, Mekako AI, Mazari FA, et al. Clinical and technical outcomes from a randomized clinical trial of endovenous laser ablation compared with conventional surgery for great saphenous varicose veins. Br J Surg. 2011;98 : 1117−1123. doi:10.1002/bjs.7615.
- Carroll C, Hummel S, Leaviss J, et al. Clinical effectiveness and cost-effectiveness of minimally invasive techniques to manage varicose veins: a systematic review and economic evaluation. Health Technol Assess 2013;17 : 1−141. doi:10.3310/hta17480.
- Gloviczki P, Gloviczki ML. Guidelines for the management of varicose veins. Phlebology 2012;27 : 2−9. doi:10.1258/phleb.2012.012s28.
- Galanopoulos G, Lambidis C. Minimally invasive treatment of varicose veins: Endovenous laser ablation (EVLA). Int J Surg. 2012;12 : 134−139. doi:10.1016/j.ijsu.2012.02.013.
- van den Bos RR, Kockaert MA, Neumann HA, et al. Technical review of endovenous laser therapy for varicose veins. Eur J Vasc Endovasc Surg. 2008;35 : 88−95.
- Proebstle TM, Moehler T, Herdemann S. Reduced recanalization rates of the great saphenous vein after endovenous laser treatment with increased energy dosing: definition of a threshold for the endovenous fluence equivalent. J Vasc Surg. 2006;44 : 834−839.
- Theivacumar NS, Dellagrammaticas D, Beale RJ, et al. Factors influencing the effectiveness of endovenous laser ablation (EVLA) in the treatment of great saphenous vein reflux. Eur J Vasc Endovasc Surg. 2008;35 : 119−123.
- Puggioni A, Kalra M, Carmo M, et al. Endovenous laser therapy and radiofrequency ablation of the great saphenous vein: analysis of early efficacy and complications. J Vasc Surg. 2005;42 : 488−493.
- Chaar CI, Hirsch SA, Cwenar MT, et al. Expanding the role of endovenous laser therapy: results in large diameter saphenous, small saphenous, and anterior accessory veins. Ann Vasc Surg. 2011;25 : 656−661. doi:10.1016/j.avsg.2011.02.031.
- Marsh P, Price BA, Holdstock J, et al. Deep vein thrombosis (DVT) after venous thermoablation techniques: Rates of endovenous heat-induced thrombosis (EHIT) and classical DVT after radiofrequency and endovenous laser ablation in a single centre. Eur J Vasc Endovasc Surg. 2010;40 : 521−527. doi:10.1016/j.ejvs.2010.05.011.
- Honěk T, Horváth M, Horváth V, et al. Catheter-based endovenous laser ablation of saphenous veins in the treatment of symptomatic venous reflux: Early results. Cor Vasa 2017;59 : 525−529. doi:10.1016/j.crvasa.2016.11.002.
- Honěk T, Horváth M, Horváth V, et al. Catheter laser ablation of superficial veins of the lower extremities in the symptomatic treatment of venous reflux − comparison of the immediate results of two types of laser generators. Rozhl Chir. 2019;98 : 248−251.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Morgagniho kýla – kazuistiky
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 7- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Technický vývoj robotické chirurgie
- Problematika nozokomiálních pneumonií
- Endovenózní laserová ablace vena saphena − střednědobé výsledky potvrzují trvalý uzávěr a možnost ošetřit více lézí během jednoho zákroku
- Implantace stimulátoru vagového nervu při léčbě epilepsie u 126 pacientů – chirurgická technika, komplikace
- Metastázy světlobuněčného karcinomu ledviny do pankreatu
- Komplikace dekompresivní kraniektomie u nemocných s kraniocerebrálním poraněním
- Morgagniho kýla – kazuistiky
- Primární perineální kýla: kazuistika
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Morgagniho kýla – kazuistiky
- Metastázy světlobuněčného karcinomu ledviny do pankreatu
- Implantace stimulátoru vagového nervu při léčbě epilepsie u 126 pacientů – chirurgická technika, komplikace
- Primární perineální kýla: kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



