Retinopatia prematúrnych detí I. časť
Retinopathy of Prematurity. Part I
Retinopathy of prematurity (ROP) is a disease that affects immature vasculature in the eyes of premature babies that potentially leads to blindness. Authors describe incidence, risk factors, pathophysiology and international classification of retinopathy of prematurity (ICROP).
Key words:
retinopathy of prematurity, incidence, pathophysiology, international classification
Autoři:
Z. Prepiaková; D. Tomãíková; B. Kostolná; A. Gerinec
Působiště autorů:
Klinika detskej oftalmológie DFNsP- LFUK, Bratislava, prednosta kliniky
prof. MUDr. Anton Gerinec, CSc.
Vyšlo v časopise:
Čes. a slov. Oftal., 70, 2014, No. 2, p. 44-49
Kategorie:
Souborný referát
Souhrn
Retinopatia prematúrnych detí (ROP) je potencionálne oslepujúce ochorenie, ktoré postihuje nezrelú sietnicu prematúrnych detí. Autori podávajú súhrnný pohľad na výskyt, rizikové faktory, patogenézu a medzinárodnú klasifikáciu ochorenia.
Kľúčové slová:
retinopatia prematúrnych detí, incidencia, patogenéza, medzinárodná klasifikácia
Úvod
Retinopatia prematúrnych detí (ROP ) je vazoproliferatívne ochorenie nezrelej sietnice, ktoré postihuje predovšetkým deti narodené pred 32. gestačným týždňom s pôrodnou hmotnosťou menej ako 1 250g. V súčasnosti je stále jednou z hlavných príčin detskej slepoty a slabozrakosti vo vyspelých krajinách, odhaduje sa, že v roku 2010 celosvetovo okolo 20 000 detí osleplo alebo ostalo s ťažkým zrakovým postihnutím v dôsledku ROP (2).
História
Od roku 1942, keď Terry prvýkrát popísal proliferáciu sietnice za šošovkou a stanovil termín retrolentárnej fibroplázie (22), prišlo vďaka diagnostickým a terapeutickým pokrokom v neonatológii aj v oftalmológii k veľkým posunom. V 50. rokoch 20. storočia sa na liečbu prematúrnych detí začali používať inkubátory. Počas 10 rokov 1943–1953 osleplo následkom ROP v USA približne 7 000 novorodencov. Pretože sa oxygenoterapia pokladala za príčinu slepoty, bola táto liečba následne veľmi redukovaná, čo vyvolalo síce zníženie počtu ROP, ale zvýšenie mortality (1, 14). Koncentrácia kyslíka sa monitorovala od roku 1970, inkubátory sa technicky zdokonaľovali, zachraňovali sa veľmi nezrelé deti a incidencia ROP sa opätovne zvýšila, nastala 2. epidémia ROP. Zlepšenie prognózy detí quo ad visum nastalo až po roku 1980 zavedením kryopexie, následne diódlaserkoagulácie sietnice, v posledných rokoch pribudlo v terapii ROP použitie antirastových faktorov.
Incidencia
Počet predčasne narodených detí neustále rastie. Zvyšuje sa vek rodičiek a tým aj riziko zdravotných komplikácií v tehotenstve, stúpa počet umelých oplodnení. Štatisticky sa na Slovensku narodí predčasne asi 7,5 % detí (11). Veľmi predčasne, teda pred 28. gestačným týždňom, je to zhruba 400 detí ročne. Incidencia retinopatie nedonosených detí je nepriamo úmerná k pôrodnej hmotnosti a gestačnému veku dieťaťa. Celková incidencia akéhokoľvek štádia ROP u detí s hmotnosťou od 1 000–1 250 g býva udávaná od 34 %–60 %, u detí pod 1 000 g 53 %–88 % (17, 19). Ťažké formy retinopatie nedonosených detí sa vyskytujú predovšetkým u detí narodených pred 28. g. t. a s pôrodnou hmotnosťou pod 750 g. Kým zlepšovaním neonatologickej starostlivosti a lepším pochopením patogenézy a rizikových faktorov vo vysoko vyspelých krajinách (Severná Amerika a západná Európa) výskyt retinopatie poklesol a vyskytuje sa predovšetkým u veľmi nezrelých detí, narodených pred 26. gestačným týždňom (15), jej incidencia sa udáva v rozmedzí 5–8 % (7). V stredne vyspelých krajinách – bývalých krajinách východnej Európy ako aj v mnohých krajinách Latinskej Ameriky, Ázie, neskôr začala tzv. tretia epidémia ROP, pričom závažnejšie formy ROP sa vyskytujú aj u väčších a zrelších detí, narodených medzi 28.–31. gestačným týždňom (15), incidencia dosahuje okolo 30 % (7). Dôvodov môže byť niekoľko: pribudol počet predčasných pôrodov, nie sú dostatočné finančné zdroje v neonatológii, chýba, resp. je nedostatočne zavedený a vypracovaný skríningový program a liečba, slabá informovanosť a nedostatok špecializovaných pracovníkov. Vo veľmi zaostalých krajinách (časť Ázie a subsaharská Afrika) je slepota v dôsledku retinopatie nedonosených detí prakticky neznáma, väčšina predčasne narodených deti neprežíva také obdobie, aby sa vyvinula závažná forma ROP (5, 9).
Rizikové faktory
Retinopatia nedonosených detí je multifaktoriálne ochorenie a jej hlavnými rizikovými faktormi sú pôrodná hmotnosť pod 1 250 g a gestačný vek pod 28. g. t. Veľmi dôležitým faktorom pre vývoj ochorenia je oxygenoterapia a s ňou súvisiace zmeny koncentrácie kyslíka v krvi. Za predisponujúce faktory je považovaný respiračný distress syndróm, prítomnosť pneumopatie a chronického ochorenie pľúc, anémia a početné transfúzie, sepsa, operácie v celkovej anestéze, intraventrikulárne hemoragie. Častejší výskyt retinopatie nedonosených je tiež pri viacpočetnej tehotnosti.
Vývoj vaskulárneho systému sietnice a patogenéza ROP
Vývoj vaskulárneho systému sietnice nadväzuje na fyziologickú embryogenézu vaskulárneho systému oka. Arteria centralis retinae vychádza z disku zrakového nervu a postupne rastie k periférii sietnice. Ora serrata dosahujú cievy nazálne (kde je sietnica kratšia) okolo 32.–36. gestačného týždňa, temporálne za fyziologických okolností dorastá k ora až v období termínu pôrodu medzi 38.–42. g. t. U nedonosených detí teda nie je vaskularizácia sietnice ukončená a rôzne veľká časť sietnice je avaskulárna. Vývoj vaskulárneho systému prebieha v dvoch na seba nadväzujúcich fázach.
- Vaskulogenéza – skorá fáza, ktorá sa začína pred 14. gestačným týždňom tehotenstva (10), keď z prekurzorových vaskulárnych buniek mezenchýmového pôvodu vznikajú primárne cievy centrálneho superficiálneho plexu, ktoré rastú od terča zrakového nervu (TZN) a formujú 4 hlavné arkády posteriórnej sietnice – arkády de novo. Táto fáza je nezávislá na metabolických potrebách a hypoxiou indukovanom VEGF (vascular endothelial growth factor). Vaskulogenéza, ktorá je považovaná za ukončenú okolo 21. g. t., býva prekrytá následnou druhou fázou.
- Angiogenéza sa začína okolo 17. g. t. (10). Z preexistujúcich ciev sa vytvára povrchový plexus a hlboký kapilárny plexus, postupne sa zvyšuje hustota kapilár centrálnej sietnice v oblasti incipientnej fovei (25.–26. g. t.), kompletizujú sa ostatné retinálne cievy. V tomto období v dôsledku maturácie sietnice sa tiež zvyšuje metabolická aktivita retinálnych neurónov, čo vedie k fyziologickej hypoxii sietnice, s indukciou tvorby vaskulárneho endoteliálneho rastového faktoru (VEGF) v astrocytoch a Müllerových bunkách (16, 21). Nové cievy prinášajú kyslík a výživu zrejúcej sietnici s následným poklesom hladiny VEGF. Fyziologická hypoxia je hlavným iniciačným momentom vaskularizácie retiny a astrocyty ju prostredníctvom VEGF realizujú (8). Táto fáza je závislá – poháňaná hypoxiou indukovaným VEGF.
Pri predčasnom pôrode dochádza k drastickej zmene oproti intrauterinnému prostrediu, náhle sa preruší prísun rastových faktorov a výživných látok z matkinho tela ako IGF-1 (insulin-like rastový faktor-1), PUFA (omega-3 polynenasýtené mastné kyseliny). Navyše extrauterinné prostredie je hyperoxické, čo vedie k zníženiu produkcie rastových faktorov (VEGF a EPO – erytropoetín) a k zastaveniu rastu až obliterácii koncových cievok sietnice – fáza I. ROP. Periféria sietnice ostáva avaskulárna, ischemická. V dôsledku maturácie sietnice a zvýšenej metabolickej aktivite sa prehlbuje fyziologická hypoxia sietnice, čo spôsobí nadmernú tvorbu VEGF a neskoršiu retinálnu neovaskularizáciu – fáza II. ROP (20). Retinopatia nedonosených detí podobne ako aj iné očné ochorenia s patologickou neovaskularizáciou má dve základné fázy. Fáza I. (22.–30. g. t.) s relatívnou hyperoxiou extrauterinného prostredia, spôsobujúcou pokles hladiny VEGF a vaskulárnu obliteráciu. Fáza II. (31.– 44. g. t) je fázou s relatívnou hypoxiou, čo vedie k zvýšeniu hladiny VEGF a k následnej neovaskularizácii sietnice (6).
Klasifikácia ROP
V roku 1984 medzinárodná skupina detských oftalmológov zostavila medzinárodnú klasifikáciu ROP– The International Classification of Retinopathy of Prematurity (ICROP), ktorá zahŕňala hlavné parametre: rozsah, lokalizáciu, štádiá a prítomnosť plus formy ochorenia (23). Klasifikácia uľahčila rozvoj veľkých klinických multicentrických štúdií, zameraných na liečbu ROP (CRYO-ROP, STOP-ROP, LIGHT-ROP...). V roku 1987 bola klasifikácia doplnená o koncept agresívnych zadných foriem ROP, opis pre-plus formy ochorenia a popis praktických pomôcok na odhad rozsahu zóny I (24), neskôr štúdia ETROP- Early Treatment for Retinopathy (4) rozvinula klasifikáciu na vysoko rizikový typ 1 ROP a typ 2 ROP (12).
Lokalizácia patologických zmien
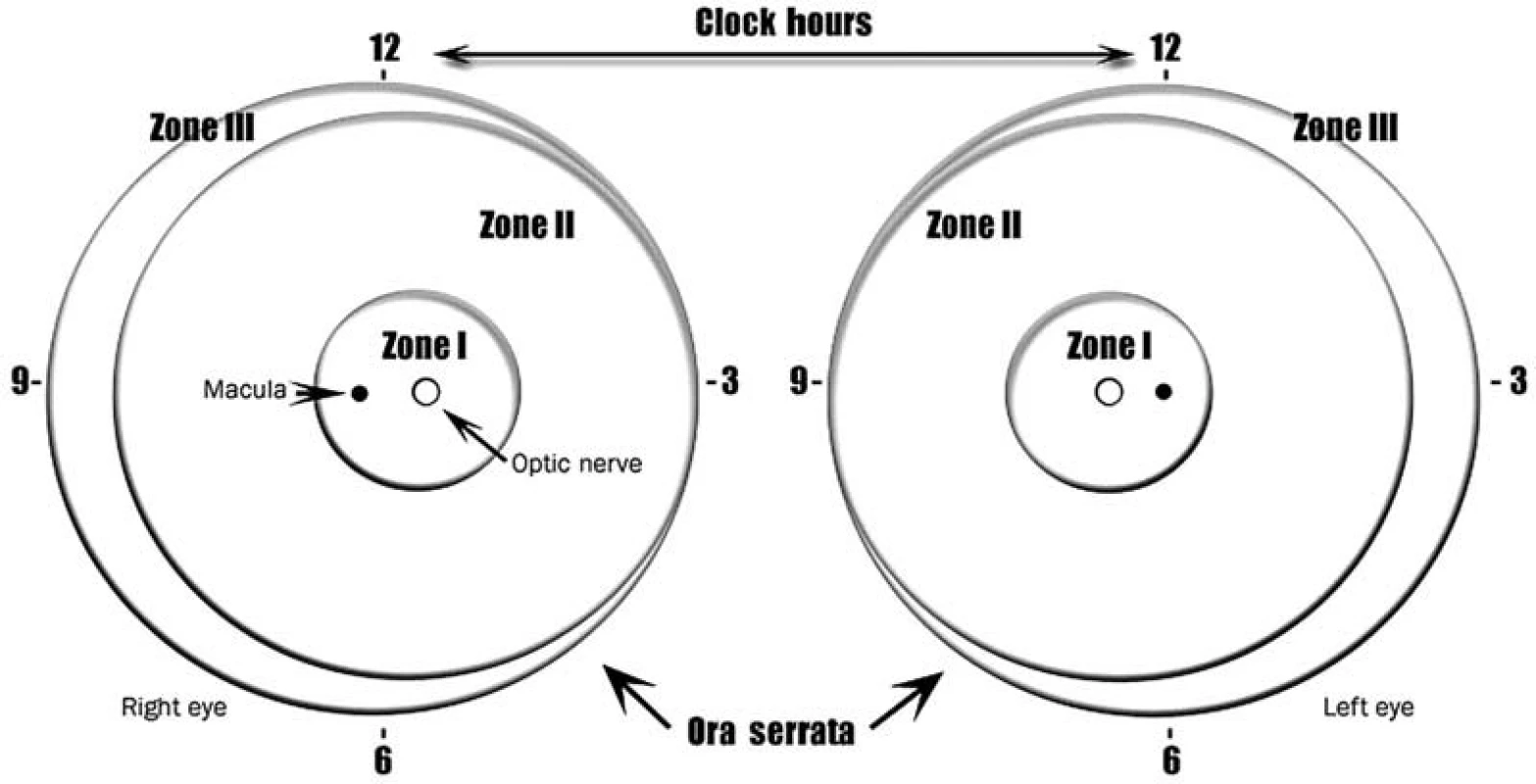
Na určenie lokalizácie zmien je sietnica rozdelená do 3 koncentrických zón, v strede ktorých sa nachádza terč zrakového nervu (keďže proces vaskularizácie prebieha od TZN smerom k ora serrata) (obr 1.).
Zóna I – zadný pól alebo najvnútornejšia zóna- tvorí ju kruh, so stredom v TZN a polomerom rovným dvojnásobku vzdialenosti TZN – makula. V tejto oblasti sú najzávažnejšie formy retinopatie z hľadiska rizika straty zraku.
Zóna II – siaha od konca zóny I nazálne až k ora serrata a temporálne k ekvátoru. V praxi sa niekedy rozdeľuje na centrálnu – posteriórnu časť, ktorá nalieha na zónu I a kde je retinopatia ešte veľmi riziková, a periférnu časť.
Zóna III – zaberá temporálne zvyšnú polmesiacovitú oblasť sietnice od ekvátoru k ora serrata.
V klinickej praxi môže byť problematické určiť presné hranice jednotlivých zón, preto bola pri revízii klasifikácie navrhnutá praktická pomôcka: pri použití 25-D alebo 28-D šošovky pri vyšetrení nepriamym oftalmoskopom, ak je nazálny okraj šošovky umiestnený k nazálnemu okraju terča zrakového nervu, temporálny okraj pozorovanej sietnice bude temporálnym ohraničením zóny I. Každá ROP, ktorá súvisle cirkulárne postihuje sietnicu, podľa definície jednotlivých zón spadá do zóny I alebo II. Pokiaľ si vyšetrujúci nie je istý, či nazálne cievy dosahujú k ora serrata a či tam nie je prítomná ROP, nález na sietnici treba považovať radšej stále za nález lokalizovaný v zóne II ako v zóne III.
Rozsah patologických zmien
Rozsah zmien v jednotlivých zónach na sietnici sa určuje podľa ciferníka na hodinách (obr. 1).
Štádiá ochorenia
Okrem rozsahu a lokalizácie ochorenia, medzinárodná klasifikácia hodnotí aj stupeň abnormálnej vaskulárnej reakcie na rozhraní vaskulárnej a avaskulárnej zóny, pričom sa ochorenie rozdeľuje do 5 štádií. Pred rozvojom ROP u prematúrneho dieťaťa je vaskularizácia sietnice neukončená, jedná sa o nezrelý – immatúrny fundus. Keďže na jednom oku sa môže vyskytovať viac ako jedno štádium retinopatie, štádium ROP u oka ako celku sa stanovuje najzávažnejším štádiom ochorenia, ktoré je prítomné na danom oku.
Typický vývoj ROP
Pri klasickom priebehu retinopatia nedonosených detí prebieha v piatich plynule na seba nadväzujúcich, relatívne pomaly sa vyvíjajúcich štádiách.
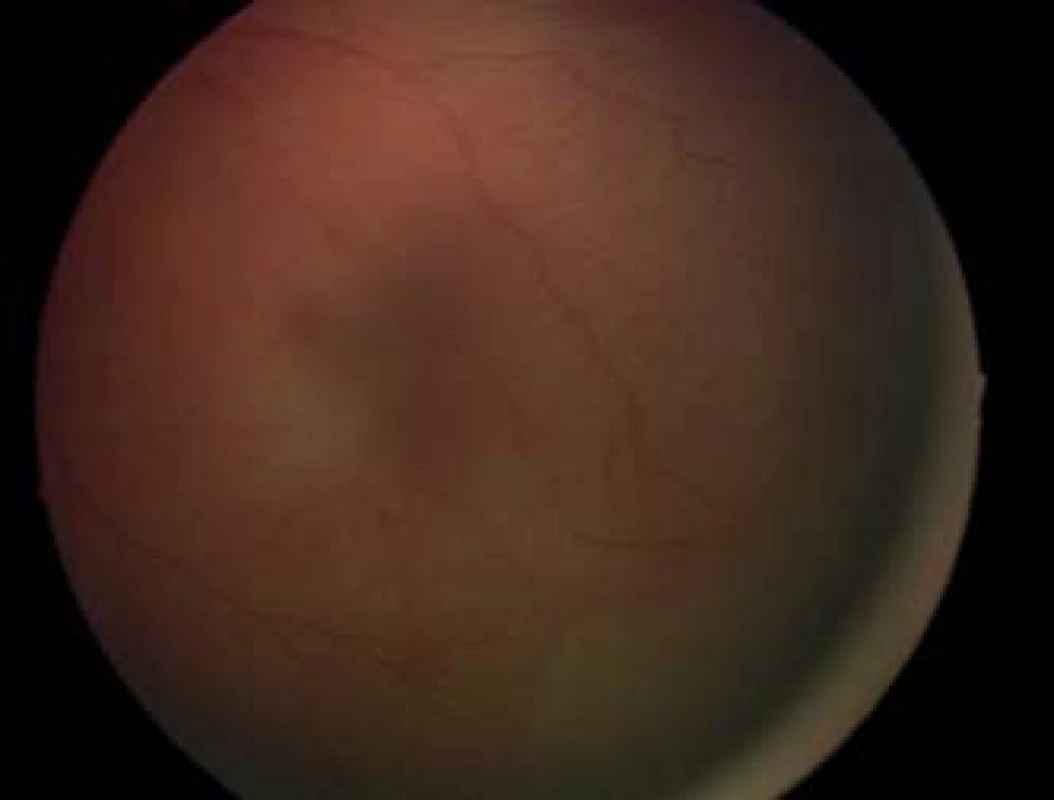
Štádium 1. – demarkačná línia
Je charakterizované belavo-žltou tenkou líniou, relatívne plochou, ležiacou v úrovni sietnice, ktorá tvorí hranicu medzi centrálnou vaskulárnou a periférnou avaskulárnou oblasťou (obr. 2). Sú popísané aj jemné vaskulárne zmeny, nepravidelnosti priebehu a dilatácia ciev, avšak tieto zmeny nie sú dostatočné na stanovenie diagnózy ROP.
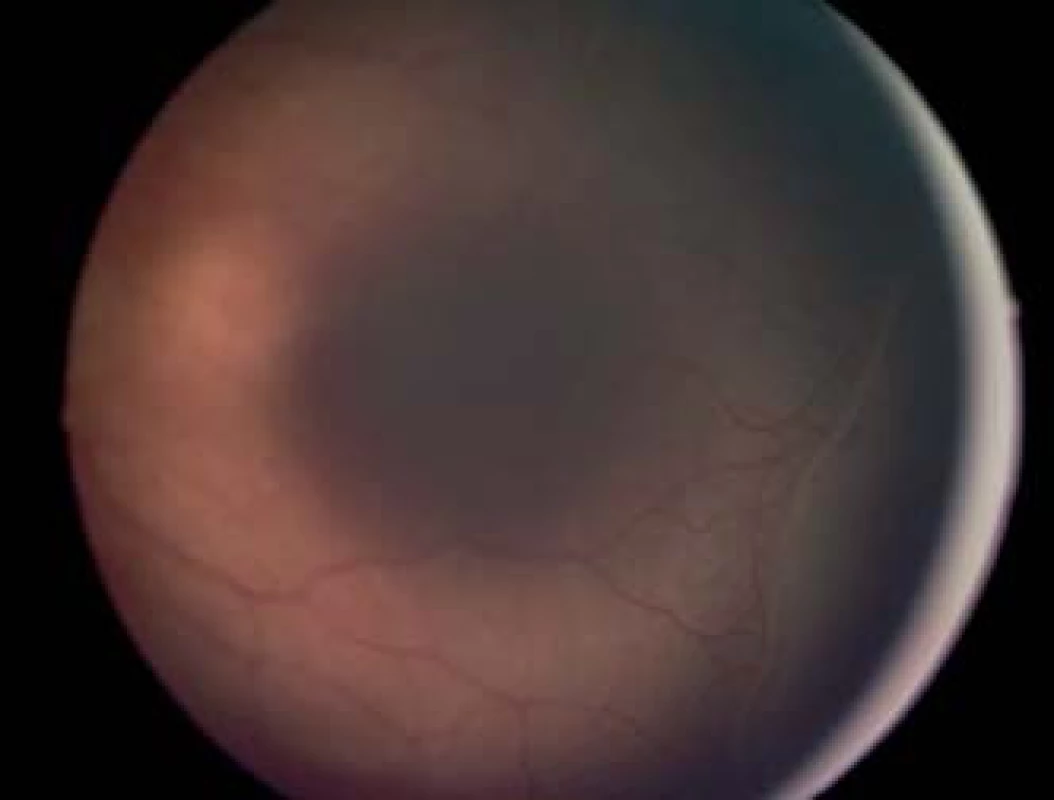
Štádium 2. – val
Val vzniká z demarkačnej línie, ktorá rastie do šírky a do výšky, zaberá objem a vypína sa nad úroveň sietnice (obr. 3). Val alebo hrebeň je belavej až naružovelej farby, nízkej elevácie. Na povrchu môžu byť prítomné izolované trsy neovaskulárneho tkaniva.
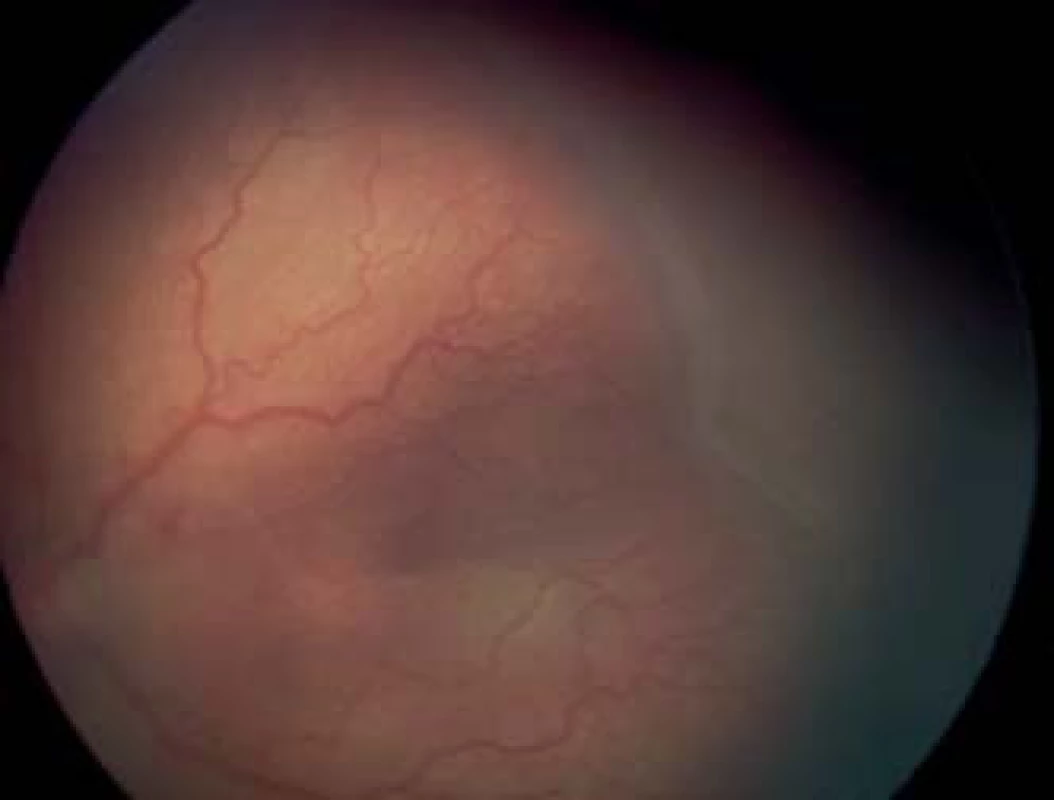
Štádium 3. – val s extraretinálnou fibrovaskulárnou proliferáciou
V tomto štádiu na vale vzniká proliferácia extraretinálneho fibrovaskulárneho tkaniva a neovaskularizácia smerom do sklovcového priestoru (obr. 4). Začínajú sa tvoriť jemné intravitreálne trakčné membrány. Štádium býva rozdeľované na 3 podskupiny podľa rozsahu extraretinálnych fibroproliferácií, infiltrujúcich sklovec – ľahké (mild), stredne ťažké (moderate) a ťažké (severe).
Štádium 4. – parciálna amócia sietnice
Dochádza k parciálnemu nadvihnutiu sietnice v mieste, kde adheruje fibrovaskulárne tkanivo k vaskularizovanej sietnici, ďalšou proliferáciou tkanivo dorastá smerom k šošovke s následnou trakciou a kontrakciou membrán. Podľa lokalizácie amócie sietnice, či je zasiahnutá aj oblasť makuly sa štádium delí na:
- 4. a štádium – parciálna extrafoveálna amócia (obr. 5).
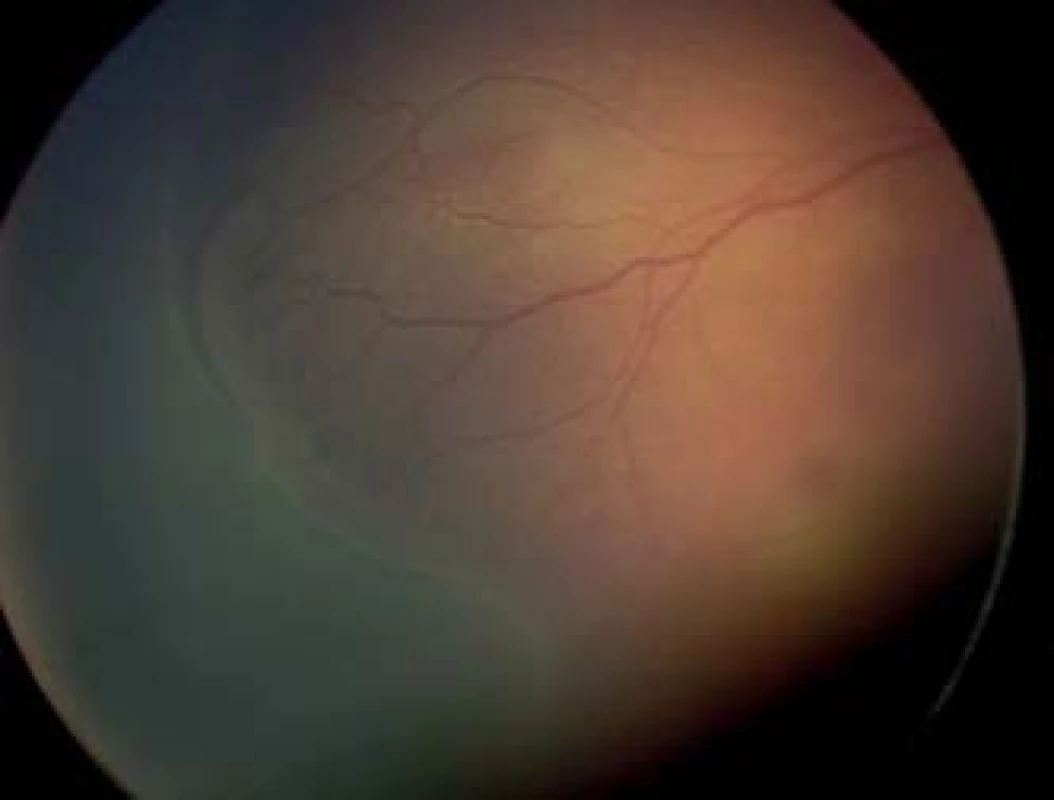
- 4. b štádium – parciálna amócia zahŕňajúca foveu (obr. 6).
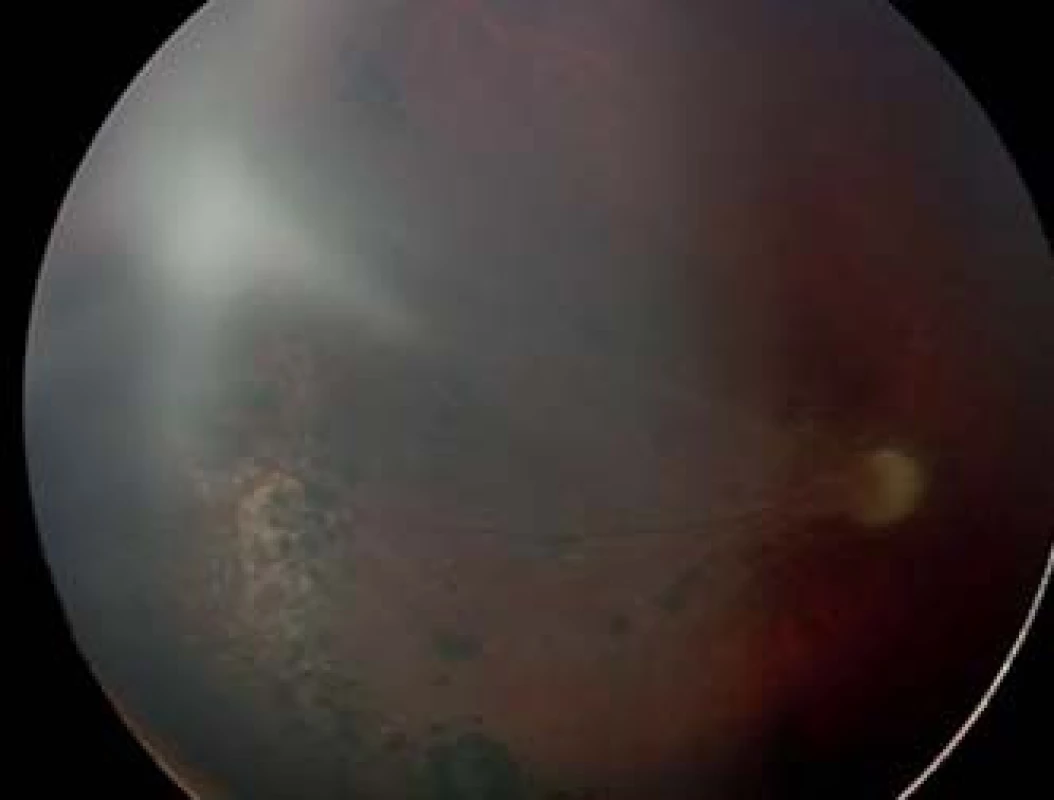
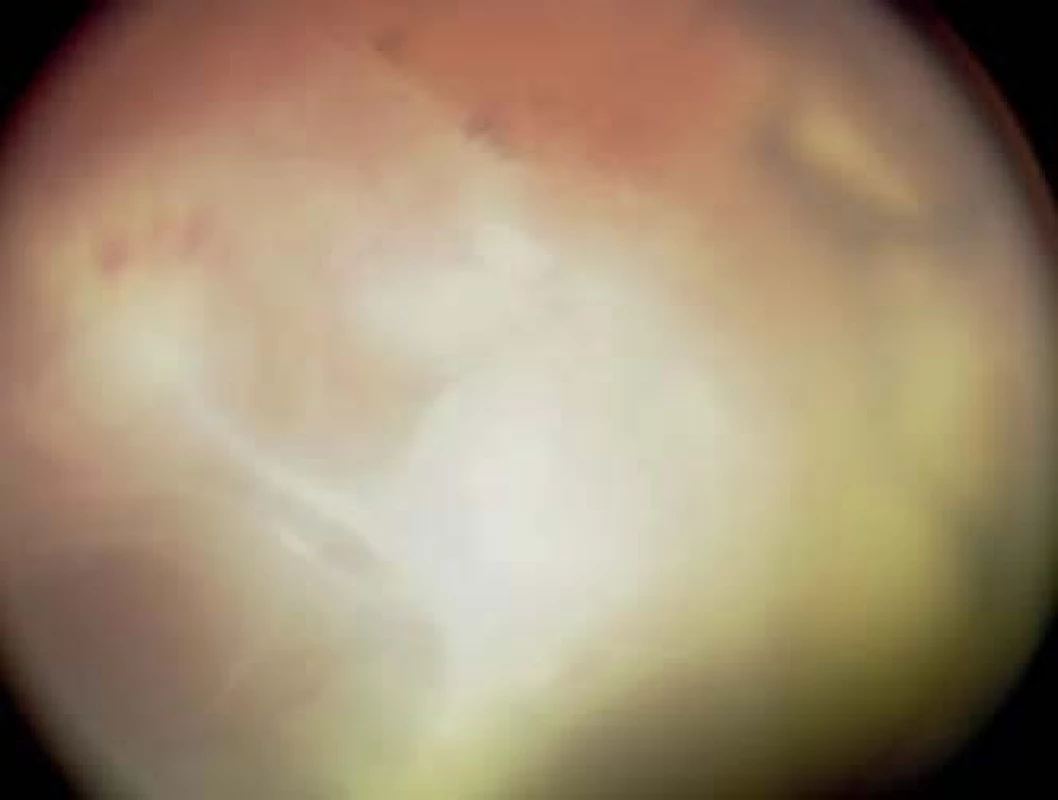
Štádium 5. – totálna amócia sietnice
V tomto štádiu dochádza k totálnemu odlúpeniu sietnice, ktoré je najčastejšie trakčného typu, len ojedinele sa môže vyskytovať exsudatívny typ. Amócia býva v tvare lievika, ktorý môže byť vpredu alebo vzadu otvoreného alebo zúženého tvaru (obr. 7). Za šošovkou fibrovaskulárny tunel vytvorí tuhú retrolentálnu membránu, podľa ktorej bolo ochorenie v minulosti Terrym pomenované retrolentárnou fibropláziou. Popri zmenách na zadnom segmente v tomto štádiu neskôr dochádza k splytčeniu prednej komory s posunutím šošovky a celej diafragmy dopredu. Začína sa atrofia dúhovky, môže sa vyvinúť sekundárny glaukóm (väčšinou tranzitórny) a neskôr atrofia celého bulbu.
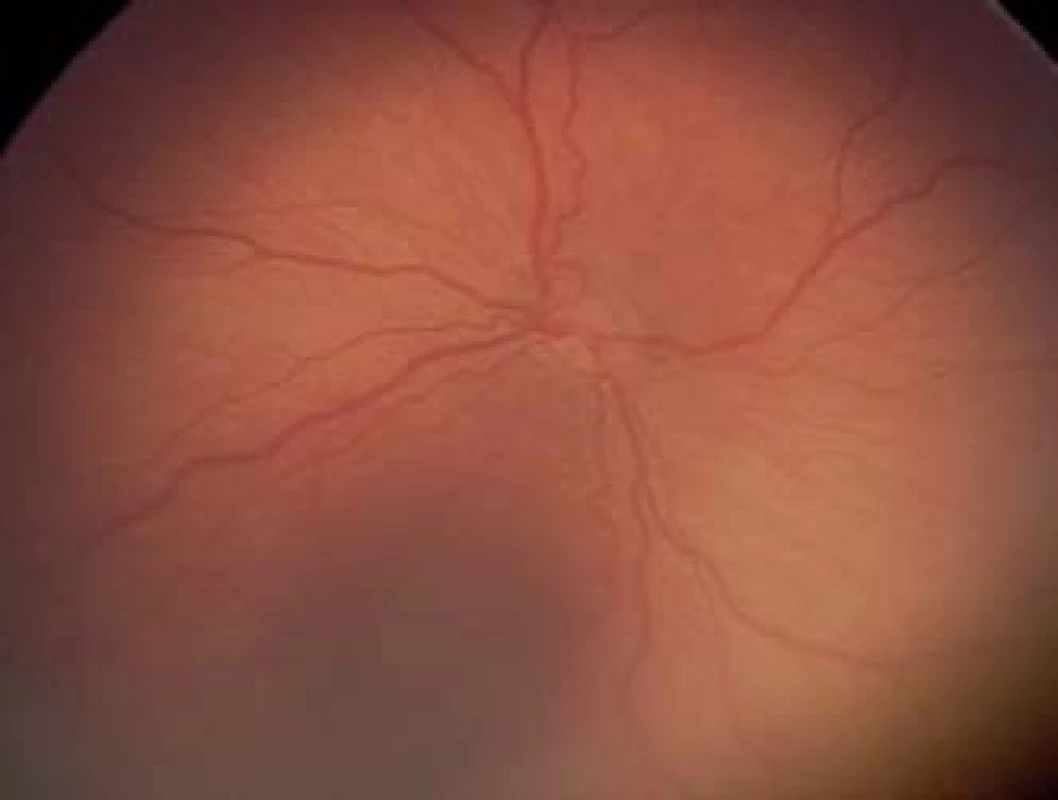
Plus forma ochorenia
Spolu s označením štádia ROP podľa medzinárodnej klasifikácie sa vždy súčasne hodnotí stav ciev, ktorý je indikátorom aktivity a závažnosti ochorenia. V prípade dilatácie retinálnych vén a tortuozity arteriol sa jedná o „plus“ formu ochorenia a k príslušnému štádiu sa pridáva označenie plus (obr. 8). Súčasne môže byť prítomná rubeóza dúhovky, sťažená dilatácia zrenice (pupilárna rigidita) a znížená transparencia sklovca. Klinické multicentrické štúdie CRYO-ROP Cryo therapy for ROP (3), ETROP Early Treatment for ROP (4), STOP-ROP Supplemental therapeutic oxygen for prethreshold retinopathy of prematurity (25), LIGHT-ROP Light reduction in retinopathy of prematurity (13) neskôr definovali štandardnú fotografiu s minimálnym množstvom cievnej tortuozity a dilatácie, ktorá je potrebná na stanovenie diagnózy plus formy ROP, pričom dilatácia a tortuozita musí byť prítomná aspoň v 2 kvadrantoch oka.
Pre-plus forma ochorenia
Podľa International Committee for the Classification for ROP (12) bola na posudzovanie stavu ciev na zadnom póle neskôr stanovená pre-plus forma ROP, ktorá predstavuje cievne abnormality zadného pólu, ktoré ešte nedosahujú stav plus formy, ale dilatácia vén a tortuozita arteriol je výraznejšia ako za fyziologického stavu (obr. 9). Pre-plus forma môže ďalej progredovať do plus formy. Na zadnom póle teda cievy môžu byť bez plus formy, pre-plus a v plus forme.
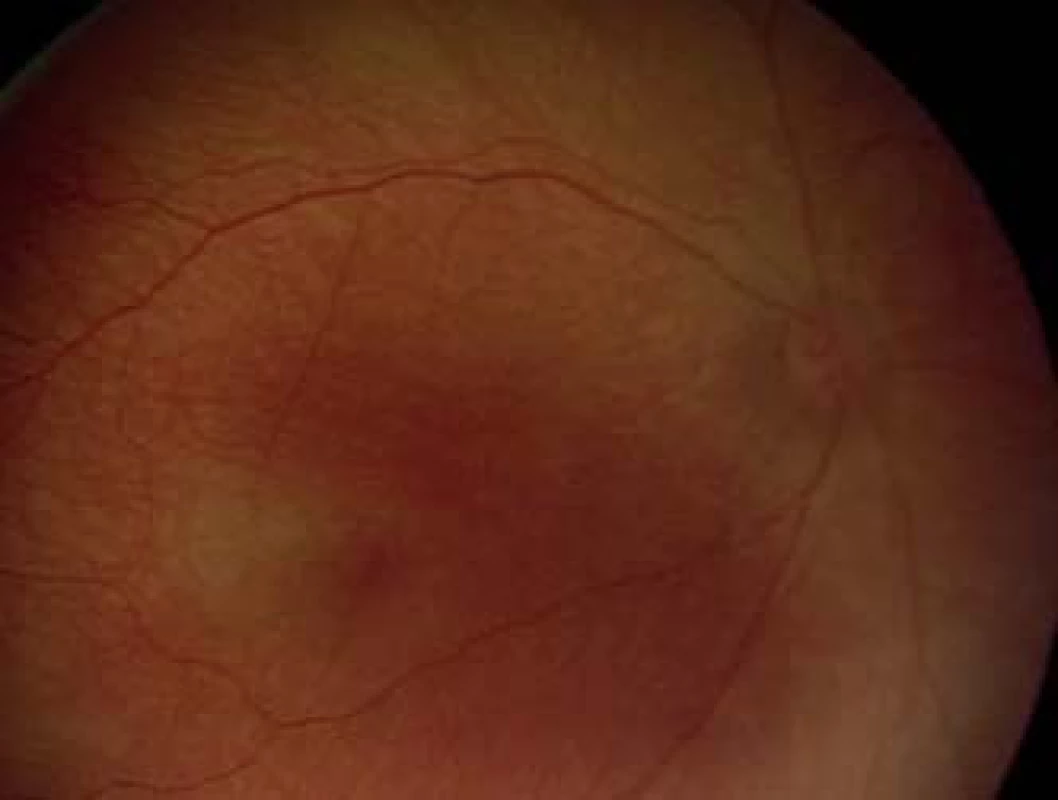
Atypické formy AP-ROP (Aggresive posterior ROP)
Okrem klasického priebehu retinopatie nedonosených detí s plynulým vývojom jednotlivých štádií sa vyskytuje aj atypický priebeh tzv. AP-ROP aggresive posterior ROP (predtým označovaná ako rush forma). Jedná sa o veľmi rýchlo progredujúcu závažnú formu ROP predovšetkým u ťažko nezrelých detí s komplikovaným perinatálnym obdobím, pri prítomnosti ďalších rizikových faktorov. Charakteristickou črtou tejto formy je jej lokalizácia na zadnom póle (posterior), v zóne I, alebo v posteriórnej časti zóny II (centrálna časť zóny, naliehajúca na zónu I), s výraznou dilatáciou a tortuozitou ciev, postihujúcou vždy všetky 4 kvadranty sietnice (obr. 10.) Forma môže mať veľmi rýchly priebeh, bez typického postupného plynulého vývoja, pričom chýba zreteľná demarkačná línia, netvorí sa typický val. Na zadnom póle býva prítomná plochá sieť neovaskularizácií na spojení vaskulárnej a avaskulárnej sietnice, ktorá postupne hrubne, elevuje sa a formuje kefovitú (brush-like) neovaskulárnu sieť, môžu byť prítomné aj hemoragie. Arterioly a venuly sa skoro nedajú odlíšiť. Z temporálnej strany sietnice môže byť prítomná jazykovite sa vyklenujúca avaskulárna riasa (fold) smerom k makulárnej krajine. AP-ROP veľmi rýchlo v priebehu pár dní progreduje do štádia trakčnej amócie. Zmeny na sietnici sú pre neskúseného oftalmológa veľmi ľahko prehliadnuteľné (obr. 11). Vodítkom na stanovenie diagnózy je predovšetkým prítomnosť plus formy ochorenia pri veľmi nezrelom cievnom riečisku s krátkymi, ťažko rozlíšiteľnými cievami. Pri vyšetrení je vhodné použiť 20 D šošovku namiesto štandardne používanej 28 D (12).
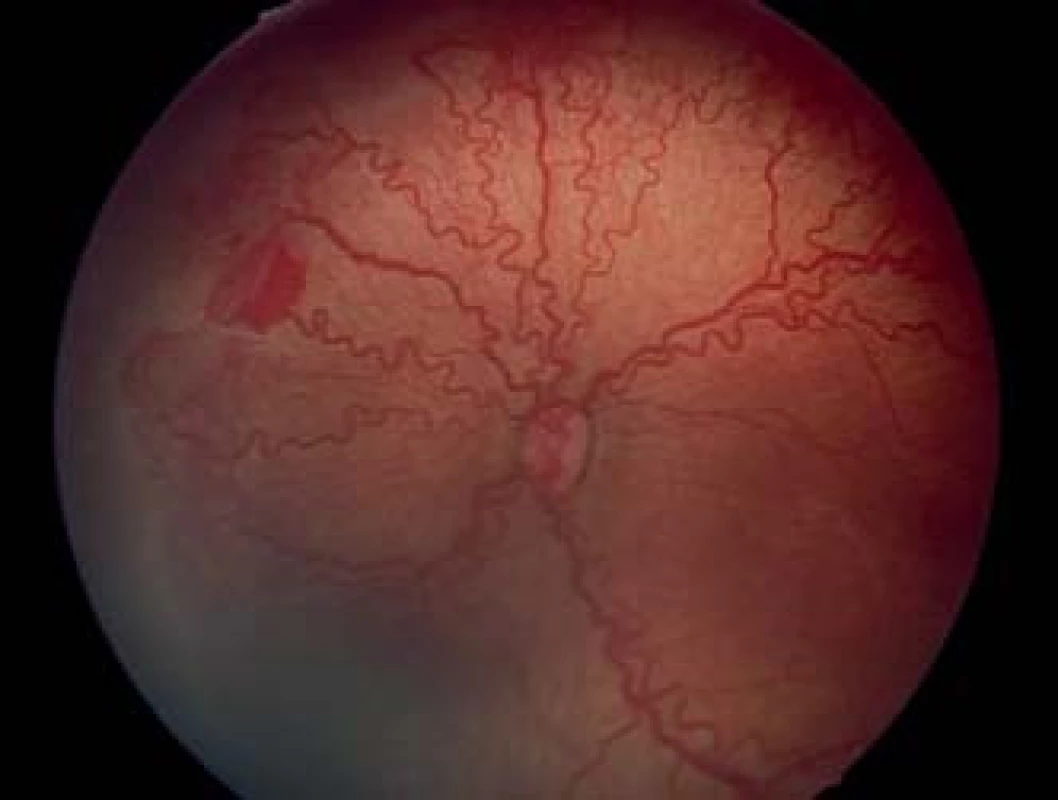
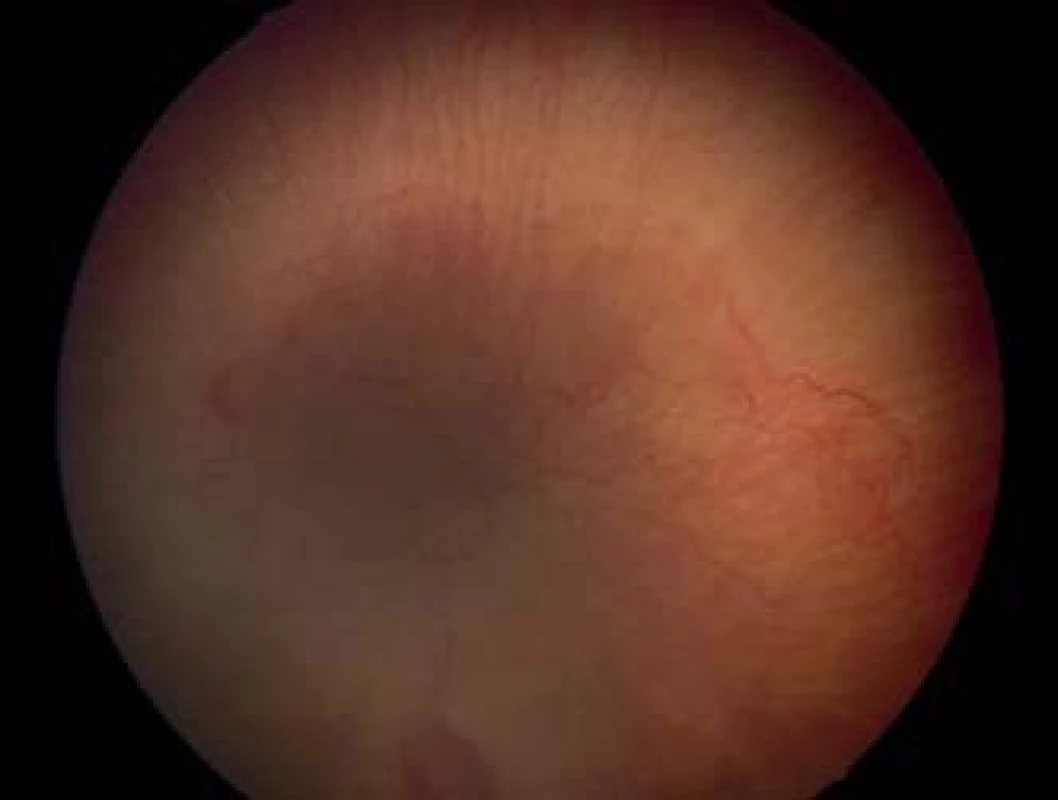
Priebeh ochorenia
Retinopatia nedonosených detí nemusí vždy dospieť do 4. či 5. štádia, ale až 60–80 % ROP sa môže spontánne zastaviť a zregredovať. Jedným z prvých príznakov stabilizácie akútnej fázy ROP je neprogredovanie do ďalšieho štádia (18). Ide predovšetkým o 1. a 2. štádium ROP, u ktorých dochádza k spontánnej regresii, ústupu plus formy, poklesu valu a vymiznutiu demarkačnej línie s postupným prerastaním ciev do periférie sietnice. Tendenciu k spontánnej regresii majú predovšetkým retinopatie lokalizované periférne, v z III. a v periférii zóny II, bez prítomnosti plus formy, u detí bez ďalších rizikových faktorov a s menej komplikovaným popôrodným priebehom. V 3. štádiu ROP dosahuje pravdepodobnosť spontánnej regresie len 50 %. U ťažkých foriem retinopatie, lokalizovaných v zóne I, s výraznou plus formou ochorenia, AP-ROP, pri retinopatiách začínajúcich v nazálnej časti sietnice a predovšetkým u veľmi nezrelých detí s prítomnosťou rizikových faktorov je pravdepodobnosť spontánnej regresie zanedbateľná. Všeobecne platí, že čím je neskorší začiatok ROP a teda lepšie vyvinutý vaskulárny systém sietnice a čím je periférnejšia lokalizácia prejavov ROP, tým je prognóza ochorenia lepšia.
Regresia ROP
Aktívna fáza ROP môže na sietnici zanechať regresné zmeny (v minulosti označované ako cikatrikózne). Tieto involučné zmeny na sietnici sú klasifikované podľa Medzinárodnej komisie pre ROP:
- A. Zmeny vaskulárne a retinálne v periférii sietnice.
- B. Zmeny vaskulárne a retinálne na zadnom póle sietnice.
Zmeny zahŕňajú široké spektrum retinálnych a vaskulárnych nálezov: nevyvinutá vaskularizácia sietnice, abnormálne vetvenie ciev, napriamenie temporálnych arkád, zmeny pigmentácie, stenčenie sietnice, ablácia zadnej plochy sklovca, degeneratívne zmeny podobné mriežkovej degenerácii, distorzia a ektopia makuly. Pacienti sú neskôr ohrození vznikom ochorenia vitreoretinálneho rozhrania, pričom abnormálne vitreoretinálne trakcie môžu následne spôsobiť retinálne trhliny, avulziu retinálnych ciev, trakčnú alebo rhegmatogénnu amóciu sietnice. Nálezy na sietnici majú vplyv na kvalitu videnia v závislosti od štádia ochorenia, čím závažnejšie bolo ochorenie, tým závažnejšie sú involučné zmeny. Aj keď ROP nepostihuje primárne predný segment oka, pokročilé štádiá ROP majú vážny dopad aj na jeho funkciu a integritu- nález edému rohovky, plytkej prednej komory, rigidity zrenice, neovaskularizácie dúhovky a výskyt zadných synechií dúhovky s vývojom katarakty.
Do redakce doručeno dne 6. 1. 2014
Do tisku přijato dne 22. 4. 2014
MUDr. Zuzana Prepiaková
Klinika detskej oftalmológie LF UK a DFNsP
Limbova 1
833 40 Bratislava
e-mail: prepiakova.zuzana@gmail.com
Zdroje
1. Avery, M.E.: Recent increase in mortality from hyaline membrane disease. J Pediatr, 57, 1960: 553–559.
2. Blencowe, H., Lee, A. C., Cousens, S., et al.: Preterm birth-associated neurodevelopmental impairment estimates at regional and global levels for 2010. Pediatric research, 74(S1); 2013: 17–34.
3. Cryotherapy for Retinopathy of Prematurity Cooperative Group: The natural ocular outcome of premature birth and retinopathy. Arch Ophthalmol, 112; 1994: 903–912.
4. Early Treatment for Retinopathy of Prematurity Cooperative Group: Revised indications for the treatment of retinopathy of prematurity: results of the early treatment for retinopathy of prematurity randomized trial. Arch Ophthalmol, 121(12); 2003: 1684–1694.
5. Fielder, A. R., Reynolds, J. D.: Retinopathy of prematurity: clinical aspects. Seminars in Neonatology, WB Saunders, 6(6; 2001: 461–475.
6. Flynn, J.T., Chan-Ling, T.: Retinopathy of prematurity: two distinct mechanisms that underlie zone 1 and zone 2 disease. Am J Ophthalmol, 142(1); 2006: 46–59.
7. Gergely, K., Gerinec, A.: Retinopathy of prematurity-epidemics, incidence, prevalence, blindness. Bratisl Lek Listy, 111(9); 2010: 514–517.
8. Gerinec, A.: Choroby sietnice. In Gerinec, A ( Osveta), Detská oftalmológia, Kniha, Martin, Osveta, 2005, s. 431–445.
9. Gilbert, C.G. et al.: Characteristics of infants with severe retinopathy of prematurity in countries with low, moderate, and high levels of development: implications for screening programs. Pediatric, 115(5); 2005: 518–525.
10. Hughes, S., Yan, H., Chan-Ling, T.: Vascularisation of the human fetal retina: roles of vasculogenesis and angiogenesis. Invest Ophthalmol Vis Sci, 41; 2000: 1217–1228.
11. Chovancová, D.: Starostlivosť o hranične nezrelého novorodenca z aspektu všeobecného lekára pre deti a dorast. Pediatr. prax, 11(1); 2010: 6–10.
12. International Committee for the Classification of Retinopathy of Prematurity: The International Classification of Retinopathy of Prematurity revisited. Arch Ophthalmol, 123(7); 2005: 991–9.
13. LIGHT-ROP Cooperative Group: The design of the multicenter study of light reduction in retinopathy of prematurity (LIGHT-ROP). J Pediatr Ophthalmol Strabismus, 36; 1999: 257– 263.
14. McDonald, A. D.: Cerebral palsy in children of very low birth weight. Arch Dis Child., 38(202), 1963: 579–588.
15. Moore, T., Hennessy, E. M., Myles, J., et al.: Neurological and developmental outcome in extremely preterm children born in England in 1995 and 2006: the EPICure studies. BMJ: Brit Med J, 2012: 345.
16. Provis, J.M., Leech, J., Diaz, C.M. et al.: Development of the human retinal vasculature: cellular relations and VEGF165 expression.65, Exper Eye Res, 1997: 555–568.
17. Ramanathan, R., Siassi, B., deLemos, R.A.: Severe retinopathy of prematurity in extremely low birth weight infants after short-term dexamethasone therapy. J Perinatol., 15(3); 1995: 178-82; quiz 183–184.
18. Repka, M.X., Palmer, E.A., Tung, B.: On behalf of the CRYO-ROP Cooperative Group, Involution of retinopathy of prematurity. Arch Ophthalmol, 118; 2000: 645–649.
19. Rundle, P., McGinnity, F.G.: Bilateral hyphaema following diode laser for retinopathy of prematurity. British Journal of Ophthalmology, 79(11); 1995: 1055–1056.
20. Smith, L. E.: Through the eyes of a child: understanding retinopathy through ROP the Friedenwald lecture. Invest Ophthalmol Vis Sci, 49(12); 2008: 5177–5182.
21. Stone, J., Itin, A., Alon, T. et al.: Development of retinal vasculature is mediated by hypoxia-induced vascular endothelial growth factor (VEGF165) expression by neuroglia. J Neurosci, 15; 1995: 4739–4747.
22. Terry, T.L.: Extreme prematurity and fibroblastic overgrowth of persistent vascular sheath behind each crystalline lens. I. Preliminary report. Am J Ophthalmol, 25; 1942: 203–204.
23. The Committee for the Classification of Retinopathy of Prematurity: An international classification of retinopathy of prematurity Arch Ophthalmol, 102; 1984: 1130–1134.
24. The Committee for the Classification of the Late Stages of Retinopathy of Prematurity: An international classification of retinopathy of prematurity. Arch Ophthalmol, 105; 1987: 906–912.
25. The STOP-ROP Multicenter Study Group: Supplemental therapeutic oxygen for prethreshold retinopathy of prematurity (STOP-ROP): a randomized, controlled trial I: primary outcomes. Pediatrics, 105; 2000: 295–310.
Štítky
OftalmologieČlánek vyšel v časopise
Česká a slovenská oftalmologie

2014 Číslo 2
- Diagnostický algoritmus při podezření na syndrom periodické horečky
- Stillova choroba: vzácné a závažné systémové onemocnění
- Léčba zánětů spojivek a mazových žlázek víčka v primární péči
- Citikolin jako užitečný pomocník v léčbě diabetické retinopatie a glaukomu
- Familiární středomořská horečka
Nejčtenější v tomto čísle
- Postižení okohybných svalů u pacientů s endokrinní orbitopatií
- Retinopatia prematúrnych detí I. časť
- Akutní zadní multifokální plakoidní pigmentová epiteliopatie
- Retinopatia prematúrnych detí – terapia II. časť
