-
Medical journals
- Career
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I
: I. Huvar
: Urol List 2008; 6(1): 44-47
Kolposuspenze dle Burche byla ve 2. polovině 20. století nepochybně nejvýznamnější urogynekologickou operací. Od svého publikování Burchem v r. 1961 se poměrně rychle rozšířila na obou stranách Atlantiku a od počátku 80. let byla jakýmsi standardem urogynekologické operativy. Ostatní operační metody převyšovala svou úspěšností, únosnou mírou komplikací i trvanlivostí efektu. Principem byla elevace a především fixace hrdla močového měchýře a proximální uretry pomocí nevstřebatelných stehů, zavěšujících postranní klenby poševní k lig. iliopectineum (lig. Cooperi). S rozvojem laparoskopických metod se koncem 80. let rozšířila i její laparoskopická alternativa. Dle Cochrane Review je její úspěšnost po prvním roce 85–90 %, po 5 letech kolem 70 %, což žádnou operační metodou do té doby nebylo dosaženo. Na svém významu začala ztrácet až nástupem méně invazivních metod – volných vaginálních pásek – v polovině 90. let minulého století, ale stále je to operace v jistých indikacích zdůvodnitelná.
Klíčová slova:
stresová inkontinence močová, operační léčba inkontinence, kolposuspenze, BurchÚVOD
Operaci vycházející z uretrovezikopexe dle Marshalla-Marchettiho-Krantze (1948) popsal poprvé Burch v roce 1961. Tato operace tvořila od doby svého rozšíření prakticky až do konce minulého století jakýsi zlatý standard v operační léčbě ženské močové inkontinence. Principiálně navazuje na uretrovezikopexi dle Marshalla - Marchettiho-Krantze, ale v provedení je exaktnější v lokalizaci fixačních stehů a navíc řeší slabé místo předešlé operace, totiž fixaci stehů do periostu symfýzy, často nedostatečnou, nevhodným směrem a vedoucí občas k periostitidě [8].
PRINCIP OPERACE
Princip operace, a tudíž i její praktické provedení, se vyvíjely v závislosti na stavu vědomostí a aktuální představě o mechanizmu kontinence a příčinách vzniku inkontinence. Dle představy 60. až 80. let minulého století byla jedním z bazálních faktorů kontinence „správná“ lokalizace proximální třetiny uretry do sféry vlivu intraabdominálního tlaku. Za normálních okolností je v plnící fázi močového měchýře intrauretrální tlak (Pura) v klidu vždy vyšší než tlak intravezikální (Pves), čímž je dána kontinence v klidu. Platí tedy gradient Pura > Pves. Při zvýšení nitrobřišního tlaku o ΔPabd, ke kterému dochází např. při kašli, kýchnutí, poskoku apod, se tento nárůst přenáší i na močový měchýř, nitrobřišní orgán, a tlak v něm se zvýší o zmíněný rozdíl ΔPves. Je-li uretra lokalizována správně, chová se její proximální třetina jako nitrobřišní orgán a tentýž nárůst nitrobřišního tlaku se přenese i na ni, takže tlak v uretře stoupne o stejný rozdíl Pura a tlakový gradient zůstane zachován, jen na vyšší absolutní úrovni. Platí, že ΔPura > ΔPves. Díky zachování tohoto gradientu, zůstává žen a i při stresu kontinentní. Dostane-li se proximální uretra mimo působení nitrobřišního tlaku, jako je tomu nejčastěji při descenzu, intraabdominální tlak se na ni nepřenáší a při jeho zvýšení se přenese jen na močový měchýř. Tlak v něm tedy naroste o zmíněný rozdíl dPves, ale tento není oponován nárůstem tlaku v uretře. Tlakový gradient se tedy obrací ve prospěch intravezikálního tlaku, který převýší tlak v uretře, a tak dojde k úniku moče. ΔPves > ΔPura. Na základě této teorie byl za hlavní příčinu stresové inkontinence označován descenzus uretry a báze močového měchýře a principem této operace byl návrat do původního stavu tzn. repozice proximální uretry do sféry vlivu intraabdominálního tlaku. Proximální uretra, spolu s hrdlem močového měchýře byla tedy vytahována do předpokládané původní polohy ve snaze dostat ji zpátky pod vliv nitrobřišního tlaku. Při snaze o tuto repozici proximální uretry docházelo často k tzv. hyperkorekci uretry s různě rozvinutým komplexem příznaků infravezikální obstrukce.
Prevenci této závažné pooperační komplikace přinesl až opravený názor na mechanizmus inkontinence. Předně se zjistilo, že častějším a důležitějším faktorem vzniku genuinní stresové inkontinence, než je descenzus uretry, je její hypermobilita. Následovala logická dedukce – je-li žena v klidu kontinentní a k úniku dochází jen při nárazovém poklesu uretry při zvýšení nitrobřišního tlaku, stačí zafixovat uretru v tomto klidovém postavení, ve kterém by zůstala i během fyzického stresu – protože poklesnout by nemohla – a kontinence bude obnovena. Praxe tuto teorii potvrdila. Takže zatímco první období provádění kolposuspenze bylo charakterizováno snahou o repozici uretry, přibližně od 80. let byla cílem její fixace.
PŘEDOPERAČNÍ PŘÍPRAVA
Operujeme jen v čistém terénu, při absenci uroinfekcí, eventuálně po jejich důsledném přeléčení.
K prevenci infekce, i vzhledem k tomu, že preparujeme v měkkých tkáních, doporučujeme operovat v tzv. chráněném koagulu, tj. v single-dose antibiotické cloně.
OPERAČNÍ TECHNIKA
K operaci přistupujeme z nízkého Pfannenstielova (event. Cherneyho) řezu asi 1–2 cm nad symfýzou. Po protětí fascie a svalové vrstvy pronikneme za symfýzu, do Retziova prostoru, jehož rozpreparováním vizualizujeme hrdlo močového měchýře a proximální uretru.
Obnažíme endopelvickou fascii laterálně po obou stranách uretry a pod kontrolou 2 prstů levé ruky, zavedených vaginálně, pak nakládáme 2 atraumatické nevstřebatelné stehy (Ethibond) na každé straně – dolní v oblasti proximální uretry, těsně pod úrovní uretro-vezikální junkce, horní asi o 1 cm výše, nad ní, po stranách hrdla močového měchýře. Stehy nakládáme asi 1 cm laterálně od uvedených struktur.
V rámci prevence krvácení je výhodné stehy hned zavázat. Stehy poté fixujeme k stejnostrannému lig. iliopectineum Cooperi, běžícímu a odstupujícímu z horního okraje pubických kostí. Fixaci provádíme volně, bez velkého tahu a napětí, bez elevace uretry, jen zafixováním uretry v její klidové poloze.
1. Kolposuspenze dle Burche – preparace Retziova prostoru. 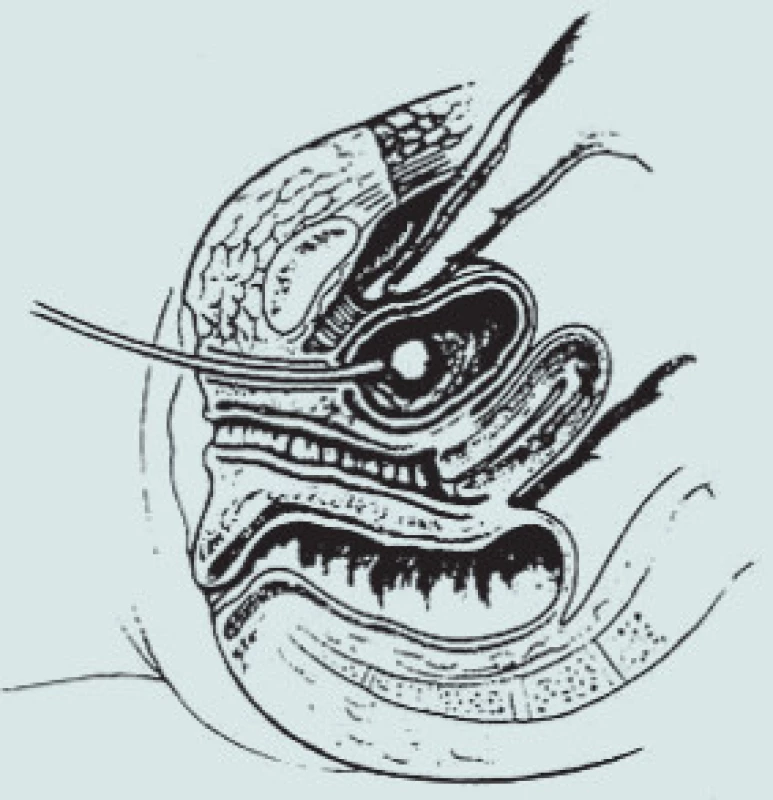
2. Kolposuspenze dle Burche – preparace Retziova prostoru (pohled shora). 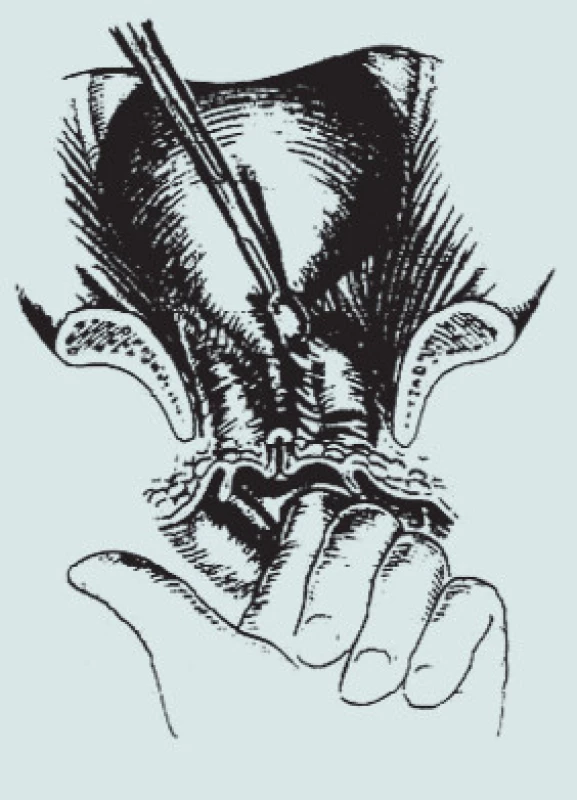
Do Retziova prostoru preventivně zavádíme Redonovu sací drenáž a břišní stěnu po vrstvách sešijeme. Pooperační drenáž močového měchýře zajišťujeme buď suprapubickou epicystostomií nebo tzv. minikatétrem, tenkou uretrální cévkou, umožňující kolem sebe spontánní mikci a sledující rovněž postmikční reziduum.
V 90. letech minulého století, v rozmachu laparoskopických metod, se i u této operace rozšířilo laparoskopické provádění. Princip metody i operační postup jsou identické, jen fixační stehy se nakládají laparoskopicky, ať už extraperitoneálně nebo transperitoneálně [9,23].
3. Kolposuspenze dle Burche – prsty levé ruky operatéra elevují postranní klenbu poševní. 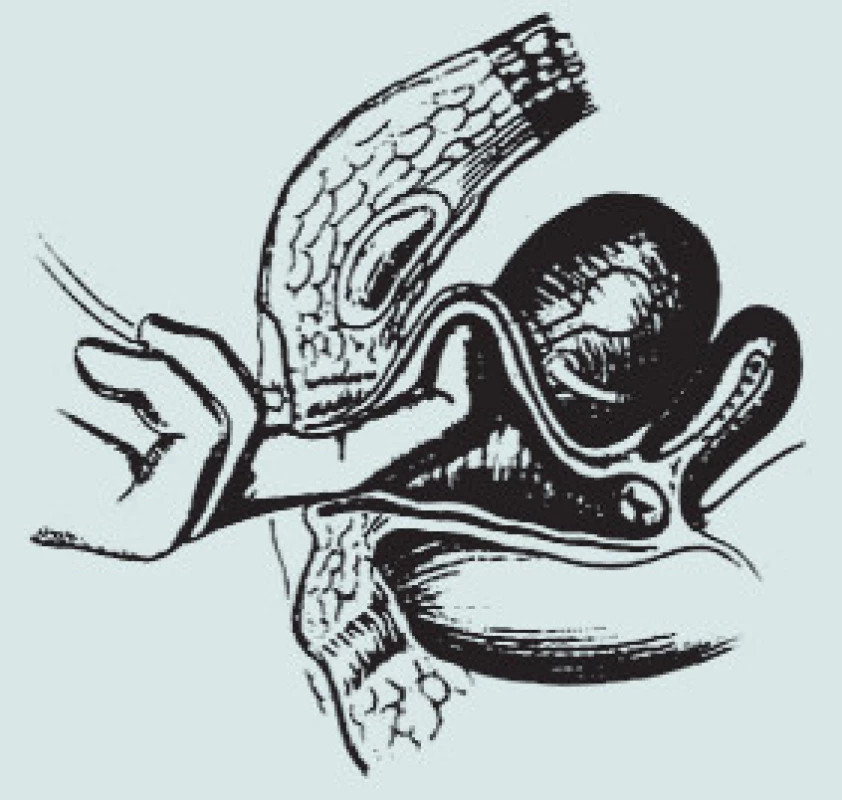
4. Kolposuspenze dle Burche – přední stěna poševní je fixována k lig. iliopectineum. 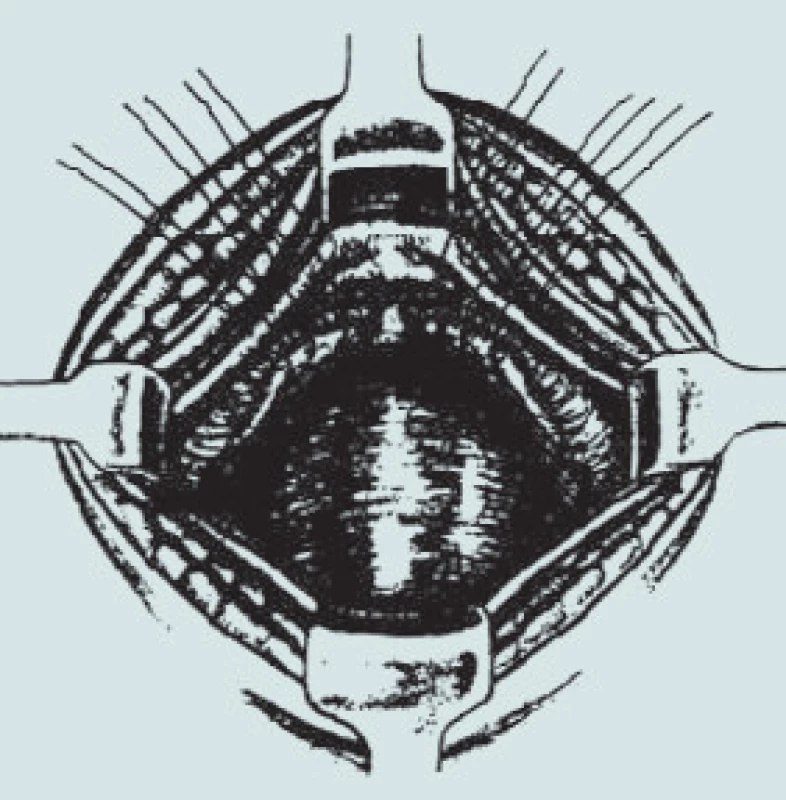
KOMPLIKACE
Jsou buď časné (peroperační a těsně pooperační) nebo pozdní (pooperační).
Časné komplikace:
- Nejzávažnější peroperační komplikací je bezesporu krvácení. Nejčastější bývá z venózních splavů, větvících se v parakolpiu pod endopelvickou fascií. Bývá obvykle mírné až střední intenzity a je vesměs zvládnutelné běžnými prostředky (elektrokoagulací, opichy, horkou kompresí). Méně často dochází k poškození inferiorní vezikální arterie, kde silné krvácení může být příčinou značných krevních ztrát a stavění je obtížné [11].
- Perforace močového měchýře je méně častá komplikace. Nejčastěji k ní dochází při preparaci Retziova prostoru, a to zvláště při reoperacích, kde už nějaký typ fixace byl proveden a prostor je zjizvený. Řešením je dvouvrstevná sutura vezikální muskulatury vstřebatelným stehem.
- Uroinfekce. Spíše než s operací samotnou souvisí její výskyt především se zavedeným uretrálním katétrem. Sledování mnoha parametrů prokázalo, že dominantním faktorem pro vývoj uroinfekce je délka doby jeho zavedení. Proto se snažíme o minimalizaci doby jeho zavedení. Namísto Foleyova, ev. jiného katétru je výhodné použití suprapubické drenáže, event. zmíněného minikatétru, při nichž můžeme ihned zachytit nástup spontánní mikce, měřit postmikční reziduum a při jeho poklesu pod určenou hranici (obvykle 80 ml) cévku ihned odstranit. Obvyklá délka katetrizace se tak zkrátí na max. 48 hod.
- Ostatní komplikace, jako je ligatura ureteru, jeho angulace, perforace uretry atd. jsou poměrně vzácné [12,22].
Pozdní komplikace
Kromě nespecifických komplikací, jako jsou seromy, hematomy či snad abscesy v laparotomické ráně je nejzávažnější specifickou komplikací hyperkorekce.
Ta vede k projevům infravezikální obstrukce s evakuační poruchou měchýře, projevující se klinickými symptomy pooperační retence moči, po nástupu mikce pak dlouhodobým či trvalým postmikčním reziduem, mikční dysfunkcí s následnou hypertonií a hypertrofií detruzoru. Výsledkem pak jsou recidivující torpidní uroinfekce a klinické projevy OAB (urgence event. urgentní inkontinence). Tímto mechanizmem je stresová inkontinence převedena na urgentní, což pacientka hodnotí zákonitě jako selhání operace.
Další specifickou komplikací je bolestivost v místě fixačních stehů (v tříslech). Tento projev poprvé popsal Galloway, odtud název Gallowayův syndrom. Po analgeticích a rehabilitaci vesměs pozvolna ustupuje [12].
Určitou nevýhodou operace je, že fixací přední stěny poševní směrem k symfýze měníme poševní osu a vektor síly intraabdominálního tlaku pak naplno působí do oblasti rektovaginální exkavace, což vede k častějšímu výskytu prolapsů zadní stěny poševní (dle některých autorů až ve 23 %) [25].
ÚSPĚŠNOST OPERACE
Metaanalýza 39 studií s celkovým počtem 3301 operovaných žen udává úspěšnost této operace 68,9–88,0 %. Během 1. roku po operaci se celková úspěšnost pohybuje od 85 do 90 %, po 5 letech cca 70 % [1,3,10,19].
Je významně úspěšnější než přední kolporafie [5] a jehlové suspenze; je u ní menší procento selhání [4]. Ve srovnání úspěšnosti ji z těchto klasických operací může konkurovat jen suburetrální sling [24]. V efektivitě otevřené a laparoskopické kolposuspenze není zásadní rozdíl, mírně efektivnější je otevřený přístup [9,23].
ZÁVĚR
Přestože největší rozmach této operace je situován do 2. poloviny minulého století a dnes je na většině pracovišť vytlačena novějšími, méně invazivními páskovými operacemi, má díky své úspěšnosti i malým nákladům stále své opodstatnění a patří do repertoáru pracoviště, zabývajícího se ženskou močovou inkontinencí. Proslavila se díky své úspěšnosti, do té doby žádnou jinou operací nedosažitelné. A právě v úspěšnosti může i nadále konkurovat novějším operačním technikám. Díky ní se také stala zmíněným zlatým standardem pro srovnání efektivity jiných operačních postupů. Dodnes ji indikuji v případech kombinace močové inkontinence s jiným onemocněním, jež vyžaduje abdominální přístup.
prim. MUDr. Ivan Huvar, CSc.
Gynekologicko-porodnické oddělení
Nemocnice Milosrdných bratří
Polní 3, 639 00 Brno
ivan.huvar@nmbbrno.cz
Sources
1. Akpinar H, Cetinel B, Demirkesen O et al. Long-term results of Burch colposuspension. Int J Urol 2000; 7(4): 119-125.
2. Alcalay M, Monga A, Stanton SL. Burch colposuspension: a 10-20 year follow up. Br J Obstet Gynaecol 1995; 102(9): 740-745.
3. Chinegwundoh FI, Nayeem N. Outcome of Burch colposuspension in a district general hospital. Br J Clin Pract 1995; 49(1): 41-42.
4. Christensen H, Laybourn C, Eickhoff JH, Frimodt-Moller C. Long-term results of the Stamey Bladderneck suspension procedure and of the Burch colposuspension. Scand J Urol Nephrol 1997; 31(4): 349-353.
5. Colombo M, Vitobello D, Proietti F, Milani R. Randomised comparison of Burch colposuspension versus anterior colporrhaphy in women with stress urinary incontinence and anterior vaginal wall prolapse. BJOG 2000; 107(4): 544-551.
6. Colombo M, Milani R, Vitobello D, Maggioni A. A randomized comparison of Burch colposuspension and abdominal paravaginal defect repair for female stress urinary incontinence. Am J Obstet Gynecol 1996; 175(1): 78-84.
7. Colombo M, Zanetta G, Vitobello D, Milani R. The Burch colposuspension for women with and without detrusor overactivity. Br J Obstet Gynaecol 1996; 103(3): 255-260.
8. Colombo M, Scalambrino S, Maggioni A, Milani R. Burch colposuspension versus modified Marshall - Marchetti-Krantz urethropexy for primary genuine stress urinary incontinence: a prospective, randomized clinical trial. Am J Obstet Gynecol 1994; 171(6): 1573-1579.
9. Dean NM, Ellis G,Wilson PD, Herbison GP. Laparoscopis colposuspension for urinary incontinence in women. Cochrane Database Syst Rev 2006; 3: CD 002239.
10. Demirci F, Yucel O, Eren S et al. Long-term results of Burch colposuspension. Gynecol Obstet Invest 2001; 51(4): 243-247.
11. Demirci F, Petri E. Perioperative complications of Burch colposuspension. Int Urogynecol J Pelvic Floor Dysfunct 2000; 11(3): 170-175.
12. Demirci F, Yucel N, Ozden S et al. A retrospective review of perioperative complications in 360 patients who had Burch colposuspension. Aust N Z J Obstet Gynaecol 1999; 39(4): 472-475.
13. Dietz HP, Wilson PD. Colposuspension success and failure: a long-term objective follow-up study. Int Urogynecol J Pelvic Floor Dysfunct 2000; 11(6): 346 - 351.
14. Drouin J, Tessier J, Bertrand PE, Schick E. Burch colposuspension: long-term results and review of published reports. Urology 1999; 54(5): 808-814.
15. Feyereisl J, Dreher E, Haenggi W et al. Long-term results after Burch colposuspension. Am J Obstet Gynecol 1994; 171(3): 647-652.
16. Kjolhede P. Genital prolapse in women treated successfully and unsuccessfully by the Burch colposuspension. Acta Obstet Gynecol Scand 1998; 77(4): 444-450.
17. Kjolhede P, Ryden G. Clinical and urodynamic characteristics of women with recurrent urinary incontinence after Burch colposuspension. Acta Obstet Gynecol Scand 1997; 76(5): 461-467.
18. Kjolhede P, Lindehammar H. Pelvic floor neuropathy in relation to the outcome of Burch colposuspension. Int Urogynecol J Pelvic Floor Dysfunct 1997; 8(2): 61-65.
19. Lapitan MC, Cody DJ, Grant AM. Open reteropubic colposuspension for urinary incontinence in women. Cochrane Database of Systematic Reviews 2005; 3.
20. Martan A, Masata J, Halaska M, Voigt R. Ultrasound imaging of the lower urinary system in women after Burch colposuspension. Ultrasound Obstet Gynecol 2001; 17(1): 58-64.
22. Rosen DM, Korda AR, Waugh RC. Ureteric injury at Burch colposuspension. 4 case reports and literature review. Aust N Z J Obstet Gynaecol 1996; 36(3): 354 - 358.
23. Ross J. Laparoscopy or open Burch colposuspension? Curr Opin Obstet Gynecol 1998; 10(5): 405 - 409.
24. Weber AM, Walters MD. Burch procedure compared with sling for stress urinary incontinence: a decision analysis. Obstet Gynecol 2000; 96(6): 867 - 873.
25. Wiskind AK, Creighton SM, Stanton SL. The incidence of genital prolapse after the Burch colposuspension. Am J Obstet Gynecol 1992; 167(2): 399 - 404; discussion 404-405.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2008 Issue 1-
All articles in this issue
- The Pathophysiology of Large Capacity Bladder
- Periurethral implants in stress incontinence (injectables)
- Implantation of arteficial urinary sfincter – practical considerations
- Pelvic organ prolapse in women from the viewpoint of a urologist
- Urological consequences of gynaecological surgeries
- Nykturia: diagnosis, classification and treatment
- Validation of the overactive bladder symptoms score (OABSS)
- Analysis of pharmacotherapy for female stress urinary incontinence
- The options for surgical treatment of overactive bladder (OAB)
-
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pelvic organ prolapse in women from the viewpoint of a urologist
-
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I - The Pathophysiology of Large Capacity Bladder
- Urological consequences of gynaecological surgeries
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

