-
Medical journals
- Career
Přehled odborných studií vyhledávajících lékové interakce a rizikové kombinace léků v preskripci lékařů
Authors: M. Prokeš
Authors‘ workplace: Infopharm, a. s., Praha
Published in: Listy rev. Lék., 13, 2009, č. 1, s. 3-15
Overview
Lékové interakce jsou jedním z hlavních rizik farmakoterapie ve všech vyspělých státech světa. V článku je podán přehled studií sledujících výskyt lékových interakcí a rizikových kombinací léků v preskripci lékařů. Ve studii ve Velké Británii bylo zjištěno, že nežádoucí účinky léků jsou příčinou zhruba 6,5 % hospitalizací, z čehož 16,6 % zapříčinily lékové interakce. Ještě vyšší četnost lékových interakcí byla zaznamenána na JIP v jedné nemocnici v New Yorku. Dále je podán přehled z devíti prací, které popisují sběr dat a jejich vyhodnocení při sledování rizikové preskripce v ambulantní lékařské praxi, popř. i metody ovlivnění preskripce lékařů za účelem zvýšení bezpečnosti léčby ve Francii, USA, Velké Británii, Kanadě, ČR, Španělsku a Izraeli. V diskusi k jednotlivým sdělením je navrženo, jak by bylo možno výsledky sledování rizikové preskripce použít ke zvýšení bezpečnosti farmakoterapie pacientů v ČR.
Klíčová slova:
lékové interakce – bezpečnost farmakoterapie – identifikace rizikové preskripce – databáze předepsaných lékůÚvod
Tato práce podává přehled primárních studií, které se zabývají zjišťováním výskytu rizikových kombinací léků i klinicky významných lékových interakcí*, které měly za následek hospitalizaci. Jednotlivé studie upozorňují na důležité lékové interakce jak ve smyslu závažnosti, tak i ve smyslu častého výskytu v ambulantní preskripci. Toto jsou důležité informace pro lékaře i lékárníky, kteří se snaží zvýšit bezpečnost užívání léků, a pochopitelně i pro školitele v pre - i postgraduální výuce lékařů i lékárníků, kteří svá sdělení chtějí přiblížit reálné klinické praxi. Uvedené studie jsou důležité z metodologického hlediska pro ty, kteří v ČR budou zjišťovat frekvenci potenciálních lékových interakcí (PLI) v databázích zdravotních pojišťoven nebo jiných institucí a vhodným způsobem lékaře o rizikové preskripci informovat. Takové studie budou prospěšné pro zvyšování bezpečnosti užívání léků u našich pacientů, neboť předepisující lékaři se zajímají v první řadě o to, jaká rizika jsou zjištěna právě v jejich konkrétním regionu a nejlépe i v jich konkrétní preskripci. V neposlední řadě pak tento přehled studií může připomenout managementu nemocnic, že i v jejich zařízení se mohou vyskytovat lékové problémy. Některé naše nemocnice zavádějí systém, který bude identifikovat případné lékové interakce při přijetí pacienta k hospitalizaci i v průběhu hospitalizace a který by napomáhal lékařům píšícím propouštěcí zprávy, aby potenciálně nevhodné kombinace nevědomky nedoporučovali k dalšímu podávání v ambulantní péči.
Jak častý je výskyt klinicky prokázaných lékových interakcí?
Nežádoucí účinky léků, včetně lékových interakcí, a jejich dopad na zdraví pacientů jsou předmětem diskusí odborné veřejnosti již řadu let. V ČR probíhá diskuse už od 70. let minulého století, kdy na toto téma vyšla monografie prof. Květiny. Zpočátku byla frekvence i závažnost nežádoucích účinků léků (NÚ) podceňována, neboť ve statistikách figurují pod hlavičkami onemocnění jednotlivých orgánových systémů, poté nastalo jejich určité přecenění. Lazarou v roce 1998 zveřejnil metaanalýzu [1], ze které vyplývalo, že v roce 1994 bylo v USA 2,2 milionu pacientů hospitalizováno pro závažnou lékovou příhodu a 106 000 z nich zemřelo. Tímto by se léky staly šestou nejčastější příčinou smrti. Tato studie však byla kritizována pro užívání nesprávných metodických postupů [2], které vedly k nadhodnocení výsledků. Na druhé straně autoři studií, které se opírají o oficiální statistiky vykazování nemocí, upozorňují na zkreslení způsobené podhlášeností jednotlivých příhod. Trendy v počtu hospitalizací pro nežádoucí účinky léků v Anglii [Patel et al., 2007] získané z oficiálních statistik ukazuje graf 1. Bohužel neexistuje žádná statistika nežádoucích účinků léků v ČR (ať pacientů hospitalizovaných pro NÚ, nebo úmrtí, nebo jiná), i když SÚKL sbírá příslušná hlášení.
Graph 1. Počty hospitalizací pro nežádoucí účinky léků v Anglii 
Nežádoucí účinky léků jako důvod k hospitalizaci
Pirmohamed 2004 – pacienti přijatí k hospitalizaci pro nežádoucí účinky léků v Merseyside
Lepším zdrojem údajů než výčet pasivních hlášení jsou prospektivní studie prováděné v jednotlivých nemocnicích. Velmi kvalitní a tedy často citovanou prací je prospektivní analýza 18 820 pacientů starších 16 let přijatých v průběhu 6 měsíců k hospitalizaci ve dvou nemocnicích v Merseyside 3 (Velká Británie). Sledování příčin hospitalizací v těchto nemocnicích, které mají přirozenou spádovou oblast 630 000 obyvatel, proběhlo od počátku listopadu 2001 do konce března 2002. Nežádoucí účinek léků byl příčinou hospitalizace u 1225 pacientů (6,5 %), přičemž u 80 % byl NÚ základní příčinou hospitalizace a u 20 % k hospitalizaci přispěl. U 72 % případů bylo možno výskytu NÚ předejít. Lékové interakce byly příčinou 16,6 % (15–19 %) všech NÚ. Souhrnnou informaci poskytuje tabulka 1., detailní informace pak tabulka 2. I když zde nejsou odděleny případy lékových interakcí, z údajů uvedených ve studii vyplývá, že z 28 úmrtí byla nejméně polovina zapříčiněna spolupůsobením dvou či více léků. Autoři odhadují, že 72 % ze všech 1225 příhod bylo možno předejít.
Table 1. Výsledky léčby pacientů přijatých s nežádoucími účinky léků ve dvou nemocnicích v Merseyside 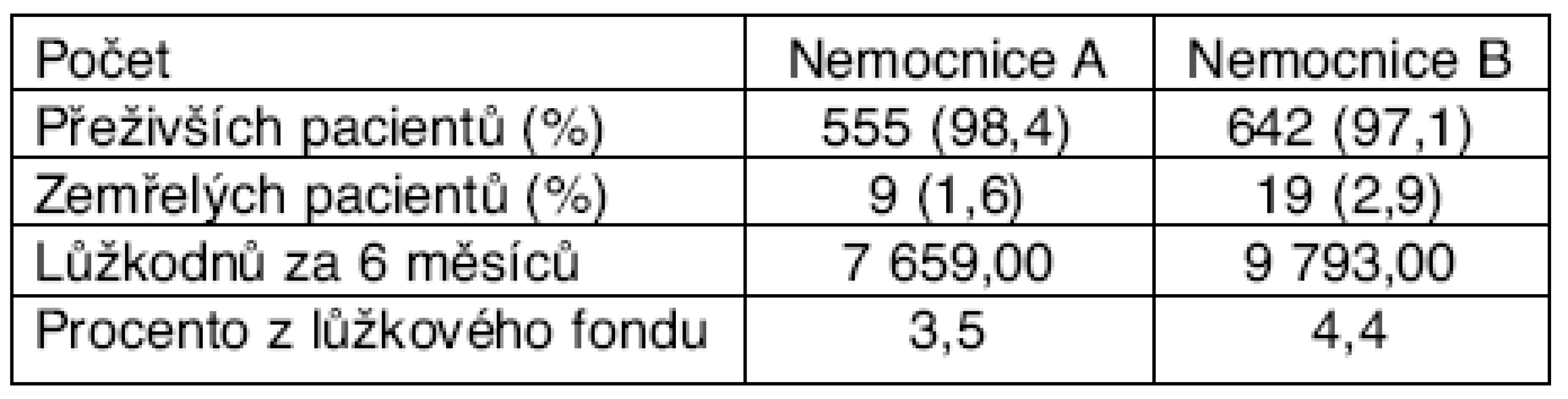
(podle [3]) Table 2. Jednotlivé léky a jejich nežádoucí účinky u pacientů hospitalizovaných pro nežádoucí účinky léků ve dvou nemocnicích v Merseyside 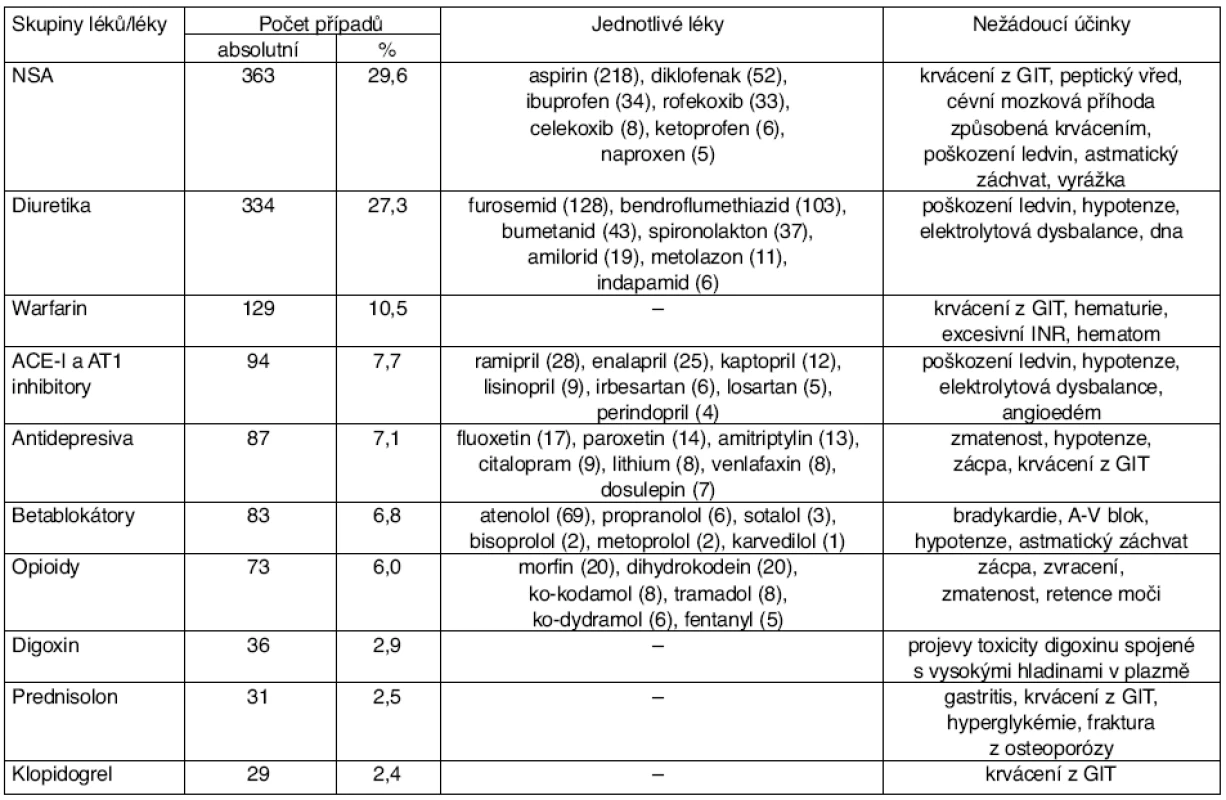
(podle [3]) Graph 2. Určení kauzality důvodů k hospitalizaci pro nežádoucí účinky léků ve dvou nemocnicích v Merseyside (Velká Británie) podle škály Narajo 
Rivkin 2007 – pacienti přijatí na JIP pro nežádoucí účinky léků v New Yorku
Ve fakultní nemocnici poskytující terciární péči v New Yorku byla provedena prospektivní studie [4], během které byly po 19 týdnů sledovány případy přijetí na jednotku intenzivní péče (JIP) z důvodů nežádoucích účinků léků. Bylo zjištěno 21 takových případů, což činí 7,5 % z celkem 281 přijatých pacientů. Z uvedených 21 případů byly shledány 3 středně závažné NÚ (14 %), 14 závažných NÚ (67 %) a 4 fatální nežádoucí NÚ (19 %). Celkem u 18 ze zachycených případů (86 %) bylo shledáno, že nežádoucím účinkům léků bylo možno předejít. Lékové interakce zapříčinily 12 ze všech případů (57 %), přičemž všem bylo možno předejít. Krvácení z GIT bylo nejčastějším nežádoucím účinkem, vyskytlo se u 33 % případů, a to zejména jako léková interakce NSA, kyseliny acetysalicylové nebo klopidogrelu. 21 pacientů přijatých na JIP na tomto oddělení strávilo celkem 119 dní a dalších 114 dní na běžném lůžkovém oddělení nemocnice.
Na základě podobných studií jsou ve vyspělých státech přijímána opatření ke zvýšení bezpečnosti farmakoterapie. V nemocnicích jsou tato opatření součástí celého systému zvyšování kvality zdravotní péče. V ambulantní sféře, která je více roztříštěná na více subjektů, je řešení nalézáno v aplikaci podpory racionální farmakoterapie. Jedná se o školení lékařů i lékárníků, zlepšování jejich vzájemné komunikace a komunikace s pacientem, poskytování zpětné vazby lékařům a aplikace softwaru, který identifikuje jednotlivé PLI a zároveň nabídne detailní informaci o lékovém problému. Řada evropských států přijala legislativní opatření podporující tuto činnost a pomáhá i finančně. V USA byl v roce 1990 přijat zákon Omnibus Budget Reconciliation Act (OBRA ’90), který dává jednotlivým státům USA mandát, aby prováděly rozbory kvality péče včetně identifikace PLI pro pacienty v systému Medicaid [Peng, 2003]. Pokud chceme snížit počet nebezpečných příhod způsobených lékovou interakcí, je třeba se blíže seznámit s problematikou PLI, neboť lékových interakcí je popsáno značné množství, avšak řada z nich nemá pro klinickou praxi žádný význam. V další části jsou uvedeny výsledky jednotlivých studií sledujících četnost určitých PLI.
Rozdílná závažnost a dokumentace jednotlivých lékových interakcí
Lékové interakce jsou z hlediska účelného managementu informací určitou výzvou, neboť jejich množství je obrovské. Špičkové, světově renomované databáze lékových interakcí jako je Stockley’s, Hansten a Horn, obsahují 20–30 000 údajů o lékových interakcích, česká databáze INFOPHARM se k těmto číslům blíží. Není možné všechny údaje o lékových interakcích držet v paměti, nýbrž je vhodné vytřídit ty informace, které potřebujeme v každodenní praxi, a ty ostatní mít přístupné pro případ, že je budeme v konkrétním čase potřebovat. Řada PLI nemá žádný klinický význam a tedy není třeba se jimi zabývat. Některé publikace upozorňují i na lékové interakce, které nebyly prokázány u lidí, nebo na jejichž existenci se nepřímo usuzuje prostřednictvím analogií léků téže skupiny. To může být zavádějící, neboť léky jsou klasicky tříděny do skupin podle svého hlavního klinického účinku (např. statiny, makrolidová antibiotika), přičemž metabolické cesty jejich eliminace z organismu mohou být odlišné a různé bývá i působení ve smyslu indukce či inhibice jednotlivých izoenzymů cytochromu P450, které se na metabolismu řady léků podílí.
Účelné třídění lékových interakcí, které se ve světě široce užívá, zavedla švédská organizace sestavující seznam léků FASS. PLI jsou tříděny podle závažnosti lékové interakce (tab. 3) a podle toho, jak je interakce dokumentována (tab. 4). Agentura INFOPHARM užívá poněkud podrobnější třídění, které vychází z toho, do jaké míry jsou farmakokinetické vlastnosti léku změněny (jde-li o farmakokinetickou PLI) a zda je terapeutická šíře léků úzká či široká.
Table 3. Klasifikace závažnosti potenciálních lékových interakcí podle FASS a INFOPHARM* 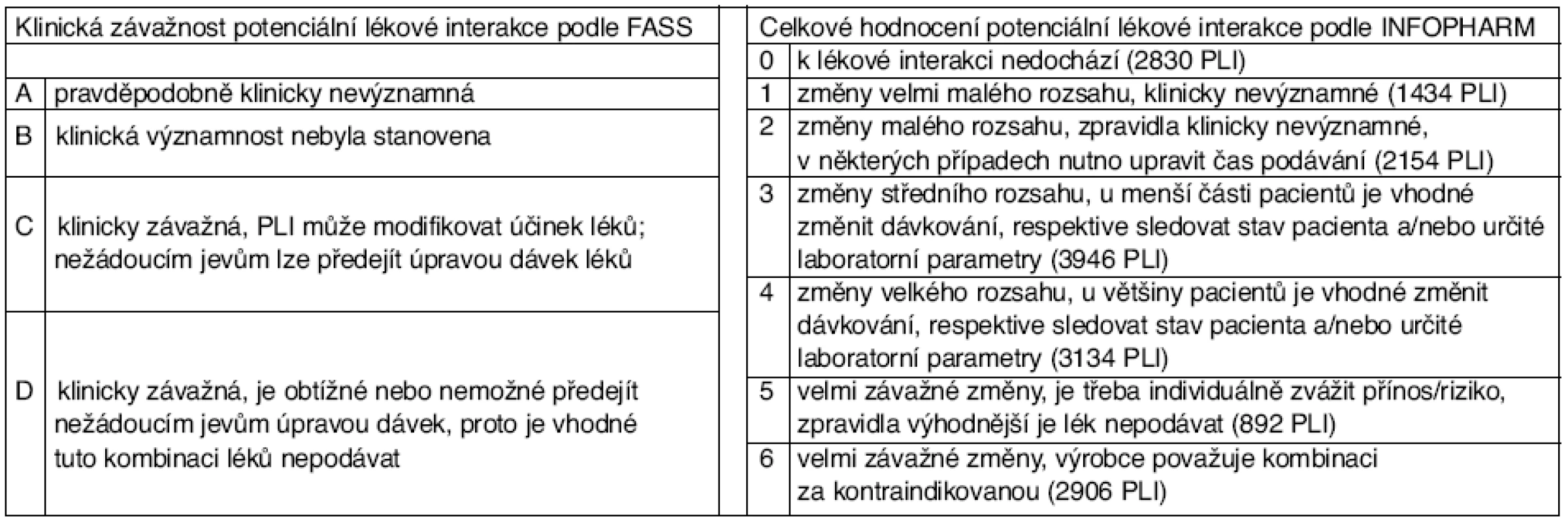
(podle [5]) (podle [5]) *V závorkách jsou uvedeny počty lékových interakcí zapsaných v počítačovém programu, nikoli četnost nalezená u pacientů. Table 4. Klasifikace důkazů o existenci potenciálních lékových interakcí podle FASS a INFOPHARM 
Zjišťování četnosti potenciálních lékových interakcí v populaci
Guédon-Moreau 2004 – nejčastěji předepisované kontraindikované PLI
Guédon-Moreau et al. [6] provedli průzkum nad databází tří největších francouzských zdravotních pojišťoven [7] asi u 4 milionů občanů departmentů Nord a Pas de Calais za účelem zjištění výskytu kontraindikovaných PLI. Bylo identifikováno 1 754 375 pacientů, u kterých byl ve sledovaném období (1. leden až 31. březen 1999) nalezen předpis alespoň jednoho léku, celkem bylo předepsáno 5 358 374 léků. Seznam kontraindikovaných PLI byl převzat ze softwarové publikace VIDAL. Kritériem současné medikace dvěma léky byl předpis obou přípravků v týž den. Nalezené PLI byly rozděleny mezi kontraindikované absolutně a kontraindikované relativně. Kontraindikované PLI byly zjištěny u 8 030 pacientů (0,15 %), respektive u 14 390 receptů (0,28 %). Z celkového počtu kontraindikovaných PLI bylo absolutních kontraindikací 26 % a relativních kontraindikací 74 %. Z absolutně kontraindikovaných PLI se u poloviny jednalo o riziko prodloužení intervalu QT a tedy smrtící arytmie (54 %), další třetinu tvořila PLI mezi dopaminergními agonisty (antiparkinsonika) a antagonisty dopaminu (antipsychotika). Detaily uvádí tabulka 5.
Table 5. Nejčastěji zjištěné absolutně kontraindikované PLI 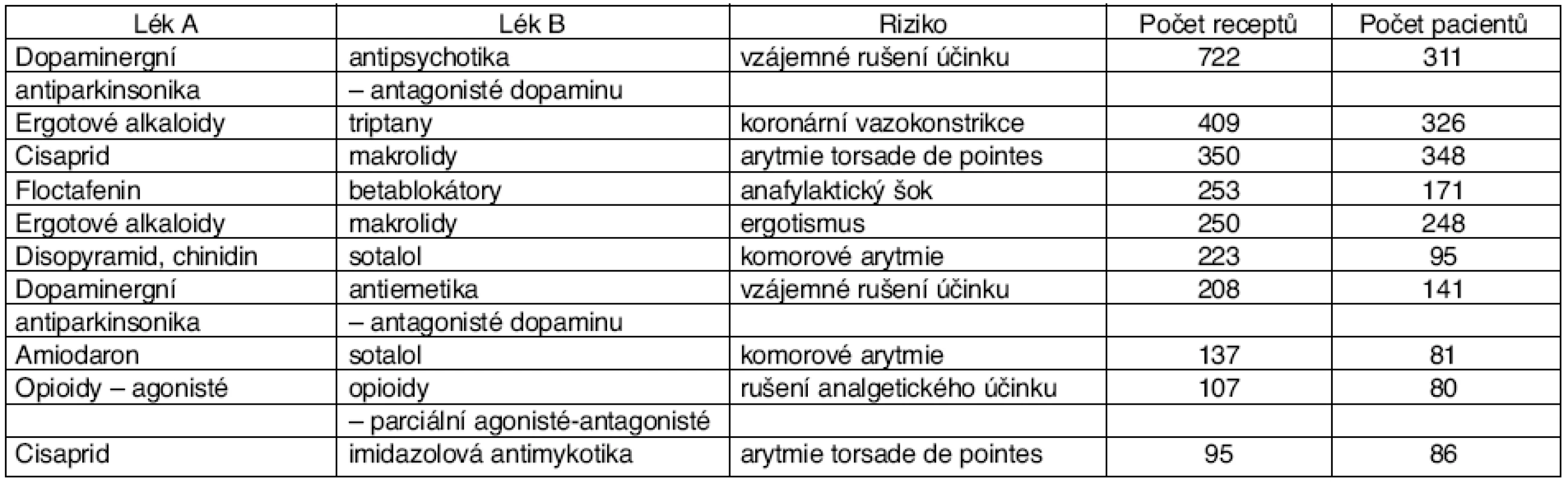
(podle [6]) Curtis 2003 – četnost PLI prodlužujících QT interval
Curtis et al. [8] zjišťovali četnost PLI u léků, které prodlužují interval QT, a tedy zvyšují riziko smrtelné srdeční arytmie, přičemž toto riziko významně stoupá v případě, že jsou podány současně. Bylo vybráno 50 léčivých látek, o nichž bylo v odborné literatuře nebo FDA zjištěno, že prodlužují interval QT. Kromě těchto látek bylo vybráno i 26 dalších léčivých látek, o nichž je známo, že snižují clearance uvedených 50 látek prodlužujících interval QT, což může významně zvyšovat jejich plazmatické koncentrace. Příslušné PLI byly sledovány nad databází uhrazených receptů u organizace AdvancePCS, která je jedním z největších pharmaceutical benefit managerů v USA.* Celkem byly shromážděny údaje o 4 825 345 klientech ze všech států USA ve věku 18–100 let (průměr 47,7 ± 16,3 let), z toho 60 % byly ženy. Hodnoceným obdobím byl rok 1999. Kritérium pro současné podávání bylo překrytí doby užívání obou léků alespoň o 7 dní. U 1 097 772 klientů byla identifikována preskripce alespoň jednoho léku prodlužujícího interval QT, z nichž u 103 119 pacientů bylo nalezeno současné podávání dvou interagujících léků po dobu alespoň 7 dnů (tedy 2,1 % ze všech pacientů, respektive 9,4 % z pacientů užívajících alespoň jeden lék). Nejčastěji zjištěné PLI jsou uvedeny v tabulkách 6 a 7.
Table 6. Počty pacientů s PLI léků prodlužujících QT interval 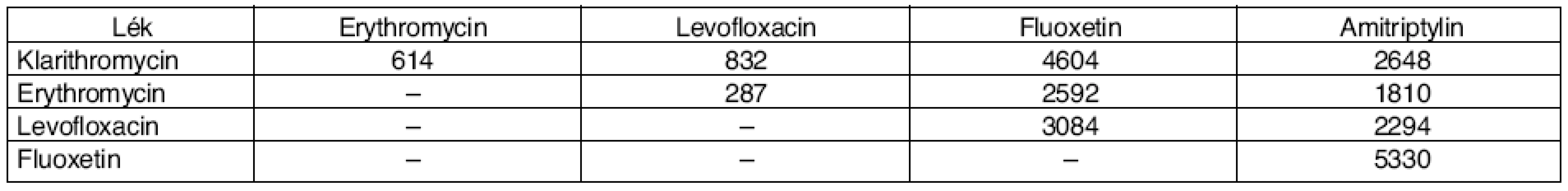
(podle [8]) Table 7. Procenta pacientů s překrývajícími se terapiemi léků prodlužujících QT interval* 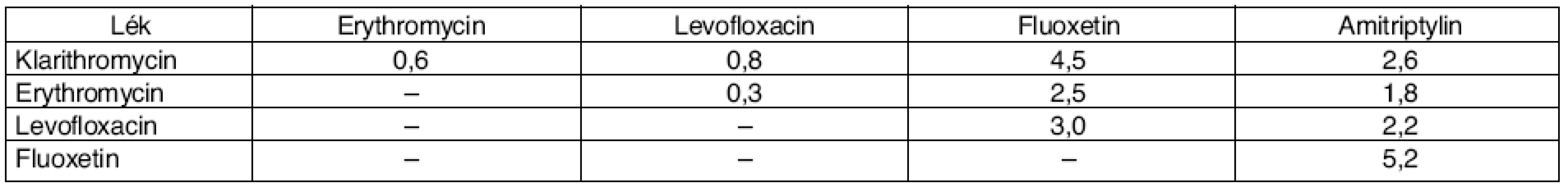
(podle [8]) *Procento z 103 119 pacientů, kteří užívali alespoň 1 lék prodlužující QT interval. Nedostatkem této práce je, že i mezi PLI vybranými ke sledování existují značné rozdíly ve smyslu klinické závažnosti i míry důkazů. Z nejčastěji zjištěných PLI publikace Stockley’s (2007) neuvádí interakci pro kombinaci levofloxacin-fluoxetin, na internetu je přístupna informace pouze o jediné kazuistice, kdy fluoxetin k lékové interakci zřejmě pouze přispěl.** Na druhou stranu nejčastěji zjištěná PLI – amitriptylin-fluoxetin – je dobře prokázaná velmi závažná PLI. Nejenže může dojít ke smrtelné arytmii, ale plazmatické koncentrace amitriptylinu mohou stoupnout dvoj - i vícenásobně a způsobit otravu pacienta.
*Tyto organizace fungují jako zúčtovací středisko mezi lékárnami a jednotlivými zdravotními pojišťovnami nebo HMO v USA.
**Fluoxetin zvýšil plazmatické koncentrace imipraminu, který pacient též užíval. Imipramin pak spolu s levofloxacinem prodloužily QT interval z 403 na 509 milisekund.
Tepper 2003 – PLI triptanů
Tepper et al. [10] nad databází klientů organizace Merck-Medco Managed Care* (podobná organizace jako ve studii Curtis et al., 2003) zjišťovali četnost PLI u triptanů, které jsou užívány k léčbě migrény. Seznam PLI byl sestaven na základě SPC jednotlivých přípravků. Vyhodnocena byla data od 65 milionů klientů, tedy 23 % celé populace USA, za období jednoho roku (od 1. 6. 2000 do 31. 5. 2001). Za současné podávání obou léků byl považován případ, kdy interagující lék byl předepsán v období mezi dvěma předpisy některého z triptanů. Bylo vybráno 1,267 milionu receptů předepsaných 240 268 pacientům, kteří ve sledovaném období obdrželi alespoň 2 recepty na jeden z triptanů. Průměrný věk pacientů byl 43 ± 11,6 let, 82 % byly ženy. Výsledky uvádí tabulka 8.
Table 8. Četnost interakcí triptanů 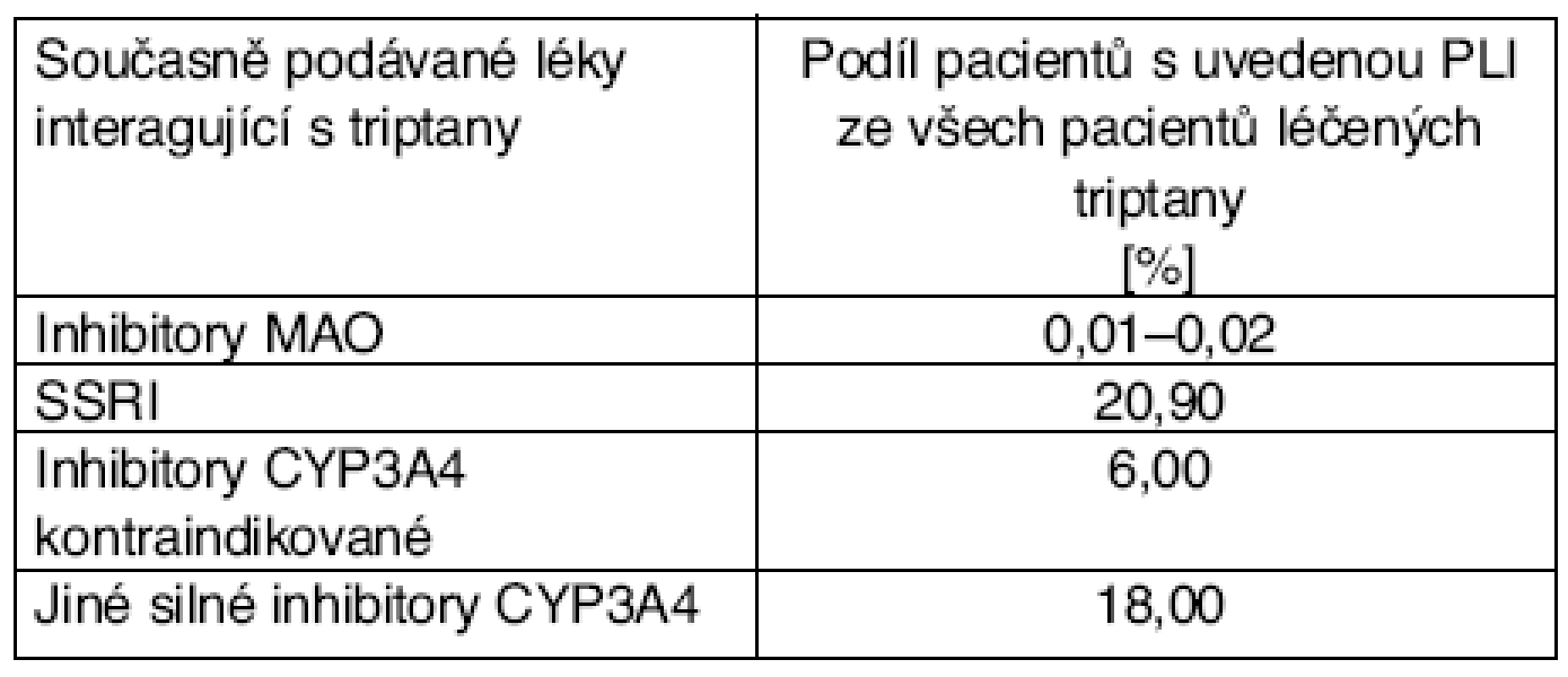
(podle [10]) Z tabulky 8 je zřejmé, že současná preskripce inhibitorů MAO s triptany je velmi vzácná, avšak PLI mezi triptany a SSR je přítomna u 20 % pacientů. Současné podávání těchto léků s sebou nese riziko zvýšeného počtu nežádoucích účinků sumatriptanu (slabost, hyperreflexie, inkoordinace pohybů). Současnou preskripci triptanů s inhibitory CYP3A4 nelze paušálně považovat za PLI, neboť prokazatelné ovlivnění nastává pouze u eletriptanu, jehož výrobce skutečně považuje podání inhibitorů CYP3A4 (azolová ATB, erythromycin, klarithromycin a další) za kontraindikované i v ČR.
*Zprostředkovává platby za recepty od zdravotních pojišťoven lékárnám.
Prokeš 2005 – vyhledávání PLI ve vzorku české populace
Prokeš et al. (2005) ve spolupráci se Zaměstnaneckou pojišťovnou Škoda (ZPŠ) sledovali výskyt PLI u 120 000 klientů této zdravotní pojišťovny v období od 1. 7. 2001 do 30. 6. 2004. Sledování bylo vyhodnocováno po jednotlivých pololetích. Celkem bylo vyhodnoceno asi 4 295 000 receptů, přičemž 72 % klientům byl předepsán alespoň 1 recept.
Současná preskripce obou léků byla definována tak, že doba podávání obou léků se překrývala, přičemž výpočet doby podávání vycházel z počtu předepsaných balení léku a počtu DDD v jednom balení. Bylo zjištěno, že zhruba každý 15. recept s sebou nesl jednu PLI, avšak většinou se jednalo o klinicky nezávažné nebo málo závažné interakce. Vý-skyt velmi závažných PLI byl 0,08% (vztaženo na celkový počet receptů) u 0,25 % pojištěnců. Tabulka 9 ukazuje deset nejčastějších velmi závažných PLI zjištěných u pojištěnců ZPŠ, přičemž některé z kombinací byly kontraindikované.
Table 9. Deset nejčastějších velmi závažných PLI zjištěných u pojištěnců ZPŠ během sledovaného období 3 let 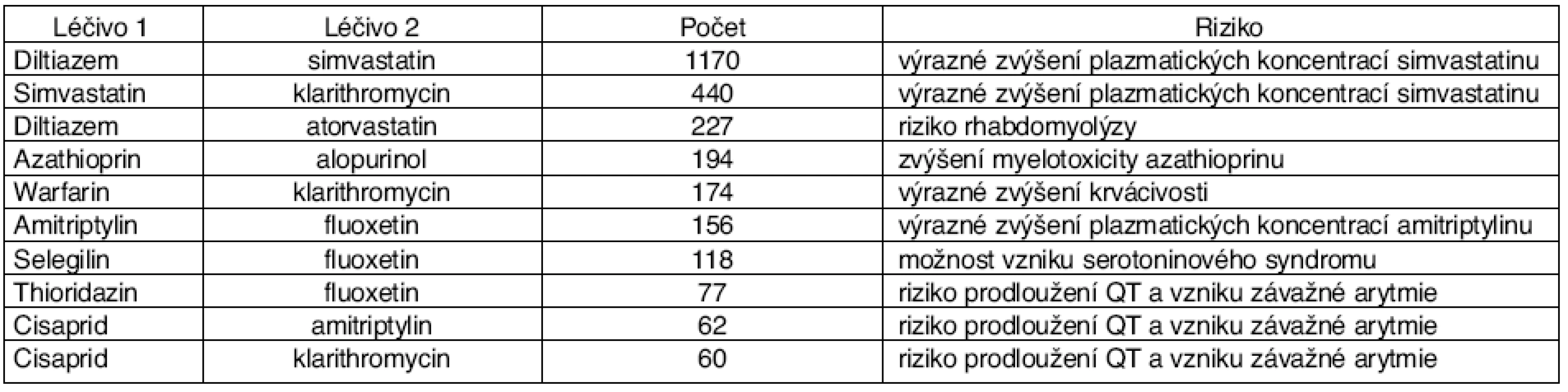
(podle [19]) V dalším sledování (dosud nepublikovaná data) bylo zjištěno, že počet velmi závažných PLI u klientů ZPŠ narůstá (graf 3).
Graph 3. Výskyt preskripce interagujících léků u pojištěnců ZPŠ v období 2001–2005 (Prokeš, ČR) 
Peng 2003 – užití dalších filtrů pro identifikaci PLI v databázi a zhodnocení klinickým farmaceutem zkvalitní informace poskytované předepisujícím lékařům
Peng et al. [11] v USA během období od 1. 9. 2001 do 31. 8. 2002 zjišťovali incidenci PLI nad databází 2 889 000 (48 % M) klientů zdravotních pojišťoven, které mají smlouvu s určitou pharmacy benefits management company o zprostředkování platby za recepty. Panel expertů sestavil seznam 51 PLI, které byly považovány z klinického hlediska za nejdůležitější. Účelem studie nebylo jen zjistit incidenci PLI, ale i prověřit validitu zachycených případů PLI klinickým farmaceutem a informovat jednotlivé lékaře o předpisu konkrétních lékových interakcí v jejich klinické praxi. Na studii se podíleli pracovníci lékařské fakulty v Pittsburghu, lékařští specialisté dalších zdravotnických zařízení a pracovníci příslušné pharmacy benefits management company. Za současné podávání dvou léků byl považován fakt, že se doby podávání překrývají. Pracovní postup je znázorněn v tabulce 10. Zajímavé je, u jakých typů PLI byla relevance potvrzována klinickým farmaceutem často a u jakých pouze zřídkakdy (tab. 11).
Table 10. Pracovní postup při identifikaci relevantních PLI 
(podle [11]) Table 11. Přehled o 6 kategoriích PLI a klinická relevance stanovována v jednotlivých případech klinickým farmaceutem 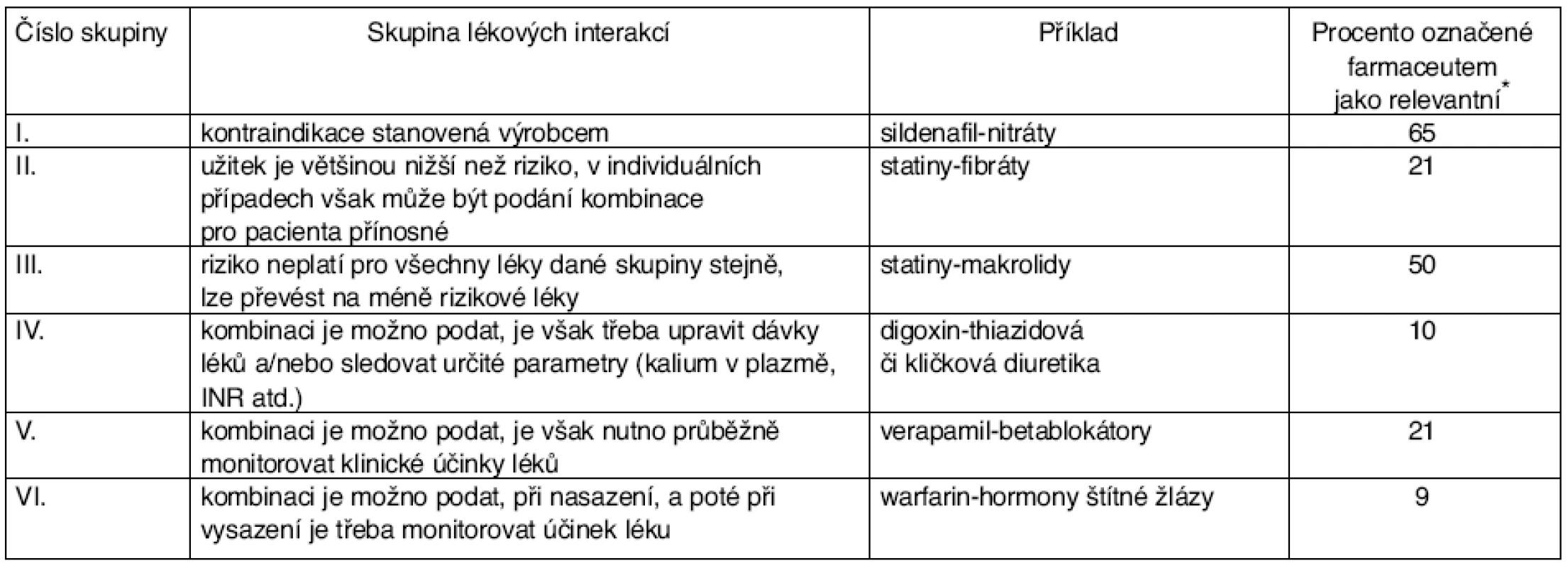
(podle [11]) *Z PLI, které identifikovaly automatické kontroly jako relevantní. Výsledky: Celkem 2 889 000 klientům, z nichž 70 % užívalo alespoň jeden lék, bylo předepsáno přes 30 milionů receptů. Z vybraného seznamu 51 PLI bylo v prvním kroku identifikováno 244 703 případů PLI.
V druhém kroku byly použity filtry, které byly nadefinovány odborníky pro každou z 51 PLI. Klinickým farmaceutům pak bylo předloženo 65 544 případů PLI, tedy 27 % z těch, které prošly prvním krokem.
Kliničtí farmaceuti 12 722 případů označili za potenciálně relevantní, tedy 6 % z PLI, které prošly prvním krokem. Incidence takových případů byla 6,3 u 1000 pacientů za rok, respektive 0,4 na 1000 receptů (tedy 0,04 %). Všem předepisujícím lékařům, u nichž farmaceut označil alespoň jednu PLI za potenciálně relevantní, byl odeslán dopis s upozorněním. Tabulka 12 ukazuje, které nejčastěji relevantní PLI byly zjištěny.
Table 12. Deset nejčastěji zjištěných potenciálních lékových interakcí 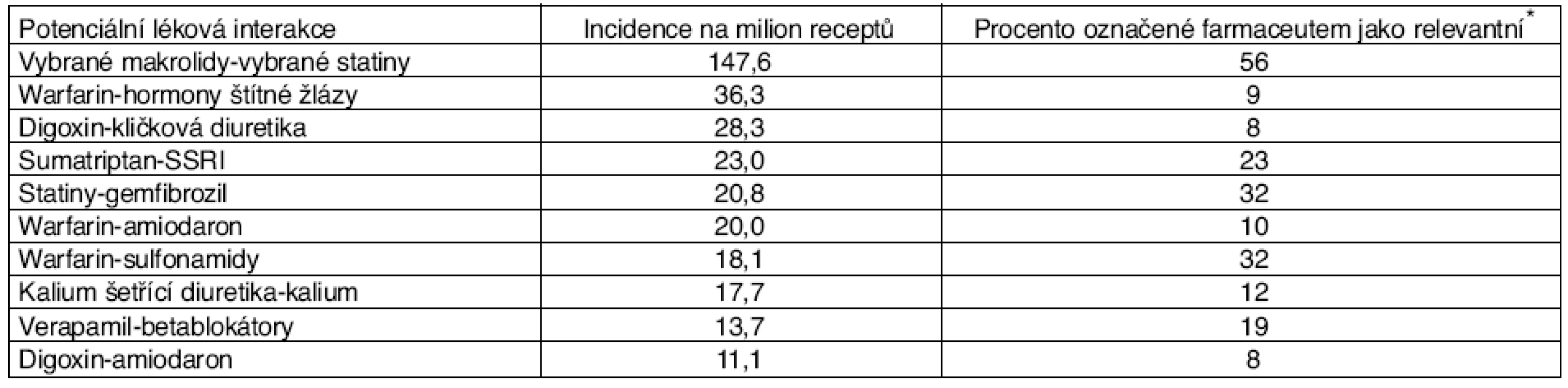
(podle [11]) *Z PLI, které identifikovaly automatické kontroly jako relevantní. Z textu sdělení je zřejmé, že výše popsaná vyhodnocování byla prováděna i v minulosti včetně rozesílání dopisů lékařům. Škoda, že nebyla zkoumána reakce lékařů na takové dopisy.
Další studie provedená Solbergem et al. (2004) potvrdila využitelnost databází pro vyhledávání PLI, ve které ale nebyl klinický farmaceut využit [12]. Přínosem této studie je zjištění, že mezi jednotlivými lékaři existují značné rozdíly v předepisování PLI a že podíl PLI na preskripci je pro jednotlivé pracovní týmy lékařů pozoruhodně stálý.
Chen 2005 – proč lékaři předepisují PLI?
Chen et al. [13] na univerzitě v Nottinghamu (Velká Británie) sledovali výskyt PLI na vzorku 1125 vybraných pacientů u praktických lékařů působících v příměstské části Nottinghamu. Sledován byl výskyt PLI uvedených na zvláštním seznamu 210 velmi závažných interakcí předepsaných během jednoho roku (1. 6. 1999–31. 5. 2000). Jako zdroj informací pro vytvoření seznamu velmi závažných PLI sloužily publikace Stockley’s a Hansten-Horn. Jako PLI byly hodnoceny údaje o vzájemném překrývání jednotlivých období, kdy byly interagující léky podávány. Období bylo vypočteno z údajů o předepsaném počtu balení, DDD v balení a dávkování léku. Výsledky byly přepočteny na 1000 pacientů, kterým byly ve sledovaném období předepsány alespoň 2 různé léky. Bylo zjištěno, že na 1000 pacientoroků se vyskytuje 1,9 případů (95 % CI: 1,5–2,3), kdy byla předepsána kontraindikovaná kombinace léků. Nejčastěji byly zaznamenány interakce prodlužující interval QT (amiodaron, cisaprid, terfenadin), což může způsobit smrtící arytmii typu torsade de pointes, a interakce, kdy dochází ke snížení účinku léků (zejména betahistin-antihistaminika a betahistin-cinarizin). Byly zaznamenány i případy, kdy podání léku bylo kontraindikováno vzhledem k onemocnění, kterým pacient trpěl. Zde byly užity léky jako markery takového onemocnění: hormony štítné žlázy jako marker pro thyreopatie, bronchodilatancia jako marker pro asthma bronchiale, nitráty jako marker manifestní ICHS.
U sledovaných pacientů bylo takto zjištěno podávání amiodaronu u thyreopatií, betablokátoru u asthma bronchiale a sumatriptanu (vazokonstrikční lék) u ICHS.
Nalezená zjištění byla individuálně vyšetřována se závěry, které jsou popsány v tabulce 13. Z údajů vyplývá, že nebezpečné nebo neúčinné kombinace léků byly předepsány zejména z důvodů neznalosti léku lékařem (včetně automatického předepisování léku, který byl dříve doporučen jiným lékařem), neznalostí pacienta a nedostatečnou komunikací mezi lékaři.
Table 13. Příčiny předpisu potenciálně nebezpečné nebo kontraindikované kombinace léků 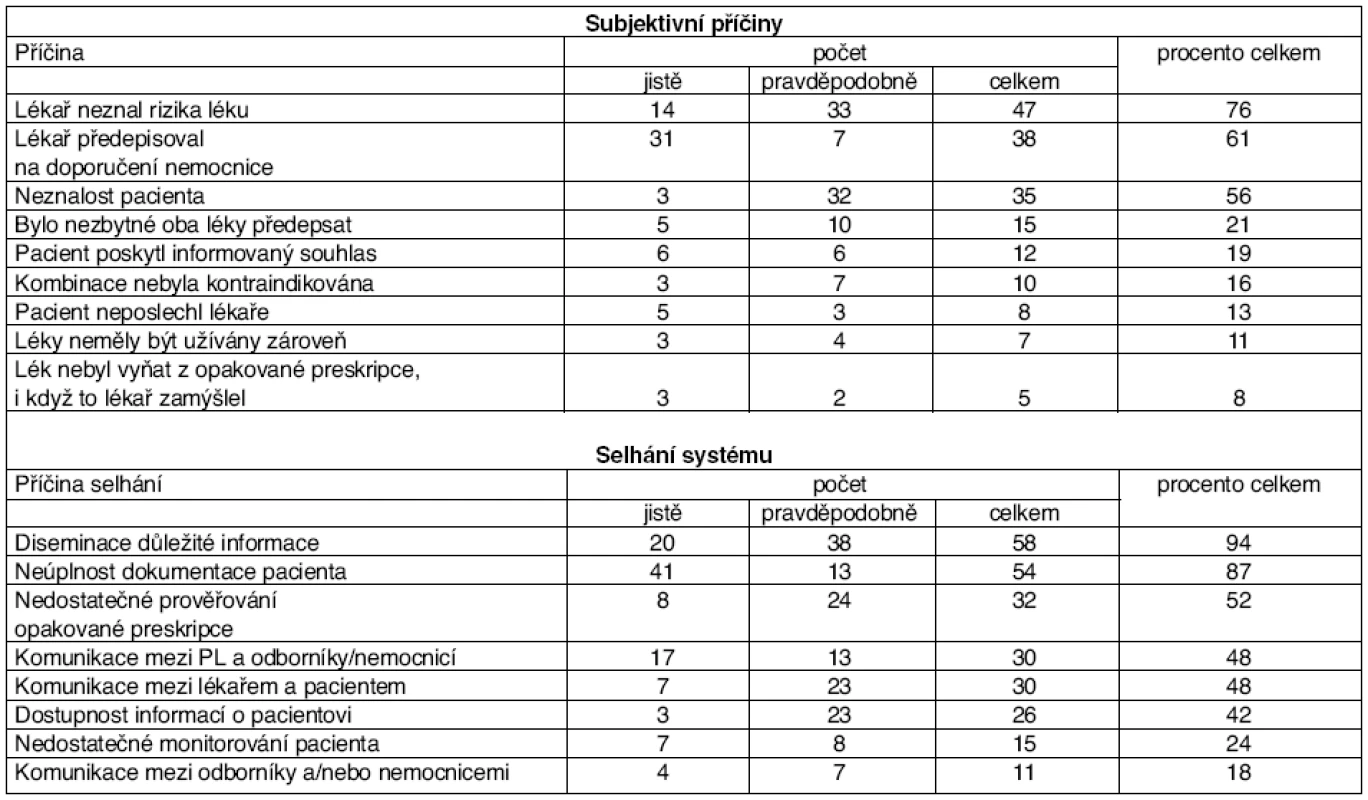
(podle [13]) Ovlivní preskripci PLI kontrola dalšími lékaři?
Tamblyn 1996 – čím více lékařů, tím více PLI
Kdo má identifikovat PLI v preskripci u jednotlivých pacientů, pokud sám lékař toho není schopen? Teoreticky druhý, konziliární lékař. Malou účinnost takové „supervize“ dokladuje studie provedená nad databází RAMQ (což je „zdravotní pojišťovna” provincie Quebeck), kterou publikoval Robyn M. Tamblyn et al. [14] v Quebecku (Kanada) v roce 1996.
Ke sledování byli vybráni pacienti starší 65 let, hodnoceno bylo období 1. 1. 1990–31. 12. 1990. Z celkem 62 917 pacientů bylo vybráno 51 587, kteří navštívili lékaře a byly jim předepsány léky na kardiovaskulární onemocnění a/nebo psychotropní léky a/nebo NSA. Průměrný věk vybraných pacientů byl 74,7 let, 40 % z nich byli muži.
Pro potřeby sledování byl panelem odborníků sestaven seznam 30 klinicky významných potenciálně nesprávných lékových kombinací. Jednalo se jednak o PLI, jednak o duplicity v preskripci (např. dva a více blokátorů kalciových kanálů). Současná preskripce obou léků byla definována tak, že oba léky byly předepsány týž den, nebo se doba jejich použití překrývala.
Bylo zjištěno, že medián předpisů pro jednoho pacienta za rok byl 28 (1–550), medián jednotlivých léčivých látek byl 7 (1–51). Jediného ošetřujícího praktického lékaře mělo 51,9 % pacientů, jedinou dispenzující lékárnu 60,4 % pacientů. Celkem 8976 (17,4 %) pacientů mělo předepsánu alespoň jednu nevhodnou kombinaci léků, která byla uvedena na seznamu. Tabulka 14 uvádí seznam všech nevhodných kombinací a frekvenci jejich výskytu. Z PLI kardiovaskulárních léčiv se nejčastěji vyskytovala kombinace kalium šetřících diuretik a podávání přípravků obsahujících kalium.
Table 14. Nevhodné kombinace 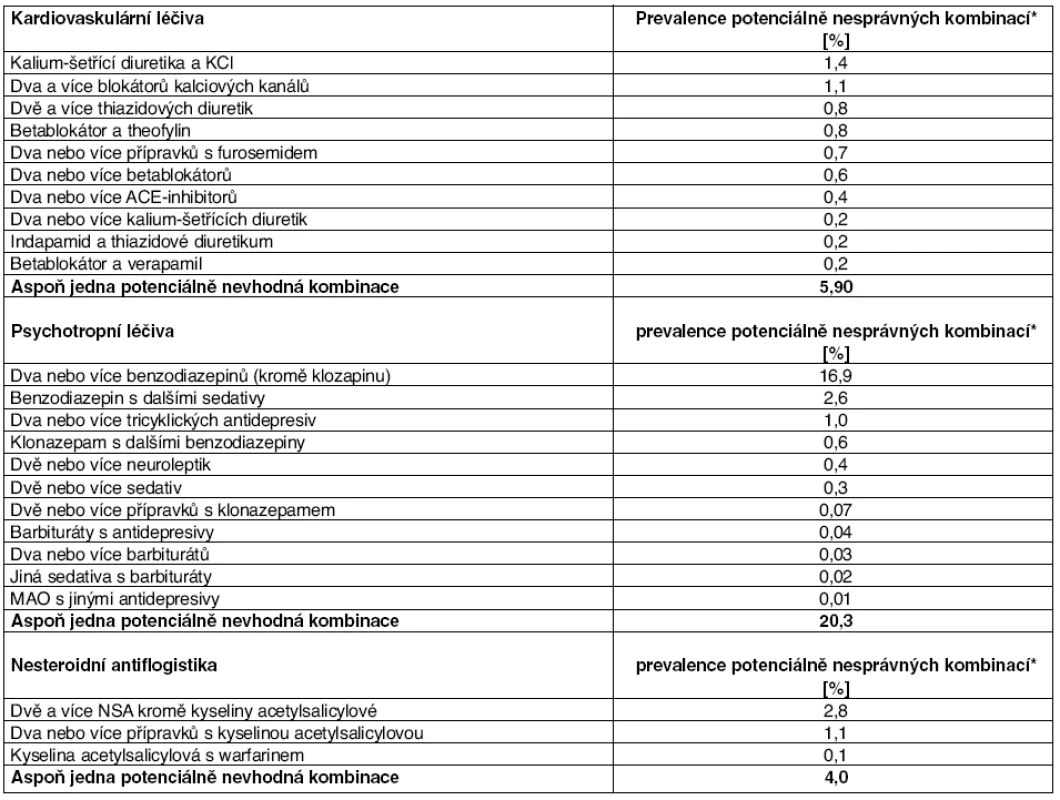
(podle [14]) *Počet seniorů s kombinací děleno počet všech seniorů užívajících léky dané skupiny. Dále bylo zjištěno, že čím více lékařů jednotlivého pacienta léčí, tím častěji je předepsána nesprávná kombinace léků (p < 0,0001). Z toho vyplývá, že konziliární lékaři spíše pacientovi předepíší další léky, než aby zvážili, které léky pacient užívá zbytečně, nebo které dokonce škodí. Podrobnější informace jsou uvedeny v grafu 4. Prevalence je přepočtena na počet pacientů, kteří užívali léky dotyčné skupiny nesteroidních antiflogistik (NSA), kardiovaskulárních léčiv (KV) nebo psychotropních léčiv.
Graph 4. Prevalence potenciálně nesprávných kombinací léků v Quebecku v závislosti na počtu předepisujících lékařů (Tamblyn, 1996, Kanada) 
Jak můžeme ovlivnit preskripci PLI?
Tamblyn et al. [15] se v letech 1997–1998 u praktických lékařů pokoušeli zjišťovat, jak se mění jejich preskripční návyky, avšak výsledky byly zkresleny častými haváriemi počítačového systému a tím, že pro významnou část lékařů počítač představoval ne příliš vítanou novinku. Přínosem práce bylo zjištění, že pro lékaře je snazší novému pacientovi nenasadit rizikovou léčbu, než v seznamu léků, které určitý pacient dlouhodobě užívá, identifikovat rizikové kombinace léčiv a tyto včas vyřadit z terapie. Jinak řečeno, že lékaři se soustředili na bezpečné předepisování léčiv spíše tehdy, kdy rozhodovali o nové léčbě než u chronických pacientů dlouhodobě „stabilizovaných“ na určitém komplexu léků. Příčinou může být i to, že s vědomím lékové interakce u těchto chronických pacientů lékaři změnili dávky dlouhodobě podávaných léků či provedli potřebná laboratorní vyšetření (znovu vytitrována dávka warfarinu, změřena hladina K v krvi atd.), takže léky nebylo třeba vysazovat.
Morera 2005 – můžeme ovlivnit četnost předpisu velmi závažných PLI?
Morera et al. [16] zjišťovali frekvenci preskripce simvastatinu, lovastatinu a atorvastatinu s erythromycinem a/nebo klarithromycinem u 628 903 občanů provincie Bajadoz (Španělsko) v období od 1. 5. 2001 do 30. 9. 2001. Během tohoto období byl lékařům dvakrát poslán dopis typu „Dear doctor“, ve kterém (kromě obligátního poděkování lékaři za jeho laskavou péči o pacienty) bylo upozorněno na riziko uvedených PLI. Toto riziko spočívá v mnohanásobném zvýšení plazmatických koncentrací statinů, které může vést k rhabdomyolýze a selhání ledvin. Kritériem současné léčby statiny i makrolidy byl předpis obou lékových skupin v témže měsíci. Jak je z grafu 5 zřejmé, byl zaznamenán výrazný pokles současné preskripce zmíněných PLI. Četnost současné preskripce bohužel nebyla sledována v delším časovém období, v odborné literatuře se traduje, že účinek varovných dopisů je časově ohraničený.
Graph 5. Snížení současné preskripce statinů metabolizovaných na CYP3A4 a erythromycinu nebo klarithromycinu (Morera 2005, Španělsko) 
Halkin 2001 – úspěšné zavádění PC systému a spolupráce s lékárníky
Během období let 1998–1999 jedna z největších zdravotních pojišťoven v Izraeli (1,4 milionů klientů) zaváděla počítačový systém propojující jednot-livé lékaře, lékárny i diagnostická centra. Halkin et al. [17] z Tel Aviv University School of Medicine a zdravotní pojišťovny Maccabi Healtcare Services toho využili ke sledování výskytu rizikových kombinací léků. Seznam PLI byl sestaven odborníky na základě informací British National Formulary (BNF), přičemž do sledování byly zařazeny pouze PLI označené v BNF černou tečkou (hazardous). Tyto PLI byly rozděleny na skupinu závažných PLI (označené v BNF jako „avoid concomitant use“) a středně závažných PLI („moderate“). Současná preskripce obou léků byla definována tak, že doba použití obou léků se překrývala alespoň po dobu 2 týdnů.
Četnost preskripce PLI byla sledována ve třech periodách (tab. 15).
Table 15. Tři periody zavádění automatického počítačového systému v lékárnách a v lékařských praxích v Izraeli 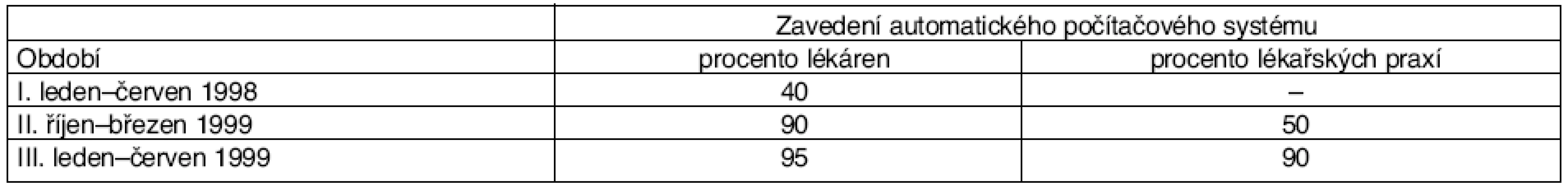
(podle [17]) Intervence:
- Před zavedením zmíněného systému provedl klinický farmaceut sérii 6 přednášek na téma PLI a obsluhy počítačového systému. Zároveň byla zavedena denní informační služba po telefonu pro lékaře, lékárníky i pacienty.
- Automatizovaný počítačový systém automaticky upozorňoval lékárníky i lékaře na PLI. U lékařů systém dokázal idenditikovat pouze interakce léků, které předepsal samotný lékař, kdežto v lékárnách bylo zavedeno připojení „on line“ s celou databází preskripce, a tak bylo možno identifikovat i PLI, na kterých se podíleli dva různí lékaři.
- V případě, že lékárna zachytila závažnou PLI, na které se podíleli dva lékaři, interagující lék nevydala. Pokud závažnou PLI předepsal týž lékař, spolu s lékem bylo pacientovi vydáno poučení, že má konzultovat svého lékaře. Totéž poučení bylo vydáno, když byl dispenzován interagující lék s PLI střední závažnosti. Četnost zachycených PLI je uvedena v tabulkách 16 a 17.
Table 16. Počty PLI v jednotlivých periodách během zavádění počítačového systému upozorňování na PLI vyjádřené jako podíl Rx s PLI vůči celkovému počtu Rx 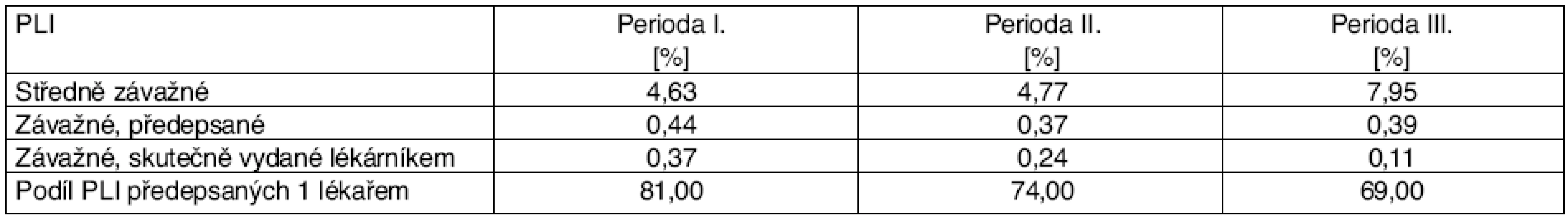
(podle [17]) Table 17. Snižování míry expozice pacientů vybraným závažným PLI* 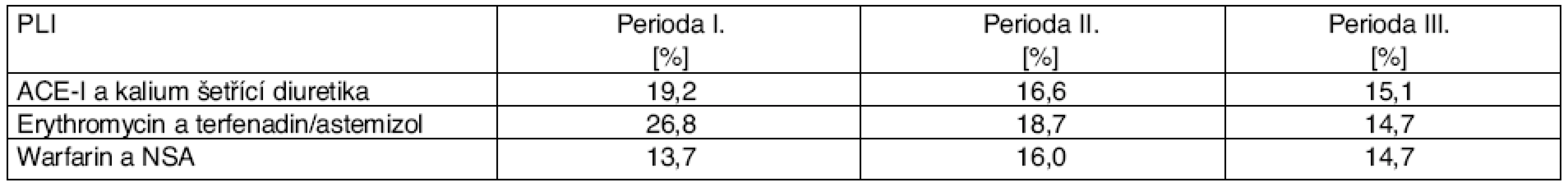
(podle [17]) *Po zavedení automatického varovného systému u lékařů a lékárníků; vztaženo na celou skupinu léků, v prvním případě na ACE-I a veškerá diuretika, ve druhém případě na erythromycin a veškerá antihistaminika a ve třetím případě na veškerou preskripci warfarinu. Zatímco míra preskripce středně závažných PLI stoupla, míra preskripce a zejména dispenzace u závažných PLI klesla. Podíl PLI předepsaných jediným lékařem mírně klesl, což lze interpretovat tak, že se jednotliví lékaři snažili snížit preskripci PLI, pokud však interagující lék předepsal druhý lékař, byla PLI zachycena až v lékárně.
Pozoruhodné je, že míra expozice pacientů kombinací ACE-I a kalium šetřící diuretika i erythromycin a terfenadin nebo astemizol významně klesla, expozice kombinace warfarinu a NSA zůstala zhruba na stejné úrovni.
Autoři uvádějí, že pouze 19–25 % lékařů předepisovalo PLI, tito během sledovaného období uvedená PLI předepisovali dále, ale (u závažných interakcí) méně často. Dále je ze sdělení zřejmé, že klíčovou úlohu při snižování rizikové preskripce hráli lékárníci.*
*K uvedenému je třeba doplnit následující: Absolutní čísla sledované preskripce léků během tří sledovaných period studie stoupla téměř
trojnásobně, což zřejmě souvisí se zaváděním počítačového propojení lékáren se zdravotní pojišťovnou a tedy vyšší podíl receptů,
které byly do systému zadány. Dále je třeba upozornit, že není zapotřebí, aby počty preskripce PLI klesly na nulu, neboť např. u kombinace
ACE-I-kalium šetřící diuretika stačí kontrolovat kaliémii, aby preskripce byla bezpečná; pokud je současně předepisováno diuretikum,
které kalium vylučuje (thiazidy, furosemid), pravděpodobnost vzniku hyperkaliémie se snižuje.Diskuse
Ve výše uvedených odborných sděleních výskyt PLI většinou zjišťovalo univerzitní pracoviště klinické farmacie ve spolupráci s odbornými lékaři nad databází zdravotních pojišťoven (tedy pouze předepsané a uhrazené léky). Účelem sledování bylo v první řadě zjistit významnost zátěže PLI v populaci ve smyslu „burden of the diseaze“, v některých sděleních je též popsána intervence ve smyslu edukace lékařů a dopady této intervence.
Výskyt PLI zjištěný v jednotlivých studiích je většinou obtížně srovnatelný z následujících důvodů:
- 1. Kritéria užívaná pro stanovení, kdy je podávání dvou léků považováno za současné, bývají odlišná:
- uvedení obou léků na jednom recepturním tiskopisu;
- předepsání obou léků týž den;
- překrývání léčebné doby obou léčivých přípravků, přičemž je kalkulováno s tím, kolik denních dávek je obsaženo v jednom balení a kolik balení bylo předepsáno. Doba překrývání terapií je v různých studiích různá (od 1 dne do 14 dnů);
- předepsání obou léků v průběhu prezidiálně stanoveného období – např. kalendářní měsíc.
- 2. Seznam PLI a třídění jednotlivých skupin PLI jsou odlišné.
- 3. Rozdílná populace (věk, fakt, že užívají léky atd.).
- 4. Je použit rozdílný jmenovatel (denominátor), na který je absolutní výskyt zachycených PLI převeden. Jmenovatel může být následující:
- celá populace (např. všichni klienti určité zdravotní pojišťovny);
- všichni, kteří v průběhu sledovaného období dostali alespoň 1 léčivý přípravek (alternativně: 2 léčivé přípravky);
- všichni, kteří během sledovaného období dostali alespoň 1 léčivý přípravek z dané lékové skupiny (např. antibiotik);
- všichni, kteří během sledovaného období dostali alespoň 1 léčivý přípravek obsahující určitou účinnou látku (např. klarithromycin);
- pouze senioři, respektive senioři, kteří dostali aspoň 1 lék, či 1 lék ze skupiny atd. (viz předchozí body).
Přes tato omezení lze provést srovnání např. mezi výskytem PLI statinů, které jsou substráty CYP3A4, a makrolidových antibiotik, které jsou silnými inhibitory CYP3A4 (erythromycin, klarithromycin). Peng et al. (2003) zjistili, že taková PLI se vyskytuje ve frekvenci 147,6 na milion receptů, ve studii Prokeš et al. (2005) zjistili, že PLI klarithromycin-simvastatin (nejčetnější z výše uvedených PLI) se vyskytuje ve frekvenci 102,4 na milion receptů, což je překvapivě podobné číslo.
Dopad na zdravotní stav obyvatel není zanedbatelný. Ze studie Pirmohamed 2004 lze odvodit, že nežádoucí účinky léků v ČR zapříčiní hospitalizaci cca 40 000 pacientů za rok, z nichž 880 zemře, přičemž 150 úmrtí je způsobeno lékovou interakcí. Tato čísla jsou jen o něco nižší, než je počet úmrtí způsobený dopravními nehodami.
Domnívám se, že by do budoucna bylo vhodné srovnat výskyt PLI u klientů více zdravotních pojišťoven v ČR a dále zkoumat, jak optimálně působit na předepisující lékaře, aby bezpečnost farmakoterapie, a tedy i kvalita zdravotní péče vzrostly. Opatření, která bývají navrhována různými autory, jsou následující:
- Zlepšit pregraduální i postgraduální výuku lékařů ve smyslu rizik farmakoterapie včetně PLI, včetně hromadných i individuálních školení a upozorňování na nejčastější PLI formou „Dear Doctor Letter“.
- Rozšířit software pro lékaře, který bude PLI automaticky sledovat, lékaře na ně upozorňovat a poskytovat jim všechny informace potřebné ke konkrétnímu klinickému zhodnocení konkrétní situace u konkrétního pacienta.
- Rozšířit podobný software pro lékárníky, kteří mají tu výhodu, že u nich se setkává preskripce více lékařů; je třeba podpořit komunikaci mezi lékaři a lékárníky, aby informace o PLI byla doručena na místo, kde může pomoci ke správnému rozhodování.
- Vyhledávání PLI zdravotními pojišťovnami; je třeba nalézt optimální formu sdělování zjištěných PLI, nejlépe jako doplněk k postgraduální výuce lékařů.
Vždy je třeba mít na paměti, že není nutné vytvářet studie čistě pro statistiku, ale pro to, aby naši lékaři byli informováni o rizikové preskripci v tom kterém regionu a zejména o výskytu PLI u vlastních pacientů. Aby informace poskytnutá lékaři pomohla zlepšit jeho preskripční chování, musí splňovat následující kritéria [18]:
- pocházet z důvěryhodného zdroje,
- být založena na spolehlivých údajích vyhodnocených spolehlivou cestou,
- být srozumitelná,
- lékař musí považovat problematiku za důležitou pro svou lékařskou praxi.
Důvěryhodnost informací pro lékaře je snižována následujícími faktory:
- Příliš časté upozorňování na PLI, které mají malý či žádný klinický význam.
- Lékařům je doporučována terapie, které lékaři nedůvěřují.
- Informace poskytnutá lékaři není dostatečně podložena z hlediska EBM (např. upozornění je příliš obecné, není uváděn zdroj primární literatury).
- Informace je podávána málo srozumitelnou formou.
- Lékař nezískal pocit, že informace řeší některý z problémů, který má on ve své praxi; absence pocitu sice nic neříká o tom, že nebezpečí PLI není reálné, je ale určující pro další chování lékaře.
Pokud se týká dalších studiích o PLI, domnívám se, že by bylo účelné na základě panelu odborníků vytvořit seznam důležitých PLI, které by měly být vyhledávány v konkrétní populaci (nejspíše nad databázemi zdravotních pojišťoven). Součástí studie by mělo být i poskytování informací jednotlivým lékařům o PLI u jejich pacientů, proto je třeba, aby komunikační kanály zdravotní pojišťovna-lékaři byly předem domluveny. Optimální by bylo navázat tuto studii na systém dalšího vzdělávání zdravotnických pracovníků, které je v rukou jejich profesních organizací a díky kterému lékaři i farmaceuti zvyšují kvalitu poskytování zdravotní péče.
Použité zkratky:
ASA – kyselina acetylsalicylová
BNF – British National Formulary
DM – diabetes mellitus
EBM – evidence-based-medicine (medicína založená na důkazech)
GIT – gastrointestinální trakt
KV – kardiovaskulární
LI – léková interakce
NSA – nesteroidní antiflogistika
NÚ – nežádoucí účinek (zejména léků)
PL – praktický lékař
PLI – potenciální léková interakce
Adresa pro korespondenci:
MUDr. Michal Prokeš
INFOPHARM, a. s.
Hvožďanská 2053/3
140 00 Praha 4-Chodov
e-mail: prokes@drugagency.cz
Sources
1. Lazarou, J. et al. Incidence of Averse drug Reactions in Hospitalized Patients. A meta-analysis of Prospective Studies. JAMA, 1998, 279, p. 1200–1205.
2. Kvasz, M. et al. Averse Drug Reactions in Hospitalized Patients: A Cirtique of a meta-analysis. MedGenMed, 2000, 2, 2, E3;.
3. Pirmohamed, M. et al. Averse drug reactions as cause of admission to hospital: prospective analysis of 18 820 patients. BMJ, 2004, 326, p. 15–19; .
4. Rivkin, A. Admissions to medical intensive care unit related do averse drug reactions. Am. J. Health Syst. Pharm., 2007, 64, p. 1840–1843.
5. Vademekum lékových interakcí INFOPHARM (www.drugagency.cz), aktualizace z ledna 2008.
6. Guédon-Moreau, L. et al. Absolute contraindications in relation to potential drug interactions in outpatient prescriptions; analysis of the first five milion prescriptions in 1999. Eur. J. Clin. Pharmacol., 2004, 95, p. 899–904.
7. Régime Général, Mutualité Sociale Agricole a Régime d’Assurance Maládie des Professions Indépendantes.
8. Curtis, L. H. et al. Prescription of QT-Prolonging Drugs in a Cohort of About 5 Million Outpatients. Am. J. Med., 2003, 114, p. 135–141.
9. Nykamp, D. L. et al. Ann PHarmacother, 2005, 39, p. 543–546.
10. Tepper, S. et al. Coprescription of Triptans With Potentially Interacting medications: A Cohort Study Involving 240 268 Patients. Headache, 2003, 43, p. 833.
11. Peng, C. C. et al. Retrospective Drug Utilisation Review: Incidence of Clinically Relevant Potential Drug-Drug Interactions in a Large Ambulatory Population. J. Managed. Care Pharm., 2003, 9, p. 513–522.
12. Solberg, L. I. et al. Measuring Patient Safety in Ambulatory Care: Potential for Identifying Medical Group Drug-Drug interaction Rates Using Claims Data. Am. J. Managed. Care, 2004, 10, p. 753–759.
13. Chen, Y. F., Avery, A. J., Neil, K. E., Johnson, C., Dewey, M. E., Stockley, I. H. Drug Saf., 2005, 28, 1, p. 67–80.
14. Tamblyn, R. M. et al. Do too many cooks spoil the broth? Mutliple physician involvement in medical management of elderly patiens and potentially inappropriate drug combinations. Can. Med. Assoc. J., 1996, 154, 8, p. 1177–1184.
15. Tamblyn, R. et al. The medical office of the 21st century (M0XXI): effectiveness of computerized decision-making support in reducing inappropriate prescribing in primary care. CMAJ, 2003, 169, p. 549–556.
16. Morera, T. et al. Evaluation of a Drug-Drug Interaction Alert Structure through the Retrospective Analysis of Statins-Macrolides Co-Prescriptions. Basic Clin. Pharmacol. Toxicol., 2005, 96, p. 289–294.
17. Halkin, H. et al. Preventing drug interactions by online prescription screening in community pharmacies and medical practices. Clin. Pharmacol. Ther., 2001, 69, p. 260–265.
18. Haaijer-Ruskamp, F. M. Measuring effects of interventions to improve prescribing. Sdělení na Eurodrug Prague 2001.
19. Prokeš, M. et al. Výskyt lékových interakcí u klientské zaměstnanecké pojišťovny Škoda. Prakt. Lék., 2005, 85, s. 457–460.
Labels
Medical assessment Occupational medicine
Article was published inRevision Medicine Journal

2009 Issue 1
Most read in this issue- Revizní lékař a gynekologie
- Přehled odborných studií vyhledávajících lékové interakce a rizikové kombinace léků v preskripci lékařů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

