-
Medical journals
- Career
Revize statimových vyšetření – jak dál?
Authors: V. Blažej; A. Lichá
Authors‘ workplace: ÚP VZP Ostrava
Published in: Listy rev. Lék., 12, 2008, č. 4, s. 50-53
Overview
Autoři se zabývají definicí statimových vyšetření a její nezbytnou změnou v souvislosti se zavedením nové technologie (POCT) a nových poznatků v intenzivní péči. Uvádějí, že praktická revize statimových výkonů v širším měřítku není možná a bez úpravy stávajícího výkaznictví nelze snížit extrémní náklady na laboratorní monitorování těžce nemocných. Navrhují způsoby možných praktických řešení.
Klíčová slova:
statimová vyšetření – POCT – revizeÚvod
Ve vyhlášce č. 331/2007 Sb. je výkon statim indikován pouze z důvodů zdravotních nikoliv technicko-organizačních. Nedílnou součástí této indikace je záznam ve zdravotní dokumentaci. Ve vyhlášce č. 258/1992 Sb. je jiná definice „… lékař, který indikuje statim, je zodpovědný za to, že vyšetření je akutní a jeho odklad by vedl k poškození zdraví pacienta, zpoždění diagnózy nebo léčebného výkonu“.
V koncepci klinické biochemie je statim definován jako parametr, jehož výsledek může zásadním způsobem ovlivnit rozhodování o další péči o nemocného [1]. Upouští se od původní definice, že statim je ordinován při akutní změně zdravotního stavu nebo při rozhodování o přijetí nebo odmítnutí nemocného k hospitalizaci.
Koncepce klinické biochemie [1] v příloze č. 2 definuje minimální spektrum vyšetření pro lůžková zařízení akutní péče a v doporučení z roku 2005 stanoví TAT (laboratory tournaround time ), tj. dobu od převzetí vzorku po doručení výsledku pro jednotlivé parametry. Statimové vyšetření v podmínkách laboratoře znamená provedení přednostního vyšetření s dodržením předepsané doby TAT, a to zejména v době všední pohotovostní služby a o svátcích, sobotách a nedělích.
Vyhláška č. 331/2007 Sb. a předešlá vyhlaška č. 493/2005 Sb. stanoví také zvláštní kódy pro statimová vyšetření u odbornosti 801 (81 111–81 175) s vyšším bodovým ohodnocením (tab. 1).
Table 1. Soubor agregovaných výkonů a statimových výkonů v odbornosti 801 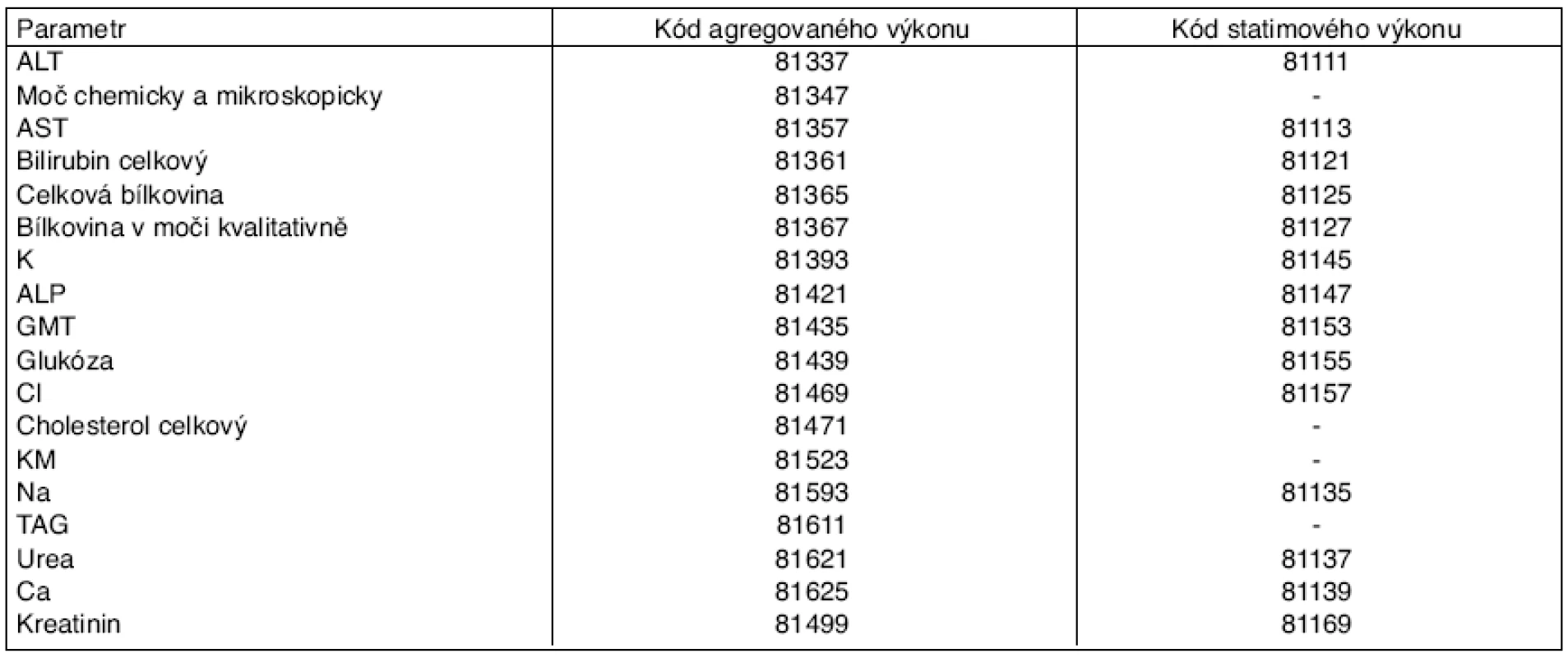
Podle doporučení České společnosti klinické biochemie při použití přístrojů u lůžka (POCT – point of care testing) a ve vyhlášce č. 101/2002 Sb. jsou tato vyšetření považována za akutní a vyžadují tedy vykazování statimovými kódy [2].
Výsledky
Revizní lékař zdravotní pojištovny při revizi dat nachází:
- 1. Vysoké procento statimů na standardních lůžkových jednotkách, které dosahuje v ostravské lokalitě u některých biochemických parametrů 55–60 % celkového počtu všech vykázaných vyšetření VZP (bez agregovaných výkonů).
Tímto výkaznictvím je obcházena agregovaná platba v ošetřovacím dnu (viz tab. 1) [2, 3]. V jiných případech (chirurgická oddělení) je to pro dopolední ordinaci léků a infuzí, protože pak personál zmizí na operačním sále. Stále jsou užívána souborová vyšetření (tab. 2), bez ohledu na diagnózu a stav nemocného [2, 6]. Kontrola indikací a záznamů v chorobopisech je možná jen u malého počtu nemocných.
Table 2. Soubor běžných statimových výkonů na standardním oddělení* 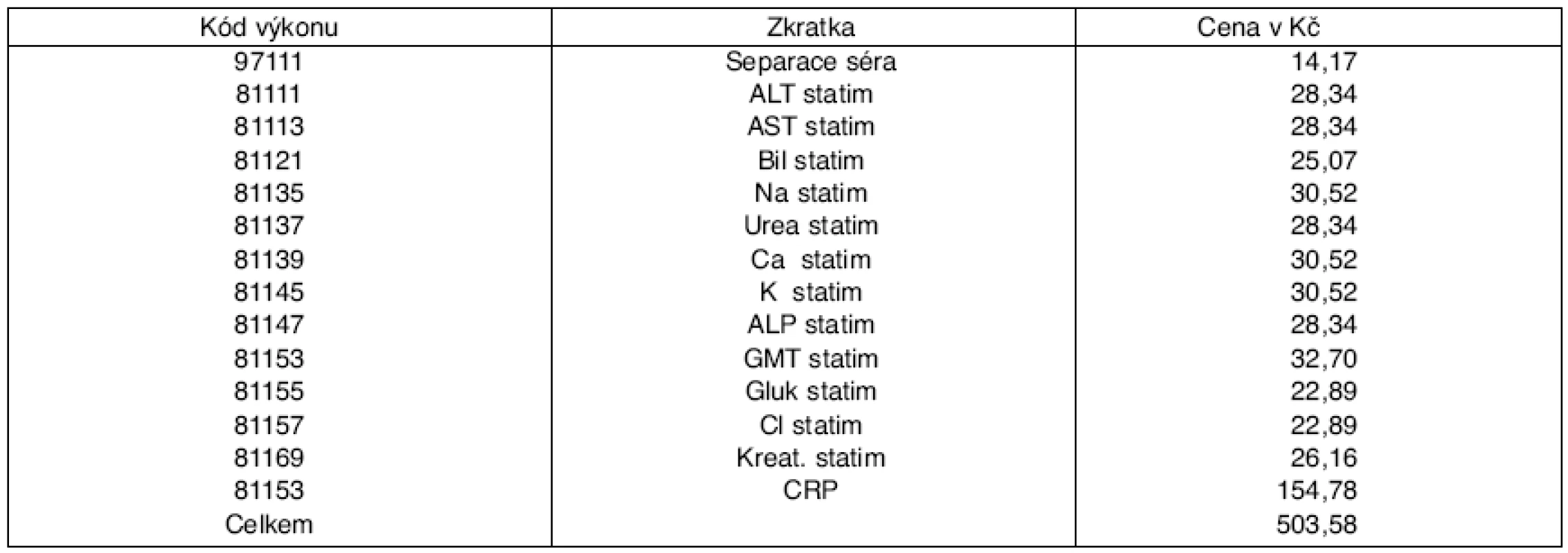
*cena bodu 1,07 Kč - 2. Na JIP, ARO a v trauma-centrech jsou statimová vyšetření rovněž indikována v souborech, často rozsáhlých (tab. 3), a opakována v krátkých intervalech několika hodin [2, 6]. Taková vyšetření nacházíme u některých nemocných až 36krát/24 hodin. Tato statimová vyšetření – opět bez ohledu na diagnózu a metabolický stav nemocného [6] – jsou dána rozsahem zakoupeného přístroje POCT, kdy se pokaždé provádí všechny nainstalované parametry a jednoduše je nelze vypojit (tab. 4).
Table 3. Soubor statimových výkonů na JIP a ARO 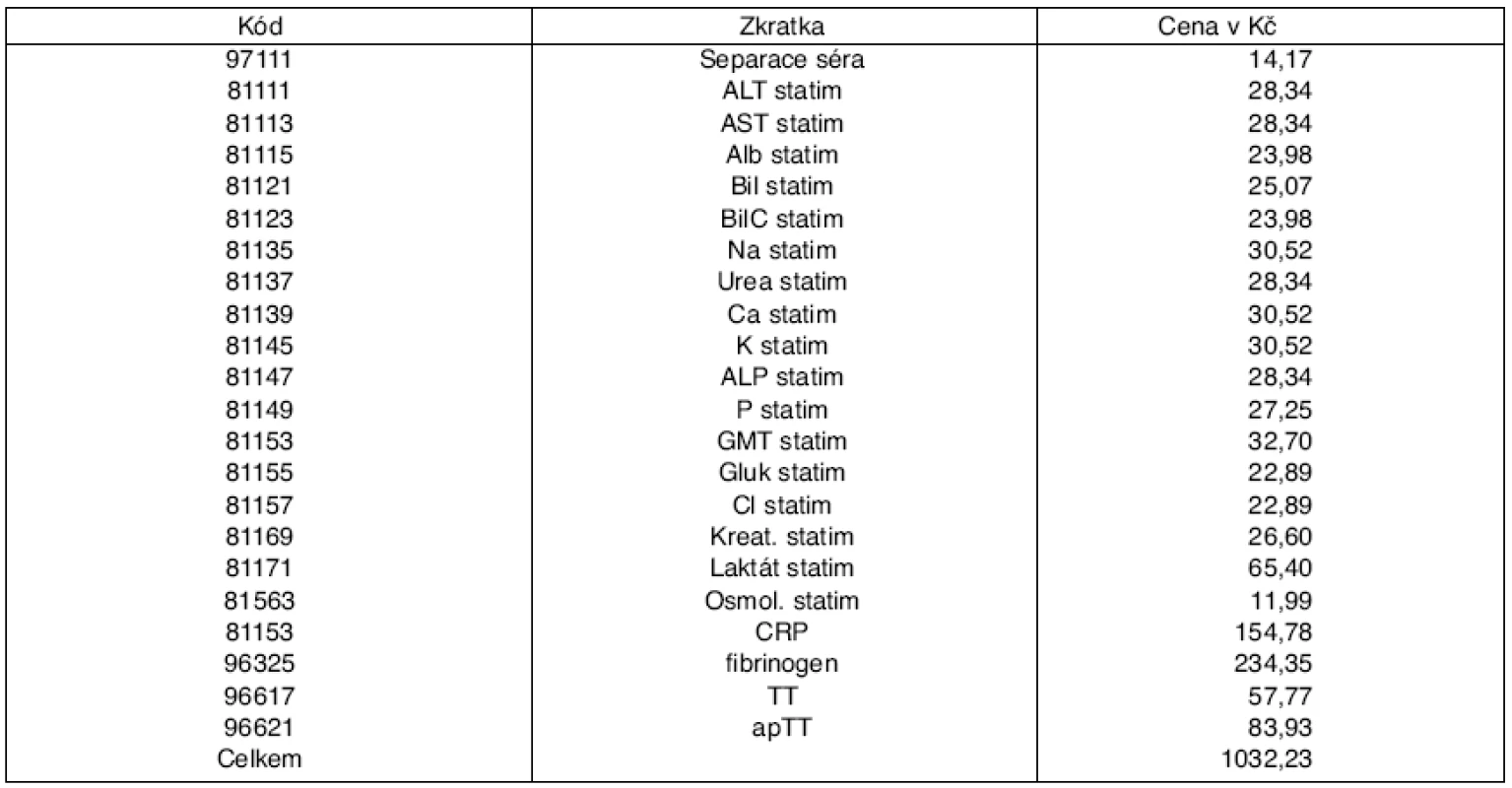
Table 4. POCT přístroje a jejich nastavení na vybrané parametry 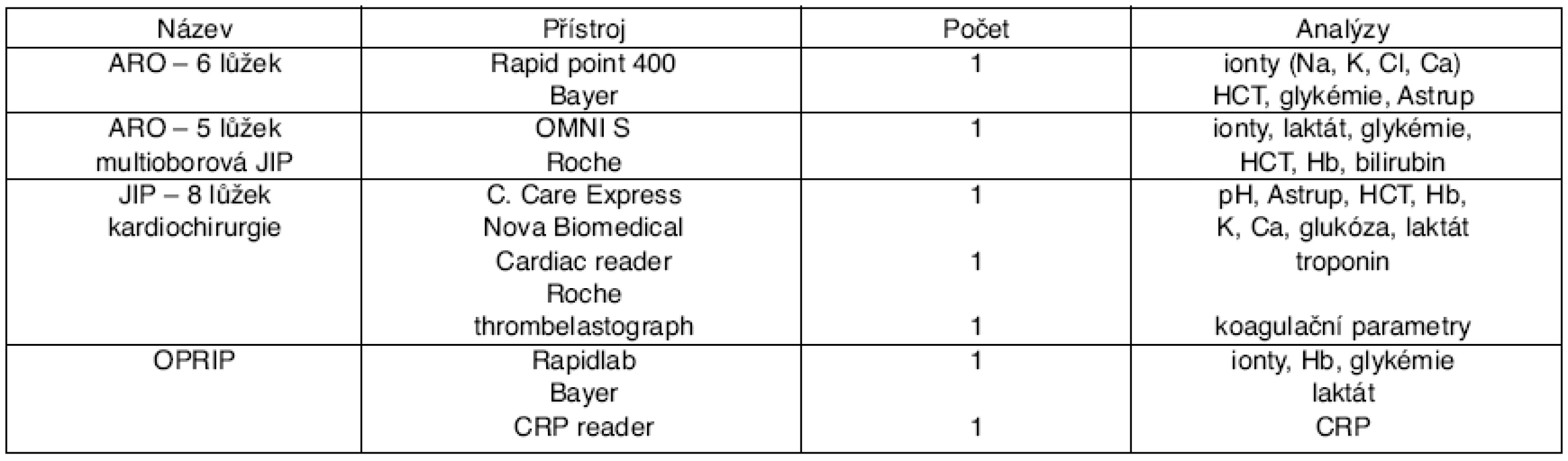
Na septických stanicích a ARO stanicích nacházíme ordinaci glukózy kvantitativně statim (kód 81155) v intervalech jedna až dvě hodiny, i když nemocný není diabetik.
Při současné platné úhradě nákladů paušální platbou nemocnicím tyto náklady na provedená laboratorní vyšetření nepředstavují pro zdravotní pojištovny velké riziko.
Při regresních řízeních u těchto nemocných však důrazně protestují komerční pojištovny, které mají hradit za své pojištěnce vzniklé náklady zdravotní péče a vyžadují kontrolu oprávněných nákladů od revizních lékařů zdravotní pojištovny. Takto vykazované kódy statimových vyšetření nelze likvidovat od stolu, ale je třeba studovat denní záznamy (dekurzy) nemocných se zápisy indikací a výsledky statimových vyšetření. Na tuto činnost nám nezbývá čas pro nedostatek revizních lékařů, jsme schopni revize celého chorobopisu jen u několika málo jedinců ročně (tab. 5).
Table 5. Výdaje VZP na 1 pacienta za 6 měsíců intenzivní péče 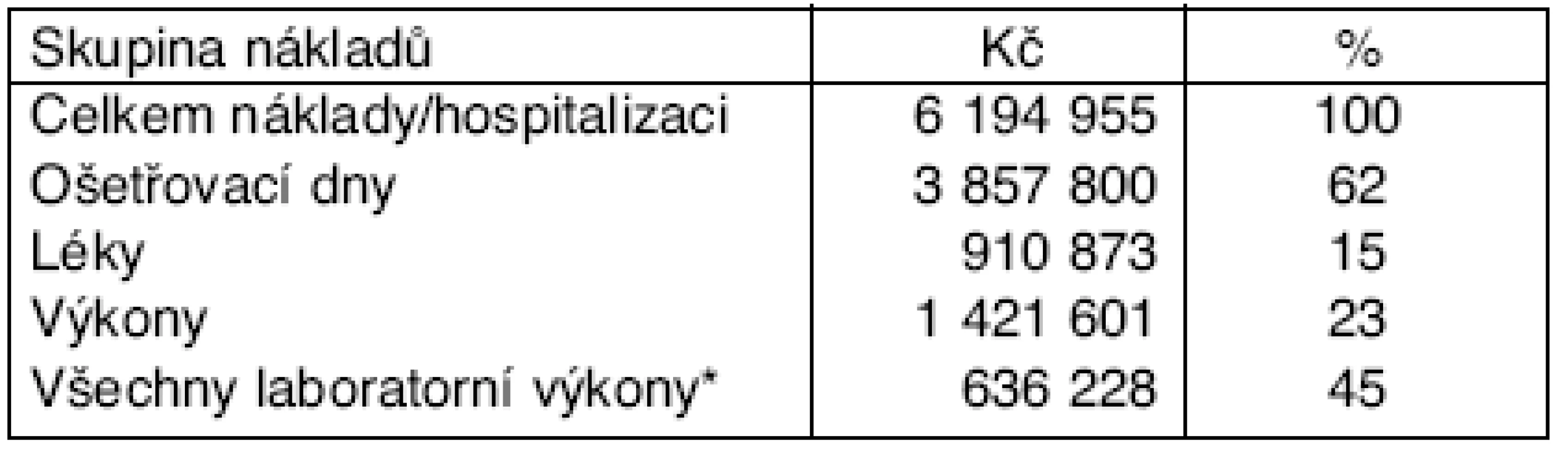
Diskuse
Od roku 1980 je ve světové literatuře věnovaná zvýšená pozornost nepřiměřenému ordinování laboratorních vyšetření [11], výběru parametrů [9, 24] a jejich frekvenci [11, 24]. Jsou publikovány práce uvádějící zkušenosti se snížením počtu vyšetření [11, 13, 17, 18] a následujícím ekonomickém přínosu (redukce nákladů o 17–21 %), zejména pro univerzitní nemocnice [11, 20, 21]. Také je věnována pozornost přínosu POCT u lůžka pacienta a benefitu pro samotného pacienta [22, 23]. Jako významný faktor se jeví kontinuální edukace zdravotnického personálu ke snížení nákladů [10, 16].
Zkušenosti revizních lékařů z našich pracovišť jsou jiné: edukace lékařů chybí, lékaři neznají cenu požadovaných vyšetření, chybí kontrola, nebo je nedostatečná, zdravotní pojištovny nemají v ruce žádný nástroj ke snížení počtu vyšetření, revize je bezzubá [2–7].
Ve fakultních nemocnicích se mísí grantové projekty s dizertačními pracemi a výzkumem, u nichž jsou laboratorní výkony účtovány zdravotním pojišťovnám.
Současně se výrazně mění způsob statimového vyšetřování: na JIP obsluhují analyzátory sestry v každé směně, jsou přesné pokyny České společnosti klinické biochemie k provádění, vnitřní kontrole správnosti a nasmlouvání potřebných výkonů a jejich vykazování zdravotním pojišťovnám. Tyto výkony slouží především k monitorování parametrů vnitřního prostředí včetně osmolality, k monitorování parenterální výživy, ventilačních parametrů a léčebných reakcí na kritické hodnoty.
Náplň původního statimového požadavku se tím významně změnila. Monitorování glukózy podle standardizačního protokolu u septicky nemocných [15] a polytraumat je nutné pro udržení hodnot glykémie mezi 6–8 nebo 8–10 mmol/l pro úspěšné přežití nemocných [8, 14, 15].
Představa, že revizní lékař může ve zdravotní pojišťovně vyhodnocovat a schvalovat nebo snižovat počty vyšetření škrtem pera, je falešná [7]. Na prostudování detailních výsledků statimových vyšetření za měsíc hospitalizace je nezbytná značná časová rezerva.
Závěr
Statimy jako součást monitorování v intenzivní péči je nutné respektovat. Je to vyšetření vysoce nákladné, nekontrolovatelné; kontrola revizním lékařem je nemožná. Cílem je snížit nepřiměřeně vysoké náklady pro zdravotní pojišťovny a omezit neindikované parametry na JIP. Mimo edukaci lékařů je třeba změnit i způsob vyúčtování pro zdravotní pojištovny.
Navrhované řešení
Pojem statim je nutné zachovat pro provoz laboratoří – pro rychlý návrat výsledku k ordinujícímu lékaři. V normální pracovní době při použití různých biochemických analyzátorů není nutné toto vyšetření hradit jinak než běžné. V době pohotovostních služeb, o sobotách, nedělích a svátcích je nutné běžnou úhradu navýšit k pokrytí zvýšených nákladů (mzda pohotovostního personálu). Současně uvažovat o zrušení stávající agregace do ošetřovacího dne, ušetří se tím značné finanční prostředky.
Na ARO a JIP zavést platbu za všechny požadované laboratorní úkony, s výjimkou dražších (cytokiny, prokalcitonin apod.) paušálem – agregovanou platbou odstupňovanou podle kódu ošetřovacího dne.
Motivem pro častou frekvenci statimových vyšetření na těchto jednotkách je extrémní finanční rozdíl (11 577 Kč denně) v úhradě ošetřovacího dne (OD 53 a OD 55), kde v TISS bodech právě hraje roli počet statimových vyšetření [4, 5, 12].
Adresa pro korespondenci:
MUDr. Vladimír Blažej, CSc.
ÚP VZP Ostrava
Sokolská tř. 1/267
702 00 Ostrava 1
e-mail: v.blazej@seznam.cz
Sources
1. Koncepce oboru klinická biochemie s osnovou podle požadavku MZ ČR, 2000.
2. Englišová, M. Praktické připomínky k revizi laboratoří a klinické biochemie. Listy revizního lékařství, 2003, 2, s. 20–22.
3. Kovářová, S. Několik poznatků z revize nemocnic. Listy rev. Lék., 2002, 1–2, s. 21–23.
4. Cvachovcová, M., Vinšová, E. Revize JIP. Listy rev. Lék., 2003, 1, s. 8–9.
5. Havlíček, L., Šelle, J. JIP a ARO v revizích HZP. Listy rev. Lék., 2001, 3–4.
6. Dubovská, M. Revize komplementu. Listy rev. Lék., 2002, 1–2, s. 24–25.
7. Žmolíková, J. Aktuální problémy v revizní činnosti. Rev. posud. Lék., 2001, 1–2, s. 17–19.
8. Krinsley, J. S., Jones, R. L. Cost analysis of intensive glycemic control in critically adult patiens. Chest, 2006, 129, s. 644–650.
9. Frassica, J. J. Frequency of laboratory test utilization in th intensive care unit and its implifications for large – scale data collection efforts. J. Amer. Med. Ass., 2005, 12, 2, s. 229–233.
10. Innes, G., Grafstein, E., McGrogan, J. Do emergency physiancs know the cost of medical care? CJEM, 2000, 2, s. 95–102.
11. Calderon-Margalit, R. et al. An administrative intervention to improve the utilization of laboratory tests within a university hospital. Int. J. for Quality in Health care, 2005, 17, 3, s. 243–248.
12. Dickie, H. et al. Relationship between TISS and ICU cost. Intensive Care Medicine, 1998, 24, 10, s. 1009–1017.
13. Smellie, W. S. et al. Audit of emergency biochemistry service. J. Clin. Pathol., 1995, 48, 12, s. 1126–1129.
14. Křemen, J. et al. Léčba hyperglykémie u kriticky nemocných pacientů: srovnání standardního protokolu a počítačového algoritmu. Vnitř. Lék., 53, 12, s. 1269–1273.
15. Charvát, J. et al. Naše zkušenosti s kontinuálním podáváním inzulinu pomocí infuzního dávkovače na jednotce intenzivní metabolické péče (JIMP). Vnitř. Lék., 2007, 10, s. 1047–1053.
16. Giuliano, K. K., Grant, M. E. Blood analysis at the point of care: in application for use in critically ill patiens. AACN Clin. - Issues, 2002, 13, 2, s. 204–220.
17. McMulin, J. et al. Lowering of glukose in critical care : a randomized pilot trial. J. Crit. Care, 2007, 22, 2, s. 112–118.
18. Ramoska, E. A. Information sharing can reduce laboratory use by emergency physicians. Am. J. Emerg. Med., 1998, 16, 1, s. 34–36.
19. Hampers, L. C. The effect of price information on test-ordering behavior and patient outcomes in a pediatric emergency department. Pediatrics, 1999, 103, 2, s. 877–882.
20. Larsson, A. et al. Large differences in laboratory utilisation between hospitals in Sweden. Clin. Chem. Lab. Med., 2000, 38, 5, s. 383–389.
21. Ezzie, M. E., Aberegg, S. K., O’Brien, J. M. Laboratory testing in the intensive care unit. Crit. Care Clin., 2007, 23, 3, s. 435–465.
22. Miyakis, S. et al. Factors contributing to inappropriate ordering of tests in a academic medical department and the effect of an educational feedback strategy. Postgrad. Med. J., 2006, 82, 974, s. 823–829.
23. May, T. A. et al. Reducing unnecessary inpatient laboratory testing in a teaching hospital. Am. J. Clin. Pathol., 2006, 126, 2, s. 200–206.
24. Werner, M. Appropriate utilization and cost control of the hospital laboratory : panel testing and repeat orders. Clin. Chim. Acta, 1995, 16, 233, č. 1–2, s. 1–17.
Labels
Medical assessment Occupational medicine
Article was published inRevision Medicine Journal

2008 Issue 4
Most read in this issue- Revize statimových vyšetření – jak dál?
- Aktuální stav gynekologie a porodnictví a problematika revizní činnosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

