-
Medical journals
- Career
Klinické hodnocení rovnováhy u pacientů s Parkinsonovou nemocí v fyzioterapeutické praxi
: D. Dupalová; M. Šlachtová; K. Neumannová; E. Doleželová; M. Magátová; L. Sečkařová
: Katedra fyzioterapie, Fakulta tělesné kultury UP, Olomouc vedoucí katedry prof. MUDr. J. Opavský, CSc.
: Rehabil. fyz. Lék., 24, 2017, No. 4, pp. 243-249.
: Original Papers
Práce shrnuje možnosti vyšetření poruch rovnováhy u pacientů s Parkinsonovou nemocí. Téma je zaměřeno na testy nevyžadující přístrojové vybavení, což umožňuje jejich využití i v běžné fyzioterapeutické praxi. V textu jsou popsány základní motorické škály: dle Hoehnové a Yahra a MDS – UPDRS (Movement Disorder Society-sponsored revision of the Unified Parkinson‘s disease rating scale), které obsahují položky hodnotící rovnováhu. Mezi další doporučené testy patří: Pull test, Push and release test, Functional reach test, Berg balance scale, Five times sit-to-stand test, Parkinson activity scale a 360 Degree turn test. K jednotlivým vyšetřovacím nástrojům jsou uvedeny referenční hodnoty a minimální detekovatelné změny, pokud jsou stanoveny, výhody jednotlivých testů, ale i limity použití.
Klíčová slova:
posturální instabilita, pády, testování, škályÚVOD
S rozvojem Parkinsonovy nemoci (Parkinson‘s disease – PD) se celková funkční schopnost pacientů snižuje. Dochází k výskytu řady nemotorických i motorických příznaků, včetně poruch rovnováhy. Rovnováha (balance) je základním předpokladem cíleného a vědomého pohybu. Jedná se o komplexní motorickou schopnost udržovat stabilitu jak za statických (resp. kvazistatických) podmínek, tak při pohybu. Posturální stabilita označuje schopnost zajistit vzpřímené držení těla a reagovat na změny vnitřních i vnějších sil tak, aby nedošlo k nezamýšlenému a/nebo neřízenému pádu (27). Pokud je tato schopnost porušena, jedná se o posturální instabilitu. Poruchy rovnováhy patří k závažným projevům ve středních stadiích PD a promítají se do běžných denních aktivit.
Pro zajištění posturální stability je nezbytná interakce senzorických systémů, výkonná řídící činnost CNS a funkční pohybový systém (28). Posturální kontrola a řízení posturální stability zahrnuje známé statické a dynamické pohybové strategie (18). Pokud nelze stabilitu udržet pomocí těchto strategií, vyhodnotí řídící systém situaci tak, že zahájí program řízeného pádu (28). Podmínkou je však dobrá pohybová koordinace. Výběr specifické pohybové strategie pro dosažení stability při daném pohybu závisí nejen na senzorických informacích (somatosenzorické, vestibulární, zrakové), jejich kognitivním zpracování, fyzickém a psychickém stavu, ale i na předchozích zkušenostech a očekáváních jednotlivce (14, 28).
Při závažnějším postižení dochází k změnám proaktivních (anticipačních) a reaktivních strategií posturální kontroly a je narušena koordinace pohybu (11). Pacienti v obavách před pádem a ve snaze neupadnout nedokáží efektivně uplatnit strategie k znovunabytí stability nebo zahájit řízený pád. Důsledkem je vznik pádu neřízeného (28). U pacientů s PD se odhaduje, že až dvě třetiny pacientů (do sedmi let od diagnostikování PD) má zkušenost s pády (12). Klinické vyšetření je proto zásadní pro zhodnocení závažnosti PD, včetně tíže posturální instability a posouzení rizika výskytu pádu.
Následující text shrnuje testy a škály, které lze využít při vyšetření pacientů s PD bez sofistikovanějšího přístrojového vybavení, pouze s nároky na erudici fyzioterapeuta a u některých testů s požadavky na základní vybavení (stopky, měřicí pás, židle, lehátko a dostatečný prostor). Jednotlivá vyšetření jsou uvedena zvyklým anglickým názvem a zkratkou (popř. českým názvem).
U pacientů s PD je důležité hodnotit jak statickou, tak dynamickou složku rovnováhy. K základním testům statické rovnováhy patří nespecifické vyšetření stoje (Rombergova zkouška I, II, III, stoj na jedné dolní končetině, tandemový stoj, stoj na měkké podložce). Další možností je využití testů funkčního dosahu (Functional reach test). Při sledování dynamické rovnováhy jsou testy zaměřeny především na projevy poruch rovnováhy při chůzi (vpřed, vzad, do stran, při otáčení), jsou sledovány změny rychlosti chůze, vliv duálních úkolů, příp. vliv freezingu. Důležitým faktorem je i sledování pocitu nejistoty při udržování rovnováhy. Porucha rovnováhy přispívá, v kombinaci s dalšími projevy PD, k neefektivitě a rizikovému pohybu při dalších transferech (přesuny v rámci lůžka, vstávání z lehu na zemi, z kleku na čtyřech končetinách apod.).
Předložený text nezahrnuje další nástroje pro vyšetření dynamické rovnováhy a chůze, kterým se budeme věnovat v navazující práci. Pro zhodnocení subjektivních poruch lze využít také dotazníky pro hodnocení výskytu pádu a obav z pádu (Falls efficacy scale international-I, Activities balance confidence aj.). Vzhledem k rozsahu článku nejsou dále specifikovány.
OBECNÉ ŠKÁLY ZAHRNUJÍCÍ HODNOCENÍ PORUCHY ROVNOVÁHY U PACIENTŮ S PARKINSONOVOU NEMOCÍ
Škála dle Hoehnové a Yahra (H&Y) a modifikovaná škála dle Hoehnové a Yahra
Základní škála dle Hoehnové a Yahra (13) patří k frekventně využívaným nástrojům. Hodnotí stadia onemocnění dle výskytu příznaků a sleduje vliv na míru soběstačnosti. Z hlediska sledování a hodnocení poruch rovnováhy je dobře využitelná modifikovaná stupnice dle Hoehnové a Yahra, která rozšiřuje původní škálu. Jejich porovnání je v tabulce 1.
1. Škála dle Hoehnové a Yahra a modifikovaná škála dle Hoehnové a Yahra – upraveno (9, 10, 13). 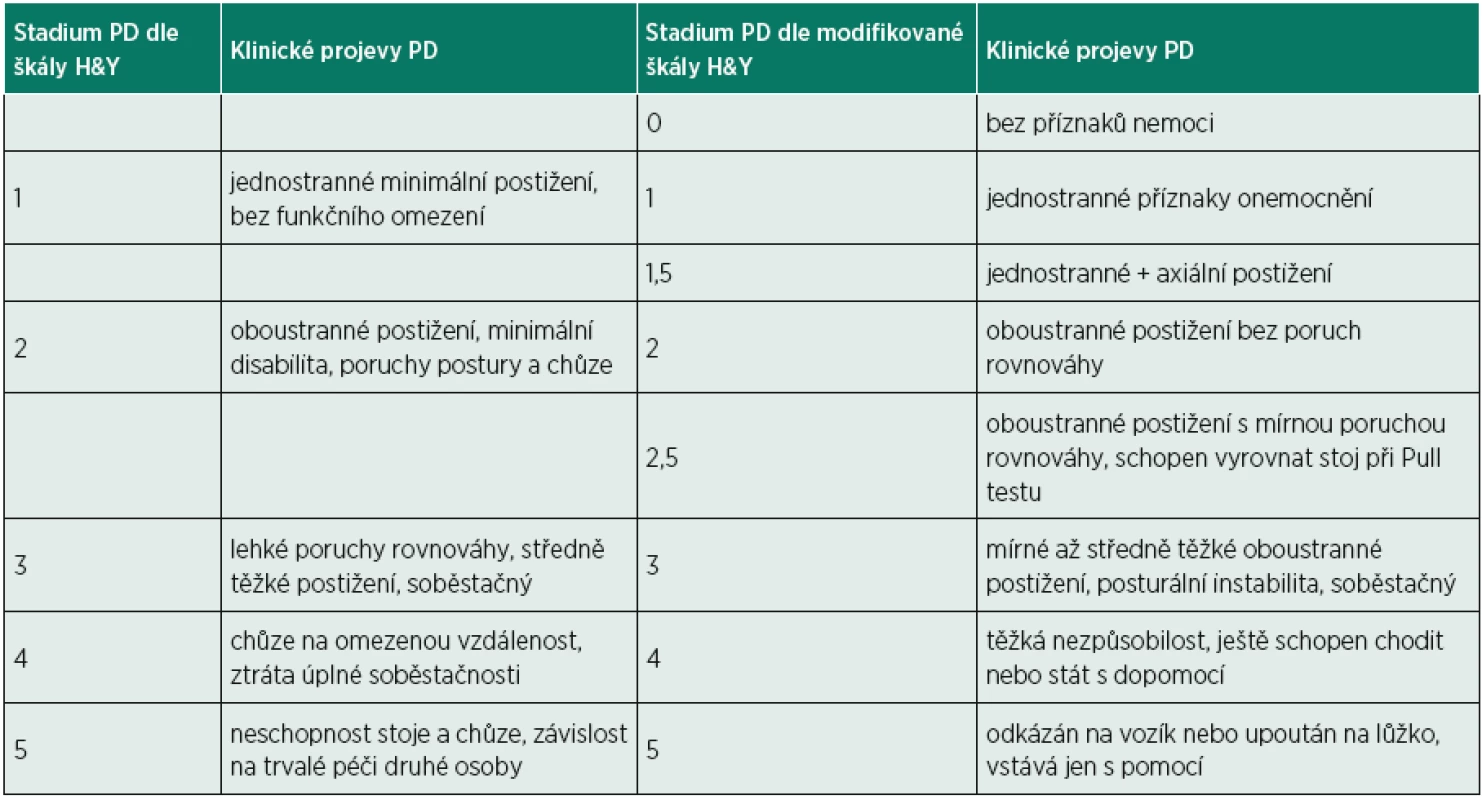
Výhody: Je relativně jednoduchá, snadno proveditelná a časově nenáročná. Vysoce koreluje se škálou UPDRS (Unified Parkinson‘s disease rating scale), používá se pro sledování progrese onemocnění a zhodnocení funkčních schopností (9).
Limity: Nedostatkem škály H&Y je stanovení poměrně širokých kategorií, zaměřených zejména na posturální instabilitu a jednostrannost/bilaterálnost příznaků. Nemá standardizované instrukce pro hodnocení a z toho vyplývá nejednoznačnost v zařazení do jednotlivých stadií. Paradoxně tak např. nemocní s dobrou stabilitou v Pull testu, avšak s bradykinezí a vyšší amplitudou tremoru, mohou být zařazeni do nižšího stadia onemocnění, a to při závažnějším stupni postižení.
MDS – UPDRS, část III
Goetz a spol. předložili přepracovanou verzi původní škály UPDRS, jedná se o revizi MDS – UPDRS (Movement Disorder Society-sponsored revision of the Unified Parkinson‘s disease rating scale) (1, 10). Část III je zaměřená na motorické funkce. Jedná se o vyšetření, které obsahuje celkem 18 položek (resp. 33 hodnot – některé položky hodnotí zvlášť končetiny, krk, bradu). I v této škále jsou 4 položky zaměřeny na rovnováhu a chůzi. Jedná se o vstávání ze židle, chůzi, freezing při chůzi a posturální stabilitu (Pull test). Rozsah skóre v jednotlivých položkách je 0-4. Vyšší skóre odpovídá závažnějšímu stavu.
Výhody: Standardní používaná škála s jasnými instrukcemi k provedení i administraci.
Limity: Vyšetření motoriky v této části MDS – UPDRS je zaměřeno i na další aspekty: řeč, mimiku, rigiditu, tremor, pohyblivost horních a dolních končetin a je časově náročnější.
Vybavení: židle, prostor pro chůzi 10 m.
Minimální detekovatelná změna (pro celkovou hodnotu UPDRS III): 13 bodů (19).
SPECIFICKÉ TESTY PRO HODNOCENÍ PORUCH ROVNOVÁHY U PACIENTŮ S PARKINSONOVOU NEMOCÍ
Následující text shrnuje tyto nástroje: Pull test, Push and release test, Functional reach test
Berg balance scale, Five times sit-to-stand test, Parkinson activity scale a 360 Degree turn test.
Pull test
Jedná se o relativně jednoduchý test, který je i integrální součástí UPDRS III (resp. MDS – UPDRS III). Hodnotí posturální odpověď na náhlé vychýlení těla dozadu. Stojící vyšetřující zezadu rychle zatáhne za pacientova ramena a sleduje počet retropulzních kroků. Dosažené skóre je 0-4 body. 0 bodů znamená bezproblémové vyrovnání jedním nebo dvěma kroky, 4 body – velmi nestabilní, tendence ke spontánní ztrátě rovnováhy.
Výhody: Jedná se o rychle proveditelný test, nevyžaduje žádné speciální vybavení, dobře predikuje výskyt pádu při vyšetření v ON i OFF stavu.
Limity: Obtížná standardizace mezi osobami různé tělesné hmotnosti a výšky, použití různé velikosti síly vychýlení, nejednotně definované instrukce pacientům i počet zkušebních pokusů (1, 26, 29).
Push and release test
Hodnotí posturální odpověď na náhlé uvolnění tlaku rukou vyšetřujícího, které jsou opřené o lopatky pacienta. Pacient tlačí do rukou vyšetřujícího vzad, nezvedá špičky nohou. V okamžiku, kdy se vertikála spuštěná z ramenního kloubu dostane několik centimetrů za oblast pat, vyšetřující náhle povolí odpor a ustoupí vzad. Dosažené skóre je 0-4 body. 0 bodů – ustojí samostatně pomocí 1 kroku, 4 body – padá bez pokusu o korekční krok (15).
Výhody: Rychlý, jednoduchý test, nevyžaduje žádné speciální vybavení. Při porovnání s Pull testem oba dobře predikují výskyt pádu při vyšetření v OFF stavu, při vyšetření v ON stavu je Push and release test dokonce přesnější (26).
Limity: Důležitá je zkušenost s načasováním uvolnění rukou vyšetřujícího. Pacient musí dostatečně porozumět instrukci k vyšetření. Limitace standardního provedení je také u pacientů s výrazně flekčním držení trupu a kyčelních kloubů.
Functional reach test – FRT (Funkční test dosahu)
Functional reach test je klinicky využívaným nástrojem pro hodnocení semistatické rovnováhy v antero-posteriorním (příp. i laterálním) směru. Cílem testu je zjistit, jak daleko zvládne testovaný pacient dosáhnout horní končetinou před sebe, aniž by provedl krok vpřed a zároveň zvládl zůstat v dané poloze stabilní. Právě aktivity obsahující dosahování horní končetiny vpřed jsou součástí každodenních činností. Při provádění testu vyšetřovaná osoba stojí u zdi a má horní končetinu bližší zdi postavenou ve flexi 90° v rameni a s rukou v pěst, celá horní končetina se nesmí zdi dotýkat. Výsledné skóre je hodnoceno dle vzdálenosti posunu horní končetiny v centimetrech.
Výhody: Jedná se o jednoduchý test s dobrou reliabilitou. Dosah vyšší než 25,4 cm není spojen s rizikem výskytu pádu, naopak osoby s dosahem nižším než 15 cm jsou rizikem pádu ohroženy (20).
Limity: Spornou položkou FRT je prediktivní validita pádu u PD s hraniční hodnotou 25,4 cm – senzitivita jen 30 % (4). Také Schenkman a spol. (23) zjistili průměrnou hodnotu u pacientů s PD ve stadiu 3 dle H&Y (tedy s poruchou rovnováhy) 27,4 cm.
Vybavení: měřící pás.
Minimální detekovatelná změna: 11,5 cm (19).
Berg balance scale – BBS (Balanční škála dle Bergové)
BBS (2, 3) je jednou z nejrozšířenějších škál používanou pro hodnocení rovnováhy u seniorů a neurologických pacientů. Dlouhou dobu byla považována za tzv. „zlatý standard“ v testování rovnováhy. Je vhodným testovacím nástrojem pro vyšetření i u pacientů s PD (17). BBS obsahuje celkem 14 specifických pohybových úkolů, které jsou součástí každodenních aktivit (vstávání, sedání, transfery, různé typy stoje, otáčení se, zvedání předmětů). Skórování každého úkolu je 0-4 body. Při 0 bodech testovaná osoba není schopna úkol provést, při 4 bodech zvládá úkol provést samostatně bez jakýchkoliv obtíží. Testovaná osoba může získat 0-56 bodů.
Výhody: Škála je klinicky využitelná s dobrou validitou a reliabilitou v hodnocení posturální kontroly u PD. BBS koreluje se závažností PD, celkovým skóre UPDRS, i TUG (Timed up and go test) a FRT (4). Dosažené skóre odpovídá riziku pádu: skóre 41-56 je spojeno s nízkým rizikem pádu, 21-40 se středním rizikem pádu a 0-20 s vysokým rizikem pádu (17). Duncan a spol. (8) považují za rizikové vzhledem k výskytu pádu již hodnoty menší než 47 bodů.
Limity: Při hodnocení pomocí BBS byl zjištěn stropový efekt a nižší senzitivita (77 %) než u Mini-BESTestu (Balance evaluation systems test – 89 %). BBS není vhodná k odlišení lehkého neurologického deficitu (17).
Vybavení: stopky, židle s područkou a bez, nízká stolička nebo stupínek, měřící pás, předmět na zvednutí z podlahy.
Minimální detekovatelná změna: 5 bodů (25); 3 body – příp. změna 5% ze základního skóre (19).
Five times sit-to-stand test (5SST)
Jedná se o často používaný test, který hodnotí svalovou sílu dolních končetin, riziko pádu a disabilitu jedince. Provedení testu spočívá v pěti opakováních vstávání ze sedu do stoje tak rychle, jak je možné, ideálně bez použití horních končetin. Židle by měla být tak vysoká, aby dolní končetiny v sedu zaujímaly flexi 90° v kyčelních a kolenních kloubech. Vyšší židle by způsobila ulehčení daného úkolu. Naopak příliš nízká židle úkol činí obtížnějším a přispívá k chybné interpretaci výsledků (8). Rychlost provedení testu se odvíjí od věku pacienta a případně i od přítomnosti komorbidit. U pacientů bez výraznějších problémů je limit provedení testu do 15 sekund. U pacientů s časem provedení vyšším než 15 sekund je až dvakrát častější výskyt pádů než u těch, kteří test stihli provést do 15 sekund. Whitney a spol. (30) považují za zvýšené riziko pádu hodnoty nad 16 s.
Výhody: Testován je jednoduchý pohyb patřící k základním transferům. Je stanovena délka trvání testu, optimálně nižší než 16 s. Duncan a spol. (8) poukazují na pozitivní prediktivní hodnotu 5SST 61 % u nemocných s rovnovážným deficitem. Rychlost není významně ovlivněna pozicí horních končetin.
Limity: Omezení rozsahu pohybu v kolenních a kyčelních kloubech, který by neumožnil dosažení testovací pozice. Vyšší věk snižuje přesnost identifikace osob s poruchou rovnováhy: zachycení u 65 % starších 60 let, u 81 % mladších 60 let (30).
Vybavení: židle s područkami (výška 43-45 cm), stopky.
Parkinson activity scale – PAS (Škála aktivit nemocných s Parkinsonovou nemocí)
Původní PAS hodnotí celkem 10 položek, které jsou rozděleny do 4 kategorií: přemístění na židli, hypokinéza při chůzi, pohyblivost na posteli a pohyblivost na posteli s přikrývkou (21). Keus a spol. (16) popisují modifikovaný PAS (M-PAS), který obsahuje celkem 16 položek v kategoriích: transfer na židli, chůze, pohyblivost na lůžku. Kategorie vyšetření chůze obsahuje i duální úlohy: motorickou (nesení hrnku) a kognitivní (odečítání). Skórování od 0 po 4 body, kdy 0 bodů značí závislost na dopomoci druhé osoby při provádění úkolu, 4 body normální bezproblémové provedení úkolu. Pro hodnocení rovnováhy lze využít části: M-PAS – přemístění na židli a M-PAS – hypokineze při chůzi.
Výhody: PAS je jednoduchou a přehlednou pomůckou hodnotící motorický projev pacienta s PD. Testování zahrnuje úkoly, které jsou součástí každodenních aktivit a lze je provést i v domácím prostředí (16). Při nízké časové náročnosti na rozdíl od jiných testovacích škál je vysoce reliabilní (22). V oblasti prediktivní validity modifikovaný PAS dobře koreloval s UPDRS (16).
Limity: Hodnocení je subjektivní a nejsou přesně standardizovány parametry všech používaných pomůcek při testování, což může pozměnit výsledky testu (22).
Vybavení: Židle s výškou sedadla 40 cm, plastový hrníček do ¾ naplněný vodou, páska, lůžko, prostěradlo, polštář, přikrývka.
360 Degree turn test – 360° TT (Test otočení o 360°)
Dynamickou rovnováhu lze také vyšetřit pomocí otočky ve stoji o 360° kolem osy těla. Sleduje se doba trvání, během které je vykonána otočka o 360° a počet kroků. Vyšetřovaná osoba se může otočit na libovolnou stranu. Vhodné je provedení testu na obě strany, a to dvakrát po sobě. Výsledné časové údaje a počty kroků se zprůměrují pro každou stranu (23, 24). Doba trvání otočky i počet kroků se mění v závislosti na stadiu onemocnění (tab. 2). Test otočení o 360° je součástí úkolů ve škále PAS i BBS.
2. Výsledky 360 Degree turn testu v závislosti na stadiu Parkinsonovy nemoci – upraveno (23). 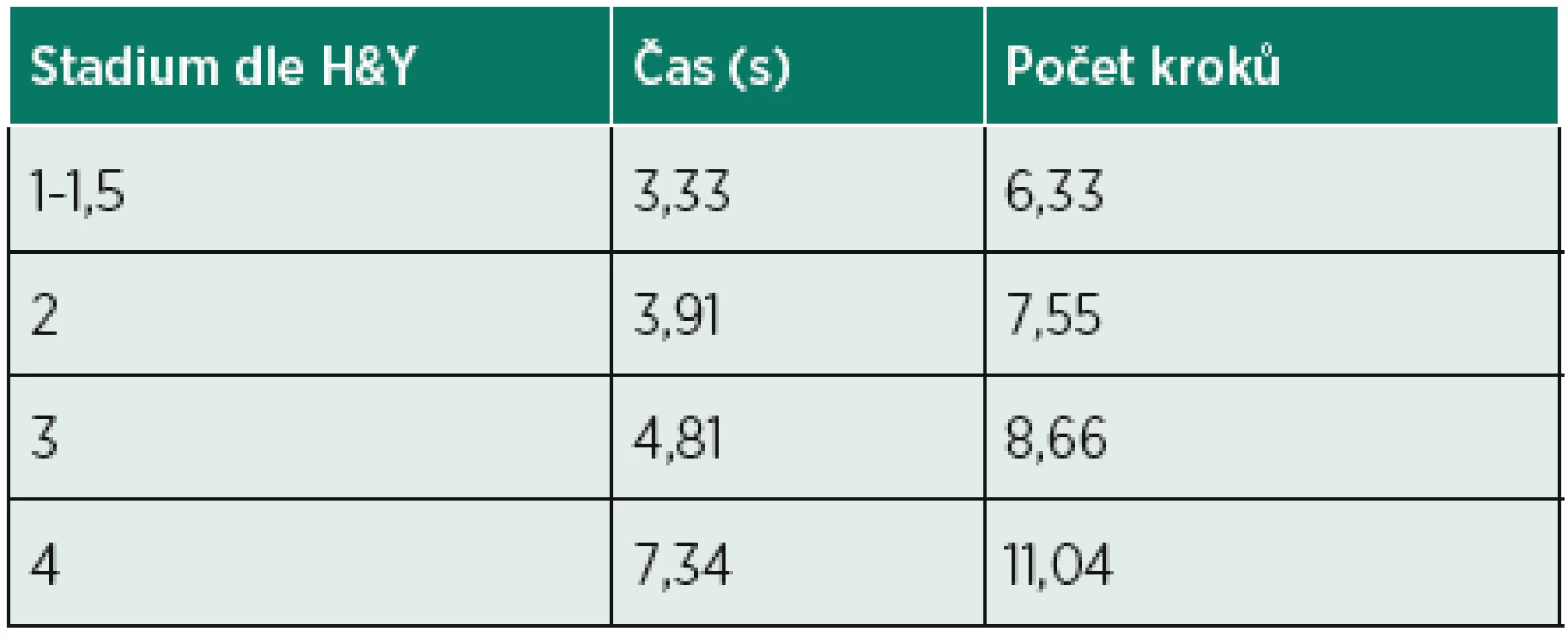
Výhody: Test je jednoduchý a časově nenáročný. Otáčení se o 360° je součástí každodenních aktivit jedince. Porucha rovnováhy se může projevit zárazy a výchylkami při otáčení, výskytem hezitací, prudkým zrychlením, neúměrným počtem kroků a delší dobou trvání (23). Optimální rychlost provedení otočky je pro pacienty s PD do 3,8 sekund. Dle Bryanta a spol. (5) pacientům s PD, kteří trpí strachem z pádů, zabere vykonávání 360° TT více času a použijí při něm i více kroků.
Limity: Nejsou.
DISKUSE
Poruchy rovnováhy u pacientů s PD mohou interferovat s dalšími komorbiditami (např. jiná neurologická či ortopedická onemocnění). Souvislost těchto faktorů je třeba vnímat individuálně s odlišením, zda se jedná o dlouhodobě stacionární stav. Obecným doporučením je „rate what you see“, tedy hodnotit, co vidím (10).
Reliabilita nástrojů (intra - i inter-) byla opakovaně řešena. Obecně lze shrnout, že tyto nástroje mají dobrou reliabilitu a pro klinickou praxi jsou využitelné. Nezbytnou podmínkou je však použití standardizovaných postupů (včetně záznamu o ON-OFF stavu), sdělení jasných a standardních instrukcí pacientovi, použití definovaných pomůcek (shodných při opakovaném vyšetření). Pro experimentální účely lze využít vyšetření více hodnotiteli, pořízení videozáznamu, zaslepený režim hodnocení a podobně. To vše však již limituje praktickou jednoduchou použitelnost.
Jedním z problémů, který zásadně ovlivňuje výsledek vyšetření, je aktuální účinek antiparkinsonské medikace. Je nutné rozlišovat tzv. ON a OFF stav. V běžné fyzioterapeutické praxi (bez specifických experimentálních cílů) se testuje v ON fázi, tedy v typicky funkčním stavu při dobré odpovědi na medikaci. Vyšetření je vhodné individuálně načasovat (dle údajů od nemocného) na dobu dobrého stavu hybnosti a zaznamenat čas poslední medikace (levodopy). S rozvojem onemocnění se mohou vyskytovat ON-OFF fluktuace. Jedná se o pohybové komplikace, kdy dochází k náhlé a nepředvídatelné změně stavu hybnosti. Přechod ze stavu dobré hybnosti do špatné vzniká častěji a neočekávaně. Pokud tento stav nastane v průběhu vyšetření, je nutné tuto okolnost zaznamenat, případně, pokud je to možné, vyšetření opakovat.
Nicméně i testování v OFF stavu má svůj klinický význam. Jsou to právě OFF fáze (stav, kdy neúčinkuje dostatečně efektivně medikace), které pacienta nejvíce limitují v běžném životě. Curtze a spol. (6) uvádějí, že vyšetření ve stavu OFF bez medikace (vynechaná levodopa nejméně 12 hodin) více odpovídá závažnosti onemocnění i subjektivnímu vnímání pohybových obtíží.
Dalším možným ovlivněním výsledků vyšetření je výskyt dyskinezí. Je proto doporučeno zaznamenat jejich přítomnost, zda ovlivnily výsledek vyšetření (10).
Diagnostickým přínosem jednotlivých nástrojů z hlediska predikce pádů se zabývali Dibble a spol. Diagnostickou přesnost vyhodnotili (dle specifity a senzitivity testů) pro FRT, BBS, TUG a DGI (Dynamic gait index) mezi 62-77 % (7).
Řada testů se obsahově překrývá, některé nástroje vyšetřují shodné pohybové úlohy, avšak mají rozdílné instrukce. Je proto žádoucí pro běžnou praxi provést výběr ze standardních doporučených testů.
ZÁVĚR A DOPORUČENÍ PRO PRAXI
Uvedené testy představují snadno dostupný způsob doplňujících vyšetření, která mohou napomoci komplexnímu zhodnocení poruch motoriky u pacientů s PD. Vyšetření motoriky v rehabilitační praxi by proto mělo být vždy zaměřeno na zhodnocení posturální instability a chůze. Porucha rovnováhy a zpomalení pohybu při chůzi a otáčení vysoce korelují se závažností stavu a odpovídají kvalitě života a pocitu posturální jistoty (6). Znalost referenčních hodnot jednotlivých testů umožní citlivější zhodnocení a sledování stavu nemocných a také preciznější interpretaci získaných dat. Pravidelným a systematickým hodnocením lze získat informace o efektu terapie, predikovat riziko výskytu pádu a z dlouhodobého hlediska sledovat rozvoj onemocnění.
Adresa ke korespondenci:
Mgr. Dagmar Dupalová, Ph.D.
Fakulta tělesné kultury UP
Třída Míru 115
771 40 Olomouc
e-mail: dagmar.dupalova@upol.cz
Sources
1. Baláž, M.: Škála MDS – UPDRS u pacientů s Parkinsonovou nemocí. Neurologie pro praxi, 2011, č. 12 (Suppl. G), s. 18-27.
2. Berg, K. O., Wood-Dauphinee, S. L., Williams, J. I.: The balance scale: reliability assessment with elderly residents and patients with an acute stroke. Scandinavian Journal of Rehabilitation Medicine, roč. 27, 1995, č. 1, s. 27-36.
3. Berg, K. O., Wood-Dauphinee, S. L., Williams, J. I., Maki, B.: Measuring balance in the elderly: validation of an instrument. Canadian Journal of Public Health, roč. 83, 1992, (supplement 2), s. 7-11.
4. Brusse, K. J., Zimdars, S., Zalewski, K. R., Steffen, T. M.: Testing functional performance in people with Parkinson disease. Physical Therapy, roč. 85, 2005, 2, s. 134-141.
5. Bryant, M. S., Rintala, D. H., Hou, J. G., Protas, E. J.: Influence of fear of falling on gait and balance in Parkinson‘s disease. Disabil. Rehabil., roč. 36, 2014, č. 9, s. 744-748.
6. Curtze, C., Nutt, J. G., Carlson-Kuhta, P., Manicini, M., Horak, F. B.: Objective gait and balance impairments relate to balance confidence and perceived mobility in people with Parkinson Disease. Physical Therapy, roč. 96, 2016, č. 11, s. 1734-1743.
7. Dibble, L. E., Lange, M.: Predicting falls in individuals with Parkinson disease: a reconsideration of clinical balance measures. J. Neurol. Phys. Ther., roč. 30, 2006, č. 2, s. 60-67.
8. Duncan, R. P., Leddy, A. L., Cavanaugh, J. T., Dibble, L. E., Ellis, T. D., Ford, M. P., Foreman, K. B., EAHART, G. M.: Accuracy of fall prediction in Parkinson disease: six-month and 12-month prospective analyses. Parkinson’s Disease, 2012, Article ID 237673, s. 1-7.
9. Goetz, C. G., Poewe, W., Rascol, O., Sampaio, C., Stebbins, G. T., Counsell, C., Giladi, N., Holloway, R. G., Moore, C. G., Wenning, G. K., Yahr, M. D., Seidl, L.: Movement disorder society task force report on the Hoehn and Yahr staging scale: Status and recommendations The movement disorder society task force on rating scales for Parkinson‘s disease. Mov. Disord, roč. 19, 2004, č. 9, s. 1020-1028.
10. Goetz, C. G., Tilley, B. C., Shaftman, S. R., Stebbins, G. T., Fahn, S., Martinez ‑ Martin, P. et al.: Movement disorder society ‑ sponsored revision of the Unified Parkinson’s Disease Rating Scale (MDS ‑ UPDRS): scale presentation and clinimetric testing results. Mov. Disord., roč. 23, 2008, č. 15, s. 2129-2170.
11. HAGOVSKÁ, M., OLEKSZYOVÁ, Z.: Vybrané stratégie a mechanizmy ovplyvnenia posturálnej stability. Rehabil. fyz. Lék., roč. 23, 2016, č. 3, s. 150-156.
12. Hiorth, Y. H., Alves, G., Larsen, J. P., Schulz, J., Tysnes, O. B., Pedersen, K. F.: Long-term risk of falls in an incident Parkinson’s disease cohort: the Norwegian Park West study. J. Neurol., roč. 264, 2017, č. 2, s. 364-372.
13. Hoehn, M. M., Yahr, M. D.: Parkinsonism: onset, progression and mortality. Neurology, roč. 17, 1967, č. 5, s. 427-442.
14. HORAK, F.: Postural orientation and equilibrium: what we need to know about neural control of balance to prevent falls? Age and Ageing, roč. 35, 2006, s. 7-11.
15. Jacobs, J. V., Horak, F. B., Van, T. K., Nutt, J. G.: An alternative clinical postural stability test for patients with Parkinson’s disease. J. Neurol., roč. 253, 2006, č. 11, s. 1404-1413.
16 Keus, S. H., Nieuwboer, A., Bloem, B. R., BORM, G. F., MUNNEKE, M.: Clinimetric analyses of the Modified Parkinson Activity Scale. Parkinsonism Relat. Disord., roč. 15, 2009, č. 4, s. 263-269.
17. King, L. A., Priest, K. C., Salarian, A., Pierce, D., Horak, F. B.: Comparing the Mini-BESTest with the Berg balance scale to evaluate balance disorders in Parkinson’s disease. Parkinson’s Disease, 2012, Article ID 375419, s. 1-7.
18. KOVÁČIKOVÁ, Z., OŘECHOVSKÁ, K., SVOBODA, Z., JANURA, M.: Hodnocení posturální stability pomocí funkčních testů u skupiny transtibiálně amputovaných (Pilotní studie). Rehabil. fyz. Lék., roč. 21, 2014, č. 2, s. 51-55.
19. Lim, L. I. I. K., van Wegen, E. E. H., de Goede, C. J. T., Jones, D., Rochester, L., Hetherington, V., Nieuwboer, A., Willems, A. M., Kwakkel, G.: Measuring gait and gait-related activities in Parkinson‘s patients own home environment: a reliability, responsiveness and feasibility study Parkinsonism Relat. Disorders, roč. 11, 2005, č. 1, s. 19-24.
20. Maranhão-Filho, P. A., Maranhã, E. T., da Silva, M. M., Lima, M. A.: Rethinking the neurological examination I: Static balance assessment. Arq. Neuropsiquiatr., roč. 69, 2011, č. 6, s. 954-958.
21. Nieuwboer, A., deWeerdt, W., Dom, R., Bogaerts, K., Nuyens, G.: Development of an activity scale for individuals with advanced Parkinson disease: reliability and „on-off“ variability. Physical Therapy, roč. 80, 2000, č. 11, s. 1087-1096.
22. SANTOS, M. P., OVANDO, A. C., SILVA, B. A., FONTANA, S. R., DO ESPÍRITO SANTO, C. C., ILHA, J., SWAROWSKY, A.: Parkinson activity scale: cross-cultural adaptation and reliability of the Brazilian version. Geriatrics and Gerontology International, roč. 15, 2015, č. 1, s. 89-95.
23. Schenkman, M., Ellis, T., Christiansen, C., Barón, A. E., Tickle-Degnen, L., Hall, D. A., Wagenaar, R.: Profile of functional limitations and task performance among people with early-and middle-stage Parkinson disease. Physical Therapy, roč. 91, 2011, č. 9, s. 1339-1354.
24. Schenkman, M., Hall, D. A., Barón, A. E., Schwartz, R. S., Mettler, P., Kohrt, W. M.: Exercise for people in early - or mid stage Parkinson disease: A 16-month randomized controlled trial. Physical Therapy, roč. 92, 2012, č. 11, s. 1395-1410.
25. Steffen, T., Seney, M.: Test-retest reliability and minimal detectable change on balance and ambulation tests, the 36-item short-form health survey, and the unified Parkinson disease rating scale in people with parkinsonism. Physical Therapy, roč. 88, 2008, 6, s. 733-746.
26. Valkovič, P., Brožová, H., Bötzel, K., Růžička, E., Benetin, J.: Push and release test predicts better Parkinson fallers and nonfallers than the pull test: Comparison in OFF and ON medication states. Mov. Disord., roč. 23, 2008, 10, s. 1453-1457.
27. VAŘEKA, I.: Posturální stabilita (I. část): terminologie a biomechanické principy. Rehabil. fyz. Lék., roč. 9, 2002, č. 4, s. 115-121.
28. VAŘEKA, I.: Posturální stabilita (II. část): řízení, zajištění, vývoj, vyšetření. Rehabil. fyz. Lék., roč. 9, 2002, č. 4, s. 122-129.
29. VISSER, M., Marinus, J., Bloem, B. R., Kisjes, H., van den Berg, B. M., van Hilten, J. J.: Clinical tests for the evaluation of postural instability in patients with parkinson‘s disease. Arch. Phys. Med. Rehabil., roč. 84, 2003, č. 11, s. 1669-1674.
30. Whitney, S. L., Wrisley, D. M., Marchetti, G. F., Gee, M. A., Redfern, M. S., Furman, J. M.: Clinical measurement of sit-to-stand performance in people with balance disorders: validity of data for the five-times-sit-to-stand Test. Phys. Ther., roč. 85, 2005, č. 10, s. 1034-1045.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2017 Issue 4-
All articles in this issue
- Effects of Massage Demonstrated by Recent Studies
- The Use of Kinesio Taping in Overload of Physiotherapist’s Thumb
- Influence of Functional Electric Stimulation on the Hand Motoric after Cerebrovasvascular Event (stroke) a Preclinical Study
- Bronchoscopic Volume Reduction in the Context of Physiotherapeutic Options
- Benefits and Drawbacks of Combined Therapy
- Influence of Slow, Repetitive Movements on the Occurrence of Cerebral Alpha Activity
- The Screening of Musculoskeletal System of School Age Children (7 and 12 years) in Prague
- Assessment of Balance in Patients with Parkinson‘s Disease in Clinical Physiotherapeutic Practice
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Benefits and Drawbacks of Combined Therapy
- Assessment of Balance in Patients with Parkinson‘s Disease in Clinical Physiotherapeutic Practice
- Influence of Functional Electric Stimulation on the Hand Motoric after Cerebrovasvascular Event (stroke) a Preclinical Study
- The Use of Kinesio Taping in Overload of Physiotherapist’s Thumb
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

