-
Medical journals
- Career
Využitie excentrického pohybu v liečbe tendinopatií
Authors: Orenčák R. Janičko M. 1,3 2; Š. Onušková 1
Authors‘ workplace: REHAPRO, Michalovce 1; I. Interná klinika UNLP, Košice 2; Klinik fur Neurologie und Stroke Unit, Helios Klinikum Aue, SRN 3
Published in: Rehabil. fyz. Lék., 22, 2015, No. 4, pp. 208-214.
Category: Review Article
Overview
Východisko:
Degeneratívne postihnutie šľachy patrí medzi časté dôvody vyhľadania odbornej lekárskej pomoci. Prevalencia patelárnej tendinopatie dosiahla u volejbalových hráčov 45 %, u basketbalistov 32 %. U pravidelných hráčov tenisu bola pozorovaná prevalencia radiálnej epikondylalgie až 40%. Radiálna epikondylitída bola zaznamená až u 15 % pracujúcich, ktorí vykonávali opakovaný pohyb v zápästí.Cieľ:
Poukázať na etiopatogenetické súvislosti vzniku degeneratívneho procesu a zároveň predstaviť mechanizmy pôsobenia excentrického tréningu na tkanivo šľachy.Výsledky:
Úspešný manažment degeneratívneho postihnutia šľachy ostáva naďalej významným terapeutickým problémom. Konzervatívne ani operačné liečebné postupy často nedosahujú presvedčivé výsledky ani pre ordinujúceho lekára, ani pre pacienta. Excentrický tréning predstavuje veľmi efektívny terapeutický postup k ovplyvneniu degeneratívneho procesu. Exaktné prevedenie a pochopenie účinkov na neurofyziologickej a molekulárnej úrovni by malo patriť do všeobecného prehľadu zdravotníckych pracovníkov, ktorí sa s touto diagnózou stretávajú.Kľúčové slová:
excentrický pohyb, tendinopatia, rehabilitačná liečba tendinopatií, entezopatia, tendinózaÚVOD
Terminológia patologických procesov postihu-júcich tkanivo šliach bola dlhodobo nejednotná a čiastočne zmätočná (3). Ako základný pojem vyjadrujúci bolestivosť šľachy a jej okolia, vznika-júci na podklade preťaženia, by mal byť v súčasnosti používaný termín tendinopatia. V klinickej praxi, ako aj v literatúre, sa môžeme stretnúť takisto s označením tendinóza, ktorý je skôr vyhradený pre degeneratívne poškodenie šľachy, potvrdené zobrazovacím vyšetrením prípadne histologicky (28). Tendinóza je veľmi často klinicky nemá, ale môžeme ju považovať za istý „locus minoris resistantie“ vzniku tendinopatie. Určité skupiny autorov pojmy tendinopatia a tendinóza nerozlišujú (29). V minulosti bol často používaný termín tendinitída, ktorá však dominantne popisuje zápalovú komponentu chorobného procesu (2, 35). Pojem entezopatia vystihuje postihnutie úponovej časť šľachy zahŕňajúce peritenonium, perichondrium, časť hyalínnej chrupavky, periost a úponovú časť kosti (23). Výskyt týchto poškodení jednoznačne stúpa s rozšírením športových aktivít v spoločnosti. Šľachové ochorenia tvoria 30-50 % športových zranení (2). Prevalencia patelárnej tendinopatie dosiahla u volejbalových hráčov 45 %, u basketbalistov 32 %. U pravidelných hráčov tenisu bola pozorovaná prevalen-cia radiálnej epikondylalgie až 40 % (28). Bolestivý proces postihujúci šľachu nie je len doménou športovcov, ale aj určitých profesijných zameraní. Radiálna epikondylitída bola zaznamenaná až u 15 % pracujúcich, ktorí vykonávali opakovaný pohyb v zápästí (15). Podľa anatomickej lokalizácie môžeme rozdeliť tendinopatie postihujúce hornú (tab. 1), respektíve dolnú (tab. 2) končatinu (21).
Table 1. Tendinopatie hornej končatiny (Kolář 2009). 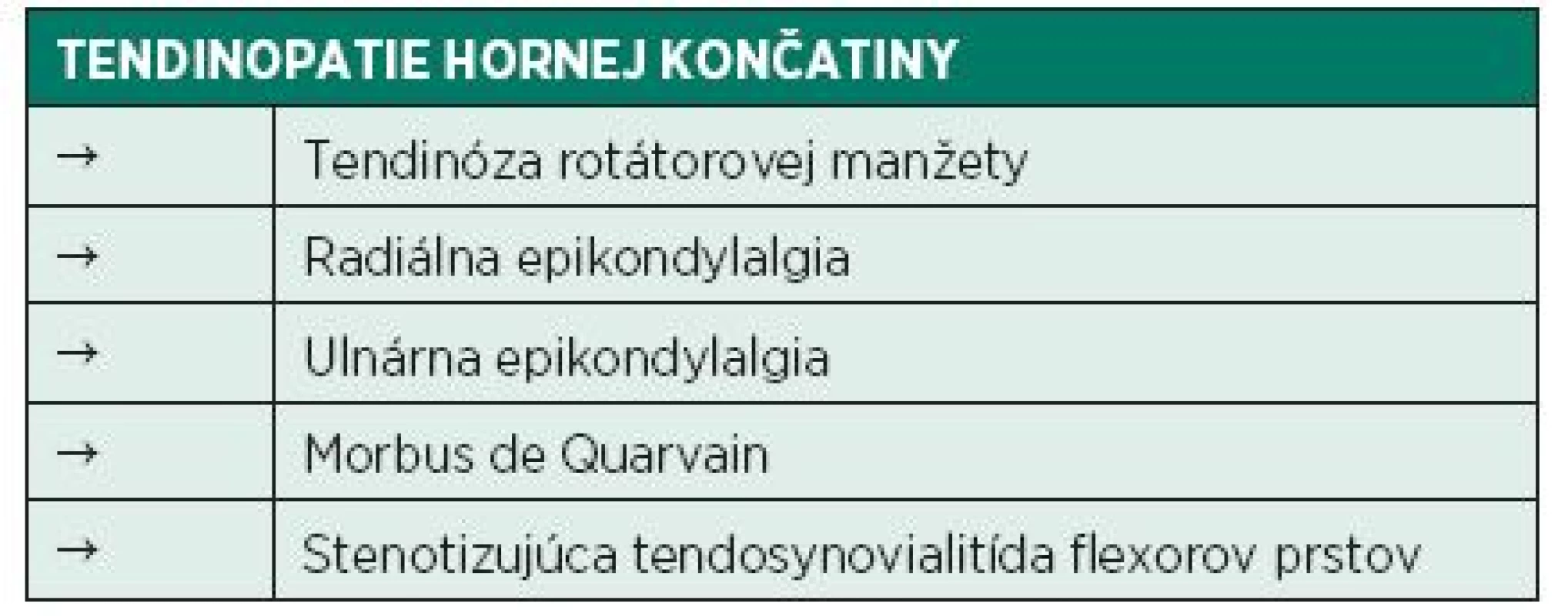
Table 2. Tendinopatie dolnej končatiny (Kolář 2009). 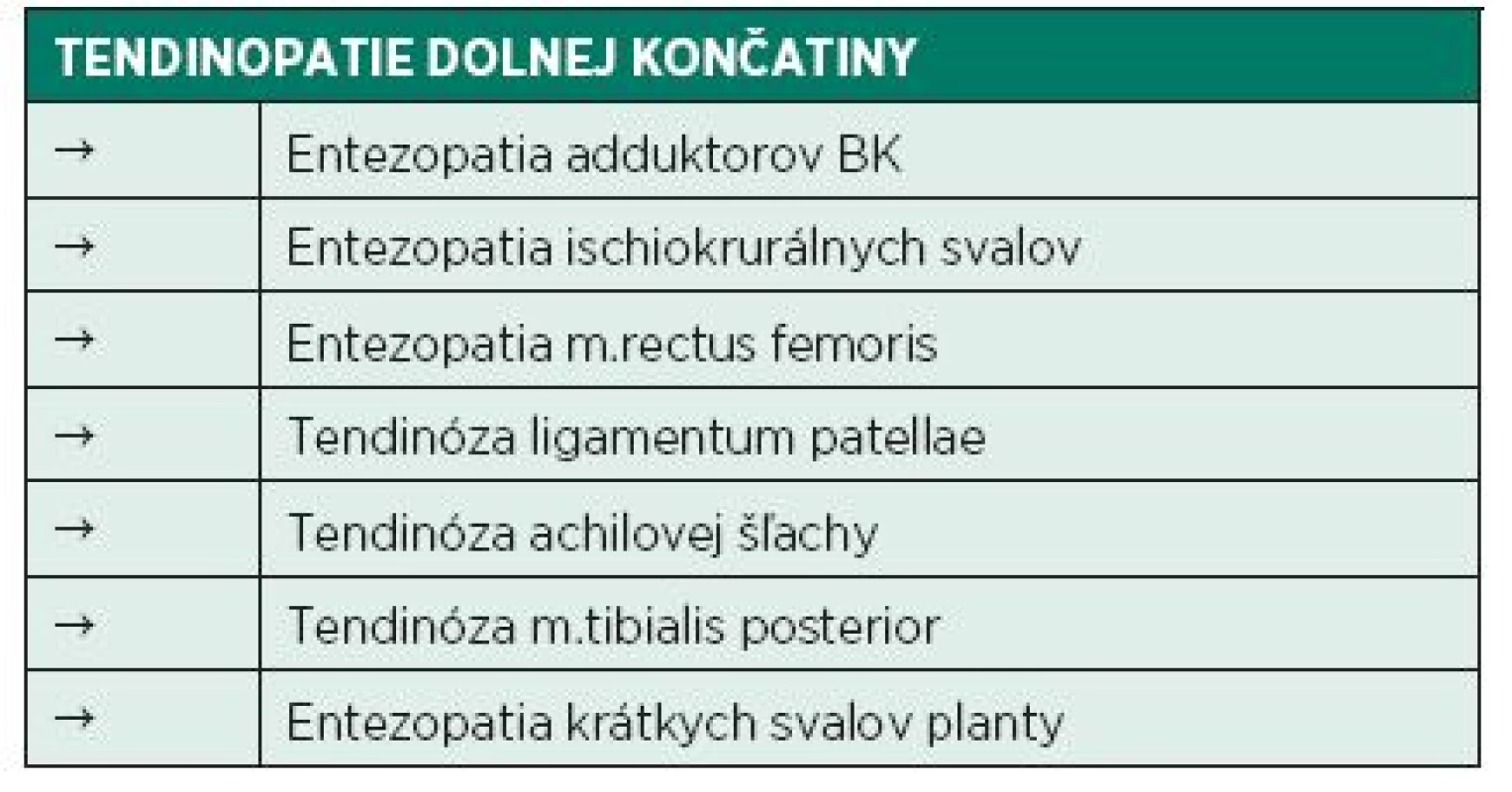
ETIOPATOGENETICKÉ SÚVISLOSTI
Podarilo sa pomenovať mnoho faktorov podporujúcich vznik tendinopatie, ale jednoznačný etiopatogenetický kľúč dosiaľ nebol identifikovaný. Veľmi zriedkavo je prítomný len jeden vyvolávajúci činiteľ, ktorý by spôsobil vznik ochorenia. Tieto rizikové faktory môžeme rozdeliť na vonkajšie a vnútorné (35). Pod pojmom vonkajšie (extrinsic) rozumieme predovšetkým biomechanickú záťaž vo forme pracovného zaradenia alebo športovej aktivity (35). Nemenej dôležité sú podmienky vykonávania aktivít, ako napr.: bežecký povrch, pretrénovanie, zlá technika, neergonomické pracovné prostredie alebo nevhodné športové pomôcky (40). Fajčenie, ako významný rizikový faktor, sa potvrdil pri výskyte radiálnej epikondylitídy, nie však pri vzniku tendinopatie rotátorovej manžety (34). Pravidelná medikácia nesteroidnými antiflogistikami, kortikoidmi, orálnymi kontraceptívami alebo fluórochinolón-mi je asociovaná so zvýšeným výskytom tendinopatií (28). Medzi faktory vnútorné (intrinsic) zaraďujeme vek pacienta, keďže proces starnutia vedie k zmenám elasticity kolagénových štruktúr a následne ku vzniku trhlín a rozvoju degenerácie tkaniva šľachy (17). Ďalšie systémové faktory, nakoľko súvisia s cievnym zásobením šľachy, pripomínajú rizikové faktory pre vznik artertiosklerózy. Patrí tu obezita, hyperlipidémia, diabetes mellitus, ako aj arteriálna hypertenzia (17). Genetická predispozícia pre vznik šľachovej dysfunkcie bola popísaná vo viacerých prácach (17, 19, 28). Potvrdila sa napríklad zvýšená incidencia tendinopatie achilovej šľachy u pacientov s krvnou skupinou O v rámci maďarskej a fínskej populácie (19, 22). El Khoury a kol. vo svojej práci zistili, že genetické varianty (COL5A1) kolagénu typ V α – reťazca sú asociované s vyšším výskytom achilovej tendinopatie u mužov (8). Prečo sa táto závislosť nepotvrdila aj u žien nie je známe. Diagnostika na úrovni génových polymorfizmov zďaleka nedosiahla každodennú klinickú prax, a preto je základným diagnostickým nástrojom okrem klinického a zobrazovacieho vyšetrenia identifikácia rizikových faktorov.
HISTOLOGICKÝ NÁLEZ
Základnou celulárnou zložkou sú tenoblasty a tenocyty (36). Extracelulárna komponenta šľachy je tvorená kolagénom typu I, elastínom a komplexom glykoproteínov, proteoglykánov a ďalších regulačných proteínov, ktoré sú zodpovedné predovšetkým za fyzikálne vlastnosti šľachy. Spotreba kyslíka je u väzov a šliach približne 7,5-krát nižšia ako u kostrových svalov. Tento nízky metabolický obrat a dobrá adaptácia na anaeróbne získavanie energie sú dôležitým predpokladom pre udržanie dlhodobého napätia vnútri šľachy (36). Na druhej strane relatívne nízke metabolické nároky vedú v čase poškodenia tkaniva šľachy k protrahovanému hojeniu. Základné histologické známky tendinopatie (obr. 1) sú vaskulárna hyperplázia a nezápalová vnútrošľachová degenerácia kolagénu, prejavujúce sa stenčením a poruchou organizácie kolagénových vláken (2). Dôležitým prejavom je aj infiltrácia nových ciev, ktorú označujeme ako neovaskularizácia a nerovnováha medzi novotvorbou a degradáciou jednotlivých zložiek matrixu (28). Makroskopicky sa to prejaví stratou jemnej, bielej a hladkej štruktúry šľachových vláken (2). Objavuje sa špirálovité, nodulárne alebo difúzne zhrubnutie, ako aj sivé sfarbenie tkaniva. Jednoznačný vyvolávateľ bolesti ako aj presná etiológia vzniku tendinopatie zostávajú neznáme (28). V literatúre nájdeme mnoho rozpracovaných teórií ich vzniku. Najpravdepodobnejšia je kombinácia mechanických a biochemických pochodov. Zdokumentovaný bol najmä vplyv látok ako substancia P, glutamát a laktát (36). Pokiaľ je šľacha v maximálnej kontrakcii, dochádza k parciálnej ischémii. Po uvoľnení prietoku sa vyplavujú voľné kyslikové radikály, ktoré môžu viesť k poškodeniu tkaniva. Peroxiredoxin 5 je enzymatický komplex, ktorý zabraňuje poškodeniu buniek pred oxidatívnym stresom. Jeho expresia bola u pacientov s tendinopatiou zvýšená (4). Porucha regulácie komplexu regulačného proteínu MMP, najmä zníženie tvorby MMP-2 a zvýšenie expresie MMP-3, významne redukuje schopnosť remodelácie a naopak podporuje degradáciu šľachy (36). Opakovaná neprimeraná záťaž môže viesť k poškodeniu tenocytov a uvoľneniu cytokínov a tie následne zvýšia expresiu MMP, ktorá vedie k degradácii extracelulárnej časti (36).
Image 1. Štrukturálne zmeny medzi zdravým tkanivom šľachy a tendinopatiou. 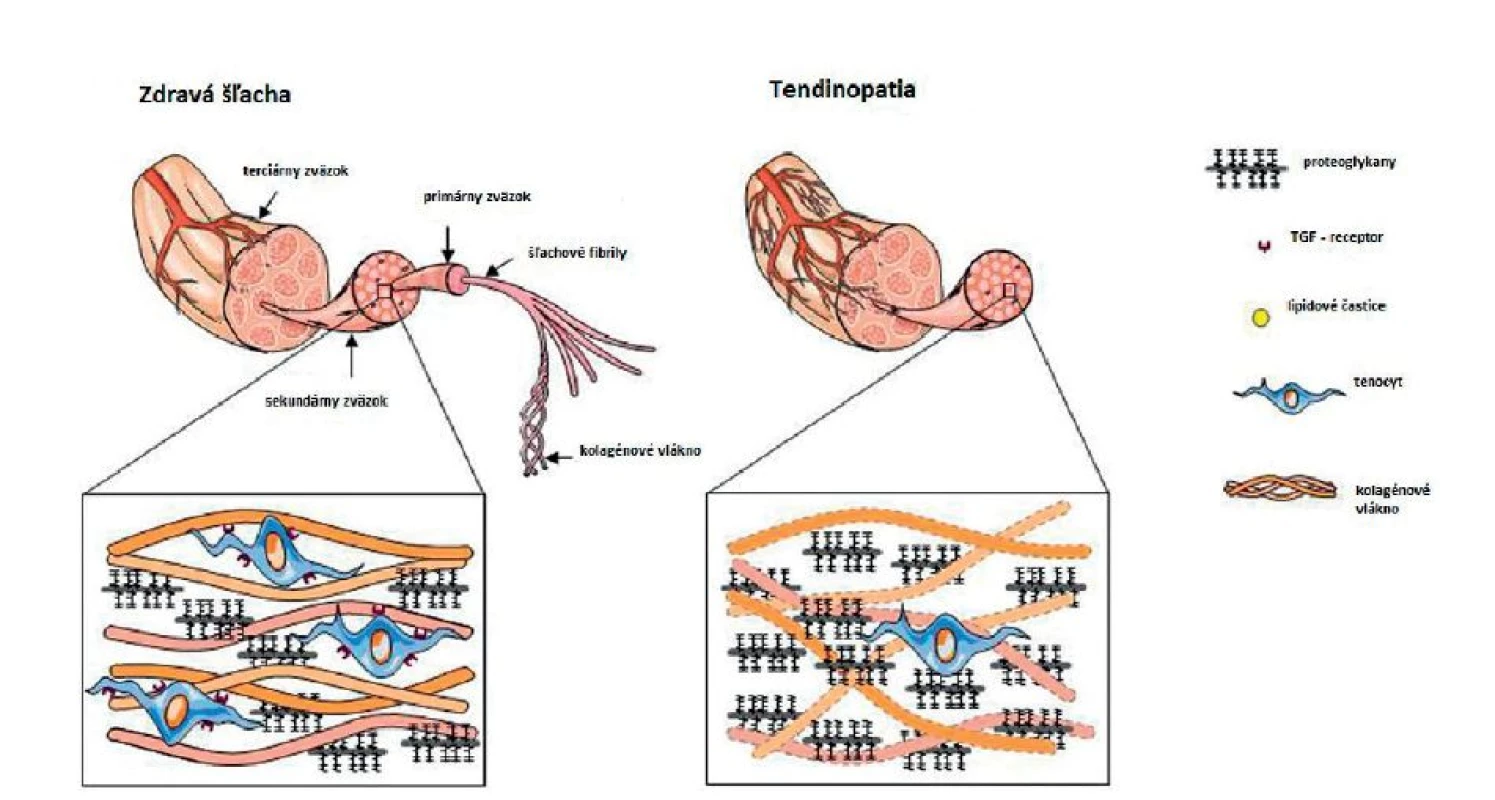
LIEČEBNÉ PRÍSTUPY
Liečebný prístup tendinopatií sa v posledných rokoch podstatne zmenil. Ale aj v súčasnosti sú v závislosti od geografickej polohy ako aj pracoviska výrazné rozdiely v manažmente liečby. V minulosti bol hlavným liečebným zásahom intenzívny šetriaci režim, ktorý určitý benefit priniesol, ale negatívnym spôsobom ovplyvnil množstvo aktívnych kolagénových vláken (32). Takisto využívanie protizápalovej terapie stratilo po identifikácii degeneratívnych procesov svoje opodstatnenie (3). Lokálna aplikácia kortikosteroidov vedie k ďalšej dezorganizácii kolagénových vláken, znižuje proliferáciu buniek a naopak stimuluje bunkovú apoptózu (7). Napriek tomu patrí naďalej k určitému štandardnému postupu liečby tendinopatií. Rozsiahle štúdie síce potvrdili ich krátkodobý benefit, v prípade dlhotrvajúceho efektu je ich úspešnosť nedostatočná (13). Aktuálne sa medzi hlavné konzervatívne liečebné metódy zaraďuje aplikácia rázovej vlny, rehabilitačná liečba s využitím prostriedkov fyzikálnej terapie a kinezioterapie, nitroglycerinové náplaste, aplikácia krvnou plazmou alebo proloterapia. (28).
EXCENTRICKÝ POHYB
V súčasnosti je najpreferovanejším pohybovým režimom pre terapiu tendinopatií excentrický pohyb. Prvýkrát bol predstavený Adolfom Fickom v roku 1882 so záverom, že aktivita svalu, pri ktorej sa svalové vlákno predlžuje, môže vyprodukovať väčšiu silu, ako keď sa svalové vlákno skracuje (5). A. V. Hill asi o 50 rokov neskôr zistil, že energetická náročnosť excentrického pohybu je výrazne nižšia oproti izometrickej alebo koncentrickej kontrakcii (25). Praktické využitie ale bolo publikované až v roku 1952 kolektívom autorov Abottom, Biglandom a Ritchiem, ktorí vo svojom pokuse zapojili oproti sebe dva bicyklové ergometre a zistili, že omnoho slabšia žena, ktorá ale vykonáva excentrickú kontrakciu, dokáže „pretlačiť“ silnejšieho muža (25). Ďalšie desaťročia boli poznačené iba malým záujmom odbornej verejnosti o molekulárne, chemické a biomechanické zákonitosti fungovania excentrickej kontrakcie. Excentrický pohyb je charakterizovaný vlastnosťami, ktorými sa odlišuje od kontrakcie koncentrickej alebo izometrickej:
- Molekulárne
- Energetické
- Štrukturálne
- Neurofyziologické
Molekulárnou podstatou koncentrickej svalovej kontrakcie je vytvorenie tzv. priečnych mostíkov medzi makromolekulou aktínu a myozínu (39). Opakované ATP – dependentné spájanie a rozpájanie týchto molekúl je generátorom svalového napätia v ľudskom organizme. Pri excentrickom pohybe dochádza k zapojeniu tretieho mikrofilamenta s názvom titín. Jeho úlohou je prostredníctvom väzby s aktínom a molekulami vápnika predĺženie sarkoméry, a tým elongongácia celého svalového vlákna (16). Pokiaľ je energia potrebná na aktiváciu svalu nižšia ako energia, ktorá vznikne jeho činnosťou, môže sval túto prebytočnú energiu absorbovať. Následne môže dôjsť k jej uvoľneniu vo forme tepla, alebo sa môže prechodne uložiť vo forme tzv. elastickej potenciálnej energie. Túto formu energie môže sval ďalej použiť pri následnej koncentrickej fáze kontrakcie. Tento fyzikálny dej, pružinový efekt (SSC), je podstatou plyometrických cvičení (25). Ich zapojenie do tréningových procesov s pozitívnym efektom bolo verifikované viacerými prácami (6, 26, 31). Základným informátorom stavu napätia svalových vláken sú svalové vretienka a Golgiho šľachové telieska. Svalové vretienko, ako komparátor napätia intrafuzálnych a extrafuzálnych vláken, je cez ekvatoriálne oblasti napojené na gamasystém, ktorý sa podieľa na regulácii svalového napätia (12). Šľachové Golgiho telieska majú ochranný vplyv pri sukcesívnom pretiahnutí svalu (38). Potvrdením sledovaní mohutnejšej proprireceptívnej aferentácie pri excentrickom pohybe je aj práca Fanga a kol., ktorá poukázala na výraznejšiu elektroencefalografickú aktivitu pri excentrickom pohybe v motorickej, ale aj parietálnej oblasti (10). Povrchovou elektromyografiou bola verifikovaná naopak nižšia aktivita zapojenia motorických jednotiek v porovnaní s koncentrickou aktivitou svalu. Výsledkom je, že sval aktivuje pre vygenerovanie určitého svalového momentu pri excentrickej kontrakcii menej svalových vláken (27). Presná neurofyziologická podstata nie je známa, ale uvažuje sa o selektívnej aktivácii vysokoprahových motorických jednotiek a presynaptickej inhibícii Ia vláken (9). Riadiaci mechanizmus ale zvyšuje riziko vzniku svalového preťaženia označovaného ako svalová horúčka (DOMS). Tento negatívny štrukturálny efekt excentrickej záťaže, vrcholiaci 24–48 hodín po sukcesívnom zaťažení, spôsobuje disrupcie sarkolémy a myobrilárnych komponent, fragmentáciu sarkoplazmattického retikula, opuch mitochondriálneho systému, ako aj zmeny na úrovni cytolazmatickej matrix (9). Všetky tieto štrukturálne deformácie na mikroskopickej úrovni vedú k rozvoju zápalovej kaskády (20). Excentrické zaťaženie má na druhej strane ale množstvo pozitívnych štrukturálnych prejavov. Viaceré práce potvrdili výraznejšiu svalovú hypertrofiu a zlepšenie svalovej sily až 3,5-násobne v porovnaní s tréningom s prevahou koncentrickej kontrakcie (1, 11). Dochádza k zvýšeniu počtu sarkomér vo svalovej myofibrile, ako aj počtu reziduálnych mostíkov (18). Pre terapiu tendinopatií je dôležitý predovšetkým efekt mechanotransdukcie, teda schopnosti indukovať určitým mechanickým stimulom expresiu niektorých génov. Heinemier a kol. dokázali v prípade excentrického pôsobenia signifikantný nárast expresie dôležitých rastových faktorov pre obnovu degenerovanej celulárnej a matrixovej komponenty, ako napr.: CTGF, LOX, MMP-2 a MMP-9 (14). Langberg a kol. sledovali vo svojej práci zvýšenie syntézy kolagénu po 12-týždňovom excentrickom programe u zdravých a postihnutých jedincov s tendinopatiou achilovej šlachy (24). U postihnutých šliach došlo k signifikantnému nárastu syntézy kolagénu predovšetkým typu I, ktorý je hlavným zástupcom triedy kolagénov v tkanive šľachy. Nárast taktiež koreloval s ústupom klinických symptómov (24). Ohberg a kol. dokázali sonograficky po absolvovaní 12-týždňového excentrického tréningu redukciu patologických neovaskularizácií prítomných v degeneratívne zmenenom tkanive šľachy (30). Dôležitým neurofyziologickým mechanizmom efektivity excentrickej kontrakcie je aj habituácia na bolestivý podnet v dôsledku niekoľkotýždňového tréningu, kedy počas excentrickej kontrakcie k provokácii bolesti priamo dochádza (28).
ZÁVER
Úspešný manažment degeneratívneho postihnutia šľachy ostáva naďalej významným terapeutickým problémom (33). Konzervatívne ani operačné liečebné postupy nedosahujú často presvedčivé výsledky ani pre ordinujúceho lekára, ani pre pacienta. S ohľadom na diagnostickú a terapeutickú postupnosť pri klinickom podozrení na tendinopatiu bol Alfredsonom publikovaný tzv. guideline (obr. 2) pri tendinopatii neúponovej časti Achilovej šlachy (obr. 3) (3). Excentrický tréning je nasadzovaný po dobu 6-12 týždňov okamžite po vylúčení ruptúry, resp. zápalovej etiológie bolesti. Využitie excentrickej kontrakcie bolo prvýkrát predstavené Stanishom a kol. v roku 1986 ako možná neinvazívna intervencia pre liečbu tendinopatie (37). Postupne sa prvky excentrického zapojenia svalu etablovali aj do procesu komplexnej rehabilitačnej liečby. Nejednotnosť pretrváva ale v dávkovaní záťaže. Na základe odporúčaní rôznych autorov sa javí ako najoptimálnejšia dávka 3 setov po 15 opakovaní 2-krát denne po dobu 12 týždňov (3, 20, 37). Bolesť, ktorá vzniká počas pohybu, je akceptovaná, nesmie ale po ukončení tréningu ďalej progredovať. V prípade dobrej kondície alebo nutnosti modifikácie liečebného režimu môžeme použiť aj prídavnú záťaž (obr. 4). Excentrický tréning sa tak stal efektívnou metodikou pre terapiu degeneratívneho postihnutia šľachy akejkoľvek lokalizácie. Exaktné prevedenie a pochopenie účinkov na neurofyziologickej a molekulárnej úrovni by malo patriť do všeobecného prehľadu zdravotníckych pracovníkov, ktorí sa s touto diagnózou stretávajú.
Image 2. Alfredsonova schéma manažmentu liečby tendinopatie achilovej šľachy. 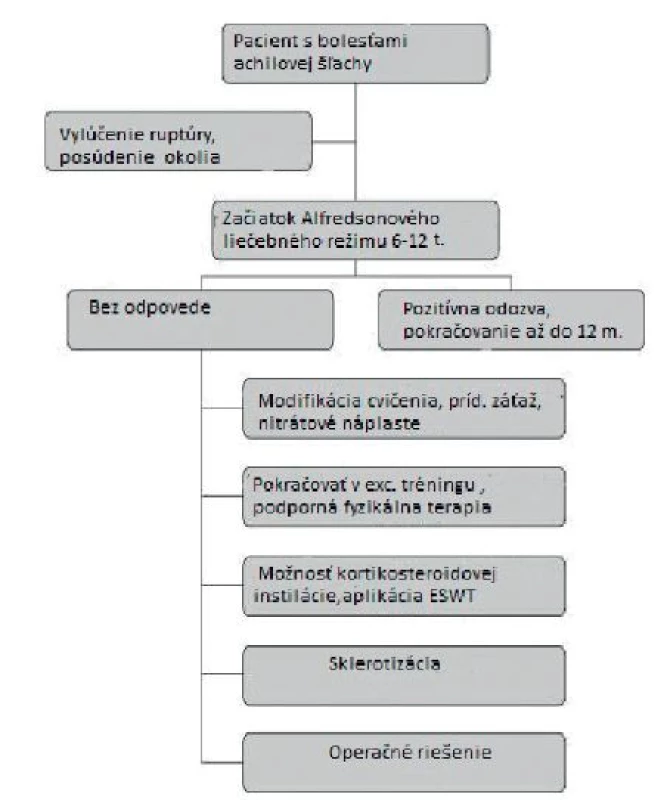
Image 3. Excentrický tréning pri tendinopatií achilovej šľachy. 
Image 4. Excentrický tréning pri tendinopatií achilovej šľachy s prídavnou záťažou. 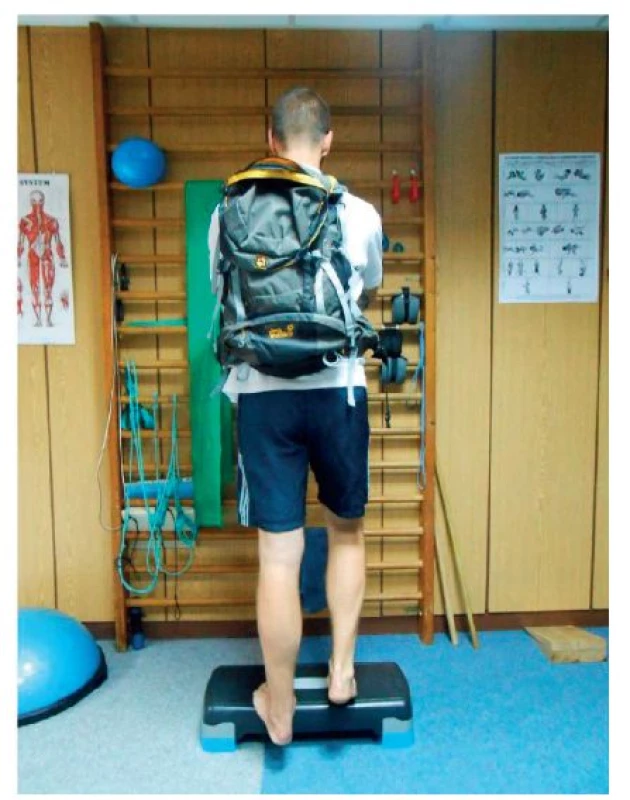
Skratky:
SSC - stretch shortening cycle
DOMS - delayed onset muscle soreness
CTGF - connective tissue growth factor
LOX - lysil oxidase
MMP – 2 - metalloproteinase 2
MMP – 3 - metalloproteinase 3
MMP – 9 - metalloproteinase 9
Adresa pro korespondenci:
MUDr. Radoslav Orenčák
REHAPRO
Rázusova 1
071 01 Michalovce
Slovenská republika
e-mail: radoslav.orencak@gmail.com
Sources
1. ADAMS, G. R., CHENG, D. C., HADDAD, F., BALDWIN, K. M.: Skeletal muscle hypertrophy in response to isometric, lengthening, and shortening training bouts of equivalent duration. Journal of Applied Physiology, 96, 2004,5, s. 1613-1618.
2. ALFREDSON, H.: Chronic pain in the Achilles tendon. Aspetar Sports Medicine Journal, 2, 2013, 1, s. 18-22.
3. ALFREDSON, H., COOK, J.: A treatment algorithm for managing Achilles tendinopathy: new treatment options. British Journal of Sports Medicine, 41, 2007, 4, s. 211-216.
4. BESTWICK, C. S., MAFFULLI, N.: Reactive oxygen species and tendon problems: review and hypothesis. Sports Medicine and Arthroscopy Review, 8, 2000, 1, s. 6-16.
5. BUBBICO, A., KRAVITZ, L.: Eccentric exercise. IDEA Fitness Journal, 7, 2010, 9, s. 50-59.
6. DE MARCHE BALDON, R., LOBATO, D. F. M., YOSHIMATSU, A. P., DOS SANTOS, A. F. et al.: Effect of plyometric training on lower limb biomechanics in females. Clinical Journal of Sport Medicine, 24, 2014, 1, s. 44-50.
7. DEAN, B. J. F., LOSTIS, E., OAKLEY, T., ROMBACH, I. et al.: The risks and benefits of glucocorticoid treatment for tendinopathy: A systematic review of the effects of local glucocorticoid on tendon. In Seminars in arthritis and rheumatism. Elsevier, 43, 2014, 3, s. 570-576.
8. EL KHOURY, L., POSTHUMUS, M., COLLINS, M., RIBBANS, W. et al.: 82 The COL5A1 gene and risk of Achilles tendon pathology in a British Cohort. British Journal of Sports Medicine, 48, 2014, (Suppl. 2), s. A54-A54.
9. ENOKA, R. M.: Eccentric contractions require unique activation strategies by the nervous system. Journal of Applied Physiology, 81, 1996, 6, s. 2339-2346.
10. FANG, Y., SIEMIONOW, V., SAHGAL, V., XIONG, F. et al.: Greater movement-related cortical potential during human eccentric versus concentric muscle contractions. Journal of Neurophysiology, 86, 2001, 4, s. 1764-1772.
11. FARTHING, J. P., CHILIBECK P. D.: The effects of eccentric and concentric training at different velocities on muscle hypertrophy. European Jurnal of Aplied Pysiology, 89, 2003, 6, s. 576-586.
12. GÚTH, A., ČERMÁK, J., MALÝ, M., GÚTH, A. et al.: Vyšetrovacie a liečebné metodiky pre fyzioterapeutov. Edtion ed.: Liečreh Gúth, 1998. ISBN 8088932025.
13. HART, L.: Corticosteroid and other injections in the management of tendinopathies: a review. Clinical Journal of Sport Medicine, 21, 2011, 6, s. 540-541.
14. HEINEMEIER, K. M., OLESEN, J., HADDAD, F., LANGBERG, H. et al.: Expression of collagen and related growth factors in rat tendon and skeletal muscle in response to specific contraction types. The Journal of Physiology, 582, 2007, 3, s. 1303-1316.
15. HERD, C. R., MESERVE, B. B.: A systematic review of the effectiveness of manipulative therapy in treating lateral epicondylalgia. Journal of Manual & Manipulative Therapy, 16, 2008, 4, s. 225-237.
16. HERZOG, W.: The role of titin in eccentric muscle contraction. The Journal of Experimental Biology, 217, 2014, 16, s. 2825-2833.
17. HOLMES, G. B., LIN J.: Etiologic factors associated with symptomatic achilles tendinopathy. Foot & Ankle International, 27, 2006, 11, s. 952-959.
18. HORTOBÁGYI, T., ZHENG, D., WEIDNER, M., LAMBERT, N. J. et al.: The influence of aging on muscle strength and muscle fiber characteristics with special reference to eccentric strength. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences, 50, 1995, 6, s. B399-B406.
19. JOZSA, L., BALINT, J., KANNUS, P., REFFY, A. et al.: Distribution of blood groups in patients with tendon rupture. An analysis of 832 cases. Journal of Bone & Joint Surgery, British Volume, 71, 1989, 2, s. 272-274.
20. KANDA, K., SUGAMA, K., HAYASHIDA, H., SAKUMA, J. et al.: Eccentric exercise-induced delayed-onset muscle soreness and changes in markers of muscle damage and inflammation. Exerc. Immunol. Rev, 19, 2013, s. 72-85.
21. KOLÁŘ, P.: Rehabilitace v klinické praxi. Edtion ed.: Galén, 2009. ISBN 8072626574.
22. KUJALA, U., JÄRVINEN, M., NATRI, A., LEHTO, M. et al.: ABO blood groups and musculoskeletal injuries. Injury, 23, 1992, 2, s. 131-133.
23. KUJALA, U. M., SARNA, S., KAPRIO, J.: Cumulative incidence of achilles tendon rupture and tendinopathy in male former elite athletes. Clinical Journal of Sport Medicine, 15, 2005, 3, s. 133-135.
24. LANGBERG, H., ELLINGSGAARD, H., MADSEN, T., JANSSON, J. et al.: Eccentric rehabilitation exercise increases peritendinous type I collagen synthesis in humans with Achilles tendinosis. Scandinavian Journal of Medicine & Science in Sports,17, 2007, 1, s. 61-66.
25. LINDSTEDT, S., LASTAYO, P., REICH, T.: When active muscles lengthen: properties and consequences of eccentric contractions. Physiology, 16, 2001, 6, s. 256-261.
26. MALISOUX, L., FRANCAUX, M., NIELENS, H., THEISEN D.: Stretch-shortening cycle exercises: an effective training paradigm to enhance power output of human single muscle fibers. Journal of Applied Physiology, 100, 2006, 3, s. 771-779.
27. MORITANI, T., MURAMATSU, S., MURO, M.: Activity of motor units during concentric and eccentric contractions1. American Journal of Physical Medicine & Rehabilitation, 66, 1987, 6, s. 338-350.
28. MURTAUGH, B., IHM, J. M.: Eccentric training for the treatment of tendinopathies. Current Sports Medicine Reports, 12, 2013, 3, s. 175-182.
29. NOURISSAT, G., HOUARD, X., SELLAM, J., DUPREZ, D. et al: Use of autologous growth factors in aging tendon and chronic tendinopathy. Frontiers in Bioscience (Elite edition), 2013, 5, s. 911.
30. ÖHBERG, L., LORENTZON, R., ALFREDSON, H.: Neo-vascularisation in Achilles tendons with painful tendinosis but not in normal tendons: an ultrasonographic investigation. Knee Surgery, Sports Traumatology, Arthroscopy, 9, 2001, 4, s. 233-238.
31. OZBAR, N., ATES, S., AGOPYAN, A: The effect of 8-week plyometric training on leg power, jump and sprint performance in female soccer player. Journal of Strength and Conditioning Research/National Strength & Conditioning Association, 2014.
32. PEĆINA, M., IVKOVIĆ, A., BOJANIĆ, I., BRČIĆ, L. et al.: Patellar tendinopathy: histopathological examination and follow-up of surgical treatment. Acta Chir. Orthop. Traumatol. Cechoslov, 77, 2010, 4, s. 277-283.
33. REES, J., LICHTWARK, G. A., WOLMAN, R., WILSON A.: The mechanism for efficacy of eccentric loading in Achilles tendon injury; an in vivo study in humans. Rheumatology (Oxford), 47, 2008, 10, s. 1493-1497.
34. RECHARDT, M., SHIRI, R., KARPPINEN, J., JULA, A. et al.: Lifestyle and metabolic factors in relation to shoulder pain and rotator cuff tendinitis: a population-based study. BMC Musculoskeletal Disorders, 11, 2010, 1, s. 165.
35. RILEY, G.: The pathogenesis of tendinopathy. A molecular perspective. Rheumatology (Oxford), 43, 2004, 2, s. 131-142.
36. SHARMA, P., MAFFULLI, N.: Tendon injury and tendinopathy: healing and repair. The Journal of Bone & Joint Surgery, 87, 2005, 1, s. 187-202.
37. STANISH, W. D., RUBINOVICH, R. M., CURWIN, S.: Eccentric exercise in chronic tendinitis. Clinical Orthopaedics and Related Research, 208, 1986, s. 65-68.
38. VÉLE, F.: Kineziologie pro klinickou praxi. Edtion ed.: Grada Publishing, 1997. ISBN 8071692565.
39. VÉLE, F.: Kineziologie, 2. rozšírene a prepracované vyd. Edtion ed. Praha, Triton, 2006. 375 s., ISBN 80-7254-837.
40. WILLEMS, T. M., DE CLERCQ, D., DELBAERE, K., VANDERSTRAETEN, G. et al.: A prospective study of gait related risk factors for exercise-related lower leg pain. Gait & Posture, 23, 2006, 1, s. 91-98.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2015 Issue 4-
All articles in this issue
- Dysfagie po cévní mozkové příhodě
- Efekt terapeutického pobytu se speleoterapií na variabilitu srdeční frekvence dětských pacientů s asthma bronchiale
- Plastika předního zkříženého vazu metodou press-fit femorální fixace:Specifika v rehabilitační léčbě
- EMG analýza vlivu vodního prostředí na chůzi u starších osob
- Základy rehabilitačních technik u pacientů s dysfagií po resekcích nádorů orofaryngeální oblasti
- Využitie excentrického pohybu v liečbe tendinopatií
- Vplyv tréningu na nestabilných podložkách na parametre rovnováhy po plastike predného skríženého väzu
- Sledovanie pacienta s diagnózou Juvenilná dermatomyozitída
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Plastika předního zkříženého vazu metodou press-fit femorální fixace:Specifika v rehabilitační léčbě
- Základy rehabilitačních technik u pacientů s dysfagií po resekcích nádorů orofaryngeální oblasti
- Využitie excentrického pohybu v liečbe tendinopatií
- Dysfagie po cévní mozkové příhodě
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

