-
Medical journals
- Career
Primární retroperitoneální mucinózní cystadenokarci-nom v těhotenství – kazuistika
Authors: M. Linter-Kapišinská 1; J. Majernik 1; A. Ryška 2; V. Ninger 1
Authors‘ workplace: Chirurgické oddělení Chrudimské nemocnice, Nemocnice Pardubického kraje, a. s. 1; Fingerlandův ústav patologie, Lékařská fakulta Univerzity Karlovy a Fakultní nemocnice Hradec Králové 2
Published in: Rozhl. Chir., 2021, roč. 100, č. 7, s. 357-360.
Category: Case Report
doi: https://doi.org/10.33699/PIS.2021.100.7.357–360Overview
Úvod: Primární retroperitoneální mucinózní cystadenom (PRMC) a jeho maligní varianta cystadenokarcinom jsou extrémně vzácné nádory, o kterých víme pouze z kazuistik a souhrnných sdělení. Jedná se o cystický tumor retroperitonea, který je dlouho asymptomatický a dosahuje značných rozměrů. Vyskytuje se převážně u žen.
Kazuistika: Prezentujeme případ 38leté jinak zdravé ženy, u které byla během porodu císařským řezem zjištěna rezistence v pravém mezogastriu. Porod byl ukončen bez chirurgické intervence. Výše uvedena rezistence byla dovyšetřena ultrazvukem, výpočetní tomografií i magnetickou rezonancí. Výsledkem všech zobrazovacích vyšetření byla solidně cystická bilokulární expanze, která imponovala jako mezenteriální cysta parakolicky vpravo. Pacientka byla po celou dobu asymptomatická, pouze s hmatnou rezistencí břišní stěny. V listopadu 2020 pacientka podstoupila plánovanou operaci – exstirpaci cystického ložiska a profylaktickou apendektomii. Operace byla vedena klasicky, přístup střední laparotomií, bez peroperační perforace cystického tumoru a bez komplikací v pooperačním období. Závěrem histopatologického vyšetření byla maligní varianta PRMC. Pacientka je dále zcela bez obtíží, sledovaná na onkologii.
Závěr: Cílem léčby je kompletní chirurgické odstranění tumoru bez jeho peroperační perforace. Vzhledem k ojedinělému výskytu onemocnění neexistují doporučené postupy k diagnostice a léčbě PRMC. PRMC je sice raritní tumor, ale právě proto by měl být součástí diferenciální diagnostiky cystických ložisek retroperitonea, zejména u mladých žen.
Klíčová slova:
mucinózní cystadenom – cystický tumor těhotných – tumor retroperitonea
Úvod
Primární retroperitoneální mucinózní cystadenom (PRMC) je vzácný benigní tumor. Maligní varianta − cystadenokarcinom – je obzvlášť raritní. Nádor se objevuje většinou u žen různého věku. Symptomatickým se stává až po dosažení určité velikosti, při vlastní infekci či perforaci. Projevuje se nespecificky jako intermitentní bolest břicha a hmatná rezistence břišní stěny. Předoperační diagnóza je častokrát nemožná a vyplyne až z definitivního histopatologického vyšetření. Doposud bylo ve světě publikováno 73 případů u žen, 5 případů u mužů a celkem 1 případ v ČR [1,3,9].
Kazuistika
Prezentujeme případ 38leté jinak zdravé ženy, bez chronické medikace a bez závažné rodinné anamnézy. Z osobní anamnézy stojí za zmínku pouze porod císařským řezem v roce 2013. V únoru 2020 podstoupila plánovaný porod opět císařským řezem. Jednalo se o zdravý donošený plod větších rozměrů. Porodník při orientační revizi dutiny břišní během sekce zjistil hmatnou rezistenci v pravém mezogastriu. Ještě v celkové anestezii za přítomnosti chirurga bylo provedeno ultrazvukové vyšetření (UZ) a následně i CT břicha s kontrastem. Na CT se zobrazovala solidně cystická bilokulární expanze v retroperitoneu vpravo s kalcifikacemi ve stěně, která intimně naléhala na pravou ledvinu. Ložisko nijak nesouviselo s pankreatem. Rozměry jednotlivých porcí byly 11 a 7,5 cm v průměru (Obr. 1, 2). Sekce byla ukončena bez chirurgické intervence. Porod i další průběh hospitalizace byly bez komplikací. V březnu 2020 byl již ambulantně proveden kontrolní UZ břicha, kde přetrvávala solidně cystická expanze v pravém retroperitoneu beze změny velikosti. Kromě hmatné rezistence přes břišní stěnu byla pacientka nadále bez obtíží. V květnu 2020 jsme zopakovali CT břicha a malé pánve. Expanze byla hodnocena jako mezenteriální cysta parakolicky vpravo a došlo k mírné regresi velikosti. Koncem června 2020 bylo doplněno MRI, kde se potvrdila výše uvedená pracovní diagnóza (Obr. 3). V srpnu 2020 byla indikovaná exstirpace cysty a operace se naplánovala na listopad 2020. Poslední předoperační UZ břicha v říjnu 2020 ukázal stacionární velikost a lokalizaci expanze. Operace byla provedena plánovaně 26. 11. 2020. Cystická expanze byla kompletně odstraněna bez vlastní peroperační perforace. Exstirpát vážil 666 g (Obr. 4). Součástí operace byla i profylaktická apendektomie. Výkon byl proveden klasicky a zvolili jsme přístup střední laparotomií rozšířenou do epigastria i podbřišku. Při preparaci jsme použili harmonický skalpel. Retroperitoneum nebylo šito a střední laparotomie byla šita v jedné vrstvě. Drén z retroperitonea byl odstraněn 1. pooperační den. Operace i další průběh hospitalizace byly bez komplikací. Pacientka byla propuštěna 4. pooperační den. Ambulantní kontrola proběhla 11. pooperační den, rána byla zhojena primárně s následným odstraněním stehů. Po definitivním histopatologickém vyšetření a potvrzení diagnózy primárního retroperitoneálního mucinózního cystadenokarcinomu (Obr. 5, 6) byla pacientka zařazena do mezioborového indikačního semináře. Aktuálně je dispenzarizovaná na onkologii a nadále bez obtíží.
Image 1. CT břicha, koronární řez
Bilokulární expanze v pravém retroperitoneu v intimním vztahu k pravé ledvině.
Fig. 1: Abdominal CT, coronary view
Bilocular expansion in the right retroperitoneum in close relationship with the right kidney.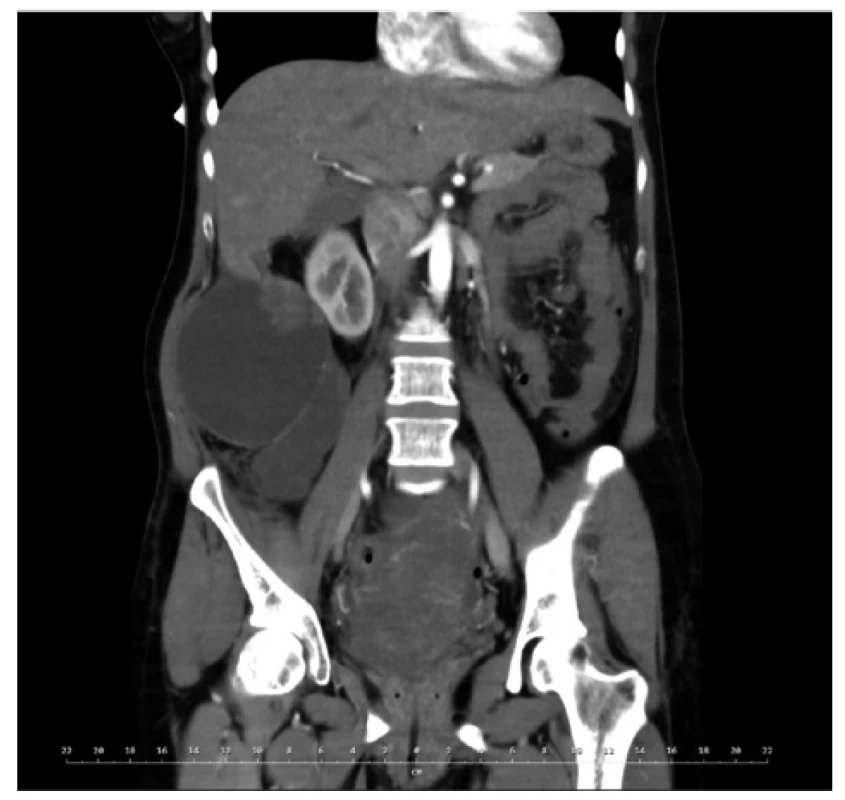
Image 2. CT břicha, axiální řez.
Bilokulární expanze v pravém retroperitoneu.
Fig. 2: Abdominal CT, axial view.
Bilocular expansion in the right retroperitoneum.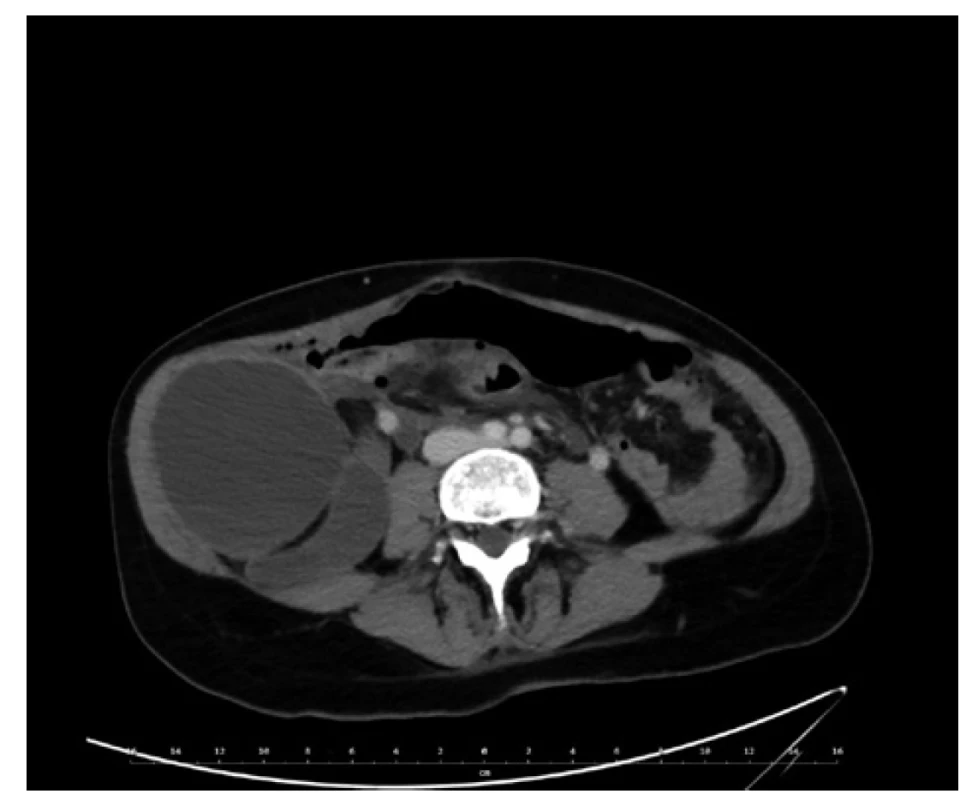
Image 3. MRI břicha, koronární řez
Jedna z porcí cystické expanze v intimním vztahu k pravé ledvině.
Fig. 3: Abdominal MRI, coronary view
Part of the cystic expansion in close relationship with the right kidney.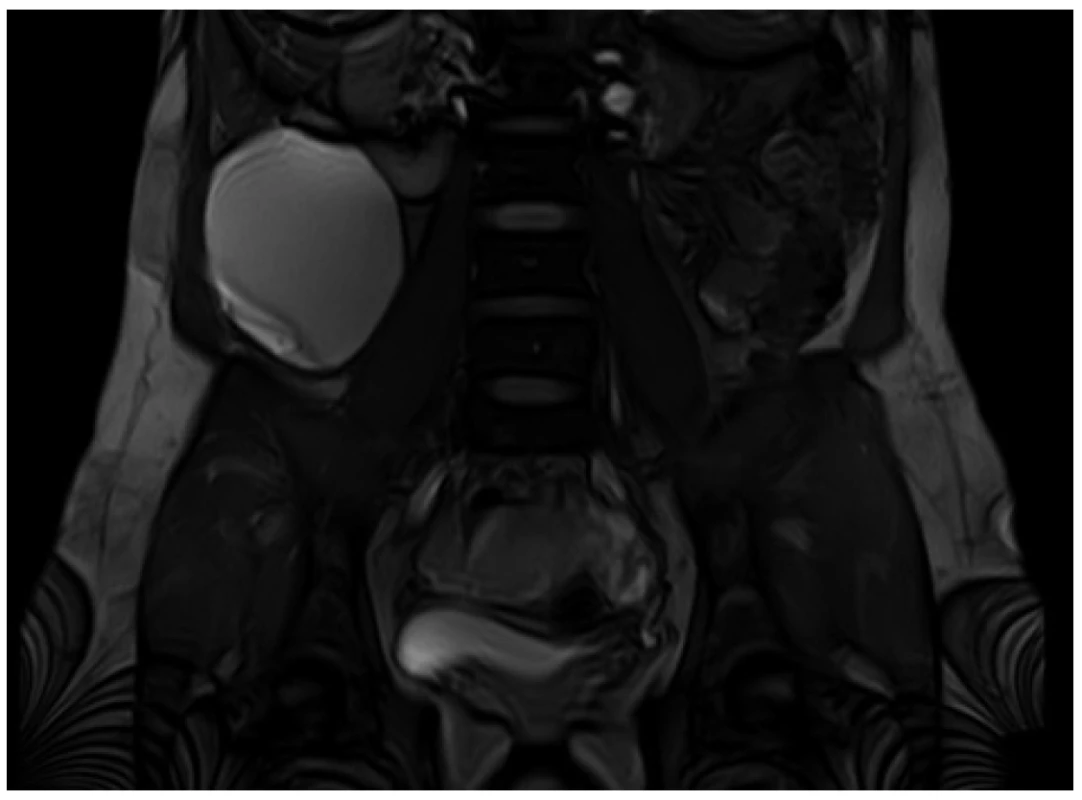
Image 4. Makroskopická fotografie exstirpovaného tumoru s hmotností 666 g
Fig. 4: Macroscopic photography of the removed tumor with weight of 666 g
Image 5. Mikroskopický vzhled zbytků adenomu s tubulární úpravou (vlevo) a maligní transformace s papilární úpravou (vpra-vo) se silným vazivovým pouzdrem
Barvení HE
Fig.5: Microscopic aspect of the residual adenoma with tubular form (left) and malignant transformation with papillary form (right) with solid fibrous capsule
Staining HE.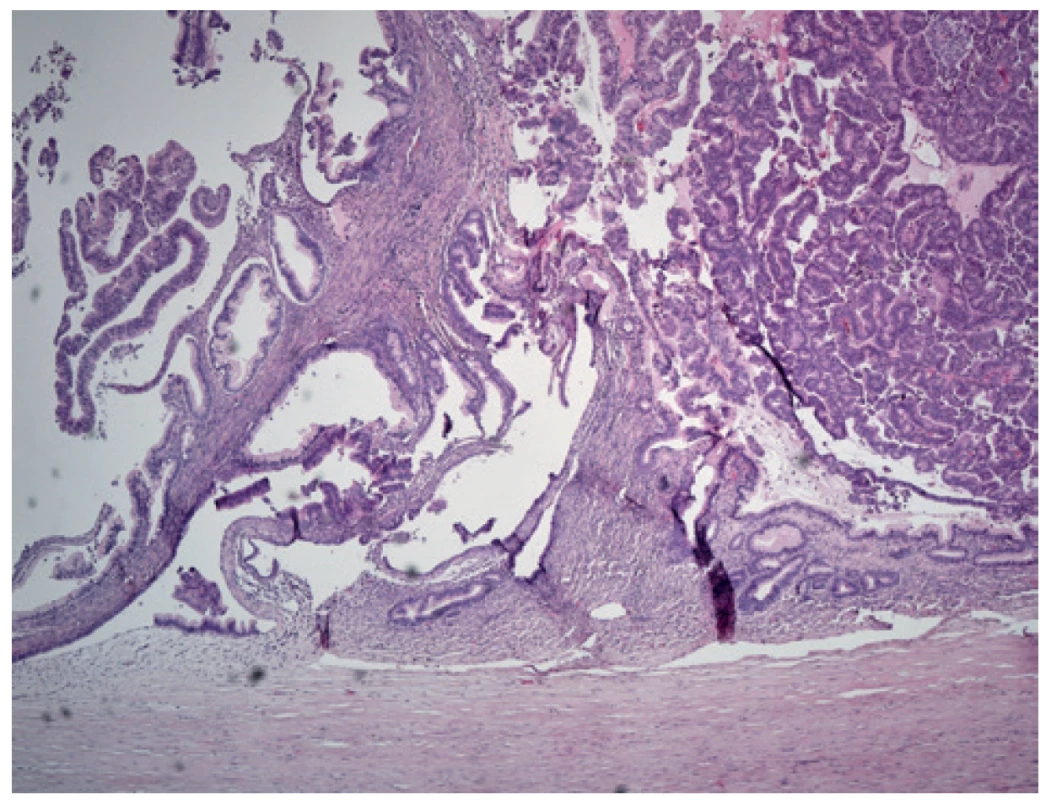
Image 6. Imunohistochemie: silná difuzní jaderná exprese p53 v malignizované komponentě (vlevo), původní struktury cystade-nomu (vpravo)
Fig. 6: Immunohistochemical examination: massive expression of nuclear p53 in malignant form (left), primary structure of cystadenoma (right)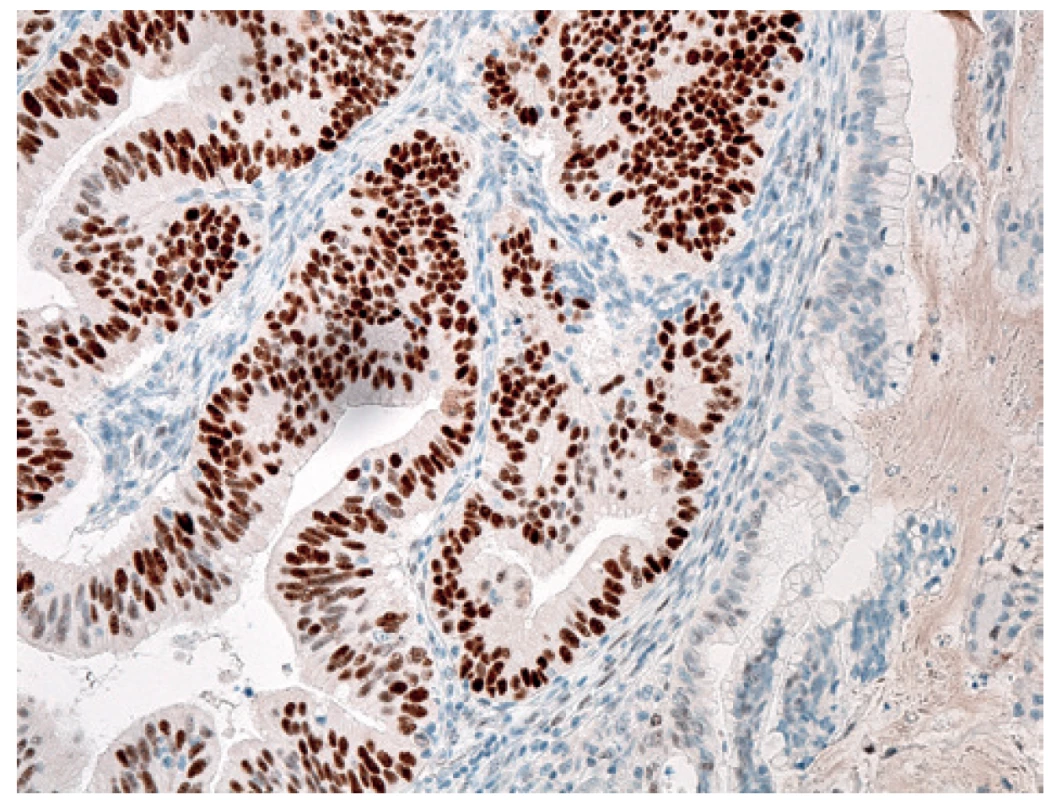
Diskuze
PRMC je vzácný tumor, o kterém víme relativně málo na rozdíl od cystadenomu a cystadenokarcinomu pankreatu a ovaria, se kterým se často dává do souvislosti. Veškerá dosavadní sdělení jsou pouze kazuistiky či souhrnná sdělení. Jako první PRMC popsal Handfield-Jones v roce 1924 [2]. Do roku 2020 bylo publikováno celkem 73 případů, z toho 5 u mužů [3]. První případ PRMC u muže pochází z roku 2006 [4]. Specifickou skupinou jsou PRMC u těhotných žen, kde byly publikovány pouze 3 případy [5]. S PRMC se setkávame převážně u žen. Mužské pohlaví a solidní uzly na zobrazovacích vyšetřeních jsou rizikovými faktory pro malignitu [6]. PRMC roste v retroperitoneu dlouho nepozorovaně a asymptomaticky. Symptomatickým se stává až po dosažení určitých rozměrů, perforaci či při urologických obtížích vlivem útlaku či dislokace ledviny nebo močovodu. Projevuje se častokrát nespecifickou intermitentní bolestí břicha, bolestí zad a hmatnou rezistencí břišní stěny. Cystické tumory retroperitonea jsou zvláštní také tím, že v retroperitoneu se fyziologicky žádný epitel nenachází.
Etiologie zůstává nejasná, ale existuje několik teorií. První z nich vysvětluje původ PRMC z ektopické tkáně ovaria, která se sem dostala během embryonálního vývoje. Tato teorie by vysvětlovala výskyt tumoru u žen, ale ne u mužů. Estrogenové receptory byly v buňkách PRMC prokázány pouze jednou [7]. Druhá z teorií vysvětluje vznik PRMC z teratomu s cylindrickým epitelem. Třetí teorie pojednává o vývoji z rudimentů embryonálního základu pro urogenitální trakt. Čtvrtá a nejpravděpodobnější teorie vysvětluje vznik PRMC jako invaginaci peritoneálního mezotelu s následnou cystickou transformací [6].
Předoperační stanovení diagnózy je náročné a mnohdy až nemožné. Na možnost PRMC upozorní až nález unilokulárního/multilokulárního cystického ložiska retroperitonea na zobrazovacích vyšetřeních (UZ, CT, MRI). Standardním vyšetřením zůstává CT, které nám poskytne dostatečnou informaci o velikosti, lokalizaci, tlouštce stěny, přítomnosti kalcifikací či nekróz, a hlavně vztahu k okolitým strukturám [8]. Bohužel CT ani jiné zobrazovací metody neříkají nic o malignitě [9]. Laboratorní sledování onkomarkerů nemá diagnostický význam [5]. Diagnostická punkce cystického ložiska s následným biochemickým a cytologickým vyšetřením aspirátu je zatížena vysokým rizikem komplikací včetně rozsevu onemocnění. V dnešní době se od metody již zcela upustilo.
V rámci diferenciální diagnostiky se musíme zaměřit na benigní afekce typu lymfokéla, pankreatická pseudocysta, cystický lymfangiom, endemický výskyt echinokokových cyst, prosté cysty ledvin či urinom. V případě malignit je nutné uvažovat o multilokulárním cystickém karcinomu ledviny, cystickém teratomu, cystickém mezoteliomu, rhabdomyosarkomu či leiomyosarkomu [10].
Léčba spočívá v kompletním odstranění tumoru bez peroperační perforace. Přípustný je jak laparotomický, tak i laparoskopický přístup, v závislosti na zvyklostech pracoviště, zkušenostech operatéra a velikosti tumoru. Diagnózu definitivně potvrdí histopatologické vyšetření včetně imunohistochemie. Typickým histopatologickým nálezem je cysta s pevnou vazivovou stěnou, vystlaná jednovrstevným cylindrickým epitelem bez řasinek a buňky se světlou cytoplazmou s mucinem [8]. Po definitivním histopatologickém vyšetření lze tumory klasifikovat na benigní cystadenom, borderline cystadenom s fokální proliferací a maligní cystadenokarcinom, který je extrémně zřídkavý. V případě maligního cystadenokarcinomu není jasně indikovaná adjuvantní léčba vzhledem k jeho raritnímu výskytu, nicméně využívá se chemoterapie cisplatinou v kombinaci s radioterapií stejně jako u cystadenokarcinomu ovaria [11]. V minulosti využívané punkce, drenáž a sklerotizace či alkoholizace jsou dnes již obsolentní a představují riziko komplikací. V případech, kdy byla provedena punkce, aspirát obsahoval mnohonásobně vyšší hladiny onkomarkeru CEA [12]. Vzhledem k ojedinělému výskytu onemocnění neexistují doporučené postupy k diagnostice a léčbě PRMC.
Závěr
V případě naší pacientky byl PRMC kompletně odstraněn bez peroperační perforace, což je považováno za chirurgicky radikální a dostatečnou léčbu. Aktuálně je bez obtíží a sledovaná na onkologii bez nutnosti adjuvantní léčby. PRMC je sice raritní tumor, ale právě proto by měl být součástí diferenciální diagnostiky cystických ložisek retroperitonea, zejména u mladých žen.
Seznam zkratek:
PRMC − primární mucinózní cystadenom
UZ − ultrazvukové vyšetření
CT − vypočetní tomografie
MRI − magnetická rezonance
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Magdaléna Linter-Kapišinská
Chirurgické oddělení Chrudimské nemocnice
Nemocnice Pardubického kraje, a. s.
e-mail: magdalena.linter@nempk.cz
ORCID: 000-0002-4130-1841
Sources
- Tokai H, Nagata Y, Taniguchi G, et al. The long-term survival in primary retroperitoneal mucinous cystadenocarcinoma: a case report. Surg Case Rep. 2017;3(1):117.
- Handfield JR. Retroperitoneal cysts: their pathology, diagnosis and treatment. Br J Surg. 1924; 12 : 119−134. doi: 10.1002/bjs.1800124515.
- Thamboo TP, Sim R, Tan S-Y, et al. Primary retroperitoneal mucinous cystadenocarcinoma in a male patient. J Clin Pathol. 2006;59 : 655−657. doi: 10.1136/jcp.2005.030122.
- Hanhan HM, Gungorduk K, Ozdemir IA, et al. Primary retroperitonal mucinous cystadenocarcinoma during pregnancy. Journal of Obstetrics and Gynaecology 2014;34 : 535−538. doi: 10.3109/01443615.2014.910501.
- Seung EL, Hyung CO, Yong-Gum P, et al. Laparoscopic excision of primary retroperitoneal mucinous cystadenoma and malignant predicting factors derived from literature review. International Journal of Surgery Case Reports 2015;9 : 130−133. doi: 10.1016/j.ijscr.2015.02.050.
- Subramony C, Habibpour S, Hashimoto LA. Retroperitoneal mucinous cystadenoma. Arch Pathol Lab Med. 2001;125(69):1−4. doi: 10.1043/0003-9985(2001)125 <0691:RMC>2.0.CO;2.
- Foula SM, AlQattan AS, AlQurashi AM, et al. Incidentally discovered huge retroperitoneal mucinous cystadenoma with successful laparoscopic management: case report. International Journal of Surgery Case Reports 2019;61 : 242−245. doi: 10.1016/j.ijscr.2019.07.023.
- Lee SY, Han WC. Primary retroperitoneal mucinous cystadenoma. Ann Coloproctol. 2016;32(1):33−37. doi: 10.3393/ac.2016.32.1.33.
- Klečka J, Hora M, Ürge T, et al. Benigní mucinozní cystadenom retroperitonea. Ces Urol. 2008;12(3):209−213.
- Song DE, Kim M, Shin KK, et al. Primary mucinous cystic neoplasm of the retroperitoneum – a report of three cases. Kor J Pathol. 2003;37 : 204−209.
- Motoyama T, Chida T, Fujiwara T, et al. Mucinous cystic tumor of the retroperitoneum. A report of two cases. Acta Cytol. 1994;38 : 261−266.
- Knezevic S, Ignjatovic I, Lukic S, et al. Primary retroperitoneal mucinous cystadenoma: A case report. World J Gastroenterol. 2015;21(17):5427−5431. doi: 10.3748/wjg.v21.i17.5427.
- Koyama R, Maeda Y, Minagawa N, et al. Laparoscopic resection of a primary retroperitoneal mucinous cystadenoma. Case Rep Gastroenterol. 2019;13 : 159−164. doi: 10.1159/000499441.
- Nardi WS, Dezanzo P, Quildrian SD. Primary retroperitoneal mucinous cystadenoma. International Journal of Surgery Case Reports 2017;39 : 218−220. doi: 10.1016/j.ijscr.2017.08.029.
- Paraskevakou H, Orfanos S, Diamantis T, et al. Primary retroperitoneal mucinous cystadenoma. A rare case with two cyst and review of literaure. Hippokratia 2014;18(3):278−281.
- Yan S-L, Lin H, Kuo C-L, et al. Primary retroperitoneal mucinous cystadenoma: Report of a case and review of the literature. World J Gastroenterol. 2008;14(37):5769−5772. doi: 10.3748/wjg.14.5769.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2021 Issue 7-
All articles in this issue
- Management ran v „době kovidové“
- Infekce v místě chirurgického výkonu a lokální management rány − metaanalýza
- Antibiotická terapie při léčbě kožního abscesu − metaanalýza
- Infekce cévních rekonstrukcí v aortoilické oblasti – náš pohled ve světle aktuálních doporučení Evropské společnosti cévní chirurgie − retrospektivní observační studie
- Léčba ileokolické invaginace v České republice
- Perforace tlustého střeva u pacientů s pneumonií covid-19 – kazuistiky
- Primární retroperitoneální mucinózní cystadenokarci-nom v těhotenství – kazuistika
- 3D printed custom-made titanium cranioplasty after repeatedly failed cranial reconstructions and surgical site infections
- Migrace síťky do tlustého střeva po opravě tříselné kýly – kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Infekce v místě chirurgického výkonu a lokální management rány − metaanalýza
- Antibiotická terapie při léčbě kožního abscesu − metaanalýza
- Léčba ileokolické invaginace v České republice
- Perforace tlustého střeva u pacientů s pneumonií covid-19 – kazuistiky
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

