-
Medical journals
- Career
Pneumoperitoneum po kolonoskopii – „to cut or not to cut“
Authors: K. Kmochová 1; P. Záruba 2; M. Ryska 2; M. Zavoral 1; Š. Suchánek 1
Authors‘ workplace: Interní klinika 1. LF Univerzity Karlovy a Ústřední vojenská nemocnive Praha přednosta: prof. MUDr. M. Zavoral, Ph. D. 1; Chirurgická klinika 2. LF Univerzity Karlovy a Ústřední vojenská nemocnive Praha přednosta: prof. MUDr. M. Ryska, CSc. 2
Published in: Rozhl. Chir., 2017, roč. 96, č. 9, s. 387-389.
Category: Case Report
Overview
Perforace střeva je vážnou komplikací kolonoskopie. Správná diagnostika a management léčby zlepšují prognózu pacienta. Terapie může být dle okolností konzervativní, endoskopická nebo chirurgická. V této kazuistice je prezentován případ mikroperforace při kolonoskopii s endoskopickou polypektomií v céku a následně provedenou laparoskopií.
Klíčová slova:
kolonoskopie − komplikace – perforace − polypektomieÚvod
Perforace střeva je vážnou komplikací při kolonoskopii a je definována jako přítomnost plynu či střevního obsahu mimo trávicí trubici [1]. K perforaci při diagnostické kolonoskopii dochází relativně zřídka (0,01−0,8 %) [2], příčinou může být tlak přístroje na střevní stěnu či barotrauma. Větší riziko perforace se vyskytuje u terapeutických kolonoskopií (0,1−3 %) [2], zejména při výkonech v patologicky změněném terénu. Mezi rizikové faktory patří vyšší věk, závažné komorbidity pacienta a ženské pohlaví [2]. Nejčastějším místem perforace je rektosigma (53 %), dále cékum (24 %), vzestupný a příčný tračník (v obou případech 9 %) a sestupný tračník (5 %) [5]. Pro lepší prognózu pacienta s perforací je zásadní správný management v diagnostice a následné léčbě. Perforace střeva je charakterizována přítomností volného vzduchu v dutině břišní na nativním snímku břicha, případně na CT břicha, které má větší senzitivitu [3]. Kontroverzním tématem je samotná léčba, která může být konzervativní, endoskopická nebo chirurgická (laparoskopicky nebo klasickým otevřeným způsobem). Při každé perforaci je nutná přítomnost a konzultace chirurga [4].
Kazuistika
71letá žena, bez závažných interních komorbidit, doposud léčená pro thyreopatii a dyslipidemii, podstoupila kolonoskopické vyšetření pro chronickou zácpu a algický syndrom břišní. Během vyšetření byly diagnostikovány ojedinělé malé divertikly, bez makroskopických známek komplikací, v sigmatu a dva polypy v céku, typ 0-Is dle Pařížské klasifikace o velikosti 8 mm a 10 mm. Oba polypy byly odstraněny po podpichu (roztok Patent Blue s ředěným Adrenalinem v poměru 1 : 10.000) metodou endoskopické polypektomie při standardním nastavení elektrokoagulační jednotky (Pulse Cut fast, level 40; ESG-100, Olympus Co, Tokyo, Japonsko) (Obr. 1). Drobná rezidua v okraji spodiny byla u obou polypů odstraněna bioptickými kleštěmi (Radial Jaw, Boston Scientific, Marlborough, USA) (Obr. 2, 3). Kolonoskopické vyšetření proběhlo bez komplikací a bez jakýchkoli subjektivních obtíží pacientky, kvalita střevní přípravy byla adekvátní (stupeň A dle modifikované Boston Bowel Preparation Scale, A–D). V průběhu observace pacientky po kolonoskopii došlo během jedné hodiny k rozvoji algického syndromu břišního lokalizovaného především do oblasti pupku a pravého podbřišku. Při fyzikálním vyšetření byl nález měkkého břicha s palpační bolestivostí v pravém podbřišku bez známek peritoneálního dráždění. Pacientce byla zavedena rektální rourka s následnou částečnou regresí obtíží, fyzikální nález po další hodině se neměnil. Proto byl doplněn nativní snímek břicha s popsaným pneumoperitoneem (Obr. 4). Následně byl konzultován chirurg, který indikoval akutní laparoskopickou revizi. Ještě před operací došlo u pacientky k rozvoji febrilií (38 °C), laboratorně byla zjištěna leukocytóza 14x109/l, základní biochemické vyšetření včetně CRP byly v normě. Při laparoskopické revizi nebyla nalezena žádná patologická léze střevní stěny ani výpotek v dutině břišní. Do pravého parakolia byl zaveden drén, který v pooperačním průběhu odvedl minimální množství sérosanguinální tekutiny a byl extrahován 4. pooperační den. Pacientka byla dále v pooperačním průběhu zajištěna antibiotiky (ampicilin + sulbactam) podávanými celkem osm dní, z toho prvních pět dní intravenózně a přechodně jí byla podávána parenterální výživa. Pooperační průběh byl nekomplikovaný, na zavedené terapii došlo k normalizaci leukocytózy, současně byla podávána mukolytika na katar horních cest dýchacích. Pátý pooperační den byla propuštěna do domácího ošetření. Polypy byly dle histopatologického vyšetření hodnoceny jako tubulovilózní adenomy s nízkým stupněm dysplázie.
Image 1. Odstranění polypu metodou endoskopické polypektomie Fig. 1: Polyp removal by endoscopic polypectomy 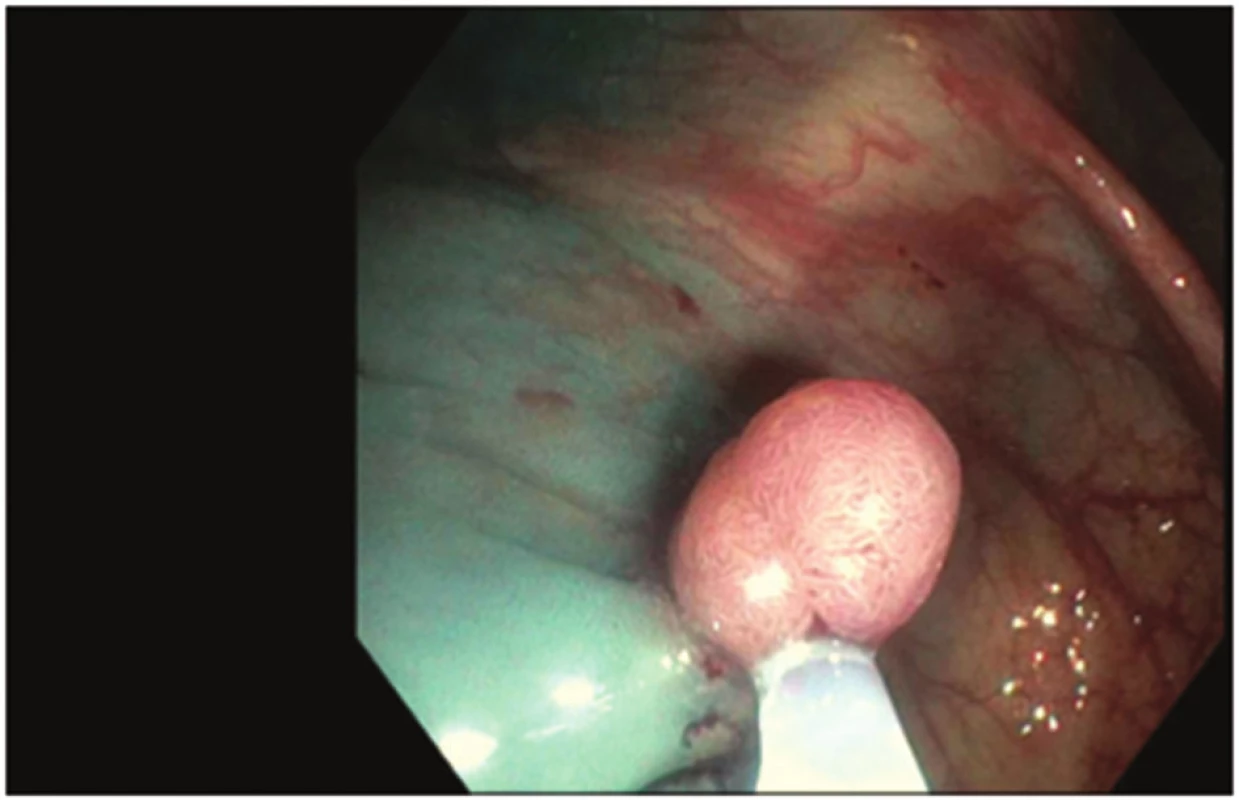
Image 2. Spodina po odstranění polypu velikosti 10 mm Fig. 2: Base of the polyp sized 10 mm after polypectomy 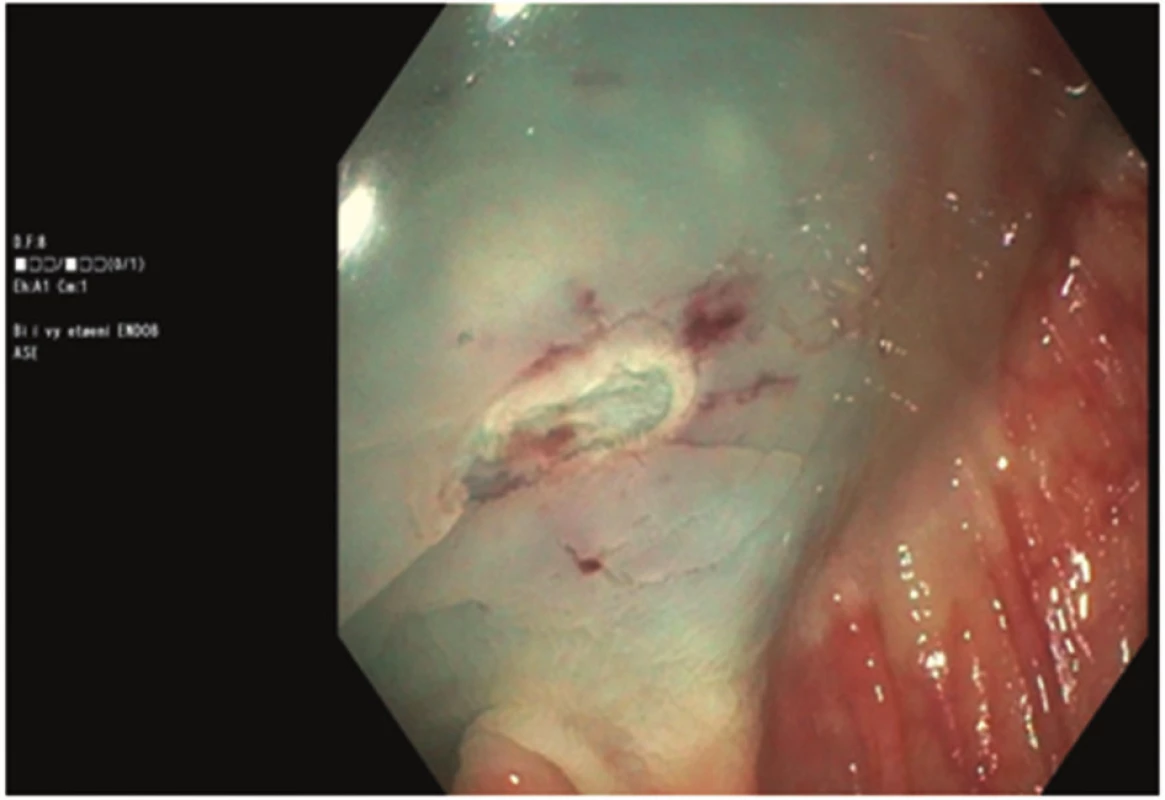
Image 3. Spodina po odstranění polypu velikosti 8 mm Fig. 3: Base of the polyp sized 8 mm after polypectomy 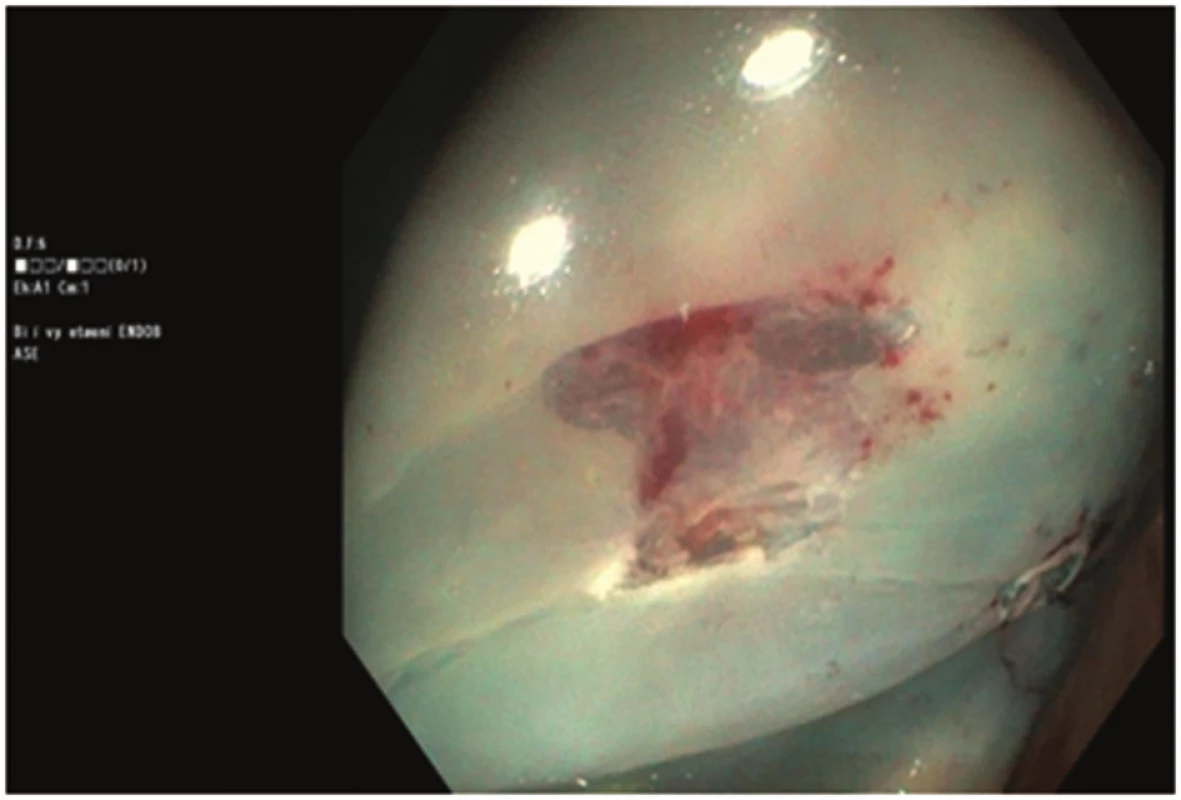
Image 4. Skiaskopický snímek břicha – volný vzduch v podbráničním prostoru Fig. 4: Skiascopy – subdiaphragmatic free air 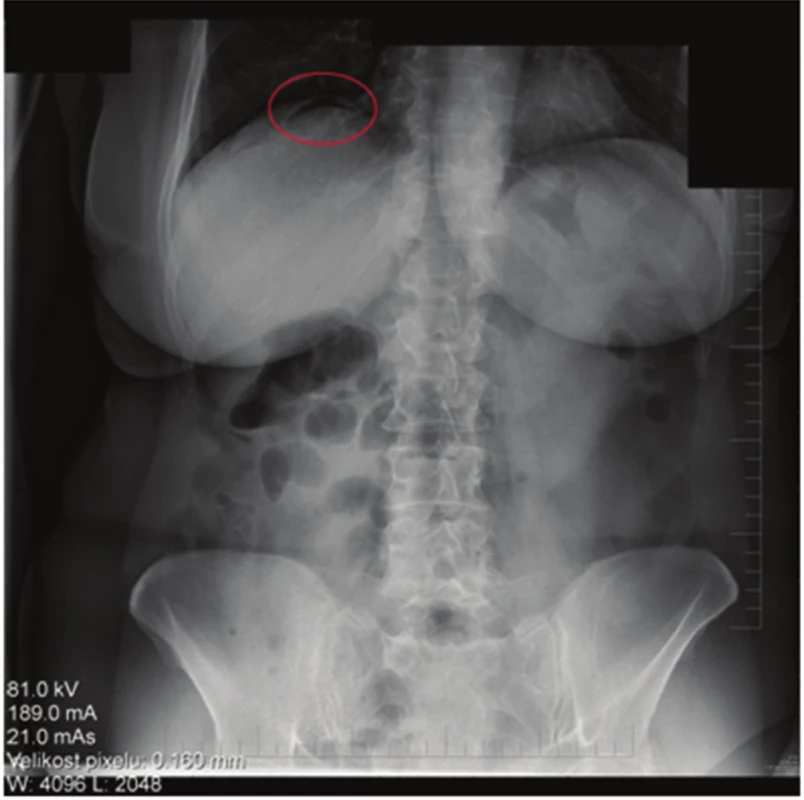
Diskuze
Přítomnost volného vzduchu v podbráničním prostoru bez známek peritoneálního dráždění a sepse není, dle dostupné literatury u pacientů s adekvátní střevní přípravou při kolonoskopii (Boston Bowel Preparation Scale 6−9), jasnou indikací k chirurgické revizi. Pacienti s těmito obtížemi mají lepší prognózu s nižší morbiditou a kratší dobou hospitalizace při podání intravenózní ATB terapie, tzv. střevním klidu (bowel rest) a pravidelné klinické kontrole břicha za hospitalizace. Při větším pneumoperitoneu lze provést odlehčující paracentézu, která vede ke zmenšení obtíží pacienta [7]. Chirurgická revize bývá přesto ve většině případů indikována promptně po zjištění perforace s tím, že management samotného výkonu se odvíjí od perioperačního nálezu. Jedná se buď o primární uzávěr perforace, či o resekci střeva s anastomózou v případě intraabdominální kontaminace. Jasnou indikací k chirurgické revizi jsou známky peritoneálního dráždění a rozvoj sepse [2,4,5]. V případě, že je perforace rozpoznána do 24 hodin, je častěji možný primární uzávěr. U pacientů s rozpoznanou perforací po více než 24 hodinách bývá častěji zaznamenána extenzivní fekální kontaminace s nutnou střevní resekcí [2]. V rektosigmatu je nejčastější příčinou perforace tlak přístroje na střevní stěnu, v céku samotný terapeutický výkon nebo barotrauma [5]. Mechanické poranění střeva během kolonoskopie způsobuje větší lézi střevní stěny, a tudíž i větší rozsah chirurgického výkonu [2]. Většina vzniklých perforací se manifestuje už při kolonoskopii nebo během několika hodin po vyšetření. Při pozdní perforaci se symptomy mohou objevit s větším odstupem hodin až dnů po výkonu [3]. Typickým příkladem pozdní perforace je tzv. elektrokoagulační syndrom, který je definován jako fokální iritace peritonea s klinickými projevy lokální peritonitidy při absenci jasné transmurální léze u pacientů po endoskopické slizniční resekci s použitím elektrokoagulace. Syndrom vzniká častěji při odstranění větších přisedlých lézí (>20 mm) [3]. Pacienti po laparoskopickém výkonu mají oproti klasickému otevřenému přístupu signifikantně menší rozsah resekce (16±15 mm vs. 163±54 mm) [2], kratší dobu hospitalizace (5,1±1,7 dní vs. 9,2±3,1 dní) [2] a méně perioperačních komplikací (2 vs. 5) [2]. Endoskopická terapie uzavřením perforace endoklipem je miniinvazivní metodou, jejíž úspěšnost závisí na lokalizaci, velikosti léze a zkušenosti endoskopisty. Bývá používána především při periproceduálním zjištění perforace [2,4]. Další možností endoskopického ošetření perforace je nasazení tzv. OVESCO klipu, který se díky speciálním vlastnostem používá především k uzávěru většího defektu střevní stěny (≤20 mm) [6]. Při endoskopicky nejasné, ale klinicky suspektní perforaci je vhodné doplnit nativní skiagram břicha, případně CT vyšetření, které může diagnostikovat i tzv. krytou perforaci do mezenteriální části střeva, která se neprojeví vznikem pneumoperitonea, a není tak odhalena na skiagramu [3]. Krytá perforace se klinicky může manifestovat výrazně menšími obtížemi než perforace do volné dutiny břišní [8].
Závěr
Zásadním faktorem v určení terapie perforace při kolonoskopii je klinický stav pacienta a předpokládaný mechanismus vzniku perforace. V případě absence peritoneálního dráždění a sepse je možné postupovat konzervativně, při observaci za hospitalizace. Multioborový přístup k pacientovi (gastroenterolog, chirurg, radiolog) je nezbytný.
S podporou MO1012.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise
MUDr. Klára Kmochová
Interní klinika 1. LF UK a ÚVN
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: klara.kmochova@uvn.cz
Sources
1. Falt P, Urban O, Suchánek Š, et al. Doporučené postupy České gastroenterologické společnosti ČLS JEP pro diagnostickou a terapeutickou kolonoskopii. Gastroenterologie a hepatologie. 2016;70 : 523−38.
2. Cai SL, Chan T, Yao LQ, et al. Management of iatrogenic colorectal perforation: From surgery to endoscopy. World Journal of Gastrointestinal Endoscopy 2015;7 : 819−22.
3. Falt P, Urban O, Vítek P. Koloskopie. Praha, Grada Publishing 2015;120−2.
4. Lohsiriwat V. Colonoscopic perforation: Incidence, risk factors, management and outcome. World Journal of Gastroenterology 2010. [online] Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2811793/.
5. Raju GS, Yukata S, Takahisa M, et al. Endoscopic management of colonoscopic perforations. Gastointestinal Endoscopy. 2011;74 : 1381−8.
6. Špičák J, Urba J. Novinky v digestivní endoskopii. Praha, Grada Publishing 2015.
7. Viera FV, Freitas J. Post-colonoscopic polypectomy pneumoperitoneum successfully treated by paracentesis. Endoscopy 2005. [online] Available from: https://www.thieme-connect.com/DOI/DOI?10.1055/s-2005-870146.
8. Charvát D, Šimša J. Perforace gastroduodenálního vředu. Interní medicína 2004;12.583−5.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2017 Issue 9-
All articles in this issue
- Současné využití a budoucnost kapslové kolonoskopie
- Diagnostika časného karcinomu pankreatu a prekurzorových lézí
-
Hamartomy dutiny břišní a retroperitonea
– souhrnné sdělení doplněné kazuistikou - Omentum majus a mliečne škvrny ako významná súčasť imunitného systému
- Pneumoperitoneum po kolonoskopii – „to cut or not to cut“
- Prudké krvácení při portální hypertenzi − endoskopické, chirurgické, nebo intervenční řešení?
- Kombinace endoskopické slizniční resekce a transmurální resekce v léčbě lokálních reziduálních neoplazií tračníku − popis dvou případů
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue-
Hamartomy dutiny břišní a retroperitonea
– souhrnné sdělení doplněné kazuistikou - Pneumoperitoneum po kolonoskopii – „to cut or not to cut“
- Současné využití a budoucnost kapslové kolonoskopie
- Diagnostika časného karcinomu pankreatu a prekurzorových lézí
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

