-
Medical journals
- Career
Infekce kůže a měkkých tkání
: R. Gürlich 1; V. Adámková 2; J. Ulrych 3; H. Brodská 4; V. Janík 5; J. Lindner 6; E. Havel 7
: Chirurgická klinika FNKV a 3. LF Univerzity Karlovy přednosta: prof. MUDr. R. Gürlich, CSc. 1; Klinická mikrobiologie a ATB centrum VFN Praha a 1. LF Univerzity Karlovy primář: MUDr. V. Adámková 2; I. chirurgická klinika VFN a 1. LF Univerzity Karlovy přednosta: prof. MUDr. Z. Krška, CSc. 3; Ústav lékařské biochemie a laboratorní diagnostiky přednosta: prof. MUDr. T. Zima, DrSc. 4; Radiodiagnostická klinika FNKV a 3. LF Univerzity Karlovy zastupující přednosta: MUDr. L. Večeřová 5; II. chirurgická klinika kardiovaskulární chirurgie VFN v Praze a 1. LF Univerzity Karlovy přednosta: prof. MUDr. J. Lindner, CSc. 6; Chirurgická klinika FNHK a LF HK přednosta: MUDr. M. Leško, Ph. D 7
: Rozhl. Chir., 2016, roč. 95, č. 4, s. 141-146.
: Review
Infekce kůže a měkkých tkání (IKTM) zahrnují široké spektrum zánětlivých onemocnění postihujících kůži, podkoží, fascie a svaly. V posledním období pozorujeme nárůst množství pacientů ošetřených pro tyto diagnózy na chirurgických ambulancích, ale zvyšují se i počty pacientů hospitalizovaných v nemocnici se závažnými formami IKMT. Smrtnost nejzávažnějších forem je v literatuře uváděna až 90 %. Příčinou je podcenění počáteční symptomatologie a z ní pramenící pozdní zahájení radikální léčby až ve fázi septického šoku. Text tvoří mezioborový přehled základních principů diagnostiky a léčby IKTM, který odráží současné poznatky opřené o medicínu důkazů.
Klíčová slova:
infekce kůže a měkkých tkání – IKTM – nekrotizující fasciitis – diagnostika – léčbaÚvod
Infekce kůže a měkkých tkání (IKMT) zahrnují široké spektrum zánětlivých onemocnění postihujících kůži, podkoží, fascie a svaly. Zánětlivý proces může být ohraničen pouze na jednu anatomickou vrstvu nebo se může šířit neohraničeně z kůže do podkoží, na fascie a do svalů. IKMT nejčastěji postihují horní a dolní končetiny, perineum a břišní stěnu. Infekce mohou být vyvolány jednou bakterií nebo mohou mít polymikrobiální původ. Klinický průběh zánětlivého onemocnění je především určován vyvolávajícím mikrobiálním agens. Typický klinický obraz však může být modifikován i přidruženými chorobami. Principy léčby IKMT zahrnují chirurgické ošetření, ATB léčbu a v případě těžkých IKMT se známkami těžké sepse a septického šoku i intenzivní péči na JIP. Obecně lze konstatovat, že dochází nejen k nárůstu množství pacientů ošetřených pro tyto diagnózy na chirurgických ambulancích, ale zvyšují se i počty pacientů hospitalizovaných v nemocnici se závažnými formami IKMT. Smrtnost nejzávažnějších forem je v literatuře uváděna až 90 %. Příčinou je zejména pozdní diagnóza a z ní pramenící pozdní zahájení radikální léčby až ve fázi septického šoku. Charakteristickým jevem je také vzrůstající výskyt IKMT způsobených rezistentními bakteriemi, nejčastěji komunitními kmeny methicillin-rezistentní Staphylococcus aureus. Z těchto všech důvodů byl Společností ranných infekcí (SIS-CZ) vytvořen tento přehledný článek s doporučením pro diagnostiku a léčbu IKMT. Rukopis je souhrnem aktuálních a základních fakt o IKMT, bez podrobnějšího členění.
Klasifikace infekce kůže a měkkých tkání
Původní klasifikace IKMT pochází z roku 1998 a rozlišuje komplikované a nekomplikované IKMT. Tato klasifikace vznikla pod záštitou Food and Drug Administration (FDA) v USA a byla primárně určena ke specifikaci IKMT určených k hodnocení účinnosti nových antimikrobiálních léků [1]. Původní klasifikace však úplně opomíjí některé nosologické jednotky, jako jsou nekrotizující fascitida, myonekróza nebo infekce po pokousání zvířetem či po hmyzím píchnutí. V roce 2013 pak zavedla FDA nový pojem – acute bacterial skin and skin structure infection (ABSSTI). Takto definované IKMT však zahrnují pouze flegmonu, erysipel, ranné infekce a větší abscesy (>75 cm2). ABSSTI tedy slouží pouze pro účely klinických studií, testování léků a nehodí se pro běžné využití v klinické praxi. Přesto se dnes v odborné literatuře nejčastěji používá označení komplikované a nekomplikované IKMT. Toto dělení respektuje závažnost klinického průběhu IKMT. Obecně se pod pojmem nekomplikovaná IKMT rozumí jednoduché zánětlivé onemocnění postihující kůži a měkké tkáně, které lze úspěšně vyléčit ATB terapií nebo jednoduchým chirurgickým výkonem a vyžaduje pouze ambulantní léčbu. Komplikované IKMT zahrnují těžká zánětlivá onemocnění kůže a měkkých tkání, které pacienta ohrožují na životě nebo ve smyslu ztráty končetiny. Většinou tato zánětlivá onemocnění vyžadují hospitalizaci, intenzivní léčbu, parenterální ATB terapii a extenzivnější chirurgické ošetření, někdy i opakované. Nevýhodou této klasifikace je, že nezohledňuje nosologické členění IKMT. Absces o stejné velikosti může být u jinak zdravého pacienta úspěšně léčen ambulantně, zatímco u imunokompromitovaného pacienta vyžaduje úspěšná léčba hospitalizaci a parenterální ATB léčbu. Několik dalších klasifikací IKMT bylo navrženo – klasifikace dle IDSA (Infectious Diseases Society of America), klasifikace dle Erona atd. [5,6]. Vzhledem k přehlednému nosologickému členění, které zohledňuje i závažnost zánětlivého onemocnění, doporučujeme klasifikaci vytvořenou společností World Society of Emergency Surgery (WSES). WSES doporučení léčby IKMT včetně WSES klasifikace publikoval Sartelli et al. v roce 2014 [2]. WSES klasifikace rozlišuje tři základní skupiny IKMT, v rámci kterých pak nalezneme jednotlivé nosologické jednotky.
WSES klasifikace infekce kůže a měkkých tkání:
A/ Infekce v místě chirurgického výkonu – Surgical Site infections (SSI)
B/ IKMT bez nekróz – Non-necrotizing SSTIs
- Povrchové infekce (impetigo, erysipel, celulitida)
- Jednoduché abscesy, vředy
- Komplexní abscesy
C/ Nekrotizující IKMT – Necrotizing SSTIs (NSTIs)
- Nekrotizující celulitida
- Nekrotizující fasciitida
- Fournierova gangréna
- Nekrotizující myonekróza
Vzhledem k poněkud odlišné problematice ranných infekcí (A) jsme se rozhodli publikovat doporučení diagnostiky a léčby ranných infekcí samostatně. Následující doporučení se tedy týkají diagnostiky a léčby pacientů s IKMT bez nekrózy a pacientů s nekrotizující IKMT.
Definice a charakteristika IKMT
1. IKMT bez nekrózy (non-necrotizing SSTIs)
Do této skupiny IKMT patří – impetigo, erysipel, flegmona, absces (jednoduchý i komplexní), furunkl, karbunkl, specifické flegmony (IKMT po kousnutí zvířetem a bodnutí hmyzem, IKMT v terénu popáleniny, IKMT v terénu trofických kožních defektů a proleženin včetně diabetické nohy, IKMT u drogově závislých pacientů). Rozdělení dle anatomické lokalizace postižení je uvedeno v Tab. 1.
1. IKMT bez nekróz dle anatomické lokalizace Tab. 1: Non-necrotizing SSTIs, anatomic localisation 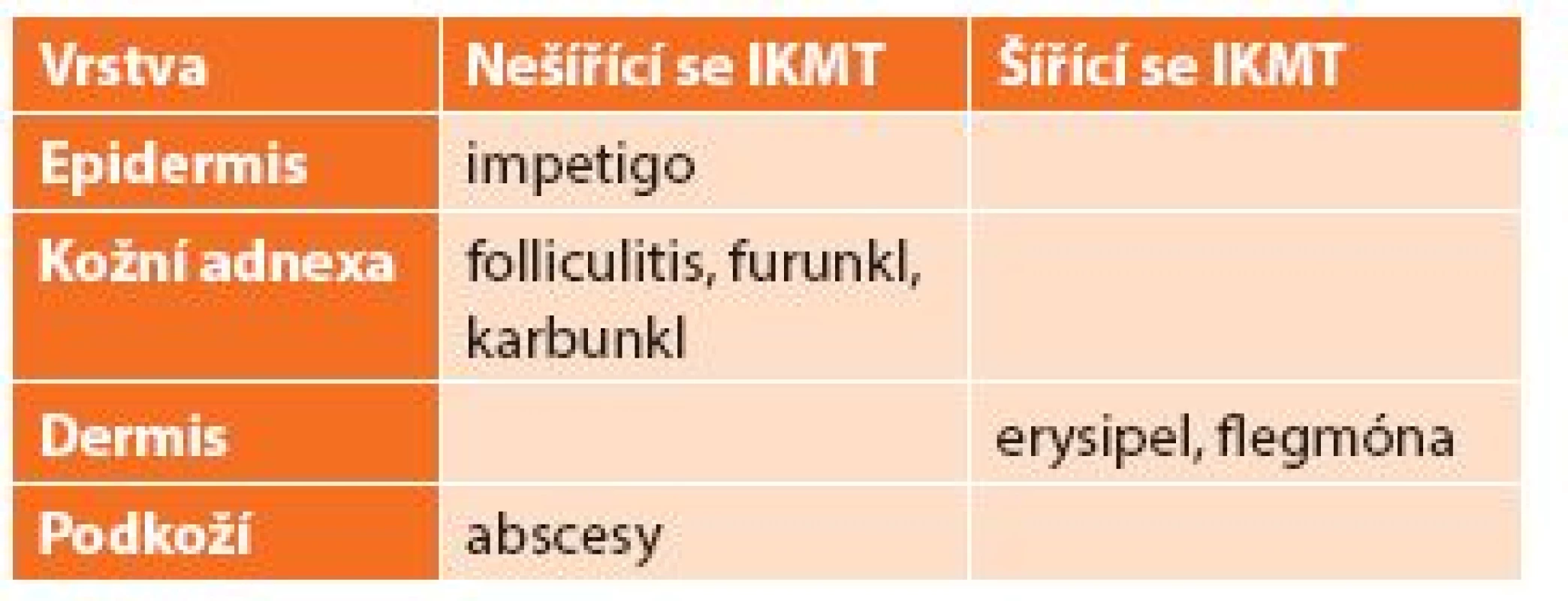
Diagnostika těchto infekcí je založena na rozpoznání klinického obrazu. Laboratorně u nekomplikovaných zánětů, bez alterace celkového stavu, vystačíme s diagnostikou a monitorací pomocí standardních zánětlivých markerů, jako jsou CRP a celkový počet leukocytů + diff. Zde je třeba přihlédnout k možnosti snížené výpovědní hodnoty počtu leukocytů u imunokompromitovaných pacientů.
Charakteristika IKMT bez nekróz:
- postižení kůže a měkkých tkání, které primárně nevede k nekrotickým změnám,
- včas a správně léčená onemocnění mají příznivou prognózu (léčba lokální),
- primárně neohrožují pacienta ztrátou končetiny,
- mají typickou klinickou symptomatologii,
- diagnóza je v naprosté většině stanovena na základě klinického vyšetření,
- léčeni ambulantně, zatímco léčba pacientů s extenzivnějším a pokročilejším onemocněním vyžaduje hospitalizaci.
V rámci EB platí následující závěry pro IKMT bez nekróz [2]:
- Erysipel a flegmona mají být léčeny antibiotiky cílenými na Gram pozitivní flóru (Doporučení 1 C).
- Incize a drenáž soue metodou volby pro jednoduché abscesy. Antibiotická léčba není nezbytná (1 C).
- Komplexní abscesy mají být léčeny incizí a drenáží. Antimikrobiální léčba je doporučena při přítomnosti systémových známek sepse a u imunokompromitovaných pacientů, nebo u nemocných s přítomností flegmony (1 C).
- Nedostatečná odpověď na léčbu vyžaduje urychlenou operační revizi (event. redrenáž), ověření citlivosti patogena, změnu ATB léčby (1 C).
Přehledné doporučení pro diagnostiku a léčbu IKMT bez nekróz uvádí Tab. 2.
2. IKMT bez nekróz Tab. 2. Non-necrotizing SSTIs 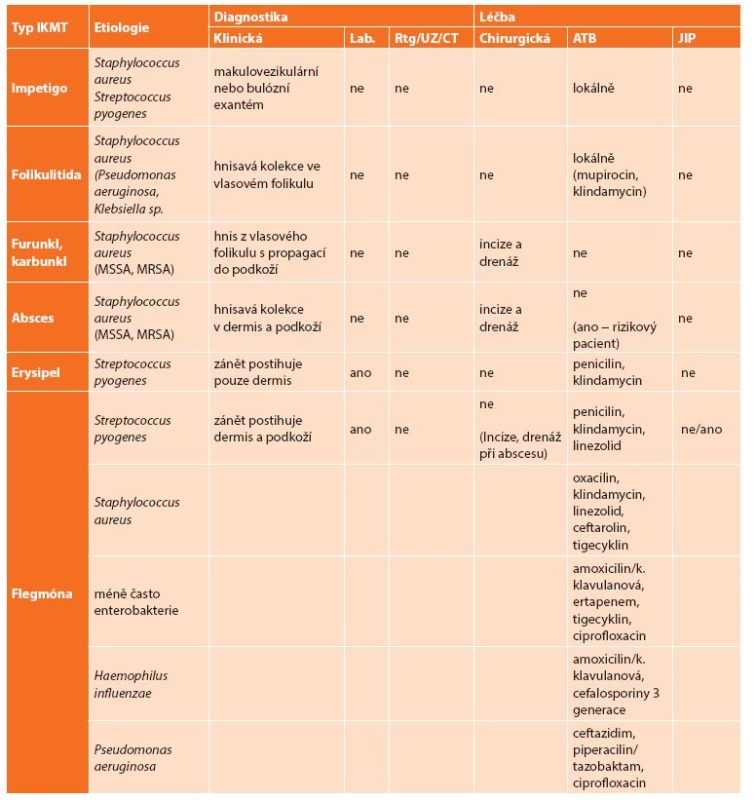
2. Nekrotizující IKMT – Necrotizing SSTIs (NSTIs)
Do této skupiny patří – flegmona kůže s nekrózou, nekrotizující fascitida (NF), Fournierova gangréna, nekrotizující myositida. Infekce můžeme rozdělit i dle postižení anatomické vrstvy: a) postižení dermis a podkoží − (nekrotizující flegmona), b) svalová fascie (nekrotizující fascitida), c) svalová vrstva (nekrotizující myositida ) [4].
Obecná charakteristika nekrotizujících IKMT:
- přítomnost nekróz (lokalizované, šířící se),
- probíhají fulminantně,
- výrazné riziko ztráty končetiny, ohrožení na životě,
- možný výskyt plyn tvořících infekcí,
- v klinickém obraze dominují systémové projevy rozvíjející se sepse,
- primární je diagnóza klinická,
- lokální klinický nález může zpočátku napodobovat prostou flegmonu bez nekróz,
- léčba může být úspěšná pouze při včasné agresivní chirurgické léčbě doplněné o parenterální aplikaci širokospektrých ATB a intenzivní léčbu.
Laboratorně u těchto závažných infekcí vyšetřujeme markery, které alespoň částečně popisují nejen přítomnost a aktivitu zánětu, ale i tíži stavu, respektive stav orgánových funkcí. A tak kromě zmiňovaného CRP a počtu leukocytů je zde hodnocena hladina hemoglobinu, natria, kreatininu, glukózy a albuminu. V souvislosti s časnější a přesnější diagnostikou sepse doporučujeme monitorovat hladiny prokalcitoninu (PCT), zejména pak sledování jeho dynamiky. Hladina laktátu by měla reflektovat tíži stavu a jeho vzestupná dynamika by mohla být markerem nekrotizující fasciitidy. Myoglobin, eventuálně kreatinfosfokináza (CK) odrážejí rozpad tkání.
Prognózu nemocných určuje včasná diagnóza následovaná agresivní a širokou chirurgickou excizí nekrotické tkáně, správnou antibiotickou léčbou doplněnou o agresivní intenzivní léčbu. Chirurgická léčba si často vyžádá opakované operační revize s nutností opakovaných nekrektomií. I přes správně vedenou léčbu nekrotizující IKMT ohrožují pacienta nejen ztrátou končetiny, ale i na životě.
Klinické projevy:
Časné stadium – v počátečních stadiích je diagnostika velmi obtížná, pro nespecifické a minimální kožní změny:
příznaková triáda [3]
- bolest (palpační bolestivost přesahující hranice otoku nebo erytému),
- neohraničený otok (přesahující hranice erytému) a
- erytém.
Mnohdy se vyskytují indurace a kožní edém mimo oblast erytému.
V počátečních stadiích jsou kožní změny minimální.
V pozdějších fázích dochází k tvorbě bul serózního obsahu.
Pozdní stadium – při progresi onemocnění jsou přítomny již specifické příznaky:
- tvorba bul s hemoragickými a gangrenózními defekty,
- erytém se mění na fialové zabarvení následkem nekrózy kůže,
- horečka,
- přítomnost plynu v podkoží,
- kožní okrsková anestesie.
Senzorický a motorický deficit jsou pozdními příznaky progredující NF.
Pro diferenciální diagnostiku jsou důležité následující klinické příznaky:
- progredují známky a příznaky NF velmi rychle a samotné užívání antibiotik je nemůže ovlivnit,
- nemocní s výraznou kožní bolestivostí, ale bez horečky,
- rozsah fasciální nekrózy (myonekrózy) je mnohem větší než rozsah kožních změn,
- lymfangitis a lymfadenitis jsou vzácné,
- podkožní nervy jsou zničeny infekčním procesem a postižená oblast kůže se stává hypestetická až anestetická,
- přítomnost vysoké horečky nemusí být pro diagnózu rozhodující a ve studii Goha [3] se vyskytovala jen u 40 % nemocných (horečka je často ovlivněna užitím antipyretik, NSAIDs, steroidů a antibiotik).
Základní předpoklady úspěšné léčby nekrotizujících IKMT:
- rychlá a správná diagnostika + komplexní a rychlá léčba,
- operační revize (do 24 hod. opakovat),
- širokospektrá antibiotika podávaná parenterálně,
- resuscitační péče,
- symptomatická léčba a event. hyperbarická oxygenace.
V rámci EB platí následující závěry pro nekrotizující IKMT [2]:
- Rychle progredující infekce měkkých tkání mají být vždy léčeny agresivně, tzn. jako diagnostikované nekrotizující IKMT (Doporučení 1 C).
- Využití CT i MR je účelné pro časnou diagnostiku nekrotizující IKMT (2 C).
- U nestabilních pacientů je ultrasonografie využitelná v diferenciální diagnostice prosté flegmony bez nekróz a nekrotizující IKMT (2 C).
- Nemocní s nekrotizující IKMT v septickém stavu vyžadují urgentní chirurgický výkon, antibiotickou léčbu a intenzivní terapii (1 C).
- Chirurgická excize nekrotických tkání musí být extenzivní, mnohdy opakovaná (1 C).
- Přestože přínos hyperbarické terapie je kontroverzní, pokud je možná, má být použita (2 C).
Přehledné doporučení pro diagnostiku a léčbu nekrotizujících IKMT uvádí Tab. 3.
3. Nekrotizující IKMT Tab. 3: Necrotizing SSTIs 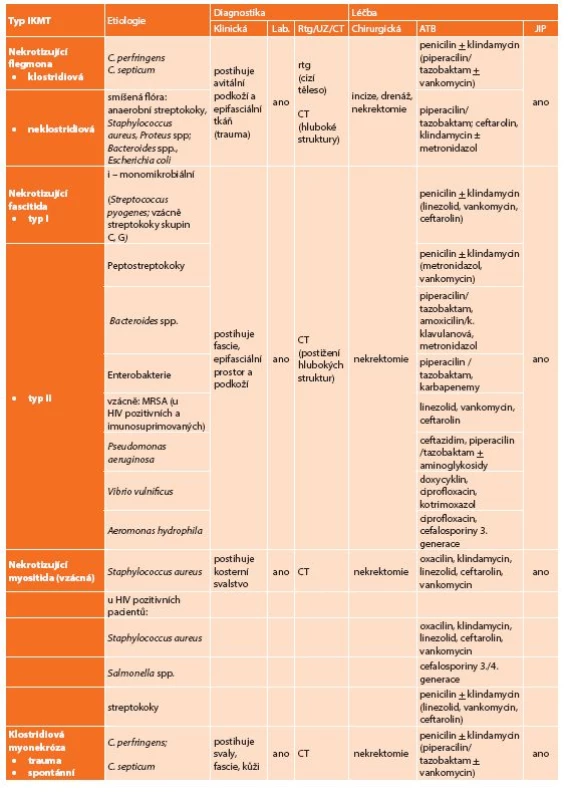
Závěr
Infekce kůže a měkkých tkání zahrnují široké spektrum zánětlivých onemocnění postihujících kůži, podkoží, fascie a svaly. Základním úkolem klinika je rozlišení, zda se jedná o infekci lokalizovanou, nebo šířící se a zda dochází, či nikoliv k tvorbě nekróz. Infekce bez nekróz jsou prognosticky benigní a většinou nečiní diagnostické ani terapeutické obtíže. Nejzávažnější jsou šířící se IKMT s tvorbou nekróz. To jsou infekce hlubokých vrstev měkkých tkání, které v počátečním stadiu mají minimální povrchové-kožní změny. Varovným signálem jsou proto nepřímé známky – výrazná počáteční kožní bolestivost, výrazné celkové (septické) příznaky a rychlé zhoršování celkového stavu. Dle některých studií dochází až u 90 % těchto nejzávažnějších infekcí měkkých tkání v počátečním období k podcenění závažnosti a pozdní diagnostice spojené s pozdním zahájením agresivní a komplexní léčby a tím i k špatným léčebným výsledkům. Proto při podezření na tyto infekce je nejdůležitější nepodcenění počátečních příznaků a hned od počátku agresivní chirurgická, antibiotická a intenzivní léčba postižených.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
Prof. MUDr. Robert Gürlich, CSc.
Šrobárova 1150/50
100 34 Praha 10
e-mail: robert.gurlich@fnkv.cz
Sources
1. Center for Drug Evaluation and Research (CDER). Uncomplicated and complicated skin and skin-structure infections – developing antimicrobial drugs for treatment. 1998. www.fda.gov/ cder/guidance/2566dft.pdf.
2. Sartelli M, Malangoni MA, May AK, et al. World Society of Emergency Surgery (WSES) guidelines for management of skin and soft tissue infections. World Journal of Emergency Surgery 2014;9 : 57.
3. Goh T. Early diagnosis of necrotizing fasciitis. BJS, 2014;101:e119–e125.
4. Hakkarainen TW, Kopari NM, Pham TN, et al. Necrotizing soft tissue infections: review and current concepts in treatment, systems of care, and outcomes. Curr Probl Surg 2014;51 : 344−62.
5. Moran GJ, Abrahamian FM, Lovecchio F, et al. Acute bacterial skin infections: developments since the 2005 Infectious Diseases Society of America (IDSA) guidelines. J Emerg Med 2013;44 : 397−412.
6. Stevens DL, Bisno AL, Chambers HF, et al. Infectious Diseases Society of America. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis 201415;59 : 10−52.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2016 Issue 4-
All articles in this issue
- Skin and soft tissue infections (SSTIs)
- Kidney donors after circulatory death (DCD) – single centre experience
- Current status regarding surgical treatment of pancreatic cancer in the Czech Republic
- Predictive and prognostic factors of gastric cancer
- Pedal bypass using venous allograft
- Bouveret syndrome: a case report and literature review
- Splenosis as a rare cause of abdominal pain
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Skin and soft tissue infections (SSTIs)
- Splenosis as a rare cause of abdominal pain
- Kidney donors after circulatory death (DCD) – single centre experience
- Bouveret syndrome: a case report and literature review
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

