-
Medical journals
- Career
Uzávěr stěny břišní po laparostomii s použitím negativního tlaku pro těžkou peritonitidu pomocí dynamické fasciální sutury – výsledky prospektivní randomizované studie
: Z. Šerclová 1; O. Ryska 1; P. Dytrych 1; J. Marvan 1; K. Marx 1; E. Konečná 1; A. Mikšíková 2; F. Antoš 1
: Chirurgická klinika NNB, Praha, přednosta: Doc. MUDr. Jan Fanta DrSc. 1; Oddělení klinické biochemie a hematologie NNB, Praha, primář: MUDr. Eugen Liška 2
: Rozhl. Chir., 2012, roč. 91, č. 1, s. 26-31.
: Original articles
Úvod:
Těžká peritonitida je časté onemocnění s vysokou mortalitou a morbiditou. Léčba pomocí laparostomie s negativním tlakem (TNP laparostomie) by mohla zlepšit výsledky léčby, pokud se omezí nežádoucí účinky této metody. Cílem naší studie bylo v prospektivní randomizované studii prokázat, že v případě těžké peritonitidy snižuje primární založení TNP laparostomie morbiditu i mortalitu. Morbiditu významně ovlivňuje možnost uzavření stěny břišní i s fascií, což je předmětem sdělení.Materiál a metoda:
V období 9/2009–9/2011 bylo na Chirurgické klinice FN Na Bulovce do studie zařazeno 57 nemocných, 28 bylo randomizováno do skupiny TNP laparostomie a 29 do skupiny s primárním uzávěrem. Obě skupiny byly homogenní, nelišily se věkem, polymorbiditou a závažností peritonitidy.Výsledky:
Délka hospitalizace byla v obou skupinách stejná, medián 22 dní (10–171) v intervenční skupině a 23 dní (3–71) ve skupině kontrolní (p = 0,89). Mortalita byla ve skupině TNP laparostomie významně nižší (3 nemocní – 11 %) proti skupině s primárním uzávěrem bez laparostomie (12 nemocných – 41 %) (p = 0,01). Uzavření celé stěny břišní včetně fascie a jejího zhojení bylo dosaženo v intervenční skupině v 80 % proti 29 % ve skupině s primární suturou (p = 0,01). Střevní píštěl nebyla zaznamenána ani v jedné skupině přeživších nemocných. Celková délka hojení abdominální rány byla signifikantně kratší ve skupině TNP laparostomie, medián 7 (7 – 94) dní versus 30 (7–223) (p = 0,04).Závěr:
Primární TNP laparostomie v léčbě těžké peritonitidy je účinná a bezpečná metoda. Při dodržení zásad správné techniky, zejména založení dynamické sutury již při první operaci a včasné uzavření laparostomie dle kritérií, je dosaženo signifikantně vyššího počtu zhojení stěny břišní i s uzavřením fascie než při ošetření peritonitidy bez laparostomie.Klíčová slova:
laparostomie s negativním tlakem – dynamická sutura stěny břišní – těžká peritonitidaÚVOD
Těžká difúzní peritonitida je časté a nákladné onemocnění, které je provázeno vysokou morbiditou a mortalitou [1, 2]. Za těžkou či komplikovanou peritonitidu se obvykle považuje zastaralá purulentní peritonitida či sterkorální peritonitida, nebo peritonitida u imunokompromitovaných a polymorbidních nemocných [3]. Zásady chirurgické léčby se příliš nemění po desetiletí: ošetření zdroje infekce, redukce kontaminace. Třetí zásadou je prevence pokračující infekce či reinfekce pomocí drenáže dutiny břišní či peroperační laváže, které však nevedly ke zlepšení výsledků [3, 4]. Další rozšířenou možností je založení laparostomie. Laparostomické techniky využívající negativní tlak brání oproti dříve užívaným typům laparostomie (zipy, síťky) kontaminaci ze zevního prostředí [5]. Výhodou všech laparostomií je snížení intraabdominálního tlaku v průběhu kritického stavu nemocného, v případě použití negativního tlaku i odsávání nitrobřišního obsahu. Nevýhodou je obtížné uzavření dutiny břišní, když potřeba laparostomie pomine a nastane možnost poranění nitrobřišních orgánů [6]. Nejobávanější komplikací je vznik entero-atmosférických píštělí, které významně prodlužují hojení a mohou být i příčinou významné mortality dosahující 30–50 % [5]. Z těchto důvodů je dle některých autorů preferován primární uzávěr dutiny břišní a relaparotomie dle potřeby [7–9].
Domníváme se, že pokud je těžká peritonitida léčena pomocí laparostomie s negativním tlakem a již od jejího založení je použita metoda dynamické sutury stěny břišní, je dosaženo vysoké frekvence fasciálního uzávěru stěny břišní a jejího zhojení a snížení komplikací včetně střevních píštělí. Podmínkou úspěchu je uzávěr stěny břišní ihned, když již není laparostomie nutná.
MATERIÁL A METODA
Během období 9/2009–9/2011 bylo na Chirurgické klinice FN Na Bulovce prospektivně randomizováno celkem 57 nemocných s těžkou peritonitidou, 28 nemocných do skupiny TNP (topical negative pressure) laparostomie a 29 nemocných do skupiny s primárním uzávěrem (Tab. 1).
1. Charakteristika intervenční a kontrolní skupiny Tab. 1: Characteristics of interventional and control group 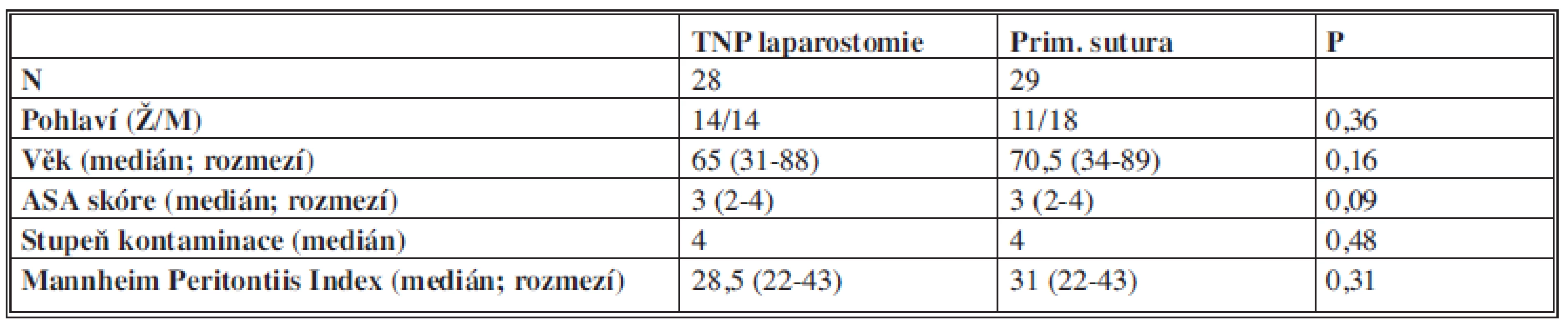
Do studie byli předběžně zařazeni nemocní indikovaní k akutní chirurgické revizi pro podezření na perforační, ischemickou či jinou náhlou příhodu břišní s těžkou peritonitidou, kteří souhlasili s účastí ve studii a byli schopni porozumět informovanému souhlasu. Předoperačně byla v rámci screeningu vyplněna první část Mannheim peritonitis indexu (MPI)[10], během operace pak jeho druhá část (Obr. 1). Pokud peroperační nález odpovídal těžké difúzní peritonitidě a MPI bylo více než 20, byl na konci operace nemocný randomizován pomocí řady náhodných čísel zakomponované v online počítačovém systému do jedné z výše uvedených skupin. Randomizaci prováděla nezávislá sestra. Do studie nebyli zařazeni nemocní, kteří nesouhlasili se studií, nemocní pod 18 let, těhotné a kojící ženy a ti, u kterých byl odlišný operační nález či MPI bylo 20 a méně. Nemocní pak byli sledováni do zhojení či byl proveden aktivní follow-up 3 měsíce po operaci.
1. Screeningový formulář, Mannheim peritonitis index (adaptováno dle Wacha H. [10]) Fig. 1: Screening form, Mannheim peritonitis index (adapted according to Wacha H. [10]) ![Screeningový formulář, Mannheim peritonitis index (adaptováno dle Wacha H. [10])
Fig. 1: Screening form, Mannheim peritonitis index (adapted according to Wacha H. [10])](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/a8bd4486214481fd08020741790b14dc.jpg)
Cílem studie bylo prokázat, že správně používaná laparostomie s technikou negativního tlaku vede k nižší mortalitě a morbiditě oproti primárnímu uzávěru dutiny břišní při první operaci. Předmětem tohoto sdělení jsou výsledky týkající morbidity, dosažení fasciálního uzávěru a zhojení stěny břišní. Všichni nemocní byli ošetřováni na jednotce intenzivní péče dle zásad správné klinické praxe.
Chirurgická léčba
V obou skupinách bylo postupováno dle zásad léčby difúzní peritonitidy: ošetření zdroje infekce, výplach dutiny břišní, založení drenáže. Na konci operace byla provedena výše uvedená randomizace.
Pokud byl pacient randomizován do skupiny s primárním uzávěrem stěny břišní, byla stěna uzavřena pokračujícím stehem PDS, podkoží vypláchnuto a provedena sutura podkoží a kůže jednotlivými stehy, event. založena uzavřená aktivní drenáž podkoží. Jestliže došlo k podezření na nitrobřišní komplikaci, byl pacient revidován, to znamená, že byl použit postup on-demand. Při komplikovaném hojení rány probíhalo ošetřování dle principů vlhkého hojení ran.
Byl-li pacient randomizován do TNP skupiny, byla pod stěnu břišní rozložena semipermeabilní fólie a na ni první vrstva polyuretanové pěny (Obr. 2). Následovalo založení 2–4 pokračujících stehů elastickými pásky (Surgical loop, B.Braun) (Obr. 3), které se zauzlily, přičemž šíře rozevření stěny břišní zůstala dle výše nitrobřišního tlaku. Poté byla vložena další vrstva pěny mezi fascii a do podkoží. Rána byla přelepena nepermeabilní fólií a opatřena odsávacím terčíkem (Obr. 4). K laparostomii byl použit set V.A.C. GranuFoam S-L (V.A.C.®, K.C.I., Hartmann-RICO, a. s., BIOMEDICA ČS, s. r. o.). Převazy byly prováděny po 48–72 hodinách. Při každém převazu byla stěna břišní přiblížena větším utažením elastických pásků. Pokud byl při převazu v dutině břišní jen čirý exsudát, nebyla abdominální hypertenze a nebyla přítomná střevní kontaminace či fascitida, uzavřela se stěna břišní pokračujícím PDS stehem. V.A.C. systém byl ještě před sešitím podkoží a kůže 1–2krát vložen do podkoží.
2. Vnitřní vrstva laparostomie Fig. 2: The inner layer of TNP laparostomy 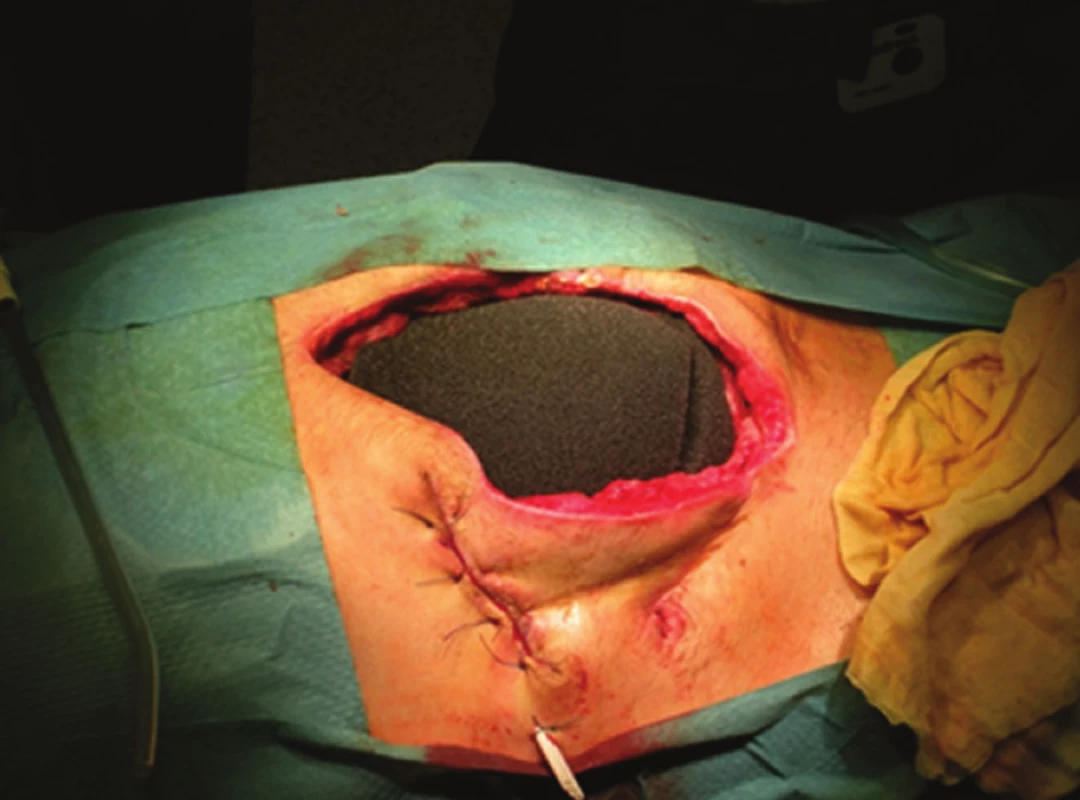
3. Dynamická sutura stěny břišní Fig. 3: Dynamic abdominal wall suture 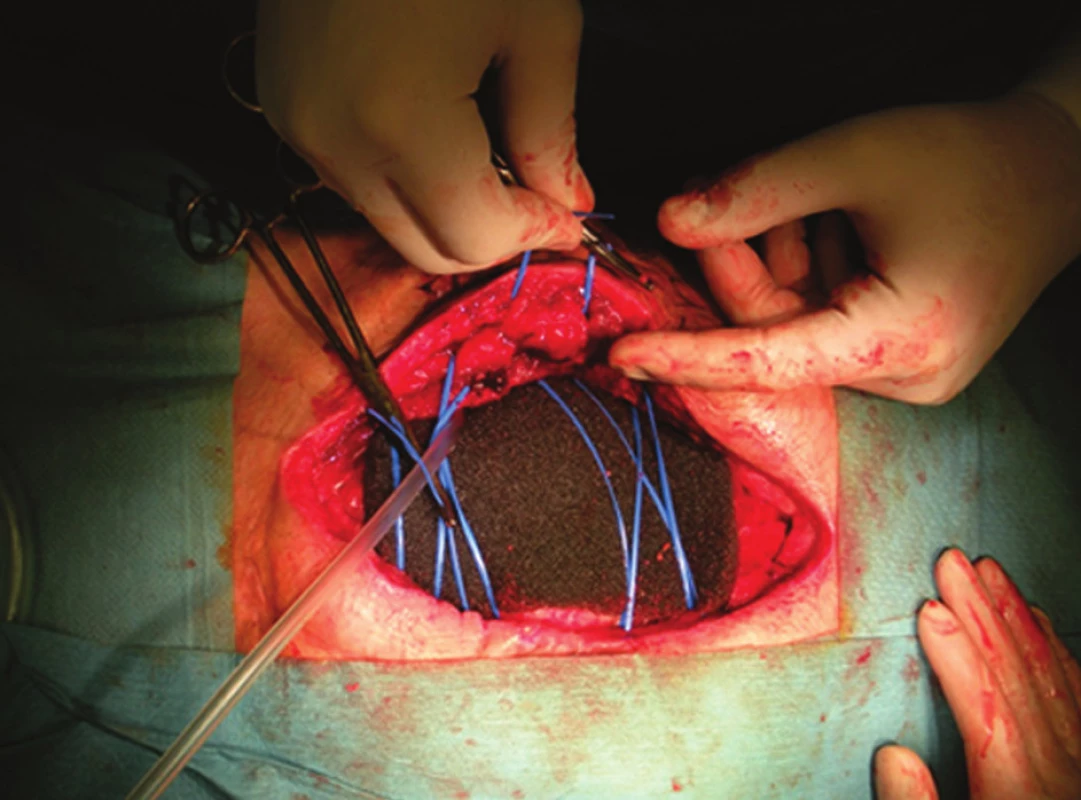
4. Zevní vrstva laparostomie Fig. 4: The external layer of TNP laparostomy 
Statistická metoda
Pro účely popisné statistiky jsou data prezentována jako střední hodnoty s rozpětím nebo jako průměr se směrodatnou odchylkou. Podle typu distribuce dat byl k hodnocení skupin použit t-test nebo Mann-Whintey test a statistická významnost byla definována jako hodnota p < 0,05. Pro statistickou analýzu byl použit software Med-Calc 11.4.4.0.
Studie byla schválena etickou komisí FN Na Bulovce. Studie byla registrovaná na www.clinical trialsgov pod číslem NCT01531543.
VÝSLEDKY
Pacienti v obou skupinách (skupina TNP laparotomie, n = 28 a skupina s primární suturou stěny břišní, n = 29) byli srovnatelní dle pohlaví, věku, ASA skóre a stupně kontaminace dutiny břišní [11] (Tab. 1.).
Závažnost peritonitidy dle MPI se též nelišila (medián MPI 28,5, resp. 31, p = 0,31). Délka hospitalizace od provedení primární operace pro těžkou peritonitidu byla v obou skupinách bez rozdílu, ve skupině TNP laparostomie byl medián hospitalizace 22 dní (rozmezí 10–171) a 23 dní (rozmezí 3–71) ve skupině s primárním uzávěrem dutiny břišní (p = 0,89) (Graf 1).
1. Délka hospitalizace v TNP laparostomické skupině a skupině s primárním uzávěrem stěny břišní Délka hospitalizace je počítána ode dne operace pro těžkou peritonitidu do propuštění Graph 1: Length of hospital stay in the TNP laparostomy and control group. Length of hospital stay was counted from the index surgery for severe peritonitis to discharge 
Mortalita byla v TNP skupině významně nižší (3 nemocní, 11 %) proti skupině s primárním uzávěrem (12 nemocných 4,1 %) (p = 0,01). Výsledky hojení stěny břišní shrnuje tabulka 2. Uzavření celé stěny břišní včetně fascie a jejího zhojení bylo dosaženo primárně po ukončení TNP laparostomie v intervenční skupině v 80 % proti 29 % ve skupině s primární suturou (p = 0,01), ve které se sekundárně hojilo v 71 % (Tab. 2, Graf 2). U těchto nemocných došlo k rozvoji komplikací v operační ráně a u 2 z nich (12 %) byly po těžké fascitidě kličky střevní kryty pouze kůží, u dalších 2 nemocných byly přegranulované útroby ošetřeny dermoepidermálním štěpem. V TNP skupině se rána zhojila vždy po sekundární sutuře. Střevní píštěl nebyla zaznamenána ani v jedné skupině přeživších nemocných, spotřeba antibiotik byla v obou skupinách bez signifikantního rozdílu. Celková délka hojení abdominální rány a délka ambulantní péče byla signifikantně kratší ve skupině TNP laparostomie (Tab. 2, Graf 3).
2. Shrnutí výsledků u přeživších nemocných Tab. 2: Summary of survivor’s results 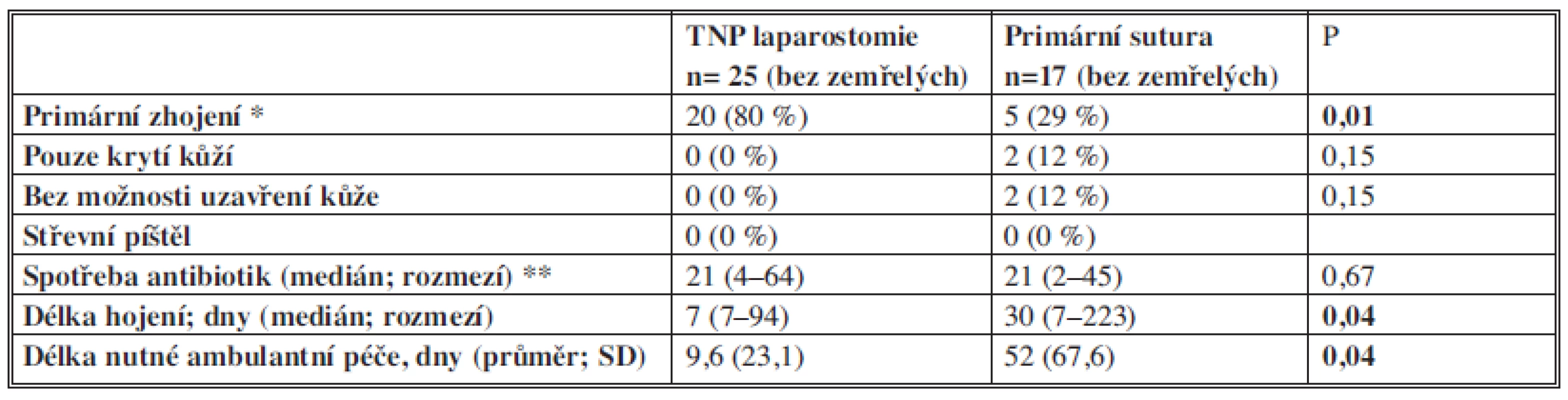
* Primární zhojení laparotomie, včetně fascie, po ukončení podtlakové léčby nebo po primární sutuře * Primary laparotomy healing after TNP therapy or after primary closure in control group ** Jednotka = užívání jednoho antibiotika po dobu jednoho dne ** 1 unit= consumption of single antibiotic during one day 2. Primární a sekundární hojení laparotomie (počet nemocných) Primární zhojení laparotomie, včetně fascie, po ukončení podtlakové léčby nebo po primární sutuře a sekundární hojení Graph 2: Primary and secondary laparotomy healing (number of patients) Primary laparotomy healing, including fascia, after the end of negative pressure therapy or after primary suture, and secondary healing 
3. Délka hojení laparotomie (dny) Kompletní zhojení laparotomické rány Graph 3: Length of laparotomy healing (days) Complete healing of the laparotomy wound 
DISKUZE
Laparostomie s použitím negativního tlaku (V.A.C. laparostomie či TNP laparostomie) je moderní metodou, která teoreticky přispívá ke zlepšení výsledků léčby těžkého zánětu pobřišnice [5, 6, 12]. U používaných laparostomických technik nejsou výsledky jasné [13, 14]. Existuje jen málo medicínských důkazů, které by umožnily posoudit jednotlivé metody. V retrospektivních sledováních se často popisuje, že laparostomie, zejména s použitím negativního tlaku, vede ke vzniku entero-astmosférických píštělí ve frekvenci 7–60 % a možnost uzávěru stěny břišní i s fascií se pohybuje mezi 47–83 % [12, 15–17].
V naší práci bylo při TNP laparostomii dosaženo uzavření fascie a kompletního zhojení stěny břišní v 80 % a entero-atmosférická píštěl nebyla zaznamenána žádná. Popsaný vytvořený postup TNP laparostomie v intervenční skupině je v souladu s klasifikací tzv. open abdomen, publikované v roce 2009 [18], která je výsledkem konsenzu. Dle této klasifikace jsou nejsnáze ošetřovatelné abdominální rány, kde není obsah dutiny břišní fixován k okrajům stěny břišní (1A bez, 1B s kontaminací), obtížnějším stupněm je 2A–2B, kdy již došlo k fixaci ke stěně břišní, a nejhůře zvládnutelné jsou rány se střevní píštělí (stupeň 3) či s kompletně obliterovanou dutinou břišní (stupeň 4 – tzv. frozen open abdomen). Z těchto důvodů byly okraje laparotomie již od první operace pečlivě separovány od nitrobřišních orgánů pomocí fólie. Na uzávěr stěny břišní se pomýšlelo již při založení laparostomie provedením dynamické sutury, jejíž různé modifikace byly popsány v literatuře [19–20]. V intervenční skupině tedy nedošlo k progresi obtížnosti břišní rány dle klasifikace (ze stupně 1 na stupeň 2 a více). Nepřítomnost enterální píštěle si vysvětlujeme striktním dodržováním kritérií k uzavření laparostomie, pokud již nitrobřišní zánět nepokračoval. Předchozí dva postupy tento uzávěr až na jednu výjimku umožnily, takže kličky střevní nebyly nadbytečně traumatizovány. U jedné pacientky byl defekt ve fascii ošetřen pomocí biologické kolagenní záplaty. Naopak ve skupině s primárním uzávěrem došlo v 71 % k významným komplikacím v operační ráně, které vedly ke komplikovanému sekundárnímu hojení, v případě těžké nekrotizující fascitidy s defektem ve stěně břišní.
ZÁVĚR
Primární TNP laparostomie v léčbě těžké peritonitidy je účinná a bezpečná metoda. Při dodržení zásad správného použití, zejména založení dynamické sutury již při první operaci a včasném uzavření laparostomie dle kritérií, je dosaženo signifikantně vyššího počtu zhojení stěny břišní i s uzavřením fascie než při ošetření peritonitidy bez laparostomie. Celková délka hojení stěny břišní je též při TNP laparostomii kratší.
Seznam zkratek
TNP – Topical negative pressure
V.A.C. – Vacuum assisted closure
MPI – Mannheim peritonitis index
ASA – American Society of Anesthesiologists
SD – Standard deviation – směrodatná odchylka
FCR – Fascial closure rate
Poděkování
Poděkování patří střednímu zdravotnickému personálu Chirurgické kliniky FNB, zejména sálovým sestrám a sestrám JIP, bez jejichž velké pomoci a přesné práce, často nad rámec běžných povinností, by nebylo provedení studie vůbec možné.
Studie byla podporována grantem IGA MZČR NS 10466-3/2009.
MUDr. Zuzana Šerclová
Chirurgická klinika NNB,
Budínova 2
180 81, Praha 8
e-mail: sercl@seznam.cz
Sources
1. Christou NV, Barie PS, Dellinger EP et al. Surgical Infection Society intra-abdominal infection study: prospective evaluation of management techniques and outcome. Arch Surg 1993;128 (2):193–198.
2. Wittmann DH, Schein, M, Condon RE. Management of secondary peritonitis. Ann Surg 1996;224 (1):10–18.
3. Lopez N, Kobayashi L, Coimbra R A. Comprehensive review of abdominal infections. World J Emerg Surg 201;23;6 : 7.
4. Whiteside OJ, Tytherleigh MG, Thrush S, Farouk R, Galland RB. Intra-operative peritoneal lavage – who does it and why? Ann R Coll Surg Engl 2005;87(4):255–8.
5. de Costa A. Making a virtue of necessity: managing the open abdomen. ANZ J Surg 2006;76(5):356–63. Review.
6. Stevens P. Vacuum-assisted closure of laparostomy wounds: a critical review of the literature. Int Wound J 2009 ;6(4):259–66.
7. Lamme B, Boermeester MA, Reitsma JB, et al. Meta-analysis of relaparotomy for secondary peritonitis. Br J Surg 2002;89 : 1516–1524.
8. Opmeer BC, Boer KR, van Ruler O, et al. Costs of relaparotomy on-demand versus planned relaparotomy in patients with severe peritonitis: an economic evaluation within a randomized controlled trial. Crit Care 2010;14(3):R97.
9. van Ruler O, Lamme B, de Vos R, et al. Decision making for relaparotomy in secondary peritonitis. Dig Surg 2008;25(5):339–46.
10. Wacha H, Linder MM, Feldman U, et al. Mannheim peritonitis index – prediction of risk of death from peritonitis: construction of a statistical and validation of an empirically based index. Theoretical Surg 1987; 1 : 169–177.
11. Cruse PJ, Foord R, et al. The epidemiology of wound infection. A 10-year prospective study of 62,939 wounds. Surg Clin North Am 1980;60 : 27–40.
12. Caro A, Olona C, Jiménez A, et al. Treatment of the open abdomen with topical negative pressure therapy: a retrospective study of 46 cases. Int Wound J 2011;8(3):274–9.
13. Bailey CM, Thompson-Fawcett MW, Kettlewell MG, et al. Laparostomy for severe intra-abdominal infection complicating colorectal disease. Dis Colon Rectum 2000;43(1):25–30.
14. Robledo FA, Luque-de-León E, Suárez R, et al. Open versus closed management of the abdomen in the surgical treatment of severe secondary peritonitis: a randomized clinical trial. Surg Infect (Larchmt). 2007;8(1):63–72.
15. Anderson O, Putnis A, Bhardwaj R, et al. Short and long-term outcome of laparostomy following intra-abdominal sepsis. Colorectal Dis 2011;13(2):e20–32.
16. Wondberg D, Larusson HJ, Metzger U, et al. Treatment of the open abdomen with the commercially available vacuum-assisted closure system in patients with abdominal sepsis: low primary closure rate. World J Surg 2008;32(12):2724–9.
17. Boele van Hensbroek P, Wind J, Dijkgraaf MG, et al. Temporary closure of the open abdomen: a systematic review on delayed primary fascial closure in patients with an open abdomen. World J Surg 2009;33(2):199–207.
18. Björck M, Bruhin A, Cheatham M, et al. Classification—important step to improve management of patients with an open abdomen. World J Surg 2009;33(6):1154–7.
19. Reimer MW, Yelle JD, Reitsma B. et al. Management of open abdominal wounds with a dynamic fascial closure system. Can J Surg 2008;51(3):209–14.
20. Verdam FJ, Dolmans DE, Loos MJ. Delayed primary closure of the septic open abdomen with a dynamic closure system. World J Surg 2011;35(10):2348–55.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2012 Issue 1-
All articles in this issue
- Pharmacoresistant epilepsy after craniocerebral injury
- Contemporary overview of the bariatric-metabolic surgery
- Urethral catheter as a risk factor of urologic complications after total knee arthoplasty – the retrospective analysis
- Fascial closure of the abdominal wall by dynamic suture after topical negative pressure laparostomy treatment of severe peritonitis – results of a prospective randomized study
- Stab wounds in children
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Fascial closure of the abdominal wall by dynamic suture after topical negative pressure laparostomy treatment of severe peritonitis – results of a prospective randomized study
- Pharmacoresistant epilepsy after craniocerebral injury
- Urethral catheter as a risk factor of urologic complications after total knee arthoplasty – the retrospective analysis
- Stab wounds in children
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

