-
Medical journals
- Career
Eroze acetabula po cervikokapitální náhradě kyčelního kloubu. Klinicko-biomechanická studie
Authors: J. Skála-Rosenbaum; J. Bartoníček; R. Bartoška
Authors‘ workplace: Ortopedicko-traumatologická klinika 3. LF UK, Praha-Vinohrady
Published in: Rozhl. Chir., 2009, roč. 88, č. 10, s. 596-602.
Category: Monothematic special - Original
Overview
U 12 pacientů průměrného věku 71 roků původně ošetřených pro intrakapsulární zlomeninu krčku cervikokapitální náhradou byla pro bolesti a erozi acetabula provedena konverze na totální náhradu. Hodnotili jsme interval mezi cervikokapitální náhradou a reoperací, indikaci k reoperaci a postavení hlavice cervikokapitální náhrady k apexu velkého trochanteru. V případě rozsáhlejší eroze jsme sledovali i směr migrace hlavice cervikokapitální náhrady. Celý soubor jsme rozdělili do dvou skupin. V I. skupině bylo 7 pacientů s časně provezenou revizí, v průměru 22 měsíců. V II. skupině bylo 5 pacientů s pozdní revizí, tj. v průměru 68 měsíců po primární náhradě. Vysoká pozice hlavice náhrady byla zaznamenána u všech pacientů I. skupiny, zatímco neutrální nebo nízká pozice byla u všech pacientů II. skupiny. U 7 pacientů s výraznou erozí acetabula jsme rekonstruovali směr migrace hlavice. Identifikovali jsme tři směry migrace hlavice endoprotézy – proximomediální, proximální a proximolaterální. Směr migrace závisel na pozici hlavice k velkému trochanteru, CE úhlu a pozici dříku v dřeňovém kanálu. Úroveň resekce krčku a z toho rezultující postavení hlavice je závažným faktorem pro vznik acetabulární eroze.
Klíčová slova:
zlomeniny krčku femuru – cervikokapitální náhrada – acetabulární erozeCervikokapitální náhrada je dnes považována za metodu volby u biologicky starších pacientů s intrakapsulární zlomeninou krčku [1–4, 21]. Její nevýhodou je rozvoj eroze acetabula [6, 8, 13, 20, 22, 26]. Jednou z cest, jak snížit tření mezi hlavicí náhrady a chrupavkou acetabula, byl vývoj bipolární náhrady rozkládající tření mezi dva povrchy [22]. Dalším směrem bylo použití keramické hlavice mající lepší smáčivost a tedy i nižší tření nežli hlavice kovová [7, 14, 15].
Výsledkem je řada článků srovnávajících výsledky cervikokapitálních, bipolárních a totálních náhrad u intrakapsulárních zlomenin krčku [5, 9, 10, 18, 23, 24]. Publikací o cervikokapitálních náhradách s keramickou hlavicí je mnohem méně [7, 14, 15]. Výsledky těchto studií jsou kontroverzní [9, 18, 23, 24]. Proto je překvapující, že s výjimkou několika autorů [4, 8, 19], nebyla věnována náležitá pozornost operační technice cervikokapitálních náhrad. Přitom základní principy formuloval již v roce 1962 M. E. Müller [16, 17] a v roce 1968 Huggler [11]. Oba autoři zdůraznili vzájemnou pozici středu hlavice k apexu velkého trochanteru a správnou anteverzi. Střed hlavice by měl být 1 až 2 mm pod úrovní hrotu velkého trochanteru a hodnota anteverze krčku 12 až 15°. Cílem naší studie je ověřit platnost těchto biomechanických principů na skupině pacientů se zlomeninou krčku femuru, kde byla provedena konverze cervikokapitální náhrady na totální.
MATERIÁL A METODA
Soubor pacientů: Základní soubor tvořilo 12 žen ošetřených cementovanou cervikokapitální náhradou Poldi pro dislokovanou intrakapsulární zlomeninu krčku femuru v letech 1989 až 2003. Všechny pacientky, jejichž průměrný věk v době úrazu činil 71 roků (48–81 roků), byly před úrazem v dobré duševní i fyzické kondici, žádná netrpěla obezitou. Na našem pracoviště bylo primárně operováno 6 pacientek, dalších 6 v jiných zařízeních. Ani v jednom případě nedošlo v pooperačním období ke komplikacím (hojení rány, luxace cervikokapitální endoprotézy, infekce). Žádná z pacientek netrpěla koxartrózou druhostranné kyčle. Konverze na totální náhradu byla provedena u všech pacientek na našem pracovišti v období let 1996–2003. Indikací ke konverzi byla progredující bolest spojená v některých případech s výraznou erozí acetabula. V žádném případě nebyla diagnostikována pozdní infekce. S jedinou výjimkou jsme měli k dispozici kompletní RTG dokumentaci.
Metoda: Retrospektivně jsme hodnotili interval mezi cervikokapitální náhradou a její konverzí na totální, indikaci ke konverzi a vztah středu hlavice k apexu velkého trochanteru. V případě závažné eroze acetabula jsme analyzovali směr migrace hlavice, rozsah krytí hlavice acetabulem (CE úhel podle Wiberga) a polohu apexu dříku cervikokapitální endoprotézy v dřeňovém kanálu femuru.
Postavení hlavice bylo hodnoceno jako neutrální v případě, že úroveň jeho středu odpovídala úrovni apexu velkého trochanteru (Obr. 1). Pokud ležel střed hlavice nad, hodnotili jsme to jako vysoký stav, pokud ležel pod úrovní, jednalo se o nízký stav. Pozice dříku ve dřeňovém kanálu femuru byla považována za varózní, pokud se jeho hrot dotýkal laterální kortikalis a za valgózní, pokud se dotýkal mediální kortikalis.
Image 1. Určení pozice hlavice endoprotézy vzhledem k apexu velkého trochanteru. Referenční rovina (a) je tangenta k apexu velkého trochanteru a současně je kolmá k ose diafýzy femuru (b). Střed hlavice by měl být 1 až 2 mm pod úrovní apexu velkého trochanteru. Volně podle Hugglera Fig. 1. Determination of the position of the prosthetic head with regard to the apex of the greater trochanter. The reference level (a) is a tangent to the apex of the greater trochanter and is at the same time perpendicular to the long axis of the femoral shaft (b). The head centre should be 1–2 mm below the level of the greater trochanter. Adapted from Huggler 
Při analýze směru migrace hlavice jsme využili superpozice RTG snímku bezprostředně po cervikokapitální náhradě a těsně před její konverzí na náhradu totální. Nejdříve jsme na transparentní papír překopírovali pooperační RTG včetně orientačních struktur (Köhlerova slza, sedací hrbol, ilioischiální linie). Tuto kopii jsme přiložili na RTG snímek provedený bezprostředně před konverzí tak, aby se orientační body překrývaly, a na papír jsme zakreslili finální pozici hlavice. Linie spojují střed obou hlavic nám určila směr migrace hlavice.
VÝSLEDKY
Interval mezi cervikokapitální a totální náhradou: Na základě hodnoty tohoto intervalu jsme rozdělili celý soubor do dvou skupin (Tab. 1). V I. skupině byli pacienti s časnou revizí (pacienti č. 1–7). Průměrný interval mezi oběma operacemi byl 22 měsíců (7–13 měsíců). Klinické potíže těchto pacientů začaly vždy brzy po operaci cervikokapitální náhrady a rychle progredovaly.
Table 1. Přehled celého souboru Tab. 1 Overview of all 12 cases 
Do II. skupiny patřili pacienti s pozdní revizí (pacienti č. 8–12) s průměrným intervalem mezi oběma operacemi 68 měsíců (49–88 měsíců). Potíže těchto pacientů začaly až několik let po operaci cervikokapitální náhrady.
Indikace ke konverzi: V I. skupině s časnou revizí byli 4 pacienti indikováni pro výraznou bolest, eroze acetabula byla minimální nebo žádná (pacienti č. 1–4). Ve 3 případech byla bolest kombinována s výraznou erozí acetabula (pacienti č. 5-7).
Ve II. skupině s pozdní revizí byla ve všech 5 případech indikací bolest spojená s výraznou erozí acetabula (pacienti č. 8–12).
Pozice hlavice cervikokapitální náhrady: Vysoké postavení hlavice bylo zjištěno u všech pacientů v I. skupině (Obr. 2). Neutrální nebo nízké postavení bylo zaznamenáno u všech pacientů ve II. skupině.
Image 2. Vysoká pozice endoprotézy. Pacientka č. 2. A – stav po úrazu, B – pooperační snímek, C – těsně před konverzí, D – stav po konverzi na TEP Fig. 2. High position of the prosthetic head. Female patient no. 2. A – after injury, B – immediately after surgery. An evident high position of the prosthetic head with regard to the apex of the greater trochanter given by insufficient resection of the femoral neck, C – prior to conversion to THA, minimal erosion of the acetabulum but subjectively intensive hip pain, D – after conversion to THA 
Eroze acetabula: Celkem jsme zaznamenali 8 případů výrazné eroze acetabula spojené s migrací hlavice endoprotézy (Tab. 2). U jednoho pacienta však nebyl k dispozici RTG snímek bezprostředně po operaci, takže směr migrace jsme mohli analyzovat pouze v 7 případech (Obr. 3). Zjistili jsme tři směry migrace – proximomediální ve 3 případech (Obr. 4), proximální ve 2 případech (Obr. 5) a proximolaterální ve 2 případech (Obr. 6).
Table 2. Přehled pacientů s výraznou erozí acetabula Tab. 2. Overview of patients with a marked erosion of the acetabulum 
Image 3. Grafická rekonstrukce jednotlivých typů migrace. Pro lepší srovnání jsou všechny případy prezentovány na levém kyčli. A – pacientka č. 10, dřík je ve varózní pozici, nízká poloha hlavice, B – pacientka č. 11, neutrální postavení dříku, neutrální poloha hlavice, C – pacientka č. 12, varózní postavení dříku, neutrální poloha hlavice, D – pacientka č. 9, neutrální postavení dříku, nízká poloha hlavice, E – pacientka č. 5, dřík v neutrálním postavení, vysoká poloha hlavice, F – pacientka č. 7, dřík ve valgózním postavení, vysoká poloha hlavice Fig. 3. Graphic reconstruction of individual directions of migration. For a better comparison all cases are shown as left-sided. A full contour of the prosthetic head indicates the initial position, the broken line shows the final position, the arrow shows the direction of migration. A – patient no. 10, the stem in varus position, low position of prosthetic head, B – patient no. 11, neutral position of the stem, neutral position of the prosthetic head, C – patient no. 12, varus position of the stem, neutral position of the prosthetic head, D – patient no. 9, neutral position of the stem, low position of prosthetic head, E – patient no. 5, stem in neutral position, high position of prosthetic head, F – patient no. 7, stem in valgus position, high position of prosthetic head 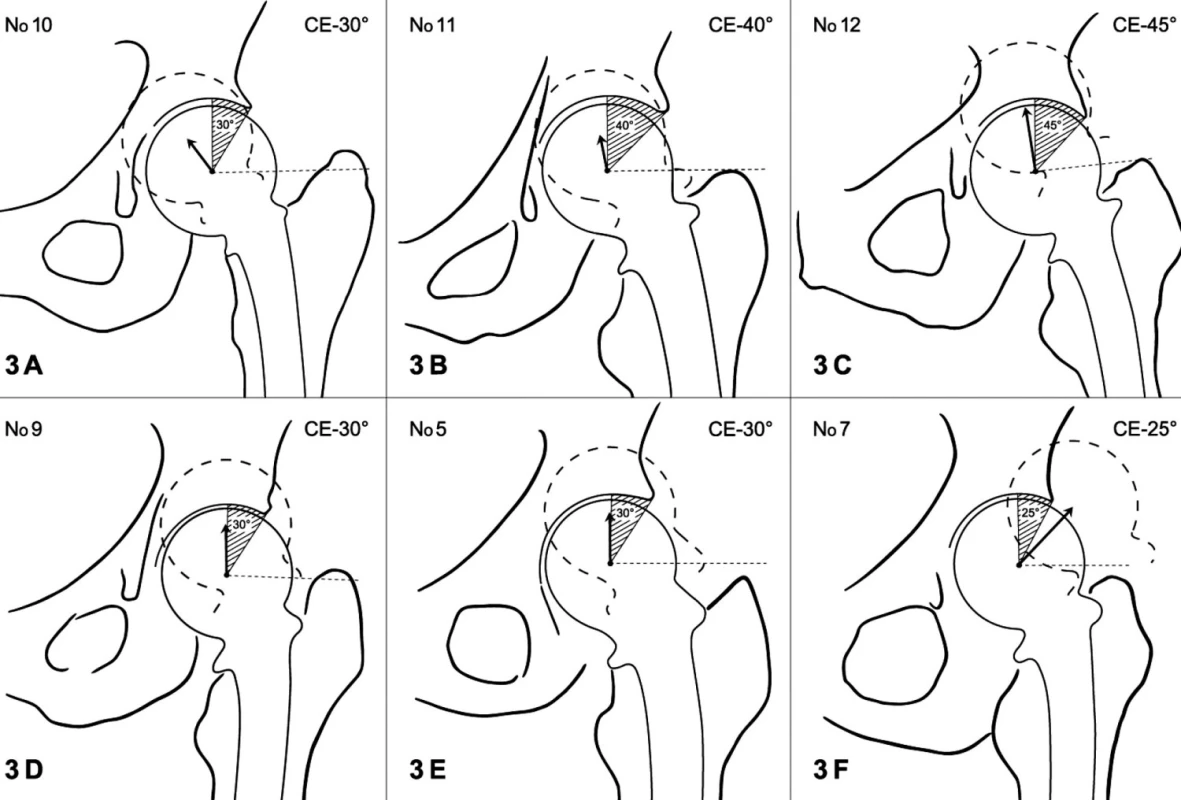
Image 4. Příklad proximomediální (centrální) migrace. Pacientka č. 12, 81 roků. A – úrazový snímek, B – bezprostředně po operaci, neutrální postavení hlavice, varózní postavení dříku, CE úhel 45°, C – 48 měsíců po cervikokapitální náhradě Fig. 4. Example of proximomedial (central) migration. Patient no. 12, age 81 years. A – after injury, B – immediately after surgery, neutral position of prosthetic head, varus position of prosthetic stem, 45° CE angle, C – 48 months after hemiarthroplasty 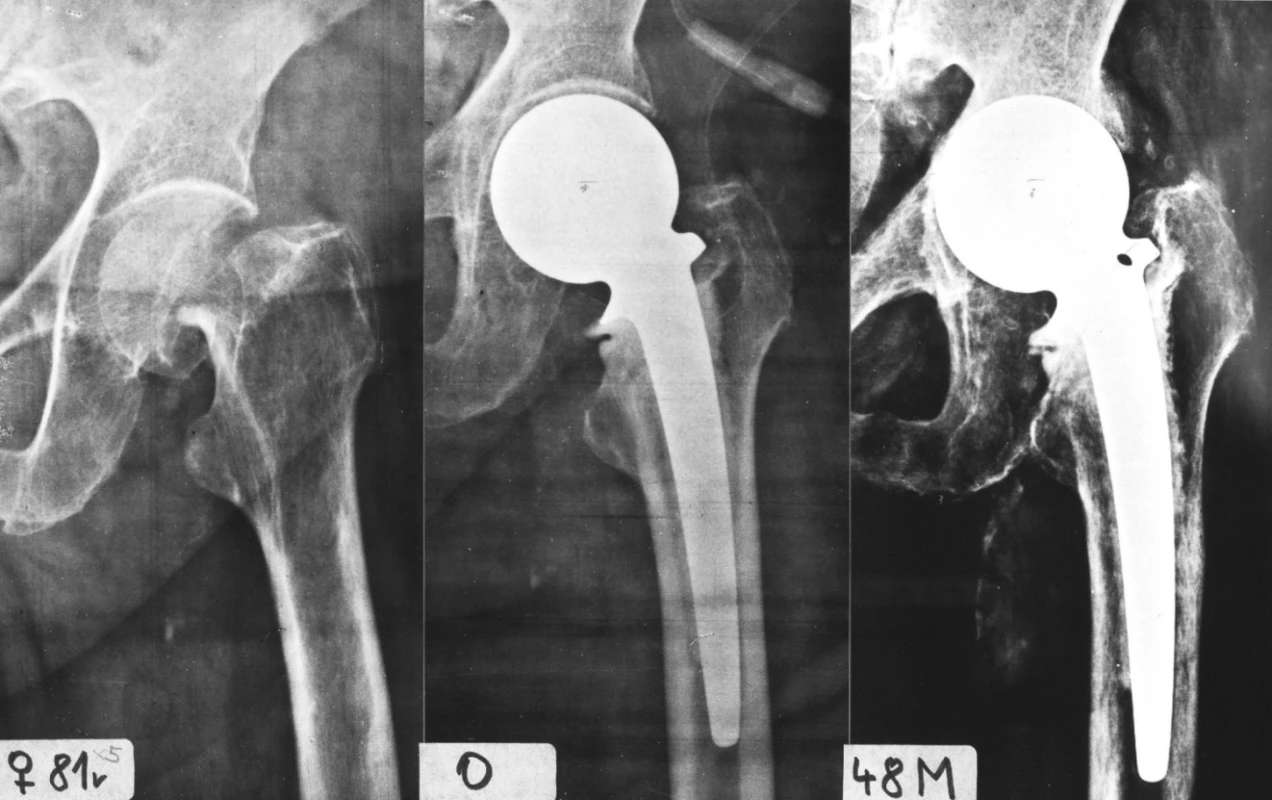
Image 5. Příklad proximální migrace. Pacientka č. 9, 70 roků. A – úrazový snímek, B – stav po operaci, nízká poloha hlavice, neutrální postavení dříku, CE úhel 30°, C – 67 měsíců po cervikokapitální náhradě. Fig. 5. Example of proximal migration. Patient no. 9, age 70 years. A – after injury, B – immediately after surgery, low position of prosthetic head, neutral position of prosthetic stem, 30° CE angle, C – 67 months after hemiarthroplasty 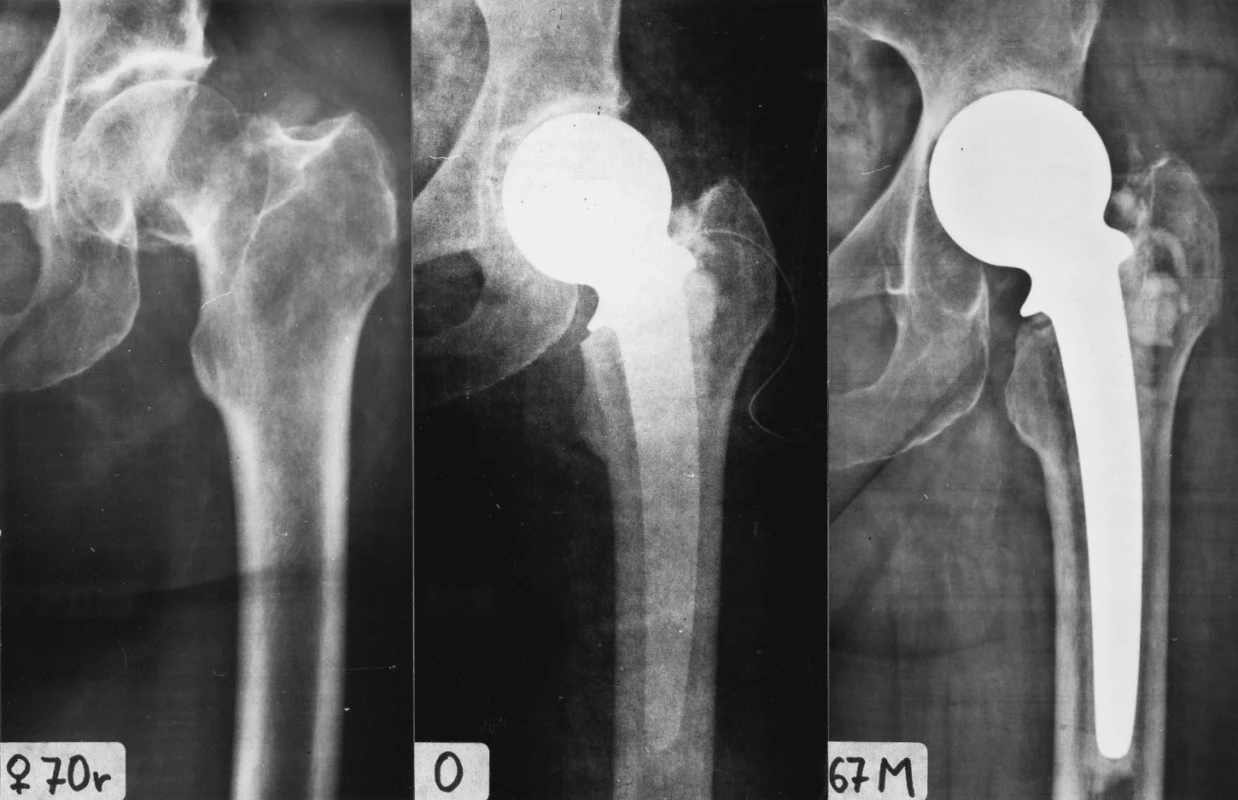
Image 6. Příklad proximolaterální migrace. Pacientka č. 7, 79 roků. A – úrazový snímek, B – stav po operaci, vysoká poloha hlavice, valgózní postavení dříku, CE úhel 25°, C – stav 20 měsíců po cervikokapitální náhradě, D – po konverzi na TEP, při které byla nutná rekonstrukce laterálního okraje acetabula šrouby a kostním cementem. Fig. 6. Example of proximolateral migration. Patient no. 7, age 79 years. A – after injury, B – immediately after surgery, high position of prosthetic head, valgus position of prosthetic stem, 25° CE angle, C – 20 months after hemiarthroplasty, D – after conversion on THA, reinforcement of the lateral edge of acetabulum by two screws and bone cement was necessary 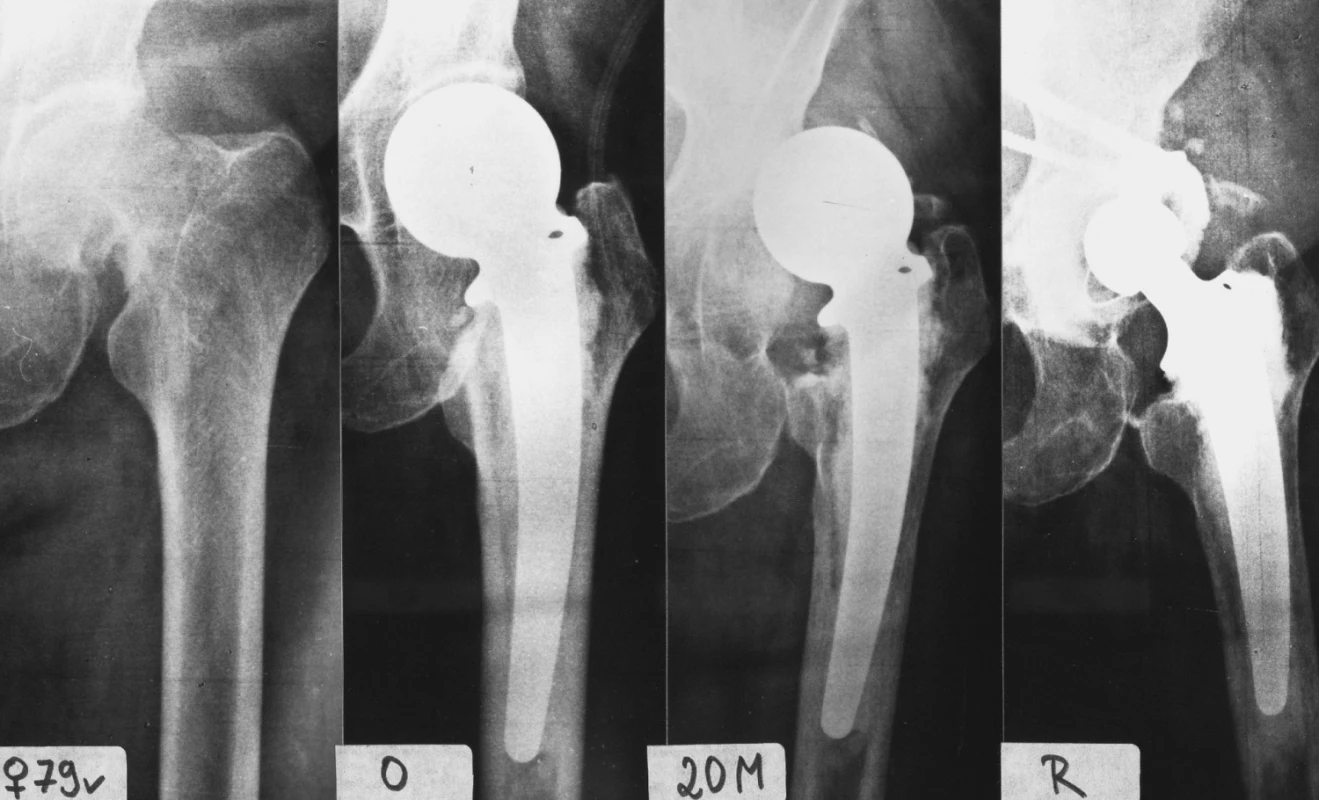
Typické pro proximomediální migraci bylo neutrální nebo nízké postavení hlavice, CE úhel větší než 30° a neutrální nebo varózní postavení dříku. V obou případech proximální migrace jsme zjistili CE úhel menší než 30°, neutrální postavení dříku a u jednoho pacienta (č. 9) nízké postavení a u druhého pacienta (č. 5) vysoké postavení hlavice. Proximolaterální směr migrace byl charakterizován vysokým postavením hlavice, CE úhlem menším než 25° a valgózním postavením dříku. V obou případech byla na RTG snímcích bezprostředně před konverzí patrná laterální subluxace hlavice endoprotézy (Obr. 7). RTG snímkům odpovídaly i peroperační nálezy během konverze. V případech proximomediální migrace bylo aceabulum prohloubeno a jeho dno značně zeslabeno. U proximální migrace mělo acetabulum ovoidní tvar. U proximolaterálního typu chyběl zevní okraj acetabula.
Image 7. Nový typ cervikokapitální náhrady (Beznoska). A – pacientka, 81 roků. B – stav po operaci. Dobře patrná větší lateralizace dříku, optimální sklon límce z hlediska resekce, rovný tvar dříku Fig. 7. New type of hip hemiarthroplasty. A – patient, age 81 years, B – after surgery 
DISKUSE
Siera a Cabanela [25] publikovali skupinu 132 pacientů s konverzí cervikokapitální na totální náhradu. V jejich souboru byl průměrný interval mezi primární operací a konverzí 5 roků, ale první potíže pacientů se objevily už za 21 měsíců po cervikokapitální náhradě. Autoři však neprovedli žádnou analýzu týkající se operační techniky cervikokapitální náhrady. V naší I. skupině pacientů s časnou revizí lze identifikovat dvě malé podskupiny. V první podskupině byli pacienti indikovaní ke konverzi pro bolest a s minimální nebo žádnou erozí acetabula. Jejich věk se pohyboval mezi 65 a 71 roky (č. 1–4). Tento fakt koresponduje s nálezem Soreideho et al. [26], kteří zjistili, že bolest kyčle předchází radiologicky evidentní erozi acetabula. Kofoed a Kofod [12] zaznamenali 26 pacientů, tj. 25 % celého jejich souboru, u kterých byla konverze na totální náhradu provedena do dvou let po cervikokapitální náhradě. Jednalo se o aktivní pacienty průměrného věku 75 roků, kteří měli intenzivní bolest v kyčelním kloubu během prvního roku po cervikokapitální náhradě. Autoři však nehodnotili vliv postavení hlavice endoprotézy.
Do druhé podskupiny patřili tři starší pacienti (č. 5–7), tj. ve věku 78 až 79 roků, kteří byli indikováni k reoperaci nejen pro bolest, ale i výraznou erozi acetabula, která se vyvinula velmi rychle, a to 7 až 20 měsíců po cervikokapitální náhradě. Rozdílná rychlost v rozvoji eroze acetabula v těchto dvou podskupinách byla zřejmě dána kvalitou kosti, resp. osteoporózou patrnou již na úrazových RTG snímcích.
Co se týká vlivu postavení hlavice, kromě Müllera and Hugglera jsme nenašli žádného autora, který by se tímto problémem zabýval. Pouze Devas a Hinves [8] krátce zmínili, že nedostatečná resekce krčku femuru má za následek zvýšený tlak na acetabulum. Naopak nadměrnou resekci krčku považovali Paarvinen et al. [19] za významný rizikový faktor pro pooperační luxaci cervikokapitální endoprotézy. Proto je při operaci nutné pečlivě uvážit úroveň resekce vzhledem k individuální variabilitě kolo-diafyzárního úhlu. Důležitý je při tomto rozhodování RTG snímek intaktního druhostranného kyčelního kloubu.
V našem souboru byl vztah středu hlavice endoprotézy ke hrotu velkého trochanteru významným prognostickým faktorem nejen z hlediska doby objevení se bolestí, ale i funkční životnosti cervikokapitální endoprotézy. Příčinou bylo zvýšené napětí měkkých tkání, zejména abduktorů kyčelního kloubu, a tedy i zvýšeného tlaku hlavice endoprotézy na chrupavku acetabula. Vysoká pozice hlavice byla zjištěna u všech pacientů I. skupiny s časnou revizí, kdežto ve II. skupině s pozdní revizí jsme ji nezaznamenali ani v jednom případě.
Domníváme se, že opomenutí analýzy postavení hlavice je značnou slabinou všech studií srovnávajících výsledky různých typů cervikokapitálních náhrad, především uni - a bipolárních a dále modulárních náhrad s kovovou či keramickou hlavicí [5, 7, 9, 10, 14, 15].
Migrací hlavice cervikokapitální náhrady se zabýval Phillis [20]. Pomocí RTG snímků celé pánve byl schopen přesně určit rozsah eroze acetabula, nestudoval však směr migrace hlavice. Naše analýza ukázala, že existují různé směry migrace hlavice, a to na základě kombinace tří faktorů – postavení hlavice vzhledem k velkému trochanteru, CE úhlu a postavení dříku ve femorálním kanálu. Postavení hlavice ovlivňuje napětí měkkých tkání a tlak na acetabulum. CE úhel vypovídá o krytí hlavice a tedy o rozsahu kontaktní plochy mezi ní a acetabulem. Pozice dříku v dřeňovém kanálu vypovídá o postavení endoprotézy ve smyslu varus/valgus. Varózní postavení zvyšuje lateralizaci úponu abduktorů vzhledem k centru otáční, tj. ke středu hlavice. Valgózní postavení ji zmenšuje a tím i páku, na které abduktory působí. To opět zvyšuje tlak na acetabulum.
Význam CE úhlu studovali Pajarinen et al. [19], kteří považují jeho snížení za rizikový faktor z hlediska pooperační luxace cervikokapitální náhrady. Žádný z autorů se však nezabýval vlivem CE úhlu na erozi acetabula. Hodnoty CE úhlu pod 25° byly v našem souboru kritické. Při spojení s vysokým postavením hlavice a valgózním postavením dříku docházelo ke zvýšeném tlaku na zevní okraj acetabula a jeho následné destrukci. Naopak neutrální nebo nízké postavení hlavice, větší CE úhel a varózní postavení dříku zvyšovaly tendenci k proximomediální migraci hlavice endoprotézy.
Rozdílné způsoby migrace hlavice mají svůj klinický význam při reoperaci. U proximolaterálního typu s těžkou destrukcí laterálního okraje acetabula, byly výrazně zhoršeny podmínky pro fixaci jamky. U proximálního typu bylo nutné jamku pro dosažení dobrého krytí více zanořit. U proximomediálního typu byla nutná opatrnost, abychom neprofrézovali zeslabené dno acetabula.
Zjištěná fakta jsou důležitá nejen pro operační techniku, ale i pro výběr cervikokapitální endoprotézy. Ve všech našich případech byla použita cervikokapitální náhrada typu Poldi (Beznoska), která je přes svůj „věk” stále nejčastěji používaným typem cervikokapitální náhrady. Z pohledu operační techniky i biomechaniky kyčelního kloubu má však některé nevýhody. Tou hlavní je zvýšený kolo-diafyzární úhel (144°), dále krátký krček a tedy i malá lateralizace dříku vzhledem ke středu hlavice. Dalším faktorem je i tvar a průměr dříku, který v případě užšího dřeňového kanálu femuru směřuje při zavádění náhradu do valgózního postavení. Nevýhodný je i sklon límce vzhledem k dříku. To komplikuje resekci krčku, pokud chceme dosáhnout správného postavení středu hlavice vůči apexu velkého trochanteru.
Fakta zjištěná v této studii nejen že potvrdila význam správné operační techniky, ale značně přispěla k vývoji nového typu cervikokapitální náhrady (Obr. 7). Její konstrukční výhodou je kolo-diafyzární úhel 135°, zvýšená lateralizace dříku vzhledem ke středu hlavice, optimalizovaný tvar dříku i sklon límce. Dosavadní tříleté zkušenosti ukázaly, že všechny tyto prvky zjednodušují operační techniku, snižují tlak hlavice na acetabulum a současně snižují riziko pooperační luxace.
Bolestivá cervikokapitální náhrada a eroze acetabula stále zůstavají významným klinickým problémem. Jejím řešením je správné zhodnocení biologického stavu pacienta, výběr biomechanicky optimální cervikokapitální náhrady a správná operační technika.
As. MUDr. Jiří Skála-Rosenbaum
Ortopedicko-traumatologická klinika
3. LF UK a FNKV, Praha-Vinohrady
Šrobárova 50
100 34 Praha 10
e-mail: skala@seznam.cz
Sources
1. Bartoníček, J., Džupa, V., Skála-Rosenbaum, J., et al. Hemiarthroplasty for displaced intracapsular femoral neck fractures. Osteo Trauma Care, 2005; 13 : 214–218.
2. Bartoníček, J., Skála-Rosenbaum, J., Džupa, V., et al. Cervikokapitální náhrada u intrakapsulárních zlomenin krčku femuru. Rozhl. Chir., 2005; 84 : 88–95.
3. Bhandari, M., Devereaux, P.J., Swiontkowski, M. F. et al. Internal fixation compared with arthroplasty for displaced fractures of the femoral neck. A meta-analysis. J. Bone Joint Surg., 2003; 85-A: 1673–1681.
4. Boretto, J., Ferro, D., Torres, H., et al. First-year mortality and long-term results of hemiarthroplasty for hip fractures in the elderly. J. Orthopaed. Traumatol., 2002; 3 : 35–40.
5. Cornell, Ch. N., Levine, D., O‘Dohert, et al. Unipolar versus bipolar hemiarthroplasty for the treatment of femoral neck fractures in the elderly. Clin. Orthop., 1998; 348 : 67–71.
6. Dalldorf, P. G., Banas, M. P., Hicks, D. G., et al. Rate of degeneration of human acetabular cartilage after hemiarthroplasty J. Bone Joint Surg., 1995; 77-A: 877–882.
7. Degreif, J., Müller, L. P., Runkel, M., et al. Long-term results after operative treatment of femoral neck fractures with ceramic head prostheses. Orthopedics, 2001; 24 : 129–133.
8. Devas, M., Hinves, B. Prevention of acetabular erosion after hemiarthroplasty for fractured neck of femur. J. Bone Joint Surg., 1983; 65-B: 548–551.
9. Eiskjaer, S., Ostgärd, S. E. Survivorship analysis of hemiarthroplasties. Clin. Orthop., 1993; 286 : 206–211.
10. Gilbert, M. S., Capozzi, J. Unipolar or bipolar prosthesis for the displaced intracapsular hip fractures. Clin. Orthop., 1998; 353 : 81–85.
11. Huggler, A. H. Die Alloartroplastik des Hüftgelenkes mit femurschaft - und Totalendoprothesen. Stuttgart, Thieme, 1968 : 102.
12. Kofoed, H., Kofod, J. Moore prosthesis in the treatment of fresh femoral neck fractures. Injury, 1983;14 : 531–540.
13. Leyshon, R. L., Matthews, J. P. Acetabular erosion and the Monk „hard top“ hip prosthesis. J. Bone Joint Surg., 1984; 66-B: 172–174.
14. Müller, L. P., Degreif, J., Basten, K., et al. Is there still an indication for operative treatment of femoral neck fractures with a ceramic hemiprosthesis? Arch. Orthop. Trauma Surg., 2000; 120 : 299–303.
15. Müller, L. P., Degreif, J., Hely, H., et al. Friction in hip hemiendoprostheses. Review of literature and own model using cadaveric acetabula. Hip Inter., 2002;12 : 126–134.
16. Müller, M. E. Die Verwendung von Kunstharzen in der Knochenchirurgie. Arch. Orthop. Unfall-Chir., 1962; 54 : 513–522.
17. Müller, M. E., Allgöwer, M., Willenegger, H. Technique of internal fixation of fractures. Berlin, Springer, 1965 : 272.
18. Ong, B. C., Maurer, S. G., Aharonoff, G. B., et al. Unipolar versus bipolar hemiarthroplasty: Functional outcome after femoral neck fracture at a minimum of thirty-six months of follow-up. J. Orthop. Trauma, 2002; 16 : 317–322.
19. Pajarinen, J., Savolainen, V., Tulikoura, I., et al. Factors predisposing to dislocation of the Thompson hemiarthroplasty. Acta Orthop. Scand., 2003; 74 : 45–48.
20. Phillips, T. W. Thompson hemiarthroplasty and acetabular erosion. J. Bone Joint Surg., 1989; 71-A: 913–917.
21. Raaymakers, E. L., Schafroth, M. Die mediale Schenkelhalsfraktur. Kontroversen in der Behandlung. Unfallchirurg, 2002; 105 : 178–186.
22. Rees, D., Monk, C. J. Acetabular protrusion and Monk Duopleet prosthesis in subcapital femoral neck fractures. Injury, 1986; 17 : 237–239.
23. Rodríguez-Merchán, E. C. Displaced intracapsular hip fractures: Hemiartroplasty or total arthroplasty? Clin. Orthop., 2002; 399 : 72–77.
24. Schleicher, I., Kordelle, J., Jürgensen, I., et al. Die Schenkelhlasfraktur beim alten Menschen – Bipolare Hemiendoprothese vs. Totalendoprothese. Unfallchirurg, 2003; 106 : 467–471.
25. Sierra, R. J., Cabanela, M. E. Conversion of failed hip hemiarthroplasties after femoral neck fractures. Clin. Orthop., 2002; 399 : 129–139.
26. Söreide, O., Lillestol, J., Alho, A., Hvidsten, K. Acetabular protrusion following endoprosthetic hip surgery: a multifaktorial study. Acta Orthop. Scand., 1980; 51 : 943–948.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2009 Issue 10-
All articles in this issue
- Spontánní pneumotorax – management, terapie
- Fulminantní akutní pankreatitida
- Současný pohled na chirurgickou léčbu divertikulární choroby
- Divertikl lokalizovaný na mezenteriální straně jejuna jako příčina perforační peritonitidy – kazuistika
- Řešení obrovských ventrálních hernií
- Ultrazvukové vyšetření u lůžka kriticky nemocného v chirurgii
- Peroperační diagnostika ischemie střeva za použití fluoresceinu a ultrafialového světla
- Eroze acetabula po cervikokapitální náhradě kyčelního kloubu. Klinicko-biomechanická studie
- Minimálně invazivní dlahová osteosyntéza (MIPO) zlomenin diafýzy humeru
- Primární tumor mozku jako vzácná příčina akutního subdurálního hematomu
- Klinická komparativní studie výsledků terapie poranění zubu čepovce
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Spontánní pneumotorax – management, terapie
- Současný pohled na chirurgickou léčbu divertikulární choroby
- Minimálně invazivní dlahová osteosyntéza (MIPO) zlomenin diafýzy humeru
- Řešení obrovských ventrálních hernií
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

