-
Medical journals
- Career
Problematika reoperací pro perzistující a rekurentní primární hyperparatyreózu
Authors: S. Adámek *; P. Libánský *; J. Kabát *; Šedý J.+; P. Pafko *; Naňka O.+
Authors‘ workplace: III. chirurgická klinika 1. LF UK a FNM, Praha, přednosta: prof. MUDr. P. Pafko, DrSc. +Anatomický ústav 1. LF UK, Praha, přednosta: prof. MUDr. M. Grim, DrSc *
Published in: Rozhl. Chir., 2007, roč. 86, č. 3, s. 150-154.
Category: Monothematic special - Original
Overview
Chirurgická léčba nabízí definitivní vyléčení pro pacienty s primární hyperparatyreózou. Po stanovení diagnózy primární hyperparatyreózy úspěch chirurgického řešení záleží na zkušenosti a úsudku chirurga. Naše zkušenosti se 523 operacemi (včetně 31 reoperací) provedených od začátku roku 1994 do konce roku 2004, nás utvrzují v tom, že komplikované případy včetně reoperací mají být soustřeďovány na pracovišti, které má dostatečné zkušenosti s operativou řádově ve stovkách případů.
Klíčová slova:
příštítné žlázy – primární hyperparatyreóza – paratyroidektomie – reoperaceÚVOD
Primární hyperparatyreóza je generalizovaná porucha kalcium-fosfátového a kostního metabolismu, která je důsledkem dlouhodobě zvýšené sekrece parathormonu. Příčinou primární hyperparatyreózy je zvýšená produkce parathormonu patologicky změněným příštítným tělískem. Přibližně 90 % pacientů s primární hyperparatyreózou má jediný adenom, 8–10 % má hyperplazii všech čtyř tělísek, 2–3 % má 2 adenomy [1, 10]. Karcinom paratyreoidey je velmi vzácný, vyskytuje se v 0,5–1 % případů [4, 7, 8]. Primární operace anatomicky uloženého adenomu příštítného tělíska může být krátkým výkonem. Takových je v našem souboru třetina. V 80 % operací nepředstavuje nalezení patologické tkáně paratyreoidey problém zásadně prodlužující dobu výkonu. Ve specializovaných endokrinochirurgických centrech je úspěšnost výkonu posuzovaná pooperačním poklesem hladiny kalcia nejméně o 95 %.
V následujícím přehledu je souhrn možných úskalí operace paratyroidey, který vyplývá z našich mnoholetých zkušeností. Nelze však opominout základní předpoklad úspěšné operativy – stanovení správné diagnózy primární hyperparatyreózy zkušeným endokrinologem.
PŘEHLED ÚSKALÍ PŘI PRIMÁRNÍ OPERACI
1. Neobvyklý počet příštítných tělísek
- nadpočetná
2. Neobvyklý tvar tělíska – nemusí být tvaru čočky, ale mohou mít
- podlouhý protáhlý tvar
- činkovitý tvar
- tvar čtyřlístku
3. Velikost tělíska
- obecně platí s velikostí stoupá sekrece parathormonu, ale existují četné výjimky
- malé hyperfunkční tělísko se svou červenou barvou podobá uzlu štítné žlázy
4. Ektopické uložení příštítného tělíska, které se může nacházet v průběhu
- dráhy sestupu horního tělíska (spolu se základem pro štítnou žlázu)
- dráhy sestupu dolního tělíska (spolu se základem thymu)
5. Intratyreoidální lokalizace příštítného tělíska
6. Mediastinální lokalizace hyperfunkční tkáně paratyreoidey
Na rozdíl od jasné anatomické definice mediastina je v chirurgickém písemnictví označovaná lokalizace jako mediastinální teprve tehdy, pokud je nedosažitelná z krčního přístupu. Tkáň paratyreoidey v mediastinu může být všude tam, kde je thymová tkáň, tedy i v mediastinálním tuku mimo pouzdro thymu [5].
Hyperfunkční tkáň paratyreoidey v thymu nemusí tvořit typický fazolovitý útvar, může se jednat o lištu, podlouhlý útvar patrný teprve při histologickém vyšetření, obvykle definitivním.
Pokud je revize krku negativní a při revizi mediastina ze sternotomie není nalezen jednoznačný patologický útvar, doporučujeme provést thymektomii s exenterací tuku mediastina.
7. Operace pro primární hyperparatyreózu v terénu tyreopatie – např. nodózní struma – při operaci pro primární hyperparatyreózu by měla být vždy stanovena indikace pro výkon na štítné žláze, v našem souboru mělo tyreopatii 48 % operovaných.
PROBLEMATIKA REOPERACÍ
Jak bylo již uvedeno, úspěch primární operace závisí na zkušenosti chirurga. Na pracovišti, kde jsou zkušenosti s několika stovkami operací, má iniciální operace více než 97% pravděpodobnost úspěchu a lze předpokládat, že výkon bude relativně krátký, nekomplikovaný [9]. Naopak reoperace je považována za technicky složitý výkon, vyžadující delší čas, zatížený větším rizikem komplikací. Navíc je třeba počítat s neúspěchem v 10–15 % případů [2]. Ve světovém písemnictví se rozlišuje mezi dvěma typy hyperkalcemie po primární operaci [3, 6, 11]:
- perzistující primární hyperparatyreózou – tedy hyperkalcemií přetrvávající po operaci nebo jejím opětovným vzestupem do 6 měsíců po operaci,
- rekurentní hyperparatyreózou – tedy následným vzestupem hladiny kalcia po šesti měsících normokalcemie po iniciální operaci.
PŘEHLED ÚSKALÍ PŘI REOPERACI
- Chybná diagnóza. Potvrzení diagnózy primární hyperparatyreózy je nutné.
- Větší riziko reoperace. Riziko reoperace je třeba zhodnotit vzhledem k riziku přetrvávající hyperkalcemie.
- Načasování reoperace. Při hraniční hyperkalcemii bez závažných klinických příznaků lze reoperaci odložit, na rozdíl od nemocných s těžkou hyperkalcemií.
- Nedostatek informací o předchozím výkonu. Znalost nálezu při předcházejících operacích je při reoperaci velmi důležitá. V operačních protokolech je obvykle uváděn vztah ke štítné žláze, chybí však popis topických vztahů k nervus laryngeus recurrens a a. thyroidea inferior. Často nelze posoudit, zda v případě odstraněného příštítného tělíska se jednalo o vývojově horní či dolní tělísko.
- Záměna s asymetrickou hyperplazií. Při reoperacích pro rekurentní hyperparatyreózu je nutné myslet diferenciálně diagnosticky i na tuto diagnózu.
- Předchozí sternotomie komplikuje reoperace při mediastinální lokalizaci.
- Riziko hypoparatyreózy. Po odstranění více příštítných tělísek při primární operaci může být patologicky změněné příštítné tělísko poslední tkání paratyreoidey.
Zkušenosti, které jsme na naší klinice získali od počátku devadesátých let, nám umožňují následující závěry:
- Pro chirurga, majícího zkušenosti s počtem výkonů menším než 100, doporučujeme vždy provést dvě základní vyšetření – sonografii a MIBI scintintigrafii. Teprve při nejednoznačném nebo nejasném nálezu doplnit CT nebo MRI.
- Během výkonu doporučujeme nález vždy ověřit peroperační biopsií či vyšetřením poklesu hladiny parathormonu po odstranění hyperfunkční tkáně paratyreoidey.
- Pro pracoviště, provádějící malý počet výkonů každoročně, jeví se jako neschůdnější výkon radionavigovaný, cílený na předpokládaný adenom paratyreoidey. Nedochází tak k rozsáhlým pooperačním změnám, které by ztížily eventuální operační revizi.
- Lokalizační vyšetření nejsou nezbytná před primární operací, před reoperací jsou však nutná vždy.
Je třeba si uvědomit, že při zobrazení MIBI scintintigrafií se nezobrazují skutečné rozměry příštítného tělíska, ale aktivita akumulovaného radioizotopu.
I přes tyto zkušenosti, získané v průběhu jednoho desetiletí, přichází k reoperaci 20 % pacientů bez lokalizačních vyšetření a dalších 15% pacientů má chybnou lokalizaci, obvykle způsobenou změnami ve štítné žláze.
METODIKA
Paradoxně, největší zkušenost při operacích primární hyperparatyreózy potřebuje chirurg při identifikaci nezvětšených příštítných tělísek, jejich vztahu k a. thyroidea inferior a nervus laryngeus recurrens. Umožňuje šetřit cévní zásobení příštítných tělísek, posoudit jejich velikost, vyvarovat se zbytečných biopsií a odstranění normální nezměněné tkáně.
Výsledky operační léčby primární hyperparatyreózy na naší klinice byly podloženy chirurgicko-anatomickými studiemi na zemřelých.
Výsledek studie prokázal relativní obtížnost identifikace normálního příštítného tělíska. Příštítné žlázy byly shodně nalezeny v 75 %, bez rozdílu strany či rozdílu mezi horními a dolními příštítnými tělísky. Nejčastější příčinou omylu byla záměna s lymfatickou uzlinou, štítnou žlázou nebo lalůčkem thymové tkáně.
Základní technikou na naší klinice byla bilaterální explorace krku. Několik pacientů každoročně bylo ošetřeno technikou radionavigované operace, peroperační monitoring hladiny intaktního parathormonu jsme po ověření techniky používali v případě reoperací. Vždy byla prováděna peroperační biopsie, role biopsie je však omezená. Ze zmrazeného řezu lze obvykle možné určit jen nález hyperfunkční tkáně paratyreoidey.
VÝSLEDKY
Od začátku roku 1994 do konce roku 2004 jsme provedli 523 operací (včetně 31 reoperací) pro primární hyperparatyreózu (Tab. 1).
Table 1. Přehled operací od roku 1994 do roku 2004 Tab. 1. Overview of the procedures from 1994 to 2004 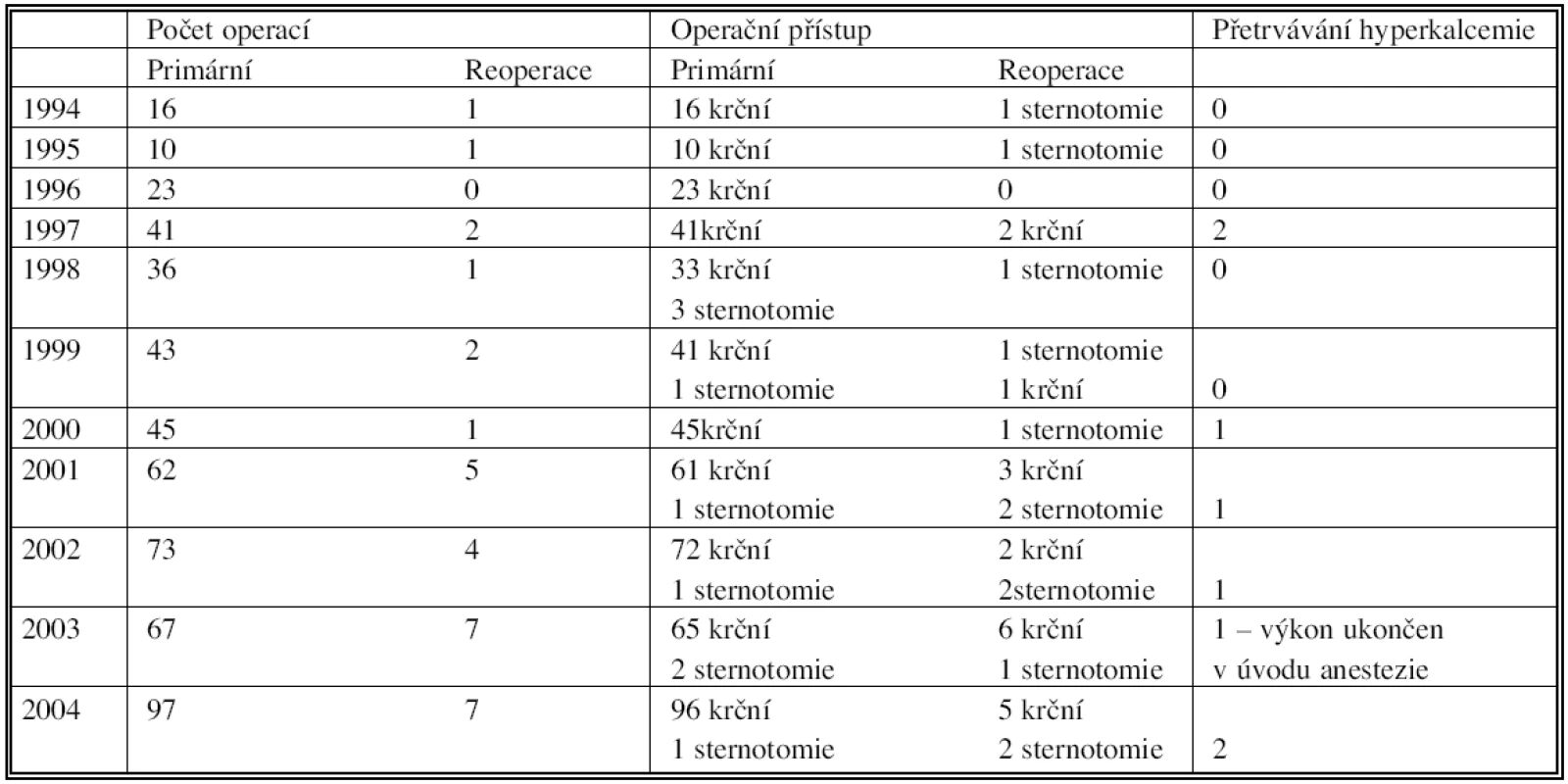
Image 1. Příštítná tělíska v typické lokalizaci Pic. 1. Parathyroids in a typical location 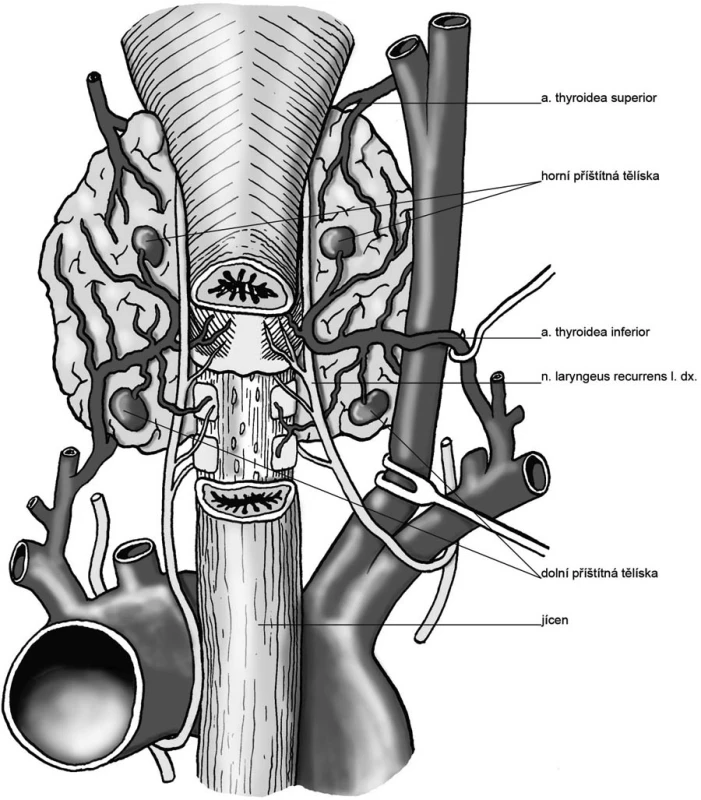
Image 2. Přehled lokalizací patologické tkáně paratyreoidey při reoperacích. Pic. 2. Overview of locations of the parathyroid pathological tissue during reoperations 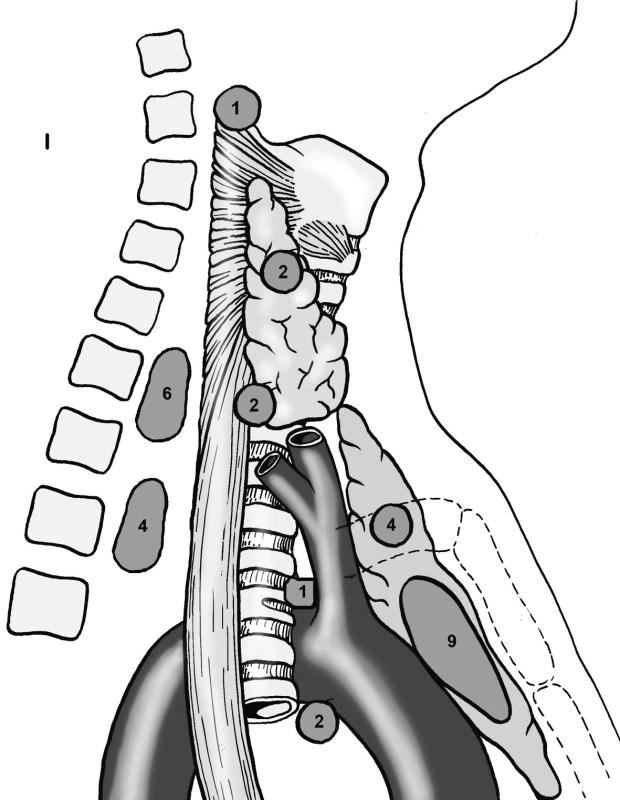
Graph 1. Úspěšnost výkonů pro primární hyperparatyreózu Graph 1. Success rates of the primary hyperparathyroidism procedures 
Graph 2. Počet reoperací z celkového počtu výkonů Graph 2. Reoperations rates 
U 98,5 % operovaných došlo k pooperačnímu poklesu kalcemie na normální hodnoty.
Reoperace tvořily 5,9 % z výkonů pro primární hyperparatyreózu.
Jeden pacient byl v průběhu let reoperován 2x, adenom paratyreoidey byl nalezen v předním mediastinu v úrovni distálního konce manubria sterna.
Celkem 77,4 % reoperací bylo po primární operaci na jiném pracovišti.
DISKUSE
Zkušenosti získané v posledních 10 letech jsme podpořili provedením 101 chirurgicko-anatomických studií.
Považujeme za oprávněné soustřeďovat případy, kdy není jasná endokrinologická indikace nebo není jasná lokalizace hyperfunkční tkáně paratyreoidey na pracovišti specializovaném na tuto problematiku. Totéž platí pro reoperace.
Vedou nás k tomu následující zásadní důvody:
- úspěšná operace primární hyperparatyreózy je podmíněna 100% jistotou diagnózy,
- zobrazovací techniky jsou efektivní na pracovišti, které provádí větší počet vyšetření a má zpětnou kontrolu korelací s operačními nálezy,
- reoperace jsou vždy více zatěžujícími výkony, navíc s vyšším rizikem specifických komplikací, jako je poranění nervus laryngeus recurrens nebo trvalá hypokalcemie.
ZÁVĚR
Současný trend nasvědčuje tomu, že nekomplikované případy s jasnou diagnózou primární hyperparatyreózy, obvykle potvrzenou sonografií a MIBI scintigrafií, budou operovány mimo specializovaná endokrinochirurgická centra, většinou s použitím techniky radionavigované operace.U komplikovaných případů je vhodné odeslat pacienta na specializované pracoviště.
Vypracováno s podporou grantu IGA MZ ČR č. NR 8308-5/2005.
Doc. S. Adámek, CSc.
III. chirurgická klinika FNM
V Úvalu 84
150 06 Praha 5 - Motol
Sources
1. Milas, M, Wagner, K, Easley, K. A., Siperstein, A., Weber, C. J. Double adenomas revisited: Nonuniform distribution favors enlarged superior parathyroids (fourth pouch disease). Surgery, 2003, Dec; 134(6): 995–1003.
2. Saaka, M. B., Sellke, F. W., Kelly, T. R. Primary hyperparathyroidism. Surg. Gynecol. Obstet, 1988, Apr; 166(4): 333–337.
3. Sebag, F., Shen, W., Brunaud, L., Kebebew, E., Duh, Q. Y., Clark, O. H. Intraoperative parathyroid hormone assay and parathyroid reoperations. Surgery, 2003, Dec; 134(6): 1049–1055.
4. Severin, M. C., Jonas, T. Parathyroid carcinoma.
5. Schützner, J., Smat, V., Pafko, P., Adámek, S., Sláma, J. Surgical therapy of thymomas. Sb. Lek., 1999; 100(l): 27–31.
6. Sidhu, S., Neill, A. K., Russell, C. F. Links Long-term outcome of unilateral parathyroid exploration for primary hyperparathyroidism due to presumed solitary adenoma. World J. Surg., 2003, Mar; 27(3): 339–342. Epub 2003 Feb 27.
7. Snell, S. B., Gaar, E. E., Stevens, S. P., Flynn, M. B. Parathyroid cancer, a continued diagnostic and therapeutic dilemma: report of four cases and review of the literatuře. Am. Surg., 2003, Aug; 69(8): 711-716.
8. Udelsman, R. Primary hyperparathyroidism. Curr. Treat. Options Oncol., 2001, Aug; 2(4): 365–372.
9. Udelsman, R. Six hundred fifty-six consecutive explorations for primary hyperparathyroidism. Ann. Surg., 2002, May; 235(5): 665–670; discussion 670–672.
10. Vestergaard, P., Mosekilde, L. Fractures in patients with primary hyperparathyroidism: nationwide follow-up study of 1201 patients. World J. Surg., 2003, Mar; 27(3): 343–349. Epub 2003 Feb 27.
11. Wells, S. A. Jr., Debenedetti, M. K., Doherty, G. M. Recurrent or persistent hyperparathyroidism. J. Bone Miner. Res., 2002, Nov; 17 Suppl. 2: N158–162. Review.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 3-
All articles in this issue
- Krossektomie nezlepšuje výsledky endovenózní laserové léčby varixů
- Problematika reoperací pro perzistující a rekurentní primární hyperparatyreózu
- Poúrazové pseudoaneuryzma hluboké stehenní tepny. Kazuistika
- Penetrující poranění hrudníku – sedmileté zkušenosti s diagnostikou a léčbou
- Plicní sekvestrace jako náhodný nález v dospělém věku a její operační terapie
- Parciální mastektomie nebo ablace prsu v terapii invazivního lobulárního karcinomu?
- Rekonstrukce defektů měkkých tkání dolní třetiny bérce, hlezna a nohy použitím suralis laloku
- Nové aspekty v enterální nutriční podpoře kriticky nemocných na chirurgické JIP
- Strelné poranenie hrudníka spojené s poranením ľavej karotídy – kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Plicní sekvestrace jako náhodný nález v dospělém věku a její operační terapie
- Parciální mastektomie nebo ablace prsu v terapii invazivního lobulárního karcinomu?
- Rekonstrukce defektů měkkých tkání dolní třetiny bérce, hlezna a nohy použitím suralis laloku
- Krossektomie nezlepšuje výsledky endovenózní laserové léčby varixů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

