Stevensův-Johnsonův syndrom
Authors:
L. Čábalová 1; Pavel Komínek 1; Karol Zeleník 1,2
Authors‘ workplace:
Otorinolaryngologická klinika Fakultní nemocnice Ostrava
; přednosta doc. MUDr. P. Komínek, Ph. D., MBA
Katedra chirurgických oborů, Lékařské fakulta, Ostravská Univerzita v Ostravě
1; vedoucí katedry doc. MUDr. P. Zonča, Ph. D., FRCS
2
Published in:
Otorinolaryngol Foniatr, 62, 2013, No. 4, pp. 218-220.
Category:
Case History
Overview
Stevensův-Johnsonův syndrom (SJS) je závažné onemocnění kůže a sliznic s výsevem hemoragických bulózních lézí, způsobené hypersenzitivní reakcí na některé léky, vzácněji bývá parainfekční. Jedná se formu toxické epidermální nekrolýzy s postižením méně než 10 % tělesného povrchu. Kožní a slizniční léze jsou podmíněny nekrózou epitelových buněk zprostředkovanou T-lymfocyty. Diagnóza se opírá o klinický obraz, k jejímu definitivnímu potvrzení je nutné histologické a imunohistologické vyšetření lézí. Léčba spočívá v podávání vysokých dávek kortikosteroidů a především v důsledné lokální, podpůrné a symptomatické terapii. Autoři prezentují případ pacienta s parainfekčním SJS a diskutují aktuální poznatky o SJS a terapeutické možnosti.
Klíčová slova:
Stevensův-Johnsonův syndrom, toxická epidermální nekróza, epidermální nekrolýza
KAZUISTIKA
Na ORL ambulanci byl vyšetřen 35letý pacient pro jeden den trvající výraznou odynofagii a febrilie při výsevu krvavých puchýřů na rtech (obr. 1), s ulcerózními projevy v ústní dutině (obr. 2), krční lymfadenopatií, konjunktivitidou a periuretrálními ulceracemi. Obtížím předcházelo lehké chřipkovité onemocnění se subfebriliemi, při němž pacient neužíval žádnou medikaci.
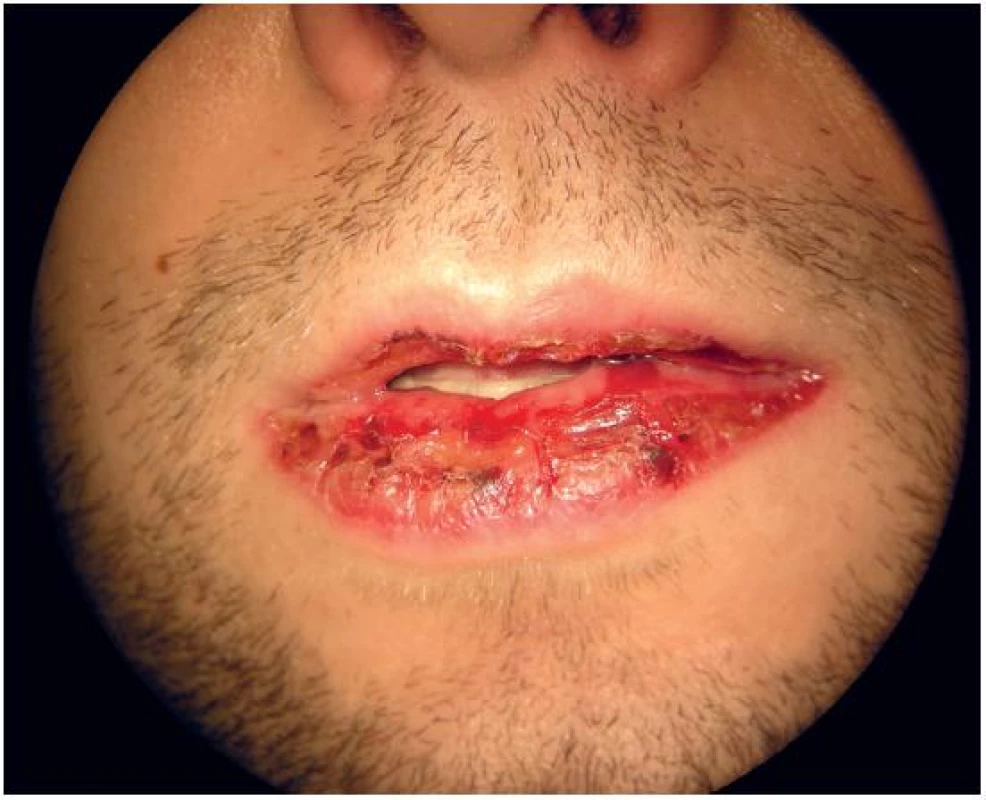
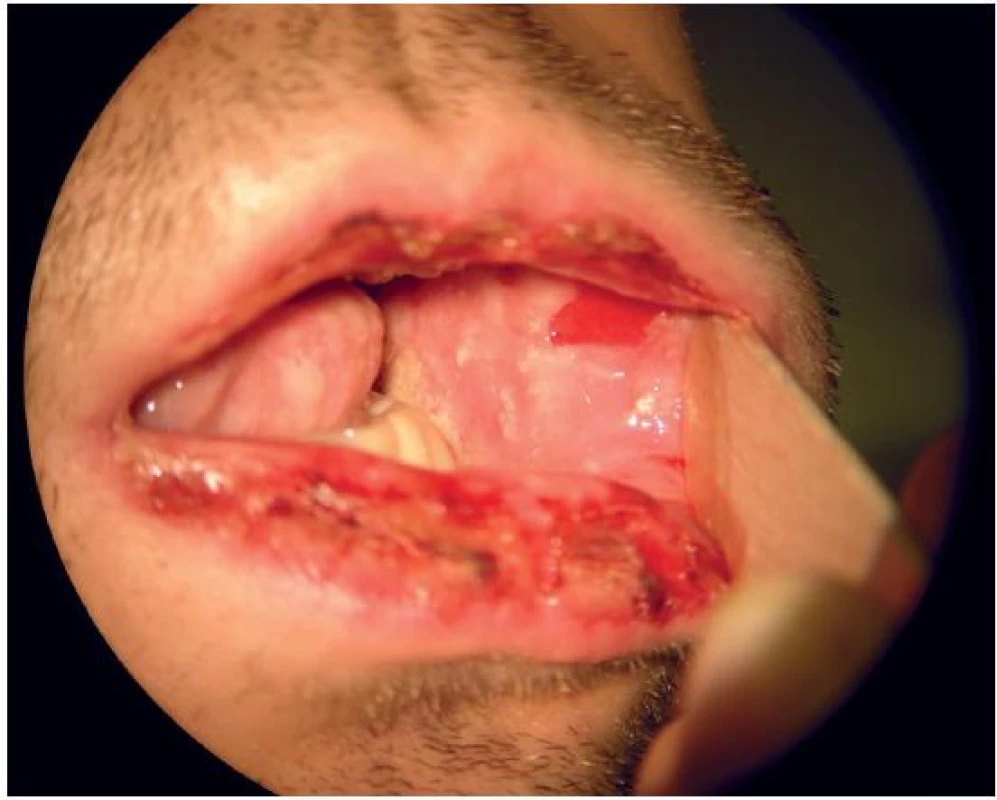
Nasazená antibiotická léčba (amoxicilin) byla bez efektu; pacient byl pro progresi dysfagických obtíží přijat po dvou dnech k hospitalizaci k rehydrataci, realimentaci a došetření stavu. Ze slizniční léze v ústní dutině byla provedena probatorní excize. Laboratorně byla zjištěna leukocytóza s převahou neutrofilů, CRP 181 mg/l a prokalcitonin 0,1 μg/l. Sérologicky byla zjištěna reaktivace či reinfekce virem Herpes simplex (HSV), HIV infekce nebyla prokázána. V mikrobiologickém vyšetření stěru ze sliznice ústní dutiny byl nález Haemophilus parainfluenzae a Candida albicans. Pacient byl dále vyšetřen dermatologem a infektologem. Po zavedení kombinované protizánětlivé a antimikrobiální léčby (prednison, aciklovir, ketokonazol, cefotaxim) a lokální péči o postižené sliznice došlo ke zlepšení polykacích potíží i lokálního nálezu na rtech a v ústní dutině, zhojení konjunktivitidy, periuretrálních ulcerací a k poklesu zánětlivých parametrů. Po 10 dnech se léze v ústní dutině a na rtech téměř úplně zhojily (obr. 3). Histologické a imunofluorescenční vyšetření potvrdilo diagnózu Stevensova-Johnsonova syndromu, pravděpodobně parainfekčního při Herpes simplex viróze.
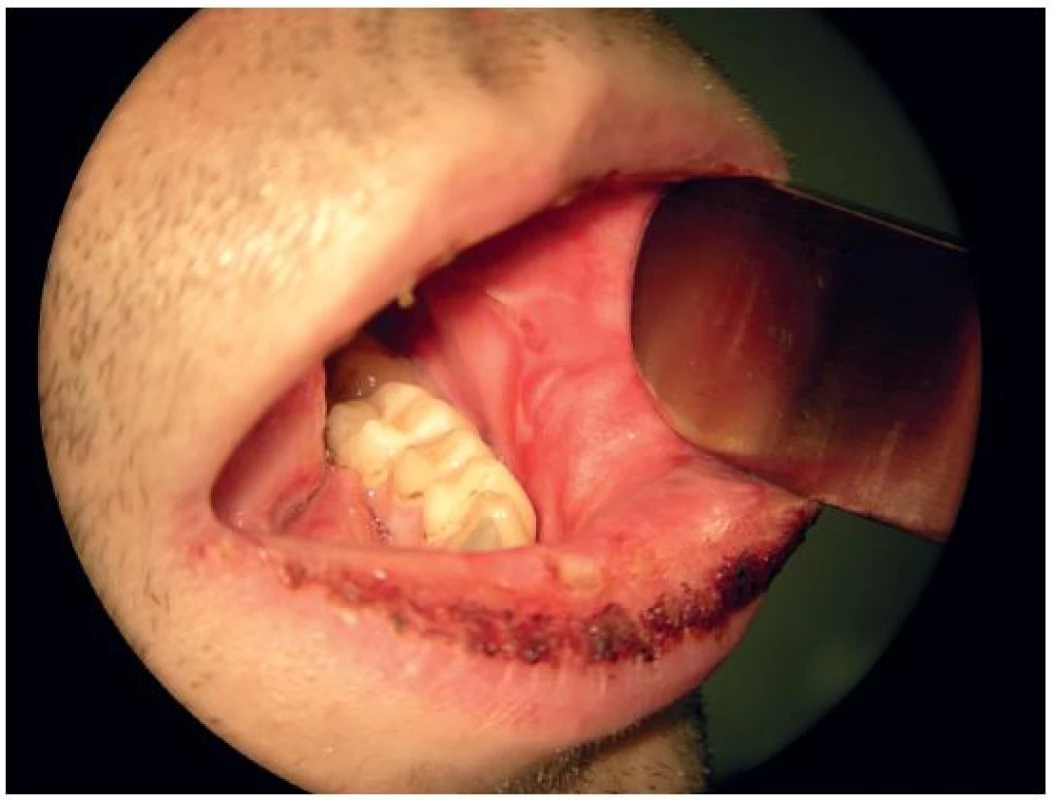
DISKUSE
Stevensův-Johnsonův syndrom (SJS) je onemocnění charakterizované náhlým výsevem hemoragických bulózních lézí s postižením kůže na méně než 10 % tělesného povrchu a podobným postižením sliznic, který provází febrilie, lymfadenopatie a celkové chřipkové příznaky (4, 5). Jedná se o formu toxické epidermální nekrolýzy (TEN), při které je postiženo více než 30 % tělesného povrchu. Při postižení 10-30 % tělesného povrchu se hovoří o TEN/SJS-překryvném syndromu (7). Všechny tři jednotky jsou velmi vzácná onemocnění, se souhrnnou incidencí 1-2:1 000 000 ročně (3). Letalita SJS je 1 - 5%, TEN 25-35% (4).
Patogeneticky se jedná o nekrózu epitelových buněk kůže či sliznice zprostředkovanou CD8+ T-lymfocyty, s účastí řady prozánětlivých a proapoptoticky působících cytokinů (5, 7). Etiologie SJS/TEN je stále nejasná. Ve většině případů se jedná o hypersenzitivní reakci na některé léky, typicky s intervalem 1-3 týdny po začátku léčby. Mezi nejrizikovější látky patří alopurinol, trimetoprim-sulfametoxazol, nevirapin, aminopeniciliny, cefalosporiny, chinolony, karbamazepin, fenytoin, fenobarbital a některé nesteroidní protizánětlivé látky ze skupiny oxikamů. SJS/TEN bez anamnézy užívání jakýchkoliv léků je nesmírně vzácný, nicméně v literatuře byly opakovaně popsány případy tohoto onemocnění při infekci Mycoplasma pneumoniae či virem Herpes simplex (4, 6, 7). Vyšší riziko vzniku SJS/TEN je u imunokompromitovaných pacientů, zejména u HIV-pozitivních (až 1000x vyšší) (2, 5, 7). Zvýšená náchylnost je zvažována také u jedinců s některými typy HLA (HLA-B*1502, HLA-B*5801) (3).
Diagnóza se opírá o klinický nález – z počátku lividní makuly na kůži, pozitivní Nikolského fenomén (epidermis postiženého místa může být tangenciálním tlakem lehce odloučena od základních vrstev kůže) (8), později v horizontu minut až hodin vznik puchýřů, často hemoragických (4). Vždy dochází k postižení rtů a sliznic ústní dutiny, často také sliznic polykacích a dýchacích cest či anogenitální oblasti. Konjunktivitida či jiné postižení oka se vyskytuje v 70% případů SJS (5). K definitivnímu potvrzení diagnózy je třeba histologické a imunohistologické vyšetření postižené tkáně, které vyloučí autoimunitní bulózní onemocnění jako lineární IgA dermatóza, paraneoplastický pemfigus, pemphigus vulgaris nebo bulózní pemfigoid, případně stafylokokový syndrom opařené kůže (Ritterův syndrom) (4).
Terapie spočívá v časném rozpoznání SJS, identifikaci případného spouštějícího léku a jeho okamžité vysazení. Pokud se jedná o SJS při mykoplazmové či HSV infekci, je nutná adekvátní antibiotická či antivirová terapie. Základem terapie jsou systémově podávané kortikoidy, u těžších případů SJS/TEN vysoké dávky lidských imunoglobulinů (IVIG) (4, 7). Další léčba je nespecifická a symptomatická – lokální ošetřování kožních a slizničních lézí, analgetizace, antibiotická terapie sekundárních infekcí, dostatečná hydratace a realimentace pacienta, nejlépe enterální cestou (1).
Adresa ke korespondenci:
MUDr. Lenka Čábalová
Otorinolaryngologická klinika FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: lenka.cabalova@fno.cz
Sources
1. Clayton, N. A., Kennedy, P. J.: Management of dysphagia in toxic epidermal necrolysis (TEN) and Stevens-Johnson Syndrome (SJS). Dysphagia, 22, 2007, s. 187-192.
2. Colebunders, R., Vanwolleghem, T., Meurrens, P., Moer-man, F.: Efavirenz-associated Stevens-Johnson Syndrome. Infection, 32, 2004, s. 306-307.
3. Génin, E., Schumacher, M., Roujeau, J. C., Naldi, L., Liss, Y., Kazma, R., Sekula, P., Hovnovian, A., Mockenhaupt, M.: Genome-wide association study of Stevens-Johnson Syndrome and toxic epidermal necrolysis in Europe. Orphanet. J. Rare Dis., 6, 2011, s. 52-61.
4. Harr, T., French, L. E.: Toxic epidermal necrolysis and Stevens-Johnson syndrome. Orphanet. J. Rare Dis., 5, 2010, s. 39-49.
5. Lang, F.: Encyclopedia of molecular mechanisms of disease. Springer-Verlag GmbH, Berlin Heidelberg, 2009, 2270 s.
6. Manwani, N. S., Balasubramanian, S., Dhanalakshmi, K., Sumanth, A.: Stevens-Johnson Syndrome in association with mycoplasma pneumoniae. Indian J. Pediatr, published online, 20, 2011. Dostupné z: http://www.springerlink.com/content/h08u347w10406827/.
7. Revuz, J., Roujeau, J. C., Kerdel, F. A., Valeyrie-Allanore, L.:Life-treatening dermatoses and emergencies in dermatology. Springer-Verlag GmbH, Berlin Heidelberg, 2009, 329 s.
8. Vokurka, M., Hugo, J. a kol.: Velký lékařský slovník. 9. vyd., Maxdorf, Praha, 2010, 1160 s.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)Article was published in
Otorhinolaryngology and Phoniatrics

2013 Issue 4
Most read in this issue
- Narrow Band Imaging (NBI) - endoskopická metoda pro diagnostiku karcinomů hlavy a krku
- Elektrostimulace nepohyblivé hlasivky – metodika v naší modifikaci
- Chirurgická léčba tumorózních lézí slinných žláz za období pěti let
- Okulobulbární forma myastenie gravis: neobvyklá diagnóza v ORL ambulanci
