-
Medical journals
- Career
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část)
Authors: T. Pniak 1; Petr Matoušek 1; P. Štrympl 1; V. Novák 2; Pavel Komínek 1
Authors‘ workplace: Klinika ORL Fakultní nemocnice Ostrava ; přednosta doc. MUDr. P. Komínek, Ph. D., MBA Klinika dětské neurologie Fakultní nemocnice Ostrava 1; přednostka MUDr. M. Kunčíková 2
Published in: Otorinolaryngol Foniatr, 59, 2010, No. 4, pp. 186-189.
Category: Original Article
Overview
Cíl:
Cílem studie bylo zjistit přínos septoplastiky a turbinoplastiky v léčbě obstrukční spánkové apnoe (OSA) a chrápání (rhonchopathia).Materiál a metodika:
Autoři prezentují sestavu 20 pacientů se subjektivně obtížným nosním dýcháním a chrápáním. U všech byla endoskopickým vyšetřením nosu zjištěna deformita nosní přepážky nebo hypertrofie dolních skořep a byla provedena operační korekce. Předoperačně a pooperačně byli pacienti vyšetřeni limitovanou polygrafií, meřena byla hodnota AHI (Apnoe/Hypopnoe Index), SI (Snoring Index). Pacienti byly předoperačně i pooperačně vyšetřeni přední aktivní rinomanometrií. Byl hodnocen subjektivní efekt operace na chrápání a denní spavost. Předoperační a pooperační parametry byly statisticky srovnány.Výsledky:
U všech pacientů se zjistilo OSA, prostá ronchopatie nebyla zjištěna. Pooperačně došlo ke statisticky významnému snížení parametru AHI (p=0,0038) a SI (p= 0,0441), ačkoliv u žádného z pacientů nebyla dosažena kritéria úspěšné chirurgické léčby OSA. Rinomanometrie prokázala objektivní zlepšení celkové nosní průchodnosti. Subjektivně došlo ke snížení chrápání.Závěr:
Operace nosu je doplňkovou metodou léčby OSA.Klíčová slova:
septoplastika, obstrukční spánkové apnoe, ronchopatie, rinomanometrie.1. ÚVOD
Zhoršená nosní průchodnost je častý problém chrápajících pacientů. Chirurgická léčba OSA a chrápání je zaměřena na zprůchodnění dýchacích cest. Chirurgické zprůchodnění nosního dýchání pravděpodobně zlepší subjektivní nosní potíže. Cílem předoperačních vyšetření bylo zjistit stupeň postižení spánku u pacientů se subjektivní a objektivní obstrukcí nosního dýchání. Cílem studie bylo vyhodnocení efektivity operace nosu, tj. septoplastiky a turbinoplastiky v léčbě OSA a ronchopatie. Jako objektivní parametr celkové nosní průchodnosti byla použita přední aktivní rinomanometrie.
2. SOUBOR PACIENTŮ A METODIKA
Podmínkou pro zařazení do studie byla trvalá nebo intermitentní subjektivní nosní neprůchodnost s nálezem anatomické deformity nosní přepážky a/nebo hypertrofie dolních skořep a součastně chrápání. U pacientů s hypertrofií dolních skořep byla indikována operace v případě rezistence klinického nálezu a potíží pacienta na lokální nazální kortikoterapii. Ze studie byli vyloučeni pacienti po předchozích operacích nosu a měkkého patra, pacienti s nosní polypózou, pacienti nad 70 a pod 18 let věku, pacienti s těžkou obezitou (BMI>40) a pacienti s vysokým operačním rizikem.
Od dubna 2007 do prosince 2009 bylo na ORL klinice FN Ostrava vyšetřeno a operováno 34 pacientů s deviací nosní přepážky nebo hypertrofií dolních skořep a s chrápáním, pooperační údaje byly zjištěny od 20 pacientů.V souboru bylo zastoupeno 18 mužů a 2 ženy, věkový průměr pacientů byl 43,5 let (30-67 let). Průměrný BMI (Body Mass Index) souboru pacientů byl 29,2 (21,9 – 37,4).
Předoperační vyšetření
U pacientů byla odebrána anamnéza s důrazem na denní spavost, použita byla Epworthská škála spavosti (EŠS). Za použití analogové sebehodnotící stupnice (ASS) 1-10 byla pacientem zhodnocena intenzita chrápání (tab. 1). U sedícího pacienta byla provedena rigidní nosoepifaryngoskopie optikou 30° průměru 3,6 mm, hodnocena přítomnost hypertrofie dolních skořep a deviace nosního septa. U všech pacientů byla předoperačně provedena přední aktivní rinomanometrie přístrojem ZAN 200 Provair II. V poloze vsedě byl zjištěn celkový průtok vzduchu nosem při tlakovém gradientu 150 Pa v cm3/s, (FT - Flow Total). Rinomanometrické vyšetření neovlivnilo indikaci k operaci ani zařazení do studie. Pacient byl dále vyšetřen limitovanou polygrafií Stardust II. firmy Respironix se zjištěním AHI a počtu epizod chrápání, hodnocen průměrným počtem epizod chrápání za hodinu (SI - Snoring Index). U deviace nosního septa byla provedena septoplastika podle Cottleho nebo uzavřená septorinoplastika, při hypertrofii dolní skořepy pak mukotomie nebo submukózní shaverová turbinoplastika.
Table 1. Analogová sebehodnotící stupnice (ASS) chrápání- bodový zisk na stupnici 0-10. 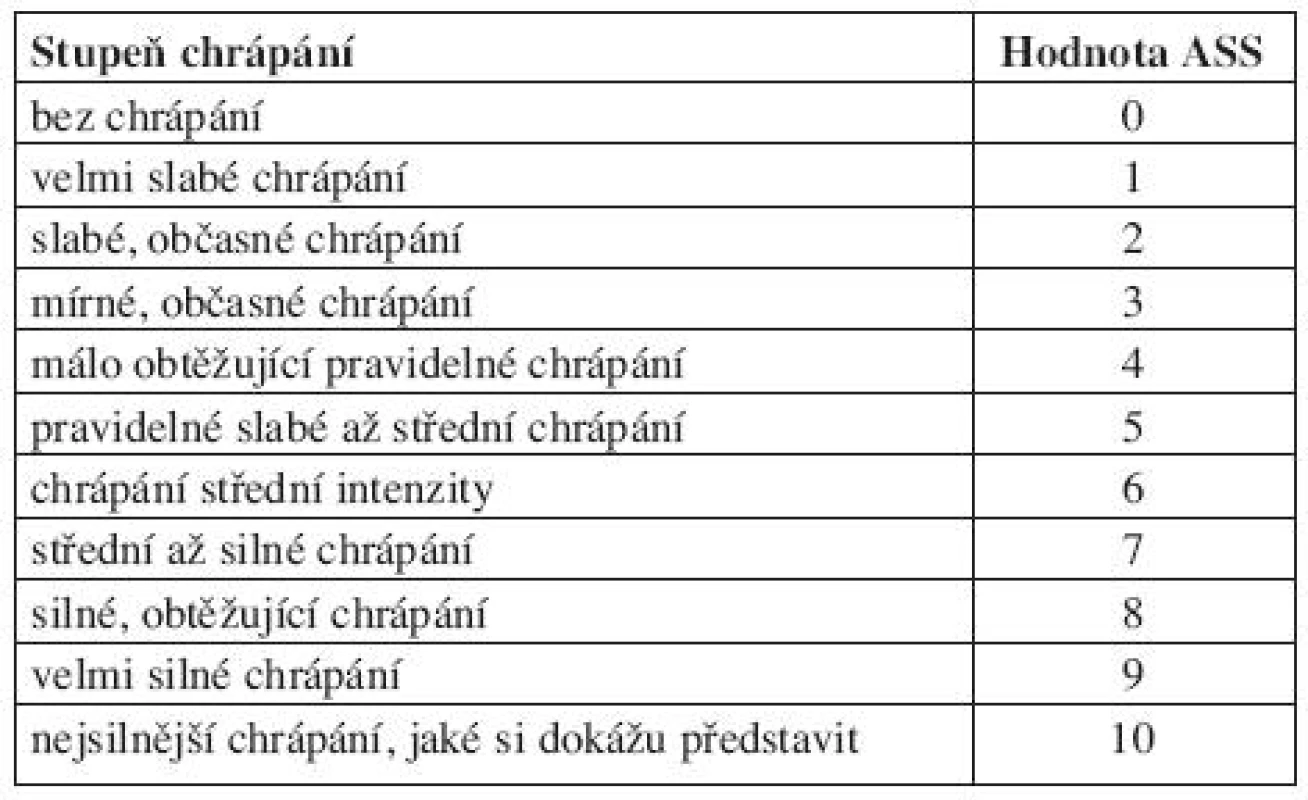
Pooperační vyšetření
Pooperačně s odstupem minimálně 3 měsíců byla sledována EŠS a za použití ASS zhodnocena pooperační intenzita chrápání. Pacient dále hodnotil subjektivní efekt operace (zlepšení/nezlepšení nosního dýchání), byla provedena rigidní kontrolní nasoepifaryngoskopie. Dále byla provedena kontrolní aktivní přední rinomanometrie, stejným způsobem jako před operací, a kontrolní limitovaná polygrafie. Pomocí statistické analýzy byl zjišťován rozdíl v hodnotách parametrů AHI, SI, FT, ASS a EŠS před a po operaci. Byl použit párový t-test a Wilcoxonův pořadový test s hodnocením na 5% hladině významnosti. Zpracování bylo provedeno statistickým programem Stata v. 9.
3. VÝSLEDKY
V souboru 20 pacientů byl jeden pacient s lehkým OSA, 10 pacientů se středně těžkým a 9 pacientů s těžkým OSA. Prostá ronchopatie nebyla zjištěna. Průměrné BMI souboru bylo 29,2 (21,9 – 37,4).
U 18 pacientů byla provedena septoplastika, u 1 pacienta septorinoplastika uzavřenou technikou. U 8 pacientů se provedla jednostranná a u 5 pacientů oboustranná turbinoplastika nebo mukotomie.
Průměrná hodnota AHI předoperačně byla 41,6 ± 21,8 (13,3-82,3), průměrná pooperační hodnota byla 33,7 ± 22,8 (11,2-78,2). Po operaci došlo ke statisticky významnému snížení AHI (p= 0,0038) (graf 1, graf 2).
Graph 1. Grafické znázornění parametru AHI (Apnoe/Hypopnoe Index) před a po operaci (aritmetický průměr, odchylka), 20 pacientů. 
Graph 2. Grafické znázornění změny AHI (Apnoe/Hypopnoe Index) po operaci, 20 pacientů. 
U žádného pacienta nedošlo ke snížení AHI < 5, což je považováno za fyziologickou hodnotu. Průměrná hodnota SI předoperačně byla 139,1 ± 112,1 (0-359,7), průměrná pooperační hodnota byla 89,5 ± 100,3 (0-325,6). Po operaci došlo ke statisticky významnému snížení SI pooperačně (p=0,0441) (graf 3, graf 4).
Graph 3. Grafické znázornění parametru SI (Snoring Index) před a po operaci (aritmetický průměr, odchylka), 20 pacientů). 
Graph 4. Grafické znázornění změny SI (Snoring Index) po operaci, 20 pacientů. 
Bylo také zjištěno statisticky významné zvýšení parametru FT (celkový průtok vzduchu nosem, Flow Total) (p= 0,0175), průměrná hodnota předoperačně 692,1 ± 186,6, pooperačně 866 ± 338,3. Hodnoceno bylo pouze 19 pacientů, u 1 pacienta došlo k vzniku perforace nosní přepážky.
Nosní průchodnost byla pooperačně subjektivně zlepšena u 19 pacientů, endoskopické vyšetření nosu prokázalo pooperační zlepšení u všech pacientů.
Ze subjektivního sebehodnocení pomocí ASS vyplývá, že pooperačně došlo ke statisticky významnému snížení intenzity chrápání po operaci (p=0,0016), přičemž průměrná předoperační hodnota je 7,6 (4-10), průměrná pooperační hodnota je 5,5 (2-9) (tab. 2, graf 5). Z 20 pacientů 19 hodnotí celkový pooperační stav jako lepší. Hodnocením parametru EŠS bylo zjištěno, že nedošlo k signifikantní změně denní spavosti pooperačně (p=0,4188).
Table 2. Procentuální rozložení změny parametru ASS (Analogová sebehodnotící stupnice) po operaci. 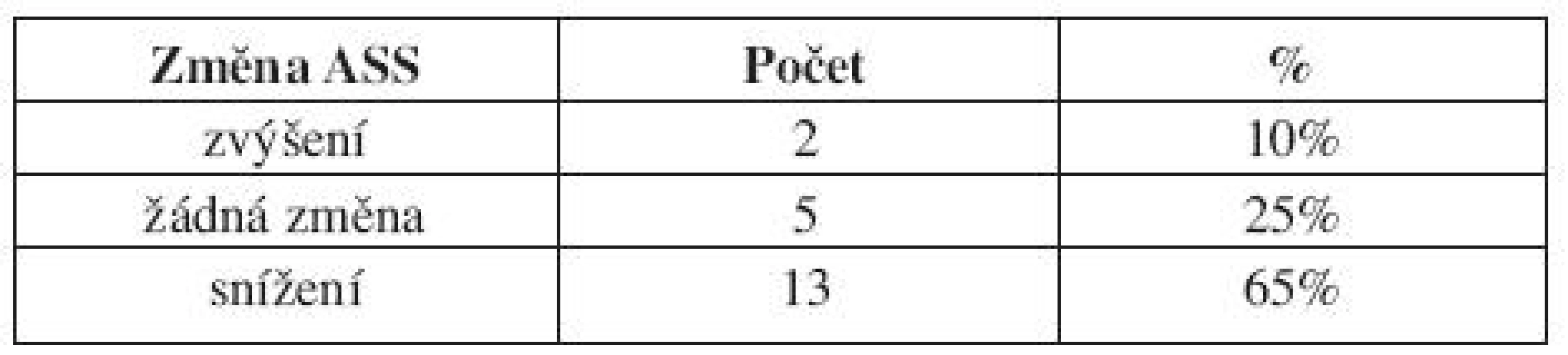
4. DISKUSE
I přes zařazení funkčních operací nosu do spektra chirurgické léčby pacientů s OSA a ronchopatií, není efekt samostatné operace nosu všeobecně uznáván (9, 10, 18, 19).
Virkkula na souboru 40 pacientů s chrápáním a deviací nosního septa pooperačně prokázal snížení nosní rezistence, k signifikantní změně chrápání, ale nedošlo (19). Autoři ve studii hodnotili ronchopatii podle intenzity chrápání v dB a podle délky času chrápání. Nosní rezistence byla hodnocena použitím přední aktivní rinomanometrie. Naopak Li ve své studii s 51 pacienty po septoplastice pro chrápání zjistil dotazníkovou metodou signifikantně zlepšenou kvalitu života po operaci nosu (10). Stejný autor podrobil vzorek 51 pacientů i objektivnímu vyšetření a zjistil signifikantně zlepšenou nosní průchodnost, avšak kompletní úlevu od chrápání pozoroval pooperačně jen u 12 % pacientů (9). Fairbanks na vzorku 113 pacientů pozoroval eliminaci chrápání v 77 % případů (1). V našem souboru jsme kompletní subjektivní vymizení chrápání nepozorovali, podle limitované polygrafie bylo chrápání odstraněno u jednoho pacienta. Problémem hodnocení SI v našem souboru je nicméně vysoká variabilita hodnot .
Otázkou zůstává poměrně malá compliance pacientů ke kontrolnímu vyšetření za hospitalizace, ke kterému se dostavilo pouze 20 pacientů z 34 operovaných. Lze jen spekulovat, že pacienti spokojeni s efektem se ke kontrole nedostavili, zatímco pacienti přicházející ke kontrolnímu vyšetření využívají možnost požadovat další léčbu.
Z literárních údajů je evidentní, že efekt samostatné operace nosu je nepostačující (9, 18, 19). Přesto však i operace nosu může mít význam pro subjektivní hodnocení stavu pacientem. Podle Verse operace nosu ovlivní AHI u pacienta s OSA jen ve 20 % případů (18). Toto je v kontroverzi s naším zjištěním, že ke zlepšení AHI došlo až u 85 % pacientů. Podle výsledků provedené studie tedy došlo v souboru ke statisticky významnému zlepšení. I přesto však výsledky neodpovídají kritériím úspěšné chirurgické léčby použité Sherem, tj. redukce AHI o 50 % a AHI <20, což se nepodařilo dosáhnout u žádného pacienta (17). Dá se tedy usuzovat, že v případě OSA je vhodné doplnit ke korekci nosního septa další operaci (hltanová úžina, kořen jazyka) k dosažení požadovaného klinického efektu (9). Např. Kenny ve své práci u 12 pacientů zkombinoval v jedné operační době septoplastiku s operacemi hltanové úžiny, čímž dosáhl 75% úspěšnost léčby. Na naší ORL klinice neprovádíme kombinaci septoplastiky s jiným zákrokem v oblasti hltanu v jedné době. U těžkých apnoiků pacient následně pooperačně podstupuje titraci CPAP, jinak až v další době provádíme operace hltanu (UPP, UPPP) nebo radiofrekvenční redukci kořene jazyka.
Jednoznačnou indikací k provedení septoplastiky u těžkého apnoika je nicméně intolerance nazálního CPAPu (Continuous Positive Airway Pressure) pro nosní neprůchodnost (7). Zvýšený nosní odpor totiž zvyšuje tlak na masce, který působí rušivě na spánek. K metodice naší studie lze do diskuse uvést, že pokud by byla tíže spánkové poruchy známá před operací, u těžkých apnoiků by proběhla zkouška CPAP-em již předoperačně. Při dobré toleranci přístroje by se možná část pacientů vyhnula operaci. Na druhé straně zlepšení nosní průchodnosti by mohlo přispět k úspěšnému používání nazálního CPAP.
Rinomanometrie v našem souboru potvrdila zvýšení celkového průtoku vzduchu nosem po operaci, což koreluje se subjektivním zlepšením u 19 pacientů z 20 operovaných. Rinoendoskopicky byl přitom zlepšen pooperační nález u všech pacientů. Naše zjištění jsou tedy v souladu s poznatky Kuchynkové, která v prospektivní studii u 27 pacientů po septoplastice prokázala v 82 % případů shodu mezi rinomanometrickým hodnocením nosní rezistence a subjektivním hodnocením operačních výsledků (8). Objektivní snížení celkové nosní rezistence po septoplastikách rinomanometricky pozorovali i další autoři (19, 9, 10).
Dosavadní výsledky vzhledem k malému souboru nelze zevšeobecňovat. Ve studii ale hodláme pokračovat v průběhu dalších let.
5. ZÁVĚR
- Septoplastika a turbinoplastika v indikovaných případech vede k subjektivnímu i objektivnímu zlepšení nosní průchodnosti, která je pacienty pozitivně hodnocena. Úprava nosní neprůchodnosti zlepšuje toleranci CPAPu, který je považován za metodu volby léčby OSA.
- U symptomatických pacientů s anatomickou deformitou nosních průduchů lze po operaci nosu očekávat snížení chrápání i pokles AHI, který ale nesplňuje kritéria úspěšné chirurgické léčby OSA.
- Dle dosavadních výsledků jsou septoplastika a turbinoplastika pouze doplňkovou metodou chirurgické léčby OSA.
MUDr. Tomáš Pniak
ORL klinika FN Ostrava
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: tomas@fno.cz
Sources
1. Fairbanks, D.: Effect of nasal surgery in the management of sleep apnea. Ann. Otorinolaryngol, 94, 1985, s. 550-554.
2. Fitzpatrick, M. et al.: Effect of nasal or oral breathing route on upper airway resistence dutiny sleep. Eur Respir. J., 22, 2003, s. 827-832.
3. Hermann, K., Verse, T.: Surgery for slep disordered breathing. Berlin Heidelberg, Springer 2005, s. 9-19.
4. Kenny, P.: One-stage nasal and multi-level pharyngeal surgery for obstructive sleep apnoea: safety and efficacy. Th Journal of Laryngology & Otology, 119, 2005, s. 272-276.
5. Kimoff, R., Sforza, E., Champagne et al.: Upper airway sensation in snoring and obstructive sleep apnea. Am. J. Respir. Crit. Care Med., 164, 2001, s. 250-255.
6. Komínek, P., Chrobok, V., Astl, J. et al.: Záněty hltanu. Havlíčkův Brod, Tobiáš, 2005, s. 120-207.
7. Kountakis, S., Őnerci, M.: Rhinologic and sleep apnea surgical techniques. Berlin, Heidelberg, Springer, 2007, s. 255-378.
8. Kuchynková, Z., Andrle, J., Vrabec, P.: Rinomanometrie v indikaci a hodnocení výsledků septoplastik. Otorinolaryngol. /Prague/, 47, 1998, s. 40-43.
9. Li, H., Lee, L., Wang, P. et al.: Nasal surgery for snoring in patiens with obstructive sleep apnea. Laryngoskope, 118, 2008, s. 354-359.
10. Li, H., Lin, Y., Chen, N. et al.: Improvement in quality of life after nasal surgery Alone for patiens with obstructive sleep apnea and nasal obstruction. Arch. Otolaryngol Head Neck Surg., 134, 2008, s. 429-433.
11. Lofaso, F. et al.: Nasal obstruction as a risk factor for sleep apnoea syndrome. Eur Respir. J., 16, 2000, s. 639-643.
12. McLean, H. et al.: Effect of treating severe nasal obstruction on the severity of obstructive sleep apnea. Eur Respir. J., 25, 2005, s. 521-527.
13. Nevšímalová, S., Šonka, K. et al.: Poruchy spánku a bdění. Praha, MAXDORF s.r.o., 1997, s. 56-144.
14. Plzák, J., Klozar, J., Betka, J.: Obstrukční syndrom spánkové apnoe: diagnóza a léčba, Otorinolaryngolog. a Foniat. /Prague/, 51, 2002, s. 216-220.
15. Rappai, M., Callop, N., Kemp, S., deShazo, R.: The nose and sleep-disordered breathing: What we know and what we do not know. Chest, 124, 2003, s. 2309-2322.
16. Sériés, F., Pierre, S., Carrier, G.: Surgical correction of nasal obstruction in the treatement of mild sleep apnoea: Importace of cephalometry in predicting outcame. Thorax, 48, 1993, s. 360-363.
17. Sher, A. E., Kenneth, B., Piccirillo, J.: The efficacy of surgical modifications of the upper airway in adult with obstructive sleep apnea syndrome. Sleep, 19, 1996, s. 157-177.
18. Verse, T., Maurer, J. T., Pirsing, W.: Effect of nasal surgery on sleep related breathing disorders. Laryngoskope, 112, 2002, s. 64-68.
19. Virkkula, P., Bachour, A., Hytönen, M. et al.: Snoring is not relieved by nasal surgery despite improvement in nasal resistence. Chest, 129, 2006, s. 81-87.
20. Woodson, B.: Predicting which patiens will benefit from surgery for obstructive sleep apnea: The ENT exam. Ear, Nose & Throat Journal, 78, 1999, s. 792-800.
21. Zborayová, K.: Nosní obstrukce - objektivizace a možnosti léčebného ovlivnění. Dizertační práce, Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové. Hradec Králové, 2009, s. 24-46.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2010 Issue 4-
All articles in this issue
- Ototoxicita indukovaná cisplatinou - klinické sledování a stanovení individuální senzitivity
-
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část I (teoretická část) -
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část) - Hodnocení kvality závěru glottis
- PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
- Kawasakiho syndrom – možná příčina krční lymfonoditidy u dětí
- Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
- Přehled metodických postupů subjektivního popisu vlastností hlasových projevů v oblasti poruch, patologie a terapie hlasu
- Endoskopická autofluorescencia v diagnostike nádorov hrtana
- Kostný vibrátor ukotvený do lebky (BAHA) - naše skúsenosti
- Současné možnosti léčby recidivující papilomatózy hrtanu
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
- Kawasakiho syndrom – možná příčina krční lymfonoditidy u dětí
- Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
-
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

