-
Medical journals
- Career
Zdravotní problematika práce ošetřujícího personálu ve vícemístných hyperbarických komorách
Authors: M. Hájek 1,2; M. Rozložník 2,3; D. Chmelař 2; V. Beran 2; M. Klugar 4,5; F. Novomeský 6; P. Zonča 7,8; E. Hrnčíř 9
Authors‘ workplace: přidružené centrum JBI Adelaide, Ústav sociálního lékařství a veřejného zdravotnictví, Lékařská fakulta, UP Olomouc ředitel PhDr. Miloslav Klugar, Ph. D. ; Centrum hyperbarické medicíny, Městská nemocnice Ostrava primář MUDr. M. Hájek 1; Katedra biomedicínských oborů, LF Ostravské univerzity v Ostravě vedoucí doc. RNDr. K. Šafarčík, Ph. D. 2; Katedra živočíšnej fyziológie a etológie, PF, Univerzita Komenského v Bratislave, Slovenská republika přednosta prof. RNDr. M. Zeman, DrSc. 3; České centrum EBHC 4; School of Translational Health Sciences, Faculty of Health Sciences, University of Adelaide přednosta A/Prof. Zoe Jordan, Ph. D. 5; Ústav súdneho lekárstva, JLF UK Martin, Slovenská republika přednosta prof. MUDr. F. Novomeský, Ph. D. 6; Chirurgická klinika FN Ostrava přednosta doc. MUDr. Pavel Zonča, PhD., FRCS 7; Lékařská fakulta, Ostravská Univerzita, děkan doc. MUDr. Pavel Zonča, Ph. D., FRCS 8; Klinika pracovního a cestovního lékařství Univerzity Karlovy v Praze, 3. lékařské fakulty a Fakultní nemocnice Královské Vinohrady přednosta doc. MUDr. E. Hrnčíř, CSc., MBA 9
Published in: Pracov. Lék., 67, 2015, No. 3-4, s. 106-114.
Category: Review Article
Overview
V řadě zemí jsou pacienti během terapie hyperbarickým kyslíkem ve vícemístných komorách doprovázeni ošetřujícím personálem. Ošetřovatelská a léčebná činnost uvnitř hyperbarické komory má svým způsobem zcela ojedinělé postavení v komplexní diferencované léčebné péči. Přináší však odborné, organizační a provozní problémy a pro ošetřující personál určitá zdravotní rizika. Autoři sdělení přináší shrnutí problematiky v této oblasti včetně zkušeností některých center, doporučení různých odborných společností pro minimalizaci rizika vývoje dekompresního onemocnění u personálu. Obecně je pracovní pobyt ošetřujícího personálu uvnitř léčebné hyperbarické komory považován za bezpečný, přestože jistá míra rizika existuje. V závěru se autoři zabývají zásadami a legislativou, týkající se posuzování zdravotní způsobilosti k práci ve zvýšeném atmosférickém tlaku a taktéž posudkovým hlediskem poškození zdraví v souvislosti s prací ve zvýšeném tlaku v kontextu nového občanského zákoníku a připravovaných prováděcích předpisů.
Klíčová slova:
pracovní lékařství – legislativa nemocí z povolání – ošetřující personál – hyperbarická komora – dekompresní onemocnění – barotraumaÚVOD
V řadě vyspělých zemí jsou pacienti během terapie hyperbarickým kyslíkem (dále HBO) ve vícemístných komorách doprovázeni ošetřujícím personálem. Jeho úkolem je pacienty poučit, jak správně použít dýchací zařízení, provádět manévry vedoucí k vyrovnání tlaku ve středoušních dutinách apod. Stejně důležitá je psychologická podpora a kontrola správného průběhu léčby. Pokud je pacient v závažném zdravotním stavu, přistupují různé ošetřovatelské a léčebné úkony. Cílem sdělení je shrnutí problematiky v této oblasti, vědeckých důkazů a doporučení různých odborných společností.
OŠETŘOVATELSKO-LÉČEBNÁ ČINNOST BĚHEM HBO VE VÍCEMÍSTNÉ HYPERBARICKÉ KOMOŘE
Vícemístná hyperbarická komora, která slouží i pro léčbu pacientů v závažném zdravotním stavu, musí k tomu být náležitě vybavena. Součástí vybavení je obvykle monitorovací zařízení vitálních funkcí, lineární dávkovač, plicní ventilátor, odsávací zařízení apod. Všichni pacienti jsou během léčby v komoře doprovázeni a ošetřováni 1–2členným personálem (střední zdravotní personál, v některých případech lékař). Ošetřovatelská a léčebná činnost uvnitř hyperbarické komory má svým způsobem zcela ojedinělé postavení v komplexní diferencované léčebné péči. Přináší však odborné, organizační a provozní problémy a pro ošetřující personál určitá zdravotní rizika, která lze při dodržování pracovních postupů a příslušných doporučení minimalizovat. Mezi základní úkony zdravotního personálu uvnitř hyperbarického zařízení patří monitorování vitálních funkcí, obsluha zdravotnických prostředků a přístrojů, podávání léků, provádění různých ošetřovatelských a léčebných úkonů na základě ordinace lékaře [1]. Před zahájením léčby se pacientům podávají nosní kapky s vazokonstrikčním účinkem na sliznice. Cílem je dekongesce nosní sliznice a usnadnění funkce Eustachovy trubice při vyrovnávání tlaků v dutině středoušní. Pokud má pacient zavedenou tracheostomickou či endotracheální rourku, je nutno v obturační manžetě vyměnit vzduch za vodu. Je nutné zkontrolovat invazivní vstupy a neodkladně odstranit veškeré masti a převazové materiály, obsahující látky vyrobené na masťovém základě.
SPECIFIKA PÉČE O PEDIATRICKÉ PACIENTY
Pacienti v dětském věku jsou k léčbě na jednom z největších českých pracovišť přijímáni a jejich podíl k celkovému počtu pacientů má v posledních deseti letech stoupající trend (graf 1). Léčba pediatrických pacientů, zejména kriticky nemocných, vyžaduje v případě potřeby specifické dovednosti ošetřujícího personálu (zajištění žilního přístupu, odsávání z dýchacích cest, intubace, výměna tracheostomické kanyly apod.) a vybavení hyperbarické komory zdravotnickými prostředky, jako je sada dětských masek, dětské hadice, dětský anesteziologický set, manžeta k měření neinvazivního krevního tlaku, odsávací cévky a intubační kanyly různých velikostí, rektální rourka apod. U dětí pod 10 let věku je v rámci mezioborové spolupráce zajištěn doprovod pediatrického personálu (specializovaná dětská sestra, v některých případech dětský lékař). U dětí do 3 let věku, nespolupracujících, při poruše vědomí nebo při předpokládané dysfunkci Eustachovy trubice se obvykle provádí oboustranná paracentéza, popř. v kombinaci s inzercí ventilačních trubiček (stipul). Zvláštní pozornost je věnována onkologicky nemocným pacientům ve smyslu přijetí organizačních a hygienicko-epidemiologických opatření (mytí a hygienická dezinfekce rukou ošetřujícího personálu v komoře, samostatné pomůcky, zařazení pacientů do prvního ranního léčebného sezení, izolace od pacientů léčených pro těžké infekce). Dětem je podávána premedikace těsně před zahájením HBO, zpravidla chloralhydrát per rectum nebo perorálně, nebo midazolam perorálně či intranazálně podle hmotnosti pacienta. Pacientům neklidným nebo nespolupracujícím i přes podanou premedikaci jsou podávána podle potřeby další sedativa nebo analgetika, midazolam intranazálně nebo intravenózně, propofol intravenózně, ketamin intravenózně nebo nalbuphin intravenózně podle ordinace lékaře hyperbarického centra nebo pediatra [2, 3, 4].
Graph 1. Celkový počet ošetřených pacientů a dětí v CHM v letech 2002–2013 
ÚSKALÍ A RIZIKA HBO U PACIENTŮ V REŽIMU INTENZIVNÍ PÉČE VČETNĚ RIZIKA TRANSPORTU
Intenzivní péče v hyperbarickém prostředí je unikátní specializovanou činností v rámci diferencované zdravotní péče, přičemž bezpečná aplikace HBO v těchto podmínkách vyžaduje pochopení fyzikálních i fyziologických změn, ke kterým v organismu dochází. Péči v takových podmínkách je možno standardně provádět pouze v dobře připraveném a organizovaném zařízení s kvalitně vyškoleným personálem. Je nutné si uvědomit, že se velmi často jedná o adjuvantní léčebnou metodu, kdy je HBO součástí komplexního a kontinuálního léčebného procesu. Zařazení HBO by tudíž mělo být interdisciplinárním rozhodnutím. Strategie postupu by se měla denně přehodnocovat zejména u kriticky nemocných tak, aby nedošlo k oddálení nebo přerušení základního řetězce péče o kriticky nemocného pacienta [5, 6, 7], např. provedení plánovaného chirurgického výkonu, kontinuální eliminační metody apod. Vždy je nutné pečlivě zvažovat míru rizika, respektive poměr mezi rizikem a očekávaným přínosem léčby. Stejně tak je nutné zvažovat riziko transportu k léčbě. Je dobře známo, že nemocniční transport je nezávislým rizikovým faktorem morbidity pacientů a je nutné dodržovat příslušné standardy. Riziko transportu a HBO lze snížit užitím speciálního lůžka, vhodného i do hyperbarických podmínek, kvalitního transportního a hyperbarického ventilátoru – obrázek 1 [5, 6, 7]. Při léčbě pacienta v bezvědomí, s nestabilními vitálními funkcemi je vhodný doprovod vícečlenného zdravotnického personálu, zejména pokud pacient vyžaduje ventilační podporu, kontinuální aplikaci nitrožilních léků lineárním dávkovačem, např. vazopresorů, inzulinu, analgetik, hypnotik, benzodiazepinů (obr. 2) [8]. Během léčby je sledován stav vědomí, monitorován tvar EKG křivky, invazivní tlak, pulzní oxymetrie, během UPV kapnometrie a parametry ventilace.
Image 1. Moderní plicní ventilátor Siaretron 1000 Iper 
Image 2. Transport dítěte k léčbě HBO v režimu intenzivní péče 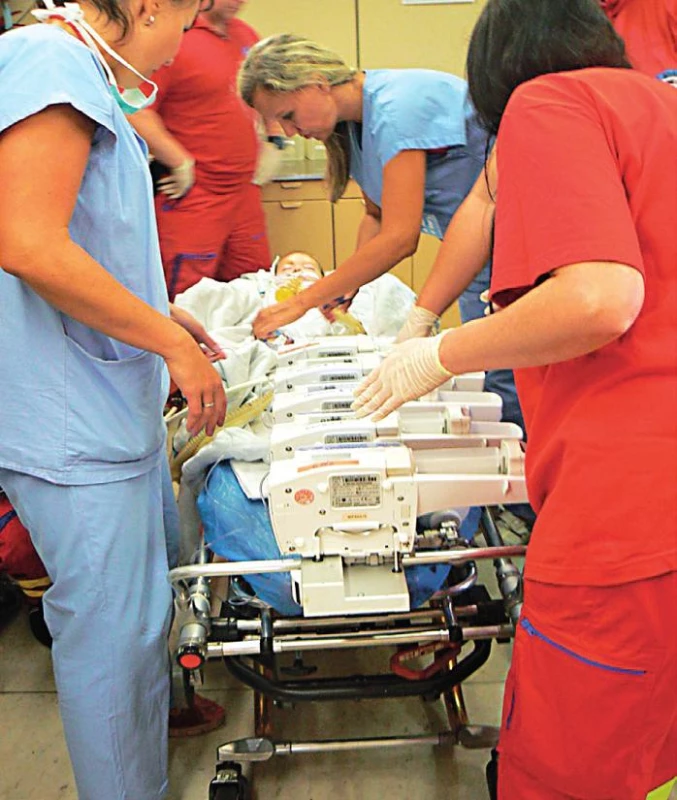
CHARAKTERISTIKA PROFESNÍHO A ZDRAVOTNÍHO RIZIKA
Ošetřovatelsko-léčebná činnost v HBO je náročná a specifická po psychické i fyzické stránce. Psychická odolnost a vyváženost je nutná z několika důvodů – práce v uzavřeném prostoru, aspekt na samostatnou činnost vzhledem k tomu, že lékařská pomoc v případě urgentní komplikace je dostupná s určitým časovým odstupem. Urgentní dekomprese komory, eventuálně vstup dalších členů ošetřujícího personálu do hlavní komory přes tzv. předkomoru trvá obvykle (podle typu zařízení a technického vybavení) minimálně 5–10 minut. Rovněž je vyžadován vynikající zdravotní stav a dobrá fyzická zdatnost. Důležitá je perfektní funkce a dokonalá průchodnost Eustachovy trubice a dutin v obličejové části lebky. K vyloučení práce v přetlaku stačí nejen závažnější onemocnění, jako hypertenze, diabetes, chronická bronchitida, obezita, ale také banální či sezonní onemocnění, jako alergie, časté rýmy, laryngitidy apod. Pracovní pobyt v léčebné hyperbarické komoře je hodnocen jako práce ve zvýšeném tlaku vzduchu. Práce v takovém prostředí je prokazatelně namáhavější než v prostředí s normálním tlakem vzduchu, zejména díky zvýšenému proudovému odporu v dýchacích cestách. Stlačený vzduch má jednak vyšší hustotu, jednak se při jeho dýchání v dýchacích cestách významněji uplatňuje turbulentní proudění. Uvnitř komory také dochází k výkyvům teploty a vlhkosti vzduchu v závislosti na léčebném cyklu, které se dají použitím klimatizace ovlivnit pouze částečně. Ke zdravotním rizikům práce v přetlaku patří soubor tzv. dysbarických poranění [1].
DYSBARICKÁ PORANĚNÍ A JINÉ KOMPLIKACE PŘI PRÁCI VE ZVÝŠENÉM ATMOSFERICKÉM TLAKU
Barotraumata jsou mechanická poranění vzniklá tlakovým rozdílem mezi dutinami vyplněnými plynem (nejčastěji vzduchem) a okolím. Mohou postihnout středoušní dutinu, dutiny v obličejové části lebky, zubní dutiny, zažívací trakt a taktéž plíce. Toto nejzávažnější poranění vzniká expanzí vzduchu v plicích při snížení okolního tlaku, jestliže není rozpínající se vzduch dostatečně vydechován. Kritický intrapulmonální přetlak vede po překonání elasticity plicní tkáně k disrupci alveolárních stěn a k průniku vzduchu do pulmonárního řečiště a dále do arteriálního řečiště krevního oběhu – vzniká arteriální plynová embolie (AGE). Nejčastější formou je však zpravidla barotrauma středouší lehkého stupně. Dekompresní nemoc (DCS) je onemocnění způsobené plynem, fyzikálně rozpuštěným ve tkáních během pobytu v přetlaku, a po snížení tlaku uvolněným v podobě bublin. Dochází jednak k mechanické obstrukci kapilárního řečiště s ischémií a hypoxémií, jednak dochází k následné interakci s endotelem kapilár, spuštění různých patogenetických kaskád, koagulačního systému, komplementu apod. Významnou roli hraje jednak celkový stav organismu, výkonnost kardiovaskulárního aparátu, únava, dehydratace, zvýšení nitrobřišního tlaku a rovněž přítomnost pravolevých zkratů, nejvýznamněji perzistujícího (patentního) foramen ovale (PFO). Projevuje se s odstupem minut až hodin po dekompresi. Existuje taktéž pozdní forma dekompresní nemoci, dříve nazývaná jako chronická forma. Patří sem aseptická dysbarická osteonekróza, která nejčastěji postihuje hlavice femuru a humeru. Výsledkem je progresivní artropatie, vyžadující někdy protetickou náhradu postiženého kloubu. Suverénní metodou diagnostiky a hodnocení tohoto postižení je magnetická rezonance (MRI). K další prokazatelné poruše zdravotního stavu patří diskrétní léze míchy a mozku – klinickou prezentací jsou zhoršení krátkodobé paměti a častější výskyt bolestí hlavy. Pozdní forma není u personálu HBO zařízení obvyklá, týká se dlouholetých potápěčů s mnohonásobnými ponory do hloubek větších než 40–60 metrů. O toxicitě kyslíku je známo, že může postihnout všechny tkáně a orgány v závislosti na parciálním tlaku a délce expozice. Klinicky nejvýznamnější jsou CNS forma (akutní) a plicní forma (chronická), které však pro personál vzhledem k tlaku v komoře a dýchání vzduchu během expozice na rozdíl od pacientů mají minimální klinický význam. Množství kyslíkových toxických jednotek (OTU-oxygen toxicity units), kterými může být pracovník exponován vzhledem k riziku plicní kyslíkové toxicity u opakovaných expozic je maximálně 300 OTU denně. Dusíková narkóza, obvyklá u potápěčů při ponorech se vzduchem hloubky větší než 40 metrů, vzhledem k nižším hodnotám léčebného tlaku používaného během HBO nemá relevantní klinický význam.
RIZIKO VÝSKYTU DCS U OŠETŘUJÍCÍHO PERSONÁLU
Riziko DCS koreluje s použitým léčebným tlakem, s jeho růstem její riziko stoupá. Celková incidence DCS u ošetřujícího personálu HBO se v různých studiích liší až desetinásobně. V jedné z prací byla incidence relativně nízká – 0,076 % [9]. Naproti tomu práce norských kolegů referovala o incidenci nepřijatelně vysoké – 0,76 % [10]. Posléze se tito autoři pokusili snížit incidenci DCS modifikací použitých dýchacích plynů u personálu (kyslík, Nitrox 40 během dekomprese), ale díky nezařazení dekompresní zastávky a zejména prováděním relativně rychlé lineární dekomprese komory, trvající z 240 kPa (14 metrů vodního sloupce, 2,4 ATA) na povrch pouze 7 minut, se jim to nepodařilo [11]. V jiné práci [12] s použitím Nitroxu 60 nebyly dokumentovány žádné komplikace u personálu ani u pacientů. V závěru autoři doporučili použití nitroxu pro personál, zejména u léčebných režimů s vyšším tlakem 280 kPa (18 metrů vodního sloupce, 2,8 ATA). Taktéž použití Nitroxu 50 během opakovaných hyperbarických expozic se zdá být vhodné a bezpečné u ošetřujícího personálu hyperbarických komor [13]. Autoři z pracoviště hyperbarického centra University of California San Diego (UCSD) hodnotili incidenci DCS a kyslíkové toxicity personálu. Běžně jsou zde používány 3 druhy dekompresních protokolů pro personál. U protokolu č. 1 pro celkový pobyt na dně (total bottom time, TBT) 80 minut a méně, při tlaku 2.4 ATA a méně, se jedná o tzv. bezdekompresní tabulku. U protokolu č. 2 pro celkový pobyt na dně 80–119 minut personál inhaluje O2 po dobu 15 minut před zahájením dekomprese komory. U protokolu č. 3 pro celkový pobyt na dně 120–139 minut personál inhaluje O2 po dobu 30 minut před zahájením dekomprese. Použitím těchto protokolů bylo dosaženo nulové incidence DCS a centrální kyslíkové toxicity [14]. Taktéž v zařízeních umístěných ve vysoké nadmořské výšce (Denver, Colorado – téměř 1800 m n. m., Murray, Utah – téměř 1400 m n. m.) [15] je používání protokolů, spojených se zařazením dekompresních zastávek a inhalací O2 (při tlaku 2,0 ATA) nebo Nitroxu 50 (při tlaku 3,0 ATA), spojováno s relativně nízkou incidencí DCS personálu (4 případy DCS z 16 900 expozic v denverském centru, respektive 1 DCS z 1 847 expozic v centru v Murray). V jedné ze studií [16] bylo ultrazvukové dopplerovské vyšetření (UZ) použito jako objektivní nástroj k hodnocení subklinického dekompresního stresu spojeného s konkrétní expozicí. U 28 členů zdravotnického personálu (163 expozic), běžně provádějícího péči o pacienty za hyperbarických podmínek (240 kPa po dobu 90 minut s 20 min dekompresí s ventilací O2), byl hodnocen UZ co 20 minut po dobu až 120 min po expozici metodou hodnocení četnosti intravaskulárních bublin skórovacím systémem podle Kisman-Masurela (K-M). 68 % expozic vyústilo v nízký (K-M st. 0–I), 22 % ve střední (K-M st. II) a 10 % ve vysoký subklinický dekompresní stres (K-M st. III–IV). Ženské pohlaví, zvyšující se věk, hmotnost a četnost expozic korelovaly se vznikem bublin. Nebyly zjištěny žádné klinické případy dekompresní nemoci. Autoři se shodli, že standardní léčebný režim 240 kPa odpovídá definici „přijatelného“ dekompresního stresu (třída II nebo méně bublinek u ≥ 50 % pacientů) podle DCIEM (Defence and Civil Institute of Enviromental Medicine, Kanada). V jiné retrospektivní studii [17] průzkumu zdravotního stavu zaměstnanců (155 lékařů, sester a technického personálu běžně vystavovaného hyperbarických podmínkám) nebyl zjištěn žádný případ DCS během 6 062 expozic, napříč všemi hyperbarickými profily během 14letého období. Důležité je, že na tomto pracovišti je personál rutinně vystaven zvýšenému tlaku maximálně 4krát týdně, ne častěji než 3 dny po sobě, s přestávkou mezi jednotlivými expozicemi 18 hodin tak, aby podle tabulek DCIEM došlo k návratu na repetitivní faktor 1,0 (tedy bez reziduální dusíkové saturace). Po absolvování delšího pobytu v komoře (např. tabulky US NAVY 6, s délkou pobytu 285–300 minut v komoře), se prodlužuje interval další expozice zvýšenému tlaku až na 48 hodin. Během této doby došlo k 28 pracovním úrazům (0,46 %), z nichž 25 (0,41 %) bylo hodnoceno jako specifické pro hyperbarické prostředí (barotrauma). Autoři uzavřeli, že vícemístná hyperbarická komora je hodnocena jako relativně bezpečné pracovní prostředí. Trvá kontroverze ve vztahu mezi jednotlivými fázemi menstruačního cyklu a výskytem DCS. Ženy se stále více zapojují do práce v hypo - i hyperbarickém prostředí. V jedné z prací [18] autoři hodnotili relevantní data z prací publikovaných v letech 1988–2006 a také zdravotní záznamy 250 případů DCS u žen z pokračujících studií, které zahrnovaly 23 léčebných komor. Jejich analýza prokázala, že výskyt DCS není rovnoměrně rozložen v průběhu menstruačního cyklu. Více případů DCS se vyskytlo na začátku a na konci typického 28denního cyklu. Dostupné důkazy naznačují, že existuje vztah mezi rizikem DCS během hyperbarické nebo hypobarické expozice a fází menstruačního cyklu.
DOPORUČENÝ POSTUP PREVENCE
Obecně se jedná o dodržování pravidel v souvislosti s posledními vědeckými poznatky – dodržování výše uvedených přísných kritérií při výběru zdravotního personálu (vstupní prohlídka), provádění pravidelných a mimořádných prohlídek, užitím standardních léčebných režimů, konzervativních dekompresních tabulek s prováděním dekompresních zastávek, dostatek tekutin, omezení fyzické aktivity po expozici, zejména spojené se zvýšením nitrobřišního a nitrohrudního tlaku po ukončení expozice, zákaz výškových letů po dobu 24 hodin od poslední expozice apod. V doporučených postupech prevence dysbarických poranění všech významných odborných společností a v závěrech konsenzuálních konferencí (7. konsenzuální konference ECHM v Lille 2004, 6. konsenzuální konference EDTC v Ženevě 2003) se jednoznačně doporučuje pravidelná rotace personálu HBO, dýchání kyslíku na konci expozice a zejména během dekomprese až k povrchu v trvání 15–120 minut podle příslušného léčebného režimu – léčebného tlaku a délky trvání expozice [1, 8, 19, 20]. Německá odborná společnost GTUEM doporučuje při provádění léčebného rekompresního režimu US Navy 6 a 6 extended výměnu personálu uprostřed léčebného režimu při snížení tlaku komory z 60 na 30 stop (18 na 9 metrů vodního sloupce).
POSUZOVÁNÍ ZDRAVOTNÍ ZPŮSOBILOSTI K PRÁCI VE ZVÝŠENÉM ATMOSFÉRICKÉM TLAKU
Dne 1. 4. 2012 nabyl účinností zákon č. 373/2011 Sb., o specifických zdravotních službách. Ten kromě jiného upravuje novým způsobem poskytování zdravotní péče pracujícím (označuje ji jako pracovnělékařské služby), její organizaci a financování a také některé náležitosti procesu uznávání nemocí z povolání. Tento zákon současně zmocňuje ministerstvo zdravotnictví, aby stanovilo vyhláškou zdravotní kontraindikace pro výkon rizikových prací a aby určilo náplň preventivních lékařských prohlídek pracujících, kteří rizikové práce vykonávají [21]. Dne 3. 4. 2013 nabyla účinnosti vyhláška č. 79/2013 Sb., o pracovnělékařských službách (kterou se provádí některá ustanovení zákona č. 373/2011 Sb., o specifických zdravotních službách). Tento předpis vymezuje a upřesňuje povinnosti zaměstnavatelů při poskytování pracovnělékařských služeb jejich zaměstnancům. Týká se to všech zaměstnavatelů, mezi nimi i těch, kteří zaměstnávají pracovníky pracující ve zvýšeném tlaku vzduchu. Práce vykonávané ve zvýšeném tlaku v přetlaku vyšším než 100 kPa, což u prací pod hladinou odpovídá hloubce vyšší než 10 metrů, musí být podle zákona č. 258/2000 Sb., o ochraně veřejného zdraví, v platném znění, a vyhlášky č. 432/2003 Sb. vyhlášeny orgánem ochrany veřejného zdraví za rizikové. Zaměstnavatel je povinen zajistit pro všechny pracovníky, kteří tuto práci vykonávají, pracovnělékařskou službu. Tu může poskytovat jedině pracovní lékař nebo praktický lékař pro dospělé. Všichni pracovníci, kteří mají být zařazeni na práci ve zvýšeném tlaku vzduchu, se před nástupem do této práce musí podrobit vstupní pracovnělékařské prohlídce [22]. Vstupní prohlídka zahrnuje základní vyšetření včetně vyšetření zraku, sluchu a chrupu, FW, KO + dif., ALT, AST, GMT, kreatinin, glykémie, močový sediment, otoskopické vyšetření + zjištění průchodnosti Eustachovy trubice, spirometrie, RTG hrudníku, zátěžové EKG. Periodická prohlídka je ve stejném rozsahu jako vstupní prohlídka, bez RTG hrudníku a bez zátěžového EKG. Lhůty prohlídek jsou 1krát za 6 měsíců až 2 roky. Výstupní prohlídka zahrnuje vyšetření v rozsahu periodické prohlídky. Podle přílohy č. 2 k vyhlášce č. 79/2013 Sb., část I., oddíl 3. 6., jsou kontraindikací pro práci v atmosférickém přetlaku:
- Poruchy krevního oběhu spojené s pravolevým zkratem.
- Spontánní pneumotorax v anamnéze.
- Nemožnost náležitého vyrovnávání tlaku mezi dutinou nosní a středouším nebo mezi dutinou nosní a vedlejšími dutinami nosními.
- Glaukom.
- Nedokonale sanovaný chrup s dutinami vyplněnými plynem pod plombami.
- Epilepsie (u potápěčů).
- Klaustrofobie.
- Těhotenství.
Specializované vyšetření, jehož výsledky budou zohledněny při vydání lékařského posudku o zdravotní způsobilosti k práci v atmosférickém přetlaku, je nutné provést před zařazením na tuto práci u pracovníků trpících obezitou, nízkým stupněm fyzické zdatnosti, závažnými poruchami zrakové ostrosti, závažnými nemocemi kardiovaskulárního systému, CNS, dýchacích cest, jater, ledvin, krve a krvetvorných orgánů, žláz s vnitřní sekrecí, zažívacího ústrojí, pohybového a podpůrného systému, poruchami sluchu omezujícími komunikační schopnosti, chronickými infekčními nemocemi, chronickými kožními nemocemi významného rozsahu nebo lokalizace, inteligenčním kvocientem pod 90, alkoholovou a jinou drogovou závislostí v anamnéze a dále u jedinců s antikoagulační a antitrombotickou léčbou. Za nesplnění nebo porušení povinnosti o zajištění pracovnělékařských služeb může orgán ochrany veřejného zdraví uložit zaměstnavateli (podle ustanovení § 92 zákona č. 258/2000 Sb., o ochraně veřejného zdraví, v platném znění) pokutu teoreticky až do výše 30 milionů Kč [22].
POSUDKOVÉ HLEDISKO
Dekompresní onemocnění je nejvýznamnější zdravotní riziko a z hlediska posudkového jedinou nozologickou jednotkou, uznatelnou jako nemoc z povolání. Posouzení akutní formy je jednoduché, u pozdní formy je třeba opatrnosti, neboť změny jsou necharakteristické a mohou mít i jiné příčiny než změny tlaku. Zákonem č. 89/2012 Sb., občanským zákoníkem, byla zrušena vyhláška č. 440/2001 Sb., o odškodnění bolesti a ztížení společenského uplatnění, v platném znění. Pro události nastalé ode dne 1. 1. 2014 tedy neexistuje předpis, podle kterého by bylo možné stanovit odškodnění za bolest a za ztížení společenského uplatnění odpovídající určitým poruchám zdraví. S ohledem na to byla vytvořena Metodika Nejvyššího soudu k náhradě nemajetkové újmy na zdraví (bolest a ztížení společenského uplatnění podle § 2958 občanského zákoníku). Jde o nezávazné doporučení určené soudům k určování výše náhrad za některé škody způsobené neprofesionálními úrazy [23]. Současně se připravuje nařízení vlády, které má upravovat stanovení náhrad za škody způsobené pracovními úrazy a nemocemi z povolání. To je nyní v poslední fázi příprav před vydáním. Princip stanovení odškodnění za bolest způsobenou obecnými i pracovními úrazy nebo nemocemi z povolání se v důsledku uvedené změny pravidel nemění, i když se významně změní vzájemné vztahy, pokud jde o výši odškodnění přiznávaného za různé patologické stavy. Zásadním způsobem se ale mění princip stanovení náhrady za ztížení společenského uplatnění způsobeného obecnými i profesionálními zdravotními poruchami. Existují důvodné obavy, že tento nový princip a jeho praktická realizace přináší velmi významná úskalí a problémy, které jsou takového charakteru, že budou vnášet řadu nepřijatelných prvků do posuzovacího procesu. Zatímco až dosud byly za zdravotní postižení související s pobytem a prací v přetlaku stanoveny jednoznačné základní (výchozí) finanční částky (které však mohly být upravovány, respektive navyšovány, podle věku, dosavadního pracovního, kulturního či jiného zapojení jedince), podle nově navrhovaných posudkových zásad je odškodnění za jasně definovanou zdravotní poruchu předem těžko odhadnutelné, respektive jedincům trpícím totožnými zdravotními problémy může být přiznáno diametrálně rozdílné finanční odškodnění. Jako příklady jsou v recentní práci [23] uvedena základní odškodnění přiznávaná v ČR do konce roku 2013 pro patologické stavy navozené potápěním. V nynější době již bude obtížné uváděnou výši odškodnění prosadit.
Chronická forma dekompresní nemoci:
- Encefalopatie a organický psychosyndrom: 24.000, - až 348.000, - Kč
- Potápěčská obrna:
- monoparéza: 36.000, - Kč;
- paraparéza: 72.000, - Kč;
- kvadruparéza: 180.000, - Kč;
- monoplegie: 168.000, - Kč;
- paraplegie: 336.000, - Kč;
- kvadruplegie: 360.000, - Kč.
- Dysbarická osteonekróza:
- vedoucí k postižení ramenního kloubu: 18.000, - až 48.000, - Kč;
- vedoucí k postižení kyčelního kloubu: 48.000, - až 96.000, - Kč.
Následky úrazů:
- Nedoslýchavost převodního typu po barotraumatu středního ucha, podle stupně postižení: cca 12.000, - až 48.000, - Kč.
- Ztráta zubu po barotraumatu: 1.800, - Kč.
- Porucha funkce plíce po barotraumatu: 60.000, - Kč.
Postižení zdraví související s pobytem nebo prací v hyperbarickém prostředí nejsou častá, přesto se s nimi můžeme setkat a budeme nuceni řešit otázku finanční náhrady za škody na zdraví, které jsou jimi způsobeny. Zdá se, že nově prosazované a zaváděné principy tuto problematiku významně zkomplikují a budou základem pro celou řadu sporů o výši přiznaného odškodnění.
Poznámka: Krátce po vypracování tohoto sdělení a jeho přijetí do tisku vyšlo a nabylo účinnosti (dne 26. 10. 2015) nařízení vlády č. 276/2015 Sb., o odškodňování bolesti a ztížení společenského uplatnění způsobené pracovním úrazem nebo nemocí z povolání, podle kterého se významně mění (zvyšují) jednorázové finanční částky poskytované pracovníkům, u kterých došlo k profesionálnímu postižení zdraví. Pokud jde o výše zmiňované patologické stavy nastalé v příčinné souvislosti s potápěním, stanovuje pro ně nový předpis základní odškodnění v následující výši:
Chronická forma dekompresní nemoci
- Encefalopatie a organický psychosyndrom: 1200 až 6000 bodů 300.000, - Kč až 1.500.000, - Kč
- Potápěčská obrna:
- monoparéza: 75.000, - Kč až 150.000, - Kč
- paraparéza: 300.000, - Kč
- kvadruparéza: 500.000, - Kč až 750.000, - Kč
- monoplegie: 700.000, - Kč
- paraplegie: 1.400.000, - Kč
- kvadruplegie: 1.500.000, - Kč
- Dysbarická osteonekróza:
- vedoucí k postižení ramenního kloubu: 75.000, - Kč až 200.000, - Kč
- vedoucí k postižení kyčelního kloubu: 200.000, - Kč až 500.000, - Kč
Následky úrazů
- Nedoslýchavost převodního typu po barotraumatu středního ucha, podle stupně postižení: 50.000, - Kč až 400.000, - Kč
- Ztráta zubu po barotraumatu: 10.000, - Kč
- Porucha funkce plíce po barotraumatu (jednostranném): 150.000, - Kč až 250.000, - Kč
- Porucha funkce plic po barotraumatu (oboustranném): 250.000, - Kč až 750.000, - Kč
ZÁVĚR
Obecně je pracovní pobyt ošetřujícího personálu uvnitř léčebné hyperbarické komory považován za bezpečný. Určitá rizika existují, ale dobrou organizací provozu, výběrem personálu, užitím standardních léčebných režimů, konzervativních dekompresních tabulek, dodržováním dalších preventivních postupů, rotací personálu, inhalací kyslíku při dekompresi, zákazem výškových letů po dobu 24 hodin od poslední expozice, lze riziko snížit na minimální míru.
Do redakce došlo dne 11. 9. 2015.
Do tisku přijato dne 30. 9. 2015.
Adresa pro korespondenci:
MUDr. Michal Hájek
Centrum hyperbarické medicíny,
Městská nemocnice Ostrava
Nemocniční 20
728 80 Ostrava
e-mail: michalhajek@email.cz
Sources
1. Hájek, M. Zdravotní problematika práce ošetřujícího personálu ve vícemístných hyperbarických komorách. Sborník abstrakt XVIII. kongres České společnosti hyperbarické a letecké medicíny 2009, Plzeň 10.–11. 9. 2009. Společné Suplementum časopisů Hojení ran a Kazuistiky v pneumologii a ORL, s. 7–10.
2. Hájek M. et al. Význam hyperbarické oxygenoterapie u pediatrických pacientů; zkušenosti a zhodnocení výsledků léčby za pětileté období v Centru hyperbarické medicíny Ostrava. Cesko-slovenska pediatrie. (in Press)
3. Frawley, G., Fock, A. Pediatric hyperbaric oxygen therapy in Victoria, 1998–2010. Pediatr. Crit. Care Med., 2012, 13, 4, s. 240–244.
4. Frawley, G., Bennett, M., Thistlethwaite, K., Banham, N. Australian paediatric hyperbaric oxygen therapy 1998–2011. Anaesthesia and Intensive Care, 2013, 41, s. 1–8.
5. Kot, J., Desola, J., Gata Simao, A., Gough-Allen, R. et al. A European code of good practice for hbo therapy, Prepared by the Working Group «Safety» of the Cost Action B14 «Hyperbaric oxygen therapy», May 2004. Dostupné na www.oxynet.org.
6. Kemmer, A., Muth, C., Mathieu, D. Patient Management. In Mathieu, D. (ed.) Handbook on Hyperbaric Medicine. Dordrecht: Springer, 2006, s. 651–669.
7. Kot, J., Houman, R., Müller, P. Hyperbaric chamber and equipment. In Mathieu, D. (ed.) Handbook on Hyperbaric Medicine. Dordrecht: Springer, 2006, s. 611–636.
8. Hájek, M. Hyperbarická oxygenoterapie v urgentní medicíně a intenzivní péči. In Ševčík P., Matějovič M., Černý V., Cvachovec K., Chytra I. (eds). Intenzivní medicína. 3. přepracované a rozšířené vydání. Praha: Galén 2014, s. 133–142. ISBN 978-80-7492-066-0.
9. Dietz, S. K. et al. DCI in HBO inside tenders: a review of 23 years of exposures. Undersea Hyperb Med., 1995, 22 (Suppl.), s. 57.
10. Brattebo, G. et al. Incidence of DCI among HBO nurses. J. Slov. Med. Assoc., 23rd Annual Scientific Meeting of the EUBS, Programme and Abstracts. Bled, Slovenia, 1997.
11. Risberg, J., Englund, M., Aanderud, L., Eftedal, O., Flook, V., Thorsen, E. Venous gas embolism in chamber attendants after hyperbaric exposure. Undersea Hyperb. Med., 2004, 31, 4, s. 417–429.
12. Larsson, A. C., Uusijärvi, J., Frånberg, O., Eksborg, S., Lindholm, P. Nitrox permits direct exit for attendants during extended hyperbaric oxygen treatment. Hyperb. Med., 2012, 39, 1, s. 605–612.
13. Hansen, M. B., Jansen, T., Sifakis, M. B., Hyldegaard, O., Jansen, E. C. Chamber personal’s use of Nitrox 50 during hyperbaric oxygen treatment: a quality study – research report. Undersea Hyperb. Med., 2013, 40, 5, s. 395–402.
14. Witucki, P., Duchnick, J., Neuman, T., Grover, I. Incidence of DCS and oxygen toxicity in chamber attendants: a 28-year experience. Undersea Hyperb. Med., 2013, 40, 4, s. 345–350.
15. Bell, J., Thombs, P. A., Davison, W. J., Weaver, L. K. Decompression tables for inside chamber attendants working at altitude. Undersea Hyperb. Med., 2014, 41, 6, s. 505–513.
16. Cooper, P. D. et al. Hyperbaric chamber attendant safety I: Doppler analysis of decompression stress in multiplace chamberattendants. Diving Hyperb. Med., 2009, 39, 2, s. 63–70.
17. Cooper, P. D. et al. Hyperbaric chamber attendant safety II: 14-year health review of multiplace chamber attendants. Diving Hyperb. Med., 2009, 39, 2, s. 71–76.
18. St. Leger Dowse, M. et al. A relationship between the menstrual cycle and decompression illness: is the evidence building? Europ. J. Underwater Hyperbaric Med., 2006, 7, 4, s. 75–78.
19. 6th ECHM Consensus Conference on Prevention of dysbaric injuries in diving and hyperbaric work. Geneva, Switzerland 2003.
20. Schoeppenthau, H. Kemmer, A. Decompression procedures for tenders and medical personnel during HBO therapy and locking. Proceedings of EUBS 2003, Copenhagen, Denmark 2003, s. 119–122.
21. Hrnčíř, E., Kneidlová, M. Posuzování zdravotní způsobilosti k práci v hyperbarickém a hypobarickém prostředí. In Hájek M. (ed.) Sborník přednášek. 3. ostravské dny hyperbarické medicíny; Hukvaldy, 2012, 10–11. Lékařská fakulta OU v Ostravě. ISBN: 978-80-7464-102-2.
22. Hrnčíř, E., Kneidlová, M. Praktické dopady nového předpisu – vyhlášky č. 79/2013 Sb., o pracovně-lékařských službách. In Hájek, M., Došel, P., Chmelař, D. (ed.) Conference Proceedings. XX. Congress of the Czech society of hyperbaric and aviation medicine; Prague, 2013 : 92-93. Medical Faculty, University of Ostrava. ISBN: 978-80-7464-260-9.
23. Hrnčíř, E., Kneidlová, M. The new method of compensation of health disorders caused by diving. In Hájek, M., Pudil, R., Klugar, M., Chmelař, D. (ed.) Conference Proceedings. XXI Congress of the Czech society of hyperbaric and aviation medicine; 2015; Špindlerův Mlýn: Medical Faculty, University of Ostrava. ISBN: 978-80-7464-734-5.
Labels
Hygiene and epidemiology Hyperbaric medicine Occupational medicine
Article was published inOccupational Medicine

2015 Issue 3-4-
All articles in this issue
- Sledovanie a hodnotenie zdravotného stavu zamestnancov vo vybraných prevádzkach automobilového priemyslu
- Cytogenetická vyšetření u zdravotníků exponovaných cytostatikům*
- Zdravotní problematika práce ošetřujícího personálu ve vícemístných hyperbarických komorách
- Nemoci z povolání přenosné a parazitární hlášené u vojáků z povolání v letech 2007–2012
- Medicína migrantů a uprchlíků, terminologie a doporučené postupy
- Spoluúčast zvířat na automobilových nehodách: je možné uvažovat o preventivních opatřeních?
- Effectiveness of preventive and curative ergonomic interventions in work environment in support maritime services
- Occupational Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Nemoci z povolání přenosné a parazitární hlášené u vojáků z povolání v letech 2007–2012
- Cytogenetická vyšetření u zdravotníků exponovaných cytostatikům*
- Sledovanie a hodnotenie zdravotného stavu zamestnancov vo vybraných prevádzkach automobilového priemyslu
- Zdravotní problematika práce ošetřujícího personálu ve vícemístných hyperbarických komorách
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

