-
Medical journals
- Career
Jod a zdraví v Česku
Authors: Marie Nejedlá
Authors‘ workplace: Meziresortní komise pro řešení jodového deficitu, Státní zdravotní ústav, Praha
Published in: Čas. Lék. čes. 2021; 160: 215-219
Category: Review Article
Overview
Jod je zásadně důležitý esenciální prvek a jeho deficit vede k řadě zdravotních poruch. Přírodní prostředí v Česku není dostatečným zdrojem pro potřebnou saturaci populace, a je proto nezbytné, aby základní opatření proti riziku deficitu zajistil stát. Podařilo se to a od počátku 21. století nabídka jodu zabezpečuje optimální saturaci obyvatel. Neuspokojivá situace zůstává u těhotných žen, které mají vyšší potřebu jodu než ostatní obyvatelstvo.
Hodnocení jodového statusu se v Česku zakládá na dostatečném počtu objektivních dat. V letech 1995–2016 se uskutečnilo 15 reprezentativních šetření hladin jodu v moči se střední hodnotou mediánů z těchto šetření 204 µg/l. Odpovídá to kritériu adekvátního příjmu jodu, a sice 150–300 µg/l tohoto mikroelementu v moči. Dále se používají výsledky testování novorozeneckého TSH. Ukazují, že mírný deficit jodu v Česku má 4,7 % novorozenců. Dalším ukazatelem je nutriční expozice jodu, která je mírně vyšší než doporučovaná, zejména u školních dětí, neznamená však zdravotní riziko.
Klíčová slova:
zdravotní význam jodu – eliminace jodového deficitu
ZÁKLADNÍ POZNATKY O JODU
Jod je unikátní biogenní prvek, který provází organismy od samého vzniku života. Vyskytuje se u všech druhů, v jednobuněčných organismech, tělech bezobratlých i obratlovců, a sehrál klíčovou roli v celé evoluci života (1). Existují hypotézy, že na urychlení vývoje mozku hominidů a antropogenezi se podílel i jod obsažený ve vysokém množství v některých vodních rostlinách afrických pralesů. Tuto domněnku podporují současná pozorování šimpanzů bonobo (Pan paniscus), kteří ve svém přirozeném prostředí aktivně vyhledávají rostliny bohaté na jod.
V přírodě se jod vyskytuje v různém množství v půdě ve formě sodných či draselných jodidů a jodičnanů. Jodidy se rychle a téměř úplně vstřebávají v žaludku a dvanáctníku a jodičnany po redukci na jodidy. Když jodid pronikne do krevního oběhu, štítná žláza vhodné množství vychytává a deponuje pro syntézu hormonů, přebytečný jod je vylučován močí. Zdravý dospělý člověk s dostatkem jodu má tohoto mikroelementu v organismu okolo 15–20 mg.
Absorbovaný jod vstupuje do plazmy a extracelulárního tekutého fondu anorganického jodidu. Velikost tohoto fondu je ovlivněna tkáňovým příjmem a renální exkrecí jodidu. U dobře zásobených osob obsahuje štítná žláza okolo 75 % celkového jodu přítomného v těle. Většinu jodidu z plazmy přebírají folikulární buňky štítné žlázy prostřednictvím vlastního natrium jodového symportéru (NIS), membránového proteinu ve folikulárních buňkách tyreoidey. NIS se vyskytuje také v buňkách slinných žláz, mléčné žláze v době laktace, placentě, sliznici žaludku, střeva a ledvinách. Pokud je dodávka jodu adekvátní, NIS pumpa získává dostatek pro syntézu hormonů a nadbytek je vyloučen ledvinami. Expresi a aktivitu NIS ovlivňuje tyreostimulační hormon (TSH) tvořený adenohypofýzou.
K běžné produkci tyreoidálních hormonů absorbuje štítná žláza denně 60–80 µg jodidu. Z toho je asi čtvrtina získána recyklací endogenního jodidu, zbytek pochází ze stravy. Jod, který nebyl štítnou žlázou nebo jinými tkáněmi využit, je rychle vylučován močí.
Pokud je jod ve štítné žláze vyčerpán dlouhodobým nedostatečným příjmem, klesnou hladiny trijodthyroninu (T3) a thyroxinu (T4) a stoupne produkce tyreotropinu (TRH) a TSH v adenohypofýze. To zvýší intestinální příjem a transfer jodu střevním NIS. Zintenzivnění aktivity tyreoidálního NIS vede k většímu příjmu jodu štítnou žlázou z plazmy a zvýšení aktivity renálního NIS ústí v renální retenci jodu. Naopak při vysokém příjmu jodu z potravy jsou blokovány jeho příjem ve střevě a využití ve štítné žláze. Je zřejmé, že přítomnost jodu v organismu je regulována vysoce sofistikovaným a několikaúrovňovým systémem zpětné vazby, který dobře zvládá kolísání příjmu jodu v přijatelných mezích. Empirické zkušenosti ukazují, že u zdravých dospělých osob se jedná o denní příjem okolo 150 µg.
HODNOCENÍ JODOVÉHO STATUSU
Dostatek jodu se obvykle testuje hladinou v moči (jodurie). Medián jejích hodnot činí v populačních souborech dětí a dospělých při adekvátním příjmu 100–199 µg/l, u těhotných žen 150–249 µg/l. Koncentrace nižší než 100 µg/l svědčí o nedostatečném příjmu, mírný deficit indikují hladiny pod 50 µg/l, těžký deficit značí hladiny pod 20 µg/l.
Doporučený příjem jodu stanovila Světová zdravotnická organizace (WHO), respektive její Mezinárodní komise pro kontrolu poruch z jodového deficitu (ICCIDD). Zjednodušenou podobu tohoto stanoviska uvádí tab. 1.
Table 1. Doporučený příjem jódu 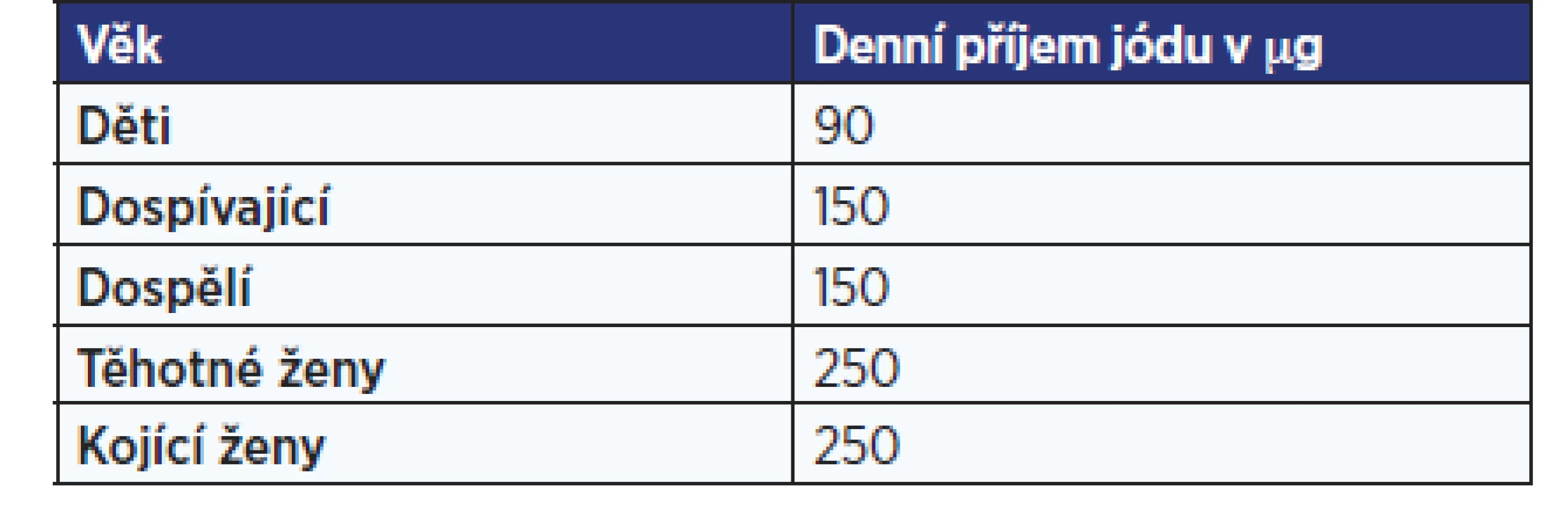
(podle ICCIDD WHO a Zamrazila: 11) Podrobněji diferencuje příjem u dětí Evropská agentura pro bezpečnost potravin (EFSA), která doporučuje pro děti ve věku 1–10 let 90 µg denně, pro 10–14leté 120 µg a pro 15–17leté 130 µg denně (2). U doporučených hodnot příjmu se předpokládá, že zabezpečí optimální dodávku jodu pro 97–98 % zdravých osob. Horní hranice jsou podle EFSA pro tyto věkové kategorie 200, 250, 300, 450 a 500 µg na den (2). Pro dospělé se jedná o 600 µg na den. Horní hranicí se rozumí množství jodu, u nějž jsou škodlivé účinky nepravděpodobné.
JOD A ZDRAVÍ
Jod je důležitý esenciální stopový prvek pro tvorbu hormonů štítné žlázy ve všech věkových etapách, od vývoje plodu až do dospělosti. Během časného těhotenství, dokud fetální štítná žláza není zcela vyvinutá, je plod plně závislý na mateřském thyroxinu, a tudíž na příjmu jodu matkou. Tvorba T4 u plodu během těhotenství vzrůstá přibližně o 50 % a vyžaduje, aby matka odpovídajícím způsobem zvýšila příjem jodu.
Po narození je dostatečný přísun jodu stejně důležitý jako v době fetálního vývoje, zejména pro tělesný růst a zrání nervového systému. Z reprezentativních studií vyplynulo, že už jeho mírný deficit v těhotenství způsobil pokles verbálního IQ u dětí. Nedostatek jodu, dokonce i mírný, má u dětí větší důsledky než u ostatních věkových skupin.
Lehký deficit u dětí bývá obviňován z ovlivnění kognitivních funkcí. Existují studie zlepšení percepčních schopností u dětí s mírným deficitem po suplementaci jodem a po zvýšení jodurie na hodnoty odpovídající optimální saturaci. Tyto otázky jsou dosud předmětem řady populačních studií (3). Chronický deficit, zejména u dětí, údajně snižuje IQ o zhruba 12–13,5 bodů. Suplementace jodem u dětí z oblastí s deficitem měla pozitivní efekt na fyzický i mentální vývoj.
Mateřské mléko obsahuje jod a jeho koncentrace odrážejí hladiny jodu v organismu matky. Optimální vývoj dětí, jež jsou výhradně kojeny, závisí na dostatečném přívodu zmíněného mikronutrientu od matky. V důsledku častého suboptimálního příjmu je jod v mateřském mléce obsažen v nedostatečném množství a jeho deficit u novorozence může pokračovat i po odstavení, pokud nedostává doplňkovou výživu, v níž je zahrnut. Jodovaná sůl totiž nestačí pokrýt zvýšenou potřebu jodu v těhotenství.
Pro zajištění potřebného množství jodu se v mnoha zemích doporučuje jeho suplementace během těhotenství, nejpozději v prvním trimestru gravidity, ideálně již před otěhotněním. Meziresortní komise pro řešení jodového deficitu v souladu s WHO doporučuje pro těhotné a kojící ženy 250 µg na den, což vyžaduje dodatečnou suplementaci okolo 100 µg na den. K dispozici jsou tablety Jodid 100 dostupné na lékařský předpis a hrazené ze zdravotního pojištění. Kromě toho existuje množství volně prodejných potravinových doplňků s jodem, při jejich použití je však třeba pečlivě volit dávkování podle obsahu jodu. Doplňková suplementace je důležitá, měla by však probíhat pod lékařským dohledem, protože při nadbytečném příjmu jodu by u některých žen mohlo docházet k tyreoidální dysfunkci.
ZDRAVOTNÍ RIZIKA Z NEDOSTATEČNÉHO PŘÍSUNU JODU
Při lehkém deficitu (jodurie 50–99 µg/l) se zvyšuje riziko vzniku strumy, protože zvětšením svého objemu reaguje štítná žláza na potřebu zachytit více jodu z oběhu. Dalším důsledkem může být nižší IQ, snížená fertilita a únavnost způsobená hypotyreózou. Při těžkém deficitu dochází k nevratným poruchám vývoje a závažným poruchám vývoje kostry, deformitám, hypogonadismu a defektům intelektu. Při manifestní formě, která se v Česku již nevyskytuje, jde o kretenismus (11).
ZDRAVOTNÍ RIZIKA Z NADBYTEČNÉHO PŘÍJMU JODU
Důsledky nadbytečného příjmu jodu jsou odlišné u zdravých lidí a u osob s některými chorobami. Nepříznivé účinky nadbytku lze očekávat zejména u pacientů trpících autoimunitní chorobou štítné žlázy (11). Z mezinárodní zkušenosti vyplývá, že zdravotní riziko stoupá i s rychlostí změny u populace, kde byla zavedena suplementace.
Table 2. Hodnocení hladin jódu v moči (jodurie) u populace 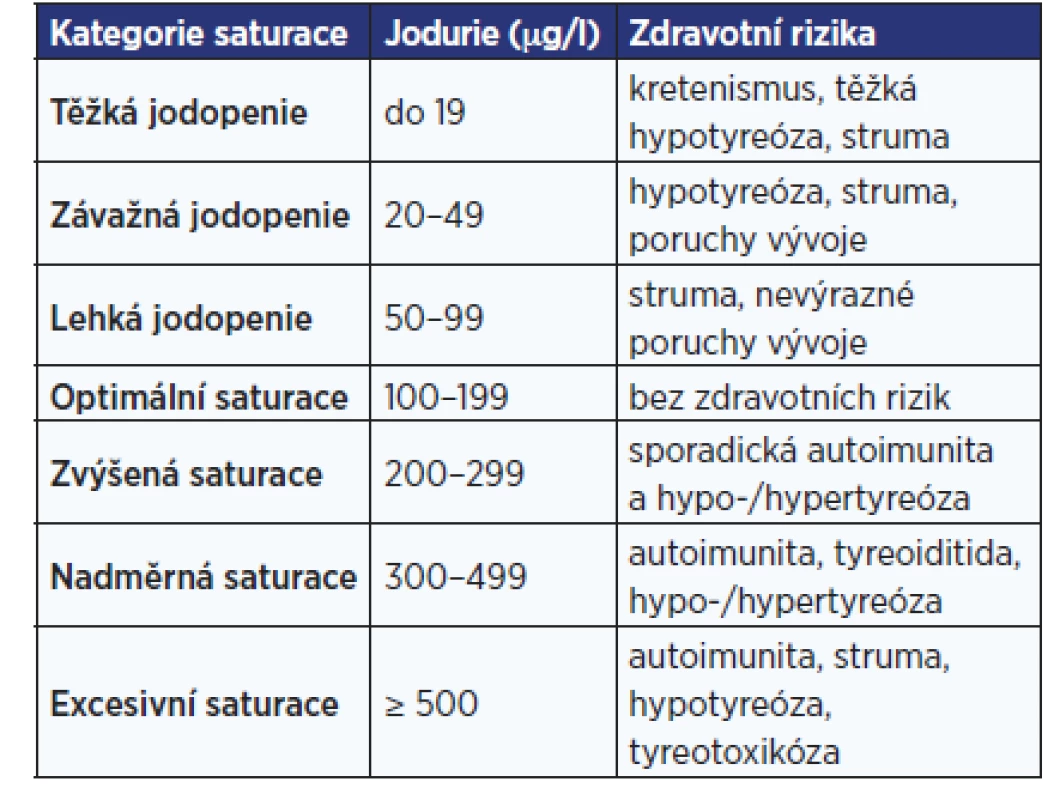
(podle ICCIDD WHO a Zamrazila: 11) Pro hodnocení nadbytečného příjmu jodu stanovily WHO a podrobněji EFSA horní hranice (tab. 2). Jejich překročení zvyšuje riziko škodlivých účinků na zdraví (2). Horní hranice příjmu je především pomůckou po posuzování populačního jodového statusu, jen orientační význam má pro individuální hodnocení.
UKAZATELE SATURACE OBYVATELSTVA JODEM
Jodurie je vzhledem ke schopnosti postihnout okamžitý stav nejpoužívanějším indikátorem zásobení jodem v populačních studiích a je akceptována WHO. Při dostatečném množství vzorků dochází k eliminaci intraindividuální variability i kolísání obsahu jodu v moči během dne. Pro posouzení saturace u jednotlivce jsou potřeba opakovaná vyšetření. Nejčastěji se používá spektrofotometrické vyšetření na základě Sandellovy-Kolthoffovy reakce. Močí je vylučováno okolo 90 % jodu, jeho koncentrace v ní je proto dostatečně reprezentativní pro posouzení jodového statusu vyšetřované osoby. Stanovení se provádí z 50 ml ranní moči.
Pro diagnostiku deficitu lze využít také celoplošný screening vrozené hypotyreózy novorozenců, protože sledované hodnoty TSH při nedostatku jodu stoupají. Screening byl zaveden v roce 1985 zásluhou profesorky Olgy Hníkové. Vyskytují-li se hladiny TSH 5–15 mIU/l u méně než 3 % novorozenců, indikují normální jodové zásobení v populaci, při záchytu u 3–19,9 % novorozenců se v populaci jedná o lehký jodový deficit a jejich zjištění u 20–39,9 % novorozenců značí deficit střední.
JODOVÝ STATUS ČESKÉ POPULACE
Nedostatek jodu se v minulosti vyskytoval u významné části obyvatelstva žijícího v oblastech Čech a Moravy s nízkým výskytem jodu v přirozeném prostředí. Výskyt strumy v druhé polovině 40. let ukazuje obr. 1. Důsledkem byly i manifestně fyzicky a psychicky postižené děti a strumu mělo až 80 % žen (12).
Image 1. Výskyt strumy v letech 1947–48 podle studie Šilinka a kol. (12). 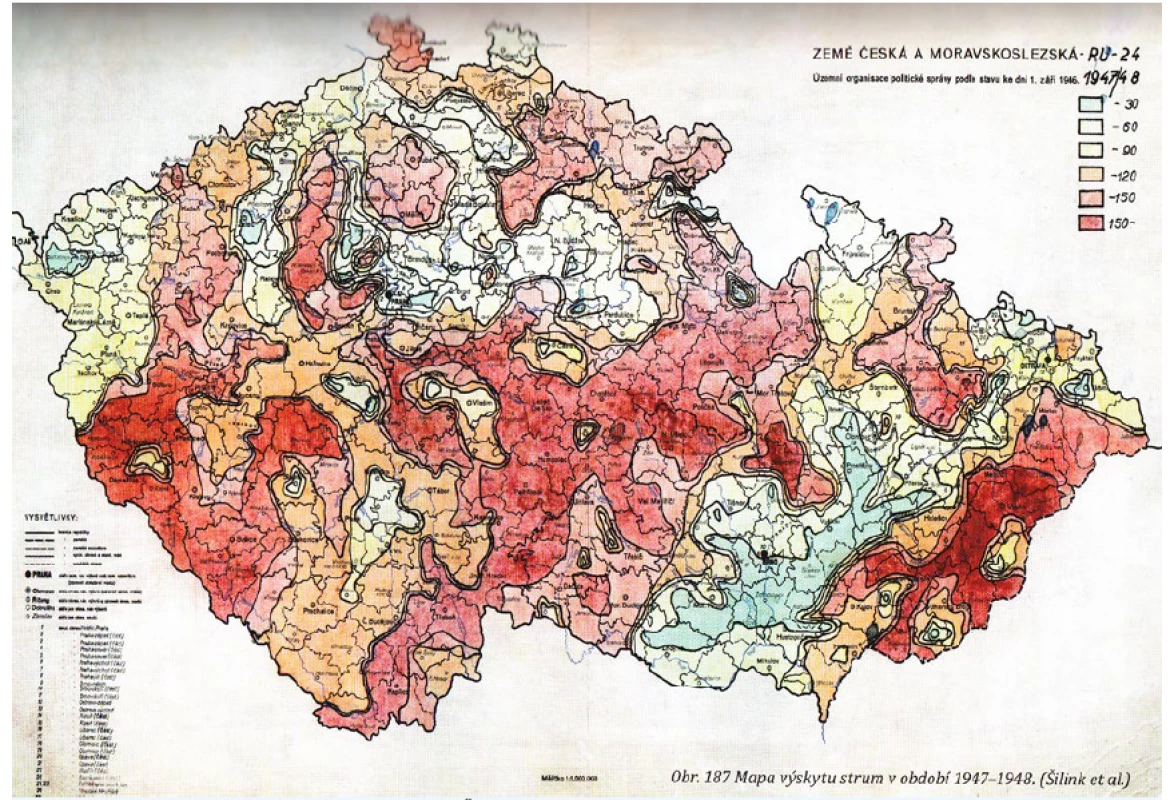
Nejtmavší místa na mapě značí prevalenci strumy 150/100 000 obyvatel. Dnešní úroveň zásobení populace v Česku jodem odpovídá adekvátnímu příjmu podle mezinárodně uznávaných kritérií WHO. Dokumentuje to řada šetření jodurií na reprezentativních vzorcích obyvatelstva, přehled výsledků uvádí obr. 2. Rozsah mediánů jodurií za toto období je 95–323 µg/l se střední hodnotou 204 µg/l. Odpovídá to kritériu IGN (Iodine Global Network) pro zařazení mezi země s adekvátním příjmem jodu. Vyšší mediány u souborů školních dětí jsou interpretovány jako vliv relativně vyššího konzumu potravin ve vztahu k tělesné hmotnosti. Na odstranění jodového deficitu, který se v českých zemích vyskytoval až do 90. let minulého století, se podílejí zejména obohacování kuchyňské soli jodem (uzákoněná koncentrace 27 ± 7 mg jodu na 1 kg soli) a jod obsažený v kravském mléce (v současné době okolo 200 µg/l) a mléčných výrobcích. Místo nestabilního jodidu draselného se v 90. letech na doporučení Meziresortní komise pro řešení jodového deficitu začal používat jodičnan draselný.
Image 2. Mediány jodurií v Česku 1995–2016 (13–15). 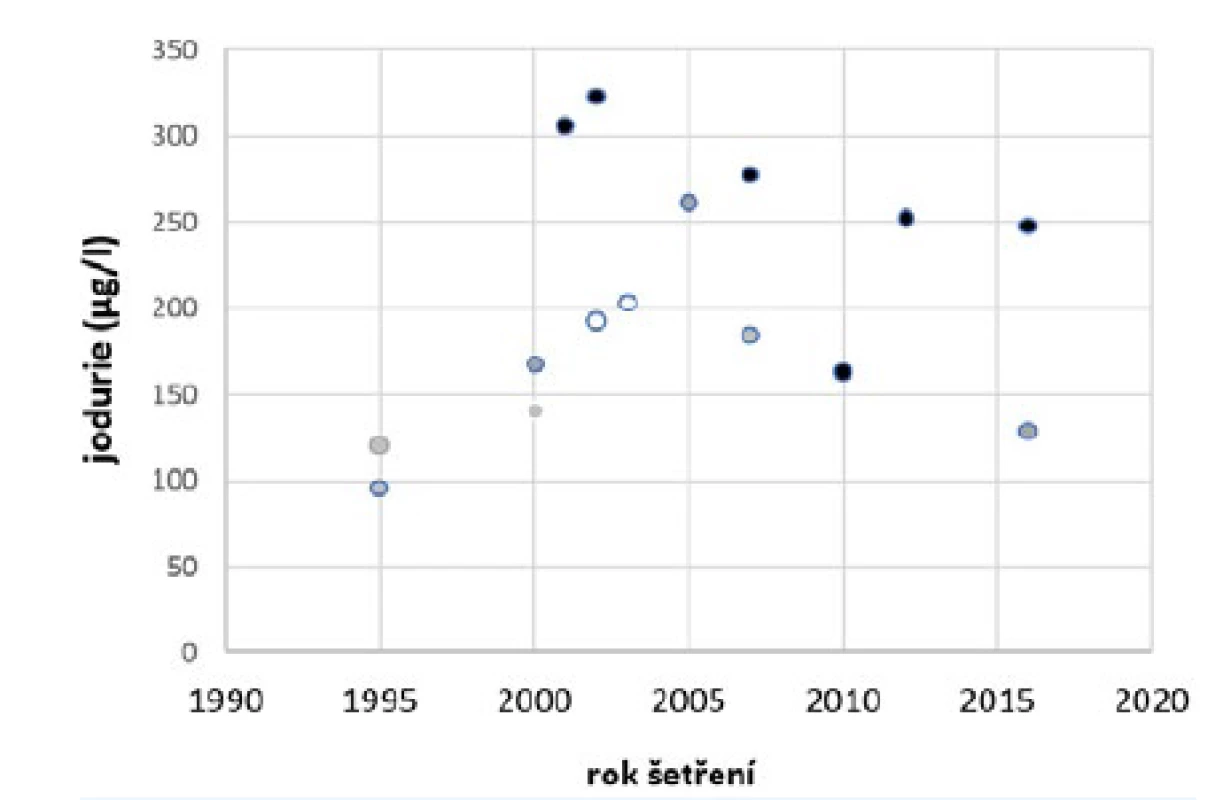
V grafu jsou mediány z šetření provedených Ryšavou (1995–2016), Zamrazilem (2010) a Hanzlíkovou (2016). Černé body značí školní děti, šedé body dospělé, prázdné body těhotné ženy. NEDOSTATEČNÁ SATURACE V TĚHOTENSTVÍ A V OBDOBÍ KOJENÍ
Základní zdroje, které zajišťují jod pro většinu lidí, ovšem nestačí pro ženy v období těhotenství a kojení, kdy je jeho potřeba zvýšená. Pro běžnou populaci dospělých je doporučený denní příjem jodu 150 µg, pro těhotné a kojící ženy 250 µg.
Nedostatečné zásobení jodem se vyskytuje u 50–85 % těhotných. Studie provedená Endokrinologickým ústavem zjistila, že v letech 2010–2015 mělo v průměru jen 30 % gravidních hodnoty jodurie > 150 μg/l a 11 % těhotných žen mělo závažnou jodopenii (< 50 µg/l), 41 % lehkou jodopenii (< 100 µg/l). Hodnoty 100–149 µg/l, jež jsou u gravidních podnormální, byly zjištěny u 26 % žen, optimální jodurie 150–250 µg/l se vyskytovala jen u necelých 10 % (4). Je nepochybné, že výsledky lze vztahovat i na současnou dobu.
O nedostatečné saturaci těhotných také svědčí systematické monitorování novorozeneckého TSH. V Čechách je procento novorozenců s TSH 5–15 mIU/l (r. 2021) 4,7 % (při dostatečné saturaci jodem se TSH v koncentraci 5–15 mIU/ml vyskytuje u méně než 3 % novorozenců). V Českých Budějovicích bylo novorozenců s vyšším TSH 7,6 %, Českém Krumlově 8,6 % a Strakonicích 12,1 %. Na Moravě bylo jodové zásobení novorozenců v pásmu normálu (5).
SNAHY O NÁPRAVU U GRAVIDNÍCH A KOJÍCÍCH
Podobná situace existuje v mnoha zemích. V Evropě se jodový deficit u těhotných nevyskytuje jen na Islandu. Světová zdravotnická organizace (WHO) proto naléhá, aby členské země vyvinuly větší úsilí ke zvýšení nabídky jodu těhotným a kojícím. V Evropě to nedávno zdůraznila „Krakovská deklarace o jodu“ formulovaná konsorciem projektu Evropské unie EUTHYROID (6).
Problém reflektuje i Česká endokrinologická společnost ČLS JEP, která vydala doporučení, jak pečovat o ženy s tyreopatií v graviditě. Doporučení mj. připomíná potřebu posoudit, zda žena pochází z oblasti s nedostatkem jodu, a podle toho zvýšit příjem jodu a suplementaci jodem během gravidity, respektive 2–3 měsíce před plánovaným početím, a po celou dobu kojení (7).
Meziresortní komise pro řešení jodového deficitu téměř analogicky navrhuje zvýšit příjem jodu u gravidních a kojících o 100 µg, přičemž vychází ze skutečnosti, že z běžných potravin a kuchyňské soli jej obyvatel Česka získává přes 100 µg denně a dodatečnou suplementací by těhotná žena neměla přijímat více než 100–150 µg denně. K dispozici jsou u nás tablety s názvem Jodid 100 obsahující 100 µg jodu, které podléhají preskripci a jsou hrazené z veřejného zdravotního pojištění. Přípravek nemá indikační omezení a může ho předepsat i praktický lékař. Kromě toho je na trhu mnoho doplňků stravy s různým obsahem jodu, který musí být uveden na obalu nebo v příbalovém letáku. Mezi vhodné potravinové doplňky pro těhotné patří Gravimilk, Gravilakt či Femibion s jodem. Některé potravinové doplňky bohužel obsahují zmíněný mikronutrient v příliš vysokém množství a při jejich užívání může docházet k překračování doporučené denní dávky 250 µg, což je škodlivé.
HODNOCENÍ SATURACE V ČESKÉ POPULACI
Spektrum ukazatelů o saturaci obyvatelstva jodem doplňuje sledování dietární expozice, kterou monitoruje brněnské Centrum zdraví, výživy a potravin Státního zdravotního ústavu v Praze. Střední hodnota jeho denního přísunu v jednotlivých věkových kategoriích byla u dětí 4–6letých 141 µg, 7–10letých 137 µg, 11–14letých 169 µg v případě chlapců a 139 µg v případě dívek, u mužů versus žen 15–17letých 188 µg vs. 121 µg, 18–59letých 162 µg vs. 103 µg a 60letých a starších 140 µg vs. 112 µg. Výsledné hodnoty nezahrnují přívod z doplňků stravy (8).
Doplňkovým podkladem pro hodnocení nabídky jodu jsou výsledky šetření jeho přívodu ve školních obědech s tím, že ty by měly zajistit 35 % denního příjmu živin. Sledované školní jídelny naplnily 35 % denního doporučeného příjmu jodu, což odpovídalo doporučení EFSA (2). Nicméně 29 % jídelen překročilo 35% limit. Ve studii ze školního roku 2015/2016 bylo toto překročení zjištěno v 56 % jídelen. Výsledky svědčí o poměrně vysokém zastoupení jodu v surovinách pro přípravu obědů (9). Současně je třeba uvést, že všechny školy překročily doporučený 35% denní příjem kuchyňské soli.
O efektivní opatření k odstranění nedostatku jodu a zvýšení jeho nabídky se v Česku zasloužila Meziresortní komise pro řešení jodového deficitu založená v roce 1995, jež pokračuje v práci i v současné době. K úspěchu přispěly poznatky a zkušenosti odborníků, kteří se touto problematikou zabývali už v minulosti. Patřili mezi ně zejména zakladatel Endokrinologického ústavu docent Karel Šilink a jeho pokračovatelé, především profesor Václav Zamrazil. Jeho nálezy podlimitních hladin jodu v moči z první poloviny 90. let se staly jedním ze základů pro opětovné obrácení pozornosti k jodovému deficitu.
Česko dosáhlo v zajištění adekvátní saturace obyvatelstva a v odstraňování jodového deficitu vysoké úrovně a předběhlo i jiné vyspělé státy. Pro rychlost a efektivitu opatření započatých v polovině 90. let byly nezbytné příznivé podmínky, k nimž patřily vysoká odborná úroveň práce pražského Endokrinologického ústavu, potenciál Státního zdravotního ústavu řešit aktuální otázky veřejného zdraví a zájem tehdejších hygienických stanic o preventivně medicínské způsoby práce. Dále měla velký význam ochota odborníků z nezdravotnických institucí podílet se na akcích, jejichž účelem bylo zvýšení nabídky jodu. Přispěl i zájem reprezentantů komerční, zejména potravinářské sféry, očekávajících, že obohacení výrobků jodem zvýší zájem konzumentů. Vítanou podporu, zejména v letech prvních aktivit, poskytlo české zastoupení UNICEF a v mezinárodním měřítku pak osobní zájem profesora Françoise Délange, tehdejšího předsedy ICCIDD.
JODOVÝ DEFICIT V ZAHRANIČÍ
Mezinárodní organizace IGN vydává přehledy příjmu jodu u populace členských zemí WHO (10). Hodnocení je založeno na reprezentativních národních průzkumech jodurie zejména u školních dětí a za adekvátní příjem se pokládají mediány těchto hodnoty v rozmezí 100–299 µg/l. V přehledu za rok 2020 se uvádí, že ze 194 členských zemí WHO mělo adekvátní příjem jodu 131 zemí, 28 zemí nedostatečný a 14 zemí nadměrný. Mezi zeměmi s nedostatečným příjmem (jodurie < 100 µg/l) patří např. Norsko, Izrael, Finsko, Německo a Ruská federace, nadměrný je zjištěn např. v Nepálu (314 µg/l), Kolumbii (407 µg/l) a Rovníkové Guineji v Africe (564 µg/l). U Česka je zaznamenána jodurie 163 µg/l z reprezentativního národního šetření u školních dětí v r. 2010. Údaj poskytl prof. Zamrazil na jednání ICCIDD v roce 2011 (15). Přestože se jedná o starší údaj, při porovnání s přehledem na obr. 2 je zřejmé, že rámcově stále odpovídá situaci v Česku.
Čestné prohlášení
Autorka prohlašuje, že v souvislosti s článkem není v žádném konfliktu zájmů.
Adresa pro korespondenci:
MUDr. Marie Nejedlá
Státní zdravotní ústav
Šrobárova 48, 100 42 Praha 10
e-mail: Marie.Nejedla@szu.cz
Sources
- Crockford SJ. Evolutionary roots of iodine and thyroid hormones in cell–cell signaling. Integr Comp Biol 2009; 49 : 155–166.
- EFSA NDA Panel (EFSA Panel on Panel on Dietetic Products Nutrition and Allergies). Scientific Opinion on Dietary Reference Values for iodine. EFSA Journal 2014; 12 (5): 3660.
- Levie D, Korevaar TIM, Bath SC et al. Association of maternal iodine status with child IQ: A meta-analysis of individual participant data. J Clin Endocrinol Metab 2019; 104 : 5957–5967.
- Bílek R, Kaňová N, Mindžáková V a kol. Zásobení jodem u těhotných žen v České republice. Vnitřní lékařství 2016; 62 (Suppl. 3): 10–16.
- Světnička M, Vinohradská H, Hedelová M, El-Lababidi E. Jodové zásobení těhotných a novorozenců: výsledky monitorace prostřednictvím novorozeneckého screeningu TSH za rok 2020. Hygiena 2021; 66 : 66.
- The Euthyroid Consortium. The Krakow Declaration on Iodine, 2018. Dostupné na: www.iodinedeclaration.eu/wp-content/uploads/2018/04/Krakow-Declaration-2018_03_29.pdf
- Límanová Z. Suplementace jodem, gravidita, hraniční klinické stavy. Abstrakty z konference Jod v těhotenství. Státní zdravotní ústav, 2020.
- Řehůřková I, Kavřík R, Dofková M a kol. Dietární expozice jodu populace ČR a nejdůležitější dietární zdroje. Státní zdravotní ústav, 2016. Dostupné na: www.szu.cz/uploads/documents/czzp/JOD/2016/rehurkova_dietarni_expozice.pdf
- Ruprich J, Řehůřková I, Dofková M a kol. Studie aktualizace standardu nutriční adekvátnosti školních obědů. Acta hygienica, epidemilogica et microbiologica 2019; 1 : 122.
- Iodine Global Network. The 2021 Global Scorecard of Iodine Nutrition. IDD Newsletter 2021; 49 (2): 8–9. Dostupné na: www.ign.org/cm_data/IDD_may21.pdf
- Zamrazil V, Čeřovská J. Jod a štítná žláza. Mladá fronta, Praha, 2014.
- Zamrazil V, Čeřovská J, Bílek R a kol. Jod – prvek nezbytný pro lidské zdraví. In: Bencko V, Novák N, Suk M a kol. Zdraví a přírodní podmínky. Dolin, Praha, 2011.
- Nejedlá M. Prevence jodového deficitu v České republice. Hygiena 2018; 63 : 25–27.
- Hanzlíková L, Sochorová L, Kašparová L a kol. Aktuální výsledky biomonitoringu – jodurie u české populace. Hygiena 2018; 63 : 84–88.
- Zamrazil V. Iodine nutrition in the Czech Republic. ICCIDD West-Central Europe regional meeting. 35th annual ETA meeting, Krakow, 2011.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

2021 Issue 6-
All articles in this issue
- ÚVODEM
- Jod a zdraví v Česku
- Čtvrtstoletí práce Meziresortní komise pro řešení jodového deficitu
- Problematika jodu u předčasně narozených novorozenců
- Monitorování jodového zásobení novorozenecké populace v Česku: alarmující výsledky za rok 2020
- Problematika jodového zásobení u dětí na veganské stravě
- Ryby – zdroj jodu, ale i dalších chemických látek
- Suplementy s obsahem jodu volně dostupné na českém trhu
- Jan Evangelista Purkyně a Napoleon Bonaparte
- Česká farmacie 150 let pod křídly odborné společnosti
- 100 let Sexuologického ústavu Univerzity Karlovy v Praze
- Léčba obezity – přehledně a prakticky
- Význam jodu v graviditě – klinický pohled
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Léčba obezity – přehledně a prakticky
- Suplementy s obsahem jodu volně dostupné na českém trhu
- Ryby – zdroj jodu, ale i dalších chemických látek
- Význam jodu v graviditě – klinický pohled
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

