-
Medical journals
- Career
Efekt nefarmakologických metod tlumících bolest u novorozenců
: Jana Chromá; Lucie Sikorová
: Lékařská fakulta Ostravské univerzity v Ostravě, Ústav ošetřovatelství a porodní asistence
: Čas. Lék. čes. 2012; 151: 294-298
: Original Article
Východisko.
Cílem příspěvku je analýza dosavadních nejvíce využívaných nefarmakologických metod tlumících bolest u novorozenců pro nejlepší praxi založenou na důkazech.Metody.
Zdrojem požadovaných dat za období 2000–2011 byly elektronické licencované a volně přístupné databáze. Hodnocení nalezených důkazů (30 studií) bylo realizováno dle metodiky Fineout-Overholt, Johnstona (2005), kteří řadí studie dle specifických kritérií do sedmi kategorií. Do výběru předložené studie byly zařazeny důkazy úrovně I, II, III.Výsledky.
Z analýzy vyplývá, že nutriční sání je v současnosti považováno za nejefektivnější metodu tlumení bolesti u novorozenců. Nefarmakologické metody využívané k tlumení bolesti u novorozenců jsou však mnohem více efektivní, pokud jsou použity v kombinaci s dalšími nefarmakologickými metodami, jako jsou muzikoterapie, zavinutí, facilitated tucking (usnadněné zasunutí), multisenzorická stimulace, klokánkování a nenutričníní sání.Závěry.
Je možné konstatovat, že nefarmakologické postupy jsou účinné a vedou k efektivnímu zmírnění bolesti především při procedurálních výkonech, jako je odběr krve z patičky, ze žíly apod.Klíčová slova:
nefarmakologické metody, tlumení, bolest, novorozenec, praxe založená na důkazech.ÚVOD
Bolest patří mezi jeden ze základních fenoménů našeho života, který nás doprovází již od prvních dnů našeho narození. Prevalence dětské bolesti se za několik posledních desetiletí podstatně zvýšila (1, 2). Mezinárodní asociace pro studium bolesti IASP (3) stanovila definici bolesti jako nepříjemný senzorický i emotivní zážitek spojený se skutečným, potenciálním poškozením tkáně případně, který je v termínech takového poškození popisován. V literatuře existuje celá další řada definic a vysvětlení pojmu bolesti. Honzák (4) řadí bolest k nejčastějším chorobným příznakům. Pochopení jejich mechanismů a z nich vycházejících léčebných postupů patří k základním předpokladům porozumění organickým i funkčním obtížím. Bolest je vždy subjektivní a je prožívána jako tělesný fenomén, není tedy pouhým procesem senzorického vnímání (5). Bolest signalizuje nebezpečí poškození a má ochranný význam. Bolest je pro každého jedince osobitou zkušeností (6). Dle Langmeiera (7) je bolestivý vjem doprovázen vegetativní reakcí (zrychlením srdeční akce, zvýšení tlaku, rozšíření zornic, pocení) a má i silný emoční doprovod. Palyzová (8) považuje bolest za jeden ze základních fenoménů života. Bolest je vjem zcela intimní, individuální a v detailním slova smyslu nesdělitelný. Pro každéaho rodiče je velmi nepříjemné, když jeho dítě trpí bolestí.
Již řadu let je z odborné literatury zaměřené na hodnocení bolesti známa skutečnost, že i novorozenci jsou schopni vnímat a prožívat bolest. Každý novorozenec již během prvního týdne života čelí četným bolestivým podnětům, jako jsou např. intramuskulární aplikace vitaminu K, odběr krve z patičky na screeningový test apod. Obzvláště u novorozenců narozených předčasně, kteří vyžadují intenzivní péči, se objevuje další množství bolestivých podnětů, které negativně působí na dítě. U předčasně narozených dětí je nižší práh bolesti spojený s nezralostí nervového systému, což přispívá k přecitlivělosti na opakované bolestivé postupy (9). Carbajal (10) a Lago (11) poukazují na zkušenosti, že u novorozence probíhá průměrně 16 bolestivých procedur denně.
Detekci bolesti dětí lze zlepšit pomocí metod hodnocení bolesti odpovídajících vývoji dětí a jejich poznávacím schopnostem. Efektivně a správně hodnocená a léčená bolest je jedním ze základních požadavků na uspokojení potřeb každého jedince. Každý člověk má základní lidské právo, a to netrpět bolestí, a z toho vyplývající právo včasné a odborné léčby bolesti (12).
Klasifikace dětské bolesti
Mnozí autoři klasifikují bolest do rozličných kategorií. Paulík (13), Fricová (14), Rovenský (15), Janáčková (6), Křivohlavý (16), Sofaer (17)uvádí základní nejjednodušší dělení bolesti podle délky jejího trvání na akutní a chronickou. Mourek (18) rozeznává bolest podle místa jejího vzniku na somatickou, viscerální a centrální, taktéž Hehlmannová (19) rozlišuje bolest na somatickou a viscerální. McGonigle (20) rozděluje bolest do tří širokých kategorií (akutní bolest, chronická nenádorová bolest a nádorová bolest). Palyzová (8), Mareš (21) kategorizuje dětskou bolest dle podmínek a příčiny jejího vzniku na akutní, chronickou, rekurentní a procedurální.
Projevy a prožívání bolesti u novorozenců
Novorozenci již od svého narození prožívají bolest. Velmi často jde o bolest, která souvisí s diagnostickými a léčebnými výkony, nebo o bolest, která s sebou přináší jejich onemocnění a komplikace s ním související (22). Míra bolestivosti je u dětí ovlivňována emočními a situačními faktory, proto není možné paušálně předpokládat u všech dětí stejnou intenzitu bolesti při identických onemocněních nebo výkonech (23). Pro akutní bolest novorozenců je charakteristická následující somatizace: zvýšení pulzu, tepového objemu, krevního tlaku, dilatace pupil, hypoventilace, úniková reakce, anxiozita, také se objevují poruchy fyziologických rytmů (poruchy spánku – ztížené usínání, nedostatečná hloubka spánku, předčasné probouzení, neklidný spánek) a jiné polymorfní potíže – např. nechutenství, ztráta libida apod. (6). U novorozence jsou také patrné hormonální a metabolické změny, změny tělesné aktivity (flexe a addukce horních a dolních končetin, zvýšeně výbavný Moorův reflex, třes končetin až křeče), změny mimiky (svraštěné obočí, stažení a vyklenutí očních víček a vertikální vrásky mezi obočím), změny hlasových projevů (náhlý, silný počáteční výkřik následovaný apnoickou pauzou krátkými lapavými vdechy proloženými kašlem na konci výdechu) (24).
Nefarmakologické přístupy tlumení bolesti
U novorozenců se nefarmakologické intervence tlumení bolesti používají zejména ke snížení stresu a úzkosti, zajištění pohodlí a jistoty. Nefarmakologické metody nezpůsobují žádné nežádoucí účinky, nevyžadují speciální vybavení a mohou být použity kdykoliv (20). Měly by být použity systematicky před bolestivými nebo stresujícími postupy a výkony. Tyto metody jsou charakteristické svou krátkou účinností, avšak dobrou snášenlivostí a jsou doporučeny pro prevenci a řízení bolesti (25–27).
V současnosti existuje široké spektrum důkazů o účinnosti nefarmakologických metod pro zmírnění bolesti u dětí (28–33). Tyto nefarmakologické zásahy nejsou pouhou alternativou, ale doplňují farmakologické intervence, které musejí být použity v případě potřeby (25). Můžeme je rozdělit na dvě skupiny: environmentální, fyzikální a behaviorální.
Enviromentální techniky zahrnují komplexní ošetřovatelskou péči, která zabezpečuje ochranu dítěte před nepříznivými stimuly z okolí – nadměrným hlukem, ostrým světlem, tepelným nebo chladovým stresorem, nepřiměřenou stimulací nebo izolací od rodičů. Na vzniku, trvání a působení bolesti má vliv i prostředí, ve kterém se bolestivý zákrok provádí (24).
Na odpoutání od bolestivých stimulů můžeme použít různé fyzikální a behaviorální techniky, jako je např. polohování, usnadněné zasunutí, zavinutí, nenutriční a nutriční sání, klokánkování, muzikoterapie a multisenzorická stimulace.
Hodnocení a tišení bolesti u novorozenců je základní neodmyslitelnou součástí péče o novorozence na novorozeneckých odděleních a jednotkách intenzivní péče.
CÍL
Cílem studie bylo zjistit, která z nefarmakologických metod tlumících bolest u novorozenců je nejefektivnější.
SOUBOR DAT A POUŽITÉ METODY
Zpracování dat se uskutečnilo metodou praxe založené na důkazech. Zdrojem požadovaných dat podávající informace o efektu nefarmakologických metod tlumících bolest u novorozenců byly elektronické databáze (Medline, ProQuest, Google, Google Scholar, Web of Science, Springer, Blackwell, Willey, Science Direct, Cochrane Collaboration). Podmínkou zařazení studií/výzkumných šetření do naší studie bylo publikování výsledků/důkazů v období 2000–2011. Pro vyhledávání byla zvolena tato klíčová slova: non-pharmacological methods, pain management, pain, neonates, infants, evidence based practice.
Hodnocení nalezených důkazů bylo realizováno dle tabulky úrovně důkazů (tab. 1), jejíž autoři Fineout-Overholt a Johnston (34) rozdělují studie do sedmi specifických kategorií. Do výběru určenému naší studii byly zařazeny důkazy úrovně I, II, III. Při analýze byly vyloučeny studie dokumentující péči v jiném než anglickém nebo českém jazyce a studie důkazů nižší než úroveň III. Z důvodu zajištění maximální možné objektivity výsledků byly do studie zařazeny i systematické přehledy.
1. Nastavení úrovně důkazů pro rozhodování o intervenci 
Zvolená kritéria splňovalo celkem 30 studií, které byly dále rozděleny na tři meta-analýzy, čtyři systematické přehledy, jednu multicentrickou studii a 22 randomizovaných kontrolovaných studií (RTCs). Nalezené důkazy zařazené do naší studie pocházely z různých zemí Evropy (Německo, Francie, Itálie, Velká Británie, Švýcarsko), Ameriky (USA, Kanada, Brazílie) a Asie (Izrael, Jordánsko, Saudská Arábie, Turecko, Indie, Čína) (tab. 2). Do všech analyzovaných studií bylo zařazeno asi kolem 10 000 novorozenců, ať už předčasně narozených, tak fyziologických novorozenců narozených v termínu.
2. Studie zařazené k analýze 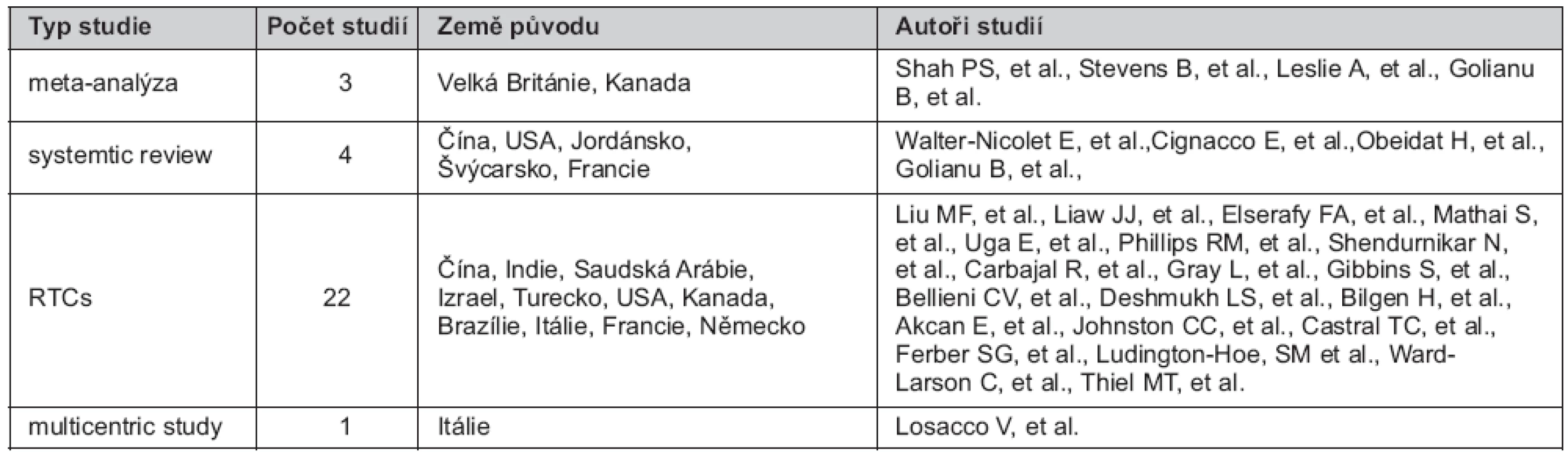
RTCs – randomizovaná kontrolovaná studie VÝSLEDKY
V současné době existuje v odborné literatuře množství poznatků o různých nefarmakologických metodách pro tlumení bolesti novorozenců. Z celkového počtu 30 nalezených studií (včetně systematických přehledů) byly nalezeny pozitivní výsledky nefarmakologických metod tlumících bolest u novorozenců. V těchto studiích se většinou jedná o procedurální bolest vyvolanou diagnostickými a terapeutickými výkony. Prevence bolesti u novorozenců by měla být cílem všech zdravotnických pracovníků. Různé nefarmakologické techniky prevence bolesti vykazují účinné snížení bolesti při menších bolestivých výkonech u novorozence.
Muzikoterapie má pozitivní vliv na mírnění procedurální bolesti u nedonošených i fyziologických novorozenců. Hudební terapie příznivě působí na základní životní funkce, snížení bolesti a neurologický vývoj dítěte (35). Většina autorů však zařazuje muzikoterapii jako efektivnější v kombinaci s jinými nefarmakologickými metodami tlumícími bolest (26, 36, 37).
Zavinutí dítěte do zavinovačky nebo pleny dodává novorozenci pocit bezpečí a slouží k jeho uklidnění. Liaw (38) se ve své studii zaměřuje na porovnání nenutričního sání a zavinutí novorozence. Obě tyto nefarmakologické metody snižují skóre bolesti při odběru krve z patičky. Nenutriční sání snižuje skóre bolesti více než zavinutí. Kdežto zavinutí zlepšuje více fyziologické funkce a chování dítěte. Pokud nelze provést žádnou z jiných nefarmakologických metod pro tlumení bolesti u novorozence, je vhodné provést zavinutí dítěte, popř. podat dudlík (39). Vhodné je také tuto metodu kombinovat s dalšími nefarmakologickými metodami pro zvýšení jejího efektu při tlumení procedurální bolesti (25,26, 36, 40–42).
Facilitated tucking (usnadněné zasunutí) je vývojově citlivé nefarmakologické opatření, které vede ke zmírnění bolesti novorozenců (26, 41, 43). Jedná se o polohu, kdy jsou končetiny novorozence drženy ve flexi v blízkosti trupu. Tato poloha významně snižuje srdeční frekvenci, zlepšuje saturaci krve kyslíkem, zkracuje délku pláče, příznivě ovlivňuje spánek a probuzení u předčasně narozených dětí při procedurální bolesti způsobené odběrem krve z patičky (44).
Multisenzorická stimulace spočívá v taktilní, čichové, zvukové (hlas), chuťové stimulaci a vizuálním kontaktu. Autoři zabývající se touto multisenzorickou stimulací došli k závěrům, že senzorické nasycení je účinná analgetická technika, která potencuje analgetický účinek perorálně podaných cukrů. Lze ji využít především u drobných bolestivých postupů a výkonů u novorozenců (45). Známé vůně nebo známé multisenzorické podněty (dotykové, sluchové, chuťové, čichové) mohou dítě uklidnit (22).
Klokánkování představuje úzký kontakt matky s dítětem, a to přímo kontakt kůže na kůži. Klokánkování dítěti poskytuje hmatové, čichové podněty, pokud matka na dítě mluví, tak i sluchové a vestibulární podněty (37). Klokánkování je efektivní metodou pro snížení skóre bolesti v průběhu i po invazivním výkonu u nedonošených i fyziologických novorozenců (37, 46–50). Vhodné je klokánkování doplnit senzorickou stimulací zahrnující taktilní a oční kontakt, což je dostačující ke snížení skóre bolesti u nezralých novorozenců (37). Všechny bolestivé procedury, jako je například odběr krve, by měly být prováděny v poloze klokánkování, což přispívá ke snížení intenzity stresu u předčasně narozených novorozenců (48). Také srdeční frekvence a délka pláče, výraz tváře a celková reakce novorozence na bolest se během klokánkování významně snížily. Mnohými autory se doporučuje, aby byla metoda kontaktu kůže na kůži používána jako nefarmakologická intervence ke zmírnění akutní bolesti u novorozenců (46, 49, 50).
Další z nefarmakologických metod s pozitivním účinkem na tlumení bolesti u novorozenců je nenutriční sání. Jedná se o použití „šidítka“ (dudlíku) pro zklidnění dítěte, nikoliv pro jeho krmení (22). Nenutriční sání je dle nalezených studií účinnější než některé jiné nefarmakologické metody tlumící bolest u novorozenců. Liaw (38) ve své studii porovnávající nenutriční sání a zavinutí novorozence dospěl k závěru, že nenutriční sání snižuje skóre bolesti více než zavinutí. Liu (51) se ve své práci věnuje rozdílu mezi nenutričním sáním a samotným podáním roztoku 25% glukózy. Taktéž Liu (51) zjistila, že samotné nenutriční sání je účinnější při tlumení bolesti než podání roztoku glukózy. Další výzkumy porovnávající efekt nefarmakologických metod, jako je nenutriční (za použití dudlíku) a nutriční sání (pomocí 20% sacharózy, glukózy, mateřského mléka, destilované vody), taktilní stimulace (chování, houpání v náručí, masáž místa vpichu) ukazují, že nejlepší vhodnou metodou při tlumení procedurální bolesti u novorozenců je nenutriční sání a houpání dítěte v náručí. Ke zkrácení délky pláče a snížení skóre bolesti přispívá také klidný spánek před bolestivým výkonem (52). Záleží také na materiálu, z něhož je „šidítko“ vyrobeno (dudlík, bavlněná vata) (22).
Nutriční sání je dle studií z poslední doby považováno za velmi efektivní metodu vhodnou pro tlumení bolesti u novorozenců. Autoři těchto studií zkoumali v rámci nutričního sání vliv mateřského či umělého mléka, sacharózy a glukózy (39, 42, 45, 53–61). Mateřské mléko podporuje a přináší psychickou výhodu pro novorozence při procedurální bolesti. Kojení mateřským mlékem vede ke snížení elevace srdeční frekvence, zkrácení délky pláče více než kojení umělým (doplňkovým) mlékem. Držení dítěte matkou ať už při kojení, či s dudlíkem má větší analgetické účinky než držení dítěte zdravotnickým personálem (55). Známé vůně nebo známé multisenzorické podněty (dotykové, sluchové, chuťové, čichové) mohou dítě uklidnit (22). Srovnání analgetického účinku mateřského mléka a sacharózy se věnoval Bilgen (61). Podání 25% sacharózy má lepší efekt pro úlevu od bolesti než kojení mateřským mlékem. Podání 25% roztoku sacharózy při drobných procedurálních výkonech snižuje délku pláče a další behaviorální proměnné. Této problematice se věnuje také Carbajal (56, 60). Ve svých studiích dospěl k závěru, že analgetické vlastnosti kojení jsou stejně účinné jako podání 30% glukózy a dudlíku. Podání 25% glukózy výrazně sníží délku pláče (o 91 %), grimasy v obličeji (o 84 %), má významný účinek na nižší elevaci srdeční frekvence, dýchání a minimální změny v saturaci krve kyslíkem oproti kontrolní skupině novorozenců, kterým byla podána glukóza o koncentraci 10 %. Koncentrovaný roztok glukózy vede ke snížení skóre bolesti a může být užitečným a bezpečným analgetikem u novorozenců (59). Kombinace sacharózy a nenutričního sání je nejvíce účinná a mnohými autory doporučovaná intervence při odběru krve z patičky u novorozence (58). Účinnost sacharózy je okamžitá a trvalá, stimuluje uvolnění endorfinů (40). Podrobné dávky sacharózy specifikují doporučení amerických pediatrů (62). U novorozenců se dávka pro tlumení bolesti pohybuje od 0,24 g jako 2 ml 12% nebo 0,50 g jako 2 ml 25% roztoku (8). Vhodné je tuto dávku rozdělit a podat první dávku asi 2 minuty před výkonem, druhou 1–2 minuty po bolestivém výkonu (63). Vzhledem k tomu, že ústní podání sacharózy snižuje, ale ne zcela odstraňuje bolest u novorozenců, měla by být používána s dalšími nefarmakologickými metodami (pro zvýšení její efektivity).
V poslední době se objevují výzkumy zabývající se akupunkturou a jejím efektem při tlumení bolesti. Akupunktura, starověká praxe v čínské medicíně, získává rostoucí popularitu ke kontrole příznaků u dospělých a starších dětí. Akupunktura může poskytnout efektivní přístup k nefarmakologické léčby bolesti u novorozenců, a to i středně silné bolesti. Měla by být zařazena do multidisciplinárního algoritmu pro tlumení bolesti u novorozence (36).
ZÁVĚR
V posledních letech dochází k významnému pokroku v oblasti chápání fyziologie novorozenecké bolesti, stejně tak i v účinnosti nefarmakologických intervencí. Tato práce se zaměřuje na užití některých nefarmakologických metod k tlumení bolesti, nepohodlí a stresu u novorozenců. Tyto postupy jsou účinné a vedou k efektivnímu zmírnění bolesti především při procedurálních výkonech, jako je odběr krve z patičky, ze žíly apod. Přesto, že se nepotvrdila významnost jediného nefarmakologického prostředku tlumícího bolest, většina autorů doporučuje jako nejúčinnější metodu nutriční sání. Z analýzy studií vyplývá, že nefarmakologické metody využívané k tlumení bolesti u novorozenců jsou mnohem více efektivní, pokud jsou použity v kombinaci s dalšími nefarmakologickými metodami. Většina procedurálních výkonů je dosud prováděna bez účinných opatření proti bolesti, o čemž svědčí nedávné průzkumy (10, 11). Proto by adekvátní léčba bolesti a řízení její prevence měla být nezbytnou součástí standardní i intenzivní zdravotní péče. Hodnocení zdroje bolesti by mělo být rutinní praxí lékařů a sester v péči o novorozence. Každá zdravotní sestra by měla být schopna rozpoznat a posoudit bolest, pochopit bolestivé odpovědi dítěte a zvládat strategie, které mohou bolest zmírnit (2009, RCN).
Doporučení pro praxi
- chránit dítě před prudkým a ostrým světlem, chladem, nadměrným hlukem a snížit častou frekvenci manipulací s novorozencem pouze na nejnutnější,
- správně, efektivně, flexibilně přistupovat k hodnocení, posuzování a tlumení bolesti u novorozenců.
- v co největší míře umožnit dítěti kontakt s matkou i při bolestivých výkonech,
- užívat nefarmakologické metody tlumící bolest během každého procedurálního výkonu u novorozence, vhodné je tyto metody navzájem kombinovat,
- omezit indikaci bolestivých zákroků na minimum,
- při větším počtu bolestivých výkonů a větší intenzitě bolesti vhodně kombinovat nefarmakologické intervence s farmakologickými,
- edukovat zdravotnický personál (zdravotní sestry) v hodnocení, posuzování a tlumení bolesti.
Zkratky
- IASP – Mezinárodní asociace pro studium bolesti
- RTCs – randomizovaná kontrolovaná studie
ADRESA PRO KORESPONDENCI:
Mgr. Jana Chromá
Ústav ošetřovatelství a porodní asistence LF OU
Syllabova 19, 703 00 Ostrava-Zábřeh
e-mail: janachroma@centrum.cz
Sources
1. Bandell-Hoekstra IE, Abu-Saad H, Passchier J, Frederiks CM, et al. Prevalence and characteristics of headache in Dutchschoolchildren. Europian Journal of Pain2001; http: //www.ncbi.nlm.nih.gov/pubmed
2. Sillanpaa M, Anttila P. Increasing prevalence of headachein 7‑year-oldschool children. Headache1996; http://www.online library.wiley.com/doi/10.1046/
3. International Association fot the Study of Pain. IASP 1979; http: //www.iasp-pain.org
4. Honzák R. Somatizace a funkční poruchy. Praha: Grada Publishing 2005.
5. Larsen R. Anestezie. Praha: Grada Publishing 2004.
6. Janáčková L. Bolest a její zvládání. Praha: Portál 2007.
7. Langmeier M, et al. Základy lékařské fyziologie. Praha: Grada Publishing 2009.
8. Palyzová D. Bolest v dětském věku. Postgraduální medicína 2004; 3 : 264.
9. Fitzgerald M. Development of the peripheral and spinal pain system. In: Anand K, J, Stevens B, McGrath P, et al. Pain in neonates. Amsterdam: Elsevier Science 2000.
10. Carbajal R, Rousset A, Danan C, Coquery S, Nolent P, Ducrocq S, et al. Epidemiology and treatment of painful procedures in neonates in Intensive Care Units. JAMA: the Journal of the American Medical Association 2008;http://ovidsp.ovid.com.
11. Lago P, Guadagni AM, Merazzi D, Ancora G, Bellieni CV, Cavazza A. Pain management in the neonatal intensive care unit: a national survey in Italy. Paediatr Anaesth2005; http://onlinelibrary.wiley.com.
12. International Association fot the Study of Pain. Deklarace IASP o právech pacientů na adekvátní léčení bolesti - Den proti bolesti 2004; http://www.iasp-pain.org
13. Paulík K. Psychologie lidské odolnosti. Praha: Grada Publishing 2010.
14. Fricová J. Akutní a chronická bolest. In: Rokyta R, et al. Bolest a jak s ní zacházet. Praha: Grada Publishing 2010.
15. Rovenský J, et al. Revmatologický výkladový slovník. Praha: Grada Publishing 2006.
16. Křivohlavý J. Psychologie nemoci. Praha: Grada Publishing 2002.
17. Sofaer B. Bolest: příručka pro zdravotní sestry. Praha: Grada Publishing 1997.
18. Mourek J. Fyziologie. Učebnice pro zdravotnické obory. Praha: Grada Publishing 2005.
19. Hehlmannová A. Hlavní symptomy v medicíně. Praha: Grada Publishing 2010.
20. McGonigle B, et al. Vše o léčbě bolesti. Praha: Grada Publishing 2006.
21. Mareš J. Dítě a bolest. Praha: Grada Publishing 1997.
22. Marešová J. Bolest u novorozenců. Bolest 2007; 3 : 121–130.
23. Síkorová L. Spolehlivost hodnotících metod monitorujících bolest u dětí a dospělých s kognitivní poruchou. Bolest 2011; 14 : 121–126.
24. Fendrychová J, Borek I. Intenzivní péče o novorozence. Brno: NCO NZO 2007.
25. Walter-Nicolet E, Annequin D, Biran V, Mitanchez D, Tourniaire B. Pain management in newborns: from prevention to treatment. Paediatr Drugs 2010; 12 : 353–365.
26. Cignacco E, Hamers JP, Stoffel L, Lingen RA, Gessler P, McDougall J, Nelle M. The efficacy of non-pharmacological interventions in the management of procedural pain in preterm and term neonates: a systematic literature review. Eur J Pain 2007; 11 : 139–152.
27. Anand KJ. Consensus statement for the prevention and management of pain in the newborn. Archievs of Pediatric& Adolescent Medidicne 2001; http://archpedi.ama-assn.org.
28. Good M, Stanton-Hicks M, Grass JA, Cranston AG, Choi C, Schoolmeesters LJ, Salman A. Relief of postoperative pain with jaw relaxation, music and thein combination. Pain 1999; 81 : 163–172.
29. Kolk AM, Van Hoof R, Fiedeldij MJ. Preparing children for venepuncture. The effect of anintegrated intervention on distress before and during venepuncture. Child: Care, Healthand Development 2000; http://onlinelibrary.wiley.com.
30. Saeki Y. Effect of local application of cold or heat for relief of pricking pain. Nurs Health Sci 2002; 4 : 97–105.
31. Hunt MM, Broonme ME, Good M. Imagery reduces children’s post-operative pain. Pain 2004; http://www.sciencedirect. com/science/article/.
32. Pölki T, Pietilä AM, Vehvilainen-Julkunen K, Laukkala H, Kiviluoma K. Imagery-induced relaxation in children’s postoperative pain relief: a randomized pilot study. J Pediatr Nurs2008; 23 : 217–224.
33. So PS, Jiang Y, Qin Y. Touch the rapies for pain relief in adults. Cochrane Database of Systematic Review 2008; http://online library.wiley.com/doi/10.1002/.
34. Fineout-Overholt E, Johnston L. Teaching EBP. A Challenge for Educators in the 21st Century. Worldviews on Evidence-based Nursing 2005; 2 : 37–39.
35. Thiel MT. Music therapy as part of integrative neonatology. www.ncbi.nlm.nih.gov/pubmed/21372585.
36. Golianu B, Krane E, Seybold J, Almgren C, Anand KJ. Non-pharmacological techniques for pain management in neonates. Semin Perinatol 2007; http://www.sciencedirect.com/science/ article.
37. Johnston CC, Filion F, Campbell-Yeo M, Goulet C, Bell L, McNaughton K, Byron J. Enhanced kangaroo mother care for heel lance in preterm neonate. J Perinatol 2009; http://.proquest.com/docview.
38. Liaw JJ, Yang L, Wang KW, Chen CM, Chang YC, Yin T. Nonnutritive sucking and facilitated tucking relieve preterm infant pain during heel-stick procedures. Int J Nurs Stud 2011; http://www.sciencedirect.com/science/article/.
39. Shah P, Aliwalas LL. Reduce Pain in Neonates. http://online library.wiley.com/doi/10.1002/.
40. Lossaco V, Cuttini M, Greisen G, Haumont D, Pallas-Alonso CR, Pierrat V, Warren I, Smit BJ, Westrup B. Heel blood sampling in European neonatal intensive care units: compliance with pain management guidelines. Arch Dis Chid Fetal Neonatal Ed 2011; http://fn.bmj.com/content.
41. Leslie A, Marlow A. Non-pharmacological pain relief. Semin Fetal Neonat Med 2006; http://www.sciencedirect.com/science/ article/.
42. Shendurnikar N, Gandhi K. Analgesic effects of breast feeding on heellancing. Indian Pediatr 2005; 42 : 730–732.
43. Ward-Larson C, Horn RA, Gosnell F. The efficacy of facilitated tucking for relieving procedural pain of endotracheal suctioning in very low birth weight infants. MCN Am J Matern Child Nurs 2004; 29 : 151–156.
44. Obeidat H, Kahalaf I, Callister LC, Froelicher ES. Use of facilitated tucking for nonpharmacological pain management in preterminfants: a systematic review. J Perinat Neonatal Nurs 2009; 23 : 372–377.
45. Bellieni CV, Bagnoli F, Perrone S, Nenci A, Cordelli DM, Fusi M, Ceccarelli S, Buonocore G. Effect of multisensory stimulation on analgesia in term neonates. Pediatr Res 2002; 51 : 460–463.
46. Johnston CC, Filion F, Campbell-Yeo M, Goulet C, Bell L, McNaughton K, Byron J, Aita M, Finley GA, Walker CD. Kangaroo mother care diminishes pain from heel lance in very preterm neonates: a crossovertrial. BMC Pediatr 2008; 24: http://www.ncbi.nlm.nih.gov/pmc/articles.
47. Akcan E, Yigit R, Atici A. The effect of kangaroo care on pain in premature infants during invasive procedures. Turk J Pediatr 2009; 51 : 14–18.
48. Ferber SG, Makhoul IR. Neurobehavioural assessment of skin-to-skin effects on reaction to pain in preterm infants. Acta Paediatr 2008; 97 : 171–176.
49. Castral TC, Warnock F, Leite AM, Haas VJ, Scochi CG. The effectsof skin-to-skin contact during acute pain in preterm newborns. Eur J Pain 2008; 12 : 464–471.
50. Ludington-Hoe SM, Hosseini R, Torowicz DL. Skin-to-skin contact (Kangaroo Care) analgesia for preterm infant heel stick. AACN Clin Issues 2005; 16 : 373–387.
51. Liu MF, Lin KC, Chou YH, Lee TY. Using non-nutritive sucking and oral glucose solution with neonates to relieve pain: a randomised controlled trial. J Clin Nurs 2010; 19 : 1604–1611.
52. Mathai S, Natrajan N, Rajalakshmi NR. Non-Pharmacological Methods to Reduce Pain in Neonates. Indian Pediatr 2006; 43 : 1070–1075.
53. Elserafy FA, Alsaedi SA, Louwrens J, Bin Sadiq B, Mersal AY. Oral sucrose and a pacifier for pain relief during simple procedures in preterm infants: a randomized controlled trial. Ann Saudi Med 2009; 29 : 184–188.
54. Uga E, Candriella M, PerinoA, Alloni V. Heel lance in newborn during breast feeding: an evaluation of Analgesic effect of this procedure. Ital J Pediatr 2008; 34: http://www.ijponline.net/ content.
55. Philips RM, Chantry CJ, Gallagher MP. Analgesic Effects of Breast-feeding or Pacifier Use With maternal holding in term infants. Ambul Pediatr 2005; 5 : 359–364.
56. Carbajal R, Veerapen S, Couderc S, Jugie M, Ville Y. Analgesic effect of breast feeding in term neonates. BMJ 2003; 326: http://www.bmj.com/highwire/filestream/313230/.
57. GrayL, Miller LW, Philipp BL, Blass EM. Breast feeding Is Analgesic in Healthy Newborns. Pediatrics 2002; 109 : 590–593.
58. Gibbins S, Stevens B, Hodnett E, Pinelli J, Ohlsson A, Darlington G. Efficacy and safety of sucrose for procedural pain relief in preterm and term neonates. Nurs Res 2002; 51 : 375–382.
59. Deshmukh LS, Udani RH. Analgesic effectof oralglucose in preterm infants during venipuncture. J Trop Pediatr 2002; 48 : 138–141.
60. Carbajal R, Lenclen R, Gajdos V, Jugie M, Paupe A. Analgesic efficacy of glucose and pacifier in very preterm neonates during subcutaneous injections. Pediatrics 2002; 110 : 389–393.
61. Bilgen H, Ozek E, Cebeci D, Ors R. Comparison of sucrose, expressed breastmilk, and breast-feeding on the neonatal response to heelprick. J Pain 2001; 2 : 301–305.
62. American Academy of Pediatrics. AAP 2006; http://www.aap.org/.
63. Stevens B, Yamada J, Ohlsson A. Sucrose for analgesia in newborn infants under going painful procedures. Cochrane Database Syst Rev 2010; http://onlinelibrary.wiley.com/doi/ 10.1002/.
64. Royal Colledge of Nursing. RCN 2009; http://www.rcn.org.uk/.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

Most read in this issue- Effect of non-pharmacological methods for alleviation of pain in newborns
- Employment of current results of tissue engineering in the development of skin substitutes
- Public Health is an important tool of health care
- The relationship between sleep and obesity: current perspective
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

