-
Medical journals
- Career
Vyhodnocení medikačních pochybení v nemocničním prostředí
Authors: Iva Brabcová 1; Valérie Tóthová 1; Hana Hajduchová 1; Ivana Chloubová 1; Martin Červený 1; Radka Prokešová 2; Josef Malý 3; Martin Doseděl 3
Authors‘ workplace: Jihočeská univerzita v Českých Budějovicích, Zdravotně sociální fakulta, Ústav ošetřovatelství, porodní asistence a neodkladné péče 1; Jihočeská univerzita v Českých Budějovicích, Zdravotně sociální fakulta, Ústav humanitních studií v pomáhajících profesích 2; Farmaceutická fakulta Univerzity Karlovy v Hradci Králové, Katedra sociální a klinické farmacie 3
Published in: Vnitř Lék 2022; 68(E-6): 3-9
Category: Original Contributions
doi: https://doi.org/10.36290/vnl.2022.084Overview
Úvod: Zdravotní péče je inherentně spojena s rizikem poškození zdraví pacientů. Především pochybení spojené s farmakoterapií je častým typem hlášených nežádoucích událostí. Analýzou kořenových příčin medikačních chyb lze navrhnout efektivní preventivně nápravná opatření snižující pravděpodobnost jejich výskytu.
Cílem studie bylo identifikovat důvody pochybení při podávání léčiv sestrami, popsat bariéry v jejich hlášení a přinést odhadovaný počet skutečně nahlášených pochybení.
Metodika: Design empirického šetření byl založen na kvantitativní metodě, prostřednictvím standardizovaného dotazníku Medication Administration Error Survey (MAE survey). Výzkumné studie se zúčastnilo 112 sester ze čtyř nemocnic Jihočeského kraje.
Výsledky: Mezi rizikové faktory, které zvyšují pravděpodobnost pochybení při podávání léčiv sestrami, patří podobnost názvů (3,7 ± 1,3) a balení léků (3,9 ± 1,5), časté změny medikací (3,2 ± 1,5), nečitelnost (3,1 ± 1,6) a nejasnost lékařských záznamů (2,6 ± 1,5). Jen část těchto pochybení je sestrami nahlášeno (16 % až 21 %). Důvodem nízké motivace sester hlásit pochybení při podávání léčiv je strach z obviňování za zhoršení zdravotního stavu pacienta (3,3 ± 1,7), strach z reakce lékaře na medikační pochybení (2,6 ± 1,4) nebo represivní odpověď vedení nemocnice na hlášení pochybení (2,9 ± 1,5).
Závěr: Mezi opatření snižující pravděpodobnost výskytu pochybení při podávání léčiv sestrami patří budování netrestajícího systému hlášení nežádoucích událostí, zavedení elektronické preskripce léčiv, podpora otevřené týmové komunikace, zapojení klinických farmaceutů do procesu farmakoterapie a pravidelné komplexní školení ošetřovatelského personálu.
Klíčová slova:
sestra – podávání léčiv – lékové pochybení – hlášení nežádoucích událostí
Úvod
V posledních desetiletích se do popředí odborné i laické veřejnosti dostává otázka bezpečnosti a kvality zdravotní péče. Dle řady studií je přibližně každý desátý pacient hospitalizovaný v nemocnici poškozen pochybením zdravotnických pracovníků (1, 2). I když byl výskyt a závažnost nežádoucích událostí v systému zdravotní péče uznán již dávno, míra, do jaké jsou tyto události brány na vědomí a řešeny, se značně liší v jednotlivých zdravotních systémech a profesích (3). Medikační (léková) pochybení jsou jedním z častých typů selhání při poskytování zdravotních služeb (4). Medikační pochybení je incident, ke kterému dojde během procesu, který začíná preskripcí léčiva lékařem a končí užitím léku pacientem (5). Důsledkem medikačního pochybení může být nevhodné užití léčiva pacientem a případné poškození jeho zdraví. Pochybení při podání léčiv (Medication Administration Error, MAE) je definováno jako pochybení vztahující se k přípravě a podání enterálního nebo parenterálního léčiva (6). Do medikačních pochybení lze zařadit i pochybení na straně spolupráce pacienta (Patient Compliance Errors) (7).
Dle Mekonena et al. (8) patří mezi nejčastější pochybení při podávání léčiv sestrami nesprávná doba podání, nesprávná dávka a nesprávná cesta podání. Medikační pochybení mají multifaktoriální povahu. Jde o souběh personálních, organizačních, technických selhání, která mohou nebo vedou k poškození pacienta.
Sběr dat o nežádoucích událostech a jejich kvalitní analýza jsou jedním ze základních kroků managementu rizik a kontinuálního zlepšování kvality péče. Podmínkou zvyšování bezpečnosti péče je zavedení účinného systému pro hlášení nežádoucích událostí. Nežádoucí událost (adverse event) je incident, který mohl vyústit nebo vyústil v poškození pacienta a kterému mohlo být zabráněno (9). Každý poskytovatel zdravotních služeb lůžkové péče v České republice má zaveden systém hlášení nežádoucích událostí. Od roku 2009 je spuštěn národní portál pro Systém hlášení nežádoucích událostí. Cílem tohoto portálu je na centrální úrovni zajištění odborné platformy pro poskytovatele zdravotních služeb v oblasti identifikace rizik spojených s poskytováním zdravotní péče a prevence nežádoucích událostí. V roce 2020 bylo do centrálního systému nahlášeno 101 027 událostí, z toho se nejvyšší počet incidentů týkal dekubitů (47 755) a pádů (29 635). Medikačních pochybení bylo hlášeno 777. Hlášení nezahrnuje příčiny chyb. Dekubity a pády jsou u všech poskytovatelů zdravotních služeb lůžkové péče povinně monitorovanými indikátory. Ostatní nežádoucí události jsou sledovány na základě rozhodnutí jednotlivých zdravotnických zařízení (10).
Dle Lee (11) je počet nežádoucích událostí, které zdravotničtí pracovníci nahlásí do nemocničního informačního systému, významně nižší, než je počet skutečných chyb zjištěných zdravotníky. Důvodem nízké motivace zdravotníků hlásit pochybení je především jejich obava z obviňování ze strany managementu, spolupracovníků, pacientů a zároveň se poskytovatelé zdravotních služeb zdráhají zveřejňovat hlášení o incidentech z důvodu možného poškození dobré pověsti organizace (12).
Proto je důležité, aby si vedoucí pracovníci byli vědomi možných obav zdravotníků z hlášení medikačních chyb a systémovou podporou zvyšovali jejich ochotu hlásit pochybení (13).
Cílem předkládané výzkumné studie bylo určit důvody pochybení při podávání léčiv sestrami, identifikovat bariéry v hlášení těchto pochybení a určit odhadovaný počet skutečně nahlášených pochybení při podávání léčiv sestrami.
Metodika
Vyhodnocení pochybení při podávání léčiv sestrami v nemocničním prostředí bylo provedeno prostřednictvím standardizovaného dotazníku Medication Administration Error Survey (MAE Survey), Wakefield et al. (6). Po získání souhlasu od autorů originálního dotazníku byl proveden překlad dotazníku a jeho transkulturní validace.
Lingvistická validace překladu a kulturní adaptace standardizovaného dotazníku MAE Survey do českého jazyka probíhala ve čtyřech fázích:
• V první fázi validace byl proveden překlad originálního dotazníku do českého jazyka. Následně jiný překladatel provedl zpětný překlad české verze dotazníku do anglického jazyka. Cílem zpětného překladu bylo ověření, zda česká verze dotazníku má stejný obsah jako originál.
• Ve druhé fázi odborná komise porovnala překlady s původní anglickou verzí dotazníku. Expertní panel byl tvořen členy řešitelského týmu (čtyři všeobecné sestry, dva kliničtí farmaceuti).
• Následně proběhlo pilotní testování pre‑finální verze dotazníků. Šetření se zúčastnilo deset vedoucích sester z vybraných nemocnic Jihočeského kraje.
• Na závěr byla provedena konečná úprava české verze dotazníku „Průzkum medikačních pochybení“. Standardizovaný dotazník MAE survey (Medication Administration Error Survey) stejně jako jeho česká verze (Průzkum medikačních pochybení) je rozdělen na tři části.
• Důvody výskytu pochybení při podávání léčiv sestrami (29 položek). Důvody, proč nejsou hlášena pochybení při podávání léčiv sestrami (16 položek).
• Odhadovaný procentuální výskyt skutečně hlášených pochybení při podávání léčiv (20 položek). Z důvodu velkého rozsahu získaných dat, byly do výsledkové části článku zařazeny odpovědi sester týkající se odhadovaného počtu pochybení pouze u neintravenózní medikace (9 položek).
V části A a B dotazníku respondenti vyjadřovali souhlas s každou položkou na Likertově škále, na které se odpovědi pohybovaly od hodnoty 1 = silně nesouhlasím až po 6 = zcela souhlasím
Ukázka dotazníku MAE survey – část A, B
A. Důvody výskytu medikačních pochybení na Vašem pracovišti: Prosím, zakroužkujte číslo, které nejlépe odráží to, jak dalece souhlasíte s následujícími důvody, které mohou vést k výskytu medikačního pochybení na Vašem pracovišti.
B. Důvody, proč na Vašem oddělení nejsou hlášeny medikační chyby. Prosím, zakroužkujte číslo, které nejlépe odráží to, jak dalece souhlasíte s následujícími důvody, proč se na Vašem oddělení nehlásí medikační pochybení.
Ve třetí části dotazníku byli respondenti požádáni, aby na 10bodové stupnici odhadli procento skutečně nahlášených pochybení. Každý bod na stupnice představuji procentuální rozsah hlášených chyb při medikaci.
A. Důvody výskytu medikačních pochybení na Vašem pracovišti: Prosím, zakroužkujte číslo, které nejlépe odráží to, jak dalece souhlasíte s následujícími důvody, které mohou vést k výskytu medikačního pochybení na Vašem pracovišti 
B. Důvody, proč na Vašem oddělení nejsou hlášeny medikační chyby. Prosím, zakroužkujte číslo, které nejlépe odráží to, jak dalece souhlasíte s následujícími důvody, proč se na Vašem oddělení nehlásí medikační pochybení 
C. Procentuální výskyt jednotlivých nahlášených pochybení na Vašem pracovišti. Zakroužkujte dle svých zkušeností číslo, které nejlépe odráží míru Vašeho souhlasu s tím, kolik procent jednotlivých medikačních pochybení je podle Vašeho názoru na Vašem pracovišti hlášeno 
Uváděná procenta (%) Ukázka dotazníku MAE survey – část C
C. Procentuální výskyt jednotlivých nahlášených pochybení na Vašem pracovišti. Zakroužkujte dle svých zkušeností číslo, které nejlépe odráží míru Vašeho souhlasu s tím, kolik procent jednotlivých medikačních pochybení je podle Vašeho názoru na Vašem pracovišti hlášeno.
Výzkumný soubor sester byl konstruován technikou záměrného výběru. Do výzkumu bylo zařazeno celkem 112 sester pracujících na lůžkových oddělení čtyř nemocnic Jihočeského kraje České republiky. Byly osloveny sestry pracující na chirurgických, interních odděleních a na odděleních následné a rehabilitační péče standardního typu. Pochybení při podání léčiv se vyskytují na všech odděleních zdravotnických zařízení. Výběr oddělení byl dán snahou identifikovat co nejširší spektrum důvodů pochybení při podávání léčiv sestrami.
Zařazovací kritéria:
• Sestry pracující v nemocnicích Jihočeského kraje na chirurgických a interních odděleních nebo na odděleních následné a rehabilitační péče standardního typu,
• všeobecné sestry, praktické sestry (zdravotničtí asistenti), sestry specialistky,
• sestry pracující ve směnném provozu a vedoucí sestry (staniční a vrchní sestry).
Vyřazovací kritéria:
• Nesouhlas sester s účastí ve studii,
• sestry pracující v intenzivní péči,
• sestry pracující v ambulantním provozu.
Zpracování dat bylo provedeno programem statistické analýzy sociálních dat SASD 1. 4. 10. Analýza byla prováděna na základě deskriptivní statistiky. Pro jednotlivé ukazatele byly vypočítány absolutní a relativní četnosti a střední hodnoty (modus, průměr, směrodatná odchylka).
Výsledky
Průměrný věk sester byl 38 let, směrodatná odchylka ± 11,7, medián 22 let, nejčastěji volená hodnota/modus 25 let. Výzkumné šetření probíhalo od března do června 2021.
V rámci výzkumu byly sledovány profesní charakteristiky sester:
• Nejvyšší dosažené vzdělání (středoškolské 67,0 %; vyšší odborné 6,2 %; vysokoškolské 26,8 %),
• pracovní zařazení/pozice (všeobecná sestra 59,8 %; praktická sestra/ zdravotnický asistent 23,2 %; sestra specialistka 4,5 % a vedoucí sestra 12,5 %),
• forma pracovního poměru (plný úvazek 86,6 %; částečný úvazek 13,4 %),
• nemocnice (regionální/krajská nemocnice 25,0 %, oblastní/okresní nemocnice 75,0 %),
• oddělení (chirurgie 29,4 %; interna 33,1 %; oddělení následné a rehabilitační péče 37,5 %),
• počet pacientů na sestru/směnu (20 pacientů 40,1 %; 21–30 pacientů 55,4 %; 31 a více pacientů 4,5 %),
• celková délka ošetřovatelské praxe ve zdravotnictví (průměr 16 let ± 11,6),
• délka praxe na současném pracovišti (průměr 10 let ± 7,4).
Dle názoru sester jsou nejčastějšími důvody pochybení při podávání léčiv podobnost názvů (3,7 ± 1,3) a balení léčiv (3,9 ± 1,5). Dále sestry uváděly problémy v komunikaci s lékařem (častá změna pokynů 3,2 ± 1,5, nečitelnost 3,1 ± 1,6 a nejasnost lékařských záznamů 2,6 ± 1,5). Jako rizikový faktor, který zvyšuje pravděpodobnost pochybení, sestry také uváděly časté nahrazování originálních léčiv levnějšími generiky (3,6 ± 1,5) a nedostupnost lékárníků (farmaceutů) 24 hodin denně (3,7 ± 2,0). Dalšími důvody pochybení jsou: časté vyrušování sester při přípravě a podávání léčiv (3,6 ± 1,6), nemožnost dodržení doporučené doby (harmonogramu) podání léčiv (2,9 ± 1,6), nedostatečné proškolení personálu o nových lécích (2,6 ± 1,4) nebo nedostatek personálu (2,5 ± 1,5).
Nejčastějším důvodem, proč sestry nehlásí pochybení při podávání léčiv, je strach z obviňování ze zhoršení zdravotního stavu pacienta (3,3 ± 1,7), strach z nepříznivých důsledků hlášení pochybení (2,7 ± 1,4) a strach z reakce lékaře (2,6 ± 1,4). Mezi další silně působící faktory, které snižují motivaci sester hlásit pochybení, patří represivní reakce vedení nemocnice na hlášení pochybení, kdy se management nemocnice zaměřuje na jednotlivce, místo na systém (2,9 ± 1,5) a přílišný důraz na medikační pochybení jako na měřítko kvality ošetřovatelské péče (3,1 ± 1,6).
Dle názoru sester se do nemocničního systému „Hlášení nežádoucích událostí“ reálně nahlásí 16 % až 21 % pochybení, ke kterým dojde v průběhu neintravenózního podání léčiv.
Diskuze
Předkládaná studie se zaměřila na problematiku pochybení při podávání léčiv sestrami v nemocničním prostředí. Cílem analýzy bylo identifikovat důvody medikačních pochybení, vyhodnotit, kolik z celkového počtu medikačních chyb je skutečně hlášeno, a popsat důvody nízké motivace sester hlásit pochybení do nemocničního informačního systému.
Nežádoucí události při podávání léčiv sestrou mají často multifaktoriální povahu. Pro pochopení kořenových příčin pochybení je důležité zaměřit se na široké spektrum přispívajících faktorů, které vedly ke vzniku pochybení. Důvody medikačních pochybení mohou být na straně názvů a balení léčiv, personálního obsazení, týmové komunikace, preskripce nebo ošetřovatelských postupů.
Dle názoru oslovených sester riziko pochybení při podávání léčiv zvyšuje podobnost názvů (3,7 ± 1,5) a balení léčiv (3,9 ± 1,5), tabulka 1. Jde o tzv. LASA léky (Look‑Alike Sound‑Alike). Tato léčiva mají z důvodu podobnosti obchodního názvu nebo balení vyšší pravděpodobnost záměny (6). Příkladem mohou být celecoxib (nesteroidní antiflogistikum), fenytoin (antiepileptikum) a citalopram (antidepresivum). Výše uvedená léčiva mají velmi podobné obchodní názvy (Celebrex, Cerebryx a Celexa); stejně jako efedrin a epinefrin (3). Nemocnice stanovují vnitřním předpisem postup objednávání, skladování a podávání léčiv s vyšší mírou rizika. Jde o zvážení nákupu léčiv s podobným názvem, oddělené skladování, zvýraznění názvu nebo síly léčiva na balení léčiva a podobně.
Table 1. Důvody výskytu pochybení při podávání léčiv sestrami 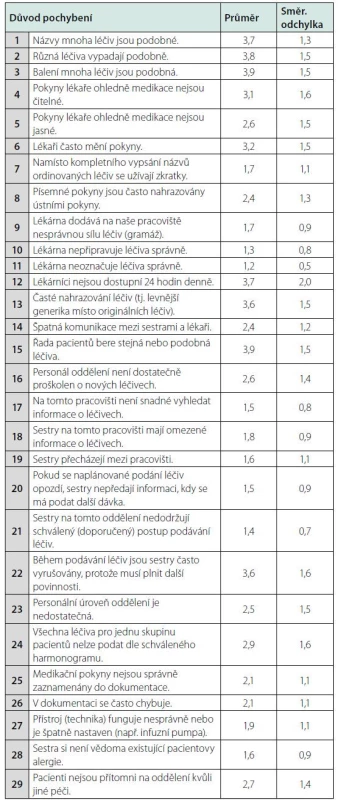
Poznámka: Sestry vyjadřovaly souhlas s každou položkou na Likertově škále, na které se odpovědi pohybovaly od hodnoty 1 = silně nesouhlasím (nejslabší důvod medikačního pochybení) až po 6 = zcela souhlasím (nejsilnější důvod pochybení) Další problémovou oblastí je časté nahrazování originálních léčiv levnějšími generiky (3,6 ± 1,5), tabulka 1. V České republice nejsou pevné ceny léčiv, proto ve snaze snížit náklady nemocnice flexibilně reagují na změny cen léčiv a nakupují levnější genericky identická léčiva. Zároveň lékaři nemusí zaznamenat změnu generika a předepisovat léčivo, který již není v nemocniční lékárně dostupné. Důsledkem je, že sestry nemají ordinované léčivo k dispozici a jsou nuceny požádat lékaře o změnu preskripce v dokumentaci. V některých případech sestry buď ve snaze ulehčit práci lékaři nebo z důvodu nesprávně zavedených postupů na oddělení provedou generickou záměnu léčiva samy. Dle české legislativy v současnosti sestry nemají kompetence provádět generickou záměnu léčiv, která jsou indikovaná lékařem (14). Proto odpovědnost za nežádoucí událost spojenou s generickou záměnou léčiva nese sestra, která tuto záměnu provedla (15). Řešením je elektronická preskripce léčiv prostřednictvím nemocničního informačního systému, který je propojen s ústavní lékárnou a nedovolí ošetřujícímu lékaři předepsat nedostupný lék.
Table 2. Důvody nehlášení pochybení při podávání léčiv sestrou 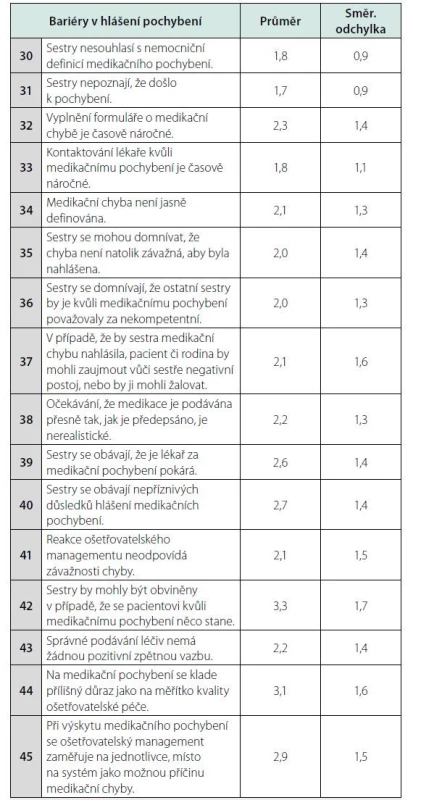
Poznámka: Sestry vyjadřovaly souhlas s každou položkou na Likertově škále, na které se odpovědi pohybovaly od hodnoty 1 = silně nesouhlasím (nejslabší důvod neochoty sester hlásit pochybení) až po 6 = zcela souhlasím (nejsilnější důvod neochoty sester hlásit pochybení) Jako další faktory zvyšující riziko pochybení při přípravě a podávání léků sestry uváděly: problémy v komunikaci s lékařem (častá změna pokynů – 3,2 ± 1,5, nečitelnost – 3,1 ± 1,6 a nejasnost lékařských záznamů – 2,6 ± 1,5), tabulka 1. Záznamy ve zdravotnické dokumentaci musí být vedeny průkazně, komplexně, pravdivě a čitelně. Musí být opatřeny datem zápisu, identifikací osoby, která záznam učinila a u akutní péče i časem zápisu (9). Včasné, přesné, srozumitelné předávání jak písemných, tak ústních informací mezi lékařem a sestrou je nezbytným předpokladem minimalizace rizika pochybení.
Nedostupnost klinických farmaceutů 24 hodin denně (3,7 ± 2,0) hodnotí sestry jako rizikový faktor, který přispívá ke vzniku medikačních pochybení. Hlavním úkolem klinických farmaceutů v nemocnici je optimalizovat farmakoterapii hospitalizovaných pacientů s cílem maximalizovat účinek a minimalizovat rizika jimi užívané farmakoterapie. Doplňují tak ostatní farmaceuty pracující v nemocnici, jejichž hlavní činností je mimo jiné zajištění, skladování, resp. uchování a výdej léčivých přípravků a ostatních prostředků pro terapii pacientů hospitalizovaných nebo ošetřovaných v dané nemocnici. Farmaceuti jako hlavní odborníci na léčiva mohou významně přispívat na všech úrovních k minimalizaci medikačních pochybení (16).
V současné době roste úloha klinických farmaceutů. Kliničtí farmaceuti primárně spolupracují systematickou nebo konziliární formou s lékaři na racionalizaci medikace hospitalizovaných pacientů. Vedle toho spolupracují s ostatním zdravotnickým personálem včetně sester, kdy mohou přispět k minimalizaci medikačních pochybení. např. vhodnou strategií podání léčiv ve vztahu k potravě nebo nápojům, omezením nevhodného zacházení s lékovou formou (např. dělení nebo drcení lékových forem léčiv) nebo správnou technikou podání jednotlivých aplikačních forem léčiv. Řadě pochybení při podání léčiv lze předcházet již při předepisování léčiv pacientovi, proto je podstatné podporovat spolupráci lékařů a klinických farmaceutů. V neposlední řadě je úlohou farmaceutů vzdělávání nelékařských zdravotnických pracovníků v oblasti prevence medikačních pochybení (17).
Mezi další důvody pochybení při podávání léčiv sestrou patří časté vyrušování sester při přípravě a podávání léčiv (3,6 ± 1,6), nedostatečné proškolení sester (2,6 ± 1,4) a nedostatek personálu (2,5 ± 1,5), tabulka 1. Nedostatek personálu je dle sester druhým nejčastějším důvodem pochybení při podávání léčiv (18).
Ošetřovatelská péče o pacienty na standardních odděleních je organizovaná tzv. skupinovou péčí, kdy sestry mají přidělenou skupinu pacientů a u této skupiny provádějí komplexní ošetřovatelské činnosti. V případě velké skupiny pacientů oslovené sestry poukazovaly na nemožnost dodržení doporučeného času podání léčiv (2,9 ± 1,6), tabulka 1. Koncept chybějící péče (Missed Nursing Care) se věnuje situacím, kdy nedojde k realizaci potřebné ošetřovatelské péče pro pacienta, který ji potřeboval nebo vyžadoval. Mezi nejčastěji opomíjené ošetřovatelské činnosti patří podpora a edukace pacientů, péče o dutinu ústní, otáčení pacientů, zápis záznamů do dokumentace a nedodržení času podání léčiv (léčiva podávaná během 30 minut před plánovaným časem nebo po něm) (19).
Ve třetí části výzkumu byly sestry požádány, aby odhadly procento skutečně nahlášených pochybení spojených s podáváním léčiv neintravenózní cestou. Dle názoru sester pouze malá část těchto pochybení je nahlášena do nemocničního systému (od 16 % do 21 %), tabulka 3.
Table 3. Odhadovaný počet skutečně nahlášených medikačních pochybení 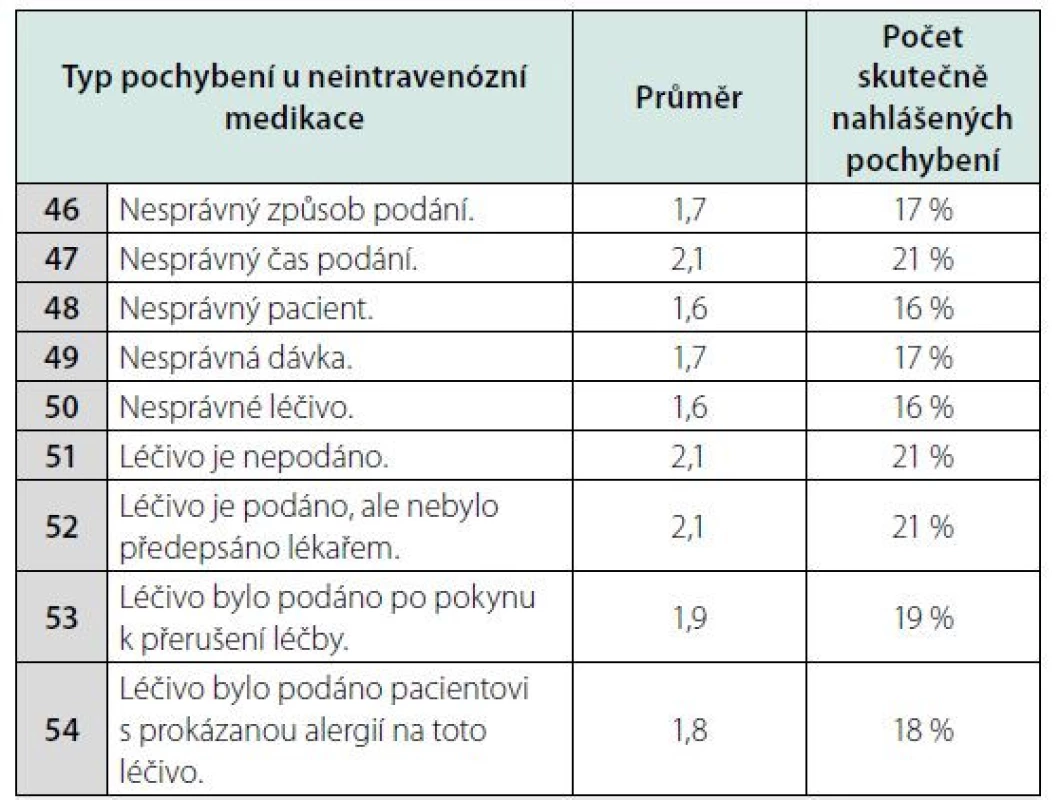
Poznámky: Sestry byly požádány, aby na 10bodové stupnici odhadly procento skutečně nahlášených pochybení.
Každý bod na číselné škále představoval 20% interval hlášených pochybení: (1) 0–20 %; (2) 21–30 %; (3) 31–40 %; (4) 41–50 % atd.Ve studii Lee (11) byla míra hlášení pochybení, ke kterým dochází při podávání léčiv sestrami, také velmi nízká. Pohybovala se od 6,3 % do 29,9 % bez ohledu na typ nemocnice. Proto nás zajímaly důvody, proč sestry nejsou ve vyšší míře ochotné hlásit medikační pochybení do nemocničního informačního systému. Nejčastějším důvodem, proč sestry nehlásí pochybení, je strach z obviňování ze zhoršení zdravotního stavu pacienta (3,3 ± 1,7), strach z nepříznivých důsledků hlášení (2,7 ± 1,4) a strach z reakce lékaře na pochybení (2,6 ± 1,4), tabulka 2. Je třeba si uvědomit, že i ti nejlepší zaměstnanci se mohou dopustit vážného pochybení. Většina pochybení je neúmyslných a nezáměrných. Obviňování lidí za jejich chyby neovlivní jejich tendenci činit nová pochybení (3). Nejenom pacienti a jejich rodiny jsou zasaženi pochybením. Zdravotničtí pracovníci, kteří se dopustili pochybení, dlouhodobě trpí pocitem viny a nejistotou. Proto je žádoucí, aby jim byla ze strany managementu nabídnuta psychologická podpora, která zmírní jejich psychické utrpení a umožní jim znovu získat sebedůvěru (20).
Z výsledků tohoto výzkumu je zřejmé, že stále přetrvává tradiční reakce managementu na vzniklé pochybení. Dle názoru oslovených sester při výskytu pochybení se ošetřovatelský management zaměřuje na jednotlivce, místo na systém jako možnou příčinu pochybení (2,9 ± 1,5), tabulka 2. Nicméně jen zřídka je jedinou příčinnou pochybení individuální selhání jednotlivce. Ve většině případů jde o kombinaci nepříznivých faktorů systémového charakteru (15). Proto je vhodné změnit přístup k dané problematice. Novou strategií k ochraně pacienta je tzv. kultura bezpečí. Jde o prostředí, ve kterém všichni zdravotničtí pracovníci přijmou odpovědnost za svou bezpečnost, bezpečnost svých kolegů, pacientů a návštěvníků. Jde o kulturu, která upřednostňuje otázky kvality a bezpečí péče před ekonomickými zájmy nemocnice. Dalším atributem této strategie je podpora, povzbuzování a odměňování pracovníků za řešení bezpečnostních rizik. V neposlední řadě jde o nastavení netrestajícího systému hlášení nežádoucích událostí, jehož cílem je poučení se z minulých pochybení a budování bezpečnějšího systému péče (3).
Závěr a využití pro praxi
Cílem studie bylo získat názory a podněty od sester týkající se výskytu a hlášení pochybení při podávání léčiv na jejich pracovišti. Pro vyhodnocení zvolené problematiky byl použit standardizovaný dotazník Medication Administration Error Survey (MAE survey). Výzkum potvrdil, že důvody medikačních pochybení lze rozdělit do tří kategorií: lidé (pracovní přetížení, únava, vyčerpání, nedostatečný počet personálu, nedostupnost farmaceuta na oddělení), intervence (neúplná, nejasná, nečitelná preskripce, nedostatečná týmová komunikace, generická záměna léčiv) a systém (absence vnitřních předpisů, podobnost názvů a obalů léčiv).
Zároveň je pouze pětina medikačních pochybení nahlášena. Důvodem nízké motivace sester hlásit medikační pochybení je především strach z nepříznivých důsledků hlášení pochybení.
Závěrem lze konstatovat, že standardizovaný dotazník MAE survey je efektivním nástrojem, který pomáhá identifikovat rizika při preskripci, přípravě a podávání léčiv. Analýza příčin medikačních pochybení umožňuje poskytovatelům zdravotních služeb cíleně zavádět do praxe preventivní mechanismy a tím zvýšit kvalitu a bezpečnost poskytované péče.
Limity výzkumu
Předkládaná kvantitativní studie má svá omezení. Nevýhodou dotazníkového šetření je možnost zkreslení výsledků ze strany respondentů. Sestry vyjadřovaly svůj individuální pohled na danou situaci (své postoje, názory). Dalším limitem studie byla malá velikost výzkumného souboru. Standardizovaný dotazník MAE survey nezohledňuje celé spektrum možných příčin medikačních pochybení. V dotazníku chybí rizikové faktory pracovního prostředí (nedostatečné vybavení, osvětlení, hluk), nebo pacienta (neochota pacienta dodržovat doporučené pokyny k užívání léku, jeho onemocnění apod.).
Uvědomujeme si, že pro vyšší spolehlivost dat by bylo vhodnější zajistit reprezentativní výzkumný soubor, který by umožnil zevšeobecnit výsledky na celou populaci. Proto Zdravotně sociální fakulta Jihočeské univerzity v Českých Budějovicích v součinnosti s Farmaceutickou fakultou Univerzity Karlovy v Hradci Králové v druhé polovině roku 2021 realizovala na národní úrovni obdobné dotazníkové šetření, do kterého byly zapojeny poskytovatelé zdravotních služeb lůžkové péče napříč všemi regiony České republiky. Zároveň proběhlo pozorování přípravy a podávání léčiv sestrami ve vybraných nemocnicích Jihočeského kraje. Počet sledovaných (pozorovaných) medikačních procesů činil 6 536. Výsledky proběhlých studií jsou v současné době vyhodnocovány a budou publikovány v roce 2022.
Podpořeno z programového projektu Ministerstva zdravotnictví ČR s reg. č. NU20-09-00257. Veškerá práva podle předpisů na ochranu duševního vlastnictví jsou vyhrazena.
KORESPONDENČNÍ ADRESA AUTORA:
doc. Ing. Iva Brabcová, Ph.D.
Jihočeská univerzita, Zdravotně sociální fakulta, Ústav ošetřovatelství, porodní asistence a neodkladné péče
J. Boreckého 1167/27, 370 11 České Budějovice
Cit. zkr: Vnitř Lék. 2022;68(6):E3-E9
Článek přijat redakcí: 16. 5. 2022
Článek přijat po recenzích: 12. 7. 2022
Sources
1. Liukka M, Steven A, Vizcaya Moreno MF et al. Action after Adverse Events in Healthcare: An Integrative Literature Review. Int J Environ Res Public Health 2020; 17 : 4717.
2. Schwendimann R, Blatter C, Dhaini S et al. The occurrence, types, consequences and preventability of in‑hospital adverse events – a scoping review. BMC Health Serv Res 2018; 18 : 521.
3. Bezpečí pacientů. Příručka k osnově a bezpečí pacientů. Multiprofesní edice. Praha: MZČR, 2016.
4. Feleke SA, Mulatu MA, Yesmaw A S. Medication administration error: magnitude and associated factors among nurses in Ethiopia. BMC Nurs 2015; 14(1).
5. Bişkin Çetin S, Cebeci F. Perceptions of Clinical Nurses About the Causes of Medication Administration Errors: A Cross‑Sectional Study. Florence Nightingale J Nurs 2021; 29(1):56-64.
6. Wakefield BJ, Uden‑Holman T, Wakefield DS. Development and Validation of the Medication Administration Error Reporting Survey. In: Henriksen K, Battles JB, Marks ES, et al. (eds). Advances in Patient Safety: From Research to Implementation. Volume 4: Programs, Tools, and Products. Rockville (MD): AHRQ (US); 2005. Dostupné z: https://www.ncbi.nlm. nih.gov/books/NBK20599/
7. Jain K. Use of failure mode effect analysis (FMEA) to improve medication management process. Int J Health Care Qual Assur 2017; 30(2):175-186.
8. Mekonen EG, Gebrie MH, Jemberie SM. Magnitude and associated factors of medication administration error among nurses working in Amhara Region Referral Hospitals, Northwest Ethiopia, JDA 2020; 9(1):151-158.
9. Pokorná A et al. Management nežádoucích událostí ve zdravotnictví. Praha: Grada. 2019. ISBN 978-80-271-0720-9.
10. SHNU: Národní portál - Systém hlášení nežádoucích událostí. [online] ÚZIS ČR [10-10 - 2021]. Dostupné z: https://shnu.uzis.cz/browser/analyzy
11. Lee E. Reporting of medication administration errors by nurses in South Korean hospitals. Int J Qual Health Care 2017; 29(5):728-734.
12. You MA, Choe MH, Park GO et al. Perceptions regarding medication administration errors among hospital staff nurses of South Korea. Int J Qual Health Care 2015; 27(4):276-283.
13. Kim MS, Kim CH. Canonical correlations between individual self‑efficacy/ organizational bottom‑up approach and perceived barriers to reporting medication errors: a multicenter study. BMC Health Serv Res 2019; 19 : 495.
14. Zákon č. 201/2017 Sb., kterým se mění zákon č. 96/2004 Sb., o podmínkách získávání a uznávání způsobilosti k výkonu nelékařských zdravotnických povolání a k výkonu činností souvisejících s poskytováním zdravotní péče, v platném znění.
15. Brabcová I, Prokešová R, Tóthová V et al. Využití analýzy FMEA v řízení rizik ošetřovatelské péče. Onkologie 2021; 15(4):197-203.
16. Malý J. Lékové problémy v teorii a příkladech v podmínkách České republiky. Klin Farmakol Farm 2020; 34(3):116-121.
17. Evropské statementy o nemocničním lékárenství, 2014. [online] [07-07-2022]. Dostupné z: https://www.eahp.eu/sites/default/files/evropske_statementy_final_verze_cz.pdf
18. Elasrag GAE, Abu‑Snieneh HM. Nurses’ Perception of Factors Contributing to Medication Administration Errors. Int J Res Pharm Sci 2020; 11(1):44-56.
19. Plevová I, Jarošová D, Janíková E et al. Přidělená ošetřovatelská péče jako jeden z indikátorů výskytu medikačních pochybení. Vnitř Lék 2020; 66(7):e31–e3.
20. Yung HP, Yu S, Chu C et al. Nurses’ attitudes and perceived barriers to the reporting of medication administration errors. J Nurs Manag 2016; 24(5):580–588.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2022 Issue E-6-
All articles in this issue
- Vyhodnocení medikačních pochybení v nemocničním prostředí
- Klinické zkušenosti s použitím novějších antibiotik ve vnitřním lékařství
- Léčba nemocnění asociovaného s imunoglobulinem IgG4
- Nově diagnostikovaný diabetes mellitus a úbytek hmotnosti jako manifestace karcinomu pankreatu
- EFIM Academy
- European Summer School of Internal Medicine (12.–18. 6. 2022, El Escorial, Madrid, Španělsko)
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vyhodnocení medikačních pochybení v nemocničním prostředí
- Klinické zkušenosti s použitím novějších antibiotik ve vnitřním lékařství
- Léčba nemocnění asociovaného s imunoglobulinem IgG4
- Nově diagnostikovaný diabetes mellitus a úbytek hmotnosti jako manifestace karcinomu pankreatu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

