-
Medical journals
- Career
Současnost a perspektivy farmakoterapie obezity
Authors: Štěpán Svačina
Authors‘ workplace: III. interní klinika – klinika endokrinologie a metabolismu 1. LF UK a VFN, Praha
Published in: Vnitř Lék 2020; 66(8): 478-482
Category: Main Topic
Overview
Historie podávání antiobezitik je kontroverzní a mnoho léků není pro nežádoucí účinky již používáno. Dnes máme k dispozici 4 účinná antiobezitika, jejichž efekt začíná být srovnatelný s bariatrickou chirurgií. Bariatrické výkony mají vrchol efektu obvykle v prvním roce. Efekt inkretinových analog na hmotnost pokračuje obvykle i v dalších letech. Vývoj nových antiobezitik pokračuje a brzy budou k dispozici nové léky působící centrálně i periferně a zahrnující pravděpodobně i tzv. biologickou léčbu.
Klíčová slova:
antiobezitika – inkretinová léčba – biologická léčba.
Úvod
Obezita a nadváha jsou velmi častá, ale stále obtížně léčitelná onemocnění. Léčíme je kombinací některých z až 6 postupů – dieta, pohyb, psychoterapie, farmakoterapie, bariatrická chirurgie. První tři postupy, pokud mají být účinné, musí působit dlouhodobě nejlépe trvale a jsou pak výrazně personálně náročné. Šestým postupem je léčba přidružených onemocnění takovými postupy, které nevedou k vzestupu, ale vedou spíše k poklesu hmotnosti. K tomu bohužel je stále málo přihlíženo při indikaci antidiabetik, psychoafarmak, antiastmatik a řady dalších skupin léků, které pozitivně či negativně ovlivňují hmotnost. V mnoha zemích je nepříznivá situace i bariatrické chirurgie. Ta je primárně podle studií excelentním postupem, který dokáže redukovat nejen hmotnost, ale navodit i remisi mnoha komorbidit včetně diabetu 2. typu. Pacienti jsou na chirurgické výkony relativně málo posíláni. V řadě zemí je situace taková, že když nabídnete pacientovi chirurgické řešení obezity, okamžitě reaguje odmítavým postojem. To je dáno především tím, že na rozdíl od klinických studií pacienti po bariatrických výkonech vypadávají z dispenzární péče, nechodí na kontroly a vytvářejí pak ve společnosti negativní obraz této metody a každý nový pacient musí být k výkonu obvykle složitě přesvědčován. Dobrých výsledků dosahují centra, která dokážou pacienta přesvědčit k trvalé dispenzarizaci. Naopak farmakoterapie, která byla v minulosti obvykle krátkodobá a provázená relapsem hmotnosti, se dnes stává dostupnou a účinnou a dlouhodobou léčbou obezity.
Historie farmakoterapie obezity
Pokusy léčit obezitu farmakologicky jsou známé po staletí a vždy zahrnovaly významný placebo efekt. Některé rostlinné výtažky uváděné například v českých lékařských kalendářích v druhé polovině 19. století se v neúčinných potravinových doplňcích vyskytují dodnes.
První efektivní farmakoterapií byla starší centrálně působící antiobezitika – fenmetrazin, dexfenmetrazin, mazindol, dexfenfluramin, sibutramin, rimonabant a další. Tyto léky byly opuštěny či dokonce staženy z trhu pro závažné vedlejší účinky. Po většině z nich se po několika měsících užívání obracela hmotnost znovu vzhůru, i když léčba nebyla přerušena. Výskyt obezity a jejích komorbidit je však takový, že vývoj nových farmak je rozsáhlý a dnes máme u nás k dispozici 4 léky a ve světě ještě více. Ve vývoji jsou desítky molekul a nejméně 20 jich je ve fázi 2 či 3 klinického výzkumu.
Antiobezitika dnes
Jak bylo uvedeno, jsou dnes k dispozici 4 účinná antiobezitika (podrobně v 1):
Starší centrálně působící fentermin (Adipex), který smí být u nás podáván bez přerušení jen 3 měsíce a po přerušení léčby se hmotnost obvykle vrací k původní a vzniká tzv. jojo efekt. Lék byl u nás registrován před naším vstupem do EU. V řadě zemí EU byl později stažen z trhu. U nás je stále pokládán za účinné jen krátkodobě použitelné antiobezitikum. Již téměř 10 let ale mají lékaři v USA a ve světě povolenu podávat fixní kombinaci nazývanou Qnexa či Qsymia (fentermin + topiramat). Fentermin je v menší dávce v kombinaci s antiepileptikem topiramatem (v minulosti neúspěšně testovaným v monoterapii obezity) podáván dlouhodobě s velmi dobrým efektem. Pravděpodobně bude brzy registrován i v Evropské unii.
Relativně novým centrálně působícím antiobezitikem dostupným u nás od roku 2016 je Mysimba (kombinace naltrexon SR – bupropion SR). Bupropion je antidepresivum, které bylo v minulosti pod názvem Welbutrin u obézních s depresí a u pacientů s rizikem vzestupu hmotnosti preferováno, protože nevede k vzestupu hmotnosti. Pod názvem Zyban byl bupropion využíván i v léčbě závislosti na tabáku. Forma SR je účinná a vede k vyrovnaným hladinám léku a nižšímu výskytu vedlejších účinků. Naltrexon je antagonista opiátových receptorů, který se používal při léčbě závislosti na alkoholu nebo na opiátech. Jeho působení je podobné naloxonu, od kterého se však liší dlouhodobějším účinkem a pozdějším nástupem účinku. Mechanismus účinku kombinace naltrexon-bupropion na redukci hmotnosti je jasný jen částečně. Proopimalanokortinové neurony v nucleus arcuatus hypotalamu uvolňují alfa melanocyty stimulující hormon (alfa MSH) a beta endorfiny. Alfa MSH působí anorekticky a beta endorfiny vytvářejí zpětnou inhibiční vazbu. Váhový úbytek je působen alfa MSH Přidání naltrexonu blokuje inhibiční efekt beta endorfinů. S kombinací bylo provedeno mnoho studií (jejich přehled s citacemi v 1) ukazující efekt na hmotnost i složky metabolického syndromu, u diabetiků pak i pokles glykemie a HbA1c. Dávkování je podle efektu od 1× 1 tbl až po 2× 2 tbl.
V mnoha provedených studiích (Tab. 1) se ukázalo, že efekt je trochu jiný u diabetiků a u nediabetiků. U obou skupin snižuje hmotnost. U nediabetiků má pozitivní efekt na prakticky všechny složky metabolického syndromu, ale neovlivňuje glykemie a HbA1c a není tedy prevencí diabetu. U diabetiků naopak ovlivňuje zejména glykemie a HbA1c a méně složky metabolického syndromu. Ve studii s touto kombinací byl během studie prokázán i pozitivní kardiovaskulární efekt (2). Randomizovaná zaslepená studie zahrnovala 4544 pacientů s podáním placeba a 4456 pacientů, kteří dostávali naltrexon 32mg a bupropion 360mg denně. Zjištěná redukce kardiovaskulárních příhod byla za léčby antiobezitikem signifikantní, tedy na 0,59, resp. 0,89 po dosažení 25 %, resp. 50 % předpokládaného počtu kardiovaskulárních příhod. Autoři uzavírají, že bude třeba upřesnění ještě dalšími studiemi, protože studie nedosáhla předpokládaného počtu příhod a část průběžných výsledků byla nesprávně uveřejněna předčasně.
Table 1. Efekty kombinace naltrexon-bupropion na složky metabolického syndromu (podle 1 – kde jsou i citace jednotlivých studií) 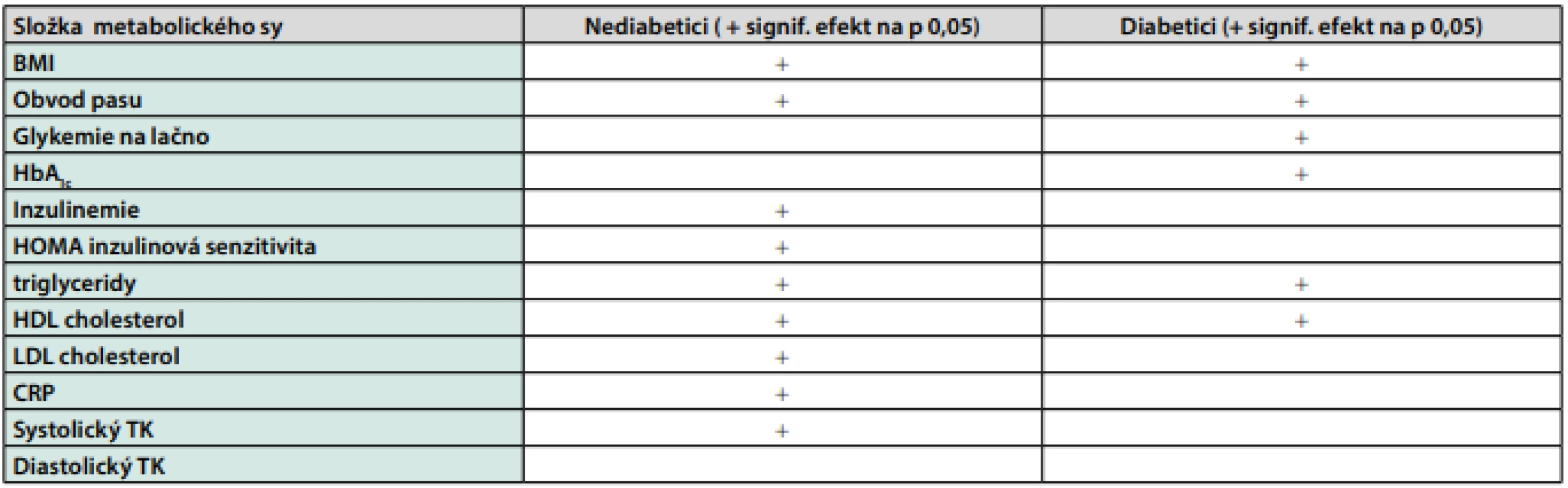
Dalším lékem používaným úspěšně více než 20 let je orlistat. Působí na principu blokády vstřebávání tuku inhibicí střevní lipázy. Je dostupný jak na recept v dávce 3× 120mg denně, tak bez receptu jako tzv. OTC v poloviční dávce. Může být podáván i po několik let bez přerušení a jedinou jeho nevýhodou je, že pacienti, kteří nedokáží držet dietu s omezením tuku mají po léku průjmy a bolesti břicha. Lék má tak vlastně dva efekty: 1. Omezuje množství přijímané energie (nevstřebává se energeticky bohatý tuk); 2. Podávání léku vychovává pacienta k příjmu diety s nižším obsahem tuku. Bylo prokázáno, že spontánně klesne příjem pacienta k dietě o nižším obsahu energie. Lék je velmi vhodný pro diabetiky, u kterých snižuje glykemie, zlepšuje inzulinovou senzitivitu a dokonce redukuje dávky antidiabetik a inzulinu (podrobně v 3). Bylo prokázáno, že 50% dávka v přípravku má 85 % efektu plně dávkovaného orlistatu (podrobně v 3) Ve studii Xendos byl orlistat podáván bez přerušení 4 roky a bylo prokázáno, že jeho podání je výraznou prevencí rozvoje diabetu 2. typu (podrobně v 3). Vysoká bezpečnost orlistatu je dána tím, že se nevstřebává a neovlivňuje tedy oběhový systém ani centrální nervový systém. Z hlediska lékárníka je prodej OTC bez rizik, lékové interakce jsou minimální a k posouzení bezpečnosti stačí jediná otázka, zda pacient není warfarinizován. Warfarinizovaný pacient by orlistat neměl užívat.
Dalším principem užívaným v léčbě obezity je ovlivnění organismu hormony trávicího traktu, tzv. inkretinovým principem. S tzv. inkretinovými analogy či analogy glukagon‑like peptidu-1 (GLP-1) jsou v diabetologii zkušenosti již téměř 15leté (podrobně v 4). První z nich exenatid se podává 2× denně a další, např. liraglutid a lixisenatid, 1× denně a další dulaglutid, semaglutid a depotizovaný exenatid 1× týdně (podrobně v 4). Diabetici 2. typu po těchto lécích redukují hmotnost, i když primární indikace je antidiabetická. U nás je v úhradě pojišťovnou přihlíženo k BMI a diabetici s HbA1c nad 60mmol/mol a s BMI nad 35kg/m2 mají lék hrazen v tzv. zvýšené úhradě. Tyto léky nevyvolávají na rozdíl od mnoha jiných antidiabetik hypoglykemie.
Inkretinový analog liraglutid byl schválen před 2 lety jako antiobezitikum u nediabetiků. Používaná dávka je 2–3× vyšší dávky používané u diabetu a vystoupat lze až na dávku 3 mg 1× denně v sc. injekci (5). Komplexně se zlepšuje i profil lipidů a krevní tlak. Dodáván je pod názvem Saxenda narozdíl od antidiabetika stejného složení – Victoza. Efekt na redukci hmotnosti i u nediabetiků byl u liraglutidu prokázán již před více než 10 lety v klasické dvojitě slepé studii, která byla prováděna i v ČR (6). Pokles hmotnosti po liraglutidu byl dvojnásobný oproti větvi studie, kde byl podáván orlistat.
Následovala řada studií v program SCALE (podrobně v 1). Zde byl ukázán výrazný efekt liraglutidu na řadu komorbidit včetně syndromu spánkové apnoe a rovněž efekt na hmotnost u diabetiků 2. typu v dávkách vyšších až do 3 mg /den. Inkretinová analoga redukují hmotnost progresivně tedy i po prvním a druhém roce léčby, zatímco efekt bariatrické chirurgie obvykle kulminuje v 1. roce (např. studie SOS,. podrobně v 3). Navíc roční efekt liraglutidu a dále zmíněného semaglutidu u nediabetiků je srovnatelný s restriktivími bariatrickými výkony. Gastrontestinální nežádoucí účinky inkretinových analog jsou obvykle přechodné a dá se jim vyhnout postupným navyšováním dávky – u liraglutidu od dávky 0,6 mg denně s navyšováním podle tolerance po několika týdnech až do maximání dávky 3 mg denně.
Velmi perspektivní látkou se zdál být lorcaserin (podrobně v 1) ze skupiny agonistů serotoninových receptorů blízký u nás kdysi užívanému dexfenfluraminu. Byl již v USA používán téměř 10 let, ale v minulém roce byl zachycen vyšší výskyt nádorů a lék byl již stažen z trhu v USA a v Evropě nikdy schválen nebyl.
Farmakoterapie obézního diabetika 2. typu
Většina antiadiabetik podávaných v minulostti zvyšovala hmotnost. Hmotnostně neutrální byl pouze metformin, který dokonce mohl redukovat hmotnost u prediabetiků a u diabetiků 2. typu s krátkým trváním nemoci (4). Výhodná se později ukázala skupina DPP-4 inhibitorů, která je hmotnostně neutrální. Z inzulinů u diabetiků 1. typu jsou obvykle hmotnostně neutrální či dokonce lehce snižuijcí hmotnost inzulinová analoga. Redukovat je možno i za citlivé léčby inzulinovou pumpou. U diabetiků 2. typu je vzestup hmotnosti obvyklý při léčbě inzulinem menší při použití inzulinových analog. Nejmenší je pravděpodobně při použití detemiru.
Redukovat hmotnost lze dnes u diabetiků 2. typu dvěma skupinami antidiabetik – inkretinovými analogy zmíněnými výše a glifloziny.
Glifloziny – SGLT2 inhibitory jsou již více než 5 let užívanými blokátory vstřebávání glukózy v ledvině. U nás jsou používány empagliflozin, dapagliflozina a kanagliflozin, které mají výrazný antidiabetický efekt a redukují i hmotnost. Pokles hmotnosti je navozen pravděpodbně zejména ztrátou energie při glukosurii.
Inkretinová analoga i glifloziny mají, jak bylo opakovaně prokázáno, v řadě studiií i pozitivní kardiovaskulární efekt u diabetiků (4). V případě inkretinových analog zatím není jasné, zda to platí i u obézních nediabetiků. U dapagliflozinu a empagliflozinu byl pozitivní efekt na selhání prokázán i u nediabetiků se sníženou ejekční frakcí levé komory. V době korektury tohoto článku byla tato indikace u dapagliflozinu schválena i evropském SPC.
S ohleden na úhradu pojišťovnou dnes platí, že je pro diabetiky 2. typu redukce hmotnosti antidiabetiky dosažitenější než u nediabebetika léčba antiobezitiky.
U diabetiků je možno podávat i všechna výše zmíněná antiobezitika. U liraglutidu pak můžeme přidávat k Victoze v diabetologické a pojištovnou částečně hrazené indikaci 1,2 až 1,8 mg denně přidávat v další injekci Saxendu na úhradu pacientem do dávky 3 mg/denně.
Perspektivy farmakoterapie obezity
Jak již bylo uvedeno, jsou perspektivy léčby antiobeziky značné. Dnes používaná moderní antiobezitika se stanou v první polovině příštího desetiletí generickými, a to povede k poklesu cen. Podobně měsíční dávka sibutraminu stála původně kolem 3 000 Kč na měsíc a končila cenou 250 Kč na měsíc.
Nejperspektivnějším antiobezitikem je dnes semaglutid (podrobně v 6). Toto antidiabetikum podávané injekčně 1× týdně je u nás k dispozici diabetiků v dávce 0,25, 0,5 mg a nově i v dávce 1 mg. Již před více než rokem byly ukončeny studie fáze 2 u nediabetiků, kde pokles hmotnosti byl v průměru 15 kg za rok při nejvyšší dávce (podrobně v 1). Další studie včetně studií se sledováním kardiovaskulárních cílů probíhají. Od podzimu 2019 je v USA k dispozici i v tabletové formě. Schválení indikace pro léčbu obezity nediabetiků lze očekávat do 2 let.
Ve farmakologické léčbě obezity bude ale používáno mnoho principů (7, 8): Využívána pravděpodobně budou amylinová analoga (pramlintide a další), možná i leptinová analoga (metreleptin), další GLP-1 analoga (TTP-054), agonisté melanokortikoidních receptorů (RM-493), analoga oxyntomodulinu, antagonisté neuropeptidu Y (velneperit), blokátory canabinoidních a dalších centrálních receptorů či další inhibitory střevní lipázy (cetilistat).
Velmi blízká uvedení do praxe je molekula tesofensinu (9) – inhibitor zpětného záchytu noradrenalinu, dopaminu a serotoninu, byl zprvu zkoušen jako možné léčivo pro Parkinsonovu a Alzheimerovu chorobu. Váhový úbytek je až 15 kg za rok a probíhají již studie fáze 3.
Velmi perspektivní se zdá být biologická léčba obezity podáváním protilátek blokujícími hormony, cytokininy či receptory. Bimagrumab je monoklonální protilátka vyvíjená pro léčbu obezity a časté komplikace metabolického syndromu – sarkopenie (10).
Glutazumab (11) je kombinovaná blokační i stimulační protilátka proti receptoru GLP-1/anti‑GLP-1R redukující hmotnost. Vyvíjeny jsou i protilátky proti receptoru FGF 21 s komplexním efektem na obezitu a složky metabolického syndromu (12).
Mnoho studií probíhá s molekulami, které jsou kombinací peptidů efektem GLP-1, glukagonu a dalších inkretinů.
Velmi pravděpodobně se uplatní i cílená léčba obezity, kdy na podkladě genetické analýzy budeme aplikovat léky vhodné pro konkretního pacienta (13).
Závěr
Jak bylo uvedeno, lze dnes k redukci hmotnosti vybírat ze 4 antiobezitik a u diabetiků z téměř 10 látek, po kterých byla prokázána redukce hmotnosti. S ohledem na úhradu pojišťovnou je dnes léčba obézního diabetika bezproblémová, pokud má HbA1c nad 60mmol/mol. Podle celosvětově uznávaného algoritmu (14) léčby diabetu je ale tato léčba indikována u diabetiků 2. typu zcela bez ohledu na HbA1c. Snad bude tato indikace možná na úhradu pojišťovnou i u nás.
U nediabetiků je situace složitější a léčbu všemi 4 antiobezitiky si pacient u nás hradí. Léčení pacienti jsou však nejméně 3 typů:
- Pacienti, kde efekt je nepochybně zejména kosmetický.
- Pacienti s počínajícími komorbiditami, kde léčba antiobezitiky by nepochybně vedla k úspoře na zdravotním pojištění v horizontu více let.
- Pacienti se závažnými komorbiditami neschopní již podstoupit bariatrický výkon. Lékař na první pohled vidí, že vývoj obezity a i dalších doprovázejících onemocnění spěje k fatálnímu konci. Tito pacienti by nepochybně významně profitovali z léčby antioobezitiky. U některých těchto pacientů je možná již dnes úhrada ze zdravotního pojištění např. v Norsku či Portulgalsku.
Celý svět hledá z hlediska úhrady antiobezitik jasné definování vhodných pacientů. Celkově lze očekávat, že léčba vážněji nemocných pacientů bude efektivní nejen z hlediska lidského (prodloužení života a zlepšení jeho kvality), ale i z hlediska ekonomické efektivity zdravotnictví. Proto lze očekávat tak bouřlivý vývoj antiobezitik a zvýšení jejich dostupnosti v budoucnu.
KORESPONDENČNÍ ADRESA AUTORA:
prof. MUDr. Štěpán Svačina, MBA, DrSc.,
III. interní klinika – klinika endokrinologie a metabolismu
1. LF UK a VFN,
U Nemocnice 1,
128 00 Praha 2
Cit. zkr: Vnitř Lék 2020; 66(8): 478–482
Článek přijat redakcí: 15. 9. 2020
Článek přijat po recenzích: 9. 11. 2020
Sources
1. Svačina Š. Léčba obézního diabetika, Mladá Fronta, Praha, 2018.
2. Nissen SE, et al. Effect of Naltrexone‑Bupropion on Major Adverse Cardiovascular Events in Overweight and Obese Patients With Cardiovascular Risk Factors: A Randomized Clini ‑ cal Trial. JAMA. 2016; 315(10): 990–1004.
3. Svačina Š. Obezitologie a teorie metabolického syndromu, Triton, Praha 2015.
4. Svačina Š. Antidiabetika – historie, současnost a perspektivy. Axonite, Praha, 2016.
5. Svačina Š. Semaglutid – zlom v léčbě obezity Acta medicinae, 2020; (1) 1 : 37–39.
6. Astrup A, et al. Effects of liraglutide in the treatment of obesity: a randomised, double‑blind, placebo‑controlled study. Lancet. 2009; 374 : 1606–1616.
7. Sangeeta P Bhat, Current Drug Targets in Obesity Pharmacotherapy – A Review Curr Drug Targets. 2017; 18(8): 983–993.
8. Gitanjali Srivastava, Caroline Apovian 2Future Pharmacotherapy for Obesity: New Anti‑obezity Drugs on the Horizon. Curr Obes Rep 2018; 7(2): 147–161.
9. Nicholas T Bello, Matthew R. Zahner Tesofensine, a monoamine reuptake inhibitor for the treatment of obesity Tesofensin Curr Opin Investig Drugs 2009; 10(10): 1105–1116.
10. Garito T, et al. Bimagrumab improves body composition and insulin sensitivity in insulin‑resistant individuals. Diabetes Obes Metab. 2018; 20(1): 94–102.
11. Caina Li. Glutazumab, a novel long‑lasting GLP-1/anti‑GLP-1R antibody fusion protein, exerts anti‑diabetic effects through targeting dual receptor binding sites Biochem Pharmacol 2018;150 : 46–53.
12. Wu AL, et al. Amelioration of type 2 diabetes by antibody‑mediated activation of fib ‑ roblast growth factor receptor 1. Sci Transl Med, 2011; 3(113): 113.
13. Locke AE, et al. Genetic studies of body mass index yield new insights for obesity bio ‑ logy Nature 2015; 518(7538): 197–206.
14. Davies MJ, et al. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2018; 41(12): 2669–2701.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2020 Issue 8-
All articles in this issue
- Změny farmakokinetiky léčiv u obézních pacientů
- Chirurgická léčba těžké obezity – bariatrie
- Současnost a perspektivy farmakoterapie obezity
- Fyzická aktivita v léčbě obezity v praxi
- Jak léčit obézního hypertonika?
- Suplementácia vitamínu D ako dôležitý faktor v prevencii a liečbe ochorenia COVID-19: aké máme dôkazy?
- Protidestičková léčba v sekundární prevenci nekardioembolických ischemických mozkových cévních příhod
- Věkem podmíněná remodelace myokardu: mýtus nebo realita?
- Fixní kombinace rosuvastatinu s ezetimibem
- Vplyv ageizmu na správnosť indikácie antikoagulancií u seniorov s fibriláciou predsiení v práci kardiologickej ambulancie medzi rokmi 2012 a 2017
- Akutní infekce, žilní trombóza a doporučená tromboprofylaxe
- Hypogonadismus obézních mužů
- Péče o hospitalizovaného dialyzovaného pacienta z pohledu internisty
- Monitorování farmakokinetiky infliximabu u idiopatických střevních zánětů
- Heparínom indukovaná trombocytopénia a aktuálne možnosti liečby – prehľad literatúry
- Neobvyklá manifestace CMV infekce – cirkulární stenóza žaludku
- Nebezpečí číhající v mořích – komplikace setkání s jedovatou rybou ropušnicí obecnou (Scorpion fish)
- Disekcia ascendentnej aorty, diagnóza na ktorú treba myslieť
- Prof. Jiří Šonka a obezitologie
- Molekula erdostein společnosti Recipharm byla s pozitivním výsledkem testována jako součást léčby pacientů s COVID-19
- Antioxidační a bronchoprotektivní účinek erdosteinu
- Zkrácená informace o přípravku ERDOMED
- K 100. výročí narození prof. MUDr. Jiřího Šonky, DrSc.
- 2020: rok, kdy ambulantní internisté vzali budoucnost do svých rukou. Konečně!
- Programy kvality Q‑OSTEOPORÓZA a Q‑DYSLIPIDEMIE – cesta k dlouhodobé stabilitě v oboru
- 110. výročí narození primáře Kadeřábka
- Role metabolického syndrome v indukci chronické pankreatitidy po první atace akutní pankreatitidy – multicentrická studie
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Péče o hospitalizovaného dialyzovaného pacienta z pohledu internisty
- Změny farmakokinetiky léčiv u obézních pacientů
- Heparínom indukovaná trombocytopénia a aktuálne možnosti liečby – prehľad literatúry
- Nebezpečí číhající v mořích – komplikace setkání s jedovatou rybou ropušnicí obecnou (Scorpion fish)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

