-
Medical journals
- Career
Chirurgická léčba těžké obezity – bariatrie
Authors: Mojmír Kasalický 1,2
Authors‘ workplace: Chirurgická klinika 2. LF UK a ÚVN, Praha 1; Fakulta zdravotníctva a sociálnej práce, Trnavská univerzita 2
Published in: Vnitř Lék 2020; 66(8): 472-477
Category: Main Topic
Overview
Chirurgická léčba obezity – bariatrie – začíná tam, kde konzervativní terapie těžké obezity opakovaně selhává. K bariatrické operaci jsou obecně indikováni dospělí pacienti od 18 do 60 let s obezitou 3. stupně (BMI > 40 kg/m2 ), případně 2. stupně (BMI > 35 kg/m2 ), u kterých jsou přítomna obezitou podmíněná závažná přidružená onemocnění (diabetes mellitus 2. typu, arteriální hypertenze, dyslipidemie nebo těžké postižení nosných kloubů. Téměř všechny bariatrické operace jsou dnes prováděny laparoskopickou metodou. Současná bariatrie používá metody restriktivní, malabsorpční nebo kombinované. Cílem těchto výkonů je výrazné zmenšení objemu přijímané stravy a zmenšení plochy resorpce živin ze střeva jeho vyřazením nebo kombinace obou principů těchto metod. Mezi čistě restriktivní operace lze zařadit adjustabilní žaludeční (gastrickou) bandáž, vertikální gastrickou plikaci. Další, v současnosti nejčastěji používanou metodou, je restriktivní metoda sleeve gastrectomy, tubulizace žaludku, která má částečný hormonální efekt. Biliopankreatická diverze je považována za čistě malabsorpční operaci. Další bariatrickou metodou jsou gastrické bypassy, které jsou většinou autorů považovány za restriktivně malabsorpční metodu.
Klíčová slova:
bariatrie – diabetes – obezita.
Úvod
Obezita je v dnešní době nejčastější multifaktoriálně podmíněnou chorobou. Obezita postihuje téměř všechny společenské vrstvy obyvatelstva a v poslední době se vyskytuje u stále mladších jedinců. Na základě těchto údajů Světová zdravotnická organizace (WHO) prohlásila obezitu za pandemii 21. století (1). Současně jsme svědky celosvětového rapidního nárůstu cukrovky druhého typu (DM2) a předpokládá se, že kolem roku 2025 bude na světě kolem 300 milionů pacientů s tímto metabolickým onemocněním (2). Dá se tedy hovořit o dvojité („twin“) metabolické pandemii, na jejímž podkladě dochází k rychlému nárůstu nemocných s metabolickým syndromem (MS). Chirurgická léčba obezity nastupuje tam, kde konzervativní terapie těžké obezity opakovaně selhává (3, 4). V poslední době se pro chirurgickou léčbu obezity (bariatrii) používají termíny bariatrická nebo metabolická chirurgie. V případě bariatrické chirurgie je u nemocných s BMI (Body Mass Index) větším než 40, kteří ještě nemají žádná přidružená onemocnění způsobená obezitou, hlavním cílem dlouhodobé významné snížení hmotnosti a tím i prevence vzniku onemocnění podmíněných obezitou. U metabolické chirurgie je hlavním cílem vyléčení metabolického syndromu. Mohlo by se zdát, že metabolická chirurgie je nově vznikající disciplína. Ale opak je pravdou. Již v roce 1978 Buchwald vydává monografii, ve které definuje metabolickou chirurgii takto: „… je operační zásah na zdravém orgánu nebo několika orgánech s cílem dosažení biologického efektu se zlepšením zdravotního stavu pacienta…“ (5).
Konzervativní léčbou obezity se většinou daří redukovat nadváhu průměrně o 10–15 %, což u některých obézních pacientů je nedostačující. Významné redukce hmotnosti u pacientů s těžkou obezitou lze dosáhnout jen ve výjimečných případech a následně je pro pacienty velmi obtížné tento úbytek na hmotnosti udržet. Kdežto po bariatrii je průměrný pokles nadváhy několikanásobně větší a ve většině případů má dlouhodobý efekt (1, 6).
Indikace k bariatrické operaci by měla být prováděna multioborově ve spolupráci jednotlivých specializovaných odborníků na společných indikačních seminářích nebo postupně u jednotlivých specialistů. Pro indikaci je zásadní, aby v týmu byl bariatrický chirurg, obezitolog/diabetolog, psycholog, nutriční specialista. V případě potřeby jsou kontaktováni další odborníci (kardiolog, psychiatr, ortoped atd.). Indikace k bariatrii může probíhat v jednom, raději ve více sezeních, nejlépe s určitým časovým odstupem.
Bariatrický výkon je indikován pro pacienty od 18 do 60 let, splňující následující kritéria: BMI ≥ 40 kg/m2 , BMI 35–40 kg/m2 s přítomností komorbidit, u kterých je předpoklad zlepšení onemocnění chirurgicky navozeným snížením hmotnosti (metabolická onemocnění, kardiorespirační choroby, některá onemocnění kloubů, závažné psychologické problémy spojené s obezitou a další). Kritérium BMI může být naplněno aktuální nebo dřívější maximální dosaženou hodnotou BMI. Pokles hmotnosti dosažený intenzivní léčbou předcházející operaci (která vede k nižšímu BMI, než je vyžadováno) není kontraindikací plánovaného bariatrického výkonu (7, 8).
Bariatrická operace je indikována i u nemocných, kterým se podařilo při konzervativní léčbě významně zhubnout, ale začínají novu přibývat na hmotnosti, a to i v případě, kdy znovu nedosáhli minimální požadovanou hmotnost pro operaci. Dále je při indikaci nutné posoudit, zda je pacient schopen po operaci dlouhodobě dodržovat naplánované lékařské kontroly (7, 8). Dospělí jedinci s BMI 30–35 s prokázanými závažnými komplikacemi způsobenými obezitou při opakovaném dlouhodobém selhávání konzervativní léčby by měli být indikováni k bariatrickým výkonům pouze v rámci kontrolovaných klinických studií a vždy na základě konsenzu všech indikujících specialistů. Kromě výše uvedených vyšetření u jednotlivých specialistů by měl nemocný před vlastní bariatrickou operací absolvovat gastroskopii, RTG žaludku a v indikovaných případech i spirometrii. Trpí‑li jinou závažnější nemocí, je třeba i vyjádření odpovídajícího specialisty. V případě klinického podezření má být předoperačně pacient vyšetřen na možnou přítomnost syndromu spánkové apnoe (3, 8).
Mezi hlavní kontraindikace bariatrických operací jsou řazeny vážné poruchy psychického chování (psychózy, afektivní poruchy, alkoholismus, drogová závislost), mentální retardace, poruchy příjmu potravy, jako je například bulimia nervosa. V případě lehčích poruch jídelního chování (ve smyslu těch, které se anglicky nazývají „sweet‑eaters, binge‑eaters, lazy‑eaters, night‑eaters“), je při indikaci k bariatrické operaci potřebné zvolit pro tyto pacienty vhodnou metodu. Zároveň je doporučována před i pooperační psychologická terapie.
Další kontraindikací bariatrického výkonu je těžký klinický stav nemocného a nemožnost provedení operace v celkové anestezii. Bariatrické výkony se rovněž neprovádějí u nemocných s jinými závažnými přidruženými chorobami, které nemocného přímo ohrožují na životě nezávisle na jeho obezitě: těžká kardiální, hepatální či renální insuficience, systémová onemocnění, těžké poruchy imunity, malignity atp. Zásadní kontraindikací je gravidita a hormonálně podmíněná (sekundární) obezita.
Specifické kontraindikace bariatrických výkonů lze tedy stručně shrnout takto: Nelze doložit žádnou dosavadní obezitologickou péči. Pacient není schopen účasti v dlouhodobém medicínském sledování. Přítomnost dekompenzovaného psychotického onemocnění, závažné deprese a poruchy osobnosti, pokud léčba není doporučena a zahájena psychiatrem se zkušeností s obézními. Abúzus alkoholu a/nebo drogová závislost. Nemoci v dohledné době ohrožující život. Neschopnost sebe péče bez dlouhodobého rodinného či sociálního zázemí, které by péči zajistilo.
Specifickými vylučovacími kritérii pro bariatrický výkon v léčbě diabetu 2. typu jsou sekundární diabetes, pozitivita protilátek (anti‑GAD nebo ICA) nebo C‑peptid <1 ng/ml nebo chybění odpovědi C‑peptidu na test smíšenou potravou (3, 8).
Metody
Stejně jako ostatní disciplíny i bariatrie se dynamicky rozvíjí, přesto zatím neexistuje ideální chirurgická metoda pro léčbu těžké obezity. Téměř všechny bariatrické operace jsou dnes prováděny laparoskopickou metodou. Tato metoda výrazně snižuje peroperační i pooperační komplikace a umožňuje u primárně velmi rizikových těžce obézních pacientů rychlou rekonvalescenci.
Vzhledem k tomu, že jsou často operováni nemocní s hmotností nad 150 kg, někdy i nad 200 kg, je proto nezbytné, aby byl operační sál vybaven speciálním operačním stolem s dostatečnou nosností. V současnosti je doporučena minimální nosnost operačních stolů pro bariatrické operace 350 kg (3).
Současná bariatrie používá metody restriktivní, malabsorpční nebo kombinované. Cílem těchto výkonů je výrazné zmenšení objemu přijímané stravy a zmenšení plochy resorpce živin ze střeva jeho vyřazením nebo kombinace obou principů těchto metod (1, 8). Mezi čistě restriktivní operace lze zařadit adjustabilní žaludeční (gastrickou) bandáž (AGB) a nověji také vertikální gastrickou plikaci (VGP) (1). Další metodou je sleeve gastrectomy (SG) – tubulizace žaludku. U této metody kromě restrikce objemu přijímané stravy, zrychleného vyprazdňování ne zcela natrávené stravy dále do tenkého střeva, se uplatňuje i efekt hormonální, dlouhodobý pokles hladiny ghrelinu (3, 11). Za čistě malabsorpční operaci je dnes považována biliopankreatická diverze (12). Další B/M metodou jsou různé typy gastrických bypassů (GBP), které jsou většinou autorů považovány za restriktivně malabsorpční metodu. Míra malabsorpce je u gastrického bypassu dána délkou vyřazené kličky orálního jejuna (13).
V dnešní době je nejčastěji prováděnou bariatrickou operací sleeve gastrectomy (1, 11). Hlavním principem této metody je výrazné zmenšení objemu žaludku a tím redukce množství přijímané stravy. Jedná se především o restriktivní operaci (Obr. 1). Zbylý žaludek má podobu trubice o objemu 100–150 ml. Tím, že je odstraněna větší část těla a fundu žaludku, výrazně klesá plazmatická hladina ghrelinu. Tento hormon je zodpovědný za apetit. Pokles plazmatické hladiny ghrelinu po SG je uváděn v rozmezí 40–70 % oproti normě. Pocit hladu po SG je dlouhodobě výrazně nižší než po ostatních bariatrických operacích. Současně rychlý průchod ne zcela natrávené stravy duodenem a orálním jejunem vede ke zvýšení plasmatických hladin inkretinů, například GLP-1 (glucagon like peptid 1), který působí na specifické receptory, zejména v Langerhansových ostrůvcích pankreatu, a stimuluje sekreci inzulinu a tím zlepšuje i cukrovku (3, 11, 14).
Image 1. Tubulizace žaludku – sleeve gastrectomy 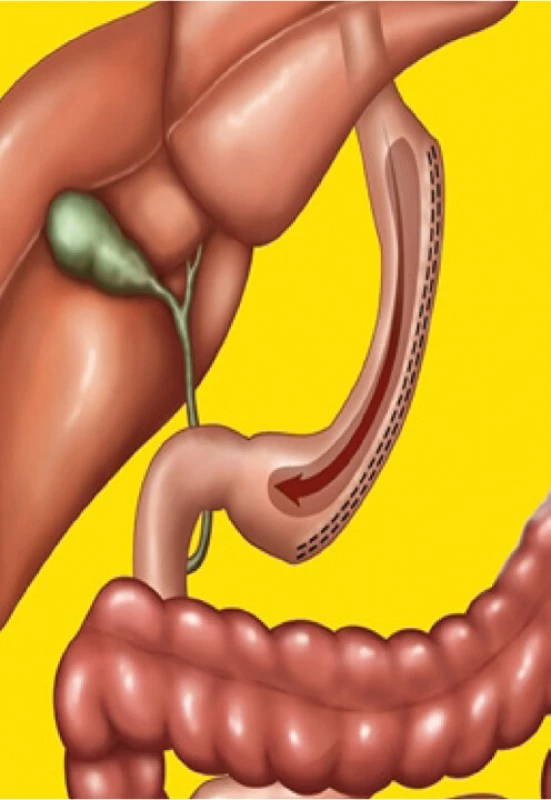
Druhou, v současnosti nejčastěji prováděnou bariatrickou metodou jsou žaludeční (gastrické) bypassy. Základním principem žaludečního (gast ‑ rického) bypassu (GBP) je kombinace restrikce a malabsorpce. V současnosti se provádějí dva typy gastrických bypassů. Prvním je klasický Roux‑Y GBP a druhým je OAGB (One Anastomosis Gastric Bypass) (9, 16). U metody Roux‑Y GBP je žaludek několik centimetrů pod kardií lineárním staplerem zcela přerušen. Tím je vytvořena restriktivní část operace, která spočívá ve vytvoření malé proximální žaludeční kapsy („pouche“). Zbylá část žaludku je ponechána „in situ“, ale je zcela vyřazena z procesu příjmu a pasáže stravy. Malá proximální část žaludku je následně 150 cm od duodenojejunálního přechodu spojena anastomózou typu Roux‑Y s tenkým střevem, kudy přijatá strava následně pokračuje dále do zažívacího traktu (Obr. 2). Malabsorpční efekt operace je zajištěn vyřazením horní části zažívacího (zbytku žaludku, duodena a horní části jejuna) z trávení a vstřebávání stravy. Této části tenkého střeva se v odborné literatuře říká biliopankreatická klička, vzhledem k tomu, že vede jen žaludeční šťávu, žluč a pankreatickou šťávu. U metody OAGB je malá proximální část žaludku („pouch“) následně 150 cm od duodenojejunálního přechodu spojena anastomózou typu omega s tenkým střevem (Obr. 3). Efekt gastrického bypassu je komplexní a zahrnuje složku restrikční, malabsorbční a hormonální (zvýšení sekrece GLP-1 a změny sekrece dalších gastrointestinálních hormonů ve vyřazené části orálního jejuna). Hladina ghrelinu po gastrickém bypassu se výrazněji nemění (9, 16).
Image 2. Roux-Y žaludeční bypass 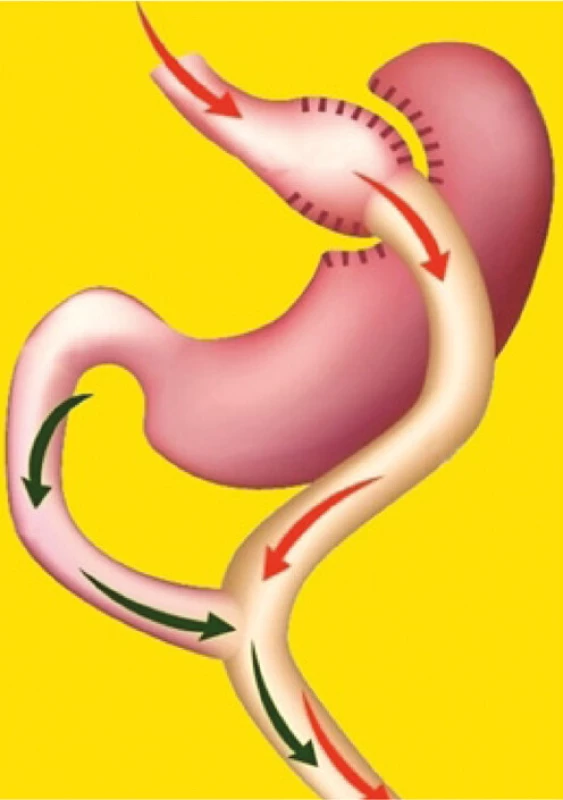
Image 3. OAGB žaludeční bypass 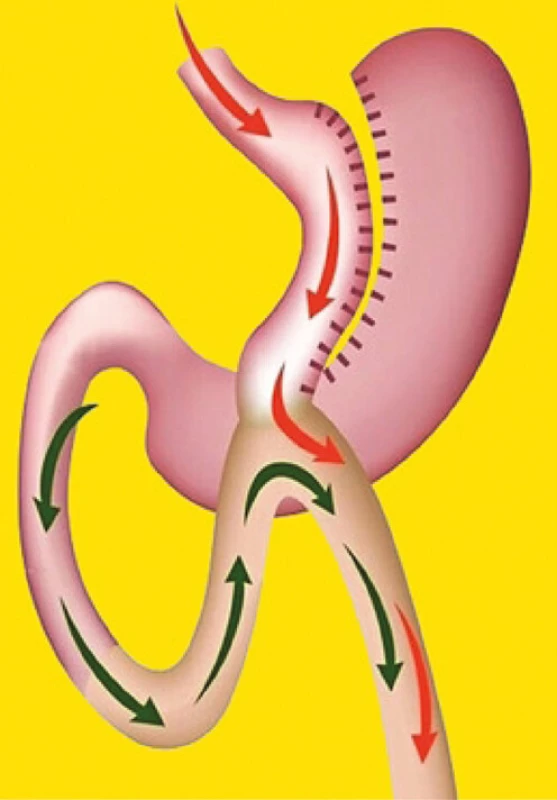
Biliopankreatická diverze (BPD) je jediná čistě malabsorpční bariatrická operace. Jedná se o zcela nejradikálnější typ operace a celosvětově se provádí v menší míře. Jsou prováděny BPD několika typů a modifikací. V případě BPD typu duodenálního switche je provedena resekce žaludku typu sleeve gastrectomy. Zažívací trakt je přerušen 5 cm za pylorem a na toto místo je našita alimentární klička v délce 250 cm. Distální dvanácterník je slepě uzavřen. Následně je provedena rekonstrukce zažívacího traktu gastroenteroanastomózou typu Roux‑Y. Alimentární tenká střevní klička je dlouhá 250 cm a biliopankreatická klička je napojena na alimentární kličku koncem do strany 80–120cm od céka. Tím je zajištěno výrazné snížení vstřebávání živin, především tuků (Obrázek 4). V některých případech je DBP/DS prováděna ve dvou krocích. Nejprve se provede SG, následně v časovém odstupu se převede restriktivní metoda SG na metodu malabsorpční.
Na některých pracovištích se provádí další, čistě restriktivní operace – vertikální gastrická plikace. Po uvolnění velkého zakřivení žaludku a po zavedení kalibrační sondy (36 F–42 F) se téměř celá žaludeční stěna od velkého zakřivení směrem k malému zakřivení žaludku invertuje, zabalí dovnitř. Okraje zadní a přední stěny žaludku takto zanořeného velkého zakřivení se pomocí monofilního nevstřebatelného pokračujícího stehu sešijí k sobě. Žaludek se vlastně vyplní jeho vlastní stěnou a tím dojde k restrikci objemu žaludku na 150–200 ml (Obr. 5) (3, 17).
Image 4. Biliopankreatická diverze 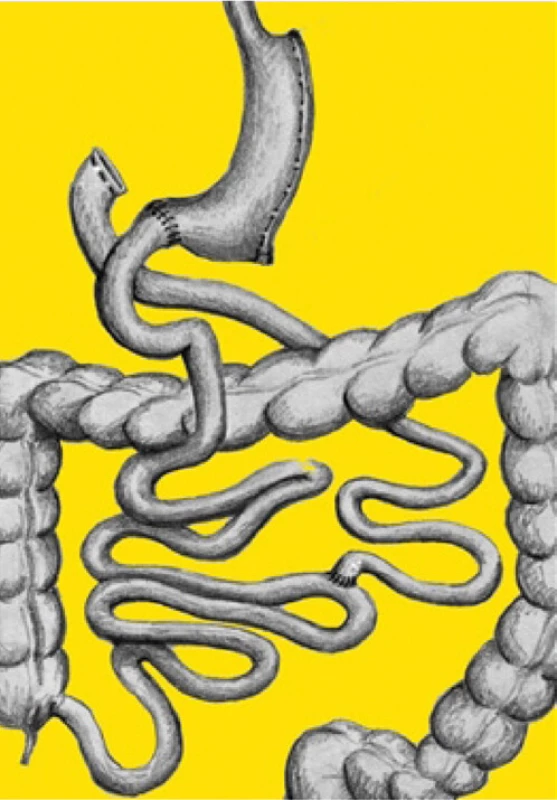
Image 5. Vertikální gastrická plikace 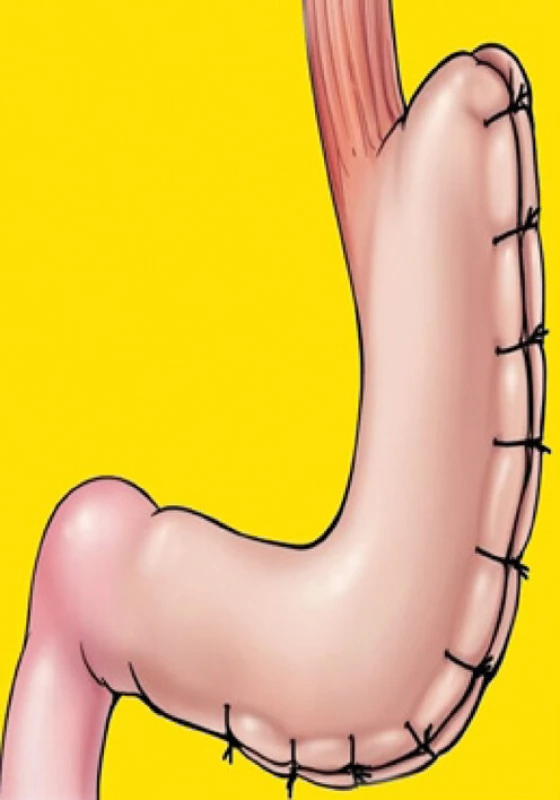
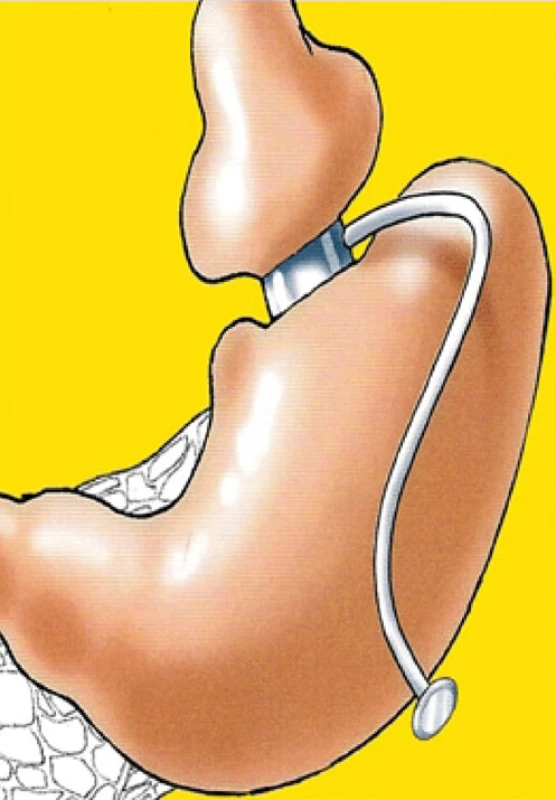
Adjustabilní žaludeční bandáž (AGB) je dnes již méně často používanou restriktivní metodou, vzhledem k tomu, že u velké části jedinců po této metodě dochází k rekurenci těžké obezity a zároveň je metoda gastrické bandáže zatížena vyšším procentem reoperací ve srovnání s ostatními bariatrickými metodami. Při AGB se kontinuita zažívacího traktu zásadně nemění. Principem bandáže je výrazně zpomalit příjem stravy a tím snížit i její celkový objem. Bandáží se rozdělí žaludek na dvě části do tvaru nesouměrných přesýpacích hodin. Horní část žaludku nad bandáží by měla mít objem kolem 25ml. Pod bandáží zůstává ostatní část žaludku, která se nemění. Horní část žaludku komunikuje přes bandáží zúženou část žaludku s jeho zbytkem. Strava se přes tento úsek dostává do další části žaludku velmi pomalu. Vlastní bandáž má tři části: silikonový kroužek se zámkem, který je na vnitřní straně vybaven podlouhlým balonkem propojeným tenkou hadičkou s portem, který se při operaci umísťuje do podkoží. Následně je možné přes tento systém bandáž doplňovat fyziologickým roztokem – adjustovat – a tím individuálně nastavit těsnost utažení bandáže kolem proximální části žaludku (Obr. 6) (3).
Diskuze
Bariatrie změní anatomické poměry zažívacího traktu a tyto změny se v zásadě projevují třemi základními efekty. Prvním je restrikce, která spočívá ve zmenšení objemu žaludku. Restrikce vede sama o sobě ke kvantitativní, ale i kvalitativní změně ve složení konzumované potravy. Druhým efektem je maldigesce, která může být důsledkem resekce žaludku a relativního úbytku parietálních buněk, produkujících kyselé žaludeční šťávy, a také buněk hlavních, které tvoří enzym pepsinogen, jenž se v kyselém prostředí žaludku konvertuje na aktivní pepsin. Třetím efektem je malabsorpce, vedoucí ke snížení vstřebávání živin v závislosti na zkrácení pasáže tráveniny tenkým střevem, vyřazení úseků tenkého střeva z kontaktu s tráveninou (týká se vždy duodena a proximálního jejuna v různé délce), a mísení tráveniny s trávicími enzymy.
Bariatrická chirurgie v posledním desetiletí prokázala svou nezastupitelnou úlohu v léčbě pacientů s těžkou obezitou, a to nejen vlastním snížením hmotnosti, ale i přímým vlivem na řadu přidružených onemocnění. Tuto skutečnost dokládají mimo jiné studie SOS (Swedish Obesity Study) (18, 19), která porovnávala dlouhodobé vlivy konzervativní a chirurgické léčby obezity. Skupina léčená chirurgicky vykazovala signifikantně větší a rychlejší pokles hmotnosti oproti konzervativnímu postupu. S větším poklesem hmotnosti se výrazněji snižovala preva ‑ lence přidružených onemocnění a komplikací obezity, jako je diabetes 2. typu, arteriální hypertenze, spánková apnoe, kloubní onemocnění a řada dalších komorbidit. Studie zároveň prokázala výrazné zvýšení kvality života (QoL) ve vztahu ke zlepšení celkového zdraví.
Na základě získaných zkušeností z této i z řady jiných studií bylo doporučeno vycházet při dlouhodobém hodnocení efektu metody na redukci hmotnosti z procentuálního poklesu nadváhy (EWL – Excess Weight Loss – tj. procentuální pokles nadváhy v průběhu léčby). Pokles hmotnosti po bariatrických operacích je nejčastěji hodnocen jako: % EBWL (Exces Body Weight Loss – percentuální snížení nadváhy) – % EBWL = [(celková hmotnost v kg – pooperační hmotnost v kg) / počáteční nadváha v kg] × 100. Nebo % EBMIL (Exces Body Mass Index Loss – procentuální snížení nadměrného BMI – tedy rozdílu od normy – BMI 25) – % EBMIL = 100 – [(pooperační BMI – 25/počáteční BMI – 25) × 100]. Například u současné nejpopulárnější B/M metody SG je ve studiích uváděn průměrný % EBWL mezi 59,3 % – 72,5 % v průběhu dvou a více let.
V roce 2009 Buchwald ve své meta‑analýze poklesu hmotnosti a zlepšení či vyléčení DM2 po bariatricko‑metabolických operacích shrnul výsledky z 621 studií. V těchto studiích bylo celkem hodnoceno 135 246 pacientů (4). Mimo jiné byl hodnocen efekt biliopankreatické diverze, gastrického bypassu nebo gastrické bandáže na dlouhodobé zlepšení či vyléčení DM2 a signifikantního poklesu hmotnosti. Celkový průměrný pokles hmotnosti po bariatrické operaci bez rozdílu metody a času operace byl 38,5 kg, 55,9 % EBWL (excess body weight lost). Do dvou let od operace byl průměrný pokles hmotnosti 36,6 kg, 53,8 % EBWL a více než 2 roky po operaci byl průměrný pokles hmotnosti o 41,6 kg, 59 % EBWL. Nejvýraznější pokles hmotnosti byl o BPD, pak po GBP a naposledy po AGB. Dále Buchwald uvádí na základě výsledků 621 studií vyléčení či zlepšení DM2 v 86,6 %. Nejlepších výsledků v chirurgické léčbě DM2 bylo dosaženo ve skupině BPD/DS (95,1 %). Po GBP došlo vymizení DM2 u 80,3 % a po AGB 56,7 % obézních diabetiků (19). Noca ve své prospektivní studii udává vyléčení DM2 po GBP u 60 % nemocných a u 75,8 % diabetiků došlo k vyléčení po SG (4). Téměř u všech morbidně obézních nemocných došlo po bariatrické operaci k výraznému zlepšení, respektive vyléčení metabolického syndromu a s ním souvisejících onemocnění (4, 20).
Pacientům před a po bariatrii je opakovaně doporučována změna životního stylu, stravovacích návyků a dále se doporučuje výrazné zvýšení energetického výdeje cvičením, sportem. Pacientům po bariatrii je opakovaně vysvětlováno, že je důležité pravidelně docházet na kontroly.
Vzhledem k tomu, že bariatrie radikálně mění anatomii a tím i fyziologii zažívacího traktu, je v různém časovém odstupu od operace třeba počítat s eventualitou rozvoje nutričního deficitu ve spektru makro - ale i mikro nutrientů, nebo vzniku pozdních komplikací. Proto je důležité tyto pacienty po bariatrii celoživotně sledovat v odborných ambulancích. Chirurgické kontroly se provádějí po zahojení a obnově funkce zažívacího traktu v intervalu tří měsíců první rok, pak po šesti měsících. Od třetího roku po operaci jsou doporučovány kontroly u bariatrického chirurga minimálně jednou ročně. Jedinec po bariatrii by měl být trvale sledován v obezitologické nebo diabetologické ambulanci. Sledování se zahajuje měsíc po operaci a v průběhu 1. roku mají být kontroly nejdéle po 3 měsících, v dalším roce každého půl roku a poté každoročně. V prvních týdnech po operaci je třeba kontrolovat dostatečný příjem bílkovin, zvláště u nemocných po bypassových operacích. Perorální suplementace vitaminů a stopových složek potravy by měla být prováděna rutinně tak, aby se vyrovnal jejich možný omezený příjem a vstřebávání. Jednou ročně by měla být provedena laboratorní kontrola metabolismu a stavu výživy, zahrnující: glykemii nalačno (u diabetiků také glykovaný hemoglobin), elektrolyty, testy jaterních funkcí, funkční stav ledvin, hladiny vitaminu B1 , folátu, vitaminu B12, 25(OH) vitaminu D3 , ferritinu, parathormonu a albuminu, eventuálně dalších hodnot. Dále by měl být vyšetřen krevní obraz, hladina hemoglobinu a kalcia. Podle výsledků těchto testů může být třeba korekce těchto deficitů perorální suplementací, respektive parenterálním podáním vitaminů a stopových prvků (8).
U bypassových operací je třeba vzít v úvahu i změnu vstřebávání těch medikamentů, které se vstřebávají v horní části trávicí trubice. Při nedodržování omezení tuků ve stravě může být po bypassech přítomna průjmovitá stolice.
V prvních týdnech po bariatrii jsou u diabetiků doporučovány čas ‑ tější kontroly glykemií, vzhledem k tomu, že může docházek k rychlému zlepšování DM2 a potřeba antidiabetik, respektive inzulinu může klesat.
Závěr
Léčbou obezity se v současnosti zabývají jednotlivci i velké instituce. Jednou z možností léčby morbidní obezity je chirurgická léčba, ke které jsou indikováni především nemocní s těžkým stupněm nadváhy (BMI > 40 kg/m2 ) u nichž selhala konzervativní léčba, eventuálně nemocní s nadváhou těžšího stupně (BMI > 35 kg/m2 ), která je spojena se závažnými komplikacemi oběhovými, metabolickými či pohybovými (21).
Na závěr je vhodné zdůraznit, že k bariatrii jsou dnes nemocní indikováni multioborovým týmem, ve kterém by neměl chybět chirurg, obezitolog, diabetolog, psycholog, nutriční specialista eventuálně v závislosti na zdravotním stavu pacienta i další specialista. Je třeba změnit názor a začít nahlížet na diabetes 2. typu jako na nemoc, kterou lze pomocí metabolické chirurgie vyléčit, respektive dlouhodobě zlepšit.
Podpořeno MO1012
KORESPONDENČNÍ ADRESA AUTORA:
prof. MUDr. Mojmír Kasalický, CSc.,
Chirurgická klinika 2. LF UK a ÚVN,
U Vojenské nemocnice 1200,
169 02 Praha 6 – Střešovice
Cit. zkr: Vnitř Lék 2020; 66(8): 472–477
Článek přijat redakcí: 28. 8. 2020
Článek přijat po recenzích: 3. 11. 2020
Sources
1. Angrisani L, et al. (2015). Bariatric Surgery Worldwide 2014. Obes Surg, 25(10): 1822–1832.
2. Navarrete SA, Leyba JL, et al. Laparoscopic sleeve gastrectomy with duodenojejunal bypasses for the treatment of type 2 diabetes in non‑obese patiens: technice and prelimitary results. Obes Surg 2011; 5 : 663–667.
3. Kasalický, M. Bariatrie, chirurgická léčba obezity a cukrovky, 2018, Maxdorf Praha, ISBN 978-80-7345-593-4.
4. Buchwald H, Estok R, Fahrbach K, et al. (2019). Weight and type 2 diabetes after bariatric surgery: systematic review and meta‑analysis. Am J Med,122 : 248–256.
5. Buchwald H, et al. Metabolic Surgery. New York, Grune a Stratton, 1978.
6. Kasalicky M. (2012). Pohled na současnou bariatricko‑metabolickou chirurgii. Rozhl Chir, 91(1): 5–11.
7. Di Lorenzo N, Antoniou SA, Batterham RL, el al. Clinical practice guidelines of the European Association for Endoscopic Surgery (EAES) on bariatric surgery: update 2020 endorsed by IFSO‑EC, EASO and ESPCOP. Surg Endosc 2020, DOI 10.1007/s00464-02007555-y. ISSN 0930-2794.
8. Fried M, Gryga A, Herlesova J, et al. Obecné indikace a kontraindikace k bariatrii. Roz ‑ hl Chir 2013; 92 : 41–44.
9. Benedix F, Westphal S, Patschke E, et al. Weight Loss and Changes in Salivary Ghrelin and Adiponectin: Comparison Between Sleeve Gastrectomy and Roux‑en‑Y Gastric Bypass and Gastric Banding. Obes Surg, 2011; 21 : 616–624.
10. Ramos A, Neto MG, Galvao M, et al. Laparoscopic great curvature placation: Initial results of an alternative restrictive bariatric procedure. Obes Surg 2010; 20 : 913–918.
11. Gagner M, Hutchinson C, Rosenthal R. (2016). Fifth International Consensus Conference: current status of sleeve gastrectomy. Surg Obes Relat Dis, 12 : 750–756.
12. Scopinaro N, Adami FG, Papadia FS, et al. The effects of biliopancreatic diversion on type 2 diabetes mellitus in patients with mild obesity (BMI 30–35 kg/m2 ) and simple overweight (BMI 25–30 kg/m2): A prospective controlled study. Obes Surg 2011; 21 : 880–888.
13. Benedix F, Westphal S, Patschke E, et al. Weight Loss and Changes in Salivary Ghrelin and Adiponectin: Comparison Between Sleeve Gastrectomy and Roux‑en‑Y Gastric Bypass and Gastric Banding. Obes Surg, 2011; 21 : 616–624.
14. Benedix F, Westphal S, Patschke E, et al. Weight Loss and Changes in Salivary Ghrelin and Adiponectin: Comparison Between Sleeve Gastrectomy and Roux‑en‑Y Gastric Bypass and Gastric Banding. Obes Surg, 2011; 21 : 616–624.
15. Singla V, Aggarwal S, Singh B, et al. Outcomes in super obese patients undergoing one anastomosis gastric bypass or laparoscopic sleeve gastrectomy. Obes Surg. 2019; 29(4): 1242–1247.
16. Sinclair P, Docherty N, et al. Metabolic Effects of Bariatric Surgery. Clin Chem. 2018; 64(1): 72–81. DOI: 10.1373/clinchem.2017.27233.
17. Bradnova O, Kyrou I, Hainer V, et al. Laparoscopic greater curvature plication in morbidly obese women with type 2 diabetes: effects on glucose homeostasis, postprandial triglyceridemia and selected gut hormones Obes Surg 2014; 24(5): 718–726. doi: 10.1007/ s11695-013-1143-4.
18. Sjöström L, Lindroos AK, Peltonen M, Torgerson J, Bouchard C, Carlsson B, et al. Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med. 2004; 351(26): 2683–2693.
19. Sjöström L, Narbro K, Sjöström CD, Karason K, Larsson B, Wedel H, et al. Effects of bari ‑ atric surgery on mortality in Swedish obese subjects. N Engl J Med. 2007; 357(8): 741–752.
20. Nocca D, Guillaume F, Noel P, et al. Impact of laparoscopic sleeve gastrectomy and la ‑ paroscopic gastric bypass on HbA1c blood level and pharmacological tratment of type 2 diabetes mellitus in severe or morbidly obese patiens. Results of a multicenter prospective study at 1 year. Obes Surg 2011; 21 : 738–743.
21. De Luca M, Angrisani L,Himpens J. Indications for Surgery for Obesity andWeight‑Related Diseases: Position Statements from the International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO). Obes Surg, 2016 : 1659–1696. DOI 10.1007/ s11695-016-2271-4.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2020 Issue 8-
All articles in this issue
- Změny farmakokinetiky léčiv u obézních pacientů
- Chirurgická léčba těžké obezity – bariatrie
- Současnost a perspektivy farmakoterapie obezity
- Fyzická aktivita v léčbě obezity v praxi
- Jak léčit obézního hypertonika?
- Suplementácia vitamínu D ako dôležitý faktor v prevencii a liečbe ochorenia COVID-19: aké máme dôkazy?
- Protidestičková léčba v sekundární prevenci nekardioembolických ischemických mozkových cévních příhod
- Věkem podmíněná remodelace myokardu: mýtus nebo realita?
- Fixní kombinace rosuvastatinu s ezetimibem
- Vplyv ageizmu na správnosť indikácie antikoagulancií u seniorov s fibriláciou predsiení v práci kardiologickej ambulancie medzi rokmi 2012 a 2017
- Akutní infekce, žilní trombóza a doporučená tromboprofylaxe
- Hypogonadismus obézních mužů
- Péče o hospitalizovaného dialyzovaného pacienta z pohledu internisty
- Monitorování farmakokinetiky infliximabu u idiopatických střevních zánětů
- Heparínom indukovaná trombocytopénia a aktuálne možnosti liečby – prehľad literatúry
- Neobvyklá manifestace CMV infekce – cirkulární stenóza žaludku
- Nebezpečí číhající v mořích – komplikace setkání s jedovatou rybou ropušnicí obecnou (Scorpion fish)
- Disekcia ascendentnej aorty, diagnóza na ktorú treba myslieť
- Prof. Jiří Šonka a obezitologie
- Molekula erdostein společnosti Recipharm byla s pozitivním výsledkem testována jako součást léčby pacientů s COVID-19
- Antioxidační a bronchoprotektivní účinek erdosteinu
- Zkrácená informace o přípravku ERDOMED
- K 100. výročí narození prof. MUDr. Jiřího Šonky, DrSc.
- 2020: rok, kdy ambulantní internisté vzali budoucnost do svých rukou. Konečně!
- Programy kvality Q‑OSTEOPORÓZA a Q‑DYSLIPIDEMIE – cesta k dlouhodobé stabilitě v oboru
- 110. výročí narození primáře Kadeřábka
- Role metabolického syndrome v indukci chronické pankreatitidy po první atace akutní pankreatitidy – multicentrická studie
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Péče o hospitalizovaného dialyzovaného pacienta z pohledu internisty
- Změny farmakokinetiky léčiv u obézních pacientů
- Heparínom indukovaná trombocytopénia a aktuálne možnosti liečby – prehľad literatúry
- Nebezpečí číhající v mořích – komplikace setkání s jedovatou rybou ropušnicí obecnou (Scorpion fish)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career