-
Medical journals
- Career
Vplyv pridania fytosterolu ku hypolipidemickej liečbe statínom na veľkosť lipoproteínových partikúl u pacientov s veľmi vysokým kardiovaskulárnym rizikom
Authors: Andrej Dukát 1; Ján Gajdošík 2; Peter Sabaka 1; David Baláž 1; Lucia Mistríková 3; Stanislav Oravec 1; Peter Gavorník 1; Ľudovít Gašpar 1
Authors‘ workplace: II. interná klinika LF UK a UN Bratislava, Slovenská republika, prednosta doc. MUDr. Ľudovít Gašpar, CSc. 1; Neštátna ambulancia pre dospelých v Nových Zámkoch, Slovenská republika, vedúci pracovník prof. MUDr. Ján Gajdošík, CSc. 2; Východoslovenský ústav srdcových a cievnych chorôb, a. s., Košice, Slovenská republika, predseda predstavenstva MUDr. František Sabol, PhD. 3
Published in: Vnitř Lék 2015; 61(5): 398-400
Category: Original Contributions
Overview
Napriek významným pokrokom v diagnostike a liečbe kardiovaskulárnych ochorení ich globálne riziko a proporcia ich klinických foriem zostáva veľmi vysoká. Veľká časť pacientov stále nedosahuje potrebné požadované cieľové hodnoty lipidov v sére, i napriek liečbe statínom. Nízka je adherencia na preventívne programy s fyzickým tréningom a diétou, takže patologický proces aterotrombózy u nich pokračuje. Jednou z možností liečby by mohla byť aj kombinovaná hypolipidemická liečba. V práci sme stanovovali veľkostí lipoproteínových partikúl pomocou metódy Lipoprint u pacientov liečených monoterapiou statínom s pridaním fytosterolu do liečby. Lipoproteínový profil sa u pacientov s veľmi vysokým kardiovaskulárnym rizikom počas kombinovanej liečby zmenil a jeho priaznivejšie ovplyvnenie by mohlo viesť ku zníženiu ich reziduálneho rizika.
Kľúčové slová:
fytosteroly – hypolipidemiká – kardiovaskulárna farmakoterapia – lipoproteíny – statínyÚvod
Aj keď v posledných desaťročiach došlo ku významným pokrokom v diagnostike a liečbe kardiovaskulárnych ochorení, naďalej zostáva vysoké globálne riziko týchto ochorení a aj proporcia nedetekovaných jej subklinických foriem. Svoj dopad to má aj na mortalitu, ktorá na Slovensku patrí už dlhodobo vôbec k najvyšším v Európe. Veľký význam pre naše vedomosti o stave kardiovaskulárnej morbidity i mortality predstavujú epidemiologické štúdie [1,2]. Umožnili zahájiť aj cielenú kardiovaskulárnu intervenciu [3]. Avšak tiež ukázali, že veľká časť pacientov nedosahuje potrebné požadované cieľové hodnoty parametrov podľa odporúčaní, nie je schopná dlhodobo dodržať plány liečby, polovica neadheruje na cielené sekundárne preventívne liečebné programy a aj u tých, ktorí sú liečení, patologický proces základného ochorenia aterotrombózy ďalej progreduje [4]. Naďalej zostáva u pacientov s vysokým kardiovaskulárnym rizikom veľmi vysoké reziduálneho riziko [5,6]. Z hľadiska sekundárnej prevencie dyslipidémie základom liečby vysokorizikových pacientov sú statíny [7], ale ukazujú sa aj iné možnosti – kombinovaná hypolipidemická liečba [8].
Súbor pacientov a metódy
Epidemiologické sledovanie „First Step“ sledovalo vzorku 171 pacientov s 87 % už diagnostikovanou dyslipidémiou v minulosti a s 13 % novozistených pacientov s touto diagnózou z ambulancií všeobecného lekára pre dospelých, 96 žien (56 %) a 75 mužov (44 %) s priemerným vekom 55,5 roka. Priemerný BMI mali pacienti 28,24 a obvod pása mali v priemere 95,5 cm. V liečbe na odporúčanej diéte bolo 73 % pacientov a 36 % pacientov bolo vo veľmi vysokom a vysokom kardiovaskulárnom riziku (SCORE risk) a boli aj liečení statínom. Pacienti boli liečení atorvastatínom, pričom priemerná dávka u liečených pacientov vo vzorke bola 20 mg atorvastatínu denne. Až celých 18 % pacientov vo vysokom riziku bolo napriek poučeniam lekárov aj fajčiarmi. Pacienti boli sledovaní v ambulanciách svojich praktických lekárov raz štvrťročne, kedy boli sledované jednotlivé merateľné rizikové faktory a podľa ich výsledkov bola aj upravovaná ich medikamentózna liečba.
Zo základného súboru bola vybraná skupina 29 mužov s prítomným veľmi vysokým kardiovaskulárnym rizikom (všetko predstavovali pacienti už po prekonanej kardiovaskulárnej príhode), u ktorých napriek liečbe uvedeným statínom a dávke nedošlo ku dosiahnutiu požadovaných cieľových hladín podľa našich národných odporúčaní pre liečbu hyperlipidémie a mali vysoké reziduálne kardiovaskulárne riziko. Charakteristiky sledovaného súboru sú uvedené v nasledujúcom prehľade.
Charakteristiky sledovaného súboru pacientov
- n = 29 (M)
- vek: 62,5 ± 9,6 roka
- BMI: 26,1 ± 3,75
- obvod pása: 97,5 ± 8,5 cm
- krvný tlak: 142,5 ± 4,5/86,5 ± 3,5 mm Hg
- dĺžka trvania kardiovaskulárneho ochorenia: 8,6 ± 6,25 roka
- liečba statínom: (atorvastatín 20 mg denne)
- liečba fytosterolom: (800 mg 2krát denne)
- trvanie kombinovanej liečby statín + fytosterol: 12 ± 1 týždňov
U všetkých bolo realizované stanovenie veľkostí subfrakcií lipoproteínových partikúl podľa popísanej metódy Lipoprint Quantimetrics USA, ktorá FDA doporučila na meranie v biologických systémoch v praxi [9,10].
Sledované lipidové parametre boli štatisticky vyhodnotené neparametrickými testami podľa Kruskala-Wallisa a podľa Dunna.
Štúdia First step bola schválená Etickou komisiou a všetci zúčastnení podpísali písomný informovaný súhlas.
Výsledky
Kombinovaná hypolipidemická liečba statínom a fytosterolom v kontrole dyslipidémie ukázala na niektoré možné výhody, než sú pri monoterapii statínom. Výsledky z merania veľkostí jednotlivých lipoproteínových častíc sú uvedené v tab.
Table 1. Lipidy a veľkosti lipoproteínových častíc pri kombinovanej liečbe statínom a fytosterolom pred a po 3-mesačnej liečbe 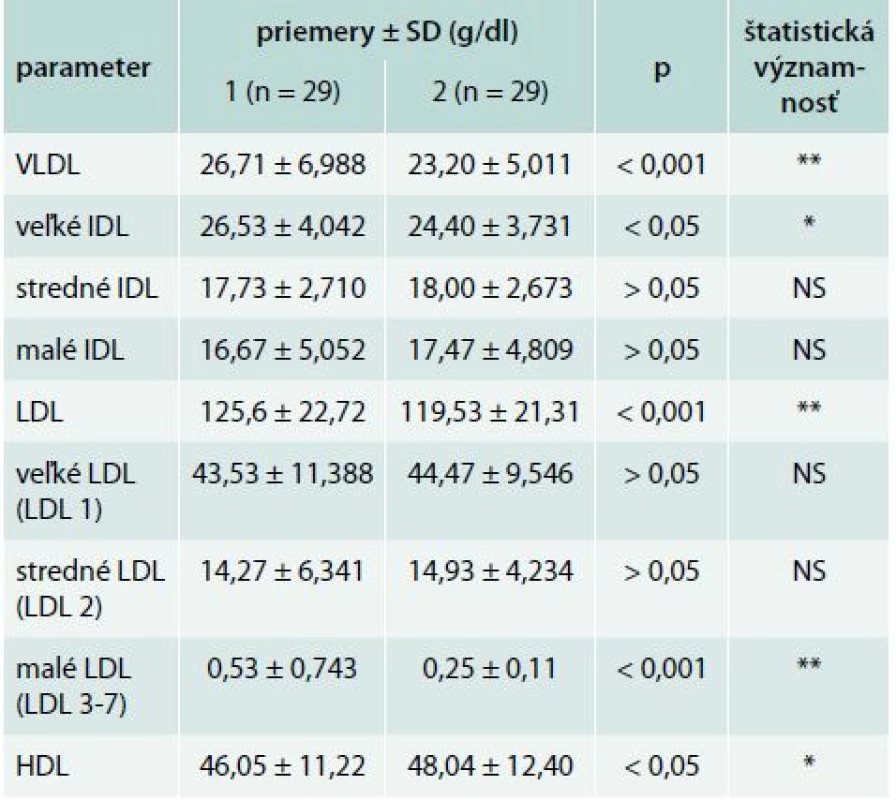
Už krátkodobá liečba v kombinácii viedla ku významnému ovplyvneniu nielen celkovej hladiny LDL-cholesterolu, ale najmä malých denzných partikúl. Liečbou sa dosiahlo aj ovplyvnenie VLDL a veľkých IDL-častíc, ktoré tiež predstavujú aterogénny potenciál. Za priaznivý ukazovateľ možno tiež hodnotiť aj mierne zvýšenie celkovej hladiny HDL-cholesterolu v tejto sledovanej skupine pacientov.
Po 3 mesiace trvajúcej liečby sme nezaznamenali zmeny v hodnotách krvného tlaku, ani v somatometrických ukazovateľoch. Znášanlivosť hodnotená pomocou dotazníku ukázala, že kombinovaná liečba bola dobre tolerovaná. Až 61 % ju hodnotilo výborne, 25 % ako veľmi dobrú a 12 % ako dobrú. Vedľajšie nežiaduce účinky hlásili 4 pacienti (1 cefalgiu, 1 hnačku a 2 únavu a bolesť svalov). Tieto príznaky však neviedli týchto pacientov ku potrebe prerušenia liečby.
Diskusia
Epidemiologické, klinické, genetické a experimentálne štúdie celkom konzistentne preukázali, že zvýšený LDL-cholesterol je spojený s aterosklerózou a zvýšeným rizikom ICHS. Tento kauzálny vzťah bol opakovane potvrdený i v známej Framinghamskej štúdii [11]. Dokázalo tiež, že riziko kardiovaskulárnych príhod stúpa lineárne so stúpajúcou hodnotou LDL-cholesterolu. Medicína dôkazov jasne preukázala prospešnosť hypolipidemickej liečby statínmi pre pacientov s vysokým a veľmi vysokým kardiovaskulárnym rizikom [12], napriek tomu v klinickej praxi existujú veľmi veľké rezervy [13].
Napriek statínovej liečbe pretrváva však u vysokorizikových pacientov reziduálne kardiovaskulárne riziko. Znamená to, že u pacienta dôjde ku výskytu závažnej kardiovaskulárnej príhody napriek liečbe statínom (v štandardnej, alebo intenzifikovanej dávke), vyskytne sa aj u pacientov, ktorí dosiahli liečbou požadované cieľové hodnoty, a aj u tých, ktorí boli na optimálnej liečbe vrátane antihypertenzív, antitrombotík, hypolipidemík a dodržiavaniu štýlu života [5]. Reziduálne kardiovaskulárne riziko predstavuje závažný problém, nakoľko aj napriek farmakoterapii statínmi i vo vysokých denných dávkach je stále vysoké. Problémom monoterapie je aj vysoká interindividuálna variabilita odpovede na statíny v percentuálnom znížení LDL-cholesterolu. Monoterapia statínmi nedokáže udržať trvalo cieľové hodnoty lipidov. Podaním statínu sa významne zníži endogénna syntéza cholesterolu, ktorá je však kompenzovaná významne zvýšenou absorpciou cholesterolu z čreva. Logicky je teda odôvodnená kombinácia hypolipidemík na dosiahnutie potrebného aditívneho účinku, ktorej výsledky už priniesla aj medicína dôkazov v súčasnosti [8].
Komplexnejším ovplyvnením viacerých komponentov lipidového spektra a ich podielu na celkovom aterogénnom potenciáli je možné očakávať od kombinácie hypolipidemík aj zníženie vysokého reziduálneho kardiovaskulárneho rizika u vybraných vysokorizikových pacientov [14].
Záver
U malej nami sledovanej skupiny pacientov už po prekonanej závažnej kardiovaskulárnej príhode sú napriek liečbe statínom u nich prítomné znaky aterogénnej dyslipidémie pri presnejšej analýze ich lipoproteínového spektra.
V liečbe tejto skupiny pacientov s veľmi vysokým kardiovaskulárnym rizikom okrem dokázaných známych nefarmakologických možností liečby, ako sú diéta, úprava nadhmotnosti a telesné cvičenie, je hneď na začiatku už indikovaná hypolipidemická liečba statínom [12]. Ukazuje sa však, že monoterapia statínmi nemusí v tejto skupine pacientov plne postačovať (ani pri intenzifikácii liečby vysokými dávkami statínu). Liečba na ovplyvnenie spektra aterogénnej dyslipidémie si bude zrejme vyžadovať aj kombinovanú hypolipidemickú liečbu.
Kombinovaná liečba statínom a fytosterolom viedla ku zlepšeniu lipidového profilu, predovšetkým ku priaznivému ovplyvneniu najaterogénnejších lipoproteínových partikúl. Oproti monoterapii statínom liečba priniesla i aditívny benefit, keďže obe modality liečby pôsobia na iných miestach v regulácii hladín lipidov v sére.
Liečbu fytosterolmi je možné zahájiť aj v prípadoch statínovej intolerancie, alebo nízkej adherencie na statínovú liečbu [15]. V skupine nami sledovaných vysokorizikových pacientov bola liečba efektívna a pacientmi dobre tolerovaná.
Práca bola podporená grantom „First step Actavis Slovakia“.
prof. MUDr. Andrej Dukát, CSc., FRCP
andrej.dukat@sm.unb.sk
II. interná klinika LF UK a UN Bratislava, Slovenská republika
www.unb.sk
Doručeno do redakce 28. 2. 2015
Přijato po recenzi 8. 4. 2015
Sources
1. Štulc T, Šnejdrlová M, Češka R. Prevence kardiovaskulárních onemocnění v běžné klinické praxi: lze dosáhnout zlepšení? Vnitř Lék 2014; 60(11): 931–936.
2. Vrablík M, Chmelík Z, Lánská V. Kardiovaskulární rizikový profil u 40letých mužů a 50letých žen v České republice: výsledky průřezové studie. Vnitř Lék 2014; 60(11): 991–998.
3. Rosolová H, Nussbaumerová B. Markery reziduálního kardiovaskulárního rizika. Vnitř Lék 2014; 60(11): 937–941.
4. Kones R. Redung residual risk: modern pharmacochemistry meets old-fas-hioned lifestyle and adherence improvement. Ther Adv Cardiovasc Dis 2013; 7(3): 169–182.
5. Fruchart JCh, Sacks FM, Hermans MP et al. The Residual Risk Reduction Initiative: a call to action to reduce residual vascular risk in dyslipidemic patients. Diab Vasc Dis Res 2008; 5(4): 319–335.
6. Dukát A. Reziduálne kardiovaskulárne riziko —závažný problém, ktorý si bude vyžadovat nové liečebné prístupy. Cardiol 2008; 17(6): 229–233.
7. Hradec J, Bultas J, Kmínek A et al. How are statins used in the Czech Republic? STEP survey – results. Cor Vasa 2011; 53(10): 527–534.
8. Špinar J, Špinarová L, Vítovec J. Improved Reduction of Outcomes: Vytorin Efficacy International Trial (studie IMPROVE-IT). Vnitř Lék 2014; 60(12): 1095–1101.
9. Oravec S, Dukát A, Reinoldová O et al. Zmeny v lipoproteínovom spektre pri končatinovo-cievnej ischemickej chorobe. Vnitř Lék 2010; 56(6): 620–623.
10. Oravec S, Dukát A, Gavorník P et al. Lipoproteínový profil séra pri novozistenej artériovej hypertenzii. Úloha aterogénnych lipoproteínov v patoge-néze ochorenia. Vnitř Lék 2010; 56(9): 967–971.
11. Andersson Ch, Lyass A, Vasan R et al. Long-term risk of cardiovascular events across a spectrum of adverse major plasma lipid combinations in the Framingham Heart Study. Am Heart J 2014; 168(6): 878–883.
12. Jhamnami S, Patel D, Heimlich L et al. Meta-Analysis of the Effects of Life-style Modifications on Coronary and Carotid Atherosclerotic Burden. Am J Cardiol 2015; 115(2): 268–275.
13. Rodriguez F, Olufade T, Heithoff K et al. Frequency of High-Risk Patients Not Receiving High-Potency Statin (from a Large Managed Care Database). Am J Cardiol 2015; 115(2): 190–195.
14. Goliasch G, Oravec S, Blessberger H et al. Relative importance of different lipid risk factors for the development of myocardial infarction at a very young age (≤ 40 years of age). Eur J Clin Invest 2012; 42(6): 631–636.
15. Panza GA, Taylor BA, Roman W et al. Changes in Muscle Strenght in Patients With Statin Myalgia. Am J Cardiol 2014; 114(8): 1215–1216.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2015 Issue 5-
All articles in this issue
- Vliv spironolaktonu u pacientů se srdečním selháním a zachovalou funkcí levé komory – studie TOPCAT
- Nová verze klasifikace plicní hypertenze
- Hypertenze u žen
- Vplyv pridania fytosterolu ku hypolipidemickej liečbe statínom na veľkosť lipoproteínových partikúl u pacientov s veľmi vysokým kardiovaskulárnym rizikom
- Hypertenze bílého pláště a maskovaná hypertenze
- Personalizovaná farmakoterapie digoxinem
- Kontroverze kolem betablokátorů
- Je potřeba léčit agresivně fibrilaci síní?
- Význam kyseliny močové a terapie alopurinolem v ovlivnění kardiovaskulárních onemocnění
- Ambulantní léčba žilní plicní embolie
- Současný stav a budoucnost péče o nemocné s vrozeným srdečními vadami
- Inhibice systému renin-angiotenzin-aldosteron u srdečního selhání aneb od obecného souhlasu (CONSENSUS) po vzorec myšlení (PARADIGM-HF)
- Hemokoagulace – nové pohledy na starou kaskádu
- Primární hyperaldosteronizmus: problémy diagnostických přístupů
- Neurokardiologie nebo kardioneurologie – nová specializace budoucnosti?
- Feochromocytom – proč je jeho časná diagnóza pro pacienta důležitá?
- Nakolik jsme schopni dosáhnout současně platných cílových hodnot LDL-cholesterolu v sekundární prevenci ischemické choroby srdeční
- Čo môže zapríčiniť diabetes
- Hyperosmolární hyperglykemický stav
- Kombinační léčba hypertenze 2015
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Hyperosmolární hyperglykemický stav
- Hemokoagulace – nové pohledy na starou kaskádu
- Význam kyseliny močové a terapie alopurinolem v ovlivnění kardiovaskulárních onemocnění
- Hypertenze u žen
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

