-
Medical journals
- Career
Regionální migrující osteoporóza – diferenciálně diagnostický problém
Authors: I. Žofková 1; J. Hrbáč 3; J. Dostál 4; J. Šprindrich 2
Authors‘ workplace: Endokrinologický ústav Praha, ředitelka doc. MU Dr. Běla Bendlová, CSc. 1; Radiodiagnostická klinika 3. lékařské fakulty UK a FN Královské Vinohrady Praha, přednosta doc. MU Dr. Václav Janík, CSc. 2; Oddělení nukleární medicíny Slezské nemocnice v Opavě, p. o., Opava, přednosta prim. MU Dr. Jiří Hrbáč 3; Oddělení radiologické Slezské nemocnice v Opavě, p. o., Opava, přednosta prim. MU Dr. Milan Cvek 4
Published in: Vnitř Lék 2013; 59(9): 841-845
Category: Case Report
Overview
Byl pozorován případ regionální migrující osteoporózy (RMO) u mladého muže projevující se relapsy bolestí nosných kloubů migrujících z kyčle do nohy a do kolenního kloubu. Zvýšené vychytávání radioizotopu v oblasti Lisfrankova kloubu, v distální epifýze femuru a v proximální epifýze tibie na unilaterální straně zaznamenané při dynamické scintigrafii (SPECT) v době relapsu bolestí odpovídalo hyperperfuzi a vysoké metabolické aktivitě v těchto lokalizacích skeletu. Diagnóza RMO byla potvrzena magnetickou rezonancí (MRI), která v těchto ložiscích identifikovala edém kostní dřeně. Přestože RMO je benigní onemocnění se spontánními remisemi, může být změněna za infekční postižení nebo závažnou avaskulární nekrózu.
Klíčová slova:
regionální migrující osteoporóza – syndrom dřeňového edému – avaskulární nekróza – dynamická scintigrafie – magnetická rezonanceÚvod
Regionální migrující osteoporóza (RMO) (edém kostní dřeně, reflexní sympatická dystrofie) je poměrně vzácná forma lokalizovaného řídnutí kostí postihující většinou muže středního věku [1]. RMO není specifickým onemocněním, ale syndromem neznámé etiologie [3]. Ve starší literatuře lze sice nalézt zmínku o možném primárním mikropoškození kosti s lokální hyperstimulací kostní remodelace a mikrofrakturami [2], tato hypotéza však zatím nebyla verifikována.
RMO se manifestuje rychlým nástupem bolestí nosných kloubů dolních končetin, především kyčle, kolen a kotníků, někdy i páteře, které obvykle trvají 2 týdny až 6 měsíců. Posléze se bolesti přesouvají do jiného kloubu nebo vzácněji migrují uvnitř téhož kloubu [4,5]. Již při prvních obtížích (kdy nejsou patrné patologické změny na rentgenogramu) lze při vyšetření magnetickou rezonancí (MRI) nalézt typický obraz edému kostní dřeně. Později dojde k demineralizaci kosti v okolí postiženého kloubu. Ačkoliv RMO je onemocněním reverzibilním, bez trvalého poškození kostní dřeně, ve vzácných případech může přejít do závažnější avaskulární nekrózy. Další komplikací onemocnění může být generalizovaná osteoporóza postihující trabekulární kost [6].
Variantou RMO je tranzitorní osteopenie kyčle (TOK), nejčastěji postihující ženy v posledním trimestru gravidity. Mírnější lokalizovaná varianta TOK byla popsána v roce 1959 Curtisem a Kincaidem [7] u 3 žen. Později McAlindon et al [8] publikovali případ RMO u 52letého muže s akutním zduřením kolenního kloubu. Radiograficky byl zjištěn výpotek v kloubu a osteoporóza v jeho okolí. Radioizotopový scan ukázal zvýšené vychytávání izotopu v postižené oblasti, které se postupně přesouvalo do dalších nosných kloubů. Počítačová tomografie (CT) u tohoto muže odhalila fokální osteoporózu bez přítomnosti erozí. Další 3 případy RMO verifikované izotopovou zobrazovací technikou a MRI byly popsány Yamasakim et al [9]. V 1 případě šlo o postižení mediálního kondylu, které se posléze přesunulo na stranu laterální, ve 2 případech s průvodnou subchondrální frakturou. Další 3 případy RMO komplikované demineralizací skeletu celé dolní končetiny a závažnou generalizovanou osteoporózou byly popsány Trevisanem el al [2]. Ztráta trabekulární kostní hmoty se pohybovala v rozmezí 3,5 – 33,6 %. Nižší ztráty kostní hmoty (1,1 – 19,1 %) byly zaznamenány v oblastech s převažující kortikální kostí.
Straten et al [10] popsali případ muže středního věku s ankylozující spodylitidou, u něhož byla pomocí MRI prokázána rozsáhlá zóna edému kostní dřeně bez demarkační zóny a bez fraktury v oblasti kolenních kloubů. Případ 47letého muže s migrujícím syndromem edému kostní dřeně pozoroval Suresh [11]. Analýza souboru 22 nemocných s RMO byla publikována Karantanasem et al [12]. Soubor 34 nemocných s RMO (62 % mužů) s algickým syndromem kyčle pozorovali Ragab et al [13]. U 31 nemocných tohoto souboru šlo o unilaterální postižení. Metaanalýza zahrnující 63 pacientů (47 mužů) zpracovaná Cahirem a Tomsem [6] ukázala, že nejčastěji postiženým kloubem je kyčel, dále klouby kolenní, kotníky a noha. Tyto studie naznačují, že RMO postihuje především muže středního věku. Přehled viz též v monografii Žofková [14].
V předloženém sdělení je popsán případ 39letého muže, u něhož se první diskrétní příznaky RMO objevily již ve 20. roce věku.
Popis případu
U pacienta, muže, rok narození 1973, se objevily první bolesti kolenních kloubů v roce 1993. Ke spontánnímu zklidnění došlo po několika týdnech, ale v roce 2003 se bolesti stejného charakteru objevily v kyčli. Tehdy bylo vysloveno podezření na aseptickou nekrózu levé kyčle. I tento relaps byl následován spontánní remisi. V roce 2009 se bolest objevila v levém nártu a kotníku. Diferenciálně diagnosticky byla zvažována infekční etiologie (průkaz chlamydiové infekce a ústup bolestí po léčbě Sumamedem). K dalšímu relapsu artralgií (pravá kyčel) došlo v červnu roku 2011. Izotopový scan v té době připouští možnost aseptické nekrózy nebo zánětlivé infekce. Pacient byl proto opět léčen Sumamedem. Bolesti v kyčli vymizely, ale vzápětí se objevily v pravém nártu. Zhoršovaly se fyzickou zátěží a byly provázeny mírným otokem nártu. Léčba klaritromycinem přinesla jen nevýrazné zlepšení.
Další recidiva bolestí, nyní v pravém kolenním kloubu a pravé noze, byla zaznamenána v listopadu roku 2011. Dynamická scintigrafie prokazuje zvýšené vychytávání radioizotopu v bolestivých lokalizacích odpovídající vysoké perfuzi, hyperemii a zrychlenému metabolickému obratu v obou kondylech pravého femuru a pravého talu. Stav byl hodnocen jako časná (resorpční) fáze aseptické nekrózy. Na CT obraze byly popisovány skvrnité dekalcinované struktury s mnohočetnými cystickými projasněními. Naopak nález hyperperfuze v hlavici pravého femuru nebyl v té době již prokazatelný. Bylo vysloveno podezření na zánětlivou etiologii a zvážena i možnosti aseptické nekrózy nebo dystrofie v postižených ložiscích.
Při dalším relapsu algického syndromu v pravé noze a pravém kolenním kloubu v létě roku 2012 byla izotopová a rentgenová vyšetření opakována s těmito výsledky (MU Dr. Dostál, komentář doc. MU Dr. Šprindrich):
SPECT/ LDCT hlezna vpravo (červen roku 2012): vykazuje zřetelně vyšší aktivitu v oblasti Lisfrankova skloubení včetně bazí I. a II. metatarsu (obr. 1 a 2). Izotopový scan koresponduje s obrazem MRI vyšetření, kde jsou patrna nehomogenní ložiska edému kostní dřeně v oblasti Lisfrankova kloubu pravé nohy, nejvýrazněji v os cuneiforme medialis a také v bazích I. a II. metatarsu a os cuneiforme intermedium (obr. 3). Izotopový scan pravého kolenního kloubu ukazuje vysokou perfuzi a rychlý metabolický obrat v obou kondylech (obr. 4). V CT obraze pravého kolenního kloubu je v oblasti femuru a tibie zřetelná, ale nehomogenní (zřejmě ustupující) dekalcinace kondylů femuru (obr. 5). MRI pravého kolenního kloubu provedená v srpnu roku 2012 ukazuje diskrétní ložiska zřejmě již ustupujícího edému kostní dřeně, a to v distální epifýze femuru a proximální epifýze tibie, která jsou naznačená pouze v sekvenci s potlačením tuku (obr. 6). Zatímco nález ještě koresponduje se scintigrafickým obrazem z června roku 2012, MRI kyčlí ze srpna roku 2012 již vykazuje normální morfologii i signální intenzity včetně sekvencí s potlačením tuku (obr. 7). Také MRI vyšetření pravého hlezna provedené v srpnu roku 2012 již nevybočovaly z mezí normy.
Image 1. Dynamická scintigrafie (SPECT) (červen roku 2012). Vyšší perfuze i metabolický obrat v oblasti Lisfrankova skloubení včetně bází I. a II. metatarzu. Nález odpovídá MRI obrazu (obr. 3). 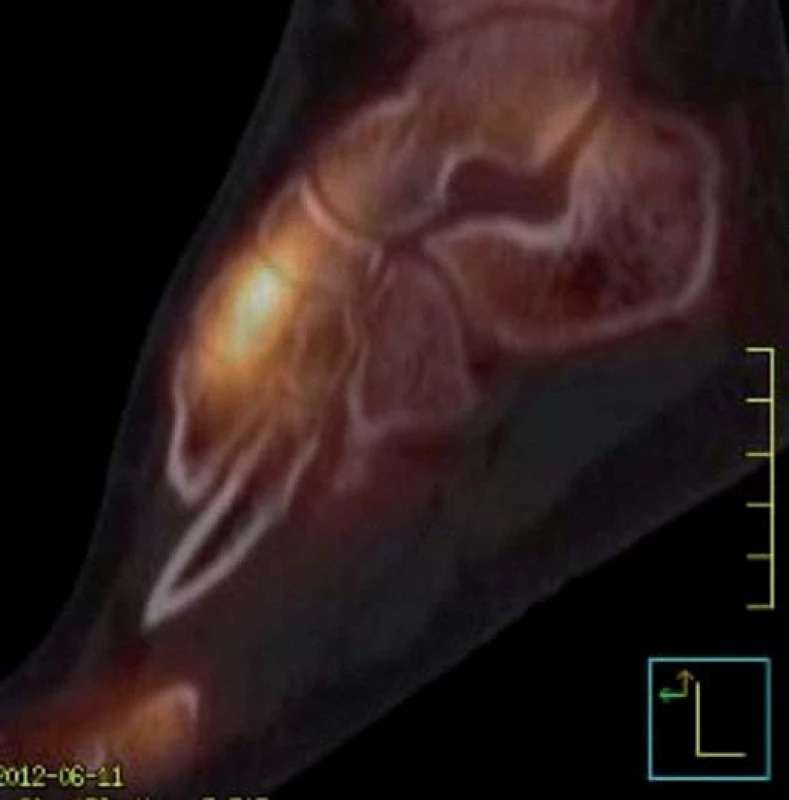
Image 2. Dynamická scintigrafie (SPECT) nohou (červen roku 2012). Vyšší perfuze i metabolický obrat v oblasti Lisfrankova skloubení vpravo. 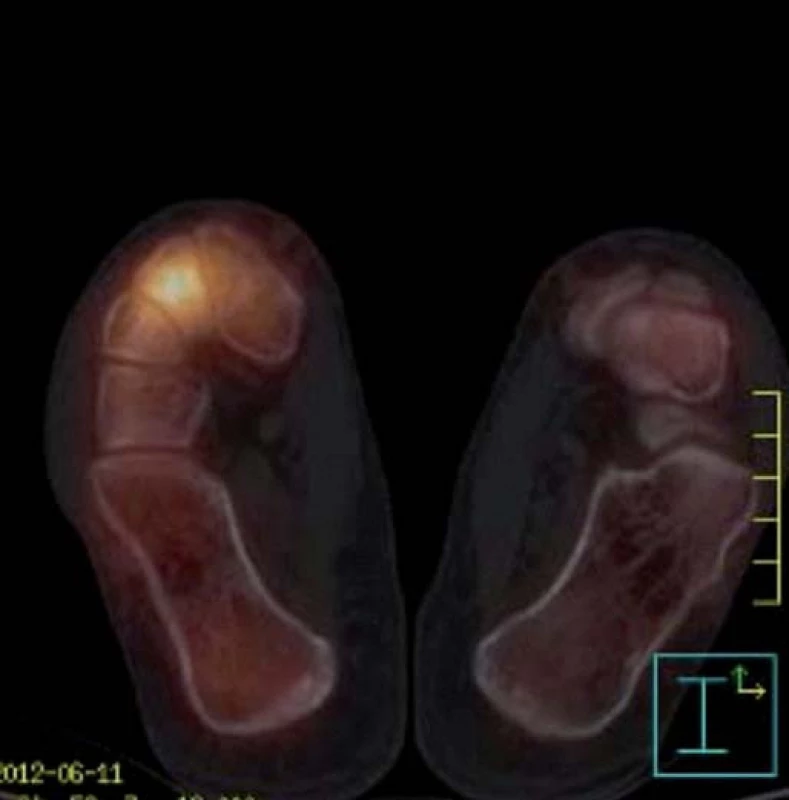
Image 3. MRI nohy (červen roku 2012). Prokazatelný obraz nehomogenního edému v oblasti Lisfrankova kloubu, nejvýrazněji v os cuneiforme med. a v bázích I. a II. metatarzu (skvrnitě dekalcinovaná struktura a mnohočetná cystická projasnění v talu viditelná CT obraze, nejsou při MRI prokazatelná). 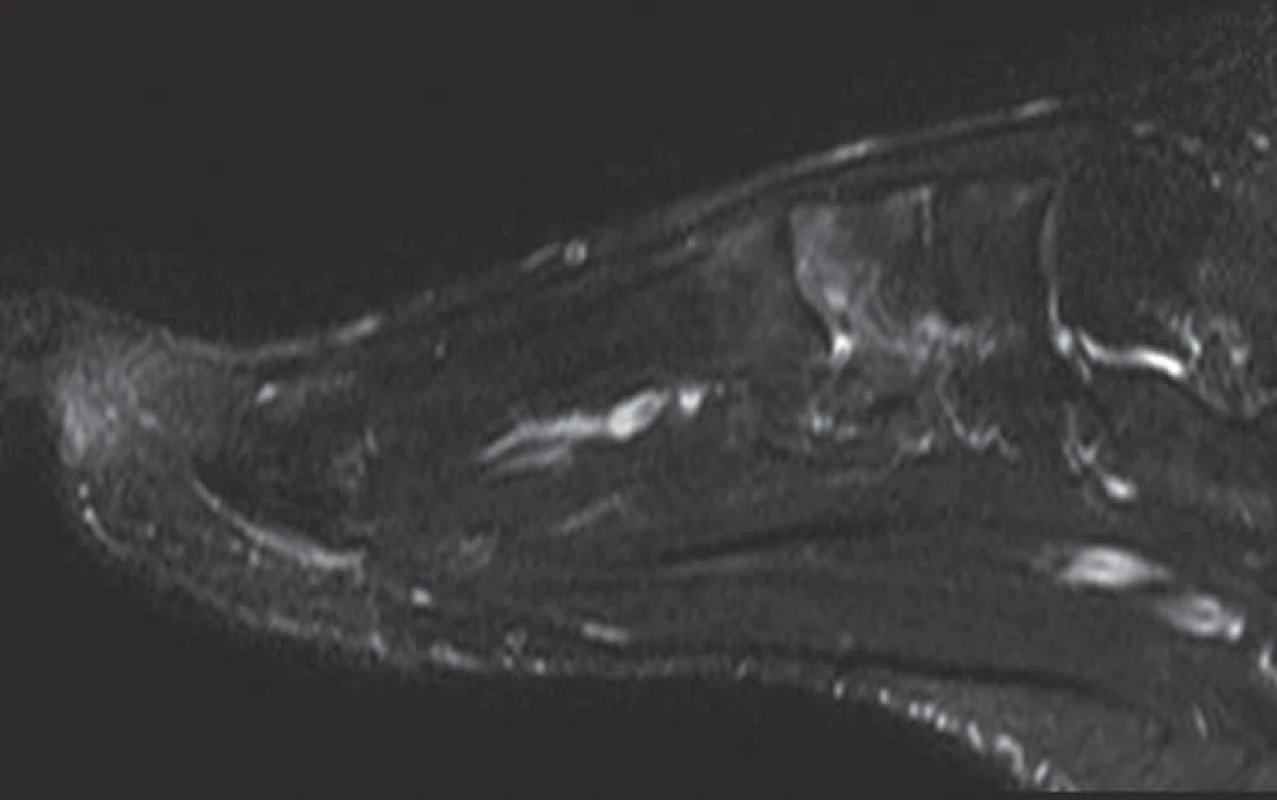
Image 4. Dynamická scintigrafie (SPECT) pravého kolenního kloubu. Vyšší aktivita v kondylech femuru i tibie (červen roku 2012). 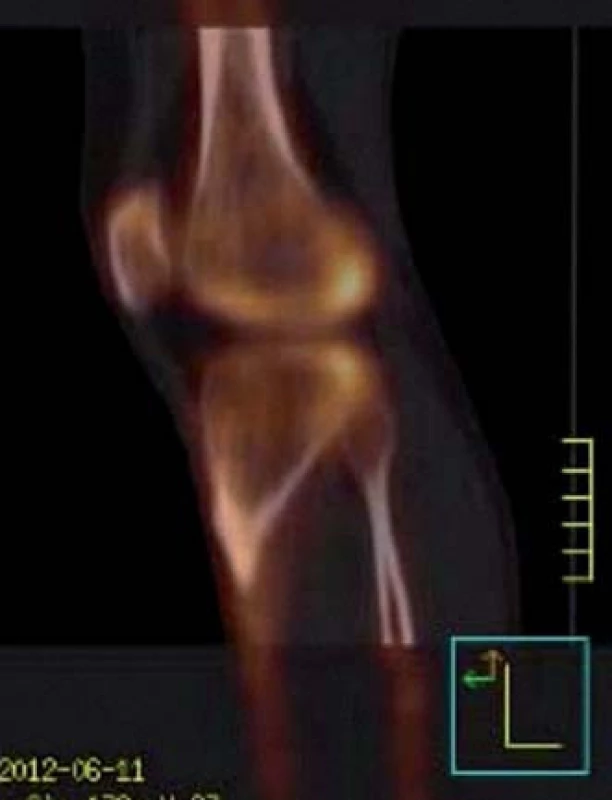
Image 5. CT femuru a tibie (červen roku 2012). Nehomogenní (zřejmě ustupující) dekalcinace kondylů femoru. 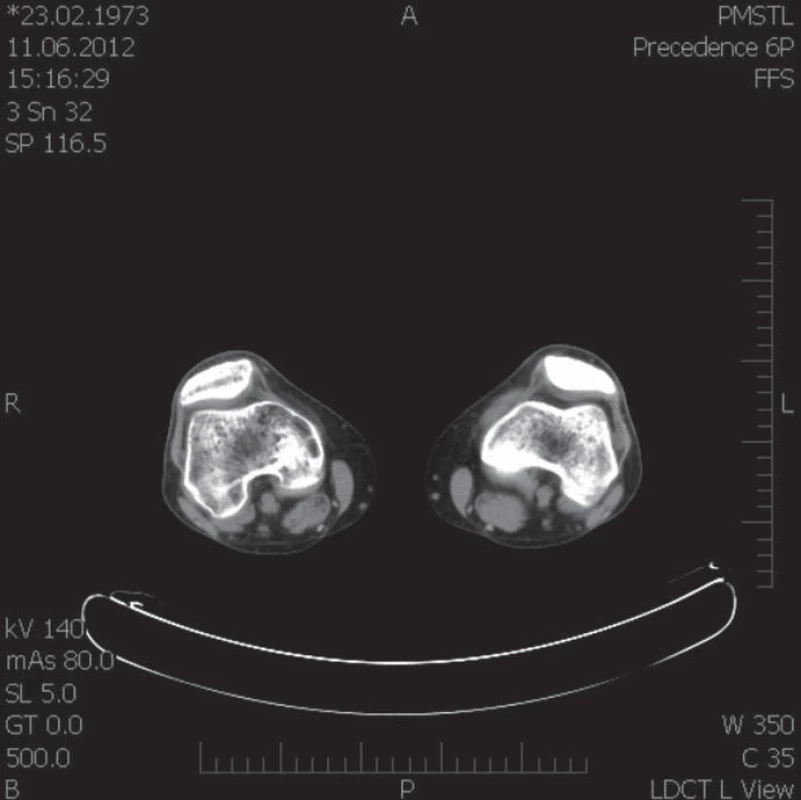
Image 6. MRI kolenních kloubů (srpen roku 2012). Diskrétní ložiska kostního edému v distální epifýze pravého femuru a proximální epifýze tibie, naznačená pouze v sekvenci s potlačením tuku (ložiska edému nebyla popsána na CT obraze v roce 2011). 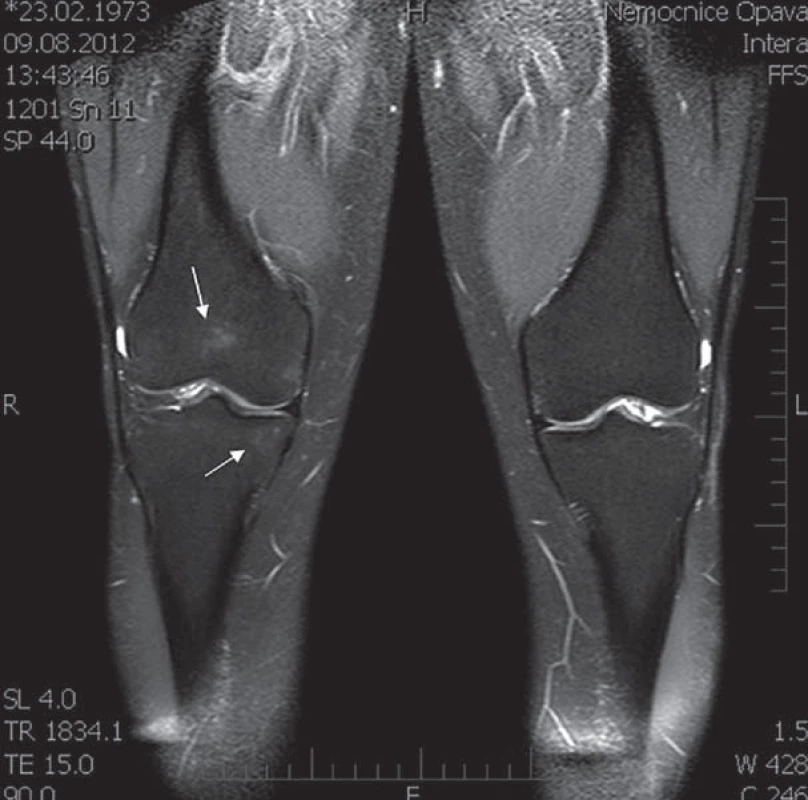
Image 7. MRI kyčlí (srpen roku 2012). Na obou kyčlích je zcela normální obraz morfologie i signálních intenzit včetně sekvencí s potlačením tuku (v porovnání s CT vyšetřením v roce 2011, kdy byla popisována nepravidelně prořídlá struktura suspektní z časnější fáze aseptické nekrózy, na tomto snímku není prokazatelná; nelze zaznamenat ani ložiska dřeňového edému). 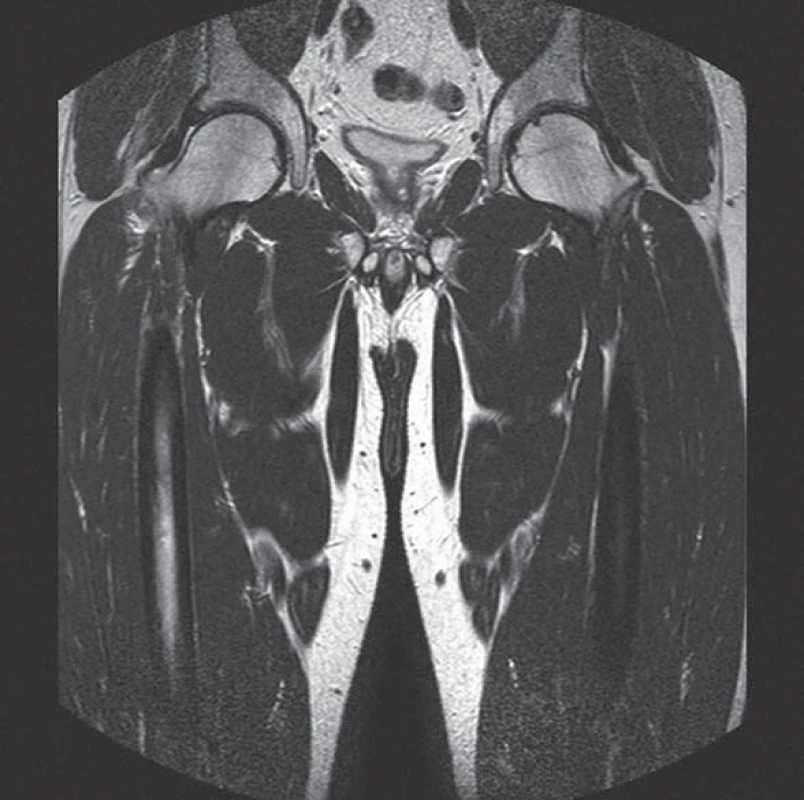
Na základě průběhu nemoci a výsledků zobrazovacích metod (izotopová zobrazovací metoda, MRI a CT) bylo vysloveno podezření na RMO. Z - skóre celotělové kostní denzitometrie (DXA) v bederní páteři bylo – 1,3, v L4 – 2,0 (na hranici osteopenie), v krčku femuru – 0,3. Hodnoty qCT měřené v oblasti L1, L2 a L3 provedené v roce 2012 také odpovídají osteopenii. Výsledky celotělového měření DXA nevybočovaly z mezí normy: hodnota BMC (bone mineral content) byla 2 538 g a netukové (svalové) tkáně 66 806 g.
Z laboratorních vyšetření byly nápadné velmi nízké hladiny 25(OH) vitaminu D (27 nmol/ l při normálním evropském rozmezí 75 – 250 nmol/ l). Zvýšené hodnoty indexu deoxypyridinolin/ kreatinin v moči (6,2 nmol/ mmol při referenčním rozmezí 2,3 – 5,4) ukazují na lehce zvýšenou aktivitu kostní resorpce. Naopak kostní izoenzym ALP byl v normě (9,3 μg/ l), podobně jako hladina β - crossLaps v krvi (0,40 μg/ l). Ostatní biochemická vyšetření včetně hladin testosteronu, estradiolu, kreatininu, parathormonu a iontogram byly v mezích referenčních hodnot. Vzhledem k hypovitaminóze D byla zahájena suplementace vitaminem D a ve snaze kontrolovat kostní remodelaci a potlačit algický syndrom byl podáván kalcitonin (200 j. intranazálně denně). Při této léčbě došlo k výraznému ústupu bolestí v postižených kloubech.
Diskuze a závěr
Obraz zvýšeného vychytávání radioizotopu v bolestivých kloubech koresponduje s radiodiagnostickým vyšetřením, i když časová synchronizace obou postupů není vzhledem k dynamice a lokalizaci potíží pacienta optimální. Přihlédneme‑li i k anamnéze, je migrující charakter popsaných změn zřejmý, a to jak klinicky, tak při zobrazovací diagnostice; přitom jako nejcitlivější indikátor se jeví zvýšené vychytávání radioizotopu v postižených ložiscích. Avšak i diskrétní obraz kostního edému na MRI zjištěný v srpnu roku 2012 (který je zřejmě již projevem ustupující aktivity) podobně jako ložiska dekalcinace v CT obraze kolenních kloubů jsou velmi suspektní.
V radiologické literatuře je jen málo hodnověrných publikací, které se k této problematice vztahují. Výjimkou jsou jen některé studie, zejména práce Karantanase et al [12]. Při nízké frekvenci výskytu RMO může onemocnění unikat pozornosti a být příčinou diferenciálně diagnostických rozpaků. Mylně může být považována za onemocnění infekční nebo za aseptickou nekrózu, jak tomu bylo i u našeho pacienta. Na RMO upozorní stěhovavý algický syndrom kloubů dolních končetin a relapsy obtíží. Diagnózu potvrdí radionuklidový scan a MRI. Kostní biopsii, která by zřejmě potvrdila edém kostní dřeně s histomorfometrickým obrazem extrémně aktivované kostní remodelace, jsme nepovažovali za indikovanou vzhledem k charakteristickému klinickému průběhu nemoci i výsledkům zobrazovacích metod. Celotělová kostní denzitometrie může prokázat i generalizovanou osteoporózu nebo osteopenii.
Protože etiologie RMO není známa, neexistuje specifická léčba. Bisfosfonáty jsou většinou málo účinné, i když někteří autoři pozorovali ústup obtíží po nasazení antiresorpční léčby [11]. Také u našeho pacienta byl pozorován ústup bolestí během léčby lososím kalcitoninem. Základním předpokladem zklidnění syndromu je vyloučení zátěže nosných kloubů a podávání nesteroidních analgetik a vitaminu D [10]. Vzhledem ke spontánním remisím algického syndromu je kauzalita odpovědi na uvedené postupy nejistá.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 00023761 (Endokrinologický ústav Praha).
Zkratky
SPECT – jednofotonová emisní výpočetní tomografie (single proton emission computed tomography)
LDCT – výpočetní tomografie s nízkou dávkou záření (low dose computed tomography)
prof. MU Dr. Ivana Žofková, DrSc.
www.endo.cz
e‑mail: izofkova@upcmail.cz
Doručeno do redakce: 3. 4. 2013
Přijato po recenzi: 4. 5. 2013
Sources
1. Korompilias AV, Karantanas AH, Lykissas MG et al. Bone marrow edema syndrome. Skeletal Radiol 2009; 38 : 425 – 436.
2. Trevisan C, Ortolani S. Bone loss and recovery in regional migratory osteoporosis. Osteoporos Int 2002; 13 : 901 – 906.
3. Vande Berg BC, Lecouvet FE, Koutaissoff S et al. Bone marrow edema of the femoral head and transient osteoporosis of the hip. Eur J Radiol 2008; 67 : 68 – 77.
4. Minutoli F, Gaeta M, Bottari A et al. MRI findings in regional migratory osteoporosis of the knee migrating from the femur to the tibia. Clin Imaging 2006; 30 : 428 – 430.
5. Horiuchi K, Shigara N, Fujita N et al. Regional migratory osteoporosis: a case report. J Orthop Sci 2004; 9 : 178 – 181.
6. Cahir JG, Toms AP. Regional migratory osteoporosis. Eur J Radiol 2008; 67 : 2 – 10.
7. Curtis PH Jr, Kincaid WE. Transitory demineralization of the hip in pregnancy: a report of three cases. J Bone Point Surg Am 1959; 41 : 1321 – 1333.
8. McAlindon TE, Ward SA, MacFarlane D et al.Transient regional osteoporosis presenting as a septic arthritis. Postgrad Med J 1993; 69 : 871 – 873.
9. Yamasaki S, Masuhara K, Miki H et al. Three cases of regional migratory osteoporosis. Arch Orthop Trauma Surg 2003; 123 : 439 – 441.
10. Straten VH, Franssen MJ, den Broeder AA et al. Regional migratory osteoporosis in a patient with ankylosing spondylitis. Scand J Rheumatol 2009; 38 : 63 – 65.
11. Suresh SS. Migrating bone marrow edema syndrome: a cause of recurring knee pain. Acta Orthop Traumatol Turc 2010; 44 : 340 – 343.
12. Karantanas AH, Nicolakopoulos I, Korompilias AV et al. Regional migratory osteoporosis in the knee: MRI findings in 22 patients and review of the literature. Eur J Radiol 2008; 67 : 34 – 41.
13. Ragab Y, Emad Y, Abou – Zeid A. Bone marrow edema syndromes of the hip: MRI features in different hip disorders. Clin Rheumatol 2008; 27 : 475 – 482.
14. Žofková I. Regionální migrující osteoporóza. In: Osteologie a kalcium - fosfátový metabolismus. Aktuální témata. Praha: Grada 2012 : 116 – 120.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 9-
All articles in this issue
- Vede fyzická aktivita při přerušení dodávky inzulinu inzulinovou pumpou u pacientů s diabetem 1. typu ke klinicky významným změnám?
- Využití natriuretických peptidů v diagnostice hypertrofie levé komory srdeční u obézních hypertoniků s metabolickým syndromem
- Význam stanovení kardiálních biomarkerů ve stratifikaci a sledování nemocných s AL‑ amyloidózou – zkušenosti jednoho centra
- Hodnocení vybraných ukazatelů apoptózy a angiogeneze u chronické lymfocytární leukemie
- Compliance starších nemocných s kognitivní poruchou
- Studie RESOLUTE v České republice: inzulin glargin zlepšuje kompenzaci diabetu 2. typu u pacientů s dosud neuspokojivým výsledkem terapie kombinací inzulin detemir a perorální antidiabetika. Výsledky neintervenčního projektu RESOLUTE v České republice
- Food intake regulation – 1st part
- Doporučení České endokrinologické společnosti pro léčbu Cushingova syndromu v dospělosti
- Cold agglutinin disease – no response to glucocorticoids and rituximab, what treatment is best for the 3rd line of therapy? Case report and review of the literature
- Regionální migrující osteoporóza – diferenciálně diagnostický problém
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Cold agglutinin disease – no response to glucocorticoids and rituximab, what treatment is best for the 3rd line of therapy? Case report and review of the literature
- Food intake regulation – 1st part
- Doporučení České endokrinologické společnosti pro léčbu Cushingova syndromu v dospělosti
- Regionální migrující osteoporóza – diferenciálně diagnostický problém
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

