-
Medical journals
- Career
Prospektivní, multicentrická, neintervenční studie na zhodnocení současné léčby pacientů s diabetes mellitus 2. typu, nedostatečně kompenzovaných monoterapií metforminem – KOMETA CZ
Authors: Š. Svačina 1; V. Veselá 2
Authors‘ workplace: III. interní klinika 1. lékařské fakulty UK a VFN Praha, přednosta prof. MUDr. Štěpán Svačina, DrSc., MBA 1; Novartis s. r. o., Praha, vedoucí pracovník MUDr. Richard Vonka 2
Published in: Vnitř Lék 2013; 59(12): 1043-1048
Category: Original Contributions
Overview
Po několikaletém trvání diabetu obvykle postupně selhává léčba antidiabetikem první volby metforminem. Studie KOMETA byla prospektivní, multicentrickou, neintervenční epidemiologickou studií u pacientů s diabetes mellitus 2. typu neadekvátně kompenzovaných na terapii metforminem. Studie byla realizována v letech 2010–2011. Studie prokázala signifikantní zlepšení kompenzace diabetu, snížení obvodu pasu, pokles krevního tlaku a úpravu dyslipidemie oproti vstupním hodnotám. Naši lékaři podle této studie volí antidiabetika zodpovědně a používají často léků bez rizika hypoglykemie. Více než 2/3 pacientů přitom dosáhnou kompenzace HbA1c pod 6 % podle IFCC. Hlavním závěrem studie je, že i v běžných podmínkách lze během 9 měsíců dosáhnout komplexní metabolické kompenzace diabetika 2. typu.
Klíčová slova:
léčba diabetu – selhání metforminu – antidiabetika – dyslipidemie – hypertenzeÚvod
Léčba pacientů s diabetem 2. typu se dnes významně dotýká nejen těch, kdo diabetiky dispenzarizují, tedy diabetologů a praktických lékařů, ale i lékařů mnoha dalších odborností. V mnoha publikacích bylo proto informováno o novém algoritmu léčby diabetu 2. typu společně vydaném ADA a EASD [1]. Tento algoritmus umožnil výraznou individualizaci léčby podle potřeb pacienta [2]. Individuální je jednak volba cílových hodnot léčby diabetu např. podle délky trvání diabetu, spolupráce pacienta, podle rizika hypoglykemie i podle přítomnosti komplikací, ale také volba terapie. V prvním kroku algoritmu je lékem volby metformin a léčba je individuální jen v tom, že metformin nepodáme u pacientů, kde není tolerován a kde je kontraindikován. Větší individualizaci léčby umožňuje druhý krok algoritmu, kde máme možnost volit léky z 5 různých skupin (deriváty sulfonylurey, thiazolidindiony, DPP-4 inhibitory, inkretinová analoga a bazální inzulin). Studie KOMETA byla zahájena ještě před uvedením nového algoritmu do praxe. Již při jejím zahájení byla položena podobná otázka, jak naši lékaři postupují při nedostatečném efektu metforminu v monoterapii. Její výsledek ukazuje, jaké jsou u nás možnosti volby antidiabetik ve druhém kroku algoritmu léčby diabetu 2. typu. Předpokládáme, že lékaři se rozhodují nejen podle odborných znalostí, ale i podle preskripčních omezení a regulačních opatření. Studie přinesla i zajímavá data o dalších složkách metabolického syndromu u diabetiků, např. o dyslipidemii a hypertenzi.
Metoda
Plán studie
Jednalo se prospektivní, multicentrickou, neintervenční epidemiologickou studii u pacientů s diabetes mellitus 2. typu neadekvátně kompenzovaných na terapii metforminem. Studie byla realizována v letech 2010–2011. Byla provedena v centrech velmi rovnoměrně rozdělených po ČR: Praha 13 center, Děčín 2 centra, Zlín 2 centra, Olomouc 2 centra, Brno 2 centra, Újezd u Brna, Blansko, Břeclav, Louny, Uherské Hradiště, Řevnice, Tábor, Poděbrady, Frýdek-Místek, Chrudim, Mladá Boleslav, Karlovy Vary, Trutnov, Bystré u Poličky, Rožnov pod Radhoštěm, Hodonín, Jičín, Vyškov, Pelhřimov, Kroměříž, České Budějovice, Hradec Králové, Police nad Metují, Sokolov, Žatec, Český Krumlov, Hořovice, Plzeň, Klášterec, okr. Chomutov, Jeseník, Vlašim, Ostrava, Pardubice, Kralupy nad Vltavou, Třešť, Turnov.
Zařazeni byli pacienti, kteří splňovali výše uvedenou podmínku, souhlasili s léčbou a přicházeli do ambulance postupně za sebou do naplnění plánovaného počtu kolem 1 000 pacientů, přičemž zařazeni byli i další pacienti, jejichž dotazníky byly již odeslány z center k vyhodnocení.
Výběr pacientů a jejich léčba použitá v této studii byly založeny pouze na rozhodnutí lékaře a v souladu s běžnou klinickou praxí. Všechny metody pro diagnostiku a monitorování ve studii byly běžně používané a nebyly požadovány žádné další údaje navíc ke standardní péči. Frekvence studijních návštěv byla v souladu s běžnou klinickou praxí v této indikaci. Pacienti byli monitorováni po dobu 9 měsíců od vstupu do studie. Cílové ukazatele byly hodnoceny během kontrolních návštěv, které byly naplánovány přibližně každé 3 měsíce.
Do studie bylo zařazeno celkem 1 027 pacientů s diabetes mellitus 2. typu (tab. 1). Centra byla rovnoměrně geograficky rozložená napříč ČR. Pacienti byli vhodní pro zařazení, pokud splňovali následující kritéria: dospělí muži a ženy s diabetes mellitus 2. typu; neuspokojivá kompenzace glykemie (HbA1c > 6,0 % podle IFCC); monoterapie metforminem po dobu minimálně 3 měsíců se stabilní dávkou minimálně 8 týdnů před zařazením do studie; podepsaný informovaný souhlas se shromažďováním dat. Ve studii nebyla aplikována žádná specifická vyřazovací kritéria, kromě kontraindikací uvedených v příslušném souhrnu údajů o přípravku pro léky používané během sledování.
Table 1. Průměrné vstupní hodnoty. 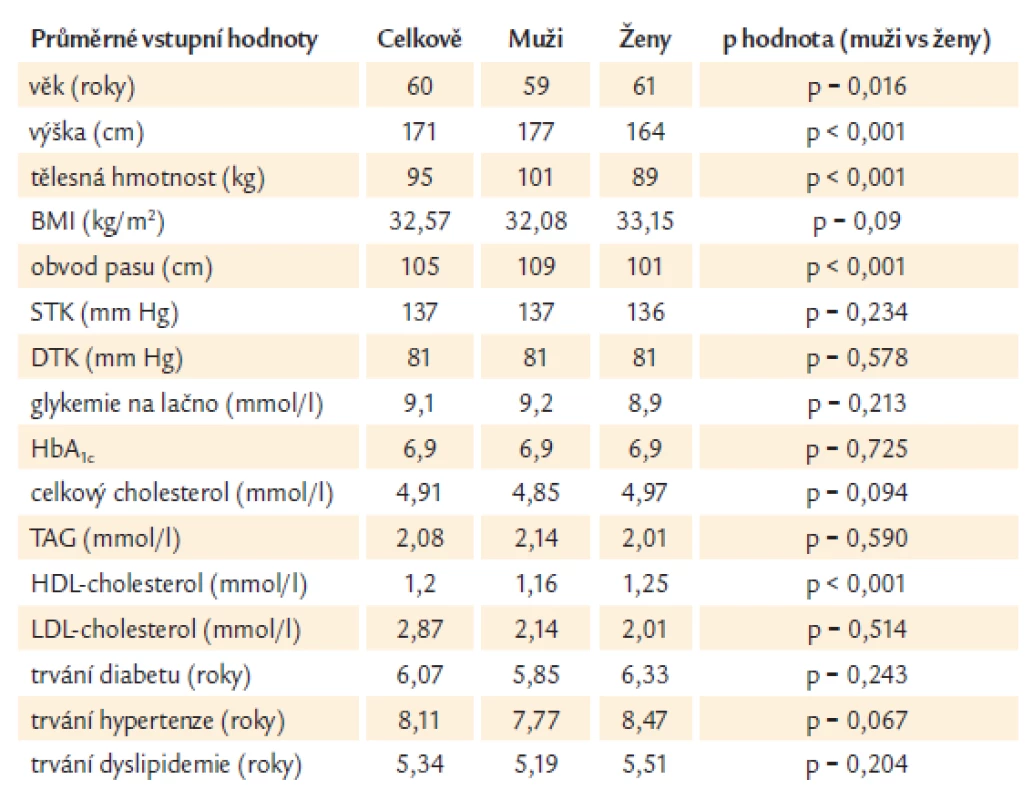
HbA1c uvádíme v textu i obrázcích v % podle IFCC, což bylo obvyklé vyjádření v době studie. Dnes vyjadřujeme HbA1c v mmol/mol (hodnota 10krát vyšší).
Cíle studie
Primárním cílem studie bylo vyhodnotit současné terapeutické postupy u pacientů s diabetes mellitus (DM) 2. typu s neuspokojivou kompenzací danou HbA1c více než 6,0 % podle IFCC při monoterapii metforminem. Hodnocení bylo provedeno na základě podílu pacientů, kteří dosáhli cílových hodnot HbA1c< 6,0 %. Sekundárním cílem byla analýza managementu léčby pacientů s DM 2. typu komplikovaným hypertenzí a/nebo dyslipidemií. Spolu s hladinou HbA1c tedy byly sledovány a analyzovány i další údaje, především TK, vyšetření lipidového spektra, renálních funkcí, provádění oftalmologického a podiatrického vyšetření.
Statistická analýza
Statistická analýza byla vypracována v Institutu biostatistiky a analýz Lékařské a Přírodovědecké fakulty Masarykovy univerzity (IBA MU) Brno. Demografické charakteristiky, HbA1c, glykemie nalačno, tělesná hmotnost a index tělesné hmotnosti (BMI) a hodnoty cholesterolu a krevního tlaku byly shrnuty pomocí deskriptivní statistiky, včetně průměru, mediánu a 5–95% percentilu pro kontinuální parametry a frekvence a procenta pro kategorické parametry. Rozdíl v primárním parametru (podíl pacientů, kteří dosáhli cílových hodnot HbA1c < 6,0 % v cílovém bodě) u 2 podskupin byl analyzován pomocí Fisherova přesného testu.
Mann Whitney U test byl použit pro testování statistické významnosti rozdílů v kontinuálních parametrech mezi kategoriemi pacientů. Statistická významnost změny kontinuálních parametrů v čase byla analyzována pomocí Wilcoxonova rank testu pro závislá data. Vztah kategorických parametrů v kontingenčních tabulkách byl analyzován pomocí χ2 testu.
Opakovaně sledované parametry byly shrnuty pomocí deskriptivní statistiky (n, průměr, medián, interkvartilní rozmezí, 5–95% percentil). Jednotlivé parametry byly zobrazeny v tabulkách frekvencí (n, %). Veškeré testování bylo dvojstranné s kritérii nastavenými na hladině α = 0,05; hodnota p < 0,05 byla považována za statisticky významnou. Všechny výsledky byly interpretovány deskriptivním způsobem.
Výsledky
Populace pacientů a výchozí charakteristiky
Celkový počet záznamů ve studii byl 1 027, z toho 51 pacientů nesplnilo vstupní kritéria (1 pacient bez metforminu, 48 pacientů s hladinou HbA1c < 6 % a 2 pacienti s léčbou metforminem kratší než 8 týdnů při vstupu do studie); 13 záznamů nebylo kompletních. Do finální statistické analýzy bylo zařazeno 963 kompletních záznamů s 9měsíčním sledováním.
Kohorta zahrnovala 53,6 % mužů a 46,4 % žen s průměrným věkem 59 let u mužů a 61 let u žen. V době zařazení do studie bylo 19,9 % pacientů kuřáků. Vyšší procento kuřáků bylo zastoupeno mezi muži (22,5 %) v porovnání s 16,9 % u žen. Podiatrické a oftalmologické vyšetření při vstupu do studie byla udáváno u 73,6 %, resp. u 37,6 % pacientů.
Průměrné trvání diabetu bylo 6,07 roku (ženy 6,33 roku, muži 5,85 roku). U pacientů byly při vstupu do studie průměrné hodnoty glykemie 9,1 mmol/l a HbA1c 6,9 %. Průměrné trvání léčby metforminem bylo 32,33 měsíců (muži – 31,44 měsíců, ženy – 33,67 měsíců, medián trvání léčby 24 měsíců) s průměrnou dávkou 2 000 mg denně. Mezi muži a ženami nebyl rozdíl v průměrné dávce metforminu. Dávky metforminu se pohybovaly od 850 mg do 3 000 mg denně u mužů a od 500 mg do 3 000 mg u žen.
U 82,9 % pacientů byla diagnostikována esenciální hypertenze při průměrném trvání onemocnění 8,11 roku. Průměrné vstupní hodnoty krevního tlaku v celém souboru byly 136/80 mm Hg. Průměrné parametry lipidového spektra dosahovaly u HDL-cholesterolu 1,20 mmol/l a u LDL-cholesterolu 2,87 mmol/l s průměrnou délkou trvání dyslipidemie 5,34 let.
Současné terapeutické postupy u DM 2. typu s neuspokojivou kompenzací při terapii metforminem (primární cíl)
Ve studii bylo prokázáno, že u 80,4 % pacientů s neuspokojivě kompenzovaným diabetem byla zahájena kombinovaná antidiabetická léčba s cílem dosáhnout uspokojivé kompenzace během observační fáze trvající 9 měsíců. Tento přístup plně odpovídá současným platným doporučením pro léčbu diabetes mellitus 2. typu.
U 62,1 % pacientů bylo po 9 měsících dosaženo terapeutického cíle HbA1c < 6 % podle IFCC (obr. 1).
Image 1. Podíl pacientů dosahujících cílových hodnot HbA1c 6, resp. 7 % podle IFCC. 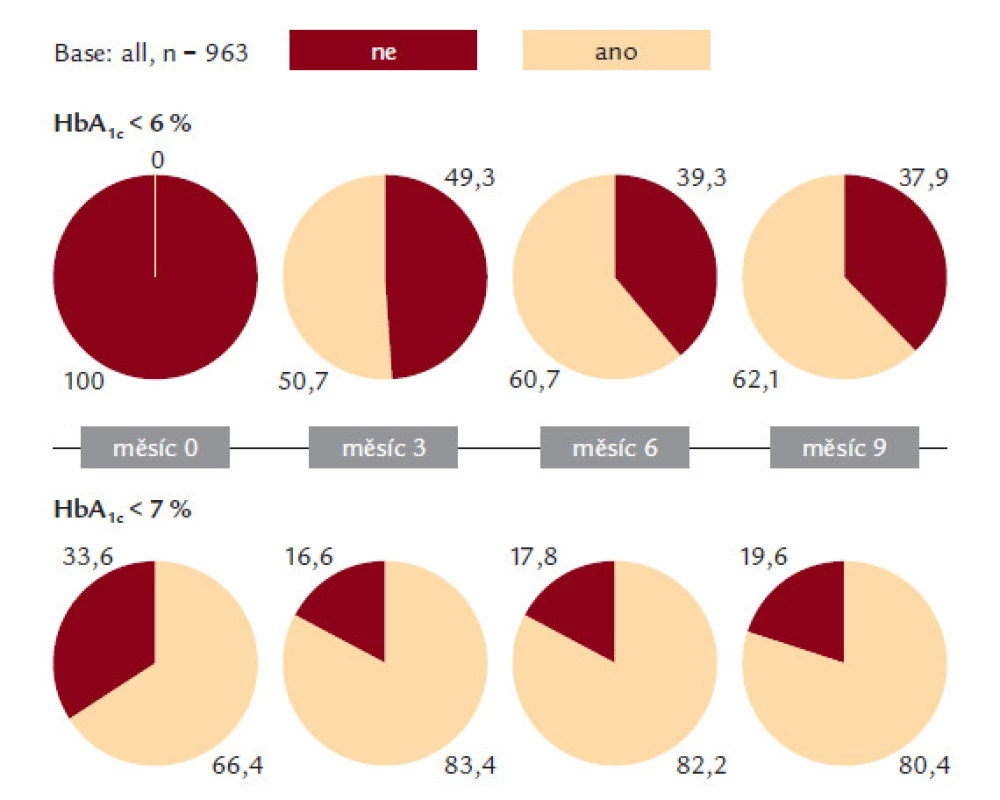
21,8 % z celkového počtu pacientů pokračovalo v monoterapii metforminem po celou dobu trvání studie. 75,9 % pacientům bylo přidáno další perorální antidiabetikum a/nebo inzulin (obr. 2). Léčbu metforminem nedokončilo 2,3 % pacientů. Nicméně důvody vedoucí k ukončení léčby metforminem nebyly v průběhu studie zjišťovány a proto nejsou známy.
Image 2. Vývoj léčby antidiabetiky v průběhu studie. 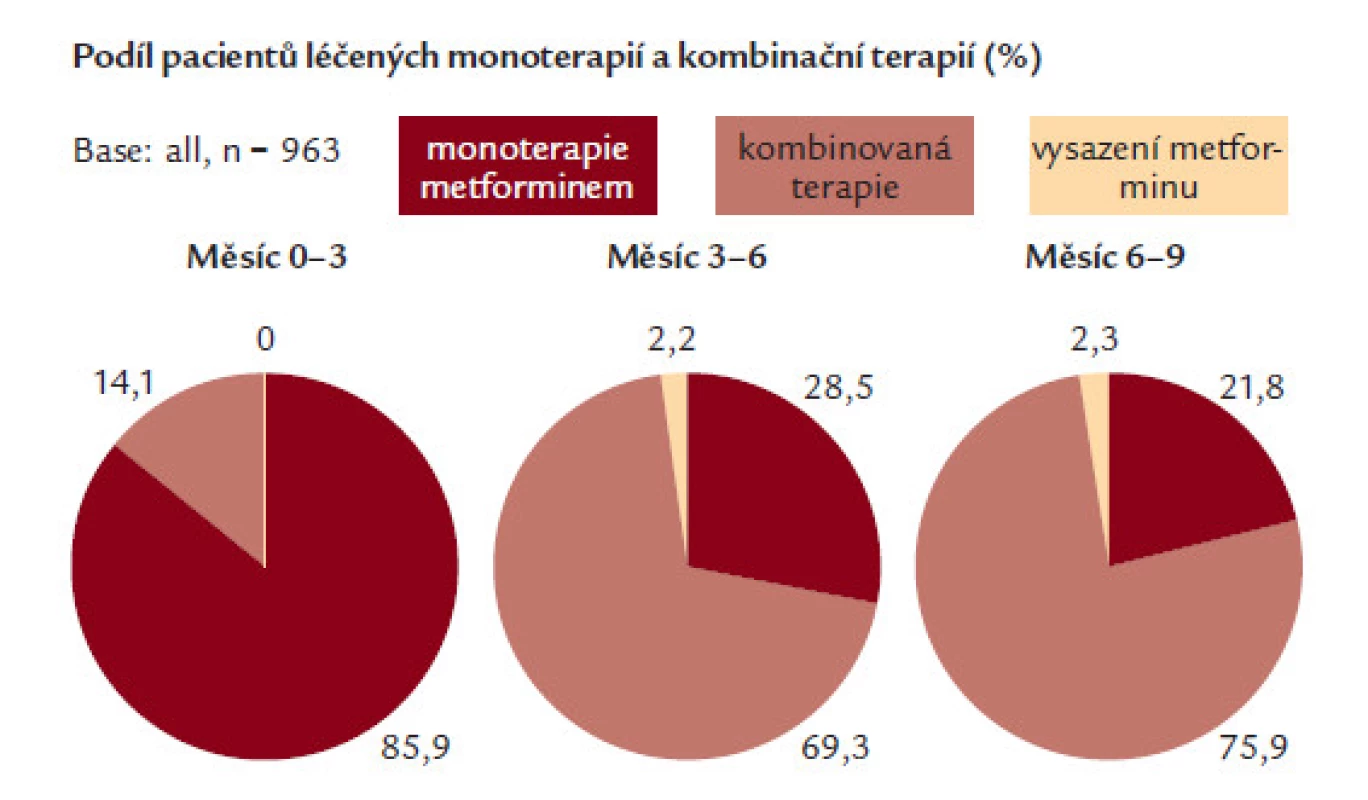
Většina předepisovaných perorálních antidiabetik během 9 měsíců sledování zahrnovala metformin s DPP-4 inhibitorem (vildagliptin nebo sitagliptin) – 32,1 %, glimepirid – 7,1 % a gliklazid – 4,2 %.
Léčba pacientů s DM 2. typu s hypertenzí a dyslipidemií (sekundární cíl)
Ve studii bylo zjištěno, že anamnéza esenciální hypertenze, resp. dyslipidemie byla uváděna v 83 %, resp. v 70 % případů. Současná přítomnost diagnóz DM 2. typu, hypertenze a dyslipidemie byla hlášena u 60,9 % pacientů.
Pouze 0,3 % pacientů dosáhlo cílových hladin pro kompenzaci všech 3 komorbidit, což je ještě menší počet pacientů při srovnání s informacemi z Českého národního diabetologického programu 2012, kde podíl pacientů s uspokojivými hladinami HbA1c, sérovými lipidy a krevním tlakem je asi 5 %. Dále bylo zjištěno, že i přes skutečnost, že 60,7 % pacientů užívalo hypolipidemickou léčbu, pouze 5,8 % pacientů dosáhlo cílové hladiny cholesterolu a triglyceridů, nicméně nebyla hodnocena její compliance. Při zvážení významu tohoto rizikového kofaktoru u pacientů s diabetem 2. typu by měla být léčba dyslipidemie hodnocena jako nedostatečná.
Antihypertenzivní léky užívalo 83,6 % pacientů. Podíl pacientů dosahujících cílové hladiny krevního tlaku (pod 130/80 mm Hg) na konci observační fáze byl 38,9 %. Při rozšíření kritérií na cílové hodnoty zdravých jedinců (tj. krevní tlak pod 140/90 mm Hg) se podíl pacientů, který takovýchto hodnot docílil, zvýšil na 52,2 %.
Kromě kompenzace krevního tlaku nebyl zaznamenán žádný statisticky významný rozdíl v dosažení léčebných cílových ukazatelů u podskupiny léčené metforminem v monoterapii a v kombinaci s antidiabetickými léky.
Renální funkce, oftalmologické a podiatrické vyšetření byly vyšetřeny a hlášeny u podskupiny pacientů v průběhu studie, ale získaná data nebyla dostatečná k vyhodnocení a dosažení specifického závěru.
Při srovnání podílu pacientů, kteří dosáhli cílových hodnot HbA1c pro kompenzaci na monoterapii v porovnání pacientů léčených pomocí kombinované perorální antidiabetické léčby byly dosaženy podobné výsledky v obou skupinách (obr. 3). Vysvětlení, proč kombinovaná léčba nedosáhla statisticky významné hladiny oproti monoterapii, může být dáno skutečností, že ne všichni pacienti mohli pokračovat v kombinované léčbě do ukončení studie. Důvod předčasného ukončení kombinované léčby nebyl dokumentován.
Image 3. Dosahování cílových hodnot HbA1c při monoterapii metforminem a kombinované léčbě. 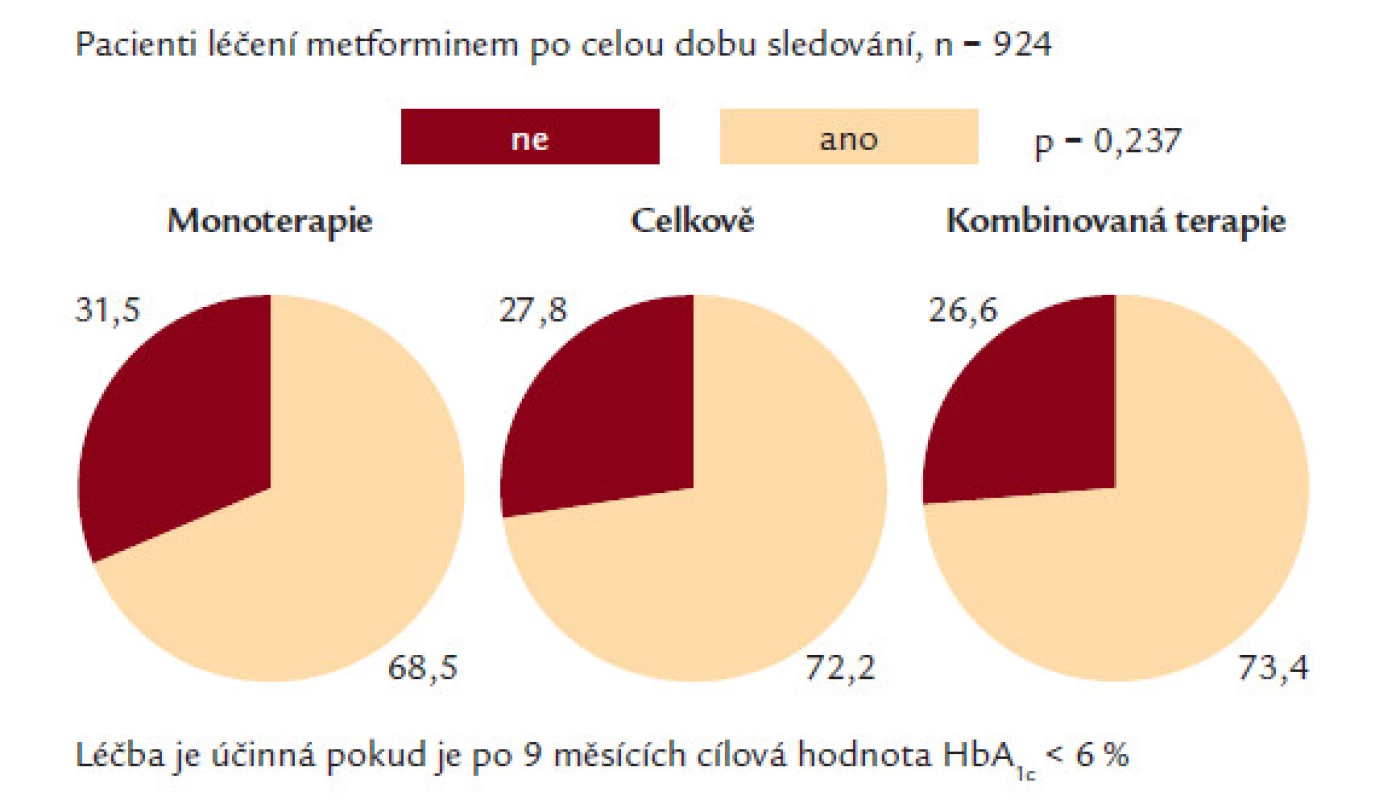
Avšak po provedení další analýzy snížení HbA1c v určitých obdobích (tj. výsledky v měsíci 0–3; měsíci 3–6; měsíci 6–9) bylo prokázáno, že léčba pomocí perorální antidiabetické kombinované léčby byla významně účinnější než léčba monoterapií v měsíci 3–6 a měsíci 6–9 (vyjádřeno podílem pacientů, kteří dosáhli cílových hladin).
Významně vyšší procento pacientů (78,1 %) léčených pomocí perorální antidiabetické léčby po dobu méně než 5 let dosáhlo lepší kompenzace diabetu s hladinouHbA1c < 6,0 % podle IFCC v porovnání se 64,4 % pacientů léčených po dobu delší než 5 let. Čím dříve je diabetes 2. typu diagnostikován a léčen, tím lepší účinnosti je možné dosáhnout. Tento nález naznačuje zásadní význam časného zahájení účinné antidiabetické léčby, jak již uvádějí doporučené postupy pro léčbu.
Vývoj sledovaných parametrů během 9 měsíců a jeho statistickou analýzu uvádí tab. 2.
Table 2. Hmotnostní parametry, ukazatelé kompenzace diabetu, krevní tlak a lipidy v průběhu 9měsíčního sledování. 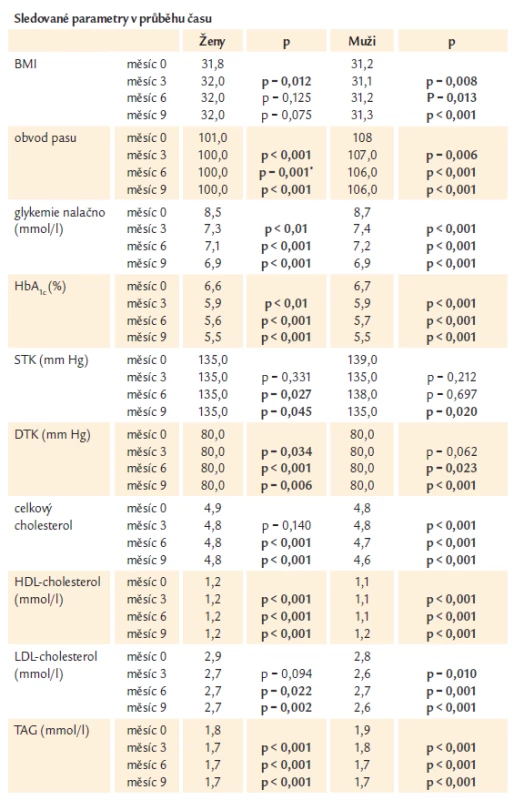
Prakticky všechny sledované parametry se během 9měsíční léčby a sledování signifikantně změnily u mužů i žen.
V bezpečnostní analýze studie se neprokázala žádná neznámá bezpečnostní rizika perorální antidiabetické léčby ve standardní klinické praxi.
Diskuze
Diabetes 2. typu je onemocnění s velmi závažnou prognózou. Proto je dnes věnována pozornost komplexnímu přístupu k léčbě a tomu odpovídají i opakovaně publikované a upravované doporučené postupy [3,4]. Velká pozornost je věnována nejen kompenzaci diabetu, ale i komplexní péči včetně léčby dyslipidemie a hypertenze. Opakovaně jsou publikovány články, které ukazují, že snížení krevního tlaku a úprava dyslipidemie mohou být pro prognózu pacienta stejně významné jako snížení glykemie [5]. Soubor pacientů na monotorepii metforminem se selháním kompenzace diabetu plně odpovídá očekávanému selhávání terapie u diabetiků s průměrným trváním diabetu 6 let. Porovnáme-li tyto výsledky s tzv. epidemiologickou studií – tedy pacienty skutečně náhodně vybranými [6], zjišťujeme srovnatelnou kompenzaci diabetu, dyslipidemie i hypertenze. Můžeme tedy říci, že populace ve studii KOMETA odpovídá přibližně průměrnému diabetikovi 2. typu v ČR.
Během 9 měsíců studie radikálně poklesl počet pacientů na monoterapii metforminem. U části pacientů je však metformin dostatečně efektivní a pacienti dosahují dobré kompenzace. To potvrzuje potřebu individuálního přístupu k léčbě, kdy u části pacientů dosahujeme dobré kompenzace kombinační léčbou a u části pacientů stačí metformin (obr. 3). Podíl kompenzovaných pacientů na konci sledovaného období byl 62,1 %, tedy mírně vyšší ve srovnání s výsledky studie se stejným designem, která byla provedena na Slovensku v letech 2008–2009, kde podíl pacientů, kteří dosáhli cílových hodnot, byl 59,1 % [7].
Velmi zajímavou skutečností je, že zařazení do studie vedlo i k významnému zlepšení kompenzace hypertenze a dyslipidemie a ke snížení obvodu pasu. Vliv podávání hypolipidemik a antihypertenziv nebyl sledován. Ať už jde o lékový či režimový efekt, jde zcela jistě o efekt nepřímý vyvolaný sledováním pacientů a jejich zařazením do studie. Výsledky ukazují, že čeští lékaři si uvědomují význam komplexního přístupu k léčbě diabetu 2. typu. Odpovídá to skutečnosti, že diabetes přináší výrazné kardiovaskulární riziko, které závisí velmi individuálně na délce trvání a kompenzaci diabetu [8].
Závěr
Populace diabetiků 2. typu zařazených do studie KOMETA představuje poměrně typický soubor diabetiků, se kterými se běžně setkávají lékaři všech oborů. Jde o neuspokojivě kompenzované diabetiky s trváním diabetu několik let, u kterých selhává léčba metforminem. V českých podmínkách závisí volba léčby diabetu na mnoha faktorech od spolupráce pacienta po preskripční omezení a finanční limity, např. omezení paušálem. Lékaři přitom nejčastěji volí léky z hlediska hypoglykemie nejméně rizikové. Dále studie ukázala, že v běžné praxi dosahují pacienti i redukce krevního tlaku, dyslipidemie a obvodu pasu. Studie potvrdila, jak významné je pravidelné 3měsíční sledování pacientů a flexibilní úprava terapie. Hlavním závěrem studie je, že i v běžných podmínkách lze během 9 měsíců dosáhnout komplexní metabolické kompenzace diabetika 2. typu.
prof. MUDr. Štěpán Svačina, DrSc., MBA
www.vfn.cz
e-mail: svacinas@lf1.cuni.cz
Doručeno do redakce: 26. 8. 2013
Přijato po recenzi: 23. 10. 2013
Sources
1. Inzucchi SE, Bergenstal RM, Buse JB et al. Management of hyperglycaemia in type 2 diabetes: a patient-centered approach. Position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2012; 55 : 1577–1596.
2. Svačina Š. Přístup zaměřený na pacienta – cesta k opravdové individualizaci léčby diabetu. Medicína po promoci 2012; 21 : 93–95.
3. Karen I. Doporučený postup Diabetes mellitus. Praha: SVL ČLS JEP 2013.
4. Svačina Š. Doporučený postup pro léčbu diabetu u geriatrických pacientů. DMEV 2013.
5. Sattar N. Nový pohled na souvislosti mezi glykemií, diabetem a kardiovaskulární nemocí. Diabetologia (česká verze) 2013; 4 : 19–21.
6. Škrha J et al. Diabetes mellitus – epidemiological study in Czech republic. DMEV 2005; 8: 5–12.
7. Doničová V, Tisoň P. Manažment pacientov s diabetes mellitus 2. typu s nedostatočnou glykemickou kompenzáciou na liečbe metformínom (výsledky prospektívnej, observačnej, multicentrickej neintervenčnej štúdie). Diabetes a obezita 2010; 11 : 59–66.
8. Svačina Š. Léčba antidiabetiky a cévní onemocnění. Vnitř Lék 2010; 56 : 313–316.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 12-
All articles in this issue
- Indikátory zápalu u pacientov s koronárnou aterosklerózou – úloha usCRP v diagnostike a predikcii prognózy ochorenia
- Současný pohled na onemocnění jater u srdečního selhání
- Pozice tiotropia v nových léčebných doporučeních pro chronickou obstrukční plicní nemoc
- Súčasnosť a budúcnosť farmako-artériotromboprofylaxie v klinickej praxi. Odporúčania Angiologickej sekcie Slovenskej lekárskej komory
- Zánětlivá borreliová dilatační kardiomyopatie
- Závažná rizika spojená s užíváním natrium-fosfátových projímadel
- Histiocytární sarkom
- Prospektivní, multicentrická, neintervenční studie na zhodnocení současné léčby pacientů s diabetes mellitus 2. typu, nedostatečně kompenzovaných monoterapií metforminem – KOMETA CZ
- Účinnost a bezpečnost vildagliptinu jako léku druhé volby ve srovnání s jinými perorálními antidiabetiky u pacientů s diabetes mellitus 2. typu: české výsledky v rámci celosvětové prospektivní kohortové studie EDGE
- Effects of the angiotensin receptor blocker Valsartan (Valsacor®) on arterial pressure, indices of myocardial diastolic function and global longitudinal strain in patients with uncontrolled arterial hypertension
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Současný pohled na onemocnění jater u srdečního selhání
- Histiocytární sarkom
- Závažná rizika spojená s užíváním natrium-fosfátových projímadel
- Zánětlivá borreliová dilatační kardiomyopatie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

