-
Medical journals
- Career
Očkování proti virové hepatitidě B u pacientů s chronickým selháním ledvin – dvacetileté zkušenosti
Authors: L. Rožnovský 1; J. Tvrdík 2; L. Kabieszová 1; L. Petroušová 1; I. Orságová 1; L. Hozáková 1; I. Lochman 3; A. Kloudová 3; I. Valkovský 4,5; P. Letocha 6; S. Schwarzová 7; M. Hladík 8; A. Zjevíková 1
Authors‘ workplace: Klinika infekčního lékařství Fakultní nemocnice Ostrava, přednosta prim. MUDr. Luděk Rožnovský, CSc. 1; Katedra informatiky a počítačů Ostravské univerzity v Ostravě, vedoucí doc. Ing. Cyril Klimeš, CSc. 2; Oddělení imunologie a alergologie Zdravotního ústavu Ostrava, vedoucí RNDr. Ivo Lochman, CSc. 3; Interní klinika Fakultní nemocnice Ostrava, přednosta doc. MUDr. Arnošt Martínek, CSc. 4; Katedra interních oborů Lékařské fakulty Ostravské univerzity v Ostravě, vedoucí MUDr. Ivo Valkovský 5; Interní oddělení Městské nemocnice Ostrava, přednosta prim. MUDr. Radim Kryza 6; Dialyzační středisko B. Braun Avitum Ostrava-Vítkovice, vedoucí lékařka MUDr. Sylvie Schwarzová 7; Klinika dětského lékařství Fakultní nemocnice Ostrava, přednosta doc. MUDr. Michal Hladík, Ph. D. 8
Published in: Vnitř Lék 2011; 57(10): 808-814
Category: Original Contributions
Overview
Cíl:
Byla sledována účinnost vakcinace proti virové hepatitidě B (VHB) u pacientů s chronickým selháním ledvin ze 4 dialyzačních center v letech 1988–2010.Soubor pacientů a metodika:
Vakcinace proti VHB byla zahájena u 1 271 pacientů (606 žen, 665 mužů). Pacientům s již zahájenou dialyzační léčbou byly podány i.m. 3 dávky vakcíny v intervalu 0, 1 a 2 měsíce, pacientům dosud nezařazeným do dialyzační léčby v intervalu 0, 1 a 6 měsíců. Zpočátku se užívala plazmová vakcína, od roku 1990 rekombinantní vakcína. Vakcína obsahovala 40 μg HBsAg u 1 002 pacientů, nebo 20 μg HBsAg u 269 pacientů (do roku 2000). Stanovení HBsAg, protilátek anti-HBs a anti-HBc bylo prováděno při zahájení vakcinace, 1–2 měsíce po vakcinaci a poté 2krát ročně. Revakcinace se užívala u pacientů bez protektivní hladiny anti-HBs po očkování nebo po vymizení protilátek anti-HBs.Výsledky:
Po 3. dávce vakcíny byly protilátky anti-HBs vyšetřeny u 786 pacientů. Ochranná hladina anti-HBs (≥ 10 IU/l) byla prokázána po 3., 4. a 5. dávce vakcíny u 49 %, 65 % a 74 % pacientů. Vymizení protilátek anti-HBs bylo zjištěno po 3 a 5 letech od vakcinace u 47 % a 68 % pacientů. Infekce virem hepatitidy B s pozitivitou HBsAg byla zjištěna u 28 pacientů, z nichž 27 se infikovalo v letech 1988–1994. Sérokonverze anti-HBc byla zaznamenána u 10 pacientů.Závěr:
Vakcinace už v 90. letech minulého století významně přispěla k poklesu incidence VHB u pacientů s chronickým selháním ledvin. Přesto i nadále po aplikaci rekombinantní vakcíny nevytvoří ochrannou hladinu anti-HBs přibližně 1/4 pacientů s chronickým selháním ledvin, a proto je vhodné zvažovat nové možnosti vakcinace proti VHB i v naší republice.Klíčová slova:
hepatitida B – vakcinace – selhání ledvin – anti-HBs protilátky – HBsAgÚvod
Pacienti s dialyzační léčbou byli od počátku používání této léčebné metody často infikováni virem hepatitidy B s následným rozvojem akutní a chronické virové hepatitidy B (VHB).
Vakcinace proti VHB, která byla zahájena ve vyspělých zemích v 80. letech 20. století, významně přispěla ke snížení počtu infekcí u pacientů s chronickým selháním ledvin [1]. Např. při srovnání 70. a 90. let 20. století byl u pacientů s dialyzační léčbou v USA zaznamenán pokles akutních infekcí z 6,2 na 0,1 % a snížení četnosti chronické VHB z 7,8 na 0,9 % [2]. K infikování pacientů docházelo zejména krátce po zahájení dialyzační léčby. Na Slovensku byl např. na počátku 90. let minulého století prokázán vznik HBsAg u 34 z 84 pacientů očkovaných až po zahájení dialyzační léčby [3]. Proto se doporučovala vakcinace už před zahájením dialyzační léčby. U pacientů s dialyzační léčbou nebo s hladinou kreatininu přesahující 350 μmol/l byla navíc prokazována nižší tvorba protilátek anti-HBs [2,4–7].
Ve zdravé populaci po vakcinaci proti VHB vytvoří ochranné hladiny anti-HBs (≥ 10 IU/l) přibližně 90–95 % dospělých. Postačuje k tomu podání 3 dávek vakcíny s obsahem 20 μg HBsAg v intervalu 0, 1 a 6 měsíců. Sérologické vyšetření se provádí po 1–2 měsících od vakcinace, kdy jsou hladiny anti-HBs nejvyšší. Zdravé osoby s ochrannou hladinou anti-HBs jsou dlouhodobě, snad i celoživotně chráněny před infekcí a neprovádí se u nich revakcinace ani po poklesu hladiny anti-HBs protilátek pod ochrannou úroveň [8].
U pacientů se selháním ledvin je účinnost vakcinace nižší. Při použití shodných nebo modifikovaných vakcinačních schémat se prokazuje ochranná hladina anti-HBs u 34–89 % pacientů [2,6,9]. Navíc protilátky anti-HBs u pacientů se selháním ledvin přetrvávají kratší dobu než u zdravé populace. Protilátky je nutné vyšetřovat v intervalu 6–12 měsíců a po jejich vymizení se provádí revakcinace vzhledem k riziku infekce virem hepatitidy B [8,10]. Nedostatečná tvorba protilátek anti-HBs u pacientů se selháním ledvin souvisí zejména s nedostatečnou aktivací antigen prezentujících buněk [4,11,12]. Imunodeficit nepříznivě ovlivňuje pokročilé selhání ledvin, dialyzační léčba, z dalších faktorů např. vyšší věk a obezita [6,7].
Modifikace vakcinačních schémat u pacientů se selháním ledvin probíhala v několika oblastech. Aplikace o něco účinnějších plazmových vakcín byla ve vyspělých zemích ukončena v 90. letech minulého století pro obavy z přenosu infekcí, od té doby se používají jen rekombinantní vakcíny [4]. Už v 90. letech 20. století zlepšilo účinnost vakcinace zkrácení intervalu vakcinace na 0, 1 a 2 měsíce, zvýšení obsahu HBsAg ve vakcíně na 40 μg nebo podání 4 dávek vakcíny v intervalu 0, 1, 2 a 6 měsíců [1,4]. V současné době se za standardní považuje podání 4 dávek vakcíny s obsahem 40 μg HBsAg v intervalu 0, 1, 2 a 6 měsíců, ochranné hladiny anti-HBs přesto nevytvoří 13–40 % pacientů [4,6,13].
Od 90. let minulého století se zkoušela intradermální aplikace vakcíny [6,15,16]. Další směr zahrnoval podání vakcíny s adjuvantními prostředky, např. interferony, interleukinem-2 nebo levamisolem [4,7]. Koncem 90. let 20. století byly vyvinuty vakcíny s více antigeny viru hepatitidy B (kromě HBsAg i pre-S1 a pre-S2), v posledních letech přináší slibné výsledky aplikace vakcín s novými adjuvantními prostředky, např. AS04 [4,11,14].
V naší republice byla vakcinace proti VHB u pacientů s chronickým selháním ledvin zahájena v roce 1988. Pravděpodobně největší soubor, který zahrnuje 1 271 pacientů s chronickým selháním ledvin, je sledován v Ostravě. V souboru byla retrospektivně hodnocena četnost infekcí a účinnost vakcinace, která zahrnovala zejména tvorbu protilátek anti-HBs po vakcinaci a jejich přetrvávání v delším odstupu od očkování.
Soubor pacientů a metodika
Vakcinace proti VHB u pacientů s chronickým selháním ledvin byla zahájena v Ostravě v roce 1988. Zpočátku se očkování provádělo na Protiepidemickém odboru Krajské hygienické stranice v Ostravě, od roku 1989 na Klinice infekčního lékařství Fakultní nemocnice Ostrava. Soubor postupně narůstal, počátkem roku 2010 zahrnoval 1 271 pacientů. Do souboru byli zahrnuti všichni pacienti, kterým byla podána alespoň jedna dávka vakcíny. Očkování bylo zahájeno ve věku 4–92 let, průměrný věk pacientů byl 61 let (tab. 1). V souboru bylo 606 žen (průměrný věk 62 let) a 665 mužů (průměrný věk 60 let). Jednalo se o pacienty z 3 dialyzačních center pro dospělé, dětské dialýzy a příslušných nefrologických ambulancí. Transplantace ledviny byla provedena u 164 pacientů. Dosud zemřelo 581 pacientů.
Table 1. Vakcinace proti hepatitidě B u 1 271 pacientů s chronickým selháním ledvin. 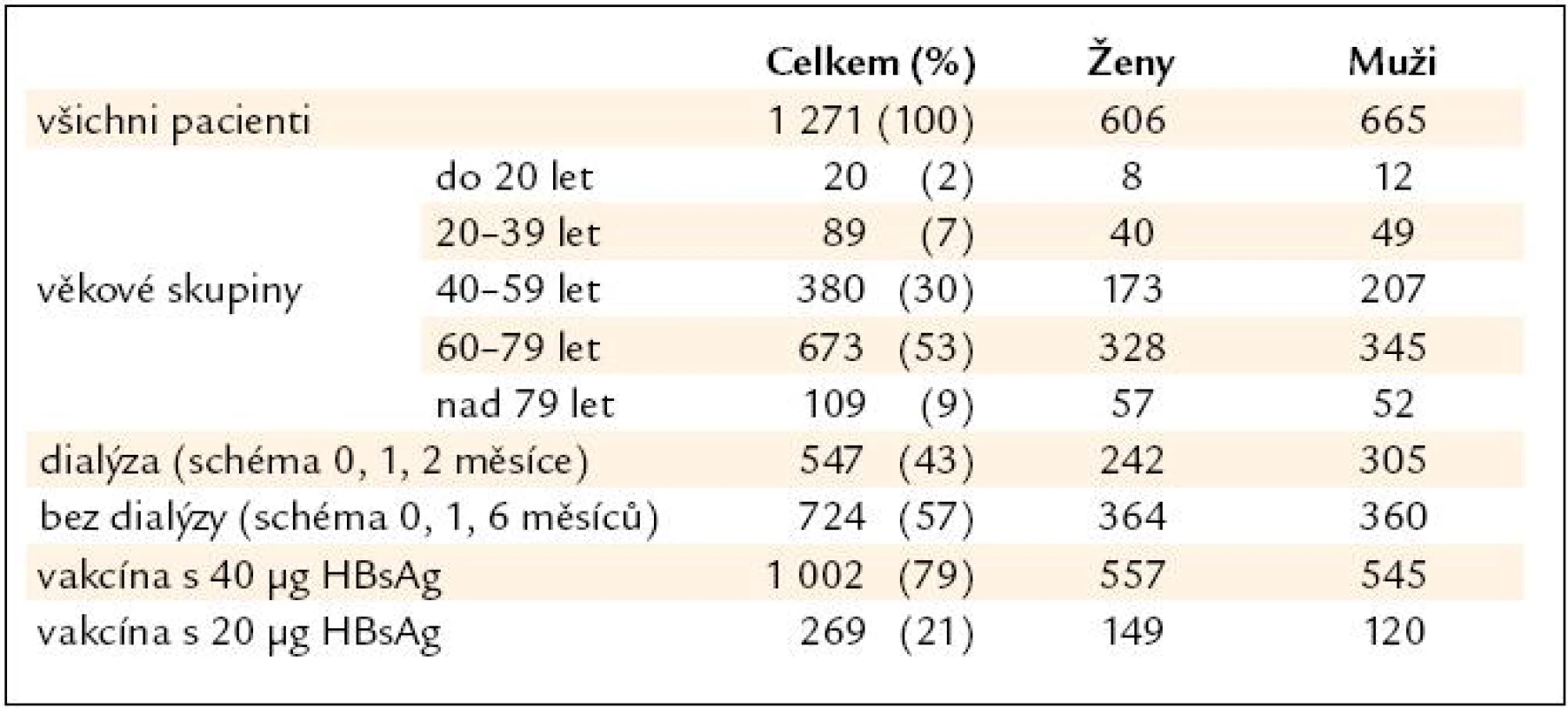
Základní očkování spočívalo v podání 3 dávek vakcíny v intervalu 0, 1 a 2 měsíce, což bylo indikováno u 547 pacientů s dialyzační léčbou při zahájení vakcinace, nebo 0, 1 a 6 měsíců, což bylo doporučeno u 724 pacientů bez dialyzační léčby. Vakcína s obsahem 20 μg HBsAg byla aplikována 269 pacientům (zpočátku všem, v letech 1990–2000 jen pacientům bez dialyzační léčby), vakcína s obsahem 40 μg HBsAg byla podána 1 002 pacientům. Zpočátku se používala plazmová vakcína H-B-vax (Merck Sharp & Dohme Ltd., USA), která byla aplikována 53 pacientům, od roku 1990 se užívala rekombinantní vakcína Engerix-B (GlaxoSmithKline, Belgie). Vakcína se podávala i.m. do deltového svalu, při dávce 40 μg HBsAg do obou deltových svalů. Pro pravděpodobnou alergickou reakci na Engerix-B byla vakcinace ukončena u 5 pacientů.
Základní vakcinace s podáním 3 dávek vakcíny byla ukončena u 893 z 1 271 pacientů. Sérologické vyšetření po vakcinaci bylo provedeno u 786 pacientů.
Pacienti bez ochranné hladiny anti-HBs po 3. dávce vakcíny obdrželi další dávku vakcíny s následným vyšetřením anti-HBs. U většiny pacientů se aplikovala 4. dávka vakcíny (případně další dávka) do 4 měsíců od dávky předchozí. Podání 4. dávky vakcíny převedlo pacienty s dialyzační léčbou prakticky do dnes standardního schématu 0, 1, 2 a 6 měsíců, pacienty bez dialyzační léčby do schématu 0, 1, 6 a 10 měsíců. Rovněž u pacientů bez ochranné hladiny anti-HBs po 4. dávce vakcíny očkování pokračovalo. Vakcinace se ukončovala u pacientů bez protektivní hladiny anti-HBs nejdříve po 5. dávce vakcíny. Revakcinace byla prováděna i po vymizení ochranné hladiny anti-HBs, vakcína se aplikovala u většiny pacientů do 2 měsíců od zjištění nedostatečné hladiny anti-HBs.
Sérologická vyšetření se prováděla při zahájení vakcinace, po 1–2 měsících od 3. či další dávky vakcíny a poté 2krát ročně. HBsAg, protilátky anti-HBs a anti-HBc byly stanovovány ELISA metodou za použití komerčních souprav (zpočátku Sevac, Česká Republika, od roku 1994 DiaSorin, Itálie a BioRad, Francie). Protilátky anti-HBs byly hodnoceny po 3. či další dávce vakcíny, hladiny anti-HBs ≥ 10 IU/l se považovaly za protektivní s rozdělením na nízké hladiny (10–99 IU/l) a vysoké hladiny (≥ 100 IU/l) [8]. Hladiny protilátek anti-HBs ≥ 250 IU/l na začátku sledování a ≥ 900 IU/l od roku 1998 nebyly dále rozlišovány, a proto nelze vypočítat průměrnou hladinu anti-HBs po očkování.
Za klinicky významnou infekci s pozitivitou HBsAg byla považována pozitivita HBsAg ve 2 následujících vyšetřeních. Sérokonverze anti-HBc, která je klinicky asymptomatická a která vypovídá o menším prolomení imunity u vakcinovaného pacienta, byla definována novou pozitivitou anti-HBc ve 2 následujících vyšetřeních při současné negativitě HBsAg.
Statistická analýza byla provedena pomocí NCSS 2004 (Number Cruncher Statistical System, www.ncss.com). Zastoupení pacientů bylo srovnáváno pomocí oboustranného Fisherova exaktního testu a hodnota p < 0,05 byla považována za statisticky významnou. Kaplan-Meierovou analýzou bylo hodnoceno vymizení protilátek anti-HBs. Při kumulativní incidenci pacientů s protektivní hladinou anti-HBs při vakcinaci byl posuzován individuální přínos každého pacienta (např. rozdílná délka sledování), použit byl interval spolehlivosti (CI) 95 %.
Výsledky
Protilátky anti-HBs po vakcinaci
Protilátky anti-HBs po 3. dávce vakcíny byly hodnoceny u 786 pacientů. Ochranná hladina byla prokázána u 389 pacientů (49 %), z nichž 204 pacientů mělo vysoké a 185 pacientů nízké hladiny anti-HBs (tab. 2). Protektivní hladiny anti-HBs častěji vytvořily ženy (52 %) ve srovnání s muži (48 %), rozdíly nebyly statisticky významné (p = 0,284).
Table 2. Protilátky anti-HBs po 3. vakcíně u 786 pacientů s chronickým selháním ledvin. 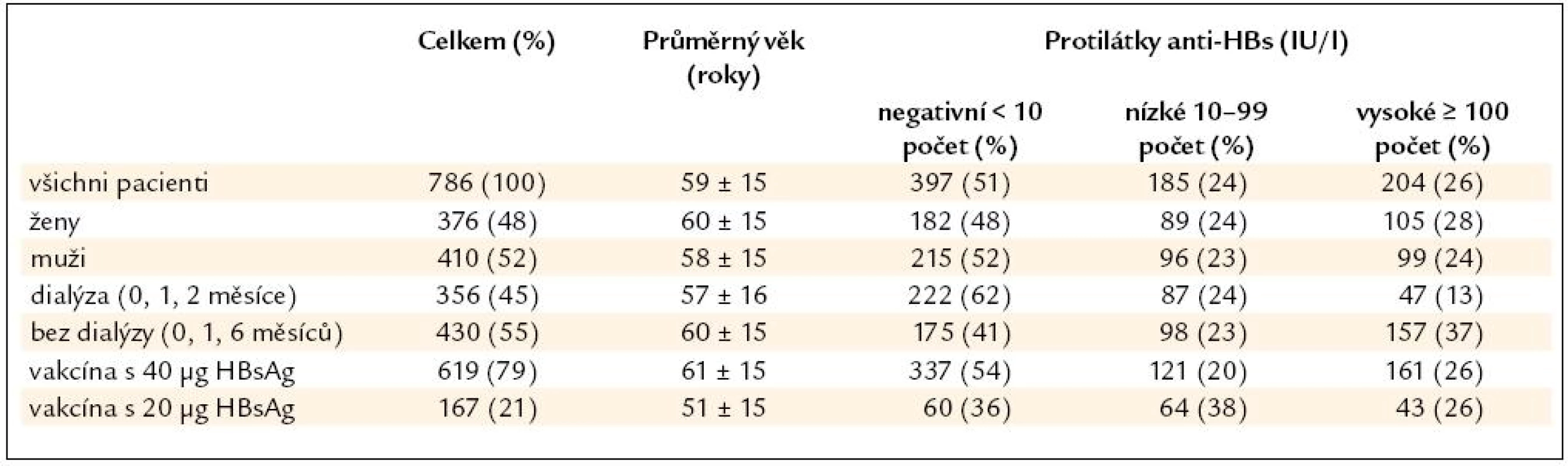
Mladší pacienti vytvořili ochranné hladiny anti-HBs častěji, což je zobrazeno na grafu 1. Ochrannou hladinu anti-HBs vytvořilo 220 z 357 pacientů ve věku do 60 let (62 %), ale jen 169 z 429 pacientů starších (39 %), rozdíly byly statisticky významné (p < 0,001).
Graph 1. Protilátky anti-HBs po 3. dávce vakcíny u 786 pacientů, závislost na věku. 
Pacienti bez dialyzační léčby vytvořili ochranné hladiny anti-HBs častěji (59 %) než pacienti s dialyzační léčbou (38 %), rozdíly byly statisticky významné (p < 0,001, tab. 2).
Vyšší zastoupení pacientů s ochrannou hladinou anti-HBs bylo paradoxně prokázáno po podání vakcíny s 20 μg HBsAg (64 %) ve srovnání s 40 μg HBsAg (46 %), rozdíly byly znovu statisticky významné (p < 0,001). Přesto uvedené výsledky nepotvrzují vyšší účinnost vakcín s nižším obsahem antigenu, ale vypovídají o faktorech, které příznivě ovlivnily úspěšnost vakcinace u těchto pacientů. Pacienti s nižším obsahem antigenu ve vakcíně byli výrazně mladší než pacienti s vyšším množstvím antigenu (51 vs 61 let), navíc mezi nimi převažovali pacienti bez dialyzační léčby. Pouze u pacientů s nižším obsahem antigenu byla podána o něco účinnější plazmová vakcína. V našem souboru však nebylo možné spolehlivě hodnotit účinnost plazmové vakcíny, neboť po jejím podání byla zjištěna ochranná hladina anti-HBs u 26 z 29 pacientů (90 %), ale u dalších 19 pacientů došlo v průběhu sledování k infekci s pozitivitou HBsAg.
Kumulativní zastoupení ochranné hladiny anti-HBs a revakcinace
Hodnocení zahrnovalo všech 786 pacientů s vyšetřením anti-HBs po základní vakcinaci. U pacientů bez ochranné hladiny anti-HBs po 3. dávce vakcíny byla aplikována 4. dávka vakcíny s následným vyšetřením protilátek. Pokud nebylo dosaženo ochranné hladiny anti-HBs, následovala další revakcinace. Ochranná hladina anti-HBs byla prokázána po 4. a 5. dávce vakcíny u 65 a 74 % pacientů, po 7. dávce vakcíny dokonce u 80 % pacientů (graf 2). U pacientů bez ochranné hladiny anti-HBs po 5. vakcíně byla po roce 2000 vakcinace ukončována, a proto je počet pacientů s vyšším počtem vakcín malý a výsledky jsou méně spolehlivé. Např. po 5. dávce vakcíny byly protilátky anti-HBs vyšetřeny u 187 pacientů, po 6. a 7. dávce vakcíny jen u 21 a 8 pacientů.
Graph 2. Kumulativní zastoupení ochranné hladiny anti-HBs v souboru 786 pacientů. 
Zastoupení pacientů s ochrannou hladinou anti-HBs v jednotlivých podskupinách po 3.–5. dávce vakcíny je uvedeno v tab. 3. Po 4. dávce vakcíny došlo k zmenšení rozdílů v zastoupení ochranné hladiny anti-HBs, zejména při srovnání pacientů s dialyzační léčbou a bez dialyzační léčby. Po 4. dávce vakcíny byla zjištěna ochranná hladina anti-HBs u 61 % z 357 pacientů s dialyzační léčbou, u těchto pacientů bylo aplikováno prakticky standardní schéma vakcinace v intervalu 0, 1, 2 a 6 měsíců.
Table 3. Ochranné hladiny anti-HBs při pokračující vakcinaci u 786 pacientů s chronickým selháním ledvin. 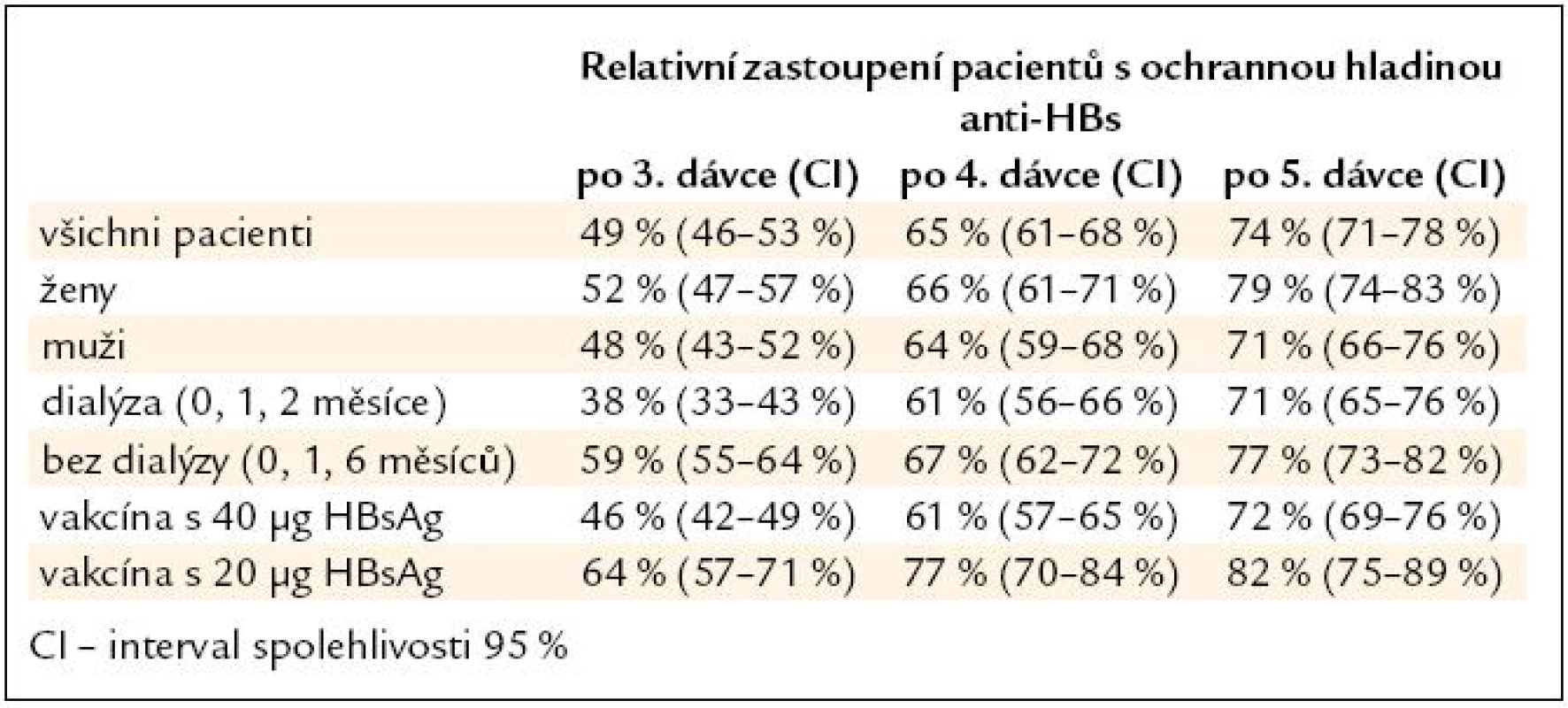
Vymizení protilátek anti-HBs
Uvedené hodnocení bylo provedeno u 389 pacientů s ochrannou hladinou anti-HBs po 3. dávce vakcíny. Protektivní hladiny anti-HBs vymizely za 1 rok, 3 roky a 5 let od vakcinace u 7 % pacientů (CI: 4–9 %), 47 % pacientů (CI: 40–54 %) a 68 % pacientů (CI: 61–76 %). U pacientů s vysokými hladinami anti-HBs po vakcinaci přetrvávaly ochranné hladiny anti-HBs delší dobu, jak vyplývá z grafu 3. Za 5 let vymizely protilátky anti-HBs u 54 % pacientů s úvodní vysokou a 85 % pacientů s úvodní nízkou hladinou anti-HBs.
Graph 3. Vymizení ochranné hladiny anti-HBs po vakcinaci – závislost na úvodní hladině anti-HBs u 389 pacientů. 
Revakcinace po vymizení anti-HBs
Po vymizení protilátek anti-HBs bylo provedeno 480 revakcinací u 361 pacientů. Ochranné hladiny anti-HBs byly prokázány po 398 revakcinacích (83 %). Revakcinace byla úspěšnější u pacientů bez transplantace ledviny (protektivní anti-HBs po 291 z 337 revakcinací, tj. 86 %) ve srovnání s pacienty po transplantaci ledviny s imunosupresivní léčbou (protektivní anti-HBs po 107 ze 143 revakcinací, tj. 75 %), rozdíly byly statisticky významné (p = 0,003). Druhá revakcinace byla provedena u 42 pacientů bez ochranné hladiny anti-HBs, ale protektivní hladinu anti-HBs vytvořilo jen 19 pacientů (45 %).
Infekce s pozitivitou HBsAg
Infekce s pozitivitou HBsAg byla prokázána u 28 pacientů, z nichž se 27 infikovalo v letech 1988–1994 (graf 4). Všichni pacienti se infikovali během dialyzační léčby, u 16 z nich byl vznik HBsAg prokázán po 1. nebo 2. dávce vakcíny. Většina pacientů se nakazila do jednoho roku od zahájení dialyzační léčby, časová závislost mezi zahájením dialyzační léčby a 1. pozitivitou HBsAg je znázorněna v grafu 5.
Graph 4. Infekce s pozitivitou HBsAg a asymptomatická sérokonverze anti-HBc u 1 271 pacientů se selháním ledvin. 
Graph 5. Infekce s pozitivitou HBsAg u 28 pacientů a její vztah k dialyzační léčbě. 
Průkaz vakcinačního antigenu
V našem souboru byla v prvních 5 dnech po vakcinaci zjištěna pozitivita HBsAg u 1 pacienta, hraniční pozitivita HBsAg u dalších 29 pacientů. U všech pacientů byla při následném vyšetření prokázána negativita HBsAg, což vyloučilo infekci u těchto pacientů a vakcinace u nich pokračovala. Uvedené výsledky je možné vysvětlit průkazem vakcinačního antigenu v krátkém období po očkování [17].
Sérokonverze anti-HBc
Asymptomatická sérokonverze anti--HBc byla prokázána u 10 pacientů, její výskyt v jednotlivých letech je uveden na grafu 4. U 8 pacientů byla sérokonverze anti-HBc zjištěna do 5 let od vakcinace, u 2 pacientů po 11 letech od zahájení vakcinace.
Diskuze
Vakcinace prováděná od konce 80. let minulého století významně přispěla ke snížení četnosti akutní a chronické VHB u pacientů se selháním ledvin v Ostravě. Trvajícím problémem je malá účinnost vakcinace. Po aplikaci 5 dávek vakcíny byla prokázána ochranná hladina anti-HBs jen u 74 % našich pacientů.
Poznatky získané v našem souboru korespondují s údaji uvedenými v české i zahraniční odborné literatuře [1,3,4]. Rovněž v našem souboru docházelo k častým infekcím s pozitivitou HBsAg jen v prvních letech po zahájení vakcinace. Rizikové bylo zejména období po zahájení dialyzační léčby. Do jednoho roku od zahájení dialyzační léčby byla prokázána první pozitivita HBsAg u 22 z 28 našich pacientů s prokázanou infekcí virem hepatitidy B.
V 90. letech 20. století riziko infekce snížila nejen vakcinace proti VHB, ale i další opatření, např. oddělená dialýza pacientů s pozitivitou HBsAg, zkvalitnění hygienického režimu na dialyzačních odděleních, standardizace pracovních postupů dialyzačního ošetření nebo podání erytropoetinu, což vedlo ke snížení počtu transfuzí krve. V roce 1995 bylo v ČR nosičství HBsAg zjištěno u 14 % dialyzovaných pacientů [18]. V současné době prevalence HBsAg ve vyspělých zemích kolísá v rozmezí 1–7 % [19]. Nové infekce s pozitivitou HBsAg se v současné době u pacientů se selháním ledvin prakticky nevyskytují. Pokud je u pacientů zjištěna pozitivita HBsAg, může se jednat o průkaz vakcinačního antigenu, zejména v 1. týdnu po vakcinaci [17]. Pozitivitu nebo hraniční pozitivitu HBsAg jsme zjistili u 30 našich pacientů v prvních 5 dnech po vakcinaci, ale u všech těchto pacientů byla infekce vyloučena a vakcinace u nich pokračovala.
Asymptomatická sérokonverze anti-HBc, která vypovídá o určitém prolomení imunity u vakcinované osoby, byla v našem souboru prokázána u 10 pacientů. V odborné literatuře nejsou sérokonverze anti-HBc prakticky zmiňovány. Souvisí to zejména s malým počtem pacientů v zahraničních studiích (většinou jen desítky pacientů) a s krátkou dobou sledování, která většinou nepřekračuje období 2 let od zahájení vakcinace.
Vyšší zastoupení ochranné hladiny anti-HBs bylo v našem souboru prokázáno u žen, mladších pacientů a pacientů bez dialyzační léčby, což koresponduje s literárními údaji [3–5,12,19]. Po 3. a 4. dávce vakcíny byla zjištěna ochranná hladina anti-HBs u 49 a 65 % našich pacientů, což podporuje užívání standardního schématu se 4 dávkami vakcíny s obsahem 40 μg HBsAg v intervalu 0, 1, 2 a 6 měsíců. V našem souboru byly trvale, zejména pro zajištění kontinuity sledování, vyšetřovány protilátky anti-HBs už po 3. vakcíně, což zvyšuje ekonomické nároky na sérologická vyšetření, ale současně přináší i určitou úsporu vakcíny.
Dosud neexistuje shodný názor na to, po kolika dávkách vakcíny se má ukončit očkování, pokud pacient nevytvoří ochranné hladiny anti-HBs. Do roku 2000 obdrželi naši pacienti 6–7 dávek vakcíny, ale pro malou účinnost bylo po roce 2000 očkování ukončováno po podání 5 dávek vakcíny. Obdobně se doporučuje na Slovensku ukončit vakcinaci po pěti dávkách vakcíny [2]. Ale v Brazílii bylo u pacientů bez ochranné hladiny anti-HBs po vakcinaci (3 dávky s obsahem 40 μg HBsAg v intervalu 0, 1 a 6 měsíců) podáno znovu celé schéma, což představuje 6 dávek vakcíny [9].
Ochranné hladiny anti-HBs vymizely v našem souboru u 7 % pacientů za 1 rok od vakcinace, u 47 % pacientů za 3 roky od vakcinace, a to vždy častěji u pacientů s nízkými úvodními hladinami anti-HBs. Literatura většinou uvádí, že k vymizení protilátek an-ti-HBs dochází u 1/4–1/2 pacientů v odstupu 1–2 let od vakcinace, častěji u pacientů s nízkými hladinami an-ti-HBs [2,4,10,13,14]. Údaje o delším sledování pacientů jsou ojedinělé. Např. po 3 letech od podání rekombinantní vakcíny byly prokázány ochranné hladiny anti-HBs u 50 % pacientů, což je obdobné jako v našem souboru [20].
Po vymizení protilátek anti-HBs jsou pacienti v riziku infekce virem hepatitidy B, a proto je doporučena revakcinace [8,10]. Po většině revakcinací v našem souboru (83 %) byla prokázána ochranná hladina anti-HBs, což prokazuje alespoň krátkodobé přetrvávání imunologické paměti po vymizení protilátek anti-HBs. Nižší úspěšnost revakcinací u pacientů po transplantaci ledviny (75 %) souvisí s hlubší poruchou imunity při imunosupresivní léčbě. V odborné literatuře není úspěšnost revakcinací prakticky zmiňována, výjimku představuje studie s adjuvantní vakcínou Fendrix, ve které byla prokázána ochranná hladina anti-HBs po většině revakcinací [20].
Již od 90. let minulého století se hledaly další cesty, jak zlepšit účinnost vakcinace u pacientů s chronickým selháním ledvin. Současné podání vakcíny s adjuvantními látkami (např. interleukin-2, interferon α a γ, erytropoetin, růstové faktory pro neutrofily, hormony thymu) přineslo rozporuplné výsledky a uvedené postupy nepronikly do běžné praxe [4,7,12]. Podání vakcíny s levamisolem zkoumala metaanalýza z roku 2009, do které byly zahrnuty 4 studie provedené v Turecku a Iránu [7]. Hodnoceno bylo 328 pacientů, 128 z nich obdrželo vakcínu s levamisolem. U pacientů s levamisolem byla prokázána častější tvorba protilátek anti-HBs, ale poslední studie z roku 2008 rozdíly neprokázala [7,21]. Podání levamisolu s vakcínou nelze v naší republice považovat za schválený postup.
Už počátkem 90. let 20. století se slibnou metodou jevila intradermální vakcinace, která ale vyžaduje zkušený personál a je časově náročná (např. podání 4–16 dávek vakcíny s obsahem 5–10 μg HBsAg) [6,15,16]. V metaanalýze (718 pacientů, z nich 352 s intradermální aplikací) publikované v roce 2010 bylo konstatováno, že intradermální vakcinace byla účinnější v krátkém období po vakcinaci, ale už po půl roce od očkování nebyly zjištěny rozdíly mezi pacienty s intradermální a intramuskulární vakcinací [6]. Intradermální vakcinace je vhodná spíše pro chudší země, v USA není schválena, rovněž v ČR nemá vakcína Engerix-B povolenu intradermální aplikaci.
Na konci minulého století se jevily slibnými vakcíny s více antigeny (kromě HBsAg i pre-S1 a pre-S2) [4,11]. Uvedené vakcíny (např. Hepacare a Bio-Hep-B) se nyní používají jen v několika zemích, do běžné klinické praxe ve většině vyspělých zemí nepronikly. Rovněž v ČR nejsou registrovány.
Nejvíce nadějí se v současné době vkládá do vakcín s novými adjuvantními prostředky, např. AS04 a QS21 [7,11,14]. V Evropské unii je od roku 2005 registrována vakcína Fendrix (GlaxoSmithKline, Belgie), která obsahuje 20 μg HBsAg a adjuvantní prostředek druhé generace AS04 [11,14]. Po podání 4 dávek vakcíny v intervalu 0, 1, 2 a 6 měsíců vytvořilo protektivní hladinu anti-HBs 90 % pacientů s chronickým selháním ledvin, po 3 letech od očkování přetrvávaly protilátky u 80 % pacientů [14,20]. Fendrix se může aplikovat před dialyzační léčbou, ale i během dialýzy, v naší republice je registrován pro pacienty ve věku od 15 let. Vakcína Fendrix se dosud v ČR prakticky neužívá. Žádoucí je její rozšíření do běžné praxe, zpočátku alespoň pro pacienty bez ochranné hladiny anti-HBs po podání vakcíny Engerix-B.
Závěr
Vakcinace v 90. letech minulého století přispěla ke snížení četnosti VHB u pacientů s chronickým selháním ledvin. Přesto i v současné době po podání rekombinantní vakcíny nevytvoří ochranné hladiny anti-HBs přibližně 1/4 pacientů, zejména pacientů s dialyzační léčbou a starších než 60 let. Vzhledem k dostupnosti účinnějších vakcín proti VHB je vhodné zvažovat jejich použití i v naší republice.
Práce byla podpořena Interní grantovou agenturou MZ ČR, projektem NR/9275-3/2007.
MUDr. Luděk Rožnovský, CSc.
www.fno.cz
e-mail: ludek.roznovsky@fnspo.cz
Doručeno do redakce: 14. 9. 2010
Přijato po recenzi: 8. 4. 2011
Sources
1. Seaworth B, Drucker J, Starling J et al. Hepatitis B vaccines in patients with chronic renal failure before dialysis. J Infect Dis 1988; 157 : 332–337.
2. Gomboš V. Očkovanie pacientov s chronickou obličkovou nedostatočnosťou proti vírusovej hepatitíde B. Lek Obz 2006; 55 : 490–493.
3. Skladaný Ľ, Šváč J, Javorský P et al. Imunizácia proti hepatitíde B u hemodialyzovaných pacientov. Vnitř Lék 1988; 44 : 535–537.
4. Jílková E, Jílek D, Bitterová Z et al. Očkování proti virové hepatitidě B u pacientů s chronickým renálním selháním. Epidemiol Mikrobiol Imunol 1997; 46 : 135–139.
5. Fraser GM, Ochana N, Fenyves D et al. Increasing serum creatinine and age reduce the response to hepatitis B vaccine in renal failure patients. J Hepatol 1994; 21 : 450–454.
6. Fabrizi F, Dixit V, Messa P et al. Intradermal vs intramuscular vaccine against hepatitis B infection in dialysis patients: a meta-analysis of randomized trials. J Viral Hepat 2010; doi:10.1111/j.1365–2893.2010.01354.x.
7. Fabrizi F, Dixit V, Messa P et al. Meta-analysis: levamisole improves the immune response to hepatitis B vaccine in dialysis patients. Aliment Pharmacol Ther 2010; 32 : 756–762.
8. Are booster immunisations needed for lifelong hepatitis B immunity? European consensus group on hepatitis B immunity. Lancet 2000; 355 : 561–565.
9. Bock M, Barros E, Veronese FJ. Hepatitis B vaccination in haemodialysis patients: a randomized clinical trial. Nephrology 2009; 14 : 267–272.
10. Tsouchnikas I, Dounousi E, Xanthopoulou K et al. Loss of hepatitis B immunity in hemodialysis patients acquired either naturally or after vaccination. Clin Nephrol 2007; 68 : 228–234.
11. Beran J. Safety and immunogenicity of a new hepatitis B vaccine for the protection of patients with renal insufficiency including pre-haemodialysis and haemodialysis patients. Expert Opin Biol Ther 2008; 8 : 235–247.
12. Miguilena-Colina ME, Lozano-Rodríguez T, García-Pozo L et al. Recombinant inferferon-alpha2b improves immune response to hepatitis B vaccination in haemodialysis patients: results of a randomised clinical trial. Vaccine 2009; 27 : 5654–5660.
13. Ramezani A, Eslamifar A, Banifazl M et al. Efficacy and long-term immunogenicity of hepatitis B vaccine in haemodialysis patients. Int J Clin Pract 2009; 63 : 394–397.
14. Beran J. Význam druhé generace adjuvantních prostředků v „nových“ vakcínách. Klin mikrobiol inf lék 2008; 14 : 5–12.
15. Micozkadioglu H, Zumrutdal A, Torun D et al. Low dose intradermal vaccination is superior to high dose intramuscular vaccination for hepatitis B in unresponsive hemodialysis patients. Ren Fail 2007; 29 : 285–288.
16. Morais EO, Resende MR, Oliveira AM et al. Intradermal hepatitis B vaccination in patients with advanced chronic renal failure: immunogenicity and follow-up. Aliment Pharmacol Ther 2007; 25 : 849–855.
17. Dow BC, Munro H, Frame D et al. Several assays show hepatitis B positivity soon after vaccination. BMJ 1998; 316 : 311.
18. Pazdiora P. Virová hepatitida B na dialyzačních střediscích v ČR. Prakt Lék 1999; 79 : 20–22.
19. Dražilová S, Krupicer P, Mogrovičová D et al. Hepatitida B u hemodialyzovaných pacientov. Lek Obz 2009; 57 : 145–150.
20. Kong NC, Beran J, Kee SA et al. A new adjuvant improves the immune response to hepatitis B vaccine in hemodialysis patients. Kidney Int 2008; 73 : 856–862.
21. Sali S, Alavian SM, Hajarizadeh B. Effect of levamisole supplementation on hepatitis B virus vaccination response in hemodialysis patients. Nephrology 2008; 13 : 376–379.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2011 Issue 10-
All articles in this issue
- Diagnostický algoritmus synkop: integrativní přístup
- Léčba akutní exacerbace chronické obstrukční plicní nemoci za hospitalizace a na lůžku intenzivní péče
- Úloha centrálneho nervového systému v etiopatogenéze chorôb periférnych orgánov
- Prognostické faktory u chronické lymfocytární leukemie
- Benígny solitárny vred slepého čreva
- MR dokumentované vymizení infiltrace infundibula hypofýzy u pacientů s histiocytózou z Langerhansových buněk po léčbě 2-chlorodeoxyadenosinem
- Náklady na rehospitalizaci pacientů s akutním srdečním selháním
- Očkování proti virové hepatitidě B u pacientů s chronickým selháním ledvin – dvacetileté zkušenosti
- Normální hodnoty tlaků v plicním oběhu u zdravých osob v klidu a při cvičení
- Resynchronizačná liečba srdcového zlyhávania – stále veľa otáznikov
- Kritické zhodnocení optimální farmakoterapie u kandidátů srdeční resynchronizační léčby – zkušenosti jednoho centra
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Normální hodnoty tlaků v plicním oběhu u zdravých osob v klidu a při cvičení
- Léčba akutní exacerbace chronické obstrukční plicní nemoci za hospitalizace a na lůžku intenzivní péče
- Resynchronizačná liečba srdcového zlyhávania – stále veľa otáznikov
- Prognostické faktory u chronické lymfocytární leukemie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

