-
Medical journals
- Career
Projevy histiocytózy z Langerhansových buněk v orofaciální oblasti
Authors: A. Fassmann 1; L. Izakovičová Hollá 1, 2; P. Augustín 1; J. Vokurka 1; J. Vaněk 1
Authors‘ workplace: Stomatologická klinika Lékařské fakulty MU a FN u sv. Anny Brno, přednosta prof. MUDr. Jiří Vaněk, CSc. 1; Ústav patologické fyziologie Lékařské fakulty MU Brno, přednostka prof. MUDr. Anna Vašků, CSc. 2
Published in: Vnitř Lék 2010; 56(Supplementum 2): 85-90
Category: Langerhans cell histiocytosis and some other Hematology rare diseases
Overview
Histiocytóza z Langerhansových buněk (LCH) je vzácné onemocnění neznámé patogeneze. Charakterizuje je intenzivní a abnormální proliferace histiocytů z kostní dřeně, tzv. Langerhansových buněk. Jde o chorobu projevující se širokým spektrem forem a závažností klinických projevů, která postihuje kosti, kůži, sliznice i vnitřní orgány. V kazuistice je popsáno 33leté sledování pacienta s chronickou difuzní formou LCH, tzv. nemocí Hand-Schüller-Christian. Nemocný měl kromě kožních projevů také infiltráty na sliznici dutiny ústní a osteolytické léze alveolárních kostí horní a dolní čelisti. Tyto nálezy pomohly upřesnit diagnózu LCH, na kterou měli dermatologové podezření. Stomatolog hraje důležitou roli v multidisciplinární terapii pacientů s LCH prováděním pravidelných prohlídek a sledováním možných orálních manifestací onemocnění, které mohou být prvními projevy LCH.
Klíčová slova:
histiocytóza z Langerhansových buněk – orální manifestace – infiltráty – kostní lézeÚvod
Histiocytóza z Langerhansových buněk je charakterizována intenzivní a abnormální proliferací histiocytů z kostní dřeně (Langerhansových buněk) spolu s různým počtem leukocytů, eozinofilů, neutrofilů, lymfocytů, plazmatických buněk a obrovskobuněčných mnohojaderných buněk, které způsobují destrukci tkáně. Tato destrukce může postihovat kosti, kůži, sliznice i vnitřní orgány [1,2]. Jde o nozologickou jednotku, která se projevuje širokým spektrem forem a závažností klinických projevů; od náhodného RTG nálezu jednoho osteolytického ložiska po generalizované systémové onemocnění.
Lichtensteinova klasifikace rozděluje LCH do 3 klinických forem v závislosti na věku pacienta, kdy se projeví první léze a na jejich distribuci:
- chronická lokalizovaná LCH (eozinofilní granulom)
- chronická difuzní LCH (Hand-Schüller-Christianova nemoc)
- akutní diseminovaná LCH (Abt-Letterer-Siweho nemoc)
Před několika lety byla k LCH přiřazena také kongenitální retikulohistiocytóza (Hashimoto-Pritzkerův syndrom).
Orální projevy LCH jsou často prvními příznaky onemocnění a v některých případech může být dutina ústní jedinou samostatně postiženou oblastí organizmu [3].
V literatuře se incidence orálních projevů LCH pohybuje mezi 4,5 % [4] a 86 % [5], a proto podezření na tuto diagnózu může často vyslovit jako první stomatolog.
LCH léze v dutině ústní
LCH léze v dutině ústní můžeme rozdělit na kostní, parodontální a slizniční [6].
Kostní změny na čelistech
Maxila a mandibula bývají spolu s kraniem nejčastěji postiženými kostmi obličejového skeletu. Ačkoliv se příznaky onemocnění mohou manifestovat v obou čelistech, mandibulární léze jsou častější u všech tří forem LCH [1]. Spíše než oblasti řezáků jsou postiženy distální úseky dolní čelisti a úhel mandibuly. Různé typy lézí u LCH můžeme třídit dle RTG nálezu [6] následovně.
Rozdělení dle rentgenologického nálezu
- Solitární nitrokostní léze: Vyskytují se v iniciální fázi choroby v kostní tkáni těla a větve dolní čelisti, bez postižení alveolárního výběžku; jsou cirkulární či eliptické, solitární nebo bifokální a mohou být náhodným RTG nálezem nebo se manifestovat bolestivostí a otokem tváře.
- Mnohočetné alveolární léze: Jeví se jako dobře ohraničené kostní defekty alveolárního výběžku čelisti.
- Resorptivní kostní defekty alveolárního výběžku, které způsobují jeho destrukci a propagují se meziálním a distálním směrem. Hřeben alveolárního výběžku zůstává zachován. Tuto formu kostní resorpce nezpůsobuje parodontitida, což je důležitým diferenciálně diagnostickým znakem.
- Léze alveolu, které se vyznačují sklerotizací kostní alveolární tkáně vyvolané zánětlivými procesy v čelisti.
- Alveolární kostní léze spojené s přestavbou a novotvorbou kosti.
Postižení parodontálních tkání
Marginální ostitis způsobuje resorpci kostní tkáně zubních lůžek menšího nebo většího rozsahu. Tak vzniká parodontitis s různými typy parodontálních defektů, viklavostí až eliminací zubů [7,8].
Projevy LCH na sliznici dutiny ústní
Kulaté nebo ovoidní infiltráty se zánětlivým lemem, místy s povrchovými ulceracemi. Vyskytují se na sliznicích tváří a vestibula dolní čelisti. V netypických případech onemocnění se mohou vyskytovat samostatně, bez přítomnosti kostních změn [1]. Jsou provázeny zvětšením regionálních místních uzlin, které signalizují závažnost histiocytární infiltrace.
Diagnostika
- klinické vyšetření
- biopsie, imunohistochemie (obr. 15)
- elektronová mikroskopie (obr. 14)
- RTG – OPG (ortopantomogram)
- CT hlavy a krku
Kazuistika
Na parodontologickém oddělení stomatologické kliniky FN v Brně jsme ošetřovali v lednu roku 1977 35letého muže. Nemocný byl v té době hospitalizován s diagnózou nevyhraněné retikulózy na kožní klinice FN v Brně.
Ke stomatologickému vyšetření byl pacient odeslán pro stížnosti na viklavost některých zubů a bolestivost dásní. Diagnostikovali jsme u něj hyperplastickou gingivitidu a parodontitidu s viklavostí II. a III. stupně u zubů 2 1+ a 7 4 – – 3 7. Na gingivě a sliznici v distálních úsecích vestibula dolní čelisti jsme nalezli žlutavé infiltráty s drobnými nekrózami a ulceracemi (obr. 5 a 6). Panoramatické RTG snímky čelistního skeletu (obr. 7) ukázaly rozsáhlé resorpce na kosti alveolárního výběžku horní, ale zejména dolní čelisti. Osteolytická kostní ložiska, jako jeden z hlavních příznaků LCH, nebyla do té doby na ostatním skeletu nemocného zjištěna. Nález resorptivních procesů na skeletu čelistí tak pomohl upřesnit diagnózu choroby LCH, na kterou měli pracovníci kožní kliniky podezření. Z čelistních kostí byla postižena více mandibula, což je pro chorobu typické [1].
Z anamnestických údajů jsme zjistili, že pacient se léčil již před 5 lety na kožní klinice v Brně pro folikulitidu vlasaté části hlavy (obr. 1). V té době se mu začaly viklat dolní řezáky, které musely být extrahovány a defekt byl po zhojení nahrazen fixní náhradou (obr. 8). Výsev kožních eflorescencí v průběhu let často recidivoval, šířil se do axil, do obličeje (obr. 2–4) a při poslední hospitalizaci v roce 1977 se potvrdilo, také díky stomatologickému nálezu (obr. 13 a 14), již déle trvající podezření na onemocnění typu histiocytózy z Langerhansových buněk.
Image 1. Četné erodované plochy s tvorbou pevně lpějících krust na kůži kalvy. 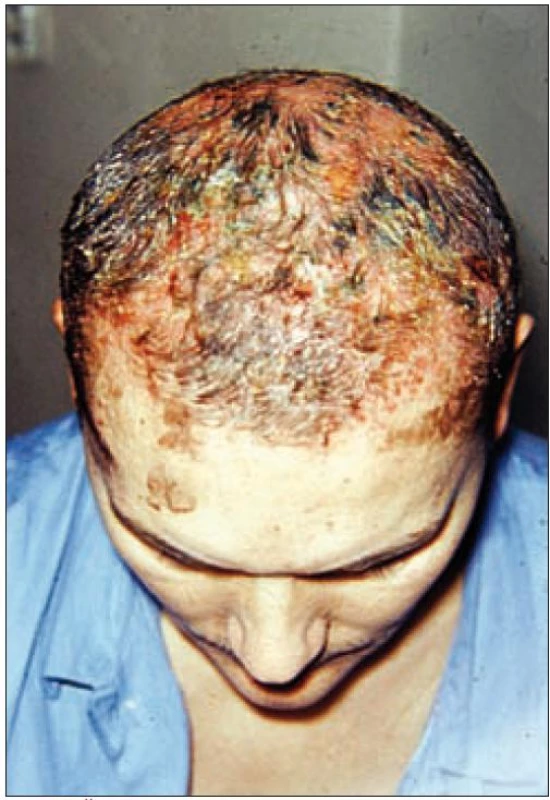
Image 2. V seborrhoických lokalizacích obličeje papuly s tvorbou krust. Je patrný sklon ke shlukování eflorescencí. 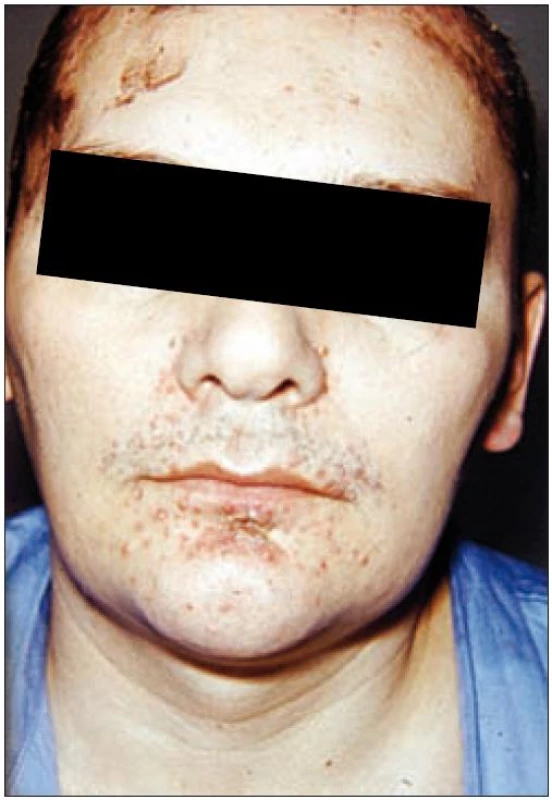
Image 3. Detailní záběr na periorální kožní infiltráty. 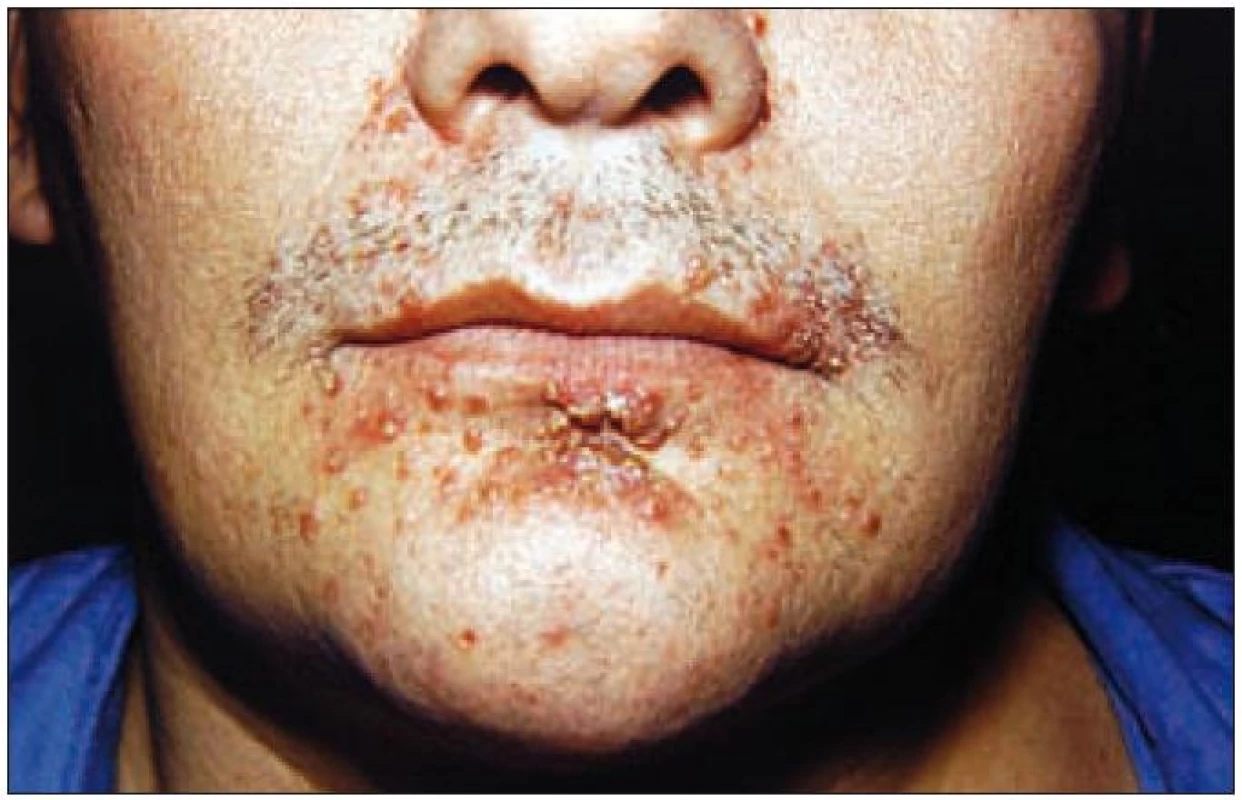
Image 4. Papulózní exantém v další seborrhoické oblasti – axile. 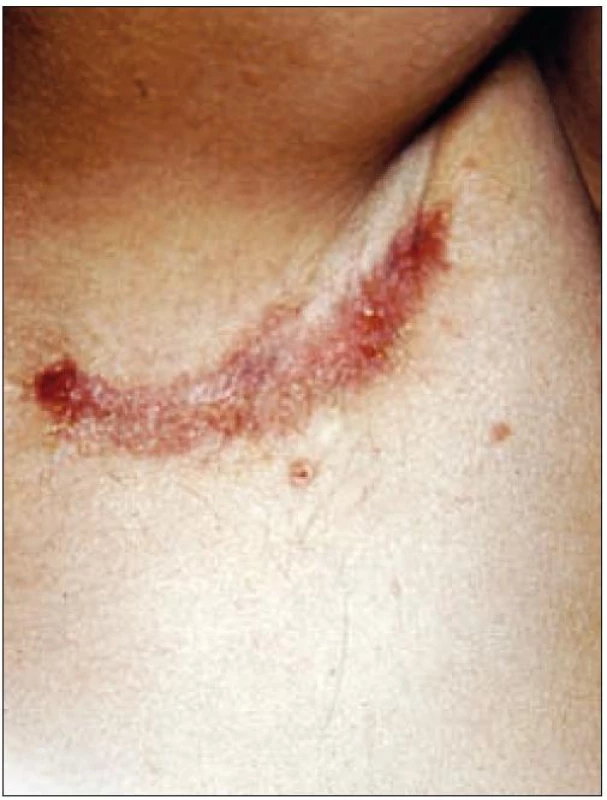
Image 5. Infiltrát na sliznici vestibula v distálních úsecích dolní čelisti s povrchovým rozpadem. 
Image 6. Detailní záběr na histiocytární infiltrát ve vestibulu dolní čelisti vlevo. 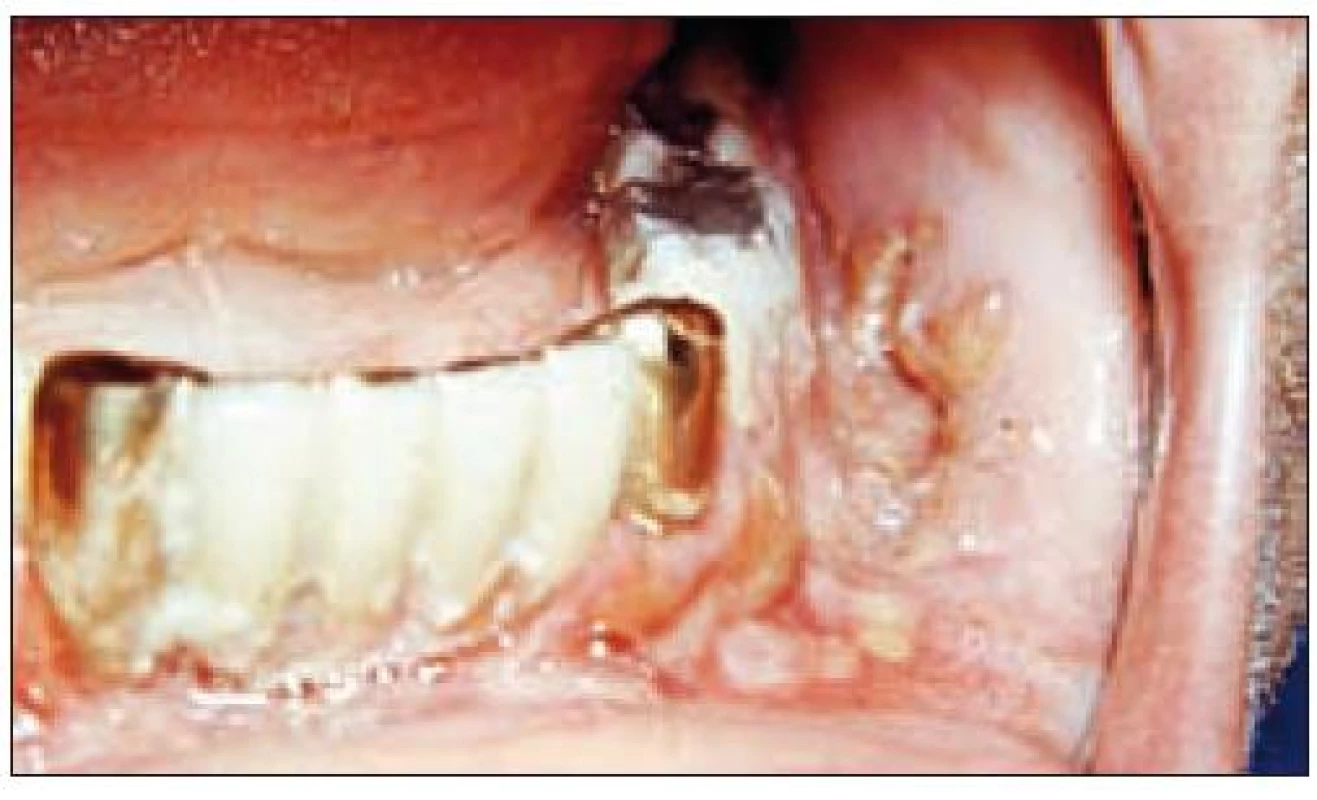
Image 7. Panoramatický RTG snímek horní čelisti. Spontánní eliminace velkého a malého řezáku vpravo. V úseku molárů vertikální resorpce do 1/2 délky kořene a periapikální osteolytické léze. 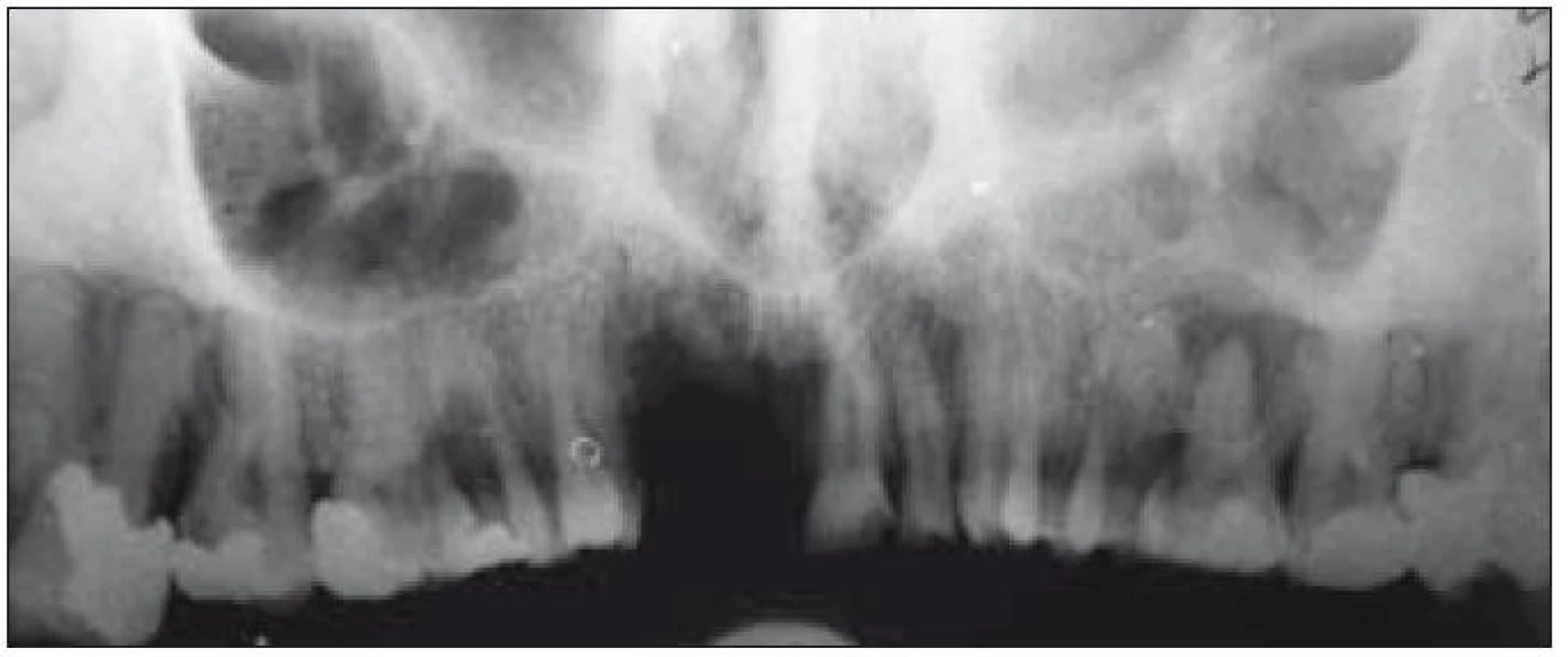
Image 8. RTG snímek dolní čelisti. Ve frontálním úseku fixní náhrada nahrazující řezáky. V úseku molárů resorpce do 1/2 délky kořene, interradikulární projasnění a periapikální léze. 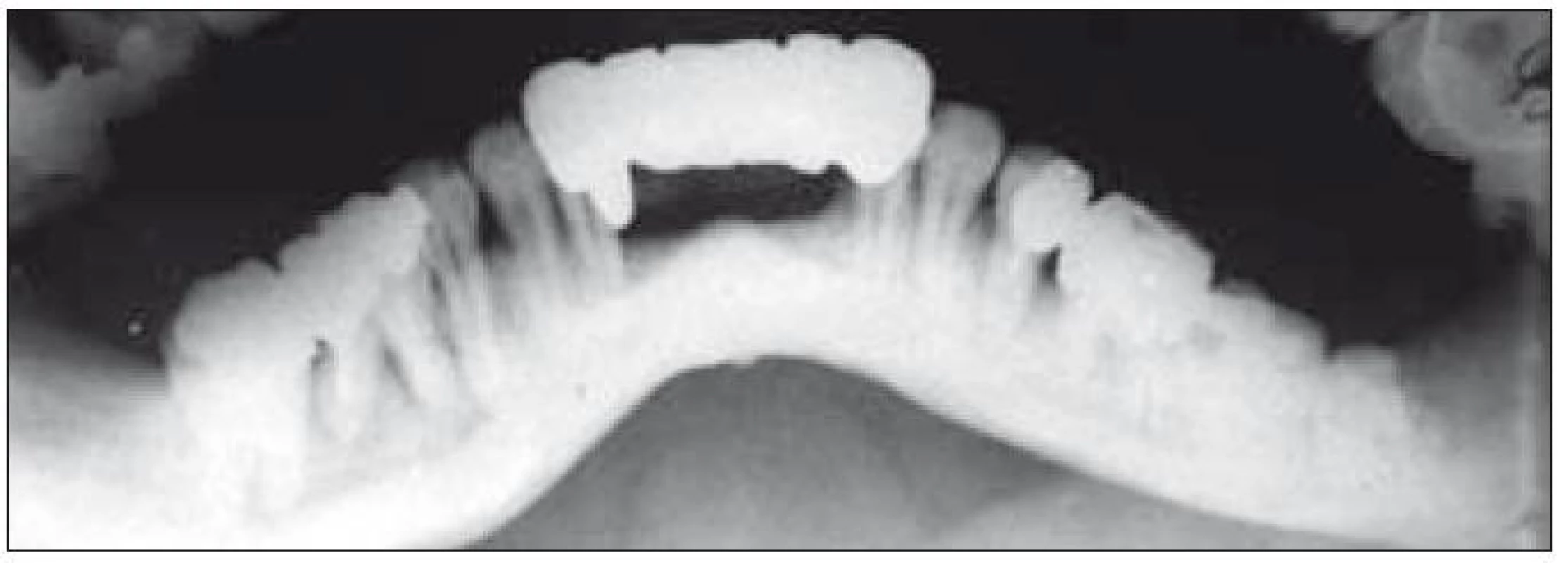
Parodontitis u pacienta měla i přes veškerou péči rychlou progresi a zuby v horní a dolní čelisti musely být postupně extrahovány (obr. 9). Vzniklé defekty chrupu byly ošetřeny snímacími zubními náhradami. V březnu roku 2004 byly pacientovi zavedeny dva enoseální implantáty v dolní čelisti a byla zhotovena hybridní náhrada nesená implantáty (obr. 10 a 11). V horní čelisti pak totální snímací náhrada.
Image 9. Bezzubý alveolární výběžek horní čelisti po extrakci všech zubů. 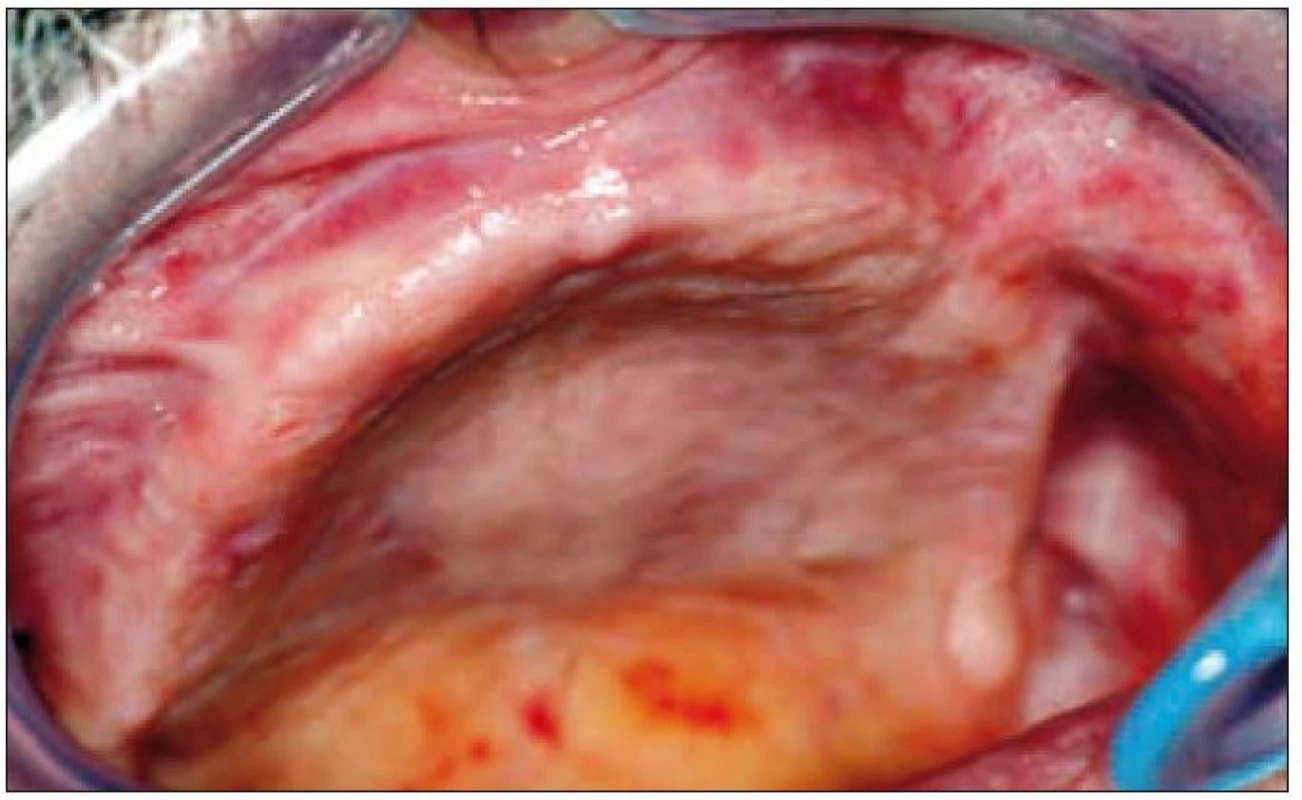
Image 10. Dva enoseální implantáty zavedené do bezzubé dolní čelisti, které nesou hybridní snímací náhradu. 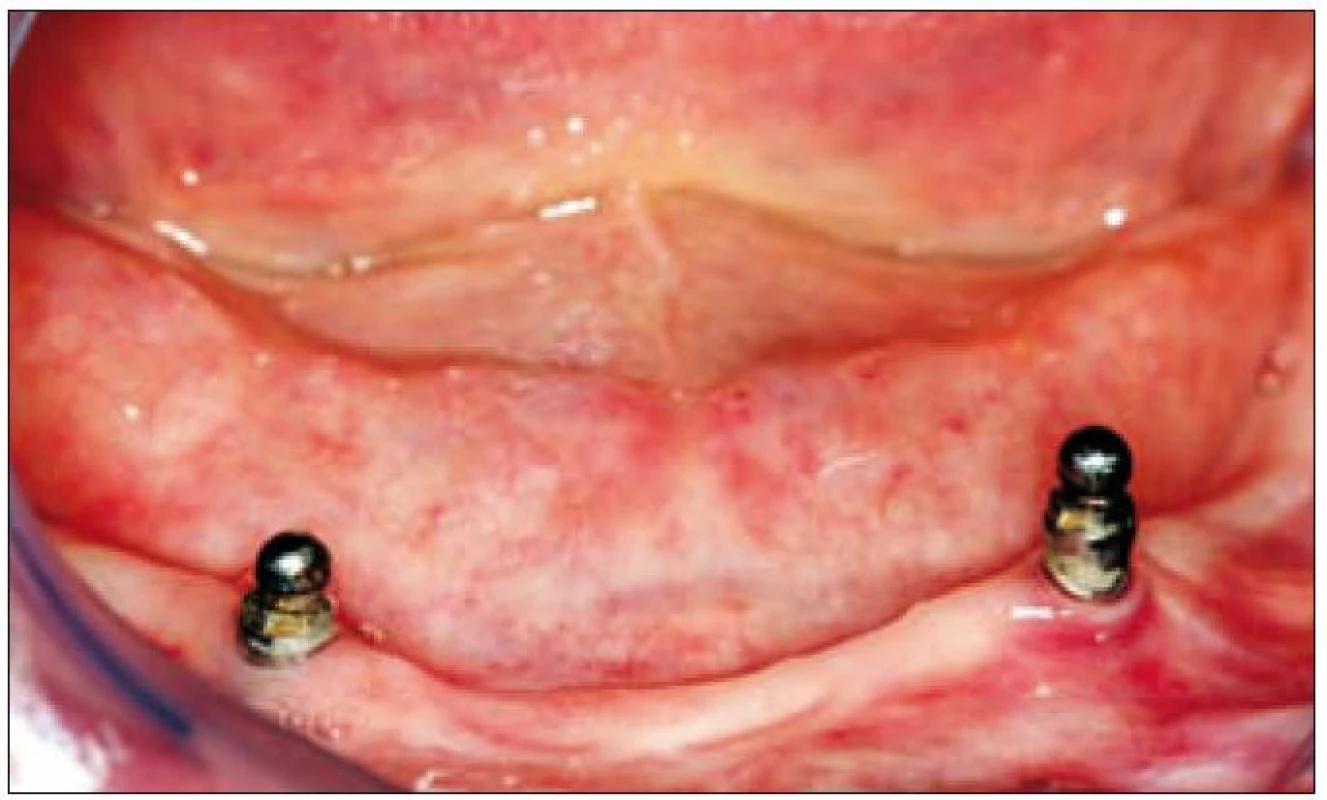
Image 11. Panoramatický RTG snímek horní a dolní čelisti. Dolní čelist se zavedenými enoseálními implantáty. 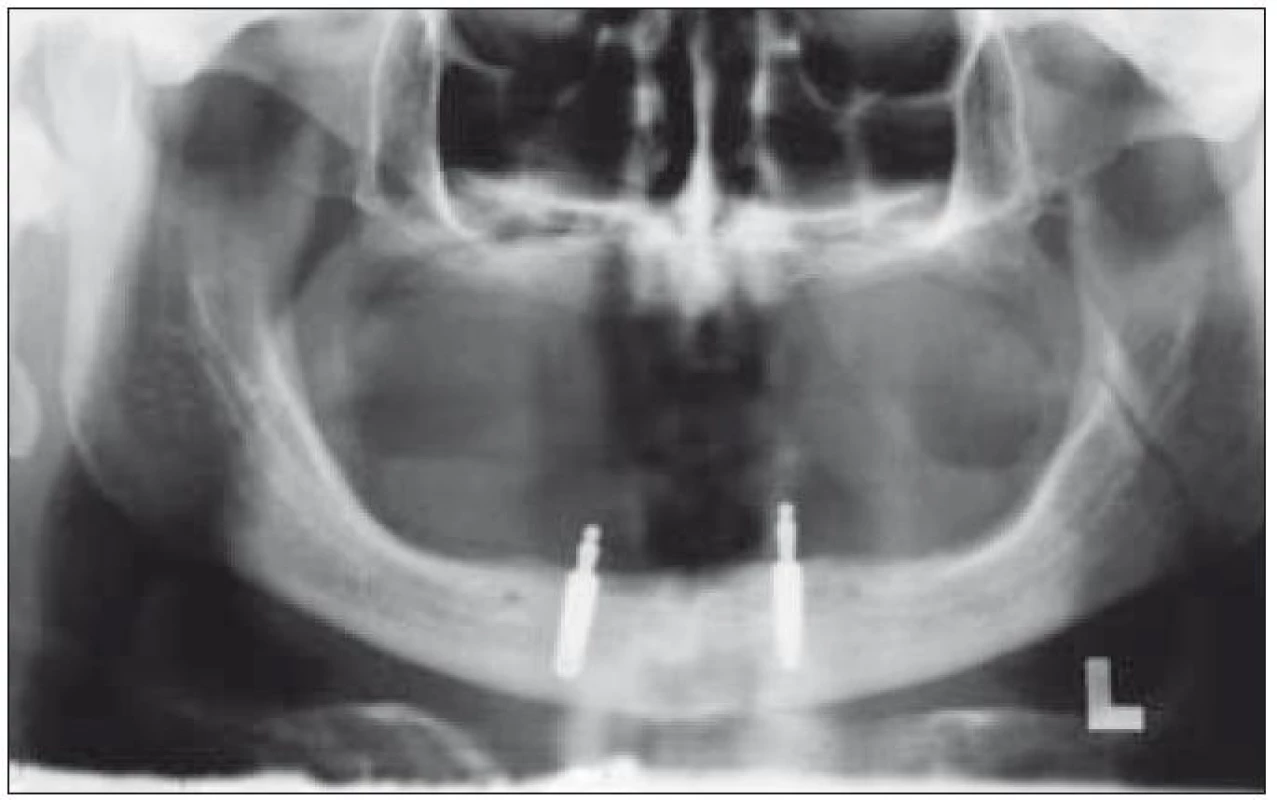
Nemocný je dále průběžně sledován a léčen na Masarykově onkologickém ústavu Brno pro diagnózy diabetes insipidus centralis, vs sekundární při histiocytóze, centrální hypotyreózu a centrální hypogonadizmus. Z klinického hlediska je při substituční terapii kompenzován. V dubnu roku 2007 byl pacientovi diagnostikován na kůži hlavy dobře diferencovaný rohovatějící spinocelulární karcinom velikosti 9 × 8 cm, který nezasahoval skelet hlavy. Po excizi tumoru v temporo-parietální krajině byl defekt kryt anterolaterálním kožním lalokem odebraným z pravého stehna. Chirurgický zákrok provedli na Klinice plastické a estetické chirurgie FN u sv. Anny v Brně (obr. 12).
Image 12. Kůže hlavy pacienta po excizi Ca a po transplantaci kožního laloku. 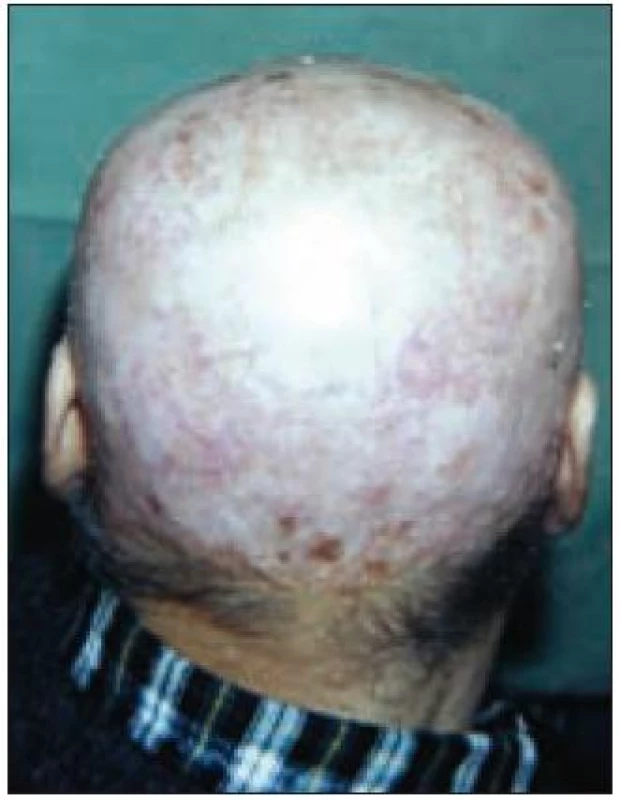
Nemocný je, pokud se týká stavu chrupu, pravidelně sledován a kontinuálně ošetřován po dobu 33 let na parodontologickém oddělení stomatologické kliniky a v současné době dobře komponován.
Image 13. Infiltrát lokalizovaný v pars papilaris dermis se superficiální parakeratotickou krustou. HE, zvětšeno 100krát. 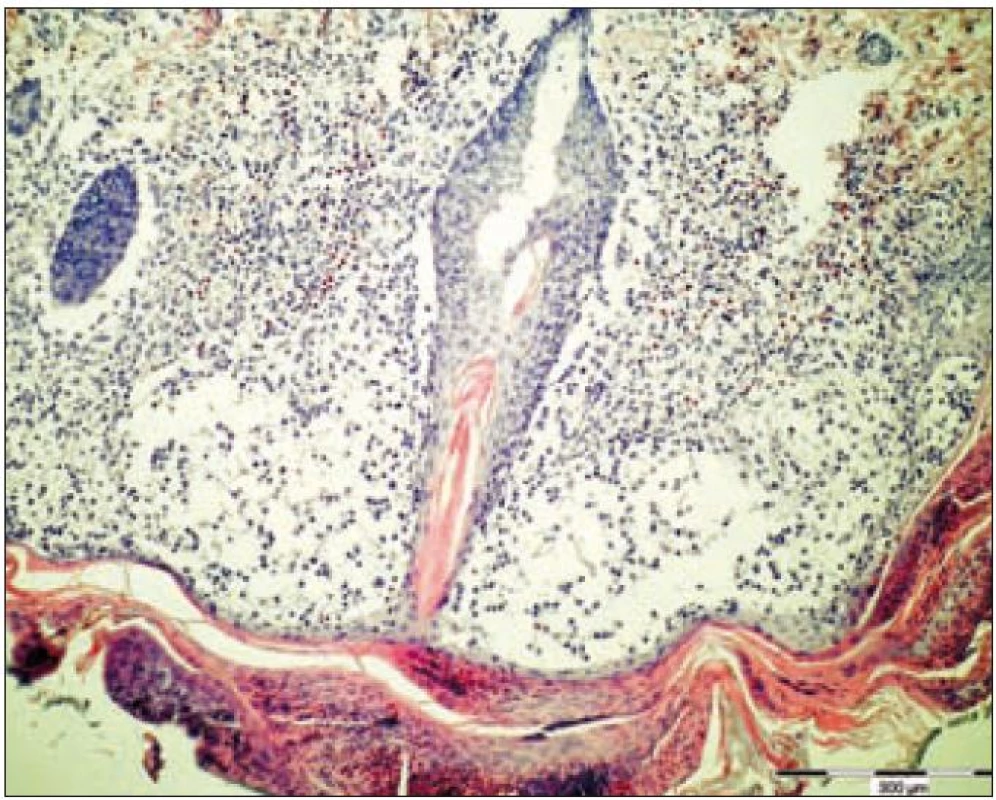
Image 14. Birbeckova granula v cytoplazmě buněk ve tvaru tenisové rakety. EM, zvětšeno 16 000krát. 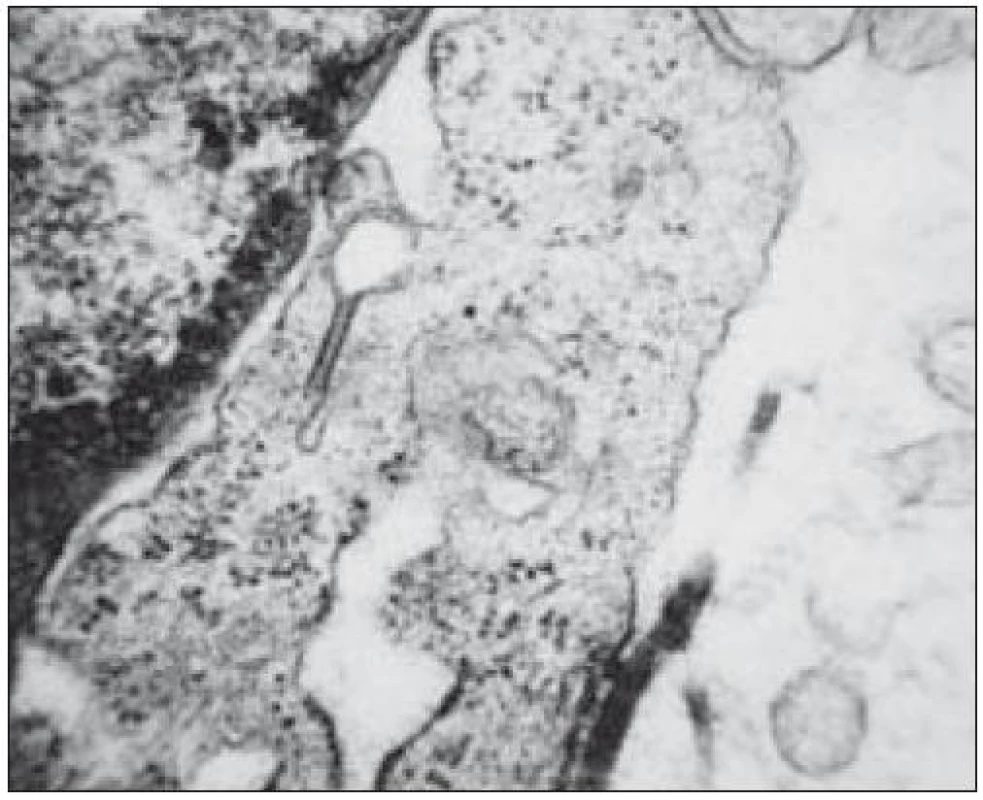
Image 15. Imunohistochemické vyšetření: exprese S-100 proteinu v Langerhansových buňkách, zvětšeno 400krát. 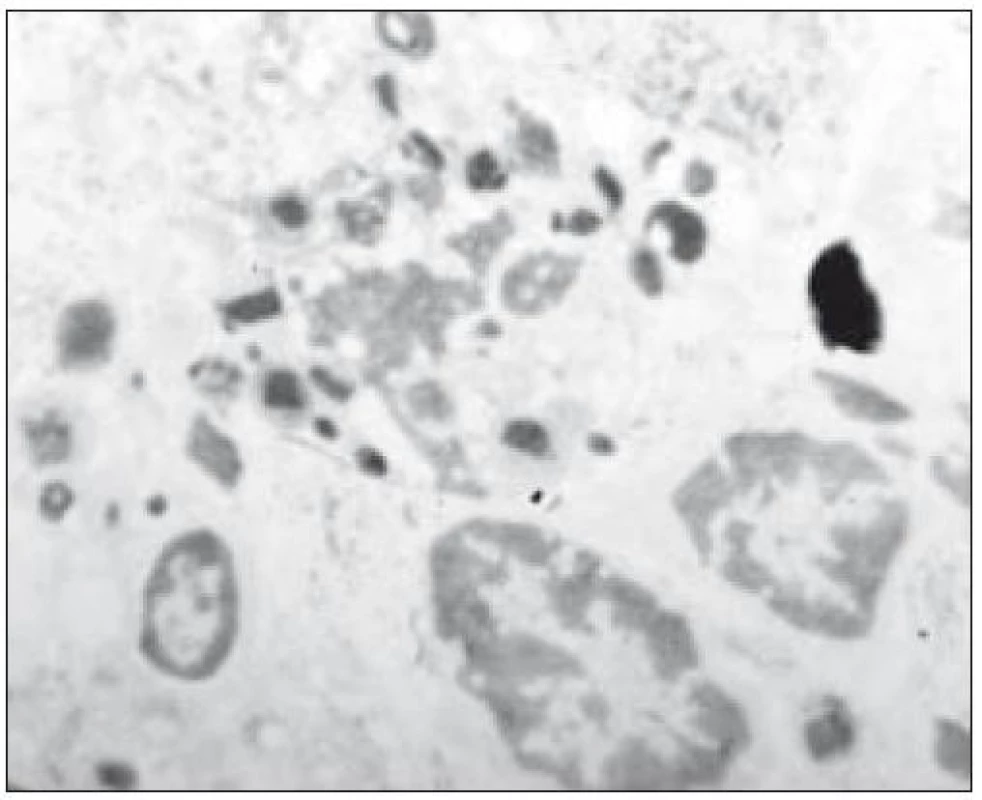
Diskuze
Histiocytóza z Langerhansových buněk (LCH), dříve označovaná jako histiocytóza X, je vzácným onemocněním. Jeho incidence kolísá mezi 2 a 5 případy/1 milion obyvatel, přičemž u dětí je tato nemoc podstatně častější než u dospělých [9–10]. V 80 % případů jde o pacienty bílé rasy s predominancí mužů.
U dětí se obvykle manifestuje jako jedna ze 3 již uvedených klinických forem. Pokud se choroba projeví až v dospělosti, dominuje většinou postižení kostí [9]. Prognózu pacienta s LCH je velmi obtížné stanovit vzhledem k tomu, že jde o vzácné onemocnění s vysokou klinickou variabilitou. U řady nemocných probíhá choroba jako lokalizovaný proces relativně benigně, u jiných se střídají četné relapsy s remisemi onemocnění a u některých vede LCH rychle k úmrtí [7]. Mezi faktory spojované se zhoršením prognózy patří zejména orgánové postižení (játra, plíce, kostní dřeň), mnohočetné postižení jednoho systému (např. polyostitické léze) a věk pacienta (při objevení se prvních příznaků do 2 let je mortalita kolem 50 %). Obecně lze říct, že čím mladší je pacient, u něhož se nemoc projeví, tím má horší prognózu [1,11].
Hlavní roli v léčbě pacientů s LCH mají onkologové/hematologové vzhledem k současným poznatkům o klonální proliferativní etiopatogenezi onemocnění. Pro správnou diagnostiku a terapii je však nutný multidisciplinární přístup vzhledem k velké šíři orgánových systémů, které mohou být postiženy. Manifestace v dutině ústní je relativně běžná, proto by měl být členem tohoto týmu také erudovaný zubní lékař. Orální symptomy zahrnují postižení kostí, parodontu a sliznic, které se projevují bolestivostí a krvácením z dásní, příp. ulceracemi a viklavostí až ztrátou zubů [12–14]. U dětí je diagnosticky významné předčasné prořezání druhé dentice. I když postižení kostí a sliznic nepatří k rizikovým „orgánům“, jejich zasažení zvyšuje relativní riziko progrese choroby na 40,7 [15]. Navíc je onemocnění dutiny ústní často spojeno se symptomy a ztrátou funkce, které vedou k významnému zhoršení kvality života těchto nemocných. U dospělých pacientů by proto mělo být každé osteolytické ložisko, příp. patologická morfa na sliznici, podrobeny histologickému vyšetření, protože bez mikroskopického a imunohistochemického vyšetření nelze tuto chorobu diagnostikovat [16].
Závěr
Strategie stomatologického ošetření pacientů s orální manifestací LCH:
- extrakce zubů s viklavostí II. a III. stup-ně a periapikálními osteolytickými ložisky,
- maximální zachování parodontu zbývajících pilířových zubů,
- důkladné parodontální ošetření, tzn. odstranění zubního kamene, scaling, root planing, kyretáže a hygienická instruktáž,
- parodontolog, jako součást multidisciplinárního léčebného týmu, pacienty s LCH pravidelně sleduje pro možné orální manifestace onemocnění, které mohou být často prvním a jediným příznakem LCH.
prof. MUDr. Antonín Fassmann, CSc.
www.fnusa.cz
e-mail: antonin.fassmann@fnusa.cz
Doručeno do redakce: 9. 9. 2010
Sources
1. Pacino GA, Serrat A, Redondo LM et al. Langerhans cell histiocytosis: clinical diagnostic features and current concepts. Med Oral 1999; 4 : 607–618.
2. Dagenais M, Pharoah MJ, Sikorski PA. The radiographic characteristics of histiocytosis X. A study of 29 cases that involve the jaws. Oral Surg Oral Med Oral Pathol 1992; 74 : 230–236.
3. Shirley JC, Thornton JB. Oral manifestations of Langerhans’ cell histiocytosis: review and report of case. ASDC J Dent Child 2000; 67 : 293–296.
4. Blevins C, Dahlin DC, Lovestedt SA et al. Oral and dental manifestations of histiocytosis X. Oral Surg Oral Med Oral Pathol 1959; 12 : 473–483.
5. Bartnick A, Friedrich RE, Roeser K et al. Oral Langerhans cell histiocytosis. J Craniomaxillofac Surg 2002; 30 : 91–96.
6. Madrigal-Martínez-Pereda C, Guerrero-Rodríguez V, Guisado-Moya B et al. Langerhans cell histiocytosis: literature review and descriptive analysis of oral manifestations. Med Oral Patol Oral Cir Bucal 2009; 14: E222–E228.
7. Hernández-Juyol M, Boj-Quesada JR, Gallego Melcon S. Oral manifestations of Langerhans cell histiocytosis. Case study of a two-year-old boy. Med Oral 2003; 8 : 19–25.
8. Mínguez I, Mínguez JM, Bonet J et al. Oral manifestations of chronic disseminated histiocytosis. A report of 10 cases. Med Oral 2004; 9 : 149–154.
9. Baumgartner I, von Hochstetter A, Baumert B et al. Langerhans’ cell histiocytosis in adults. Med Pediatric Oncol 1997; 28 : 9–14.
10. Nicholson SH, Egeler RM, Nesbit ME. The epidemiology of Langerhans cell histiocytosis. Hematol Oncol Clin North Am 1998; 12 : 379–384.
11. Duncan WK, Post AC, McCoy BP. Eosinophilic granuloma. Oral Surg Oral Med Oral Pathol 1988; 65 : 736–741.
12. Schepman KP, Radden BG, Van der Waal I. Langerhans’ cell histiocytosis of the jaw bones. Report of 11 cases. Aust Dent J 1998; 43 : 238–241.
13. Klein F, Krigar D, Petzoldt D et al. Periodontal manifestation of Langerhans’ cell histiocytosis in a young man: case report with a 24-month follow-up. Quintessence Int 2006; 37 : 175–182.
14. Silvestros SS, Mamalis AA, Sklavounou AD et al. Eosinophilic granuloma masquerading as aggressive periodontitis. J Periodontol 2006; 77 : 917–921.
15. Howarth DM, Gilchrist GS, Mullan BP et al. Langerhans cell histiocytosis: diagnosis, natural history, management, and outcome. Cancer 1999; 85 : 2278–2290.
16. Adam Z, Pour L, Krejčí M et al. Histiocytóza z Langerhansových buněk u osob dospělého věku – nemoc s mnoha tvářemi. Zkušenosti jednoho pracoviště a přehled projevů nemoci. Vnitř Lék 2008; 54 : 1063–1080.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2010 Issue Supplementum 2-
All articles in this issue
- Postižení CNS histiocytózou z Langerhansových buněk a Erdheimovou-Chesterovou nemocí. Přínos PET-CT vyšetření pro diagnostiku a vyhodnocení léčebné odpovědi
- Postižení plic u pacientů s multiorgánovou formou histiocytózy z Langerhansových buněk. Popis 8 pacientů a přehled literatury
- Přínos PET-CT pro diagnostiku a sledování plicní formy histiocytózy z Langerhansových buněk
- Přehled léčby histiocytózy z Langerhansových buněk u osob dospělého věku
- Použití kladribinu v první linii léčby multifokální anebo multiorgánové formy histiocytózy z Langerhansových buněk u dospělých osob
- Radioterapie histiocytózy z Langerhansových buněk
- Hemofagocytující lymfohistiocytóza
- Erdheimova-Chesterova nemoc v obrazech
- Nekrobiotický xantogranulom – vzácná kožní komplikace u nemocného s mnohočetným myelomem
- Leukemie z dendritických buněk CD4+56+, typ DC2
- Systémová mastocytóza
- Představení histiocytárních chorob, o nichž pojednává toto supplementum časopisu Vnitřní lékařství
- Histiocytóza z Langerhansových buněkz pohledu patologa
- Diagnostická patológia non-Langerhansových histiocytóz
- Histiocytóza z Langerhansových buněk u dětí a dospívajících
- Granulomatóza z Langerhansových buněk
- Projevy histocytózy z Langerhansových buněk v ORL oblasti
- Projevy histiocytózy z Langerhansových buněk v orofaciální oblasti
- Histiocytóza z Langerhansových buněk – kožní aspekty onemocnění
- Histiocytóza z Langerhansových buněk u dospělých
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Hemofagocytující lymfohistiocytóza
- Erdheimova-Chesterova nemoc v obrazech
- Systémová mastocytóza
- Histiocytóza z Langerhansových buněk u dětí a dospívajících
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

