-
Medical journals
- Career
Hypertrofická ložiska v axilách
Authors: M. Chmelíková 1; T. Marešová 1; Petr Kujal 2; S. Gkalpakiotis 1
Authors‘ workplace: Dermatovenerologická klinika 3. LF UK a FNKV, přednosta prof. MUDr. Petr Arenberger, DrSc., MBA 1; Ústav patologie 3. LF UK a FNKV, přednosta prof. MUDr. Matěj Radoslav, Ph. D. 2
Published in: Čes-slov Derm, 97, 2022, No. 6, p. 248-250
Category:
Overview
Autoři popisují případ 38letého pacienta s vyvýšeným mokvajícími ložisky v axilách a erozemi v dutině ústní s přesahem na rty. Vyšetření histopatologické a přímou imunofluorescencí potvrdilo diagnózu pemphigus vegetans. Článek shrnuje informace o diagnostice a léčbě tohoto onemocnění.
Klíčová slova:
léčba – histopatologie – diferenciální diagnostika – pemphigus vegetans
KLINICKÝ PŘÍPAD
Pacient, 38letý muž, bez významné rodinné anamnézy, byl jinak zdráv, neužíval žádnou chronickou medikaci, vstupně BMI 17,2 a defektní chrup s částečnou sekundární adentií.
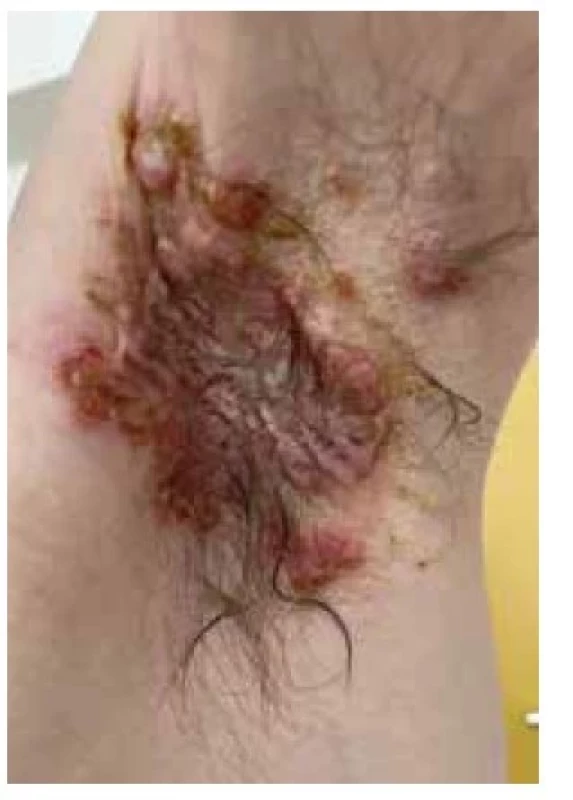
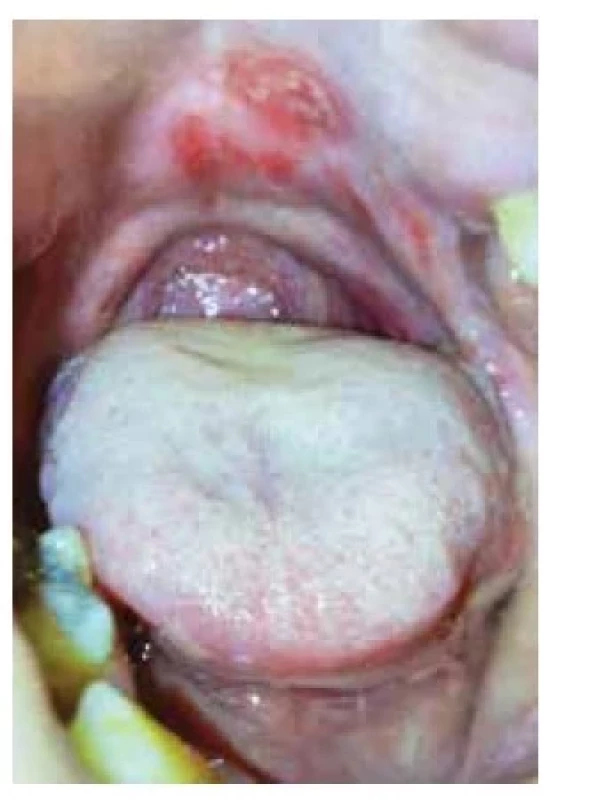
Před 4 měsíci byl léčen pro mokvající ložisko v levé axile hodnocené jako bulózní impetigo s kultivačním nálezem Staphylococcus aureus. Přes kúru klindamycinem se tvořily další projevy na trupu, končetinách a v dutině ústní s bolestivým polykáním. Při vyšetření byly patrné mnohočetné prasklé vezikuly, eroze a hemoragické krusty po integumentu. V axilách byla přítomna erodovaná mokvající vyvýšená ložiska s útržky krytby puchýřů na povrchu (obr. 1). V dutině ústní byly patrné četné eroze na horním patře s přesahem na rty (obr. 2). Subjektivně pacient popisoval silnou bolestivost a svědění projevů, bolestivé polykání a neschopnost příjmu potravy per os. Byla provedena probatorní excize z projevu v axile společně s perilezionálním odběrem na přímou imunofluorescenci.
HISTOPATOLOGICKÝ NÁLEZ
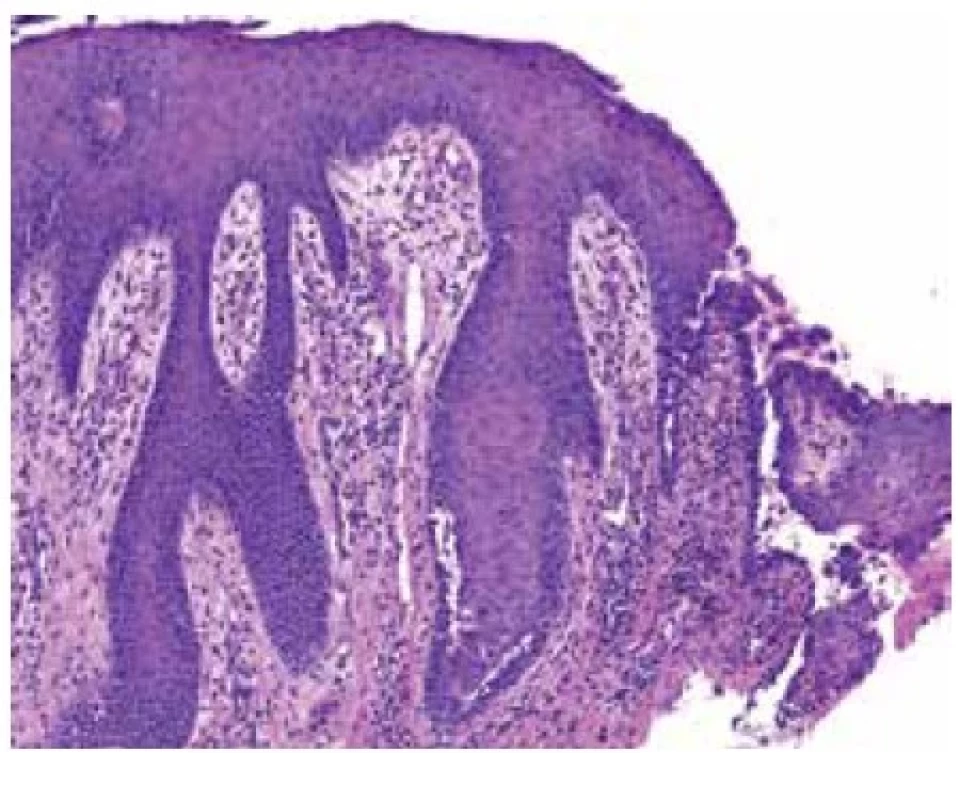
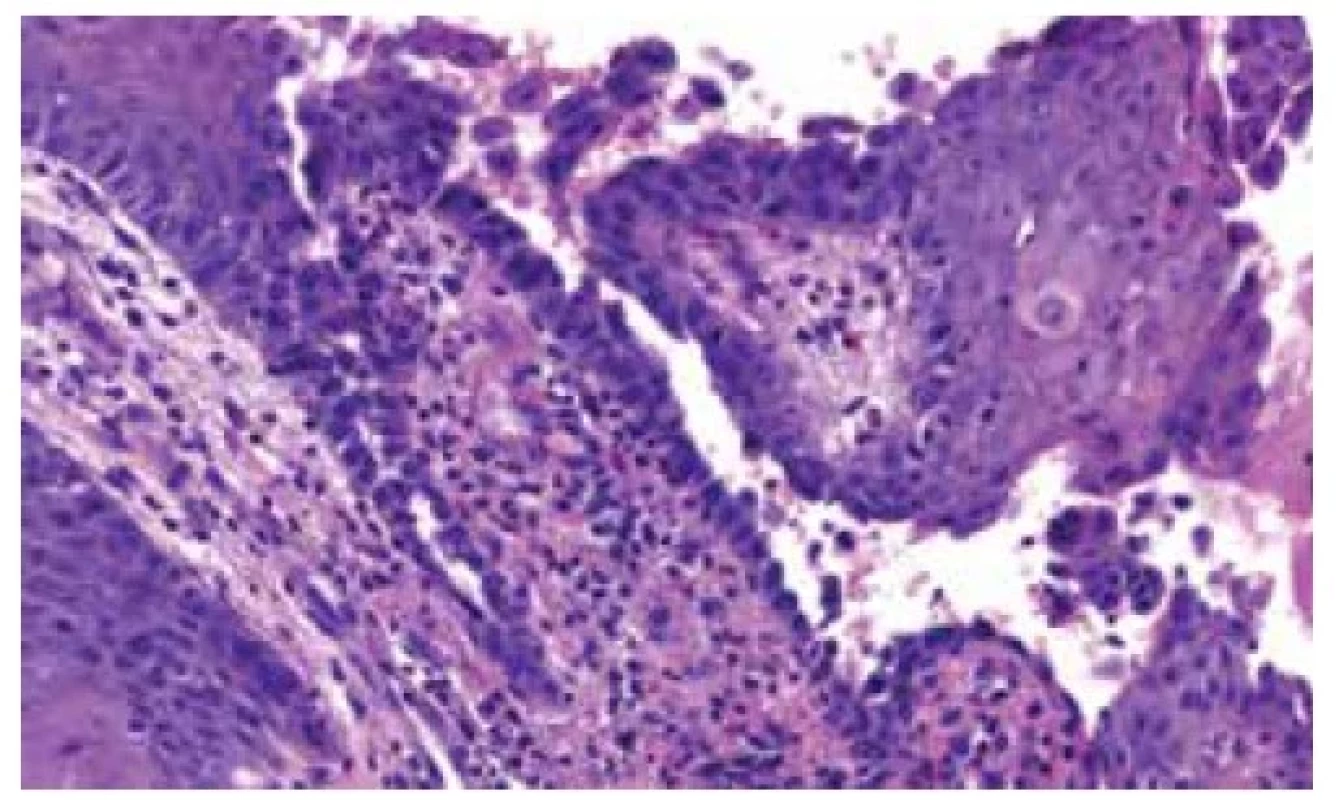
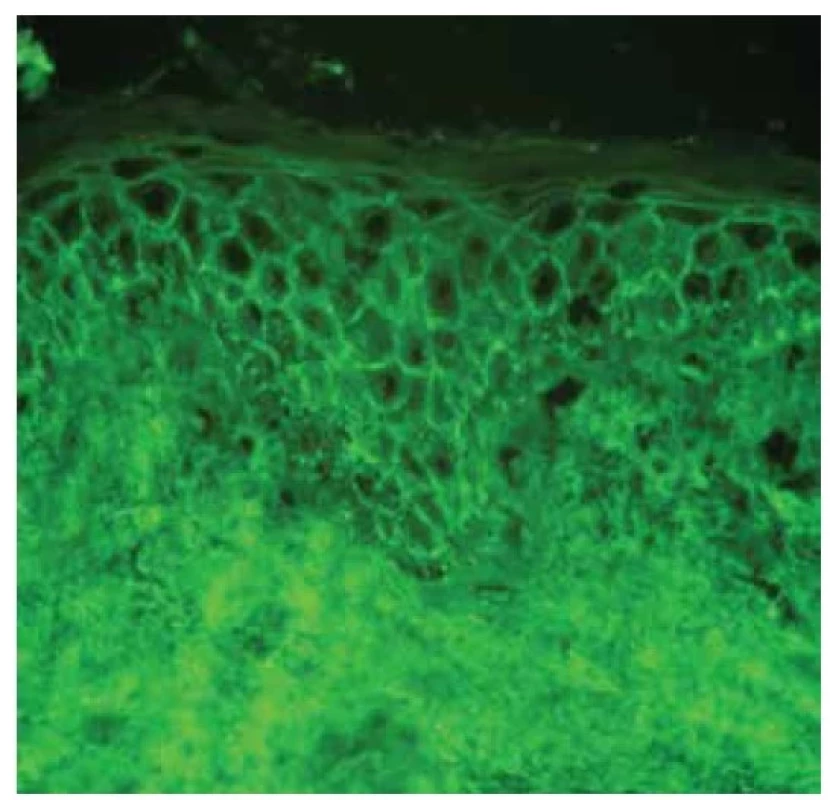
Epidermis vykazuje známky akantózy a akantolýzy suprabazálně, intraepiteliálně disperzně zánětlivé elementy s převahou eozinofilních leukocytů. V horním koriu lehce dilatované cévy a edém, intenzivnější smíšená zánětlivá celulizace, s nápadněji zastoupenými eozinofily (viz obr. 3, 4). Barvení metodou Giemsa a PAS neprokázalo infekční agens. Vyšetření přímou imunofluorescencí prokázalo intercelulární pozitivitu v IgG (obr. 5) a C3 složky komplementu mezi keratinocyty epidermis, IgM a IgA negativní.
Závěr
Pemphigus vegetans.
PRŮBĚH
V laboratorních odběrech byla mírná leukocytóza a eozinofílie, ostatní parametry byly v normě. Odběry na HIV, hepatitidy a syfilis taktéž negativní. Sonografické vyšetření břicha prokázalo pouze korovou cystu ledviny. Ostatní vyšetření, včetně RTG hrudníku, testu na okultní krvácení a odběr onkomarkerů, byla v normě. Stomatologické vyšetření prokázalo nález periodontitidy, mnohočetných kazů a chronické parodontitidy.
Byla zahájena léčba prednisonem v dávce 0,7 mg/kg hmotnosti. Do dutiny ústní byly aplikovány antiseptické výplachy. Po dvou týdnech terapie, kdy bylo patrné zlepšení klinického nálezu, bylo zahájeno postupné snižování dávky prednisonu s přidáním azathioprinu (100 mg/denně). Při poslední kontrole, tři měsíce od začátku léčby, byl pacient léčen prednisonem v dávce 30 mg/den a azathioprinem v dávce 100 mg/den, klinicky byly přítomné pouze reziduální hyperpigmentace v místech původních projevů. Na další plánovanou kontrolu se pacient nedostavil.
DISKUSE A STRUČNÝ PŘEHLED
Hypertrofická ložiska v axilách – Pemphigus vegetans
Pemfigus patří do skupiny puchýřnatých onemocnění autoimunitního původu. Pro pemfigus jsou charakteristické protilátky proti transmembránovým proteinům, nejčastěji proti desmogleinu 3 a 1. Vzácným typem této skupiny chorob je pemphigus vegetans (PVe), který tvoří 1–2 % všech forem pemfigu. PVe je charakteristický tvorbou vezikul/bul s následným vznikem erozí a tvorbou hypertrofických ložisek v intertriginózních oblastech. Projevy se objevují i na sliznici dutiny ústní [4]. Mezi nejčastěji postižené oblasti patří axily, třísla, inframammární a perianogenitální oblast [7]. Existují 2 podtypy pemphigus vegetans. První typ, „Hallopeau“, mívá mírnější průběh, projevuje se papulami či pustulami, které postupně přechází do vegetujících ložisek. Zpravidla nepostihuje sliznice [4]. Druhý typ, „Neumannův“, má vážnější průběh a je charakteristický slizničními projevy s vezikulami nebo bulami, které se vyvíjí do erozí a ložiskových vegetací [7].
Mezi typické histologické změny patří epidermální akantóza a intraepidermální abscesy s infiltráty z eozinofilů a neutrofilů. V časných stadiích může být přítomna suprabazální akantolýza [6]. Přímá imunofluorescence detekuje v epidermis intercelulární depozita IgG a C3 složky komplementu [2]. Metodou ELISA či pomocí nepřímé imunofluorescence (IIF) lze prokázat v séru cirkulující autoprotilátky proti desmogleinům 1 a 3. Senzitivita metody ELISA přesahuje 90 %, specificita 95 %, je považována za citlivější než IIF [5].
Mezi provokující faktory patří stres, infekce, pesticidy, ionizující záření, užívání ACE inhibitorů či terapie penicilaminy, existuje taktéž asociace s intranazálním užíváním heroinu [4].
V rámci diferenciální diagnózy je nutné pomýšlet na pyodermatitis pyostomatitis vegetans, bulózní pemfigoid, pemphigoid vegetans, acanthosis nigricans, condylomata lata, popř. i morbus Hailey-Hailey [2, 4, 8].
Léčba je dlouhodobá, někdy celoživotní. První volbou jsou celkově podávané (intravenózně v pulzech či per os) kortikosteroidy v dávce 0,5–2 mg/kg/den po dobu několika týdnů. Jakmile se přestanou tvořit projevy nové, může být zahájeno postupné snižování dávky [4]. Kortikosteroidy u jednotlivých, rezistentních ložisek mohou být aplikovány intralezionálně. V léčbě se uplatňuje kombinace kortikosteroidů imunosupresivy, jako např. azathioprin (50 mg/denně, lze navýšit až na 3–4 mg/kg/den), mykofenolát mofetil (30–40 mg/kg/den), metotrexát (počínající dávka 7,5–15 mg/týden), případně dapson (100–200 mg/den). V posledních letech se doporučuje, často jako první až druhá volba, v kombinaci s kortikosteroidy, rituximab, anti-CD 20 monoklonální protilátka, která je indikována na středně těžký až těžký pemfigus, nebo u pacientů, kteří nedosahují klinické remise u léčby systémovými kortikoidy s jinou formou adjuvantní terapie. Nejčastěji se doporučuje podávání ve schématu po 1 000 mg ve 2týdenním intervalu, s opakováním po 6 a 12 měsících v korelaci s klinickým průběhem [1, 3, 4].
Do redakce došlo dne 24. 10. 2022.
Adresa pro korespondenci:
MUDr. Michaela Chmelíková
Dermatovenerologická klinika FNKV
Šrobárova 1150/50
100 34 Praha 10
e-mail: michaela.chmelikova@fnkv.cz
Sources
1. CETKOVSKÁ, P. Autoimunitní bulózní dermatózy. Čes slov Derm., 2006, 81, 4, s. 188–196.
2. DŮRA, M., PETRÁČKOVÁ, M., KRAJSOVÁ, I., ŠTORK, J. Solitární ložisko na skrotu. Čes slov Derm., 2020, 95, 5, s. 186–188.
3. KODET, O., LACINA, L., PLZÁKOVÁ, Z., KRAJSOVÁ, I., ŠTORK, J. Rituximab v léčbě pemphigus vulgaris – popis případu. Čes slov Derm., 2020, 95, 3, s. 108–114.
4. MESSERSMITH, L., KRAULAND, K. Pemphigus Vegetans. StatPearls, StatPearls Publishing; 2022.
5. MONTAGNON, C., LEHMAN, J., MURRELL, D. et al. Intraepithelial autoimmune bullous dermatoses disease activity assessment and therapy. J. Am Acad Derm., 2021, 84, 6, p. 1523–1537.
6. MONTAGNON, C., TOLKACHJOV, S., MURRELL, D. et al. Intraepithelial autoimmune blistering dermatoses: Clinical features and diagnosis. J. Am Acad Derm., 2021, 84, 6, p. 1507–1519.
7. RUOCCO, V., RUOCCO, E., CACCAVALE, S. et al. Pemphigus vegetans of the folds (intertriginous areas). Clin. Dermatology, 2015, 33, 4, s. 471–476.
8. ŠTORK, J. et al. Dermatovenerologie, Praha: Galén, 2. vydání, 2013, ISBN 978-80-7262-898-8, p. 204, 413.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2022 Issue 6
Most read in this issue- Xantomy
- Dermatoskopie v „netypických“ lokalizacích – ploché pigmentové projevy v obličeji
- Profesor MUDr. Karel Pizinger, CSc. – 70
- Hypertrofická ložiska v axilách
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career