-
Medical journals
- Career
Spinocelulární karcinom dolního rtu: naše zkušenosti a přehled literatury
: J. Štembírek 1,2; O. Res 1; J. Cvek 3; R. Hodan 1; R. Litvik 4; T. Hošková 1; J. Stránský 1
: Klinika ústní, čelistní a obličejové chirurgie, FN Ostrava přednosta MUDr. Petr Michna 1; Laboratoř molekulární morfogeneze, AV ČR Brno vedoucí laboratoře doc. RNDr. Marcela Buchtová, Ph. D. 2; Onkologická klinika, FN Ostrava přednosta doc. MUDr. David Feltl, Ph. D., MBA 3; Kožní oddělení, FN Ostrava přednosta MUDr. Yvetta Vantuchová, Ph. D. 4
: Čes-slov Derm, 91, 2016, No. 2, p. 62-68
: Pharmacologyand Therapy, Clinical Trials
Nádory rtu patří mezi často se vyskytující novotvary hlavy a krku. Nejčastějším typem je spinocelulární karcinom dolního rtu. Objevuje se především ve starší populaci, nicméně v poslední době se s ním stále častěji setkáváme i v mladších věkových skupinách. Jedná se o nádor s poměrně dobrou prognózou, především díky tomu, že nádor je na velmi viditelném místě a pacienti obvykle sami vyhledávají odbornou pomoc. Je však nutné onemocnění včas rozpoznat a pacienta odeslat k řešení na vhodné pracoviště. Článek přináší kromě přehledu současné literatury a informací o diagnostice, terapii a prognóze i část věnovanou zkušenostem autorů s terapií tohoto onemocnění, doplněnou o praktická doporučení.
Klíčová slova:
spinocelulární karcinom – dolní ret – terapie – diagnostikaÚVOD
Nádory hlavy a krku celkem tvoří 6–10 % všech malignit, z čehož tumory dutiny ústní tvoří přibližně 40 % [3]. Významnou část z tohoto počtu tvoří nádory rtu, různé zdroje obvykle uvádějí hodnoty od 15 do 30 % [16, 20, 31, 33, 37]. Nejčastějším typem tumoru rtu (87–95 %) je spinocelulární karcinom (SCK) [13, 17, 26], který v naprosté většině případů (80–95 %) postihuje dolní ret [28, 37]. Adenokarcinomy a melanomy rtu jsou velmi vzácné, bazocelulární karcinom pak, i když může do oblasti rtu zasahovat, běžně řadíme k nádorům kůže a mezi „karcinomy rtu a dutiny ústní“ jej obvykle nezahrnujeme [35].
Tradičně se udává, že spinocelulární karcinomy rtu jeví vyšší výskyt v mužské populaci s poměrem muži : ženy 3,5 : 1 [28] až 6 : 1 [16]. V nedávných studiích z nám blízkých geografických oblastí však tento poměr klesá na přibližně 2,3 : 1 [5, 21]. Tento trend potvrzují i data z portálu Epidemiologie zhoubných nádorů v České republice [14], zobrazujícího časový vývoj onkologických dat v České republice od konce 70. let do současnosti, podle nichž se tento poměr výrazně snižuje. Pokud jako základní data použijeme hrubou incidenci, tedy počet zachycených případů na 100 000 obyvatel v jednotlivých letech, zjistíme, že zatímco celkový počet nádorů rtu výrazně klesá, tento pokles je patrný především v mužské populaci, zatímco u žen je mnohem pomalejší (tab. 1). Data z portálu SVOD sice zahrnují všechny karcinomy rtu, nicméně vzhledem k tomu, že spinaliomy tvoří jejich podstatnou část, rozhodně stojí za zmínku.
1. Hrubá incidence karcinomů rtu – počet případů na 100 000 obyvatel (medián z jednotlivých let) 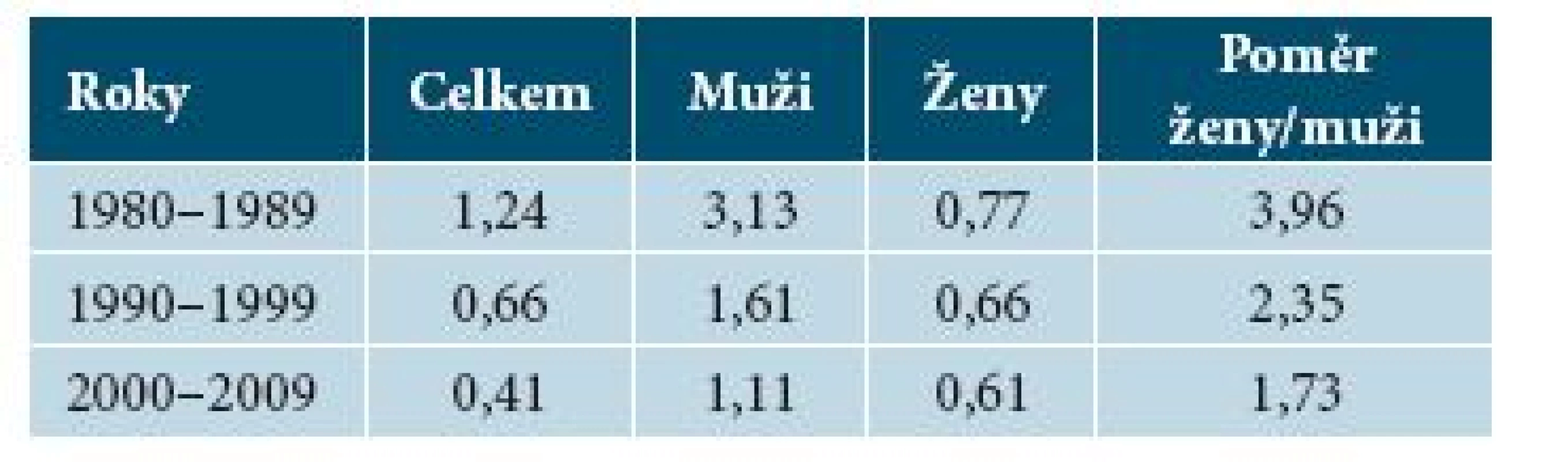
Pokud se týká věkové skladby, SCK rtu se objevuje především ve starší populaci, typický je pro pátou a vyšší dekádu života s nejvyšší incidencí v sedmé a osmé dekádě, nicméně v poslední době se čím dál více začíná objevovat i v mladších věkových skupinách [28, 35].
RIZIKOVÉ FAKTORY
Rizikovými faktory pro vznik spinocelulárního karcinomu rtu jsou především dlouhodobá expozice slunečnímu, případně umělému UV-záření, kouření, genetické predispozice, opakované infekce [28] a přítomnost prekancerózní léze [5, 26].
Dlouhodobá expozice slunečnímu záření zvyšuje riziko zvláště u lidí, kteří pracují ve vnějším prostředí (zemědělství, stavebnictví, správa silnic apod.). Tento faktor také vysvětluje, proč spinocelulární karcinom rtu postihuje téměř výhradně „bílou“ populaci [6, 26], proč postihuje především dolní ret (horní ret je méně exponován) [12, 33] a někteří autoři spekulují, že je to zároveň vysvětlení pro menší výskyt tohoto karcinomu mezi ženami, které díky užívání rtěnky mají rty lépe chráněné před slunečním zářením [26].
Na druhém místě mezi rizikovými faktory je udáváno kouření, zvláště dýmky, kdy se kromě vzniku kancerogenních látek také projevuje opakované tepelné a mechanické dráždění [26, 28]. Kromě kouření tabáku je jako rizikový faktor udáváno i jeho žvýkání [26], stejně jako chronické užívání alkoholu [16].
Z opakovaných infekcí, které jsou obzvláště významným rizikovým faktorem u imunodeficientních pacientů (např. pacienti po transplantaci, AIDS), se nejčastěji zmiňují herpes simplex, kandidózy a lidský papiloma virus [2, 4, 24, 28].
PREKANCERÓZY A KLINICKÉ FORMY
Za zmínku stojí také prekancerózní léze. Jedná se zvláště o xeroderma pigmentosum, chronickou cheilitidu, aktinickou keratózu, leukoplakii, keratoakantom nebo radiodermatitidu [5, 26]. Riziko transformace těchto prekancerózních lézí v karcinom není zanedbatelné – např. u aktinické cheilitidy se vyskytuje u 17 %, u keratoakantomu dokonce u 33 % prekanceróz. Aby se tedy předešlo vzniku onkologického onemocnění, je velmi žádoucí léčba již ve fázi prekancerózy. Přítomnost těchto lézí by měla být v diagnostice vždy varovným signálem [5].
Zpočátku, pomineme-li výše uvedené prekancerózní stavy, obvykle mívá SCK charakter bradavice, bělavého ložiska (obr. 1), papuly nebo krusty, které později přechází ve vegetativní nebo ulcerózní formu (obr. 2), často opět pokrytou krustou (obr. 3) [26, 29]. Další formou SCK rtu je exofytická léze se zdánlivě ohraničenými okraji (obr. 4). V případě méně obvyklého SCK horního rtu často nádor roste mnohem rychleji a agresivněji [16, 39], nicméně rozdíl v celkovém přežití mezi pacienty s SCK horního a dolního rtu nebyl statisticky prokázán [32].
1. Spinocelulární karcinom dolního rtu (T1) připomínající hyperkeratózu dolního rtu 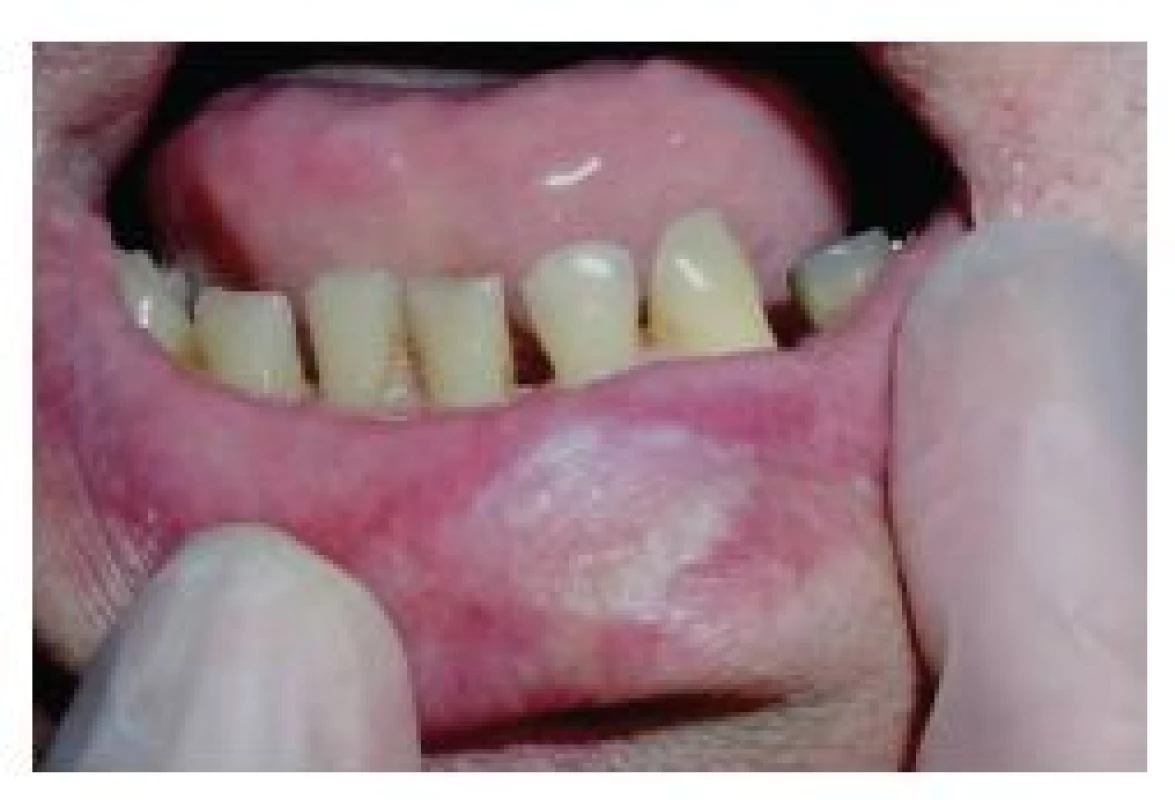
2. Erozivní forma spinocelulárního karcinomu dolního rtu (T2) indikovaného ke kvadratické excizi 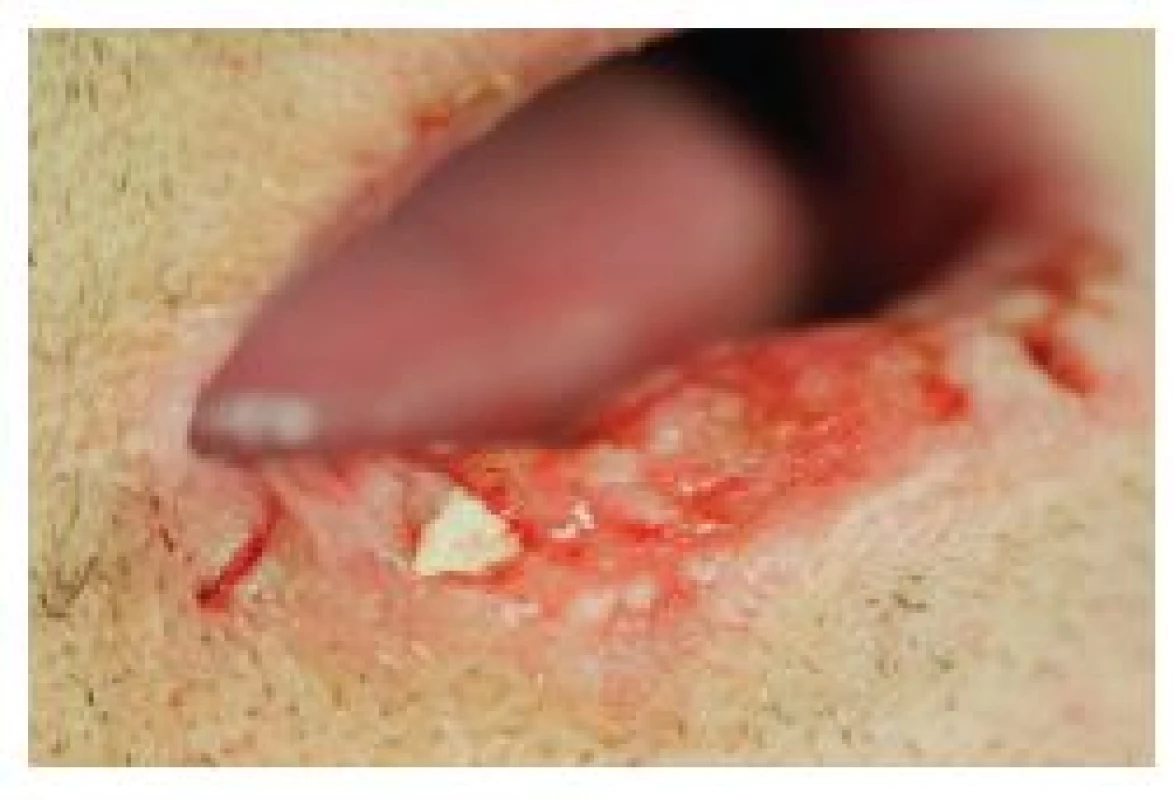
3. Ulcerózní spinocelulární karcinom dolního rtu krytý krustou (T1), indikovaný svou velikostí ke klínovité excizi 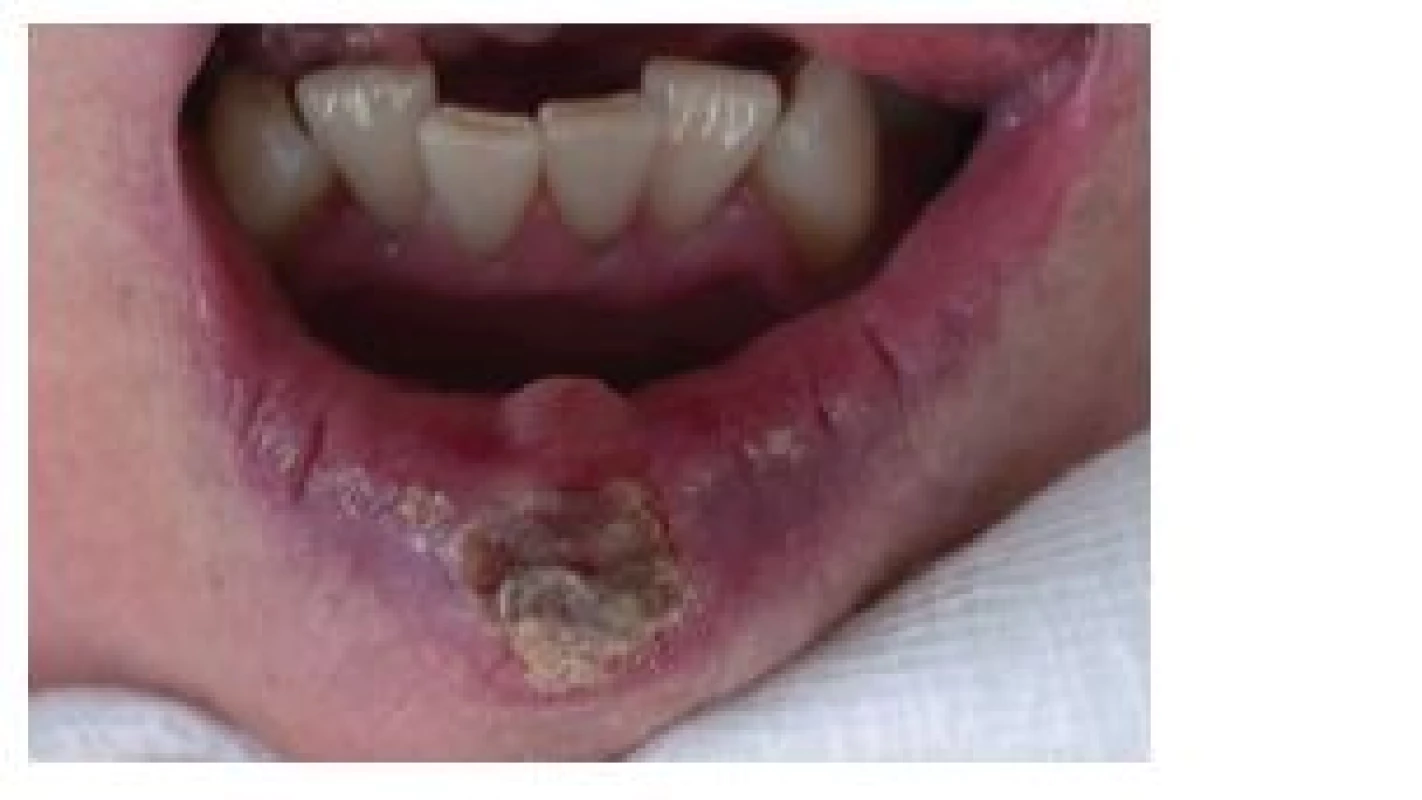
4. Exofitický rostoucí rozsáhlý spinocelulární karcinom dolního rtu (T3) indikovaný k radikální resekci a rekonstrukci pomocí místních posunů tkání (operace podle Szymanowského) 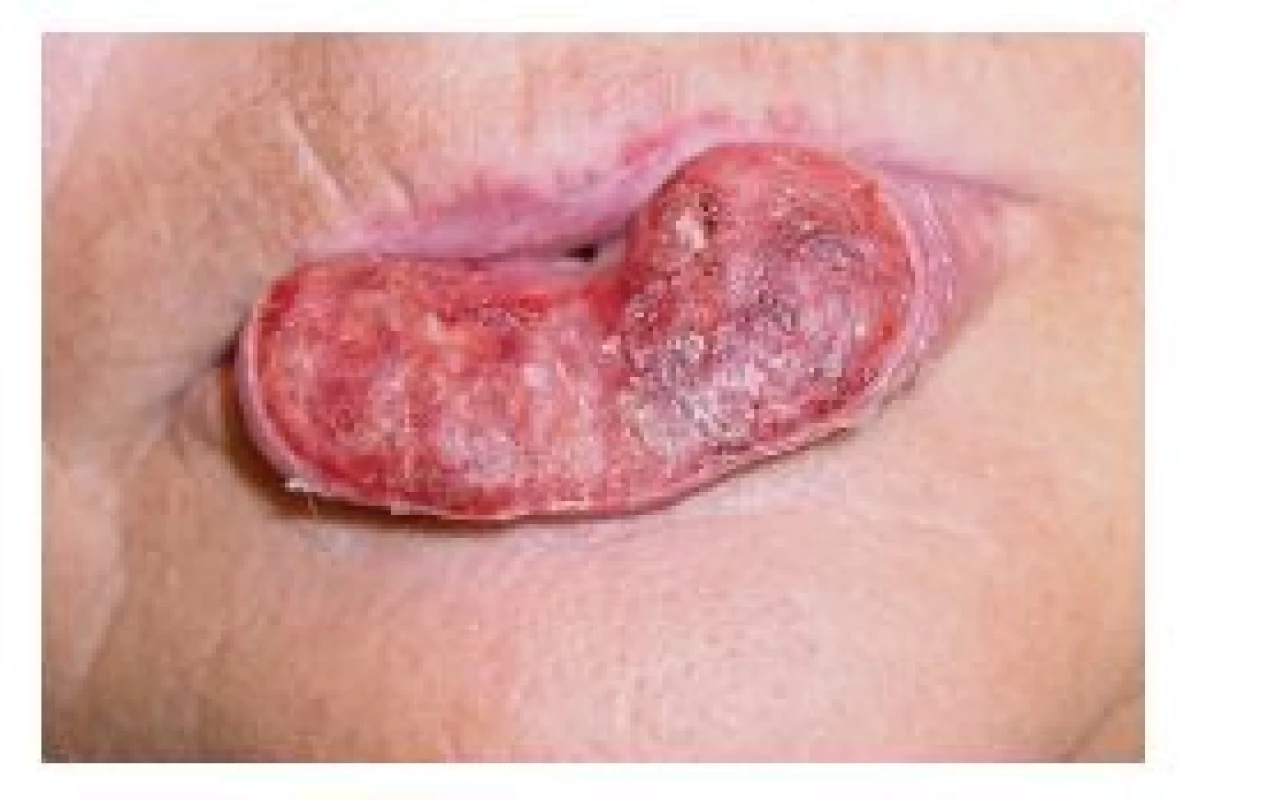
Prognóza SCK rtu je relativně dobrá díky jeho viditelnosti a včasnému záchytu (pacientovi léze kosmeticky vadí, proto spíše vyhledá lékaře). Velká většina nádorů je zachycena ve fázi T1N0M0 nebo T2N0M0. Pětileté relativní přežití (tedy po vztažení přežívání pacientů s SCK na přežívání srovnatelné skupiny bez diagnózy SCK) pro tyto časné fáze se v literatuře udává v intervalu 85–99 % [16, 31, 35, 38]. Metastázy na krku se u pacientů s SCK dolního rtu objevují podle různých studií ve 3–29 % případů [16, 26, 36] a v případě jejich výskytu je prognóza výrazně horší – pětileté přežití se udává jen v 25–50 % [1, 36, 41]. Výskyt metastáz souvisí především s velikostí a tloušťkou primárního tumoru a stupněm diferenciace (dobře diferencované nádory mají menší množství metastáz než nediferencované). Častější výskyt metastáz je spojen s rekurentními nádory [16, 26, 41]. Jako hranice, za kterou je již vznik krčních metastáz velmi pravděpodobný, se udává tloušťka nádoru 5 mm [30], případně velikost nádoru 3 cm [41]. Některé studie však detekovaly statisticky významné zvýšení počtu metastáz již u nádorů větších než 15 mm [9].
DIAGNOSTIKA
Důležitou součástí vyšetření je anamnéza, která by měla zahrnovat jak celkový stav (předchozí onemocnění, alergie a chronická medikace, což je důležité pro následnou léčbu a chirurgický výkon), tak i údaje týkající se samotného onemocnění rtu (jak dlouho pacient změny pozoruje, zda se nález zvětšuje, krvácí, bolí, co mu předcházelo, jak probíhala dosavadní léčba a s jakým efektem).
Při vyšetření určujeme lokalizaci, velikost a charakter změn (eroze, ulcus, navalité okraje, hyperkeratóza, exofyticky rostoucí léze). Vyšetřujeme i kůži obličeje, kde si všímáme jizev po předchozích chirurgických výkonech a patologických změn (např. charakteru solární keratózy) [11]. Nesmíme však zapomenout ani na sliznici dutiny ústní, neboť nález na rtu může být projevem celkového onemocnění (leukémie, systémový lupus erythematodes), či kožního nebo slizničního onemocnění (pemfigus, lichen planus atd.). Pohmatem zjišťujeme případnou rezistenci v místě afekce (varovné znamení) a vyšetřujeme spádové mízní uzliny krku. SCK rtu může mít celou řadu projevů, a proto je některými autory v případě podezření na karcinom doporučováno provedení biopsie [26]. Naše zkušenosti však ukazují, že ve většině případů se dá SCK rtu s vysokou pravděpodobností určit z klinického vyšetření a probatorní excizi provádíme spíše výjimečně (např. pokud zvažujeme radioterapii jako primární léčbu nebo při potřebě odlišit jiné onemocnění).
Doplňujeme ultrazvukové vyšetření krčních uzlin a RTG plic (popř. UZ břicha u možných metastáz), což jsou vyšetření nutná k určení stadia onkologického onemocnění [3]. Další možnou diagnostickou metodou pro vyloučení případných metastáz lymfatických uzlin krku může být biopsie tenkou jehlou (fine needle aspiration cytology – FNAC), se kterou nemáme na našem pracovišti zkušenosti a podle literatury se jeví pouze jako doplňková metoda se značnou limitací [8]. Vždy provádíme panoramatický snímek čelistí (OPG), který slouží k vyloučení prorůstání nádoru do čelisti a ke zhodnocení orálního zdraví pacienta (stav chrupu). U pacienta s podezřením na SCK rtu by měla být vyloučena chronická traumatizace zuby a v rámci přípravy k výkonu by chrup měl být sanován [28, 38].
TERAPIE
Terapií první volby bývá tradičně, zvláště u menších nádorů, chirurgická resekce – radikální excize s dostatečným bezpečnostním lemem a následná rekonstrukce postiženého rtu různými technikami [21, 36, 37]. Při chirurgickém odstraňování SCK je zásadní neponechat v místě původní lokalizace žádné nádorové buňky, které by mohly způsobit recidivu a/nebo metastázy. Obvykle se udává jako bezpečnostní okraj (lem) zdravé tkáně okolo nádoru 10 mm. Takto velký lem však již může způsobovat obtíže při rekonstrukci rtu a zhoršovat jeho funkci [10], proto se snažíme velikost bezpečnostního lemu redukovat. Jako nejvhodnější metoda se pak jeví Mohsova mikrochirurgická technika, kdy se odebírají vrstvy tkáně okolo resekovaného tumoru a okamžitě se histologicky vyhodnocuje přítomnost nádorových buněk na zmrazených řezech. Takto je možné dosáhnout minimálního úbytku tkáně při zajištěném odstranění zasažených buněk. Úspěšnost takovéto terapie pak bývá velmi vysoká – v různých studiích je udáváno 91–98 % bez lokální remise nádoru během pěti let [10, 19, 25]. Nevýhodou této techniky je její vyšší časová náročnost, a tím i nákladnost spojená s odebíráním a vyhodnocováním vzorků, výhodou naopak je, že většinu SCK rtu takto bylo možné odstranit pouze s 3mm lemem, což výrazně zjednodušilo následující léčbu a umožnilo dosáhnout podstatně lepších kosmetických i funkčních výsledků. V nizozemské studii používání Mohsovy metody také došli na základě odebíraných vzorků k závěru, že 6mm lem by měl být dostačující a doporučují jeho užívání místo tradičního 10mm okraje [10]. My sami Mohsovu metodu nepoužíváme, nicméně máme velmi dobré zkušenosti s radikální excizí tumoru s bezpečnostním lemem 4–6 mm. Vzhledem k relativně dobrému ohraničení a možnosti vytvořit dostatečný bezpečnostní lem u většiny tumorů peroperační biopsii obvykle nevyužíváme.
U povrchových hyperkeratóz retní červeně provádíme její resekci a vzniklý defekt retní červeně rekonstruujeme uvolněnou sliznicí z orální strany rtu („lip shaving“) [28, 38].
U karcinomů prorůstajících do svaloviny (exofyticky nebo endofyticky rostoucí), které nepřesahují 1/3 délky rtu, provádíme klínovitou excizi (obr. 5). Řezy vedeme v dostatečné vzdálenosti od makroskopické hranice tumoru tak, že protínají červeň kolmo až k hranici kůže a poté se sbíhají směrem k bradě (do mentolabilání rýhy), přičemž řez zabírá celou tloušťku rtu. Následuje pevná sutura po vrstvách. Pokud je nádor větší než 1/3 velikosti rtu, volíme kvadratickou excizi (obr. 6), která může mít na kožní straně tvar písmena „W“ (pro uvolnění možných tahů) nebo kvadrátu. Vzniklý defekt uzavíráme posunem okolních tkání, u rozsáhlejších excizí využíváme některého z rekonstrukčních postupů (např. podle Szymanowského, Karapandzice, Gilliese...) – obr. 7–9. Nutná je opět velmi pečlivá sutura. Tyto operační techniky lze kombinovat, kvadratickou excizi je možno doplnit o resekci retní červeně. U rozsáhlých tumorů prorůstajících do kosti resekujeme kromě měkkých tkání i postižené kosti [18].
5. Naznačení klínovité excize dolního rtu vlevo 
6. Kvadratická excize dolního rtu 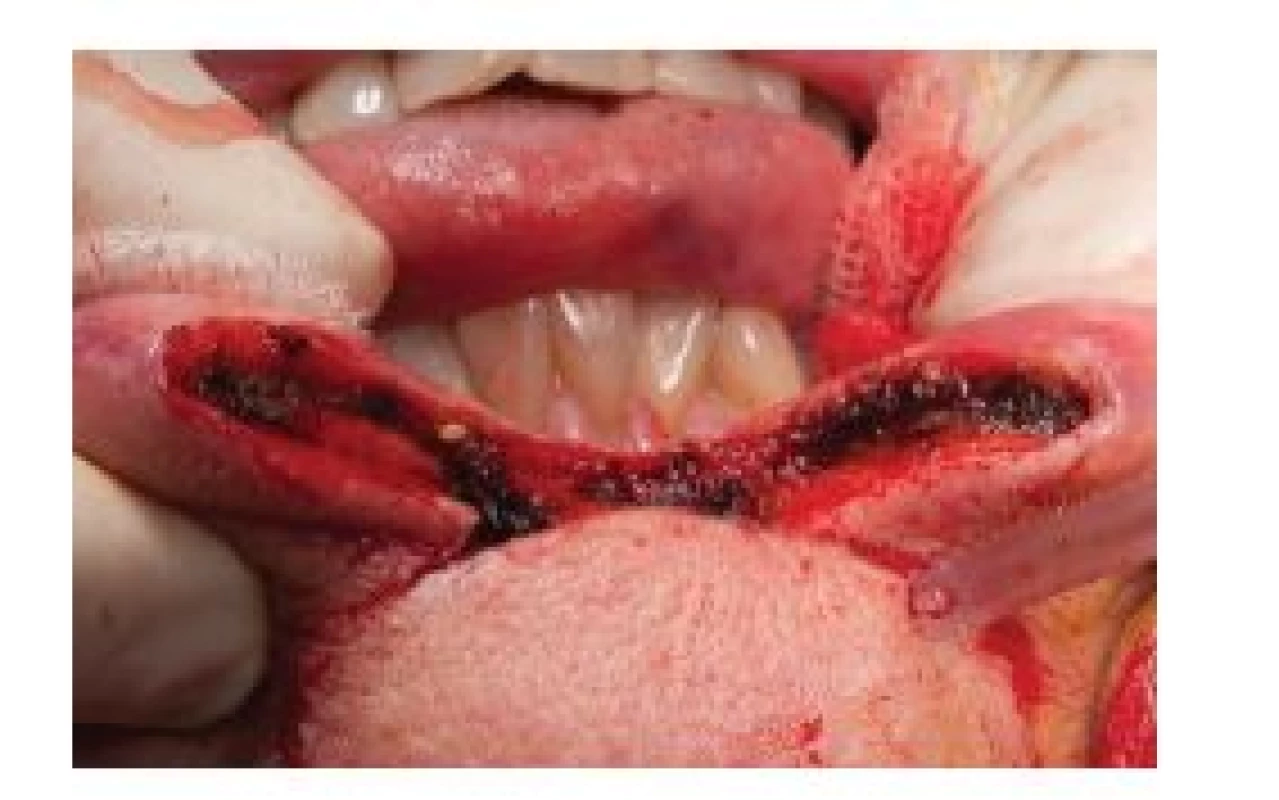
U pacientů s podezřením na krční metastázy a potvrzenou diagnózou se pak provádí krční bloková disekce příslušných lymfatických uzlin na krku, podle nálezu na UZ nebo CT vyšetření (nejčastěji prostory submandibulární a submentální). Výkon se provádí současně s resekcí primárního tumoru. Nejprve provedeme operaci lymfatických uzlin a poté samotného tumoru [21, 23, 36, 37].
Ohledně odstraňování krčních lymfatických uzlin v případě T1N0 nebo T2N0 nádorů v literatuře nepanuje shoda. Někteří autoři doporučují preventivní odstranění uzlin, jiní navrhují po odstranění primárního tumoru pacienta podrobně sledovat a počkat, jak se situace vyvine [18]. V některých studiích, kde prováděli profylaktické odstranění podezřelých uzlin, byl později detekován relativně větší výskyt rizikových okultních metastáz na krku. Detekce podezřelých uzlin pohmatem je navíc velmi nespolehlivá a vede k velkému množství falešně pozitivních a, což je horší, i falešně negativních výsledků. Z tohoto důvodu se někdy doporučuje detekce a biopsie sentinelových lymfatických uzlin [18]. Okamžité odstranění regionálních uzlin je v každém případě doporučováno u větších nádorů [41].
Radioterapie byla preferovanou terapií v 50. a 60. letech, poté její význam poklesl a přednost se začala dávat chirurgickému řešení, takže byla využívána především jako adjuvantní terapie nebo u pacientů, kteří nemohli či nechtěli podstoupit chirurgickou léčbu [16]. V posledních dvou desetiletích však prožívá renesanci a podle současných studií má radioterapie a zvláště pak brachyterapie (přísně lokální radioterapie prováděná radioaktivním nosičem zavedeným přímo do nádoru) u menších nádorů účinek srovnatelný, nebo dokonce lepší než chirurgická léčba, a to nejen, pokud se týká přežívání pacientů a remise choroby, ale i kosmetického a funkčního výsledku. Z tohoto důvodu se rovněž někdy používá i u větších nádorů [7, 15, 22, 34, 40]. Toto použití radioterapie u větších nádorů je v některých studiích i pravděpodobným důvodem zdánlivě horších výsledků radioterapie ve srovnání s chirurgickým řešením [9]. Možnost použití radioterapie jako adjuvantní léčby nebo při léčbě krčních metastáz má samozřejmě stále své místo a výsledek léčby ještě dále zlepšuje [27].
Jak již bylo zmíněno, brachy - nebo radioterapie má své nezanedbatelné kladné stránky. Na druhou stranu, chirurgické řešení nabízí jiné výhody, především okamžité a radikální odstranění nádoru, čímž se snižuje riziko vzniku metastáz, bez negativních vlivů na okolní zdravou tkáň. Radio - nebo brachyterapie je výrazně delší proces, během něhož je nutná dlouhodobá ochrana citlivé exponované retní červeně před environmentálními faktory. Další výhodou chirurgického řešení je možnost podrobné histologické analýzy, která umožňuje lepší predikci dalšího vývoje (např. stupeň diferenciace buněk indikuje riziko vzniku regionálních metastáz) [10].
Jiné terapeutické metody (chemoterapie, termochemoterapie, fotodynamická terapie) byly v literatuře popsány, ale v praxi nejsou příliš rozšířené, nebo se používají jako adjuvantní léčba [8, 23].
METODIKA
V letech 2007–2013 bylo na Klinice ústní, čelistní a obličejové chirurgie Fakultní nemocnice Ostrava léčeno celkem 37 pacientů s diagnózou SCK dolního rtu. U jednoho pacienta byla choroba diagnostikována v pozdním stadiu T3N2M0 a byla mu poskytnuta již pouze paliativní léčba. Ve všech ostatních případech (pacienti byli na naše oddělení odesláni ve stadiích T1N0M0 až T2N1M0) byla metodou volby chirurgická resekce, v některých případech doplněná i resekcí krčních uzlin a/nebo klasickou adjuvantní radioterapií. Pacienti byli následně pravidelně sledováni na onkologické dispenzární ambulanci Kliniky ústní, čelistní a obličejové chirurgie.
VÝSLEDKY A DISKUSE
V našem souboru pacientů byl poměr zastoupení mužů a žen 1,8 : 1, což potvrzuje trend vypozorovaný z portálu SVOD [14] i data z nedávných studií z geograficky blízkých oblastí [5, 21]. O důvodech můžeme jen spekulovat. S největší pravděpodobností hraje při snižování výskytu SCK dolního rtu i vyrovnávání poměru mezi muži a ženami roli změna životního stylu. Počet lidí zaměstnaných v oborech vystavených především v letních měsících působení slunečního záření se obecně snižuje, a tím se snižuje i expozice populace nejvyššímu rizikovému faktoru. Navíc, jak uvádějí některé studie, ochrana rtů žen rtěnkami také výrazně přispěla k jejich nízkému podílu mezi pacienty s SCK rtu [26]. Pokles počtu lidí dlouhodobě profesionálně exponovaných slunečnímu záření se logicky promítl do poklesu incidence především v mužské populaci. V každém případě tradičně udávaná predilekce k výskytu mezi mužskou populací v současné době již zdaleka není tak vysoká jako v minulosti.
Z celkového počtu 37 pacientů v našem souboru do poloviny roku 2015 zemřeli na diagnózu SCK dolního rtu 3 pacienti, z čehož 1 pacient, jak již bylo řečeno, byl na naše oddělení odeslán ve velmi pozdním stadiu a byla mu poskytnuta jen paliativní léčba. Z 36 pacientů, kteří podstoupili kurativní resekci, na SCK tedy dosud zemřeli pouze 2 pacienti, relaps byl diagnostikován u 2 pacientů (1krát recidiva SKC v jizvě, 1krát metastáza do krčních uzlin). Tento výsledek je plně v souladu s výsledky publikovanými ve světové literatuře. Je však nutné brát v úvahu i skutečnost, že se jedná o onemocnění s vyšším výskytem ve vysokém věku (medián věku pacienta při diagnóze 72 let, rozložení je na obrázku 10) a mortalita z jiných příčin je tudíž relativně vysoká. Také je nutno říci, že vzhledem k vybranému intervalu sledování (resekce 2007–2013) u většiny pacientů ještě neuplynulo 5 let od stanovení diagnózy. Z těchto důvodů výsledky neprezentujeme jako pětileté přežití, ale jen jako současný stav. Po dobu delší než 5 let je sledováno celkem 9 pacientů, na tomto vzorku se relaps dosud neobjevil.
1. Počet pacientů diagnostikovaných v jednotlivých věkových kategoriích 
Vzhledem k úspěšnosti léčby, srovnatelné se zahraničními studiemi, můžeme odhadovat, že radikalita provedených chirurgických výkonů byla dostatečná. Na našem pracovišti nemáme zkušenosti s prováděním brachyterapie jako metody léčby SCK a z tohoto důvodu nemůžeme porovnávat efektivitu této metody s efektivitou chirurgické terapie. Vysoký věk pacientů přináší ještě další aspekty, které je třeba vzít v úvahu. Jedním z nich je předpokládaný nárůst počtu diagnostikovaných pacientů s SCK dolního rtu, což souvisí se stárnutím populace a prodlužováním délky života. Druhým aspektem je možné prodloužené hojení rány po chirurgickém výkonu pro relativně vysoký věk pacientů, což může přinášet i prodlužování léčby.
ZÁVĚR
Spinocelulární karcinom dolního rtu je onemocnění vyskytující se především ve starší populaci. Má poměrně dobrou prognózu. Včasný záchyt spojený s menším rizikem komplikací, lepším estetickým výsledkem (obr. 7, 8, 9) a velkou šancí na úspěšnou léčbu přitom nebývá problematický vzhledem k tomu, že pacienti obvykle sami vyhledávají odbornou pomoc, neboť nádor je na velmi viditelném místě. Je však nutné onemocnění včas rozpoznat a pacienta odeslat k řešení na vhodné onkologické nebo chirurgické pracoviště s dostatečnými zkušenostmi s daným typem nádoru (vhodné je např. pracoviště maxilofaciální chirurgie). Přestože se celkový výskyt onemocnění za posledních několik desetiletí výrazně snížil, dá se předpokládat opětovný nárůst prevalence SCK ve stárnoucí populaci.
7. Sutura rány po celkové excizi retní červeně („lip shaving“) dolního rtu 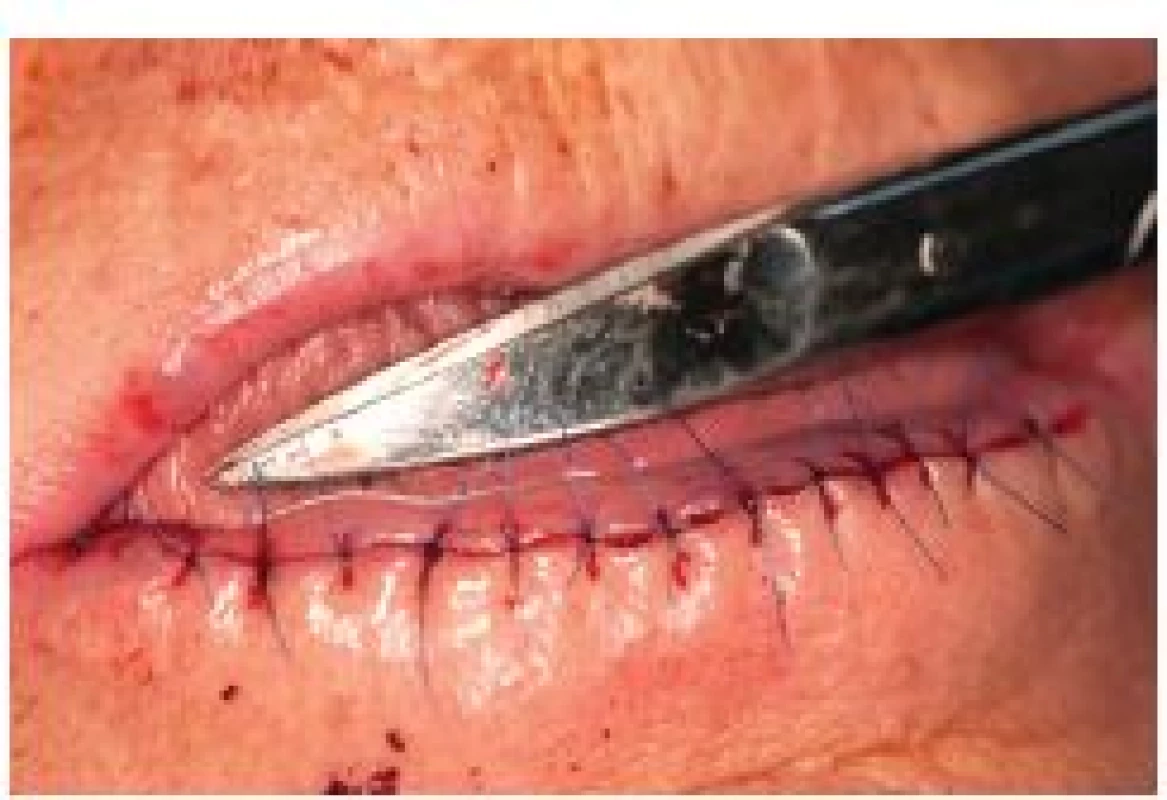
8. Sutura rány po klínovité excizi dolního rtu 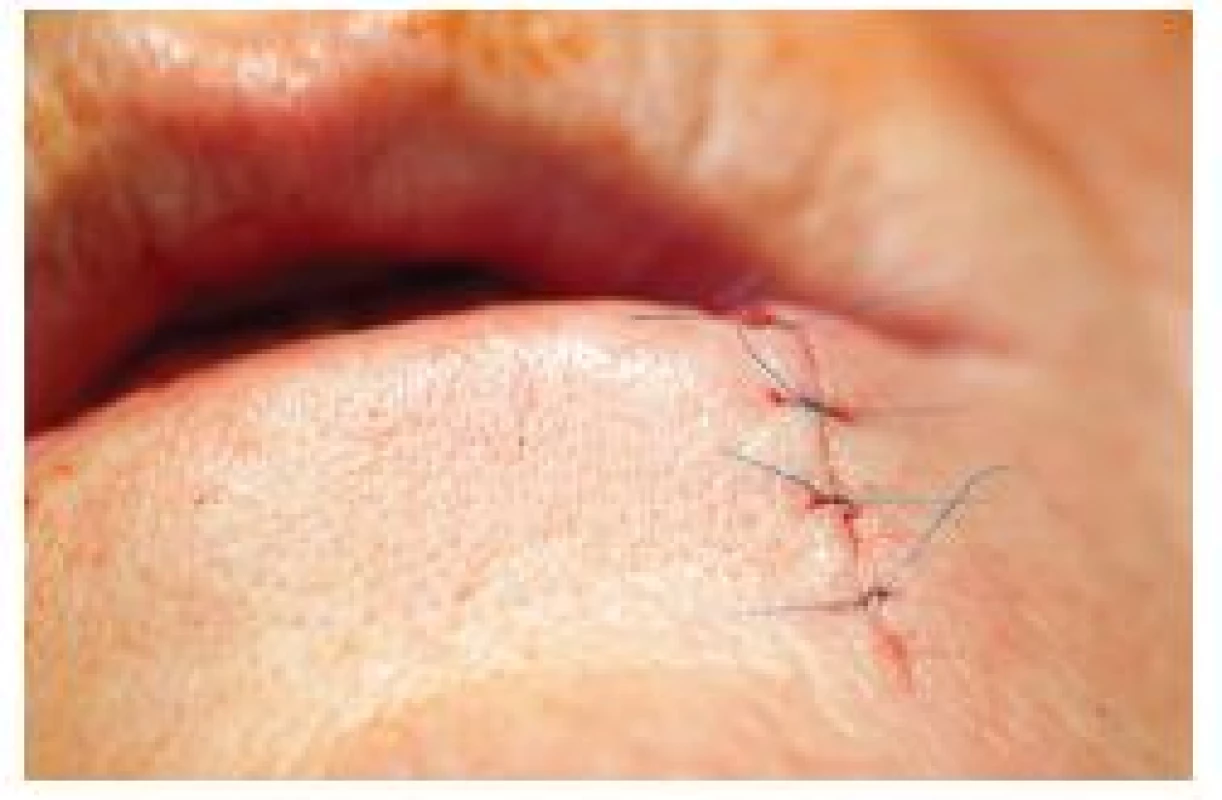
9. Sutura rány po operaci dolního rtu podle Szymanowského 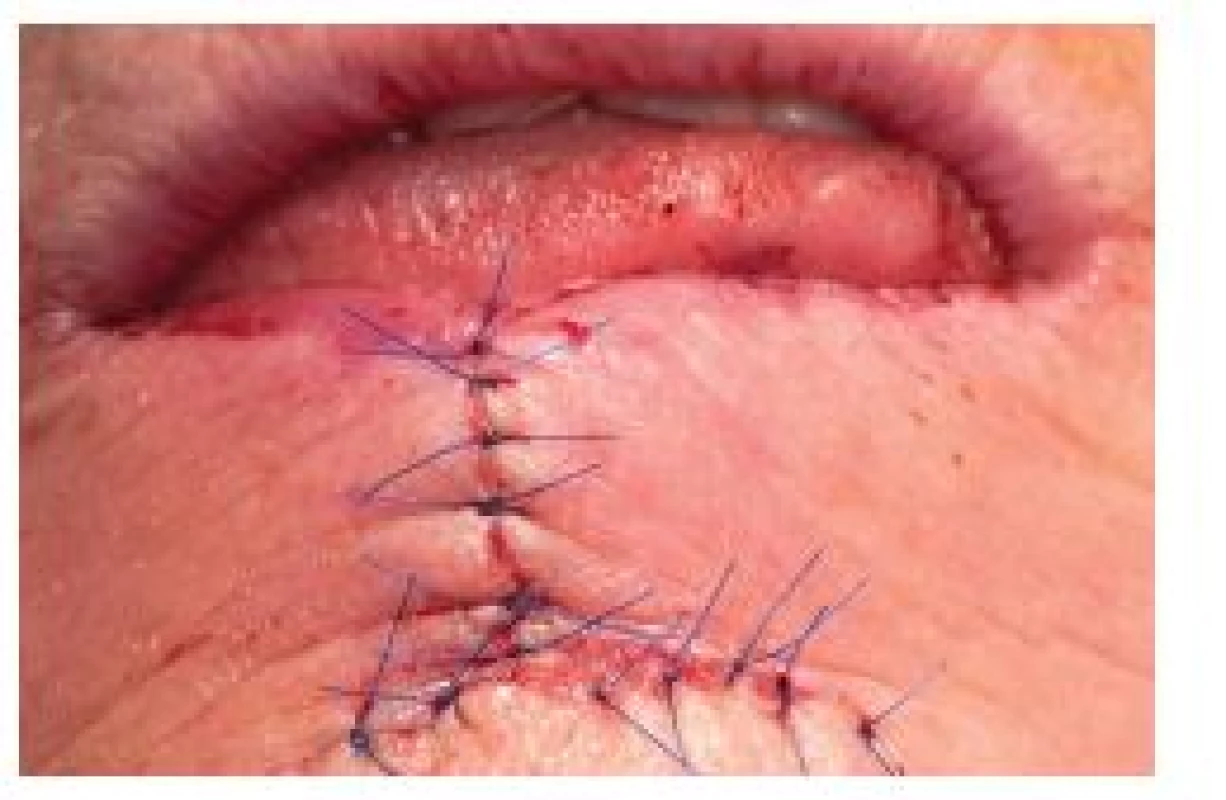
Článek vznikl za podpory MZ ČR – RVO – FNOs/2013.
Do redakce došlo dne 6. 1. 2016
Adresa pro korespondenci:
MUDr. Jan Štembírek, Ph.D.
Klinika ústní, čelistní a obličejové chirurgie FN Ostrava
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: stembirek@iach.cz
Sources
1. BAKER, S. R. Current management of cancer of the lip. Oncology (Williston Park), 1990, 4, 9, s. 107–120; discussion 122–124.
2. BENTLEY, J. M., BARANKIN, B., LAUZON, G. J. Paying more than lip service to lip lesions. Can. Fam. Physician., 2003, 49, s. 1111–1116.
3. BILDER, J. Maligní nádory a prekancerózy v maxilofaciální oblasti. Praha: ČLS JEP, 2001, s. 1–7.
4. BURNS, J. C., MURRAY, B. K. Conversion of herpetic lesions to malignancy by ultraviolet exposure and promoter application. J. Gen. Virol., 1981, 55, Pt 2, s. 305–313.
5. CALCAIANU, N., POPESCU, S. A., DIVEICA, D., LASCAR, I. Surgical attitude in premalignant lesions and malignant tumors of the lower lip. J. Med. Life, 2015, 8, 1, s. 109–111.
6. CANTO, M. T., DEVESA, S. S. Oral cavity and pharynx cancer incidence rates in the United States, 1975–1998. Oral Oncol., 2002, 38, 6, s. 610–617.
7. CONILL, C., VERGER, E., MARRUECOS, J., VARGAS, M., BIETE, A. Low dose rate brachytherapy in lip carcinoma. Clin. Transl. Oncol., 2007, 9, 4, s. 251–254.
8. ČELAKOVSKÝ, P., PLZÁK, J., BETKA, J., CHROBOK, V. Krční metastázy. Havlíčkův Brod: Tobiáš, 2012.
9. DE VISSCHER, J. G., BOTKE, G., SCHAKENRAAD, J. A., VAN DER WAAL, I. A comparison of results after radiotherapy and surgery for stage I squamous cell carcinoma of the lower lip. Head Neck, 1999, 21, 6, s. 526–530.
10. DE VISSCHER, J. G., GOORIS, P. J., VERMEY, A., ROODENBURG, J. L. Surgical margins for resection of squamous cell carcinoma of the lower lip. Int. J. Oral. Maxillofac. Surg., 2002, 31, 2, s. 154–157.
11. DE VISSCHER, J. G., GROND, A. J., OTTER, R., VAN DER WAAL, I. Lip carcinoma. A review. Ned Tijdschr Tandheelkd, 2002, 109, 10, s. 391–395.
12. DE VISSCHER, J. G., VAN DER WAAL, I. Etiology of cancer of the lip. A review. Int. J. Oral. Maxillofac. Surg., 1998, 27, 3, s. 199–203.
13. DEDIOL, E., LUKSIC, I., VIRAG, M. Treatment of squamous cell carcinoma of the lip. Coll. Antropol., 2008, 32 Suppl 2, s. 199–202.
14. DUŠEK, L., MUŽÍK, J., KUBÁSEK, M., KOPTÍKOVÁ J. Epidemiologie zhoubných nádorů v České republice [online]. Masarykova univerzita, [2005], [cit. 2015-06-02]. Dostupný z www: http://www.svod.cz. Verze 7.0 [2007], ISSN 1802-8861.
15. GHADJAR, P., BOJAXHIU, B., SIMCOCK, M., TERRIBILINI, D., ISAAK, B., GUT, P., WOLFENSBERGER, P., BROMME, J. O., GERETSCHLAGER, A., BEHRENSMEIER, F., PICA, A., AEBERSOLD, D. M. High dose-rate versus low dose-rate brachytherapy for lip cancer. Int. J. Radiat. Oncol. Biol. Phys., 2012, 83, 4, s. 1205–1212.
16. HASSON, O. Squamous cell carcinoma of the lower lip. J. Oral. Maxillofac. Surg., 2008, 66, 6, s. 1259–1262.
17. HOFFMAN, H. T., KARNELL, L. H., FUNK, G. F., ROBINSON, R. A., MENCK, H. R. The National Cancer Data Base report on cancer of the head and neck. Arch. Otolaryngol. Head Neck Surg., 1998, 124, 9, s. 951–962.
18. HOFFMANNOVA, J., FOLTAN, R., VLK, M., SIPOS, M., HORKA, E., PAVLIKOVA, G., KUFA, R., BULIK, O., SEDY, J. Hemimandibulectomy and therapeutic neck dissection with radiotherapy in the treatment of oral squamous cell carcinoma involving mandible: a critical review of treatment protocol in the years 1994–2004. Int. J. Oral. Maxillofac. Surg., 2010, 39, 6, s. 7.
19. HOLMKVIST, K. A., ROENIGK, R. K. Squamous cell carcinoma of the lip treated with Mohs micrographic surgery: outcome at 5 years. J. Am. Acad. Dermatol., 1998, 38, 6 Pt 1, s. 960–966.
20. CHEN, J., KATZ, R. V., KRUTCHKOFF, D. J., EISENBERG, E. Lip cancer. Incidence trends in Connecticut, 1935–1985. Cancer, 1992, 70, 8, s. 2025–2030.
21. KORNEVS, E., SKAGERS, A., TARS, J., BIGESTANS, A., LAUSKIS, G., LIBERMANIS, O. 5 year experience with lower lip cancer. Stomatologija, 2005, 7, 3, s. 95–98.
22. LOCK, M., CAO, J. Q., D’SOUZA, D. P., HAMMOND, J. A., KARNAS, S., LEWIS, C., VENKATESAN, V. M., WHISTON, E., YAU, G., YU, E., GILCHRIST, J., RODRIGUES, G. B. Brachytherapy with permanent gold grain seeds for squamous cell carcinoma of the lip. Radiother. Oncol., 2011, 98, 3, s. 352–356.
23. MAZÁNEK, J. Nádory orofaciální oblasti. Praha: Victoria Publishing, 1997.
24. MICHL, P., PAZDERA, J., PROCHÁZKA, M., PINK, R., ŠTOSOVÁ, T. HPV in the Etiology of head and neck. Carcinomas Biomedical Papers, 2000, 154, 1, s. 4.
25. MOHS, F. E., SNOW, S. N. Microscopically controlled surgical treatment for squamous cell carcinoma of the lower lip. Surg. Gynecol. Obstet., 1985, 160, 1, s. 37–41.
26. MORETTI, A., VITULLO, F., AUGURIO, A., PACELLA, A., CROCE, A. Surgical management of lip cancer. Acta Otorhinolaryngol. Ital., 2011, 31, 1, s. 5–10.
27. NAJIM, M., CROSS, S., GEBSKI, V., PALME, C. E., MORGAN, G. J., VENESS, M. J. Early-stage squamous cell carcinoma of the lip: the Australian experience and the benefits of radiotherapy in improving outcome in high-risk patients after resection. Head Neck, 2013, 35, 10, s. 1426–1430.
28. NEUMANNOVÁ, S. Karcinomy dolního rtu. Sestra, 2011, 5, s. 42–43.
29. NEVILLE, B. W., DAY, T. A. Oral cancer and precancerous lesions. CA Cancer J. Clin., 2002, 52, 4, s. 195–215.
30. ONERCL, M., YILMAZ, T., GEDIKOGLU, G. Tumor thickness as a predictor of cervical lymph node metastasis in squamous cell carcinoma of the lower lip. Otolaryngol. Head Neck Surg., 2000, 122, 1, s. 139–142.
31. OZTURK, K., GODE, S., ERDOGAN, U., AKYILDIZ, S., APAYDIN, F. Squamous cell carcinoma of the lip: survival analysis with long-term follow-up. Eur. Arch. Otorhinolaryngol., 2014.
32. PIETERSMA, N. S., DE BOCK, G. H., DE VISSCHER, J. G., ROODENBURG, J. L., VAN DIJK, B. A. No evidence for a survival difference between upper and lower lip squamous cell carcinoma. Int. J. Oral. Maxillofac. Surg., 2015, 44, 5, s. 549–554.
33. RENA, W., LIA, Y., LIUA, C., QIANGA, C., ZHANG, L., GAOA, L., WANGB, Z., ZHIA, K. Surgical management of squamous cell carcinoma of the lower lip: an experience of 109 cases. Med. Oral Patol. Oral Cir. Bucal., 2014, 19, 4, s. e398–402.
34. RIO, E., BARDET, E., MERVOYER, A., PIOT, B., DRENO, B., MALARD, O. Interstitial brachytherapy for lower lip carcinoma: global assessment in a retrospective study of 89 cases. Head Neck, 2013, 35, 3, s. 350–353.
35. SALGARELLI, A. C., MAGNONI, C., BELLINI, P. Wave technique for treatment of lower lip cancer. J. Cranio-Maxillo-Facial Surg., 2012, 2012, 40, s. 386–391.
36. SALGARELLI, A. C., SARTORELLI, F., CANGIANO, A., COLLINI, M. Treatment of lower lip cancer: an experience of 48 cases. Int. J. Oral Maxillofac. Surg., 2005, 34, 1, s. 27–32.
37. SALGARELLI, A. C., SARTORELLI, F., CANGIANO, A., PAGANI, R. and COLLINI, M. Surgical treatment of lip cancer: our experience with 106 cases. J. Oral Maxillofac. Surg., 2009, 67, 4, s. 840–845.
38. SCHULLER, M., GOSAU, M., MULLER, S., GERKEN, M., ROHRMEIER, C., LEGAL, S., SCHREML, S., ETTL, T. Long-term outcome and subjective quality of life after surgical treatment of lower lip cancer. Clin. Oral Investig., 2015, 19, 5, s. 1093–1099.
39. STOJANOVIC, S., JOVANOVIC, M., VUCKOVIC, N. Unusual growth of upper lip squamous cell carcinoma: a case report. Iran Red Crescent. Med. J., 2015, 17, 3, s. e13478.
40. THANH PHAM, T., CROSS, S., GEBSKI, V., VENESS, M. J. Squamous cell carcinoma of the lip in Australian patients: definitive radiotherapy is an efficacious option to surgery in select patients. Dermatol. Surg., 2015, 41, 2, s. 219–225.
41. ZITSCH, R. P., LEE, B. W., SMITH, R. B. Cervical lymph node metastases and squamous cell carcinoma of the lip. Head Neck, 1999, 21, 5, s. 447–453.
Labels
Dermatology & STDs Paediatric dermatology & STDs Paediatric rheumatology Medical virology
Article was published inCzech-Slovak Dermatology

2016 Issue 2
Most read in this issue- Tuberous Sclerosis
- Pityriasis Lichenoides et Varioliformis Acuta. Two Case Reports and Literature Review
- Squamous Cell Carcinoma of the Lower Lip: Our Experience and Literature Review
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

