-
Medical journals
- Career
Kontinuální monitorace glykemie – nový a rozšiřující se prvek v péči o pacientky s diabetes mellitus v době těhotenství
Authors: Urbanová J. 1; Brunerová L. 1; Árská Janíčková Ž D. 2; Doničová V. 3; Brož J. 2
Authors‘ workplace: Centrum pro výzkum diabetu, metabolismu a výživy, Interní klinika 3. LF UK a FNKV, Praha 1; Interní klinika 2. LF UK a FN Motol, Praha 2; Interná a diabetologická ambulancia, Výučbové centrum LF UPJŠ Košice, Slovenská republika 3
Published in: Ceska Gynekol 2021; 86(6): 406-409
Category: Review Article
doi: https://doi.org/10.48095/cccg2021406Overview
Novým parametrem metabolické kompenzace diabetu odvozeným z výsledků kontinuální monitorace glykemie je tzv. čas v cílovém rozmezí (TIR – time in range). Podle aktuálních doporučení je u těhotných diabetiček toto glykemické pásmo vymezeno hodnotami 3,5–7,8 mmol/l, s cílem udržení glykemií v tomto rozmezí po co nejdelší dobu a zároveň s minimalizací času stráveného pod jeho dolní hranicí (< 3,5 mmol/l). U pacientek s pregestačně vzniklým diabetem 1. typu je doporučeno dosáhnout TIR > 70 % času měření, při < 4 % času stráveného v hypoglykemii. U gestačního diabetu (a pregestačně vzniklého diabetu 2. typu) není konkrétní procento zatím stanoveno.
Klíčová slova:
gestační diabetes – čas v cílovém rozmezí – kontinuální monitorace glykemie – glykemická kompenzace
Úvod
Screening diabetes mellitus u těhotných žen i sledování gravidních pacientek s ať již gestačním či pregestačně diagnostikovaným diabetes mellitus má řadu specifik a oba byly v České gynekologii recentně detailně popsány [1,2].
Relativně nový, ale díky úhradám zdravotních pojišťoven výrazně se rozšiřující prvek v monitoraci glykemie a hodnocení úspěšnosti léčby diabetes mellitus 1. typu, a to i v průběhu těhotenství, představuje kontinuální monitorace glykemie (CGM – continous glucose monitoring). Využití CGM u těhotných diabetiček je u nás zatím relativně málo diskutovaným tématem. Přestože zdravotníci z oboru gynekologie a porodnictví pečující o těhotné diabetičky bezprostředně do péče o diabetes nezasahují a jeho léčbu neupravují, je pro ně podstatné vědět, jak dobře je léčen, resp. jaké úrovně glykemické kompenzace těhotné ženy s diabetem dosahují.
Systém CGM představuje v diabetologii dynamicky se vyvíjející trend, který si již vydobyl stálé místo v péči o nemocné s diabetem 1. typu. Je tomu proto, že nabízí nejen zcela nové možnosti, jak kompenzaci diabetu důkladněji hodnotit, ale také z toho důvodu, že umožňuje lépe posoudit, jak léčbu inzulinem upravit. Významně tak rozšiřuje možnosti přesného a individuálního nastavení léčby a volby optimálních léčebných modalit [3]. Proto se s ním budou porodníci a gynekologové stále častěji setkávat. Považujeme tedy za důležité je s touto metodou rámcově seznámit.
Princip CGM
Základní částí systému CGM je senzor, který se zavádí do podkoží (většinou paže či břicha) a (dle typu a výrobce) ho lze jednorázově používat po dobu 7–10 dní. Pomocí vysílače (umístěného na senzoru) je pak informace o naměřené glykemii (resp. koncentraci glukózy v intersticiální tekutině podkoží, kam je senzor zaveden) odeslána do přijímače (např. inzulinové pumpy nebo smartphonu či jiného přídatného zařízení). Většina systémů měří v omezeném rozsahu hodnot 2,2–22,0 mmol/l obvykle každých 5 min a některé z nich je nutné ještě kalibrovat vložením hodnoty glykemie získané z kapilární krve pomocí klasického glukometru alespoň 2krát denně. Aktuálně však převažují bezkalibrační systémy (tzn. továrně kalibrované), u kterých tato povinnost odpadá.
Systémy CGM jsou současně vybaveny možností nastavení alarmu upozorňujícího na blížící se nebo faktické hypoglykemické a hyperglykemické hodnoty a pomocí směrových šipek (nahoru a dolů) také umožňují oznamovat trendy pohybu glykemie (cca 30 min dopředu), vč. rychlosti její změny (počtem šipek). Při rychlejších změnách glykemie se díky fyziologickému zpoždění (cca 10–20 min) za koncentrací glukózy v krvi může hodnota naměřená senzorem od skutečné aktuální glykemie mírně lišit [4].
Hodnocení glykemické kompenzace pomocí CGM
Na základě velkého množství získaných dat (obvykle 288 hodnot hladin glukózy za den) lze léčbu diabetu upravit podstatně přesněji než z několika měření glykemie pomocí glukometru. Zároveň je možné z těchto dat vypočíst několik parametrů, které lze využít k hodnocení úspěšnosti léčby v delší perspektivě. Z nich jsou nejdůležitější čas v cílovém rozmezí (TIR – time in range) a čas strávený v pásmech pod a nad cílovými hodnotami (TAR – time above range, TBR – time below range), vyjádřené v procentech času, po kterou monitorace probíhala [5]. Doporučené hodnoty těchto parametrů se liší u různých skupin pacientů s diabetem. U těhotných diabetiček je cílové pásmo vymezené hodnotami 3,5–7,8 mmol/l. Podle aktuálních guidelines je u pacientek s diabetes mellitus 1. typu v době těhotenství doporučeno udržení tohoto pásma > 70 % času a zároveň redukce TBR < 4 % [5]. U gestačního diabetu a pregestačně diagnostikovaného diabetu 2. typu nejsou pro nedostatek dat z relevantních studií zatím konkrétní doporučení k těmto tzv. in-range parametrům k dispozici. Vzhledem k tomu, že pacientky s diabetem 2. typu prokazatelně tráví až o čtvrtinu méně času v hyperglykemii, lze odhadnout doporučenou hodnotu TIR u těchto žen až na 90 % [5]. Veškerá doporučení týkající se diabetu v těhotenství jsou souhrnně uvedena v tab. 1.
Table 1. Doporučení cílového rozmezí glykemie u pacientek s diabetem během těhotenství a hodnoty jednotlivých cílových časů [2].
Tab. 1. Recommendation of the target range of glycaemia in patients with diabetes during pregnancy and the values of individual target times [2].![Doporučení cílového rozmezí glykemie u pacientek s diabetem během těhotenství a hodnoty jednotlivých cílových
časů [2].<br>
Tab. 1. Recommendation of the target range of glycaemia in patients with diabetes during pregnancy and the values of individual
target times [2].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/2e7ad20e7afa1e66835377a66d8e6ccf.png)
TIR – time in range, TAR – time above range, TBR – time below range, CGM – kontinuální monitorace glykemie
Každé další 5 % navýšení TIR nad rámec doporučení je u žen s diabetem 1. typu spojeno s klinicky významnými přínosy pro těhotenství.
† Glykemie je během těhotenství fyziologicky nižší.
§ Procento TIR je založeno na omezených důkazech. Je zapotřebí dalšího výzkumu.
€ Z důvodu nedostatečných důkazů k cílovým hodnotám CGM u žen s gestačním diabetem nebo 2. typem diabetu, nejsou hodnoty TIR, TBR a TAR součástí doporučení.Kromě TIR nabízejí CGM systémy též výpočet tzv. GMI (glucose management indicator), který vyjadřuje přibližnou hodnotu glykovaného hemoglobinu (HbA1c) vypočtenou z průměrné hladiny glukózy získané ze záznamu CGM za dané sledované období (min. 10 dní, nejlépe však 14 a více dní). Na schématu 1 jsou vyobrazena souhrnná data z CGM po jeho stažení do počítače a vyhodnocení v příslušném softwaru. Tyto nové ukazatele se mohou stát velice užitečnými právě v období těhotenství, kdy může být hodnocení kompenzace diabetu podle HbA1c hned z několika důvodů problematické (např. vlivem fyziologických změn v těhotenství – diluční či sideropenické anemii a snížení poločasu červených krvinek, kdy dochází ke snížení HbA1c) [6].
Image 1. Příklad záznamu glykemií ze CGM spojeného s inzulinovou pumpu do hybridního uzavřeného okruhu u pacientky s diabetem 1. typu.
Fig. 1. An example of recorded glycaemia from a CGM connected to an insulin pump into a hybrid closed loop in a patient with type 1 diabetes.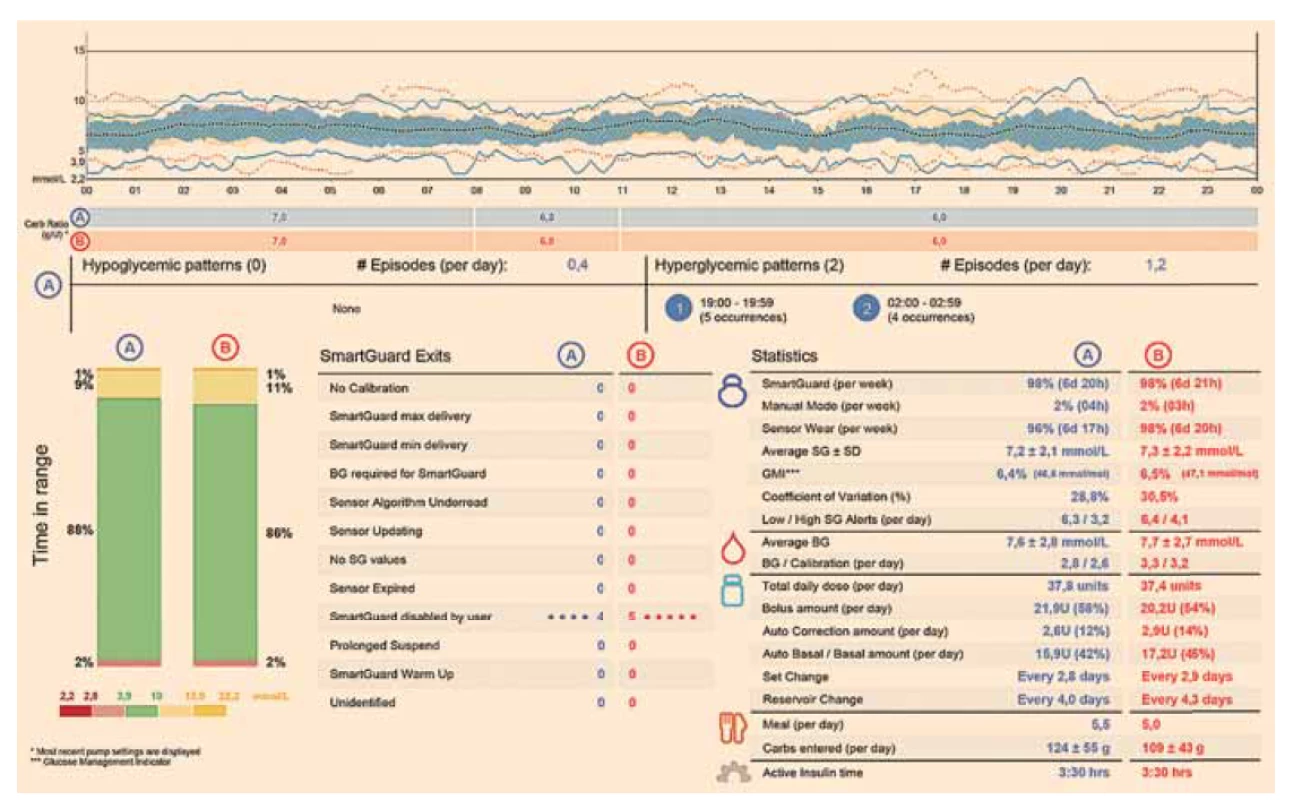
Gestační diabetes a CGM
V současné době může CGM využívat pouze těhotná pacientka s diabetes mellitus 1. typu léčená inzulinovými pery i inzulinovou pumpou. Těhotná žena s gestačním diabetem či diabetem 2. typu používá klasické měření kapilární glykemie pomocí osobních glukometrů. V současné době používané softwary ke stahování dat z glukometrů však také umožňují vyhodnocení zmíněných in-range parametrů, jejich výtěžnost je však limitována frekvencí měření, která obvykle bývá pro účely posouzení TIR nedostatečná.
Pro úplnost dodáváme, že některé nejmodernější a v ČR dostupné inzulinové pumpy jsou vybaveny tzv. hybridním uzavřeným okruhem, kdy je bazální dávka automaticky měněna (ve smyslu snižování či zvyšování rychlosti podávání inzulinu pumpou) s ohledem na průběh glykemií získaných ze senzoru CGM, pacient si sám pomocí pumpy dávkuje pouze inzulin před jídlem. Některé tyto pokročilé funkce nebyly doposud u těhotných žen testovány, a tudíž zatím nejsou indikovány k použití u těhotných žen.
Diskuze
Využívání CGM je u pacientů s diabetem 1. typu jednoznačně spjato se zlepšením kvality života a glykemické kompenzace (ve smyslu hodnot HbA1c, průměrné dosahované glykemie, TIR a snížení frekvence hypoglykemií, a to vč. závažných a nočních příhod) [4,5]. V této populaci diabetiků také přibývá studií prokazujících v delším časovém horizontu korelaci mezi hodnotou dosaženého TIR a rizikem rozvoje chronických diabetických komplikací.
Také v období těhotenství je používání CGM v porovnání s měřením glykemie glukometrem spjato s větší spokojeností pacientek, efektivnější detekcí hypoglykemií i hyperglykemií, glykemické variability [7] a dosažením vyššího TIR [2,8]. V recentní studii CONCEPTT [2] bylo navíc jednoznačně doloženo, že použití CGM v období těhotenství je u žen s diabetem 1. typu (v porovnání s monitorací glykemie pomocí glukometru) spjato s lepšími výsledky u novorozenců, jako je nižší výskyt LGA (low for gestatinal age), novorozenecké hypoglykemie a nutnosti přijetí na novorozeneckou jednotku intenzivní péče. Nicméně nejsou zdaleka k dispozici data, která by přesvědčivě a věrohodně doložila jednoznačný efekt CGM na zlepšení těchto konkrétních výsledků u žen s gestačním diabetem a plodů těchto žen (např. sledovaných cílů z hlediska biometrie, porodní hmotnosti, porodních komplikací atd.). Tyto výstupy jsou předmětem stále probíhajících randomizovaných studií.
Vzhledem k nedostatku dat zatím není CGM široce přijato pro rutinní použití v těhotenství komplikovaného gestačním diabetem a taktéž chybí přesnější doporučení pro nové zmíněné ukazatele glykemické kompenzace u žen s gestačním diabetem [2].
Závěr
Systém CGM umožnil odvodit zcela nové ukazatele metabolické kompenzace diabetes mellitus, které lze využít i u žen s diabetem v době těhotenství. TIR nabízí reálnější pohled na dosahované glykemie a spolu s GMI umožňuje přesnější nastavení terapie a posouzení glykemické kompenzace, navíc v kratším časovém horizontu než tradiční hodnocení pomocí HbA1c. Zatímco konkrétní doporučení ohledně dosažení hodnot in-range parametrů v období těhotenství existují u pacientek s diabetes mellitus 1. typu, jejich konkrétní hodnoty pro pacientky s gestačním diabetem (či pregestačním diabetem 2. typu) jsou předmětem diskuzí. Širšímu použití CGM i u pacientek s jiným než diabetem 1. typu zatím brání nedostatek dat z větších studií.
Doručeno/Submitted: 28. 9. 2021
Přijato/Accepted: 29. 10. 2021
MUDr. Jana Urbanová, Ph.D.
Centrum pro výzkum diabetu, metabolismu a výživy
Interní klinika 3 LF UK a FNKV
Šrobárova 50
100 34 Praha 10
Publikační etika: Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Publication ethics: The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Konflikt zájmů: Autoři deklarují, že v souvislosti s předmětem studie/ práce nemají žádný konflikt zájmů.
Conflict of interests: The authors declare they have no potential conflicts of interest concerning the drugs, products or services used in the study.
Sources
1. Andělová K, Anderlová K, Bláha J et al. Gestační diabetes mellitus, doporučený postup screeningu, gynekologické, perinatologické, diabetologické a neonatologické péče 2017. DMEV 2018; 21 (3): 113–120.
2. Urbanová J, Brunerová L, Nunes MA et al. MODY diabetes and screening of gestational diabetes. Ceska Gynekol 2020; 85 (2): 124–130.
3. Holubová A, Vlasáková M, Mužík J et al. Customizing the types of technologies used by patients with type 1 diabetes mellitus for diabetes treatment: case series on patient experience. JMIR Mhealth Uhealth 2019; 7 (7): e11527. doi: 10.2196/11527.
4. Klonoff DC, Ahn D, Drincic A. Continuous glucose monitoring: a review of the technology and clinical use. Diabetes Res Clin Pract 2017; 133 : 178–192. doi: 10.1016/j.diabres.2017.08.005.
5. Battelino T, Danne T, Bergenstal RM et al. Clinical targets for continuous glucose monitoring data interpretation: recommendations from the international consensus on time in range. Diabetes Care 2019; 42 (8): 1593–1603. doi: 10.2337/dci19-0028.
6. Hughes RC, Rowan J, Florkowski CM. Is there a role for HbA1c in pregnancy? Curr Diab Rep 2016; 16 (1): 5. doi: 10.1007/s11892-015 - 0698-y.
7. Yu Q, Aris IM, Tan KH et al. Application and utility of continuous glucose monitoring in pregnancy: a systematic review. Front Endocrinol (Lausanne) 2019; 10 : 697. doi: 10.3389/fendo. 2019.00697.
8. Scott EM, Feig DS, Murphy HR et al. Continuous glucose monitoring in pregnancy: importance of analyzing temporal profiles to understand clinical outcomes. Diabetes Care 2020; 43 (6): 1178–1184. doi: 10.2337/dc19-2527.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2021 Issue 6-
All articles in this issue
- Srovnání využití dinoprostonu, misoprostolu a amniotomie při indukci vaginálního porodu
- Rekonstrukce prsou u pacientek s BRCA mutací a karcinomem prsu – náš přístup
- Parciálna mola hydatidóza s nejednoznačným histopatologickým obrazom – význam genetickej diagnostiky
- Robotická stagingová lymfadenektomie v těhotenství – kazuistika
- Cervikální tuberkulóza u postmenopauzální ženy
- Autoimunitní anti-N-methyl-D-aspartát receptorová encefalitida – paraneoplastický projev ovariálního teratomu
- Parazitární leiomyomy – kazuistika a rešerše článků
- Kontinuální monitorace glykemie – nový a rozšiřující se prvek v péči o pacientky s diabetes mellitus v době těhotenství
- Covid-19 jako rizikový faktor intrauterinního úmrtí plodu
- Endokanabinoidy
- Úloha mikrobiomu v těhotenství
- Zemřel profesor prim. em. MR Dr. Rudolf Slunský, DrSc.
- Poděkování recenzentům
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Úloha mikrobiomu v těhotenství
- Srovnání využití dinoprostonu, misoprostolu a amniotomie při indukci vaginálního porodu
- Rekonstrukce prsou u pacientek s BRCA mutací a karcinomem prsu – náš přístup
- Covid-19 jako rizikový faktor intrauterinního úmrtí plodu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

