-
Medical journals
- Career
Cushingův syndrom vyvolaný adrenálním adenomem v těhotenství
Authors: Koudelková Zuzana 1; Gerychová Romana 2; Nešporová Tereza 3
Authors‘ workplace: Gynekologicko-porodnické oddělení, Nemocnice Třebíč, p. o. 1; Gynekologicko-porodnická klinika LF MU a FN Brno 2; Interní gastroenterologická klinika LF MU a FN Brno 3
Published in: Ceska Gynekol 2021; 86(5): 331-334
Category: Case Report
doi: https://doi.org/10.48095/cccg2021331Overview
Cíl studie: Popis vzácného případu Cushingova syndromu vyvolaného adrenálním adenomem v těhotenství s úspěšnou terapeutickou strategií. Vlastní pozorování: Prezentujeme výjimečný případ Cushingova syndromu u 30leté tercipary s rozvíjejícími se příznaky od 18. týdne gravidity. Pomocí laboratorních testů byl zjištěn primární Cushingův syndrom s nadprodukcí kortizolu a s nízkým adrenokortikotropním hormonem. Nativní magnetickou rezonancí potvrzen tumor pravé nadledviny. Ve 28. gestačním týdnu byla provedena laparotomická pravostranná adrenalektomie a histologicky potvrzen adrenální adenom. S nasazenou glukokortikoidní substitucí gravidita pokračovala do 38. týdne, kdy byl vaginálně porozen zdravý chlapec. Závěr: Cushingův syndrom se v těhotenství vyskytuje zřídka, často není rozpoznán nebo je diagnostikován postpartálně. Diagnostiku v průběhu gravidity komplikuje fyziologická nadprodukce kortizolu s aktivací hypotalamo-hypofyzární osy a snadná záměna symptomů za potíže vyvolané graviditou. Hlavním laboratorním parametrem je několikanásobně zvýšený volný kortizol v moči a vymizení cirkadiánního rytmu sérového kortizolu. Při včasné diagnostice a chirurgické terapii jsme schopni významně snížit míru výskytu mateřských a fetálních komplikací.
Klíčová slova:
těhotenství – hypertenze – Cushingův syndrom – adenom
Úvod
Cushingův syndrom (CS – Cushing‘s syndrome) nebo také hyperkortikolizmus je v graviditě diagnostikován vzácně. Původ kortizolu může být nejčastěji exogenní (iatrogenní) nebo endogenní s incidencí 1–3 případy na 1 mil. obyvatel s predominancí žen v reprodukčním věku. Podle produkce adrenokortikotropního hormonu (ACTH – adrenocorticotropic hormone) rozlišujeme CS primární (ACTH-independentní, 20–25 %) a sekundární (ACTH-dependentní, 75–80 %). V běžné populaci převažuje sekundární forma na podkladě tumoru (adenomu 80 %, vzácně karcinomu) hypofýzy, jinak také Cushingova choroba (CD – Cushing disease) a extrahypofyzární forma s ektopickou produkcí ACTH (20 %, nejčastěji malobuněčný karcinom plic, méně bronchiální karcinoid). Primární CS je z 98 % adrenálního původu s převahou adenomů (60–70 %), karcinomy se vyskytují častěji v dětství (30–40 %) a bilaterální hyperplazie nadledvin pouze ve 2 % [1]. U gravidních pacientek je naopak procentuální zastoupení primární formy CS výrazně vyšší. První případ CS v těhotenství byl zaznamenán v roce 1953 Huntem a McConaheyem [2]. Od tohoto roku je verifikováno přibližně 200 případů [3]. Studie autorů Lindsay et al obsahovala soubor 136 těhotných žen s CS s 60% incidencí adrenálních tumorů (především adenomů) a 33% incidencí CD [4]. Diagnostika CS je v graviditě obtížná pro snadnou záměnu symptomů za fyziologické změny v těhotenství. Neléčený CS je spojován s mnoha mateřskými a fetálními komplikacemi jako dekompenzovaná hypertenze (68 %), gestační diabetes (25 %), preeklampsie (14 %), osteoporóza a patologické fraktury (5 %), srdeční selhání (3 %) a zhoršené hojení ran (2 %). Plody jsou ohroženy vyšším rizikem prematurity (43 %), intrauterinní růstové restrikce (21 %), předčasného porodu (6 %), spontánního potratu a nitroděložního úmrtí (5 %) a hypoadrenalizmu (2 %) [5,6]. Díky chirurgické a medikamentózní terapii v průběhu těhotenství jsme schopni rizika snížit až o 87 % [5]. Prezentovaný případ je ukázkou úspěšné diagnostické a terapeutické strategie.
Vlastní pozorování
Pacientka ve věku 30 let v 18. týdnu gravidity po spontánní koncepci (IV g / III p) byla přijata do okresní nemocnice pro zakrvácení a k došetření vysokého krevního tlaku (TK). Kromě obezity s body mass indexem (BMI) 35 kg/m2 před otěhotněním byla anamnéza bez zatížení a všechna předchozí těhotenství proběhla bez komplikací. Hodnoty TK se pohybovaly v rozmezí 145–150/95––100 mmHg. Obezita s hmotnostním přírůstkem 25 kg od počátku gravidity byla potencovaná otoky dolních končetin a na břiše, hýždích a pažích byly patrné výrazné červenofialové strie. Provedená vyšetření prokázala mírnou hypercholesterolemii a ultrasonograficky jaterní steatózu. Po interním vyšetření byla stanovena diagnóza primární hypertenze a s nasazenou antihypertenzní terapií dle doporučeného postupu ČGPS (Hypertenzní onemocnění v těhotenství) byla pacientka propuštěna [7]. Ve 22. gestačním týdnu byla opět hospitalizována pro dekompenzaci TK (170/90 mmHg) a progredující otoky celého těla s nárůstem hmotnosti 52 kg. Subjektivně udávala slabost končetin, únavu a mírnou dušnost. Základní vyšetření prokázala hypoalbuminemii, hraniční hypokalemii a hypotyreózu při normálním tyreotropním hormonu (TSH – thyrotropic hormone). Ledvinné funkce byly v normě, moč bez proteinurie. Mírný perikardiální výpotek vymizel po restrikci tekutin a malé dávce diuretik. Další provedené laboratorní testy prokázaly abnormálně vysoké hodnoty nočního sérového kortizolu a volného kortizolu ze sběru moči (24-UFC – 24 hour urinary free cortisol). Pro podezření na CS byla pacientka odeslána k dalšímu došetření na vyšší pracoviště. Zde se potvrdily opakovaně vysoké hodnoty sérového kortizolu s vymizením cirkadiánního rytmu bez suprese po dvoudenním nízkodávkovém dexametazonovém testu (LDDST – low dose dexamethasone suppression test) a nízká hladina ACTH podpořila diagnózu primárního CS (tab. 1). Nativní magnetická rezonance (NMR – native magnetic resonance) prokázala tumorózní ložisko pravé nadledviny velikosti 55x× 40 x 50 mm (obr. 1) a ve 28. gestačním týdnu byla provedena laparotomická pravostranná adrenalektomie se zachováním vitální gravidity. Histologicky byl verifikován kortikální adenom tvořený převážně spongiocyty bez atypií a mitóz. Třetí den po výkonu došlo k poklesu sérového kortizolu a k normalizaci TK s možností vysazení antihypertenziv. S glukokortikoidní substitucí gravidita pokračovala bez komplikací až do 38. gestačního týdne, kdy byl vaginálně porozen zdravý chlapec (3 050 g / 48 cm, skóre dle Apgarové 10-10-10).
Table 1. Přehled laboratorních výsledků.
Tab. 1. Summary of hormonal analyses.
Image 1. Nativní magnetická rezonance nadledvin: tumor pravé nadledviny velikosti 55 x 40 x 50 mm s výrazným lehce nehomogenním poklesem signálu out-of-phase sekvenci odpovídající charakteru adenomu.
Fig. 1. Magnetic resonance imaging without contrast showed a mass on the right side of the adrenal gland (size 55 x 40 x 50 mm) with a lower signal indicating the characteristics of the adenoma.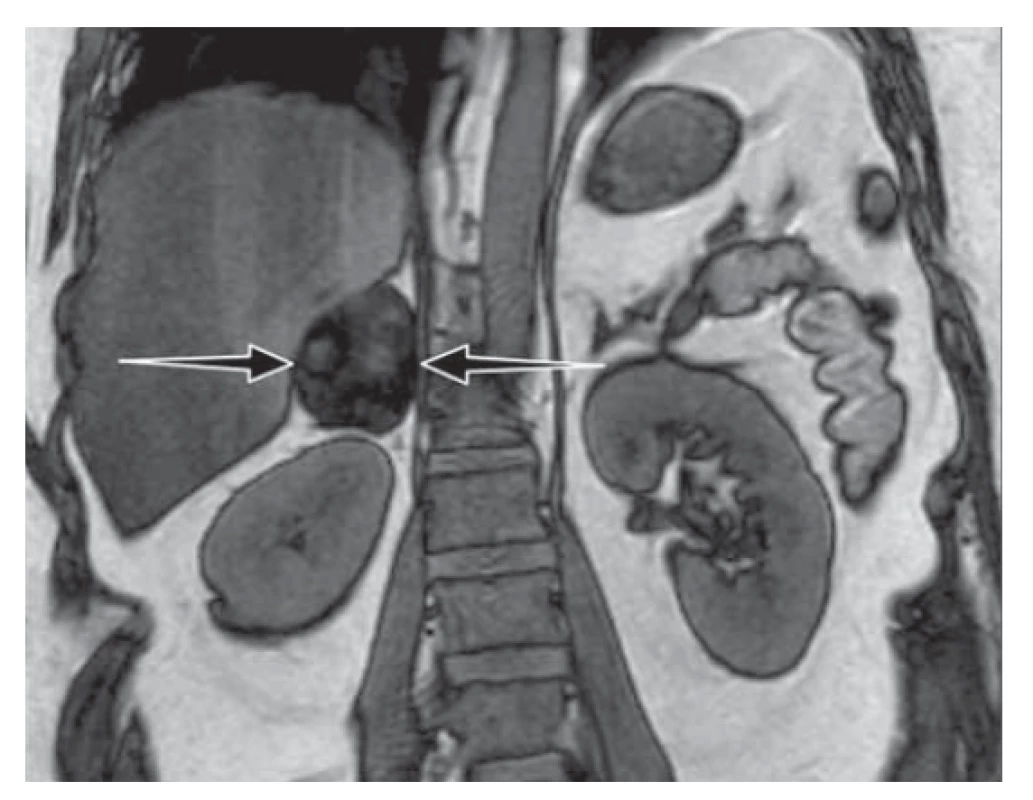
Image 2. Nativní magnetická rezonance nadledvin: tumor pravé nadledviny velikosti 55 x 40 x 50 mm s výrazným lehce nehomogenním poklesem signálu out-of-phase sekvenci odpovídající charakteru adenomu.
Fig. 2. Magnetic resonance imaging without contrast showed a mass on the right side of the adrenal gland (size 55 x 40 x 50 mm) with a lower signal indicating the characteristics of the adenoma.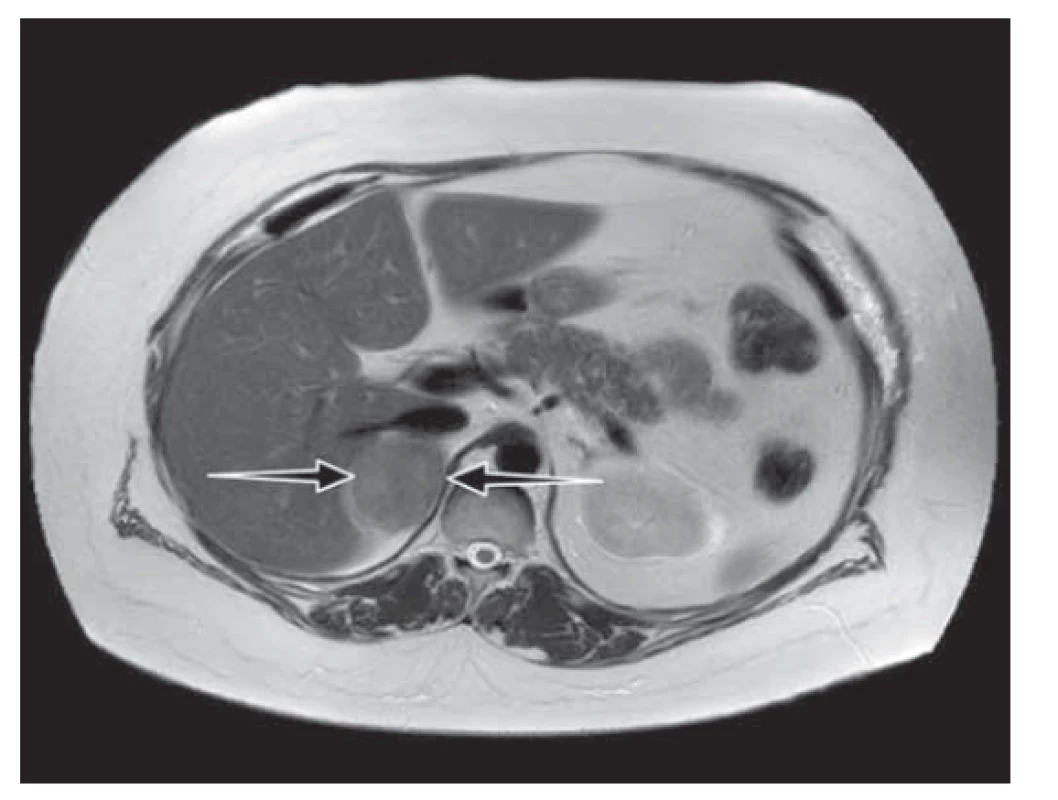
Diskuze
Vyšší prevalence adrenálních adenomů s klinickým rozvojem CS v graviditě může mít souvislost se zvýšenou produkcí luteinizačního hormonu (LH – luteinizing hormone) a lidského choriogonadotropního hormonu (hCG – human chorionic gonadotropin) v těhotenství. Některé studie prokazují abnormální množství LH a hCG receptorů v buňkách extirpovaných tumorů, v graviditě se tak může potencovat preexistující subklinický adenom nebo hyperplazie nadledvin [8]. Do souvislostí lze zahrnout i fakt, že hyperkortizolizmus potlačuje ovulaci a ženy s aktivním CS trpí v 75 % infertilitou [1,8]. Mezi hlavní klinické příznaky CS patří hypertenze, hyperglykemie, výrazné lividní strie a trunkální obezita s měsícovitým obličejem. Dalšími příznaky jsou bolesti svalů a zad, ztenčená kůže, akné, otoky končetin a psychické změny [1,3]. Hodnocení hormonálních parametrů komplikuje fyziologická aktivace hypotalamo-hypofyzární osy v těhotenství a placentární produkce kortikoliberinu a ACTH. Estrogeny současně stimulují produkci kortizol vázajícího globulinu a volný sérový kortizol dosahuje dvojnásobných hodnot od I. trimestru se zachovaným diurnálním rytmem sekrece. Vymizení nočního poklesu sekrece kortizolu a až trojnásobné hodnoty 24-UFC jsou důležité diagnostické markery CS v těhotenství [3,5,8,9]. Hodnoty ACTH jsou často v normě a LDDST je v těhotenství většinou falešně pozitivní. Pro rozlišení primární a sekundární formy CS je možné použít prodloužený LDDST nebo při opakovaně vyšších hodnotách ACTH vysokodávkovaný supresní dexametazonový test. Ze zobrazovacích metod je v těhotenství nejprůkaznější NMR, avšak pro kontraindikaci použití kontrastní látky nemusí být případné mikroadenomy zobrazeny [5]. Terapeutický management zahrnuje chirurgický a medikamentózní přístup s preferencí operačního výkonu během gravidity. Především u pacientek s tumorem nadledvin je laparoskopická adrenalektomie metodou první volby, optimálně v průběhu II. trimestru [5]. Předností laparoskopického přístupu je snížení krevní ztráty, menší pooperační bolest, rychlejší hojení a mobilizace a z dostupných dat je doporučován i v průběhu III. trimestru [10]. Při kontraindikaci operačního řešení nebo v posledních týdnech gravidity volíme terapii inhibitory steroidogeneze, primárně metyrapon, avšak vedlejším efektem bývá dekompenzace hypertenze a častější rozvoj preeklampsie. Ketokonazol se pro svá antiandrogenní a teratogenní rizika používá pouze při intoleranci metyraponu a při nezbytné léčbě [8]. Po exstirpaci kortizol produkujícího tumoru je důležité nastavit substituční glukokortikoidní terapii pro útlum hypotalamo-hypofyzární osy trvající až 18 měsíců [9].
Závěr
Gravidní pacientky s neléčeným či nově diagnostikovaným CS jsou vysoce rizikové a měly by být dispenzarizovány na vyšším pracovišti multidisciplinárním týmem. Diagnostika bývá obtížná a často je stanovena postpartálně nebo vůbec. CS bychom měli zahrnout do diferenciální diagnostiky především při výskytu hypertenze, diabetu a otoků před 20. týdnem gestace, neboť včasná chirurgická terapie významně snižuje mateřské a fetální komplikace.
Doručeno/Submitted: 29. 6. 2021
Přijato/Accepted: 30. 8. 2021
MUDr. Zuzana Koudelková
Gynekologicko-porodnické oddělení
Nemocnice Třebíč, p. o.
Purkyňovo náměstí 133/2
674 01 Třebíč
Sources
1. Kršek M. Cushingův syndrom. Interní Med 2013; 15 (11–12): 368–371.
2. Hunt AB, McConahay WM. Pregnancy associated with diseases of the adrenal glands. Am J Obstet Gynecol 1953; 66 (5): 970–987. doi: 10.1016/s0002-9378 (16) 38611-2.
3. Zhang X, Liao H, Zhu X et al. A successful pregnancy in a patient with secondary hypertension caused by adrenal adenoma: a case report. BMC Pregnancy Childbirth 2019; 19 (1): 116. doi: 10.1186/s12884-019-2262-2.
4. Lindsay JR, Nieman LK. The hypothalamic-pituitary-adrenal axis in pregnancy: challenges in disease detection and treatment. Endocr Rev 2005; 26 (6): 775–799. doi: 10.1210/er.2004-0025.
5. Bronstein MD, Machado MC, Fragoso MC. Management of endocrine disease: management of pregnant patients with Cushing’s syndrome. Eur J Endocrinol 2015; 173 (2): R85–R91. doi: 10.1530/EJE-14-1130.
6. Caimari F, Valassi E, Garbayo P et al. Cushing‘s syndrome and pregnancy outcomes: a systematic review of published cases. Endocrine 2017; 55 (2): 555–563. doi: 10.1007/s12020-016-1117-0.
7. Vlk R, Procházka M. Hypertenzní onemocnění v těhotenství. Ceska Gynekol 2018; 83 (2): 145–154.
8. Andreescu CE, Alwani RA, Hofland J et al. Adrenal Cushing’s syndrome during pregnancy. Eur J Endocrinol 2017; 177 (5): K13–K20. doi: 10.1530/EJE-17-0263.
9. Lin W, Huang HB, Wen JP et al. Approach to Cushing’s syndrome in pregnancy: two cases of Cushing’s syndrome in pregnancy and a review of the literature. Ann Transl Med 2019; 7 (18): 490. doi: 10.21037/atm.2019.07.94.
10. Diri H, Bayram F, Simsek Y et al. A pregnant woman who underwent laparoscopic adrenalectomy due to Cushing’s syndrome. Case Rep Endocrinol 2014; 2014 : 283458. doi: 10.1155/2014/283458.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2021 Issue 5-
All articles in this issue
- Udělení čestného členství České gynekologické a porodnické společnosti ČLS JEP
- Perinatologické výsledky u těhotenství komplikovaných eklampsií – analýza případů z let 2008–2018
- Porovnání kvality života žen podstupujících farmakologické a chirurgické ukončení gravidity na vlastní žádost
- Do vody, nebo na souši? Hodnocení porodnických a neonatologických výsledků porodů do vody u nízkorizikových rodiček
- Těhotenství žen s diabetes mellitus 1. typu – vliv prekoncepční přípravy na perinatální výsledky. Deset let zkušeností
- Pigmentované léze vulvy – přehledová práce a kazuistika zaměřená na pigmentovaný bazocelulární karcinom
- Cushingův syndrom vyvolaný adrenálním adenomem v těhotenství
- Mozková žilní trombóza po císařském řezu
- Konzervatívne možnosti ovplyvnenia syndrómu PCOS – význam výživy
- Endokanabinoidy a těhotenství
- Epidurální horečka
- Tržná rána dělohy – vzácný případ poporodní hemoperitonea
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Těhotenství žen s diabetes mellitus 1. typu – vliv prekoncepční přípravy na perinatální výsledky. Deset let zkušeností
- Pigmentované léze vulvy – přehledová práce a kazuistika zaměřená na pigmentovaný bazocelulární karcinom
- Do vody, nebo na souši? Hodnocení porodnických a neonatologických výsledků porodů do vody u nízkorizikových rodiček
- Konzervatívne možnosti ovplyvnenia syndrómu PCOS – význam výživy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

