Radikální fertilitu zachovávající operační výkony u gynekologických malignit – pětiletý soubor
Authors:
Michal Felsinger; Luboš Minář; Vít Weinberger; R. Hudeček
Authors‘ workplace:
Gynekologicko-porodnická klinika LF MU a FN, Brno
přednosta prof. MUDr. P. Ventruba, DrSc., MBA
Published in:
Ceska Gynekol 2015; 80(5): 339-344
Overview
Cíl studie:
Analýza radikálních fertilitu zachovávajících operačních výkonů, rozbor následné onkogynekologické léčby včetně reprodukčních výsledků.
Typ studie:
Prospektivní studie.
Název a sídlo pracoviště:
Onkogynekologické centrum, Gynekologicko-porodnická klinika Lékařské fakulty Masarykovy Univerzity a Fakultní nemocnice Brno.
Metodika:
Zhodnocení souboru 13 pacientek ve věku 15–36 let, které podstoupily radikální fertilitu zachovávající výkon pro zhoubný nádor gynekologických pánevních orgánů (cervix, ovarium), 9 pacientek s karcinomem ovaria, 4 s karcinomem děložního hrdla.
Výsledky:
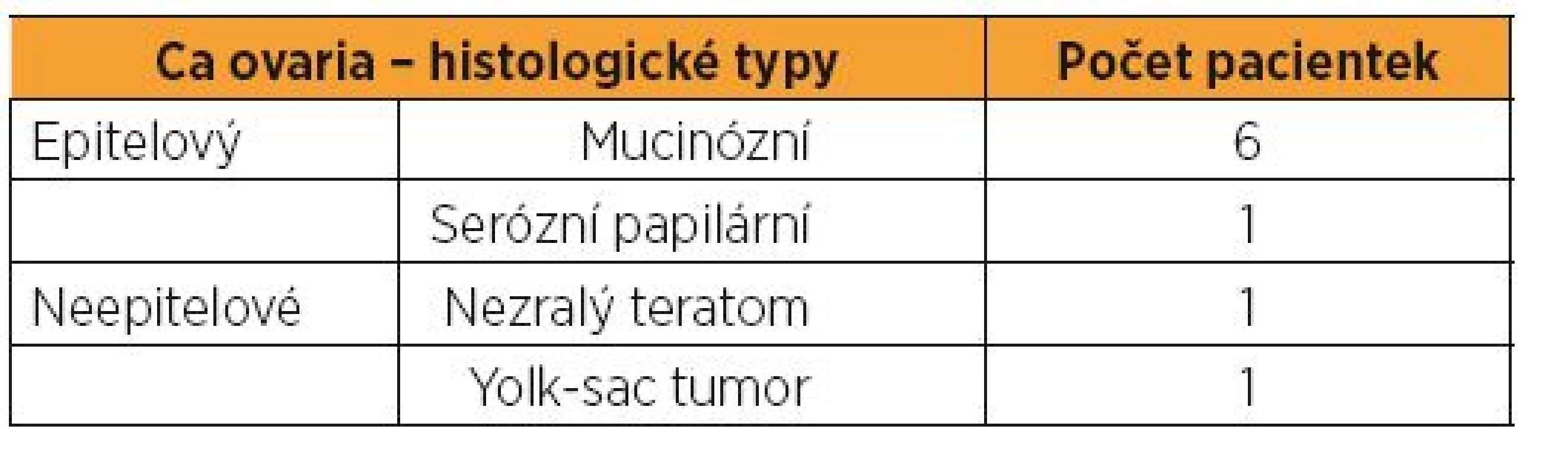
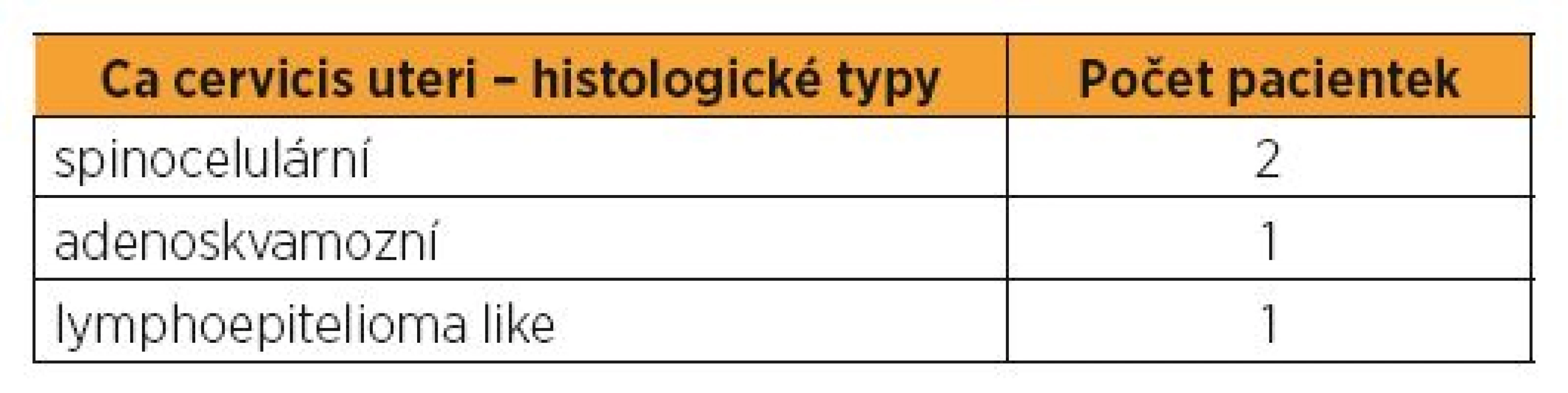
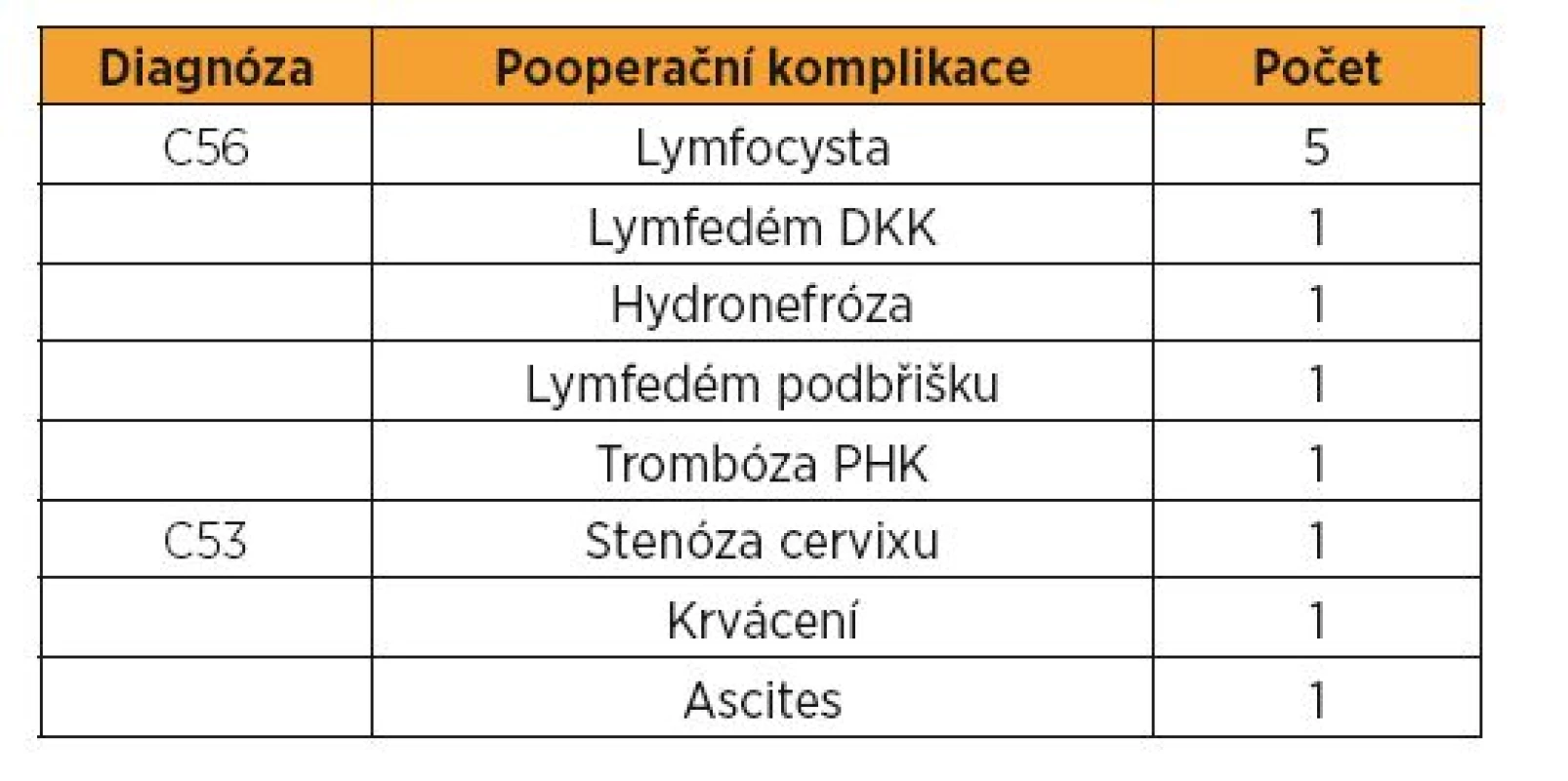
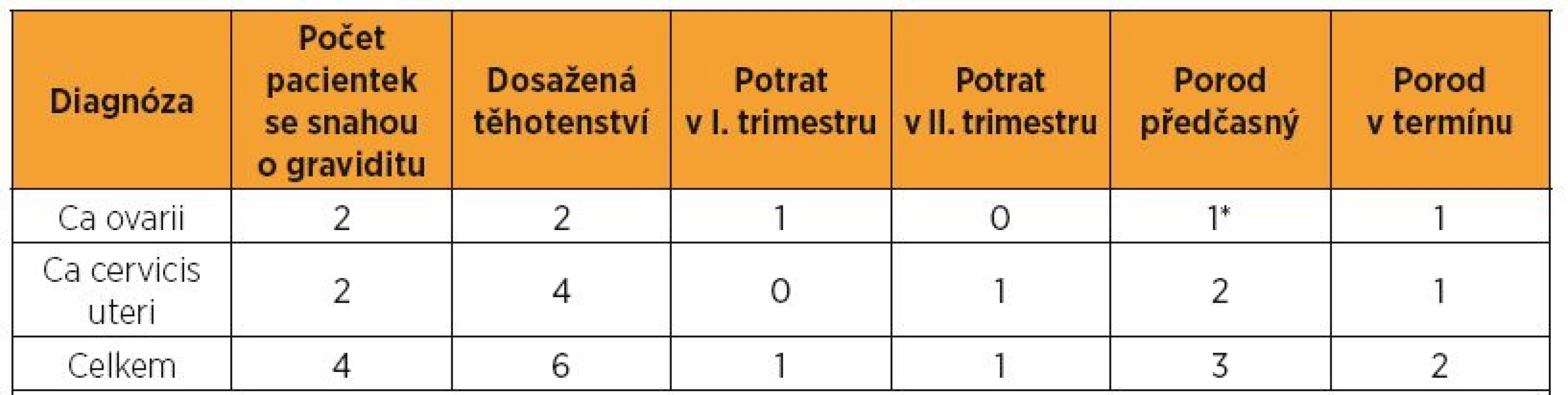
U karcinomu ovaria se histologicky jednalo sedmkrát o epiteliální karcinom, ve dvou případech byl nález neepiteliálního karcinomu. U karcinomu cervixu byl dvakrát histologický nález invazivního spinocelulárního karcinomu, jednou adenoskvamózního a jednou lymfoepitelioma like karcinomu. Nejčastější postoperační komplikací u karcinomu ovaria byl pětkrát nález lymfocysty, v jednom případě komplikován oboustrannou hydronefrózou, ve dvou případech s lymfedémem dolních končetin. Po výkonech na hrdle se dvakrát objevila stenóza cervikálního kanálu. V jednom případě byla provedena embolizace uterinních arterií pro silné pooperační krvácení. Po minimálně dvouletém follow up se nachází 12 pacientek v remisi. O graviditu se po operaci snažily čtyři pacientky, dvě s karcinomem ovaria, dvě s karcinomem děložního hrdla. V první skupině pacientek bylo dosaženo dvou těhotenství, jednoho abortu v I. trimestru, jednoho spontánního porodu záhlavím v termínu porodu. U dvou pacientek po operaci na hrdle bylo dosaženo čtyř těhotenství. Jedna pacientka rodila císařským řezem v termínu porodu pro nepostupující porod při jizvení děložního hrdla v souvislosti s trachelektomií. U druhé pacientky byla u všech porodů provedena časná cerclage pro inkompetenci děložního hrdla. Tato pacientka dvakrát spontánně porodila v 34.–37. týdnu gravidity a jednou spontánně potratila v 23. týdnu gravidity. Jedna pacientka byla diagnostikována gravidní, radikální řešení se zachováním fertility bylo provedeno po porodu.
Závěr:
Metody a postupy našeho onkogynekologického centra v problematice fertilitu zachovávající radikální operační léčby jsou v souladu s aktuálními doporučeními, které respektují onkologickou bezpečnost u pacientek s maligním onemocněním a současným přáním zachování fertility. Prezentovaný soubor je sice malý, nicméně výsledky prokazují jak z hlediska onkologické léčby, tak z pohledu následné snahy o graviditu oprávněnost tohoto léčebného postupu.
Klíčová slova:
radikální fertilitu zachovávající operační výkony, simplexní vaginální trachelektomie, adnexektomie, lymfadenektomie
ÚVOD
Incidence karcinomu hrdla dělohy je 17,2/100 tisíc žen, karcinomu ovaria 19,3/100 tisíc žen. V absolutních číslech se jedná o 918 nových případů karcinomu hrdla děložního a 1032 případů karcinomu vaječníku ročně ve všech věkových kategoriích. Zdrojem dat je Národní onkologický registr (NOR) České republiky z roku 2012.
Gynekologické malignity se vyskytují v reprodukčním období ženy s různou frekvencí. Onkologická bezpečnost operačního výkonu se mnohdy dostává do rozporu s přáním pacientky zachovat fertilitu. Existuje však velké množství případů, kdy je při včasné diagnóze možné pomocí adekvátní léčby uchovat ženám současně šanci na zplození a porod biologicky vlastního potomka. Problematika léčby zachovávající plodnost se stala vysoce aktuální, neboť ženy v Evropské unii rodí své první dítě v průměru v 30. roku života. S biologicky „vyšším“ věkem ovšem současně narůstá i počet gynekologických zhoubných nádorů [6]. Rovněž je markantní nárůst sterilních párů v populaci, které jsou odkázány ve snaze o úspěšnou graviditu na využití technik umělého oplodnění [17]. Na druhou stranu jsou právě tyto techniky (stimulace vaječníků hormonálními preparáty) prokázaným rizikovým faktorem pro ovariální nádory, minimálně hraničních biologických vlastností (tzv. borderline tumory), diskutuje se však i o významném riziku pro nádory invazivní [4, 13]. Zhoubný nádor děložního hrdla je ze skupiny zhoubných nádorů s přímým vztahem k plodnosti ženy nejčastější. Raritně je diagnostikován u žen do 25 let, poměrně strmý nárůst výskytu je však možné zaznamenat u žen ve věku vyšším než 30 let. Hlavním rizikovým faktorem vzniku je virová infekce lidským papilomavirem (HPV – human papiloma virus). Klinické projevy jsou při časných stadiích velmi často chabé. Definitivní diagnóza je stanovena na základě bioptického vyšetření.
Karcinom děložního hrdla je jediným z gynekologických zhoubných nádorů s existujícím programem primární prevence v podobě již do praxe uvedené vakcinace [20]. Karcinom ovaria je druhým ze skupiny zhoubných nádorů s přímým vztahem k plodnosti ženy. Vyskytuje se nejčastěji u postmenopauzálních žen, ale asi v 10−15 % postihuje ženy ve fertilním věku [13]. V jednotkových případech se může ve věkové kategorii 20–39 let vyskytnout i zhoubný nádor vejcovodu, jehož rizikové faktory, diagnostika a léčba jsou identické s ovariálním karcinomem [14]. Z hlediska rizikových faktorů je stále uznávána hypotéza nepřetržitých ovulací, současně je však přijat a rozvíjen koncept primárního orriga ve vejcovodu u značné části pokročilých ovariálních karcinomů [3]. Mimo to asi 5–10 % karcinomů ovaria je geneticky podmíněných. Mezi hlavní syndromy patří tzv. hereditární syndrom karcinomu prsu a vaječníku, spojený s mutací v genech BRCA 1, 2 a tzv. syndrom Lynch II, dominantně se týkající rizika karcinomu tlustého střeva a endometria [5, 25]. Společným rysem protektivních faktorů je snížení počtu ovulačních cyklů, tedy těhotenstvím a kojením, farmakologicky pak hormonální antikoncepcí.
Pro léčbu zachovávající plodnost je zcela zásadní záchyt onemocnění v časném stadiu. Časná diagnostika ovariálního karcinomu je vzhledem k asymptomatickému průběhu počátku onemocnění velice obtížná a do dnešní doby nemáme k dispozici vhodnou screeningovou metodu. Základem diagnostiky je kombinace transvaginálního a abdominálního ultrazvukového vyšetření [9, 23]. Doplňkovým vyšetřením je stanovení tumor markerů, zejména CA 125 a nově HE4, respektive ROMA indexu (Risk of Ovarian Malignancy Algorythm). Pokud na základě těchto vyšetření získáme výraznější podezření na borderline tumor nebo přímo zhoubný nádor, je nutné provedení stagingových vyšetření. Zásadní je zhodnocení kontralaterálního ovaria [13].
SOUBOR A METODIKA
Jedná se o soubor 13 pacientek, které v reprodukčním období onemocněly zhoubným nádorem gynekologických orgánů. Do souboru nebyly zahrnuty pacientky s borderline tumorem ovaria a karciomem hrdla léčeným jen prostou konizací. V 10 případech se jednalo o ženy bezdětné, v jednom případě to byla žena s jedním dítětem, ve dvou se dvěma dětmi, ale současně přáním dalšího těhotenství. Jejich věkové rozmezí bylo 15–36 let (medián 32, SD 5,94). U všech pacientek se jednalo o první záchyt onkologického onemocnění. Z hlediska přítomnosti gynekologických zhoubných nádorů měly negativní rodinnou anamnézu. U pacientek byl proveden radikální fertilitu zachovávající operační výkon při splnění indikačních kritérií.
Pacientky byly rozděleny do dvou skupin. Devět pacientek s karcinomem ovaria podstoupilo unilaterální adnexektomii, ve dvou případech byla následně provedena i druhostranná adnexektomie s kryoprezervací ovariální tkáně. Ve všech případech byl proveden kompletní stagingový výkon. Čtyři pacientky s karcinomem hrdla děložního podstoupily simplexní trachelektomii s pánevní lymfadenektomií a peroperačním vyšetřením sentinelové uzliny. U obou skupin pacientek jsme sledovali zastoupení postoperačních komplikací (lymfocysta, lymfedém, hydronefróza, stenóza cervixu, krvácení, ascites), výsledky onkologické léčby (remise, recidiva, úmrtí) a reprodukční výsledky (snahu o graviditu, dosažená těhotenství, potrat v I. a II. trimestru, předčasný porod a porod v termínu).
Vzhledem ke splnění kritérií pro plodnost zachovávající přístup byly pacientky po výkonu převedeny do dispenzární péče, která probíhala minimálně dva roky od ukončené léčby podle standardních doporučení, tj. první 2 roky v intervalu 3 měsíců, 3.–5. rok po skončení léčby v intervalu 6 měsíců. Po pěti letech od ukončení léčby byl prodloužen interval kontrol na jednou za rok. Každá kontrola zahrnovala objektivní gynekologické a ultrazvukové vyšetření. U pacientek s karcinomem ovaria byly stanoveny hladiny tumor markerů při každé návštěvě. U pacientek s karcinomem cervixu se prováděl odběr nádorových markerů v ročním intervalu. Další vyšetření (zobrazovací metody – RTG plic, CT břicha a pánve atd.) byla prováděna v případě klinických potíží pacientek, při patologických hodnotách tumor markerů nebo při podezřelém ultrazvukovém nálezu. Pacientky byly seznámeny s doporučenými intervaly, po jejichž uplynutí je možné se pokusit o těhotenství, včetně možnosti využití technik asistované reprodukce. Pacientkám, které bezprostředně neměly zájem o těhotenství, byla doporučena blokáda ovulace hormonální antikoncepcí.
VÝSLEDKY
U karcinomu ovaria se histologicky jednalo sedmkrát o epiteliální karcinom – z toho šestkrát mucinózní, jednou serózní papilární karcinom, ve dvou případech byl nález neepiteliálního maligního tumoru – jednou nezralý teratom, jednou se vyskytl agresivní Yolk-sac tumor (tab. 1). U karcinomu cervixu byl dvakrát histologický nález invazivního spinocelulárního karcinomu, jednou adenoskvamózního a jednou lymphoepitelioma like karcinomu (tab. 2). Nejčastější postoperační komplikací u karcinomu ovaria byl pětkrát nález lymfocysty, v jednom případě komplikován oboustrannou hydronefrózou, ve dvou případech s lymfedémem dolních končetin a podbřišku, jednou se vyskytla trombóza horní končetiny [8, 20]. Po výkonech na děložním hrdle se dvakrát objevila stenóza cervikálního kanálu s následnou operační korekcí (dilatací), jednou ascites. V jednom případě byla provedena embolizace uterinních arterií pro silné pooperační krvácení (tab. 3).
Při splnění podmínky minimálně dvouletého follow-up od primárního radikálního operačního výkonu se nachází 12 pacientek v remisi. Po absolvování dvou negativních dispenzárních kontrol od výkonu se snažily o graviditu čtyři pacientky, dvě s karcinomem ovaria, dvě s karcinomem děložního hrdla. V první skupině pacientek bylo dosaženo dvou těhotenství, jednoho abortu v I. trimestru, jednoho spontánního porodu záhlavím v termínu porodu. U dvou pacientek po operaci na hrdle bylo dosaženo čtyř těhotenství. Jedna pacientka rodila císařským řezem v termínu porodu pro nepostupující porod při jizvení děložního hrdla v souvislosti s provedenou trachelektomií. U druhé pacientky byla u všech porodů provedena časná cerclage pro inkompetenci děložního hrdla. Tato pacientka dvakrát spontánně porodila v 34.–37. týdnu gravidity a jednou spontánně potratila v 23. týdnu gravidity (tab. 4).
DISKUSE
Problematika léčby zachovávající plodnost je vysoce aktuální záležitostí. Podle posledních údajů z roku 2012 (www.svod.cz) se vyskytlo ve věkové kategorii 15–39 let 202 nových případů zhoubného nádoru hrdla dělohy a 45 případů karcinomu ovaria. Plánování rodičovství je u této skupiny pacientek nedílnou součástí terapeutického postupu. U karcinomu cervixu musí být pro realizaci léčby zachovávající plodnost splněny základní podmínky. První z nich je dána velikostí nádoru do 20 mm v jeho největším rozměru, druhou podmínkou je nepřítomnost neuroendokrinního histologického typu nádoru a další [19].
Před vlastním operačním výkonem je nutné provedení stagingových vyšetření, v jejichž čele stojí expertní ultrazvukové vyšetření (ev. MRI podle zvyklostí pracoviště), abychom posoudili exaktně volumometrii tumoru a vyloučili metastatické postižení regionálních lymfatických uzlin a přítomnost vzdálených metastáz [9, 10, 22]. Další podmínkou pro fertilitu záchovný operační výkon je minimální délka intaktního hrdla po operaci 5–10 mm při intaktních resekčních okrajích. Rozlišujeme dva základní operační přístupy. Konizace je dostatečný výkon, pokud je invazivní růst nádoru vertikálně maximálně 3 mm, horizontálně maximálně 7 mm, je vyloučena lymfangioinvaze (stadium IA1) a nejsou postižené okraje operačního preparátu [12, 13]. Ve stadiu IA1 s lymfangioinvazí/angioinvazí, IA2 a ve stadiu IB1 nádorů do 20 mm v největším rozměru s maximální infiltrací do poloviny stromatu je možno se přiklonit k radikální fertilitu zachovávající operaci.
V současné době se nejčastěji kombinuje laparoskopická pánevní lymfadenektomie, vč. biopsie sentinelové uzliny se simplexní trachelektomií provedenou vaginálně nebo kombinovanou laparoskopicko-vaginální technikou [16, 18]. Podmínkou těchto operací je peroperační identifikace a histopatologické zpracování (frozen section – FS) sentinelových mízních uzlin [2, 3]. Při pozitivitě je fertilitu zachovávající výkon kontraindikován. Pacientka musí být v tomto směru před operací informována a je možné při metastatickém postižení sentinelové uzliny, již v průběhu jedné anestezie, provést operační výkon adekvátní radikality, tj. systematickou pánevní a paraaortální lymfadenektomii a radikální hysterektomii v rozsahu typu C2 nebo je výkon ukončen a následuje kurativní konkomitantní chemoradioterapie [1, 7, 18]. Identický postup je doporučen v případě pooperačního zjištění infiltrace lymfatických uzlin z definitivní histologie nebo v případech, kdy nádor dosahuje hranice trachelektomie (konizace). Po fertilitu zachovávajícím výkonu se doporučuje snaha o těhotenství s odstupem tří, resp. lépe šesti měsíců po absolvování dvou konsekutivních gynekologických kontrol, které vyloučí návrat nemoci [13].
U pacientek s invazivním karcinomem ovaria může být provedena fertilitu zachovávající chirurgická léčba při splnění určitých histopatologických kritérií. Konzervativní přístup je možný, pokud se jedná o nádor neepitelový ze zárodečných buněk nebo ze zárodečného stromatu. Konzervativní operaci je u epiteliálních zhoubných nádorů možné nabídnout pacientkám ve stadiu T1a; G1(2); histotyp endometroidní, serózní a mucinózní (event. T1b – zachování dělohy) – za podmínky provedení kompletního chirurgického stagingu. U endometroidního histotypu je nutná histologická verifikace endometria (hysteroskopie s biopsií). V případě, že se jedná o nepříznivý grade (tj. špatně diferencovaný nádor) nebo iatrogenně o stadium IC, lze v rámci klinických studií a na přání pacientky (pozitivní reverz) zvolit rovněž konzervativní postup, měla by však následovat adjuvantní chemoterapie. Cílem operace je zachovat fertilitu (optimálně jeden vaječník a dělohu, případně pouze dělohu) za podmínky jinak kompletního chirurgického stagingu. Resekce ani biopsie makroskopicky a ultrazvukově nesuspektního druhostranného ovaria při konzervativní operaci není indikována [24]. Pokud jsou podmínky splněny, standardní radikální, ale současně plodnost zachovávající výkon zahrnuje laváž, biopsii standardních lokalit a všech suspektních lézí, unilaterální adnexektomii, omentektomii, apendektomii a aortopelvickou lymfadenektomii. Vyskytne-li se oboustranné postižení vaječníků, je nutné provést oboustrannou adnexektomii. I zde je možné na základě přání pacientky zachovat dělohu, žena již sice nemůže zplodit biologicky vlastního potomka, ale v rámci programu asistované reprodukce přichází v úvahu využití darovaných oocytů [11].
Ve skupině borderline ovariálních tumorů je operační výkon méně radikální. Nezahrnuje lymfadenektomii a při oboustranném postižení vaječníků je možné v případě, že není makroskopicky postižen celý vaječník, provést pouze jeho resekci. Všechny alternativy možných nálezů v průběhu operace musí být s pacientkou detailně diskutovány před operačním výkonem a stvrzeny jejím podpisem v příslušném informovaném souhlasu. Při zjištění nesplnění podmínek pro plodnost zachovávající operaci v průběhu vlastního výkonu je pak při předoperačním souhlasu pacientky jednoznačně indikován radikální operační výkon, tj. i s odstraněním dělohy [24]. Pokud jsou kritéria pro fertilitu zachovávající výkon splněna, vč. následného potvrzení definitivní histologií, doporučuje se snaha o těhotenství s odstupem tří, resp. lépe šesti měsíců po absolvování dvou negativních gynekologických kontrol, které vyloučí návrat nemoci [13]. Po dokončení reprodukčních plánů je doporučeno odstranění ponechaných adnex. V případě, že žena graviditu bezprostředně neplánuje, je vhodná hormonální kontracepce a důsledná dispenzární péče.
Screeningová metoda u ovariálního karcinomu k dispozici není, pouze v případech familiárního výskytu zhoubných nádorů je jistě indikována genová mutační analýza, zejména na přítomnost mutací v genech BRCA 1, 2. V případě mutace v BRCA 1 genu se udává celoživotní riziko karcinomu ovaria 40–60 %, u mutace v BRCA 2 genu přibližně 20 %, přičemž míra rizika se výrazněji zvyšuje po dosažení 40 let věku [25].
Postupy našeho pracoviště se řídí aktuálními guidelines pro léčbu gynekologických nádorů v reprodukčním věku.
Nejčastější postoperační komplikací u karcinomu ovaria byl pětkrát nález lymfocysty, v jednom případě komplikován oboustrannou hydronefrózou, ve dvou případech s lymfedémem dolních končetin [8, 21]. Po výkonech na hrdle se dvakrát objevila stenóza cervikálního kanálu s následnou operační korekcí (dilatací). V jednom případě byla provedena embolizace uterinních arterií pro silné pooperační krvácení [15]. Výsledky onkogynekologické léčby jsou srovnatelné s ostatními pracovišti nejen v České republice, ale i v zahraničí. V našem souboru se aktuálně nachází 12 pacientek v remisi, pacientka s Yolk-sac tumorem zemřela na rychlou progresi a generalizaci onemocnění do 1 roku od operace. Tato pacientka odmítla primárně indikovaný radikální onkogynekologický výkon bez zachování fertility i přes důsledné předoperační poučení o vysoce pravděpodobném nesplnění podmínek fertilitu zachovávajícího výkonu. U jedné pacientky byl diagnostikován tumor ovaria v 18. týdnu gravidity. Byla nejprve provedena jednostranná adnexektomie laparoskopickou cestou a po spontánním porodu byl radikální fertilitu zachovávající výkon dokončen s negativním histologickým nálezem v dodatečně odstraněných tkáních.
Obecně je z hlediska způsobu vedení porodu u této skupiny pacientek jednoznačný trend vedení porodu vaginální cestou, pokud neexistují jiné důvody, které by tomuto přístupu bránily. U pacientek po operačním řešení zhoubných nálezů na děložním hrdle se častěji setkáváme s porody předčasnými, tj. před ukončeným 37. týdnem těhotenství, z důvodu zkrácení děložního hrdla operačním výkonem, čímž dojde k oslabení jeho uzávěrového mechanismu. Na druhou stranu v případě výraznějšího projizvení reziduálního hrdla může být v průběhu porodu insuficientní dilatace porodnické branky nutností ukončení běžícího porodu císařským řezem [12, 17]. V našem souboru rodily pacientky převážně vaginálně, pouze jeden porod byl ukončený císařským řezem právě pro jizvení reziduálního hrdla.
Základem dobrých léčebných i následně těhotenských výsledků je nezbytná centralizace pacientek, které jsou adeptkami tohoto specifického léčebného přístupu na pracoviště, která disponují adekvátním personálním i technickým vybavením pro provádění těchto léčebných výkonů. Tuto funkci naplňují komplexní onkologická centra, která jsou konstituována na krajské úrovni a jejichž součástí jsou rovněž centra vysoce specializované péče v onkogynekologii, která tuto problematiku řeší. Na druhou stranu pro úspěch této snahy zdravotnických pracovníků je naprosto nezbytná spolupráce dané ženské subpopulace, která je podmíněna disciplinovaností a pravidelným absolvováním preventivních prohlídek, účastí na existujících screeningových programech.
ZÁVĚR
Metody a postupy našeho onkogynekologického centra v problematice fertilitu zachovávající radikální operační léčby jsou v souladu s aktuálními doporučeními, která respektují onkologickou bezpečnost u pacientek s maligním onemocněním se současným přáním zachování fertility. Prezentovaný soubor je sice malý, nicméně výsledky prokazují jak z hlediska onkologické léčby, tak z pohledu následné snahy o graviditu oprávněnost tohoto postupu.
MUDr. Michal Felsinger
Viniční 220
615 00 Brno
e-mail: felmi@seznam.cz
Sources
1. Bats, AS., Buénerd, A., Querleu, D., et al. Diagnostic value of intraoperative examination of sentinel lymph node in early cervical cancer: a prospective, multicenter study. Gynecol Oncol, 2011, 123(2), p. 230–235. doi: 10.1016/j.ygyno.2011.08.010. Epub 2011 Sep 3.
2. Cibula, D., Abu-Rustum, NR., Dusek, L., et al. Prognostic significance of low volume sentinel lymph node disease in early-stage cervical cancer. Gynecol Oncol, 2012, 124(3), p. 496–501. doi: 10.1016/j.ygyno.2011.11.037. Epub 2011 Nov 25.
3. Cibula, D., Oonk, MH., Abu-Rustum, NR. Sentinel lymph node biopsy in the management of gynecologic cancer. Curr Opin Obstet Gynecol, 2015, 27(1), p. 66–72. doi: 10.1097/GCO.0133.
4. Cibula, D., Petruželka, L., et al. Onkogynekologie. Praha: Grada Publishing, 2009, 614 s. ISBN 978-80-247-2665-6.
5. Cibula, D., Zikan, M., Dusek, L., Majek, O. Oral contraceptives and risk of ovarian and breast cancers in BRCA mutation carriers: a meta-analysis. Expert Rev Anticancer Ther, 2011, 11(8), p. 1197–1207. doi: 10.1586/era.11.38.
6. Dusek, L., Muzik, J., Maluskova, D., et al. Cancer incidence and mortality in the Czech Republic. Klin Onkol, 2014, 27(6), p. 406–423.
7. Eiriksson, L., Covens, A. Sentinel lymph node mapping in cervical cancer: the future? BJOG, 2012, 119, p. 129–133. doi: 10.1111/j.1471-0528.2011.03134.x.
8. Felsingerová, Z., Minář, L., Weinberger, V. Incidence a terapie lymfocyst po provedené systematické pánevní a paraaortální lymfadenektomii. Čes Gynek, 2014, 79, 5, s. 388–392.
9. Fischerova, D., Cibula, D. Ultrasound in gynecological cancer: is it time for re-evaluation of its uses? Curr Oncol Rep, 2015, 17(6), p. 28. doi: 10.1007/s11912-015-0449-x.
10. Fischerova, D. Ultrasound scanning of the pelvis and abdomen for staging of gynecological tumors: a review. Ultrasound Obstet Gynecol, 2011, 38(3), p. 246–266.
11. Fruscio, R., Corso, S., Ceppi, L., et al. Conservative management of early-stage epithelial ovarian cancer: results of a large retrospective series. Ann Oncol, 2013, 24(1), p. 138–144. doi: 10.1093/annonc/mds241. Epub 2012 Sep 3.
12. Halaska, M., Robova, H., Pluta, M., Rob, L. The role of trachelectomy in cervical cancer. Ecancermedicalscience, 2015, 9, p. 506. doi: 10.3332/ecancer.2015.506. eCollection 2015.
13. Minář, L. Fertilitu zachovávající terapie gynekologických malignit. Čes Gynek, 2009, 74, 6 s. 420–427.
14. Minář, L., Ivanová, Z., Jandáková, E. Ovariální epiteliální nádory v adolescentním věku. Čes Gynek, 2014, 79, 2 s. 98–102.
15. Minář, L., Weinberger, V., Kysela P. Komplikace radikálních onkogynekologických operací. Čes Gynek, 2010, 75(4), p. 346–352.
16. Rob, L., Robova, H., Chmel, R., et al. Surgical options in early cervical cancer. Int J Hyperthermia, 2012, 28(6), p. 489–500. doi: 10.3109/02656736.2012.675116. Epub 2012 Jun 12.
17. Rob, L., Skapa, P., Robova, H. Fertility-sparing surgery in patients with cervical cancer. Lancet Oncol, 2011, 12(2), p. 192–200. doi: 10.1016/S1470-2045(10)70084-X. Epub 2010 Jul 8.
18. Robová H., Rob, L,. Pluta, M., et.al. Guideline gynekologických zhoubných nádorů: Standard-komplexní léčba časných stadií zhoubných nádorů děložního hrdla. Onkogynekologie [online]. 15.6.2013 [cit. 2014-02-28]. Dostupné z: http://www.onkogynekologie.com/wp-content/uploads/2011/03/Guideline-C53_2013.pdf.
19. Sehnal, B., Driák, D., Kmonícková, E., et al. Současná klasifikace zhoubných nádorů v onkogynekologii – část II. Čes Gynek, 2011, 76(5), p. 360–366.
20. Sláma, J. Pooperační sledování po konzervativním ošetření prekanceróz děložního hrdla. Čes Gynek, 2011, 76(5), p. 339–342.
21. Weinberger, V., Cibula, D., Zikán, M. Lymphocele: prevalence and management in gynecological malignancies. Expert Rev Anticancer Ther, 2014, 14(3), p. 307–317. doi: 10.1586/14737140.2014.866043. Epub 2014 Feb 3.
22. Weinberger, V., Dvořák, M., Haaková, L., et al. Ultrazvukový staging karcinomu děložního hrdla – Návrh standardního postupu. Čes Gynek, 2014, 79, 6, s. 447–455.
23. Weinberger, V., Minář, L. Diagnostics of malign ovarian tumors by ultrasound and CA 125 – our experience. Intern J Gynecol Cancer, 2013, s. 494 –1759. ISSN 1048 -891X.
24. Zikán, M., Cibula, D., Fischerová, D., et al. Guideline gynekologických zhoubných nádorů: Standard – komplexní léčba ovariálních epiteliálních zhoubných nádorů. Onkogynekologie. [online]. 15.6.2013 [cit. 2014-02-28]. Dostupné z: http://www.onkogynekologie.com/wp-ontent/uploads/2011/03/Guideline_C56_Epit_2013.pdf
25. Zikán, M. Doporučení genetické testace u pacientek s gynekologickým zhoubným nádorem. Čes Gynek, 2015, 80(2), p. 97–103.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2015 Issue 5
Most read in this issue
- Psychické změny u žen v důsledku užívání hormonální antikoncepce
- Heterotopická gravidita po spontánní koncepci
- Histologické typy děložních myomů u pacientek v reprodukčním věku a postmenopauze
- Chirurgie bránice v léčbě pokročilého karcinomu ovaria
