-
Medical journals
- Career
Gravidita v jizvě po císařském řezu – kazuistika
Authors: V. Karásek
Authors‘ workplace: Gynekologicko-porodnické oddělení, Masarykova městská nemocnice v Jilemnici, prim. MUDr. Z. Vocásek
Published in: Ceska Gynekol 2015; 80(5): 382-385
Overview
Cíl studie:
Cílem práce je upozornit na možný výskyt vzácné ektopické gravidity lokalizované v oblasti hysterotomie po předchozím císařském řezu.Typ práce:
Kazuistika.Název a sídlo pracoviště:
Gynekologicko-porodnické oddělení, Masarykova městská nemocnice Jilemnice.Vlastní pozorování:
Prezentujeme případ 36leté pacientky s ektopickou graviditou v oblasti hysterotomie řešené primárně hysteroskopickou resekcí, sekundárně pro silné krvácení laparotomickou exstirpací.Závěr:
Vzhledem k rostoucímu počtu císařských řezů je nutné myslet i na častější výskyt vzácné gravidity v oblasti hysterotomie. Včasná diagnóza je základem pro úspěšnou terapii se zachováním fertility pacientky.Klíčová slova:
gravidita v jizvě po císařském řezu, ektopická gravidita, císařský řezÚVOD
Gravidita v jizvě po císařském řezu (caesarean scar pregnancy, dále jen CSP) je vzácná forma ektopické gravidity, kdy dochází k implantaci blastocysty do oblasti hysterotomie po předchozím císařském řezu. Frekvence výskytu gravidity v jizvě po císařském řezu se pohybuje mezi 1/1800 – 1/2226 fyziologických gravidit [3, 4].
Až 72 % CSP se vyskytuje u žen se dvěma a více císařskými řezy v anamnéze. Ačkoli výskyt CSP je vzácný, incidence se zvyšuje. Následky této patologické gravidity mohou být závažné – placenta praevia, patologicky adherující placenta, ruptura dělohy a masivní krvácení vedoucí ke zvýšení mateřské mortality a morbidity [3].
Důležitá je časná diagnostika této patologické gravidity – nejčastěji transvaginální sonografií, popřípadě v nejasných případech použitím magnetické rezonance. Terapie CSP je často obtížná a je závislá na stáří gravidity. Obecně ji lze rozdělit na farmakologickou – nejčastěji aplikací metotrexátu, celkově či intraovulárně, a operativní – např. hysteroskopické odstranění, vakuumaspirace, laparoskopická či laparotomická exstirpace děložní stěny s plodovým vejcem a suturou myometria [2]. Expektační postup léčby má špatnou prognózu s vysokým rizikem děložní ruptury [1].
VLASTNÍ POZOROVÁNÍ
Sekundigravida, primipara (jednou císařský řez pro těžkou preeklampsii ve 40. týdnu gravidity před 9 lety), 36 let, byla odeslána praktickým gynekologem pro graviditu lokalizovanou v jizvě po císařském řezu. Nález byl diagnostikován transvaginální sonografií, kde v místě jizvy po císařském řezu bylo ovoidní anechogenní ložisko s echogenním lemem v průměru 14,5 mm a naznačeným embryonálním pólem, odpovídající gestačnímu stáří 4+5. Tento nález byl následně potvrzen magnetickou rezonancí (dále MRI – magnetic resonance imaging), kde byla popsána kulovitá rezistence intramurálně v přední stěně děložního istmu velikosti 20×18×16 mm, léze alespoň částečně zasahující do dutiny děložní blízko vnitřního os cervixu a prostupující celou šíří myometria až k povrchu (obr. 1, 2, 3). Dynamika nárůstu human chorionic gonadotropinu (dále jen hCG) odpovídala vitální graviditě (v den příjmu pacientky byla hladina hCG 20 840 UI/l). Pacientka v době příjmu byla bez obtíží, mírně hnědě špinila, ze strany pacientky byla špatná compliance ke gynekologickému vyšetřování vzhledem k negativní sexuální zkušenosti v minulosti.
Image 1. MRI malé pánve – sagitální řez 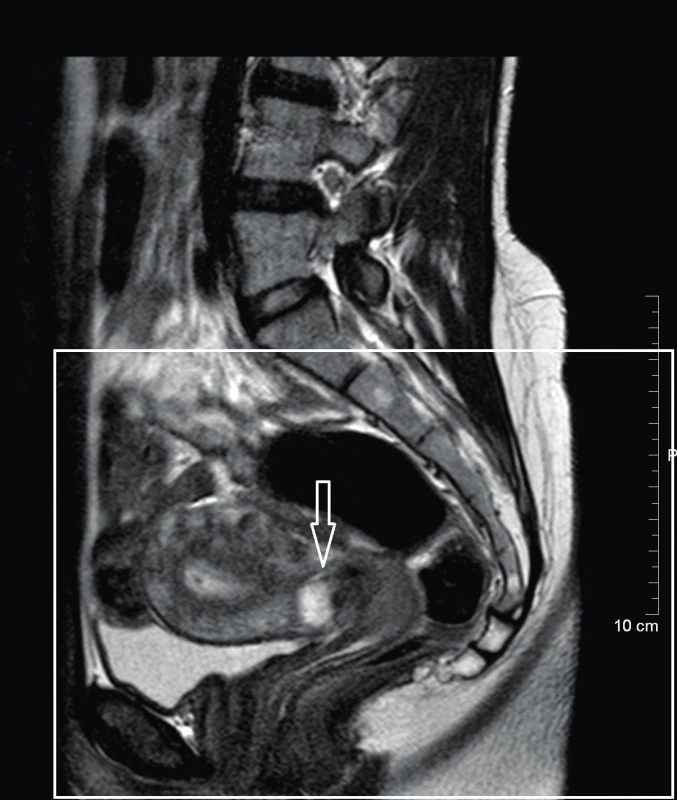
Image 2. MRI malé pánve – transverzální řez 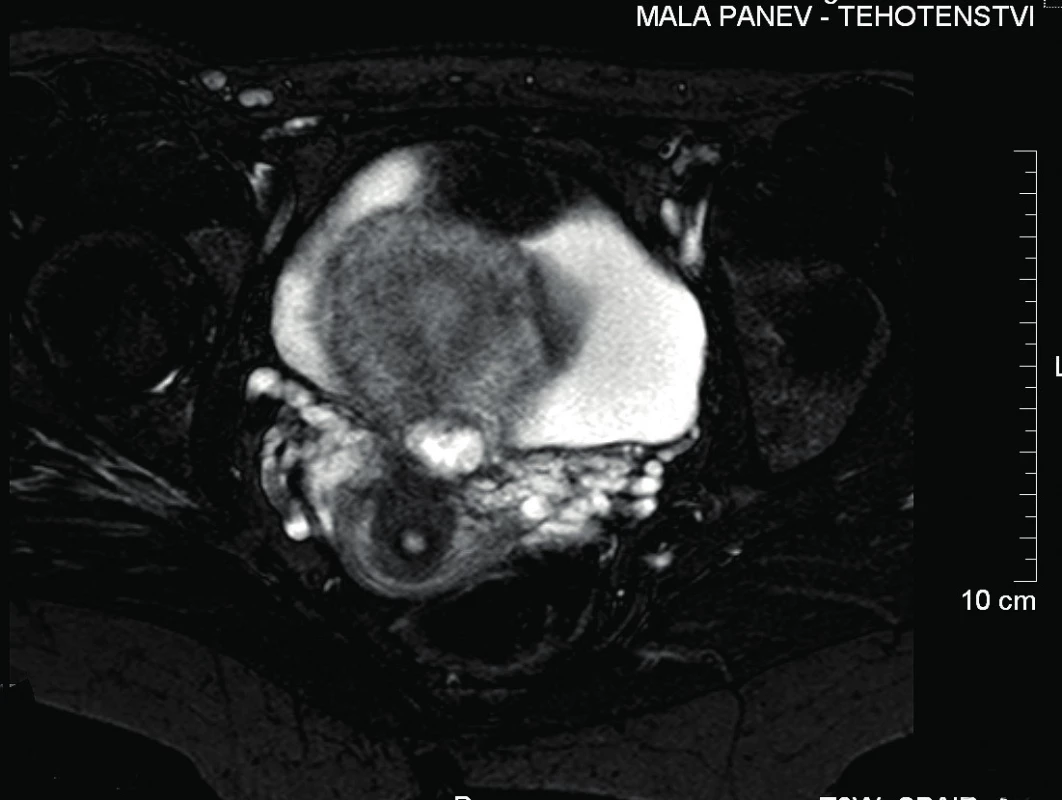
Image 3. MRI malé pánve – transverzální řez 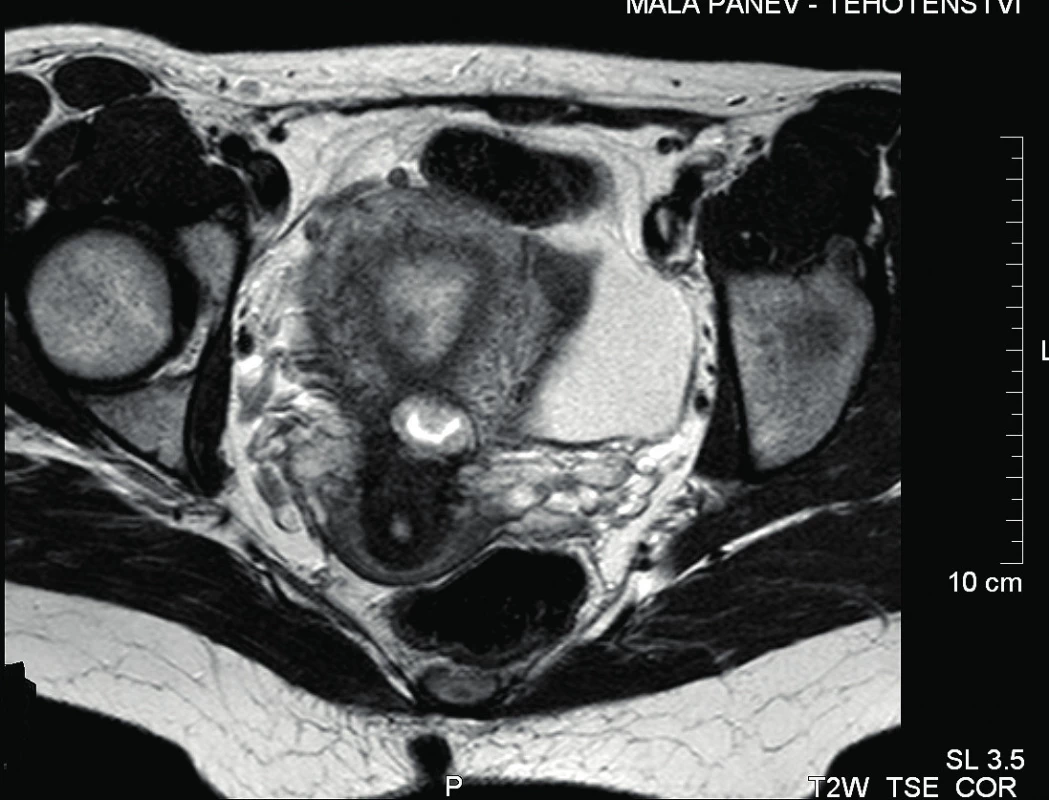
Kulovitá rezistence intramurálně v přední stěně děložního istmu. Velikost 20×18×16 mm. Léze alespoň částečně zasahuje děložní dutinu blízko vnitřního os cervixu, prostupuje celou šíří myometria až k povrchu. Děložní dutina je jinak prázdná, pouze s malým množstvím krve. Po provedení předoperačního vyšetření bylo rozhodnuto o hysteroskopické evakuaci této patologické gravidity. Výkon probíhal v celkové anestezii. Po zavedení hysteroskopu jsme viděli v místě hysterotomie „ze stropu čnící klkovité cárovité částice tkáně“. Pomocí resektoskopické kličky byla tupě bez použití koagulace provedena exprimace hmot z oblasti hysterotomie. Postupně se objevila dutina v přední děložní stěně, po výkonu se jevila prázdná, což bylo peroperačně potvrzeno transvaginální sonografií.
Pooperační průběh byl bez komplikací se signifikantním poklesem hCG, sonograficky nebylo možné odlišit drobná rezidua či koagulum v oblasti výkonu. Pacientka byla propuštěna k ambulantnímu sledování se stanovením dalších kontrol hCG.
Histologicky získaný materiál odpovídal incipientní graviditě.
Následovalo ambulantní sledování hladin hCG – byl zaznamenán jeho pokles, ale s výslednou fluktuací kolem hladiny 700–900 IU/l.
Za čtyři týdny od primární operace byla pacientka přivezena rychlou záchrannou službou pro silné gynekologické krvácení, kardiopulmonálně kompenzovaná, hladina hemoglobinu 120 g/l, hCG 760 IU/l. Transvaginální sonografií byl zobrazen v oblasti hysterotomie po císařském řezu smíšeně echogenní obsah průměru 22 mm, bez průkazu volné tekutiny v dutině břišní. Nález jsme hodnotili jako rezidua po ektopické graviditě. Bylo rozhodnuto o laparotomické revizi s exstirpací tohoto ložiska a následnou suturou myometria.
Výkon probíhal v celkové anestezii z Pfannenstielova řezu. Již pod plikou močového měchýře se objevilo v přední stěně istmu dělohy promodralé ložisko o průměru 20 mm, děloha byla jinak bez dalších pozoruhodností. Postupně jsme toto ložisko ostře vypreparovali s proniknutím až do dutiny děložní. Následně jsme provedli suturu vzniklého defektu v jedné vrstvě.
Pooperační průběh byl bez komplikací. Kontrolní hodnota hemoglobinu 93 g/l, bez nutnosti substituce krevními deriváty. Pokles hodnoty hCG do negativních hodnot do 11. dne po operaci. Histologicky byla popsána regresivně změněná ektopická gravidita.
Pacientka za 12 měsíců od laparotomické revize opět otěhotněla, průběh gravidity byl fyziologický, ukončena byla plánovaným císařským řezem ve 37. týdnu. Dolní děložní segment byl popsán jako tenký, vazivový, ale intaktní.
DISKUSE
Prezentovanou kazuistikou chceme poukázat na další problém zvyšujícího se počtu císařských řezů. V roce 2012 Timor-Tritsch a Monteagudo prezentovali review, ve které hodnotili 751 CSP s dostatečným množstvím klinických informací.
Prvním problémem CSP je diagnostika této patologie. Autoři zmíněné review se domnívají, že diagnóza CSP téměr ve 14 % případů chyběla. To se následně projevilo jako těžké krvácení, šok, hemoperitoneum atd. po revizi dutiny děložní pro umělé přerušení těhotenství či zamlklé těhotenství. Též bylo potvrzeno, že množství komplikací se zvyšuje se stářím gravidity [5]. Ruptura děložní stěny s protruzí plodového vejce do dutiny břišní a masivní krvácení nastává v průběhu gravidity obvykle ještě před dosažením životaschopnosti plodu. Rozvoj této komplikace může nastat kdykoliv a je nepředvídatelný [2].
Dalším problémem CSP je léčba. Ve zmíněných 751 případech byla primární léčba ve více než 44 % případů komplikovaná, vyžadující okamžitý nebo následný výkon – ať už podání krevních náhrad, sekundární chirurgickou intervenci (laparotomie, laparoskopie, hysteroskopie...), nebo embolizaci uterinních arterií. Tabulka číslo 1 uvádí metody léčby první volby, které byly použity buď samostatně, či v některé kombinaci a vedly k největšímu a nejmenšímu počtu komplikací. Jako metody vyžadující nejčastěji sekundární výkon byly vyhodnoceny izolované systémové podání metotrexátu (62,1 %), dilatace hrdla s revizí dutiny děložní užitá samostatně či v kombinaci s jinou metodou (61,9 %) a embolizace uterinních arterií samostatně či v kombinaci s jinou metodou (46,9 %). Naopak metodami s nejmenším množstvím komplikací se ukázaly být metody zahrnující intraovulární aplikace metotrexátu či kalium chlorátum (9,6 %) a hysteroskopické odstranění gravidity (18,4 %) [5].
V našem případě byla CSP diagnostikována v časném stadiu pomocí vaginální sonografie, nález byl potvrzen magnetickou rezonancí.
Rozhodli jsme se pro chirurgické – hysteroskopické řešení CSP. Důvodem byl předpoklad rychlého vyřešení této patologické gravidity, a to i s ohledem na psychický stav pacientky. Naším cílem samozřejmě byla fertilitu zachovávající operace. Bohužel primárně nedošlo k absolutnímu hysteroskopickému odstranění gravidity a pro následné silné děložní krvácení s odstupem čtyř týdnů musela být provedena laparotomická revize s exstirpací reziduí tohoto těhotenství. Vzhledem k dobrému efektu laparotomické revize a sutury hysterotomie byl průběh následující gravidity bez komplikací a umožnil graviditu plánovaně ukončit ve 37. týdnu.
Jak již bylo zmíněno, účinnou alternativou k hysteroskopickému řešení CSP je aplikace metotrexátu intraovulárně či v kombinaci s intramuskulární aplikací. Výhodou této metody je možnost výkonu ambulantně, bez nutnosti podání celkové anestezie. Nevýhodou tohoto postupu je délka léčby, která se pohybuje v řádu mnoha týdnů až měsíců [6]. S touto metodou na našem pracovišti nemáme zkušenosti, proto nebyla zařazena do našeho schématu léčby této pacientky.
ZÁVĚR
CSP je nutné mít na paměti jako možnou komplikaci provedeného císařského řezu. Základem je včasné stanovení diagnózy takto patologické gravidity. Nejúčinnější léčbou je aplikace metotrexátu intraovulárně či v kombinaci s intramuskulární aplikací, případně hysteroskopické odstranění [5]. Přesto ale zůstává každá CSP diagnostickou a terapeutickou výzvou. Vzhledem k absenci dat o výskytu CSP v České republice by bylo vhodné a přínosné jejich zařazení do systému povinného hlášení.
MUDr. Vojtěch Karásek
Gynekologicko-porodnické oddělení
Masarykova městská nemocnice
Metyšova 465
514 01 Jilemnice
e-mail: vojta.karasek@centrum.cz
Sources
1. Ash, A., Smith, A., Maxwell, D. Caesarean scar pregnancy. BJOG, 2007, 114(3), p. 253–263.
2. Kučera, E., Křepelka, P., Krofta, L., Feyereisl, J. Ektopická gravidita v jizvě po císařském řezu. Čes Gynek, 72, 2007, 3, s. 207–213.
3. Osborn, DA., Williams, TR., Craig, BM. Cesarean scar pregnancy: sonographic and magnetic resonance imaging findings, complications, and treatment. J Ultrasound Med, 2012, 31(9), p. 1449–1456.
4. Rotas, MA., Haberman, S., Levgur, M. Cesarean scar ectopic pregnancies: etiology, diagnosis, and management. Obstet Gynecol, 2006, 107(6), p. 1373–1381.
5. Timor-Tritsch, IE., Monteagudo, A. Unforeseen consequences of the increasing rate of cesarean deliveries: early placenta accreta and cesarean scar pregnancy. A review. Am J Obstet Gynecol, 2012, 207(1), p. 14–29.
6. Timor-Tritsch, IE., Monteagudo, A., Santos, R., et al. The diagnosis, treatment, and follow-up of cesarean scar pregnancy. Am J Obstet Gynecol, 2012, 207(1), p 44.e1-44e13.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2015 Issue 5-
All articles in this issue
- Robotem asistovaný staging karcinomu endometria – vyhodnocení prvních 100 operací a srovnání prvních a posledních 30 operací
- Chirurgie bránice v léčbě pokročilého karcinomu ovaria
- Radikální fertilitu zachovávající operační výkony u gynekologických malignit – pětiletý soubor
- Výsledky operační léčby stresové inkontinence moči mini-invazivní transobturatorní páskou z jedné inc
- Korelace subjektivního a objektivního hodnocení operace vaginálního prolapsu– sekundární analýza výsledků randomizované kontrolované studie pacientek s defektem pánevního dna a operovaných vaginální síťkou nebo závěsem na sakrospinózní ligamentum
- Psychické změny u žen v důsledku užívání hormonální antikoncepce
- Histologické typy děložních myomů u pacientek v reprodukčním věku a postmenopauze
- Robotická sakrokolpopexe – dvě kazuistiky a literární přehled
- Heterotopická gravidita po spontánní koncepci
- Gravidita v jizvě po císařském řezu – kazuistika
- Neonatální výsledky u novorozenců nízké porodní hmotnosti v brazilském referenčním centru polikliniky
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Psychické změny u žen v důsledku užívání hormonální antikoncepce
- Histologické typy děložních myomů u pacientek v reprodukčním věku a postmenopauze
- Heterotopická gravidita po spontánní koncepci
- Chirurgie bránice v léčbě pokročilého karcinomu ovaria
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

