-
Medical journals
- Career
Management mikčních obtíží u pacientek po antiinkontinentním chirurgickém výkonu bez využití syntetického materiálu na dolních cestách močových
Authors: J. Feyereisl; L. Krofta
Authors‘ workplace: Ústav pro péči o matku a dítě, Praha, ředitel doc. MUDr. J. Feyereisl, CSc.
Published in: Ceska Gynekol 2011; 76(6): 425-438
Category: Original Article
Overview
Cíl:
Uvedená práce analyzuje naše letité zkušenosti s diagnosticko-terapeutickým postupem u pacientek s výtokovou obstrukcí moči v návaznosti na antiinkontinentní výkon (Burchova kolposuspenze). Cílem práce je prospektivně vyhodnotit úspěšnost námi zvolené chirurgické léčby u pacientek s hyperkorekcí. Jde o formu retropubické uretrolýzy, která je doplněna o interpozici omenta.Metodika:
Do studie bylo zařazeno 26 šest žen s LUTS a operací pro stresovou inkontinenci v anamnéze. Kontrolní skupinu reprezentovalo dvacet osm žen, které podstoupily antiinkontinentní výkon v minulosti. Všechny ženy kontrolní skupiny podstoupily Burchovu kolposuspensi a byly s efektem operace maximálně spokojeny.Výsledky:
Symptomy spojené s fází hromadění moči u žen skupiny A byly nejčastější a dominovaly u 73 % pacientek. Nejčastěji šlo o symptom urgence, který byl hlavním zdrojem obtíží u 65,4 %. LUTS související s aktem mikce jsme prokázali v 11,5 % případů. U všech žen skupiny A jsme prokázali při vyšetření v klidu ventrokraniální dislokaci oblasti UVj. Ve skupině B jsme tuto situaci zaznamenali pouze jednou. Průměrná hodnota PMR ve skupině A a B se statisticky významně liší. Vezikalizace proximální uretry byla přítomna u 88,4 % žen skupiny A a pouze u jedné ženy (3,5 %) skupiny B. Průměrná délka uretrolýzy byla 87,95 min. Dlouhých operačních časů jsme dosahovali u pacientek, kde došlo k iatrogenní lézi močového měchýře. Tento stav nastal ve čtyřech případech. V časném pooperačním období (do sedmého dne) jsme nezaznamenali stav krvácení do retropubického prostoru nebo břišní dutiny. Nezaznamenali jsme žádné závažnější komplikace typu nekróz a abscesů v operované oblasti. Pelvipatie se objevily celkem u 11,5 % žen. V rámci sledování časných pooperačních komplikací jsme prokázali vyšší hodnoty PMR u čtyř žen.Závěr:
Diagnostická modalita, která má prioritní místo v diagnostickém algoritmu při evaluaci pacientky s výtokovou obstrukcí, je morfologické zobrazovací vyšetření dolních cest močových pomocí ultrazvuku. Námi prováděná technika uretrolýzy s interpozicí omenta ze suprapubického přístupu je schopna kauzálně řešit problematiku rozsáhlé fibrózy retropubického prostoru.Klíčová slova:
introitální ultrazvuk, dysfunkce dolních močových cest, Burchova kolposuspenze.ÚVOD
V současné době představují zlatý standard léčby stresové inkontinence tahuprosté vaginální pásky s retropubickou či transobturátorovou trajektorií. Tyto techniky se začaly zavádět do klinické praxe koncem minulého a začátkem tohoto století [1, 2, 3]. Nyní jsou k dispozici již i několikaleté follow-up studie [4] a několik metaanalýz dokladuje vysokou úspěšnost těchto technik [5, 6].
Nelze však opomenout závěsné techniky uretry prováděné v Retziově prostoru na otevřeném břiše, které se začaly objevovat v polovině minulého století a zahájily tehdy novou éru operační léčby stresové inkontinence moči. S jednou z nejúspěšnějších technik tohoto typu (Burchova kolposuspenze) se můžeme setkat ještě dnes. Možnou komplikací těchto urogynekologických operací pro stresovou inkontinenci moči je subvezikální výtoková obstrukce s následným rozvojem dysfunkce dolních močových cest (LUTD – lower urinary tract dysfunction). Symptomatologie dolních močových cest (LUTS – lower urinary tract symptoms) v návaznosti na obstrukci může být velice pestrá.
Skutečná incidence obstrukčních komplikací po závěsných urogynekologických operacích není spolehlivě známa. V literárních pramenech se udává mezi 2,5 až 24 % [7, 8]. Chybná operační technika je nejčastější příčinou obstrukce. Výskyt LUTD po Burchově kolposuspenzi publikované v 60. letech minulého století byl jedním z důvodů Tanaghovy modifikace popsané v roce 1976 [9, 10, 11]. Nejčastější příčinou, která souvisí s technikou provedené operace, je přílišné dotažení suspenzních stehů. Byla popsána řada způsobů, jak optimálně dotáhnout suspenzní steh, včetně peroperačního využití introitální ultrasonografie [12]. Nejdůležitějším faktorem, který snižuje riziko obstrukce, je pochopení závěsných technik pro stresovou inkontinenci, kdy hlavním cílem je zajistit kvalitní podporu uretry, aniž by došlo k její hyperelevaci [13].
Obstrukce však může být důsledkem sekundárního periuretrálního zajizvení, ke kterému dochází s určitou latencí.
Stav obstrukce bývá doprovázen charakteristickými symptomy (LUTS) naznačujícími LUTD. LUTS je subjektivní indikátor udávaný pacientem, který nemůže být použit ke stanovení definitivní diagnózy. V souvislosti s obstrukcí lze pozorovat všechny ze tří typů LUTS, tak jak uvádí standardizace terminologie funkce dolních močových cest z roku 2002 vypracovaná standardizační skupinou ICS (Standardisation Sub-committee of the International Continence Society) [14].
Uvedená práce analyzuje naše letité zkušenosti s diagnosticko terapeutickým postupem u pacientek s výtokovou obstrukcí moči u žen v návaznosti na antiinkontinentní výkon (Burchova kolposuspenze). Cílem práce je vyhodnotit úspěšnost námi zvolené chirurgické léčby u pacientek s hyperkorekcí. Jde o formu retropubické uretrolýzy, která je doplněna o interpozici omenta. Studie je prospektivní.
METODIKA
Studie byla schválena etickou komisí Ústavu pro péči o matku a dítě. Každá z pacientek, která byla zařazena do studie, obdržela informovaný souhlas. Zařazení do studie proběhlo po dokonalém seznámení s designem studie a po podpisu informovaného souhlasu.
Metodika práce při morfologickém posouzení dolních cest močových
Do studie bylo zařazeno dvacet šest žen s LUTS a operací pro stresovou inkontinenci v anamnéze (skupina A). Kritéria pro zařazení jsou následující: 1. údaj o antiinkontinentním výkonu – Burchova kolposuspenzen v anaméze, 2. LUTS v souladu se standardizační skupinou ICS z roku 2002. Jde o symptomy, které se vztahují k fázi hromadění moči v měchýři (storage symptoms) a k fázi evakuační (voiding symptoms). Rovněž lze pozorovat symptomy, které se objevují bezprostředně po ukončení aktu močení (post micturition symptoms).
Vylučujícím kritériem pro zařazení byl interval kratší než šest měsíců po antiinkontinentním výkonu, jiný typ urogynekologické operace než Burchova kolposuspenze, předcházející operace pro prolaps, předcházející radikální operace a radioterapie. Ženy s poruchou statiky pánevního dna stupně II, III a IV podle klasifikačního systému International Continence Society [15] a recidivujícími infekcemi dolních močových cest nebyly zařazeny. Jedna pacientka byla primárně operována v našem zařízení, ostatní k nám byly referovány.
Kontrolní skupinu (skupina B) reprezentovalo dvacet osm žen, které podstoupily antiinkontinentní výkon v minulosti. Všechny ženy kontrolní skupiny podstoupily modifikovanou Burchovu kolposuspenzi 16] a byly s efektem operace maximálně spokojeny. Všechny ženy byly operovány v našem zdravotnickém zařízení a interval od operace byl delší než 12 měsíců. Žádná z pacientek nebyla léčena pro diabetes mellitus nebo nějakou neurologickou chorobu. Všechny ženy měly prokázanou stresovou inkontinenci bez přítomnosti konkomitantní patologie a s výjimkou stresové inkontinence udávaly normální akt mikce před Burchovou operací.
Introitální ultrasonografické vyšetření pro posouzení pozice a pohyblivosti uretry a uretrovezikální junkce (UVj) byly provedeny s využitím multifrekvenční konvexní sondy RAB 4-8 systému GE Voluson 730 Expert. Všechna vyšetření byla provedena jedním vyšetřujícím s mnoholetou zkušeností v této oblasti.
Všechna vyšetření byla provedena za následujících standardních podmínek. Pacientka se nacházela v gynekologické pozici po náplni močového měchýře 300 ml fyziologického roztoku. Ultrazvuková sonda byla přiložena k introitu v úrovni zevního uretrálního ústí ve vodorovné poloze bez vynaložení tlaku. Každá pacientka byla vyšetřena ve dvou polohách: při relaxaci pánevního dna a během Valsalvova manévru (maximální zvýšení intraabdominálního tlaku). Pro posouzení uretry a uretrovezikální junkce byl využit souřadnicový x, y systému [17]. Je sledováno následujících pět parametrů: úhly alfa, beta, gama jsou měřeny ve stupních a úsečka H a p v mm. Dále byl posuzován nález vezikalizace uretry [18]. Tabulka 1 definuje jednotlivé sonomorfologické parametry.
Table 1. Definice jednotlivých sonomorfologických parametrů využívaných k popisu pozice a pohyblivosti UVj a uretry 
Všechny pacientky absolvovaly běžné klinické vyšetření včetně kompletní urodynamické studie (cystometrie, profilometrie). Flowmetrie využívala váhový snímač a pacientka mohla vykonat akt mikce v soukromí. Využívali jsme urodynamickou jednotku Medical Measurement System, SOLAR.
Metodika práce při provádění uretrolýzy s interpozicí laloku omenta
Soubor je reprezentován skupinou 26 žen, které v minulosti podstoupily Burchovu kolposuspenzi pro stresovou inkontinenci. V návaznosti na tento výkon se u všech pacientek objevila symptomatologie svědčící pro LUTD. Po vyčerpání všech možností konzervativní terapie byla indikována uretrolýza.
Cílem suprapubické uretrolýzy je obnovení normální pozice a pohyblivosti uretry, UVj a ventrolaterální části stěny močového měchýře. Námi prováděná technika představuje modifikovanou uretrolýzu, kterou poprvé popsal v roce 1990 Webster a Kreder na souboru 15 žen [19]. Celý výkon je možno rozdělit do níže uvedených na sebe následujících kroků.
KROK 1: Zajištění přístupu ke vstupu do retropubického prostoru
Z dolní střední laparotomie nebo Pfannensteilova řezu (vždy byl využit přístup po předešlé laparotomii) byl zjednán přístup do oblasti vstupu do retropubického prostoru. V této fázi operace je snaha neotevřít peritoneum dutiny břišní a odpreparovat svaly přímých svalů břišních od preperitoneální tukové tkáně. Tato fáze je důležitá pro možnost roztažení odpreparovaných svalů pomocí ekarteru laterálně. Vrstva neporušené, často jizevnatě změněné preperitoneální tkáně je vhodná pro orientaci před otevřením fibroticky změněného retropubického prostoru. Již v této úvodní fázi preparace může být poraněn vertex močového měchýře, který bývá dislokován proximálně k hornímu okraji spony a jeho vizualizace od okolní tkáně je obtížná.
KROK 2: Ostrá disekce retropubických adhezí
Cílem tohoto kroku je mobilizace přední stěny močového měchýře, který často adheruje k zadní ploše stydké spony, a obnovení pohyblivosti přední poševní stěny společně s UVj a uretrou. Disekce je zásadně ostrá, tupá preparace může vést k protržení močového měchýře. Rovinu disekce se snažíme posunout co nejblíže k zadní ploše spony. Krevní ztrátu se daří minimalizovat použitím bipolární koagulace a bipolárních elektrokoagulačních nůžek. Pro disekci retropubických adhezí v distální třetině prostoru je vhodné použít součinnost vaginálně umístěných dvou prstů operatéra. Lze tak lépe rozeznat pozici uretry a určit rozsah disekce distálním směrem. V této fázi operace jsme se poučili z chyb v minulosti a zařadili do operační techniky využití peroperačně prováděné introitální ultrasonografie. Ta nám spolehlivě umožní vizualizovat rozsah distální disekce. V počátku našich zkušeností s uretrolýzou jsme disekci, z obavy možného poranění uretry, neprovedli v dostatečném rozsahu. Nedostatečná disekce v distální oblasti je spojena s perzistencí obtíží. Disekci laterálně od mediosagitální roviny provádíme v potřebném rozsahu tak, aby byla laterální stěna měchýře mobilizována od fixace na pánevní stěnu (m. obturatorius internus). Důležitou součástí této části operace je pečlivé ošetření všech zdrojů krvácení.
KROK 3: Interpozice laloku omenta
Cílem tohoto kroku je prevence opakované fibrózy retropubického prostoru a s ní spojené abnormální pozice uretry a měchýře. V roce 1999–2000 jsme prováděli uretrolýzu u sedmi pacientek bez vložení omenta do vypreparovaného prostoru a ve všech případech došlo k recidivě nálezu.
Do oblasti retropubického prostoru vzniklého po ukončení ostré disekce vkládáme resekát omenta získaný po otevření dutiny břišní. Velikost vloženého laloku přizpůsobíme velikosti vypreparovaného prostoru, tak aby po vložení laloku vzdálenost mezi zadní plochou spony, proximální uretrou a přední stěnou měchýře odpovídala šířce dvou prstů.
KROK 4: Drenáž retropubického prostoru a derivace moči
U všech pacientek je naložena sukční drenáž do oblasti retropubického prostoru a suprapubická epicystostomie (originální set), která je otevřena do druhého pooperačního dne s následným zahájením tréninku močového měchýře s kontrolou postmikčního rezidua. Výkon je prováděn výhradně v celkové anestezii v ATB cloně (tři dávky cefalosporinu I. generace).
U všech pacientek byla sestavena podrobná anamnéza se zvýšeným zaměřením na operační urogynekologické výkony a symptomatologii LUTD po výkonu. Klinické vyšetření se zaměřením na posouzení stavu a pohyblivosti předního kompartmentu u všech 26 žen prokázalo suspektní morfologický nález z hyperkorekce. Klinické vyšetření bylo doplněno zobrazovací technikou dolních močových cest a kompletním urodynamickým vyšetřením s měřením postmikčního rezidua pomocí katétru.
Pro subjektivní hodnocení stavu mikčních obtíží před uretrolýzou a stavu po operaci byla použita vizuální analogová stupnice (VAS – visual analog scale) s rozsahem 0–10. Nula je spojena s minimálními obtížemi a deset odpovídá maximálním problémům [20]. Jako druhý systém subjektivního hodnocení stavu pacientkou po operaci jsme zvolili čtyřstupňovou klasifikaci. Pacientka hodnotí svůj stav jako výborný, výrazně zlepšený, málo zlepšený a zhoršený [21]. Hodnocení kvality života (QoL-Quality-of-life) před výkonem a po výkonu proběhlo prostřednictvím dotazniku Contilife. Tento systém je reprodukovatelný a všeobecně uznávaný při posouzení QoL pacienta [22]. Obsahuje 28 otázek, které jsou rozděleny do šesti tematických okruhů (denní činnost, namáhavá činnost, hodnocení sama sebe, emoční vlivy, sexualita, stav spokojenosti).
V rámci peroperačních komplikací jsme sledovali poranění dutých orgánů a peroperační krevní ztrátu. V rámci časného pooperačního průběhu zánětlivé komplikace a délku hospitalizace. Z dlouhodobých komplikací jsme sledovali LUTS související s LUTD v souladu s doporučením ICS.
Follow-up všech pacientek po uretrolýze proběhlo v časových intervalech podle schématu 1.
Schéma 1. Follow-up v intervalu 5-6 týdnů, 3, 6 a 12 měsíců od provedeného výkonu. 3 měsíce od operace hodnocení pacientem pomocí VAS a vyplnění údajů QoL, 12 měsíců od operace k VAS+QoL přidáno subjektivní hodnocení pacientem (SH) 
Z pohledu pozdních komplikací po uretrolýze představovaly zřetele hodnou skupinu ženy, u kterých se v relativně krátkém období po výkonu objevila symptomatologie stresové inkontinence. Na základě našich zkušeností s uretrolýzou z období před začátkem tohoto projektu jsme se s tímto typem pozdní komplikace opakovaně setkávali. Z tohoto důvodu byly všechny pacientky předem informovány o možnostech recidivy symptomatologie stresové inkontinence moči a do terapeutického postupu jsme v těchto případech zařadili minimálně invazivní techniku volné vaginální pásky. Schéma 2 uvádí diagnosticko-terapeutický postup u žen s recidivou inkontinence po uretrolýze včetně zařazení metod hodnocení efektivity antiinkontinentního výkonu.
Schéma 2. Černé šipky znázorňují druhé rameno sledovaných pacientek u kterých se do tří měsíců od uretrolýzy objevila symptomatologie stresové inkontinence. Follow-up byl prováden v identických intervalech jako po uretrolýze 
Všechny pacientky, u kterých se objevila inkontinence stresového typu, podstoupily kompletní diagnostický algoritmus včetně urodynamického vyšetření.
Analýza morfologických dat byla provedena mnohorozměrnou analýzou rozptylu modulem „General Linear Model“ statistického programu SPSS, v níž byly též provedeny i jednorozměrné analýzy rozptylu pro každou z pěti proměnných. V těchto analýzách byl testován vliv pozice (situace) celkem, tj. v průměru před - a pooperační doby, vliv pooperačního stavu celkem, tj. v součtu obou pozic, a konečně do jaké míry jsou rozdíly mezi oběma pozicemi významně ovlivněny operací, tj. jaká je interakce vlivu obou faktorů na analyzované proměnné. Vliv rozdílů mezi ženami je také mezi hodnocenými faktory, není však cílem analýzy, slouží k odhadu intrapersonální variability dat „uvnitř“ pacientek, která je potřebná pro statistické testy v analýze rozptylu.
VÝSLEDKY
Výsledky posouzení morfologie dolních cest močových mezi pacientkami s LUTS a kontrolní skupinou
Základní charakteristiky obou skupin sledovaných žen jsou uvedeny v tabulce 2 a 3. Skupina pacientek s hyperkorekcí a kontrol se významně neliší ve věku, výšce, hmotnosti, BMI a paritě.
Table 2. Základní statistické charakteristiky v souboru žen s LUTD „skupina A“ (n, průměr M, směrodatná odchylka SD, medián, 1. kvartil Q1 , 3. kvartil Q3, minimum, maximum) 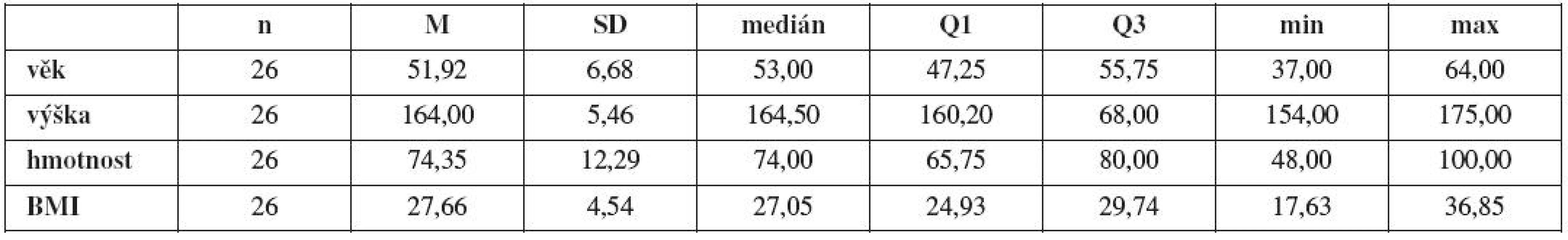
Table 3. Základní statistické charakteristiky v souboru „Kontroly“(n, průměr M, směrodatná odchylka SD, medián, 1. kvartil Q1 , 3. kvartil Q3, minimum, maximum) 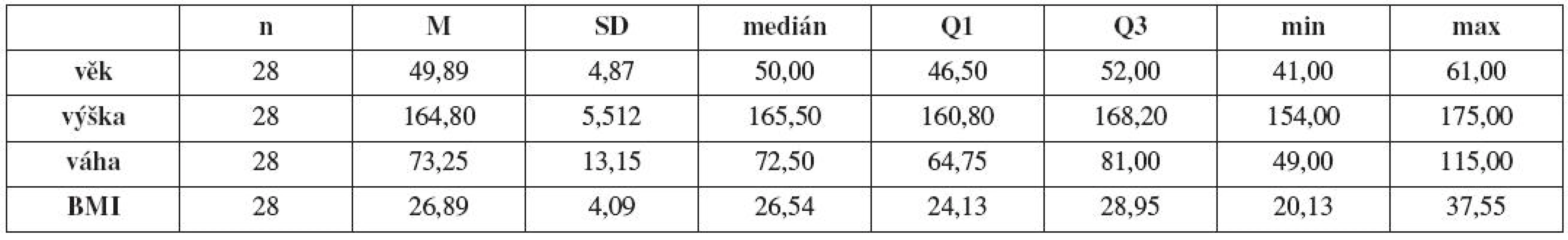
Při posuzování symptomů souvisejících s LUTD skupiny A jsme se snažili u každé pacientky, i když zde byla téměř vždy překrývající se symptomatologie, určit jeden dominující LUTS. Tabulka 4 udává přehled LUTS u pacientek skupiny A. Symptomy spojené s fází hromadění moči byly nejčastější a dominovaly u 19 (73 %) pacientek. Nejčastěji šlo o symptom urgence, který byl hlavním zdrojem obtíží u 17 žen (65,4 %). Polakisurie byla vůdčím symptomem u dvou žen (7,6 %). Ve všech případech šlo o obtíže refrakterní na terapii anticholinergiky. LUTS související s aktem mikce jsme prokázali ve třech (11,5 %) případech. Čtyři ženy(15,4 %) udávaly obtíže následující bezprostředně po aktu močení.
Table 4. Přehled dominující LUTS u žen s LUTD po Burchově kolposuspenzi (skupina A) a ve skupině kontrol 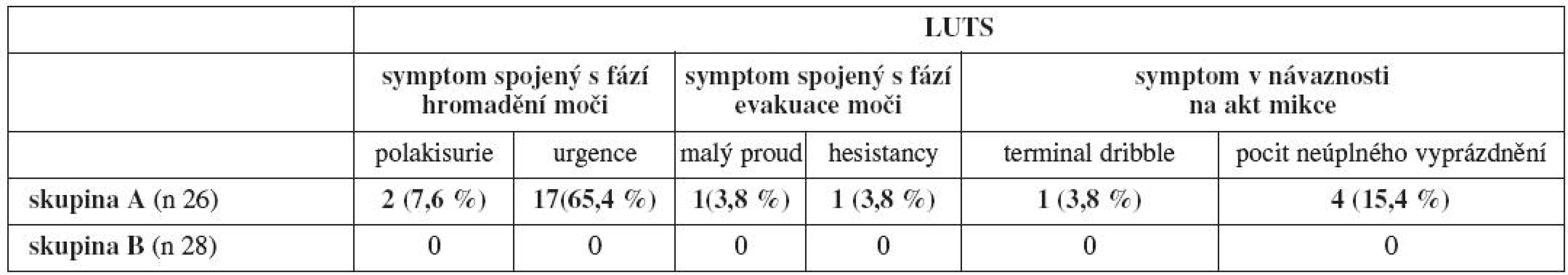
Tabulky 5 a 6 udávají základní charakteristiky sonografických parametrů popisujících morfologii dolních močových cest obou skupin. Porovnání průměrů sledovaných znaků u pacientek s hyperkorekcí (skupina A) a skupiny kontrol (skupina B) je uveden v tabulce 7. Znaky byly porovnány pomocí t-testu.
Table 5. Základní statistické charakteristiky morfologických parametrů dolních močových cest ve skupině žen s LUTD po Burchově kolposuspenzi (symbol: _K - parametr měřený v klidu, _S - parametr měřený při Valsalvově manévru, počet n, průměr M, směrodatná odchylka SD, medián, 1. kvartil Q1, 3. kvartil Q3, minimum, maximum) 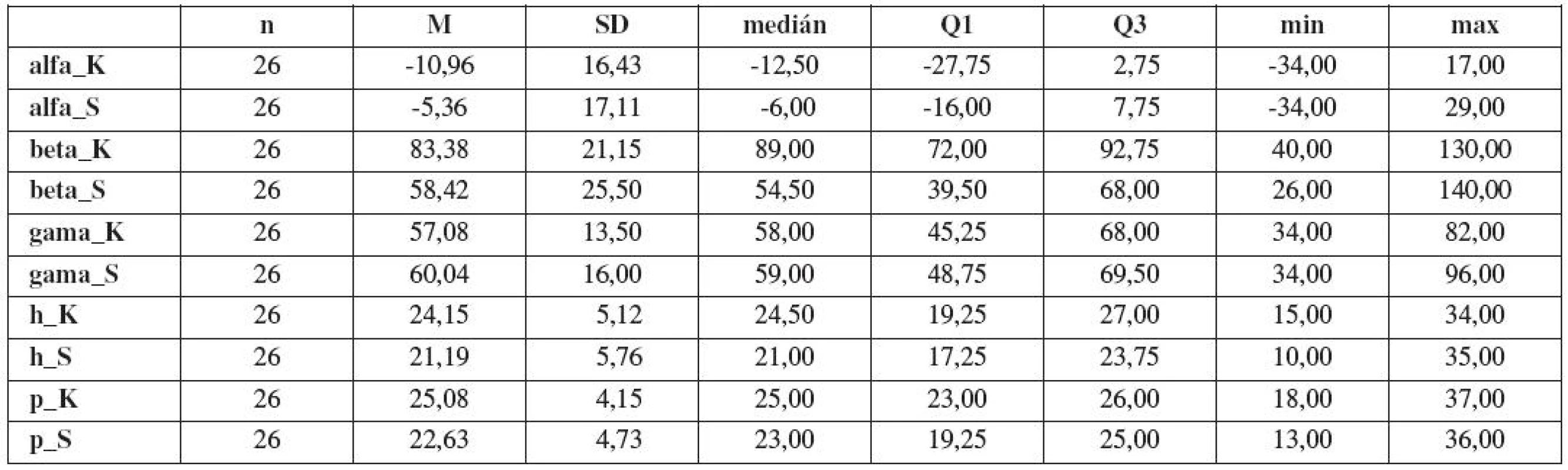
Table 6. Základní statistické charakteristiky morfologických parametrů dolních močových cest v souboru „Kontroly“ (symbol: _K - parametr měřený v klidu, _S - parametr měřený při Valsalvově manévru, počet n, průměr M, směrodatná odchylka SD, medián, 1. kvartil Q1 , 3. kvartil Q3, minimum, maximum) 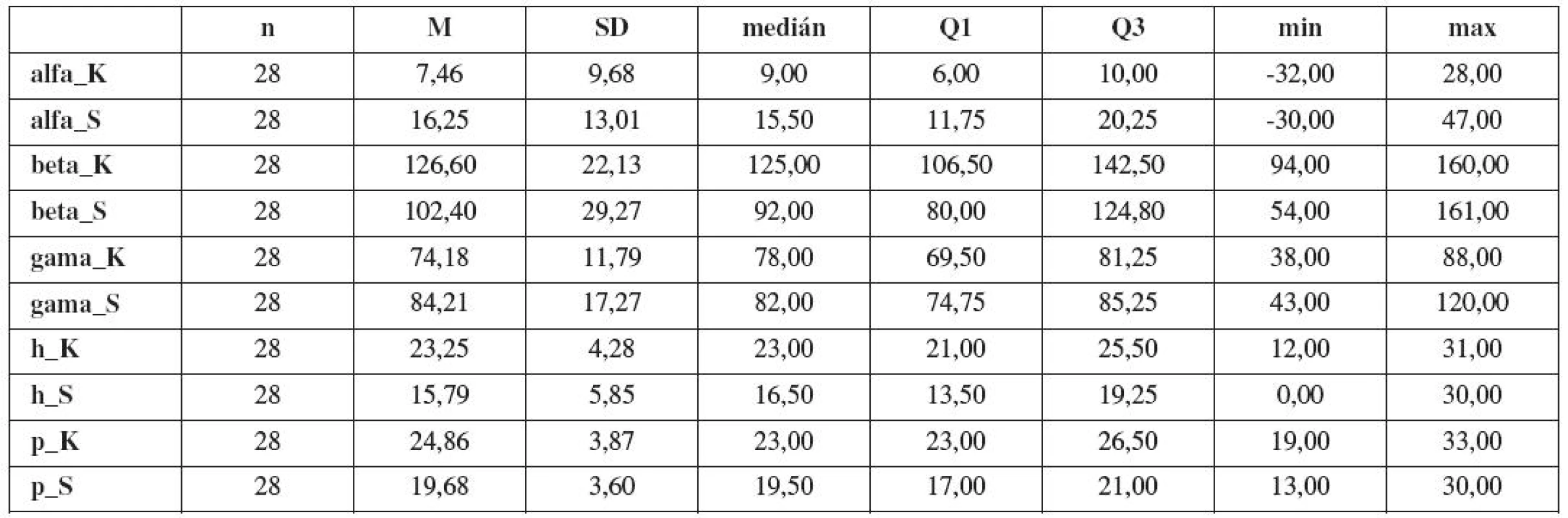
Table 7. Porovnání průměrů sledovaných ultrazvukových znaků u pacientek s hyperkorekcí (skupina A) a skupiny kontrol (skupina B). Znaky byly porovnány pomocí t-testu. Symbol n.s. znamená, že rozdíl nebyl statisticky významný na 5% hladině 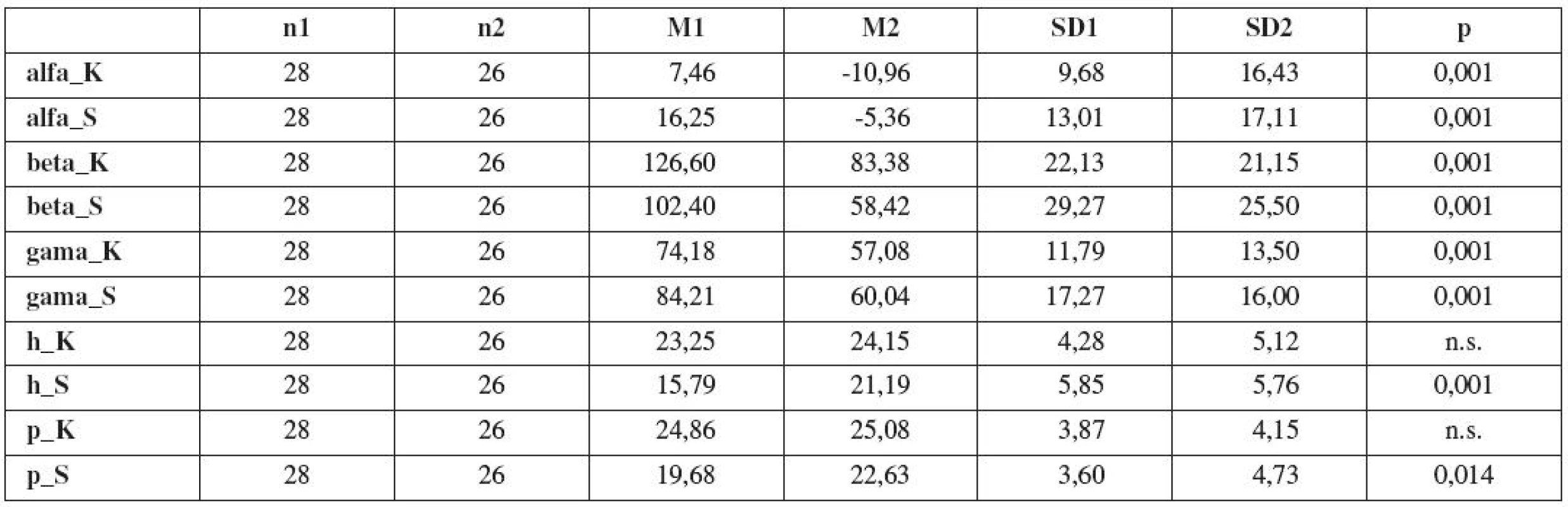
Skupina kontrol a pacientek s hyperkorekcí se významně neliší v klidových hodnotách úseček p a H. Na 5% hladině významnosti se obě skupiny liší v průměrných hodnotách úhlů alfa, beta a gama, a v průměrných hodnotách úseček p a H při zatlačení.
U všech žen skupiny A jsme prokázali při vyšetření v klidu ventrokraniální dislokaci oblasti UVj. Tento stav vhodně popisují úhlové parametry alfa a gama. Hodnoty obou úhlů dosahují nižších hodnot než v kontrolní skupině, rozdíl je statisticky významný (p=0,001). Ventrokraniální dislokace je u některých nálezů skupiny A tak výrazná, že úhel alfa dosahuje negativních hodnot. Tento jev jsme pozorovali u 16 žen skupiny A. Ve skupině B jsme tuto situaci zaznamenali pouze jednou. Při Valsalvově manévru rozdíl obou sledovaných parametrů mezi oběma skupinami nadále přetrvával. Rozdíl je statisticky významný (p=0,001). Úhel beta rovněž podává informaci o abnormální pozici a pohyblivosti UVj ve skupině A. Výsledkem dislokace junkce ventrálním směrem je nápadně nízká hodnota tohoto parametru v klidu ve srovnání s nálezem skupiny B, rozdíl je statisticky významný (p=0,001). Rozdíl nálezu mezi oběma skupinami se zvýrazňuje při Valsalvově manévru a je výrazem omezení pohyblivosti UVj ve skupině A ve srovnání se skupinou B; rozdíl je statisticky významný (p=0,001).
Hrdlo močového měchýře u žen s LUTS po Burchově kolposuspenzi vykazuje nejenom dislokaci ventrokraniálním směrem, ale i významné snížení pohyblivosti dorzokaudálním směrem ve srovnání se skupinou B. Vedle úhlových parametrů tuto situaci vystihuje i parametr p a H, který vykazuje u žen ve skupině B statisticky větší změnu než ve skupině A (p=0,014, p=0,001). Tabulka 8 demonstruje srovnání změn průměrných hodnot sledovaných parametrů v klidu a při Valsalvově manévru ve skupinách A a B. Ve skupině A jsme prokázali statisticky významné změny ve všech sledovaných parametrech s výjimkou parametrů gama a alfa, což podporuje naší domněnku fibrózy retropubického prostoru, nebo zvýšeného tahu suspenzních struktur s omezením pohyblivosti při elevaci intraabdominálního tlaku. Ve skupině B se změny týkají všech parametrů a jsou statisticky významné. Znamená to tedy, že LUTS v návaznosti na antiinkontinentí výkon jsou spojeny s abnormální pozicí a ztrátou pohyblivosti UVj.
Table 8. Porovnání změn průměrných hodnot sledovaných parametrů v klidu a při Valsalvově manévru ve skupinách A a B 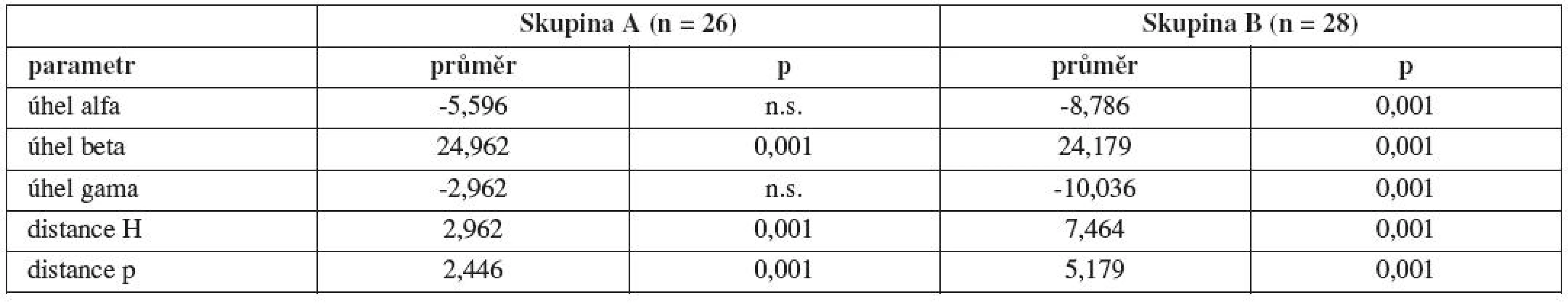
Průměrná hodnota postmikčního rezidua (PMR) byla 74,24 mL (SD 108,44) ve skupině A a 8,64 mL (SD 12,713) ve skupině B, rozdíl je statisticky významný (p=0,006) (tab. 9). Z uroflowmetrických parametrů jsme sledovali parametry maximum flow rate (Qmax) a voiding time (Qt), které mohou mít vztah k parciální subvezikální obstrukci. Průměrná hodnota Qmax ve skupině A byla 18,58 mL/s (SD 5,35) a 36,07 mL/s (SD 11,01) ve skupině B. Průměrná hodnota Qt skupiny A byla 55,92 s (SD 19,12) a 28,32 s (SD 16,47) ve skupině B. Rozdíly uroflowmetrických parametrů jsou statisticky významné (p<0,001, p<0,001). Tato data svědčí pro možnou parciální obstrukci uretry.
Analýza vztahu hodnoty PMR a LUTS ve skupině A, prokázala pozitivní korelaci vyšších hodnot PVR s LUTS navazující na akt močení. Hodnota PMR dosahovala hodnot 110–500 mL. Tři pacientky ihned po operaci musely provádět pro vysoká postmikční rezidua intermitentní self-katetrizaci. Jedna žena měla absolutní retenci, která se objevila bezprostředně po výkonu a pravidelná self-katetrizace byla nutná. Qmax v této skupině dosahovala abnormálních hodnot 9–18 mL/s. U ženy s absolutní retencí nebylo možné provedení uroflow-metrie.
U žen, které si stěžovaly převážně na LUTS vázané na fázi hromadění moči, se hodnoty PMR pohybovaly mezi 0–75 mL. Polakisurie dominovala u dvou žen (7,6 %). Hodnoty PMR u jedné z žen dosahovaly hodnot 110 mL a rovněž uroflowmetrické parametry vykazovaly nadhraniční hodnoty (Qmax -22 mL/s , Q t – 64 s). Je zajímavé, že tyto ženy udávaly nástup obtíží bezprostředně po provedené operaci a ve střídavé intenzitě přetrvávaly. Současně u všech žen nebyla uspěšná terapie anticholinergiky, včetně kombinace několika druhů. LUTS vázané na fázi evakuace moči udávaly tři ženy (11,5 %). Tento typ obtíží se vyskytoval současně se symptomem vázaným na hromadění moči (urgenci), nicméně ženy jej udávaly jako více obtěžující a bylo možné vypozorovat, že měl u všech tří žen zhoršující se tendenci. Hodnoty PMR se pohybovaly od 55 do 70 mL, Qmax mezi 20–25 mL/s a Q t od 42 do 49.
Vezikalizace proximální uretry byla přítomna u 23 (88,4 %) žen skupiny A a pouze u jedné ženy (3,5 %) skupiny B.
Logistická regrese: Zde byla ověřována řada různých modelů pro předpověď úspěšnosti operace z hodnoty naměřených znaků. Byl vybrán model, který by mohl sloužit k předpovědi úspěšnosti operace z klidových hodnot úhlů beta, gama a úsečky p. Pro předpověď v tomto modelu má hlavní roli úhel beta a významně se na ní podílí i úhel gama a úsečka p. V případě, že pravděpodobnost předpovědi skupiny A byla větší nebo rovna 0,5, byla pro pacientku předpovídána hyperkorekce, v opačném případě úspěšná operace. V našem souboru jsme zjistili, že bychom podle tohoto modelu ve skupině B zařadili chybně tři pacientky a ve skupině A čtyři pacientky.
Výsledky uretrolýzy s interpozicí laloku omenta u pacientek s LUTS
Skupina žen, které podstoupily uretrolýzu, je identická se skupinou A, u které byla hodnocena morfologie dolních močových cest pro LUTS. Základní charakteristiky této skupiny jsou uvedeny v tabulce 2.
Table 9. Porovnání průměrů urodynamických parametrů pacientů skupiny A a B pomocí t-testu 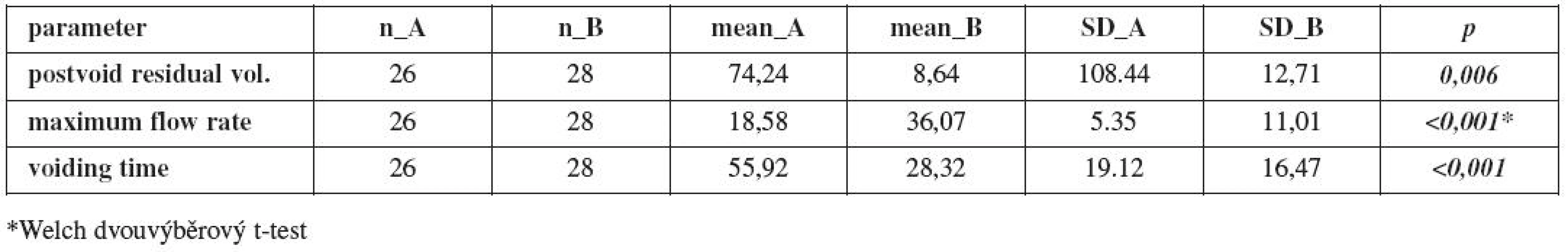
Tabulka 10 udává parametry sledované v souvislosti s výkonem a v časném pooperačním období. Průměrná délka operace (začátek: kožní incize, konec: sutura kožní incize) byla 87,95 min. Dlouhých operačních časů jsme dosahovali u pacientek, kde v průběhu ostré disekce retropubického prostoru došlo k iatrogenní lézi močového měchýře. Tento stav nastal ve čtyřech případech. Vždy byl poraněn vertex měchýře při vstupu do retropubického prostoru. Ošetření léze bylo provedeno vždy až po ukončení disekce. Druhým důvodem prodloužené délky operace bylo krvácení z retropubického prostoru. Průměrná hodnota krevní ztráty (vážení tamponů a roušek + objem krve v odsávačce) činila 288,8 ml. U jedné pacientky dosáhla krevní ztráta z perivezikálních venózních plexů hodnoty 1000 ml. Pro zástavu krvácení jsme vždy používali běžné chirurgické techniky (bipolární elektrokoagulace, opich stehem – vikryl 0,2, titanový klip). Jako optimální technika ostré disekce se osvědčilo využití bipolárních elektrokoagulačních nůžek.
Table 10. Peroperační údaje, peroperační a pooperační komplikace a délka hospitalizace pacientek po suprapubické uretrolýze s interpozicí laloku omenta 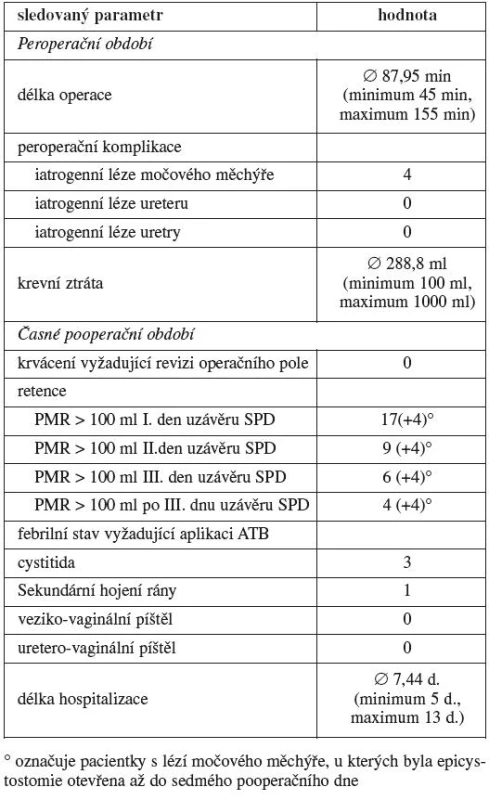
Vzhledem k peroperačnímu využití introitální ultrasonografie jsme se během výkonu nesetkali s poraněním uretry ani jiného dutého orgánu močových cest.
V časném pooperačním období (do sedmého dne) jsme nezaznamenali stav krvácení do retropubického prostoru nebo dutiny břišní, který by vyžadoval chirurgickou intervenci. U všech žen byla sukční drenáž z operované oblasti odstraněna první pooperační den. Zánětlivé komplikace, manifestující se febrilním stavem nad 38 °C a vyžadující aplikaci antibiotik, jsme zaznamenali ve třech případech. Ve všech případech byl pozitivní urikult (Escherichia coli 106) a febrilní stav byl tedy dán do souvislosti s bakteriurií. Příčina febrilní morbidity u jedné pacientky souvisela s rannou infekcí a sekundárním hojením rány, vyžadující pouze lokální terapii.
Druhý pooperační den byl u všech operovaných (s výjimkou pacientek po poranění močového měchýře) zahájen nácvik mikce s kontrolou PMR. Hodnoty vyšší než 100 ml jsme zaznamenali u sedmnácti (65 %) žen. Druhý den uzávěru epicystostomie byla vyšší PMR přítomna jen u devíti (34 %) žen. Třetí den se počet snížil na šest (23 %). S epicystostomií byly do domácí péče propuštěny čtyři (15 %) ženy (s výjimkou čtyř žen s lézí měchýře). Tři patřily do skupiny s dominující symptomatologií v návaznosti na akt mikce, z toho jedna měla před výkonem absolutní retenci, a jedna měla dominující LUTS na fázi mikce. Průměrná délka hospitalizace činila 7,44 dnů. Nejdelší hospitalizace byla spojena se sekundárním hojením rány.
Tabulka 11 udává přehled stavů hodnocených jako komplikace sledované v souvislosti s výkonem v pozdním pooperačním období. Sledované obtíže jsme rozdělili do dvou skupin. První skupina sleduje stavy, které nemají přímý vztah k močení (zánětlivé komplikace, pelvipatie, porucha statiky pánevního dna). Druhá sledovaná skupina pooperačních stavů se věnuje obtížím, které mají přímý vztah k aktu mikce (retence, urgence, urgentní inkontinence, stresová inkontinence).
Table 11. Pozdní pooperační komplikace pacientek po suprapubické uretrolýze s interpozicí laloku omenta 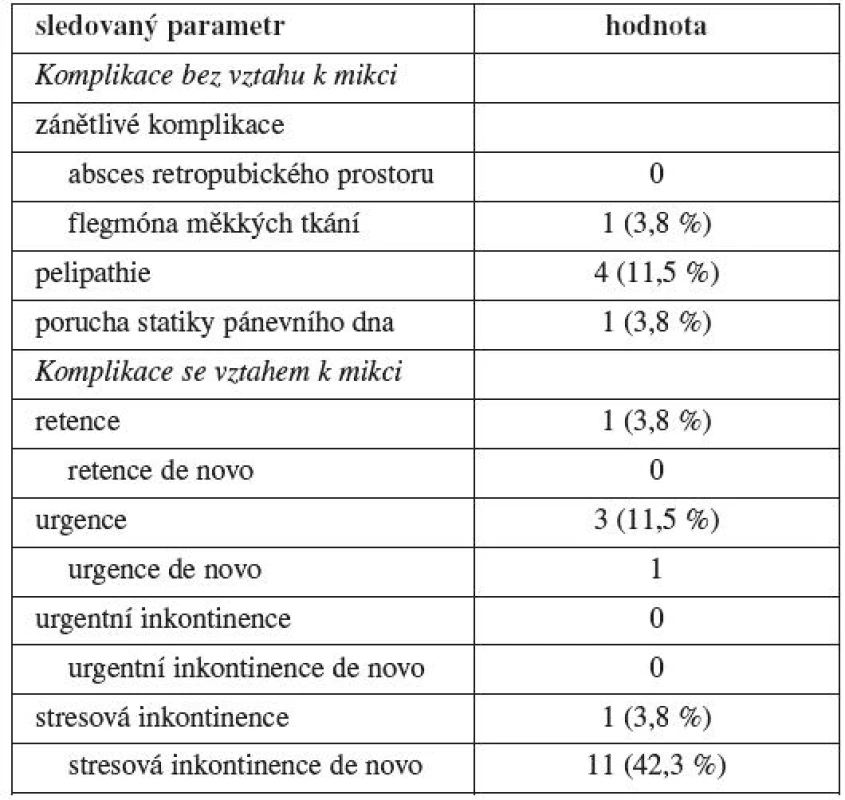
Zánětlivé komplikace v pozdním pooperačním období jsme do této skupiny zařadili z toho důvodu, abychom mohli sledovat možné komplikace související s interpozicí devitalizovaného laloku omenta do oblasti retropubického prostoru. Již v počátcích našich zkušeností s touto technikou jsme nezaznamenali žádné závažnější komplikace typu nekróz a abscesů v operované oblasti. V námi sledovaném souboru se potvrdily naše dřívější zkušenosti a pozdní pooperační průběh nebyl komplikován výše zmíněným procesem. Pouze v jednom případě byl pozdní pooperační průběh komplikován flegmónou mons veneris. Tento stav se objevil 25. den od provedené operace a postihoval pouze měkké tkáně v oblasti mons. Zánětlivý infiltrát se po parenterální aplikaci antibiotik ohraničil bez vzniku abscesu. Během celé doby terapie jsme při klinickém vyšetření neměli podezření na zánětlivý infiltrát retropubické oblasti.
Pelvipatie se objevily celkem u tří (11,5 %) žen. Dvě ženy udávaly obtíže již v rámci follow-up kontrol 3 měsíce od operace a jedna až při ročním follow-up. Obtíže měly u všech intermitentní charakter a reagovaly na aplikaci nesteroidních antirevmatik. Jedna z těchto žen hodnotila svůj stav v rámci ročního follow-up právě pro pelvipatii pouze jako mírně zlepšený, ve srovnání se stavem před uretrolýzou, kdy u ní dominovaly retenční obtíže a recidivující uroinfekce.
Poruchy statiky pánevního dna jsme zaznamenali pouze v jednom případě (3,8 %). Šlo o případ, kdy jsme v rámci follow-up kontroly 6 měsíců po uretrolýze verifikovali defekt zadního kompartmentu II. stupně, který se při roční kontrole prohloubil na III. stupeň. Defekt však byl asymptomatický a neovlivnil pozitivní hodnocení výsledku uretrolýzy na celkový stav. Tato žena měla současně s Burchovou kolposuspenzí, která rezultovala v hyperkorekci, provedenou abdominální hysterektomii s bilaterální adnexektomií. Před uretrolýzou byl stav zadního kompartmentu hodnocen jako sestup úrovně I. stupně.
Podstatně složitější je hodnocení pozdních komplikací majících vztah k mikci. Příčina byla naznačena již v rámci metodiky celé studie a týká se LUTS. Řada pacientek udávala totiž více symptomů, které se navzájem překrývaly a jak dále bude uvedeno, řada z nich po uretrolýze vystoupila do popředí.
V rámci sledování časných pooperačních komplikací jsme prokázali vyšší hodnoty PMR u čtyř žen. Tyto byly nadále s epicystostomií sledovány ambulantně a u tří žen bylo možné suprapubickou drenáž odstranit. V jednom případě však bylo nutné přejít k intermitentní autokatetrizaci. Byl to však případ jediné ženy našeho souboru, která před uretolýzou udávala absolutní retenci a musela denně provádět pravidelnou autokatetrizaci. U této pacientky po uretrolýze mikce byla možná a hodnoty PMR se střídavě vyskytovaly mezi 45–110 ml. Pacientka pro jistotu prováděla autokatetrizaci a svůj stav hodnotila jako výrazně zlepšený. De novo vzniklou retenci jsme v našem souboru nezaznamenali.
LUTS mající vztah k fázi hromadění moči (urgence) jsme zaznamenali v rámci follow-up kontrol u tří (11,5) žen. Původně tento typ LUTS dominoval v devatenácti případech. De novo se urgence objevila pouze u jedné ženy, která původně udávala LUTS v souvislosti s fází mikce (terminal dribble). Urgence se však objevila až po provedeném antiinkontinentním výkonu a pacientka hodnotila svůj stav za 12 měsíců po antiinkontinentním výkonu jako výrazně zlepšený ve srovnání se stavem před uretrolýzou (viz dále).
V rámci diagnostického vyšetření před uretrolýzou jsme neměli jediný případ urgentní inkontinence na podkladě hyperaktivního detruzoru. Tento stav se nezměnil ani po uretrolýze. Nezaznamenali jsme jediný případ urgentní inkontinence na podkladě hyperaktivity detruzoru anu LUTS spadající do obrazu vlhkého syndromu nestabilního měchýře.
Podstatně složitější je situace pozdních komplikací spojených s rozvojem symptomatologie stresové inkontinence. Tento symptom se objevil v návaznosti na uretrolýzu u dvanácti (46,1 %) žen. Z toho v jedenácti případech šlo o symptom vzniklý de novo, pouze jedna žena udávala před uretrolýzou LUTS v souvislosti s fází mikce (terminal dribbling).
Symptomatologie stresové inkontinence se objevila relativně krátce po uretrolýze a ve 100 % případů již byla plně vyjádřena v rámci follow-up tří měsíců. Tyto ženy byly podrobeny kompletnímu urogynekologickému vyšetření včetně morfologie s následným provedením antiinkontinentního výkonu pomocí volné vaginální pásky s retropubickou trajektorií (TVT). Tabulka 12 udává přehled urodynamických parametrů té skupiny pacientek po uretrolýze, u kterých se v návaznosti na výkon objevila symptomatologie stresové inkontinence.
Table 12. Urodynamické parametry pacientek po uretrolýze, u kterých se v návaznosti na výkon objevila symptomatologie stresové inkontinence 
Zpětně jsme analyzovali LUTS pacientek s rozvojem stresové inkontinence de novo po uretrolýze, zda anamnesticky nenajdeme nějaký symptom, který bychom mohli použít jako prediktor. Je zajímavé, že sedm (63,6 %) žen z jedenácti udávalo vedle dominující urgentní symptomatologie obtíže, které bychom mohli zařadit podle ICS do skupiny LUTS mající vztah k postmikční fázi (post micturition dribble). Zpětnou analýzou morfologických nálezu introitální ultrasonografie u šesti žen byla přítomna vezikalizace proximální uretry.
Průměrný odstup metody TVT od uretrolýzy byl 4,7 měsíců (minimálně 3 měsíce, maximálně 6 měsíců). Pro TVT jsme se rozhodli vzhledem k nižším hodnotám maximálního uretrálního uzávěrového tlaku a možnému podílu ISD na symptomatologii stresové inkontinence. Všechny výkony byly provedeny v lokální anestezii v souladu s běžně používaným postupem s provedením stresového testu. Peroperační léze močového měchýře nebyla přítomna.
Zhodnocení vlivu uretrolýzy s interpozicií omenta jsme hodnotili 3 měsíce od výkonu. Přehled proměnných, charakterizující morfologii dolních cest močových před uretrolýzou a po ní v klidu a Valsalvově manévru, je uveden v tabulce 13. Výsledky mnohorozměrné analýzy ukazují, že celá pětice morfologických markerů vykazuje statisticky vysoce významný rozdíl v souvislosti s provedeným výkonem (tabulka 14).
Table 13. Přehled proměnných, charakterizující morfologii dolních cest močových při relaxaci a Valsalvově manévru před uretrolýzou a po ní 
Table 14. Výsledky mnohorozměrné analýzy morfologických markerů dolních cest močových při relaxaci a Valsalvově manévru před uretrolýzou a po ní 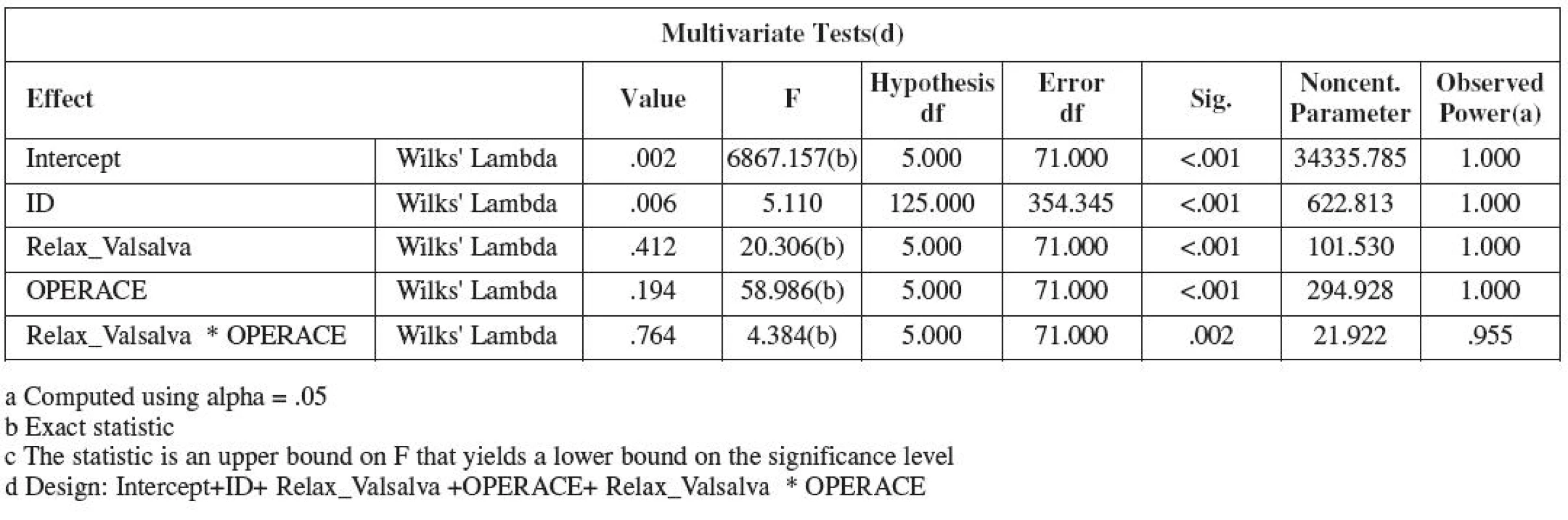
Základní statistické charakteristiky pro hodnocení VAS před uretrolýzou, po 3 měsících a po 12 měsících od provedení výkonu jsou uvedeny v tabulce 15. Do této analýzy jsou vzaty i pacientky s rozvojem symptomatologie stresové inkontinence po uretrolýze, u kterých byla VAS hodnocena 12 měsíců po provedené TVT technice. Prokázali jsme tedy, že se velmi vysoce významně liší uvedená 3 období v hodnocení VAS (p<0,001).
Table 15. Základní statistické charakteristiky pro hodnocení VAS před uretrolýzou (VAS 0), po 3 měsících (VAS 3) a po 12 měsících (Vas 12) od provedení výkonu (počet n, směrodatná odchylka SD, medián, 1. kvartil Q1 , 3. kvartil Q3) 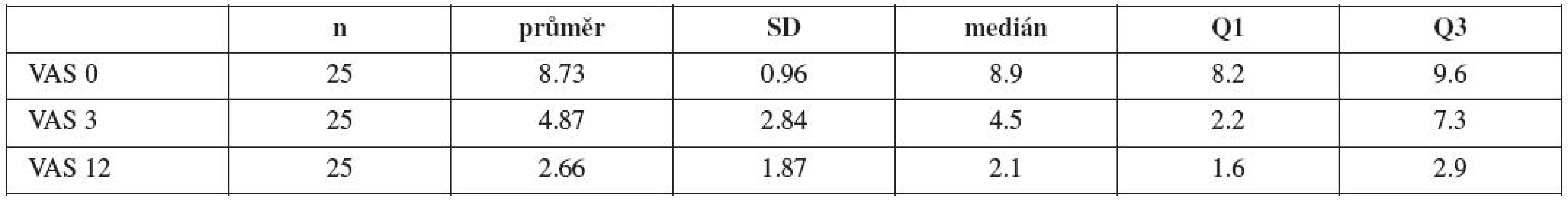
Absolutní a relativní četnosti stavů subjektivního hodnocení (SH) jsou uvedeny v tabulce 16. Statistická souvislost SH po 3 měsících a po 12 měsících byla ověřována Fisherovým testem. Dosažená hladina významnosti byla p=0,003949, tedy souvislost je statisticky vysoce významná (p<0,01). Je zajímavé, že na rozdíl od VAS, kdy pouze jedna (3,8 %) žena udávala svůj stav jako zhoršený, při použití SH 12 % pacientů vnímá stav po třech měsících od uretrolýzy jako horší. Nicméně hodnocení po 12 měsících je v souladu s VAS. Celkem 84 % žen vnímá svoji situaci jako výbornou nebo výrazně zlepšenou a jen 16 % jako málo zlepšenou. Zhoršení není po 12 měsících žádné.
Table 16. Absolutní a relativní četnosti stavů subjektivního hodnocení po 3 měsících a po 12 měsících od zákroku 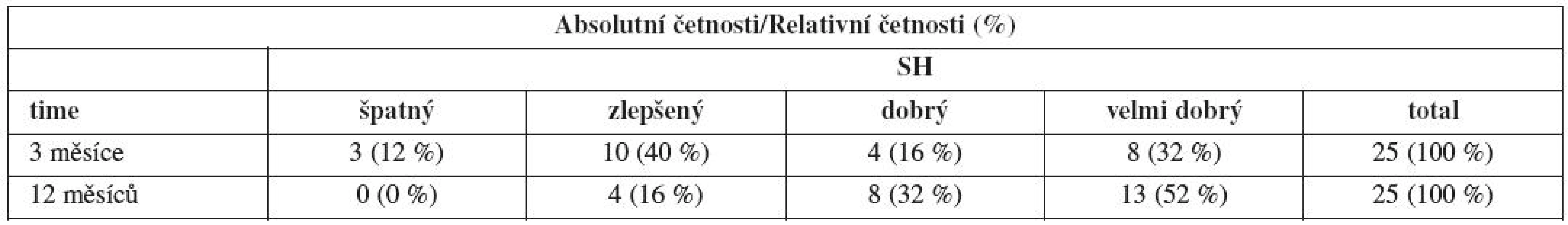
Základní statistické charakteristiky pro hodnocení položek QoL před uretrolýzou a po 12 měsících od provedení uretrolýzy jsou uvedeny v tabulkách 17 a 18. Základní statistické charakteristiky pro hodnocení položek diference stejných položek IQL před uretrolýzou a 12 měsíců od provedení uretrolýzy a hodnocení jejich diference pomocí párového t-testu a neparametrického Wilcoxonova testu uvádějí tabulky 19 a 20. Jak je vidět z tabulek 17 a 18, došlo ve všech položkách QoL k poklesu průměrné hodnoty. Uvedené průměrné poklesy se ve všech položkách QoL velmi vysoce statisticky významně liší (p<0,001).
Table 17. Základní statistické charakteristiky pro hodnocení položek QoL před uretrolýzou (symbol: _1 – QoL před uretrolýzou, počet n, směrodatná odchylka SD, medián, 1. kvartil Q1 , 3. kvartil Q3) 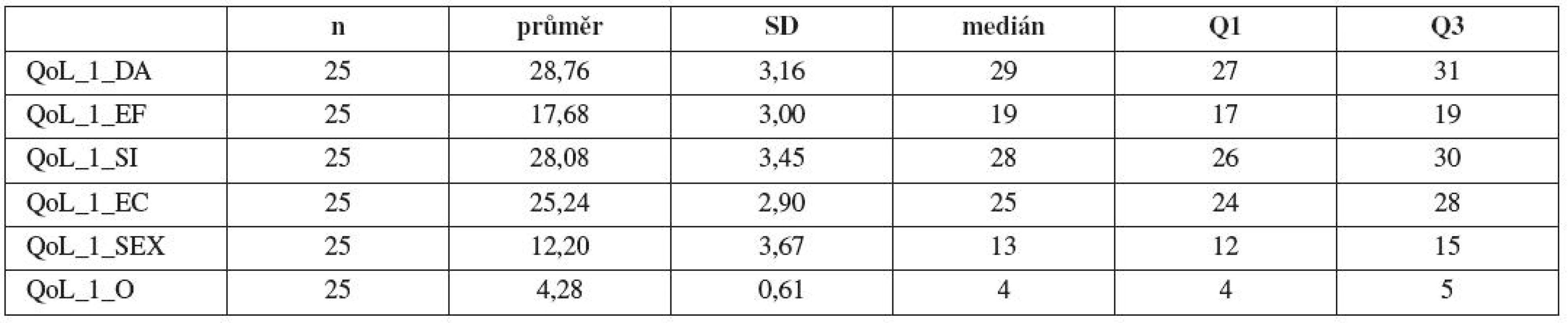
Table 18. Základní statistické charakteristiky pro hodnocení položek QoL po 12 měsících od provedení uretrolýzy (symbol: _2 – QoL před uretrolýzou, počet n, směrodatná odchylka SD, medián, 1. kvartil Q1 , 3. kvartil Q3). 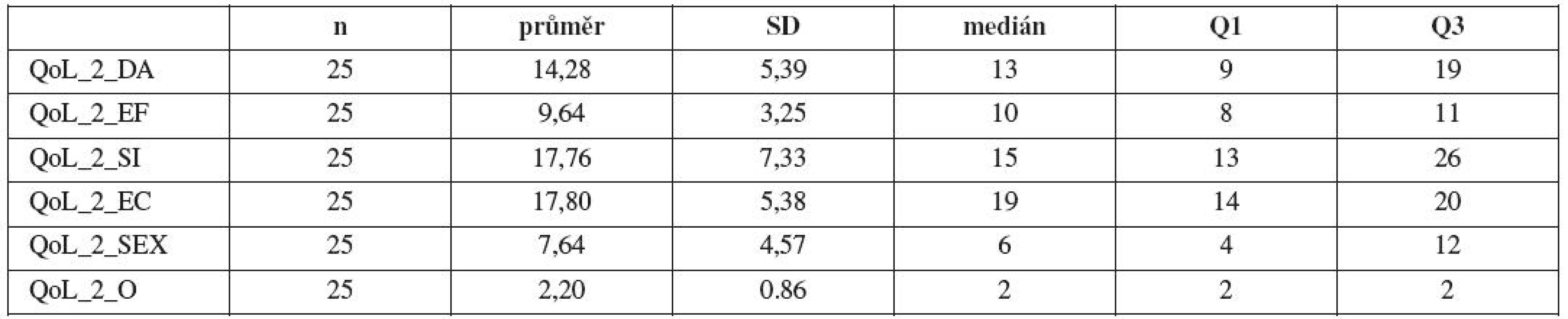
Table 19. Základní statistické charakteristiky pro hodnocení položek diference stejných položek QoL před uretrolýzou a 12 měsíců od provedení uretrolýzy 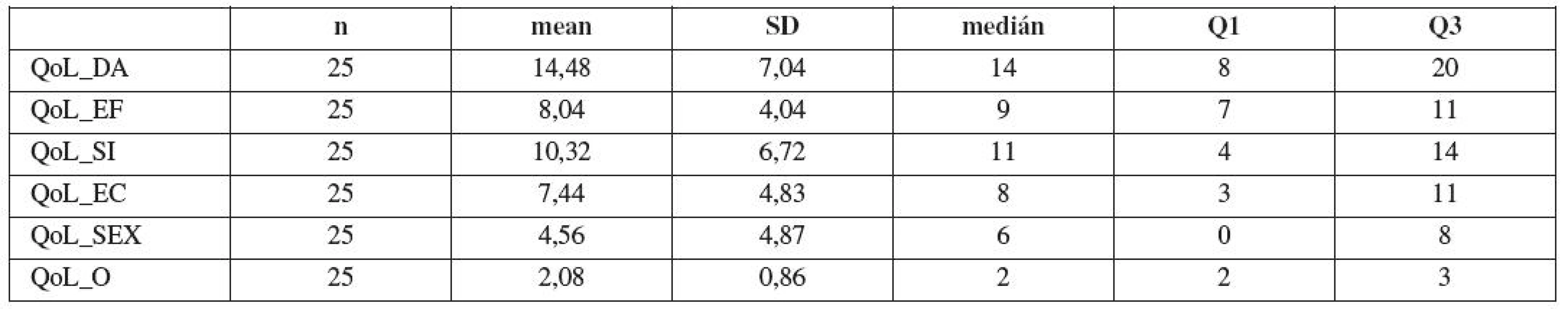
Table 20. Hodnocení diference položek QoL před uretrolýzou a 12 měsíců od provedení uretrolýzy pomocí párového t-tesu a neparametrického Wilcoxonova testu 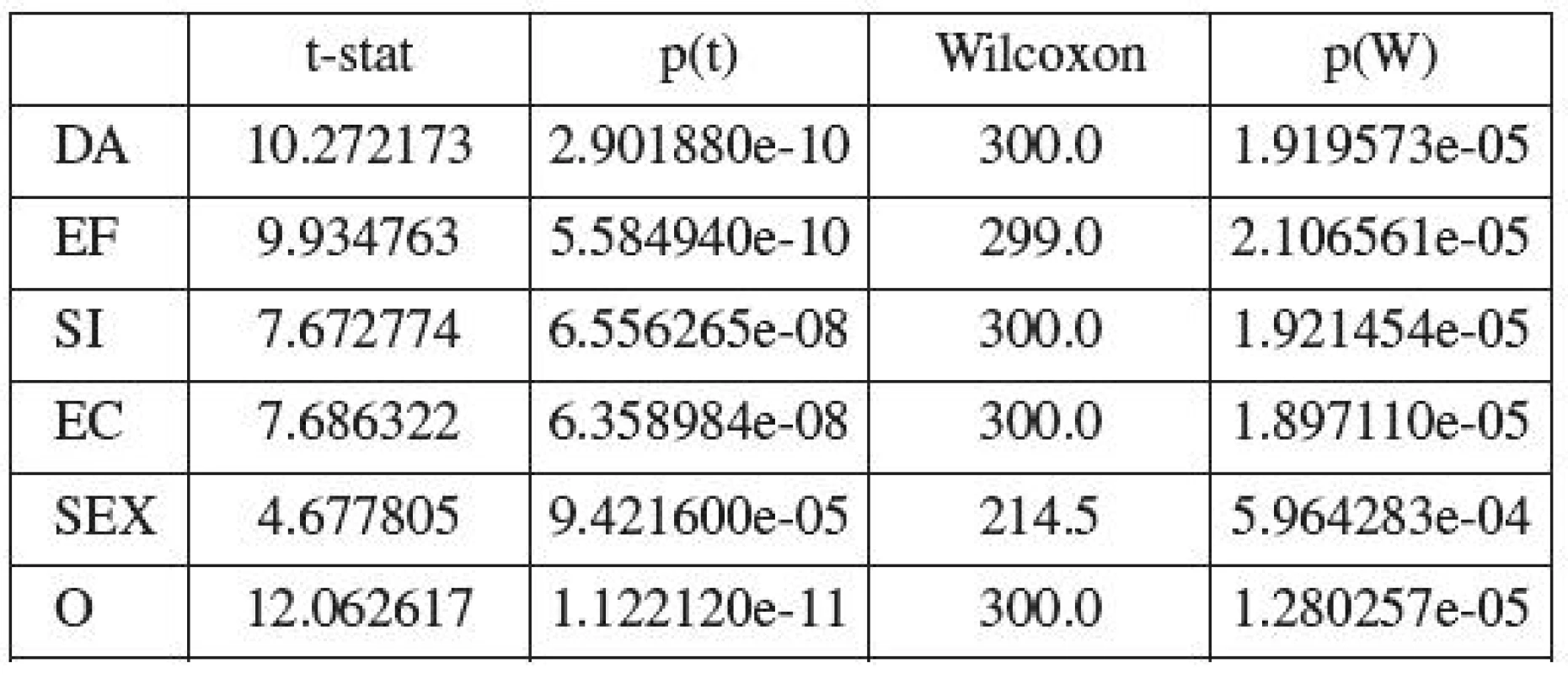
DISKUSE
Hyperelevace oblasti UVj v souvislosti s kolposuspenzní technikou je spojena s rizikem LUTD s udávanou frekvencí 12,5 % (3–32 %) [23, 24]. Nejčastější příčinou je technicky chybně provedený výkon. Zvýšený tah suspenzních stehů má za následek patologickou lokalizaci a ztrátu pohyblivosti UVj [25].
Stav hyperelevace UVj je doprovázen výskytem typických LUTS, které jsou však pouhým subjeklivním indikátorem a v zásadě nemohou být použity pro stanovení definitivní diagnózy. V některých případech je přítomen pouze jediný symptom, jindy jich je přítomno více. V námi sledované skupině (skupina A) jsme se nejčastěji setkali s LUTS spojenými s fází hromadění moči (73 %). V souladu s literárními údaji, kdy ve skupinách s LUTD spojenými s hyperelevací dominuje iritativní symptomatologie, šlo v našem souboru v 65,4 % o urgence (17 případů). Polakisurii udávalo 7,6 % žen (2 případy). Incidence tohoto LUTS u pacientek po kolosuspenzi se udává mezi 5 až 41 %x a příčina dosud není spolehlivě objasněna [27].
Ženy s LUTS v návaznosti na antiinkontinentní výkon představují terapeutický problém; nemáme v současnosti spolehlivý diagnostický parametr pro hodnocení LUTS při LUTD na podkladě hyperelevace.
Neexistují jednoznačné urodynamické parametry, které bychom mohli spolehlivě použít v souvislosti s LUTD po antiinkontinentím výkonu [28, 29]. V námi sledované studii se osvědčily vybrané uroflowmetrické parametry a hodnoty PVR, které ve skupině A dosahovaly statisticky významných odchylek ve srovnání se skupinou B. Slibným urodynamickým parametrem při diagnostice výtokové obstrukce močového měchýře se jeví být kombinace uroflowmetrie a simultánní měření intravezikálního tlaku (presure flow study) [30].
Prostřednictvím klinického vyšetření bychom měli být schopni detekovat některé typické morfologické odchylky postihující oblast předního kompartmentu, svědčící pro hyperkorekci. Společně s klidovým nálezem je nutné posoudit nález při Valsalvově manévru, kdy v důsledku abnormální fixace oblasti UVj nevykazuje pohyblivost.
Diagnostická modalita, která má podle našeho názoru prioritní místo v diagnostickém algoritmu při evaluaci pacientky s výtokovou obstrukcí, je morfologické zobrazovací vyšetření dolních cest močových pomocí ultrazvuku.
Dvoudimenzionální (2D) ultrasonografické zobrazení z introitálního či transperineálního přístupu umožní optimálně zobrazit průběh uretry a její vztah k bázi měchýře a ke stydké sponě u žen s primární LUTD [31–34].
Martan et al. pozorovali u žen po Burchově operaci se symptomatologií urgence abnormální pozici a pohyblivost hrdla měchýře [35].
Viereck et al. doporučují využití introitální ultrasonografie jako jednoduché diagnostické modality u žen s nejasnými obtížemi v návaznosti na antiinkontinentní výkon [36].
Otázka, který ze sonografických parametrů má největší validitu v diagnostice hyperelevace, není dosud jednoznačně odpovězena. Jasné je to, že je třeba hodnotit nález nejenom v klidu, ale i při Valsalvově manévru, kdy právě minimální pohyblivost může být typickým sonomarkerem. Martan sledoval parametr gama a jeho změny, Viereck zase přikládá význam změně distance H v souvislosti s Valsalvovým manévrem. Klidová hodnota úhlu beta a jeho změna ve smyslu snížení při Valsalvově manévru je rovněž typický morfologický sonomarker, který lze prokázat u žen s LUTS s hyperelevací. Jeho výpovědní hodnota by však mohla být omezena v případech výskytu konkomitantní patologie poruchy statiky pánevního dna, kdy zvláště pulzní defekt předního kompartmentu vyššího stupně může ovlivnit hodnotu a pohyblivost zadního uretrovezikálního úhlu.
Zvláštní pozornost si zaslouží přítomnost vezikalizace proximální uretry, která by mohla být spojena s vysokou incidencí LUTS po antiinkontinentním výkonu. V našem souboru jsme tento marker prokázali ve skupině A u 83,4 % žen, na rozdíl od skupiny B, kde byl přítomen pouze v jednom případě. Toto pozorování se kryje s údaji Koelbla a Dietze [37].
V námi sledovaném souboru jsme prokázali, že u pacientek po neúspěšně provedeném antiinkontinentním výkonu byly zjištěny statisticky významné morfologické odchylky pozice a pohyblivosti uretry, které ve skupině úspěšně operovaných žen nejsou přítomny. Změnu pozice a pohyblivosti je možno charakterizovat souborem úhlových a distančních parametrů.
Stav hyperelevace v návaznosti na antiinkontinentní výkon s rozvojem LUTD představuje obtíž nejenom diagnostickou, ale i terapeutickou. Možnosti konzervativní terapie jsou relativně omezené, nicméně je třeba je využít před případným chirurgickým výkonem. Uretrolýza by měla být, vzhledem k možným komplikacím spojeným s vlastním výkonem i pooperačním průběhem, výkonem, který bude indikován na základě detailního diagnostického algoritmu včetně využití zobrazovacích technik. S výjimkou stavů absolutní retence s hrubou odchylkou morfologie dolních močových cest, diagnostický i terapeutický management zahajujeme 3–6 měsíců od rozvoje symptomů. Některé méně závažné stavy mohou odeznít spontánně, i když tato spontánní úprava může být pouze dočasná. Zvláště pak u mladších pacientek s dobrou kontraktilní funkcí detruzoru se po vyčerpání kompenzantorních mechanismů LUTS mohou znovu objevit. V námi sledovaném souboru byl průměrný interval od antiinkontinentní operace, která vedla k LUTD k uretrolýze, 41,7 měsíce. Nejkratší období bylo 6 měsíců a naopak nejdelší byl interval 10 let.
Námi prováděná technika uretrolýzy s interpozicí omenta ze suprapubického přístupu je schopna kauzálně řešit problematiku rozsáhlé fibrózy retropubického prostoru. Hojněji používané transvaginální techniky uretrolýzy představují pro pacientku sice menší zátěž, neumožní však uvolnění jizvy ventrální a laterální stěny měchýře se zadní plochou spony a fascie vnitřního obturátorového svalu tak, jak je vídáme po kolposuspenzích prováděných ze suprapubického přístupu. V literatuře se setkáme s názorem, že prvním typem uretrolýzy by měla být technika transvaginální a teprve v případě jejího selhání technika suprapubická. Domníváme se, že faktor, který rozhoduje o typu přístupu, je určován převážně morfologickou změnou dolních močových cest. Pomocí zobrazovacích technik (UZ a MRI) jsme schopni posoudit nejenom pozici a pohyblivou UVj a uretry, ale i stav ventrální stěny měchýře. Úspěšnost transvaginální techniky uretrolýzy bude zcela jistě jiná v případě kompletní obliterace retropubického prostoru Burchově kolpopsuspenzi než u pacientky po vaginálně provedené jehlové závěsné technice či slingu, kde většina abnormálních změn leží v okolí uretry a UVj.
Druhé hledisko, které je významné při volbě operační techniky, je otázka recidivy fibrózy. Je známo, že některé pacientky více inklinují k tvorbě adhezí v peritoneální dutině a identický problém se může vyskytovat v retropubickém prostoru. Z tohoto důvodu jsme jako rutinní součást uretrolýzy začali provádět interpozici laloku omenta.
ZÁVĚR
Hyperelevace oblasti UVj v souvislosti s kolposuspenzní technikou je spojena s rizikem LUTD. Stav hyperelevace UVj je doprovázen výskytem typických LUTS, které jsou však pouhým subjektivním indikátorem a v zásadě nemohou být použity pro stanovení definitivní diagnózy.
V námi sledované studii se osvědčily vybrané uroflowmetrické parametry a hodnoty PMR, které ve skupině žen s mikčními obtížemi dosahovaly statisticky významných odchylek.
Diagnostická modalita, která má prioritní místo v diagnostickém algoritmu při evaluaci pacientky s výtokovou obstrukcí, je morfologické zobrazovací vyšetření dolních cest močových pomocí ultrazvuku.
Uretrolýza by měla být, vzhledem k možným komplikacím spojeným s vlastním výkonem i pooperačním průběhem, výkonem, který bude indikován na základě detailního diagnostického algoritmu včetně využití zobrazovacích technik.
Námi prováděná technika uretrolýzy s interpozicí omenta ze suprapubického přístupu je schopna kauzálně řešit problematiku rozsáhlé fibrózy retropubického prostoru.
Podpořeno IGA MZ NH – 7903.
Doc. MUDr. Jaroslav Feyereisl, CSc.
Ústav pro péči o matku a dítě
Podolské nábřeží 157
147 00 Praha 4-Podolí
Sources
1. Ulmsten, U., Henrikson, L., Johnson, P., et al. An ambulatory surgical procedure under local anesthesia for treatment of fiale inkontinence. Int Urogynecol J Pelvic Floor Dysfunct, 1996, 7(2), p. 81-85.
2. Delorme, E. Transobturator urethral suspension: mini-invasive procedure in the treatment of stress urinary inkontinence in women. Prog Urol, 2001, 11(6), p. 1306-1313.
3. De Leval, J. Novel surgical technice for the treatment of fiale stress urinary inkontinence: transobturator vaginal tape imide-out. Eur Urol, 2003, 44, p. 724–730.
4. Nilsson, CG., Palva, K., Rezapour, M., et al. Eleven years prospective follow-up of the pension – free vaginal tape procedure for treatment of stress urinary inkontinence. Int Urogynecol J Pelvic Floor Dysfunct, 2008, 19, p. 1043-1047.
5. Latthe, PM., Foon, R., Toozs-Hobson, P. Transobturator and retropubic tape procedures in stress urinary inkontinence: a systematic review and meta-analysis of effectivness and complications. BJOG, 2007, 114(5), p. 522-531.
6. Latthe, PM., Singh, P., Foon, R., et al. Two routes of transobturator tape procedures in stress urinary inkontinence: a meta-analysis with direct and indirect comparisons of randomized trials. BJU Int, 2010 , 106(1), p. 68-76.
7. Juma, S., Sdrales, L. Etiology of urinary retention after bladder neck suspension. J Urol, 1993, 149, p. 400A.
8. Horbach, N. Suburethral sling procedures. In: Ostergard, D., Bent, A. Urogynecology and urodynamics theory and practice, 3rd ed. Baltimore: Williams and Wilkins, pp. 413-421.
9. Burch, JC. Urethrovesical fixation to Cooper’s ligament for correctionof stress incontinence, cystocele, and prolapse. Am J Obstet Gynecol, 1961, 81, p. 281.
10. Burch, JC. Cooper’s ligament urethrovesical fixation for stress urinary incontinence. Am J Obstet Gynecol, 1968, 6, p. 764-774.
11. Tanagho, EA. Colpocystourethropexy: the way we do it. J Urol, 1976, 116, p. 751-753.
12. Viereck, V., Bader, W., Kraus, T., et al. Intra-operative introital ultrasound in Burch colposuspension reduces post-operative complications. BJOG, 2005, 112, p. 791-796.
13. DeLancey, JOL. Structural support of the urethra as it relates to stress urinary incontinence: the hammock hypothesis. Am J Obstet Gynecol, 1994, 170, p. 1713-1720.
14. Abrams, P., Cardozo, L., Fall, M., et al. The standardisation of terminology of lower urinary tract function: Report from the standardization sub-committee of the International continence Society. Neurol Urodyn, 2002, 21, p. 167-178.
15. Bump, RC., Mattiasson, A., Bo, K. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction. Am J Obstet Gynecol, 1996, 175, p. 10-17.
16. Cowan, W., Morgan, HR. A simplified retropubic urethropexy in the treatment of primary and recurrent urinary stress incontinence in the female. Am J Obstet Gynecol, 1979, 133, p. 295-298.
17. Schaer, G., Koelbl, H., Voigh, R., et al. Recommendations of the German Association of Urogynecology on functional sonography of the lower female urinary tract. Int Urogynecol J Pelvic Floor Dysfunct, 1996, 7, p. 105-108.
18. Schaer, GN., Perucchini, D., Munz, E., et al. Sonographic evaluation of the bladder neck in continent and stress-incontinent women. Obstet Gynecol, 1999, 93, p. 412-416.
19. Webster, GD., Kreder, KJ. Voiding dysfunction following cystourethropexy: its evaluation and management. J Urol, 1990, 144, p. 670-673.
20. Lukacz, ES., Lawrence, JM., Burchette, RJ., et al. The use of Visual Analog Scale in urogynecologic research: A psychometric evaluation. Am J Obstet Gynecol, 2004, 191, p. 165-170.
21. Bo, K., Talseth, T., Holme, I. Single blindt, randomised controlled trial of pelvic floor exercise, electrical stimulation, vaginal cones, and no treatment in management of genuine stress incontinence. BMJ, 1999, 318, p. 487-493.
22. Amarenco, G., Arnould, B., Carita, P., et al. European psychometric validation of the Contilife: a quality of life questionnaire for urinary incontinence. Eur Urol, 2003, 43, p. 391-404.
23. Bombier, L., Freeman, RM., Perkins, EP., et al. Why do women have voiding dysfunction and de novo detrusor instability after colposuspension? BJOG, 2002, 109, p. 402-412.
24. Dietz, HP., Wilson, PD. Colposuspension success and failure: a long term objective follow-up study. Int Urogynecol J Pelvic Floor Dysfunct, 2000, 11, p. 346-351.
25. Nitti, VW. Bladder outlet obstruction and retention. In Stanton, SL., Zimmern, PE. Female Pelvic Reconstructive Surgery. London: Springer Verlag, 2003, p. 326-333.
26. Abrams, P., Cardozo, L., Fall, M., et al. The standardization of terminology of lower urinary tract function: Report from the standardization sub-committee of the International Continence Society. Neurol Urodyn, 2002, 21, p. 167-178.
27. Dietz, HP., Wilson, PD., Clarke, B., Haylen, BT. Irritative symptoms after colposuspension: are they due to distortion or overelevation of the anterior vaginal wall and trigone? Int Urogynecol J Pelvic Floor Dysfunct, 2001, 12, p. 232-235.
28. Nitti, V., Tu, L., Gitlin, J. Diagnosis bladder outlet obstruction in women. J Urol, 1999, 161, p. 1535-1540.
29. Chassagne, S., Bernier, P., Haab, F., et al. Proposed cutt of values to define bladder outlet obstruction in women. Urology, 1998, 51, p. 408-411.
30. Groutz, A., Blaivas, JG., Chaikin, DC. Bladder outlet obstruction in women: definition and characteristics. Neurourol Urodyn, 2001, 19, p. 213-220.
31. Dietz, HP., Wilson. PD. Anatomical assesment of the bladder outlet and produmal urethra using ultrasound and videocystourethrography. Int Urogynecol J Pelvic Floor Dysfunct, 1998, 9, p. 365-369.
32. Schaer, GH., Koechli, OR., Schuessler, B., Halley, U. Perineal ultrasound for evaulating the bladder neck in urinary stress incontinence. Obstet Gynecol, 1995, 85, p. 220-224.
33. Petri, E., Kölbl, H., Schaer, G. What is the place of ultrasound in urogynecology? A written panel. Int Urogynecol J, 1999, 10, p. 262-273.
34. Kölbl, H., Hanzal, E. Imaging of the lower urinary tract. Curr Opin Obstet Gynecol, 1995, 7, p. 382-385.
35. Martan, A., Masata, J., Halaska, M., Voigt, R. Ultrasound imaging of the lower urinary system in women after Burch colposuspension. Ultrasound Obstet Gynecol, 2001, 17, p. 58-64.
36. Viereck, V., Pauer, HU., Bader, W., et al. Introital ultrasound of the lower genital tract before and after colposuspension: a 4-year objective follow-up. Ultrasound Obstet Gynecol, 2004, 23, p. 277-283.
37. Koelbl, H., Bernaschek, G., Deutinger, J. Assessment of female urinary inkontinence by introital sonography. J Clin Ultrasound, 1990, 18, p. 370-374.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2011 Issue 6-
All articles in this issue
- Technika laparoskopického přístupu v pánevní chirurgii
- Management mikčních obtíží u pacientek po antiinkontinentním chirurgickém výkonu bez využití syntetického materiálu na dolních cestách močových
- Diagnostika a management prenatální péče o plod s vrozenou brániční kýlou
- Neinvazivní trofoblastická nemoc
- Sonoanatomie CNS plodu v 8. až 12. týdnu gravidity
- Možnosti prostorové ultrasonografie při zobrazení struktur pánevního dna
- Využití ultrazvuku v peripartálním období
- Vlastnosti a prognóza zhoubného onemocnění prsu u žen velmi nízkého věku
- Robotem asistovaný laparoskopický staging karcinomu endometria – srovnání se standardní laparotomií
- Genitální bradavice a HPV vakcinace
- Srovnání efektivity misoprostolu a dinoprostu při indukci druhotrimestrálního abortu
- Změny léčebného efektu transuretrální aplikace polyakrylamid hydrogelu (Bulkamidu) při léčbě ženské stresové inkontinence moči v závislosti na čase od operace
- Kvalita a efektivita elektronického monitorovania plodu
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Využití ultrazvuku v peripartálním období
- Srovnání efektivity misoprostolu a dinoprostu při indukci druhotrimestrálního abortu
- Diagnostika a management prenatální péče o plod s vrozenou brániční kýlou
- Neinvazivní trofoblastická nemoc
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

